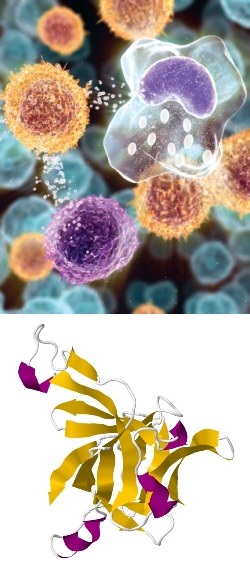
Цитокины - классификация, роль в организме, лечение (цитокинотерапия), отзывы, цена
Цитокины представляют собой низкомолекулярные информационные растворимые белки, обеспечивающие передачу сигналов между клетками. Синтезированный цитокин выделяется на поверхность клетки и взаимодействует с рецепторами соседних клеток. Таким образом, сигнал передается от клетки к клетке.
Образование и выделение цитокинов длится кратковременно и четко регулируется. Один и тот же цитокин может вырабатываться разными клетками и оказывать действие на разные клетки (мишени). Цитокины могут усиливать действие других цитокинов, но могут и наоборот – нейтрализовать, ослаблять его.
Цитокины проявляют активность в очень маленьких концентрациях. Они играют важную роль в развитии физиологических и патологических процессов. В настоящее время цитокины используют в диагностике многих заболеваний и применяют в качестве лечебных средств при опухолевых, аутоиммунных, инфекционных и психиатрических заболеваниях.
Оглавление
- Что такое цитокины?
- Функции в организме
- Классификация
- Цитокины и воспаление
- Цитокины и иммунный ответ
- Макрофаг поглощает бактерии и выделяет цитокины (трехмерная модель) - видео
- Анализ на полиморфизм генов цитокинов
- Цитокинотерапия
- Отзывы об эффективности цитокинотерапии
- Формы выпуска препаратов на основе цитокинов
- Стоимость цитокинов и лечения цитокинами
Что такое цитокины?
Цитокины – это подобные гормонам специфические белки, которые синтезируются различными клетками в организме: клетками иммунной системы, клетками крови, селезенки, вилочковой железы, соединительной ткани и другими типами клеток. Основная масса цитокинов образуется лимфоцитами.Цитокины представляют собой низкомолекулярные информационные растворимые белки, обеспечивающие передачу сигналов между клетками. Синтезированный цитокин выделяется на поверхность клетки и взаимодействует с рецепторами соседних клеток. Таким образом, сигнал передается от клетки к клетке.
Образование и выделение цитокинов длится кратковременно и четко регулируется. Один и тот же цитокин может вырабатываться разными клетками и оказывать действие на разные клетки (мишени). Цитокины могут усиливать действие других цитокинов, но могут и наоборот – нейтрализовать, ослаблять его.
Цитокины проявляют активность в очень маленьких концентрациях. Они играют важную роль в развитии физиологических и патологических процессов. В настоящее время цитокины используют в диагностике многих заболеваний и применяют в качестве лечебных средств при опухолевых, аутоиммунных, инфекционных и психиатрических заболеваниях.
Функции цитокинов в организме
Функции цитокинов в организме многогранны. В целом их деятельность можно охарактеризовать как обеспечение взаимодействия между клетками и системами: Читать далее...
Хемомицин - инструкция по применению, аналоги, отзывы, цена
К Хемомицину чувствительны стафилококки, стрептококки, гонококки, менингококки, листерии. Препарат активен в отношении внутрилегочных микроорганизмов, вызывающих атипичные пневмонии: легионелл, микоплазмы, хламидий. Антибактериальная активность Хемомицина в 4 раза выше активности Эритромицина. Если микроорганизм имеет устойчивость к Эритромицину, то он будет устойчив и к Хемомицину.
Хемомицин может уничтожать также внутриклеточных возбудителей и гемофильную палочку.
Хемомицин хорошо всасывается в пищеварительном тракте, его биодоступность достигает 37%. После приема лекарства внутрь своего максимума концентрация препарата в крови достигает спустя 3 часа. Антибиотик легко проникает в ткани органов дыхания и мочеполовой сферы. Клетки крови макрофаги захватывают действующее вещество лекарства, переносят его непосредственно в очаг воспаления и там высвобождают. В печени метаболизируется третья часть препарата, оставшееся количество выводится в неизмененном виде с желчью и мочой за 3 дня.
Оглавление
- Антибиотик Хемомицин
- Формы выпуска
- Инструкция по применению
- Хемомицин детям
- Применение при беременности и лактации
- Лекарственное взаимодействие
- Хемомицин или Сумамед?
- Аналоги
- Отзывы о препарате
- Цена препарата в России и Украине
Антибиотик Хемомицин
Хемомицин – препарат из группы антибиотиков-азалидов, обладающий выраженным бактериостатическим действием. Действующим веществом препарата является азитромицин. Его влияние на микроорганизмы приводит к остановке синтеза белка в микробной клетке. Если белок не синтезируется, микроб не может расти и размножаться. В высоких дозах Хемомицин может оказывать бактерицидное (губительное для бактерий) действие.К Хемомицину чувствительны стафилококки, стрептококки, гонококки, менингококки, листерии. Препарат активен в отношении внутрилегочных микроорганизмов, вызывающих атипичные пневмонии: легионелл, микоплазмы, хламидий. Антибактериальная активность Хемомицина в 4 раза выше активности Эритромицина. Если микроорганизм имеет устойчивость к Эритромицину, то он будет устойчив и к Хемомицину.
Хемомицин может уничтожать также внутриклеточных возбудителей и гемофильную палочку.
Хемомицин хорошо всасывается в пищеварительном тракте, его биодоступность достигает 37%. После приема лекарства внутрь своего максимума концентрация препарата в крови достигает спустя 3 часа. Антибиотик легко проникает в ткани органов дыхания и мочеполовой сферы. Клетки крови макрофаги захватывают действующее вещество лекарства, переносят его непосредственно в очаг воспаления и там высвобождают. В печени метаболизируется третья часть препарата, оставшееся количество выводится в неизмененном виде с желчью и мочой за 3 дня.
Формы выпуска
Хемомицин выпускается в таблетках, покрытых оболочкой, в капсулах голубого цвета, в порошке во флаконах для приготовления суспензии, в лиофилизированном порошке во флаконах для приготовления инфузионного раствора. Читать далее...
Солковагин - инструкция по применению, аналоги, отзывы, цена
После нанесения раствора Солковагина поврежденные ткани шейки матки некротизируются и меняют свой обычный розовый цвет на серо-белый или желтовато-белый. Они не отслаиваются, а образуют защитный фиксированный слой, под которым происходит процесс формирования нового нормального многослойного плоского эпителия. Через несколько дней некротизированный слой слущивается.
При правильном использовании препарат безопасен. Лечение Солковагином проводится в амбулаторных условиях, не требует специальной подготовки и дорогостоящей аппаратуры. Процедура совершенно безболезненна, пациентки не нуждаются в обезболивании.
В состав 1 мл раствора входят:
Оглавление
- Препарат Солковагин
- Форма выпуска и состав
- Инструкция по применению
- Секс после прижигания Солковагином
- Применение при беременности и лактации
- Солковагин нерожавшим
- Лекарственное взаимодействие
- Аналоги
- Отзывы о препарате
- Цена препарата в России и Украине
Препарат Солковагин
Солковагин является комбинированным препаратом для местного лечения доброкачественных поражений шейки матки. В его состав входят компоненты, которые по-разному воздействуют на различные типы эпителия, выстилающего шейку матки. Концентрированные кислоты мгновенно вызывают химическую денатурацию белков, умерщвление клеток цилиндрического эпителия, и не воздействуют на здоровые ткани слизистой оболочки. Компоненты препарата не оказывают системного воздействия на организм.После нанесения раствора Солковагина поврежденные ткани шейки матки некротизируются и меняют свой обычный розовый цвет на серо-белый или желтовато-белый. Они не отслаиваются, а образуют защитный фиксированный слой, под которым происходит процесс формирования нового нормального многослойного плоского эпителия. Через несколько дней некротизированный слой слущивается.
При правильном использовании препарат безопасен. Лечение Солковагином проводится в амбулаторных условиях, не требует специальной подготовки и дорогостоящей аппаратуры. Процедура совершенно безболезненна, пациентки не нуждаются в обезболивании.
Форма выпуска и состав
Солковагин выпускается в виде раствора компанией ICN Switzerland AG (Швейцария).В состав 1 мл раствора входят:
- 70% азотная кислота – 537 г;
- 99% уксусная кислота – 20,4 мг;
- дигидрат щавелевой кислоты – 58,6 мг;
- гексагидрат нитрата цинка – 6 мг;
- вспомогательные вещества – очищенная вода.
Ровамицин - инструкция по применению, аналоги, отзывы, цена
К Ровамицину чувствительны стрептококки, стафилококки (в том числе золотистый стафилококк), менингококк, палочка коклюша, дифтерийная палочка, микоплазма, хламидия, токсоплазма, гемофильная палочка, легионелла, клостридии, лептоспира и другие микроорганизмы. Нечувствительны к Спирамицину некоторые виды стрептококков, стафилококков, энтеробактер, ацинетобактер и др. Имеется перекрестная устойчивость микроорганизмов между Эритромицином и Ровамицином (Спирамицином).
После внутреннего приема Ровамицин всасывается быстро, но неполно (всего лишь 10-60%). В спинномозговую жидкость не проникает. Преодолевает плацентарный барьер и создает в ткани плаценты концентрацию, в 5 раз превышающую содержание препарата в крови.
Ровамицин хорошо проникает также и в другие ткани: в легкие, в костную ткань, в миндалины, в придаточные носовые пазухи, в слюну. Высокая концентрация препарата сохраняется в тканях спустя 10 дней после применения антибиотика.
Выводится из организма в основном с желчью, а с мочой только около 10%. Поэтому коррекции дозы у пациентов с патологией почек не требуется. Антибиотик проникает и в грудное молоко. Читать далее...
Оглавление
- Антибиотик Ровамицин
- Формы выпуска
- Инструкция по применению
- Ровамицин детям
- Применение при беременности и лактации
- Ровамицин при токсоплазмозе
- Ровамицин при хламидиозе
- Лекарственное взаимодействие
- Аналоги
- Отзывы о препарате
- Цена препарата в России и Украине
Антибиотик Ровамицин
Препарат Ровамицин – природный антибиотик. Относится к группе макролидов. На микроорганизмы оказывает длительное бактериостатическое действие за счет нарушения синтеза белка в клетках микробов. Спирамицин, активно действующее основное вещество Ровамицина, проникает внутрь клеток тканей и создает там концентрацию более высокую, чем в плазме крови. Этим можно объяснить эффективность антибактериального действия на внутриклеточные микроорганизмы.К Ровамицину чувствительны стрептококки, стафилококки (в том числе золотистый стафилококк), менингококк, палочка коклюша, дифтерийная палочка, микоплазма, хламидия, токсоплазма, гемофильная палочка, легионелла, клостридии, лептоспира и другие микроорганизмы. Нечувствительны к Спирамицину некоторые виды стрептококков, стафилококков, энтеробактер, ацинетобактер и др. Имеется перекрестная устойчивость микроорганизмов между Эритромицином и Ровамицином (Спирамицином).
После внутреннего приема Ровамицин всасывается быстро, но неполно (всего лишь 10-60%). В спинномозговую жидкость не проникает. Преодолевает плацентарный барьер и создает в ткани плаценты концентрацию, в 5 раз превышающую содержание препарата в крови.
Ровамицин хорошо проникает также и в другие ткани: в легкие, в костную ткань, в миндалины, в придаточные носовые пазухи, в слюну. Высокая концентрация препарата сохраняется в тканях спустя 10 дней после применения антибиотика.
Выводится из организма в основном с желчью, а с мочой только около 10%. Поэтому коррекции дозы у пациентов с патологией почек не требуется. Антибиотик проникает и в грудное молоко. Читать далее...
Рифампицин - инструкция по применению, аналоги, отзывы, цена
В высоких дозировках Рифампицин действует на менингококки и гонококки, клебсиеллу и кишечную палочку, протей, возбудителя коклюша, бациллы сибирской язвы и туляремии. На этих возбудителей он действует даже при их устойчивости к другим лекарственным средствам (например, на туберкулезную палочку, устойчивую к Стрептомицину, Изониазиду и ПАСКу, или Парааминобензойной кислоте).
Синегнойная палочка к препарату не чувствительна.
Рифампицин действует на микроорганизмы как внутри клетки, так и вне ее, особенно хорошо – на быстро размножающиеся активные возбудители. Препарат всасывается в пищеварительном тракте хорошо, и максимальная концентрация в крови достигается после приема внутрь через 2 часа, а при внутривенном введении – уже к концу капельного вливания.
Препарат проникает во многие жидкости и ткани: в легкие (в том числе в плевральную жидкость), в каверны (полости в легком при туберкулезе), в мокроту, в отделяемое из носа, в слюну, в костную ткань, в печень и почки.
В спинномозговую жидкость, через гематоэнцефалический барьер Рифампицин проникает только при менингите. Читать далее...
Оглавление
- Антибиотик Рифампицин
- Формы выпуска
- Инструкция по применению
- Рифампицин детям
- Применение при беременности и лактации
- Компрессы из Рифампицина с Димексидом
- Лекарственное взаимодействие
- Аналоги
- Отзывы о препарате
- Цена препарата в России и Украине
Антибиотик Рифампицин
Рифампицин – антибиотик (полусинтетический), производный от Рифамицина. Спектр его действия весьма широк: препарат проявляет активность в невысоких концентрациях против возбудителей туберкулеза, лепры, бруцеллеза, против золотистого стафилококка, хламидии, легионеллы, возбудителя сыпного тифа и стрептококков.В высоких дозировках Рифампицин действует на менингококки и гонококки, клебсиеллу и кишечную палочку, протей, возбудителя коклюша, бациллы сибирской язвы и туляремии. На этих возбудителей он действует даже при их устойчивости к другим лекарственным средствам (например, на туберкулезную палочку, устойчивую к Стрептомицину, Изониазиду и ПАСКу, или Парааминобензойной кислоте).
Синегнойная палочка к препарату не чувствительна.
Рифампицин действует на микроорганизмы как внутри клетки, так и вне ее, особенно хорошо – на быстро размножающиеся активные возбудители. Препарат всасывается в пищеварительном тракте хорошо, и максимальная концентрация в крови достигается после приема внутрь через 2 часа, а при внутривенном введении – уже к концу капельного вливания.
Препарат проникает во многие жидкости и ткани: в легкие (в том числе в плевральную жидкость), в каверны (полости в легком при туберкулезе), в мокроту, в отделяемое из носа, в слюну, в костную ткань, в печень и почки.
В спинномозговую жидкость, через гематоэнцефалический барьер Рифампицин проникает только при менингите. Читать далее...
Рибавирин - инструкция по применению, аналоги, отзывы, цена
Рибавирин высокоактивен по отношению к вирусам простого герпеса 1 и 2 типа, цитомегаловирусу, аденовирусам, вирусам гриппа А и В парагриппа, вирусу гепатита С, эпидемического паротита, геморрагической лихорадки, оспы и некоторым другим вирусам.
Нечувствительны к препарату: вирус опоясывающего герпеса, натуральной оспы, псевдобешенства, энтеровирусы, риновирусы.
Рибавирин хорошо всасывается в пищеварительном тракте; в кровяном русле проникает в эритроциты, а в органах дыхания – в секрет желез слизистой оболочки. При длительном применении попадает в спинномозговую жидкость. Максимальная концентрация данного противовирусного препарата в крови отмечается через 1,5 часа после приема. В плазме крови накапливается в большом количестве. Выводится из организма с мочой очень медленно (около 300 ч. после прекращения введения).
Оглавление
- Препарат Рибавирин
- Формы выпуска
- Инструкция по применению
- Рибавирин детям
- Применение при беременности и лактации
- Лечение гепатита С Рибавирином
- Лекарственное взаимодействие
- Аналоги
- Отзывы о препарате
- Цена препарата в России и Украине
Препарат Рибавирин
Рибавирин – синтетический препарат, обладающий выраженным противовирусным действием. Рибавирин проникает в пораженные вирусами клетки, блокирует образование вирусной РНК, и тем самым подавляет размножение вирусов.Рибавирин высокоактивен по отношению к вирусам простого герпеса 1 и 2 типа, цитомегаловирусу, аденовирусам, вирусам гриппа А и В парагриппа, вирусу гепатита С, эпидемического паротита, геморрагической лихорадки, оспы и некоторым другим вирусам.
Нечувствительны к препарату: вирус опоясывающего герпеса, натуральной оспы, псевдобешенства, энтеровирусы, риновирусы.
Рибавирин хорошо всасывается в пищеварительном тракте; в кровяном русле проникает в эритроциты, а в органах дыхания – в секрет желез слизистой оболочки. При длительном применении попадает в спинномозговую жидкость. Максимальная концентрация данного противовирусного препарата в крови отмечается через 1,5 часа после приема. В плазме крови накапливается в большом количестве. Выводится из организма с мочой очень медленно (около 300 ч. после прекращения введения).
Формы выпуска
- Таблетки по 0,2 г по 10, 20, 50 шт. в упаковке; для стационаров – по 100, 140, 200, 280, 500, 1000 шт. в упаковке.
- Капсулы по 0,1 г и 0,2 г по 20, 30, 42, 60, 100 шт. в упаковке.
- Лиофилизат (концентрат для внутривенного введения) в ампулах по 1 мл или 3 мл; в 1 мл – 100 мг Рибавирина; по 1, 5, 10 амп. в упаковке.
- Лиофилизат (концентрат для внутривенного введения) во флаконах; 1 флакон содержит 500 мг Рибавирина; по 6 флаконов в упаковке.
- Девирс (Рибавирин) – крем для наружного применения 7,5% по 5 г, 15 г и 30 г в тубе.

Прожестожель - инструкция по применению, аналоги, отзывы, цена
Выпускается препарат только в виде геля. При накожном применении геля создается высокая концентрация прогестерона лишь в тканях самой молочной железы, а системного действия гормон не оказывает, и не вызывает вследствие этого нежелательных побочных эффектов.
Прожестожель способствует также снижению уровня активных эстрогенов в молочной железе, и тем самым ограничивает их действие на ткань молочной железы. Препятствуя задержке жидкости в молочной железе, препарат снижает проницаемость стенки капилляров и уменьшает тем самым отек тканей, в результате чего гель способствует уменьшению болевых ощущений в молочной железе.
Из зоны применения всасывается всего лишь 10% прогестерона, поэтому системного действия гормона не отмечается, или оно незначительно. При исследованиях отмечено, что спустя 1 час после аппликации препарата (при максимальном всасывании его) уровень гормонов в крови не изменялся.
Оглавление
- Препарат Прожестожель
- Формы выпуска и состав
- Инструкция по применению
- Применение при беременности и лактации
- Лекарственное взаимодействие
- Аналоги
- Отзывы
- Цена препарата в России и Украине
Препарат Прожестожель
Прожестожель – препарат, основным действующим веществом которого является гормон желтого тела прогестерон. Гормон блокирует рецепторы эстрогенов, что способствует улучшению всасывания жидкости из ткани и уменьшению сдавливания молочных протоков в молочной железе. Прогестерон также оказывает блокирующее действие на рецепторы пролактина, что приводит к уменьшению образования грудного молока.Выпускается препарат только в виде геля. При накожном применении геля создается высокая концентрация прогестерона лишь в тканях самой молочной железы, а системного действия гормон не оказывает, и не вызывает вследствие этого нежелательных побочных эффектов.
Прожестожель способствует также снижению уровня активных эстрогенов в молочной железе, и тем самым ограничивает их действие на ткань молочной железы. Препятствуя задержке жидкости в молочной железе, препарат снижает проницаемость стенки капилляров и уменьшает тем самым отек тканей, в результате чего гель способствует уменьшению болевых ощущений в молочной железе.
Из зоны применения всасывается всего лишь 10% прогестерона, поэтому системного действия гормона не отмечается, или оно незначительно. При исследованиях отмечено, что спустя 1 час после аппликации препарата (при максимальном всасывании его) уровень гормонов в крови не изменялся.
Формы выпуска и состав
Гель 1% для наружного применения 80 г в алюминиевой тубе с аппликатором-дозатором. 1 доза геля (2,5 г) содержит 25 мг прогестерона. Читать далее...
Норфлоксацин - инструкция по применению, аналоги, отзывы, цена
20-40% препарата хорошо всасывается из ЖКТ, при этом пища процесс всасывания замедляет. Через час после приема таблетки достигается лечебная концентрация препарата в крови. Метаболизируется незначительно в печени, выводится с желчью и мочой. Действует препарат около 12 часов.
Норфлоксацин хорошо растворим в жирах, поэтому легко проникает в органы и ткани: почки, матку, яичники, семенные канальцы, органы брюшной полости, желчь, материнское молоко.
Оглавление
- Препарат Норфлоксацин
- Формы выпуска
- Инструкция по применению
- Норфлоксацин детям
- Применение при беременности и лактации
- Норфлоксацин при цистите
- Лекарственное взаимодействие
- Аналоги
- Отзывы
- Цена препарата в России и Украине
Препарат Норфлоксацин
Норфлоксацин – антибактериальный лекарственный препарат широкого спектра действия из группы фторхинолонов, уроантисептик. Обладает бактерицидным действием, дестабилизируя цепь ДНК в бактериальной клетке. Применяется в качестве антибиотика.20-40% препарата хорошо всасывается из ЖКТ, при этом пища процесс всасывания замедляет. Через час после приема таблетки достигается лечебная концентрация препарата в крови. Метаболизируется незначительно в печени, выводится с желчью и мочой. Действует препарат около 12 часов.
Норфлоксацин хорошо растворим в жирах, поэтому легко проникает в органы и ткани: почки, матку, яичники, семенные канальцы, органы брюшной полости, желчь, материнское молоко.
Формы выпуска
Норфлоксацин выпускается в таблетках и в виде капель для закапывания в глаза и в уши.- 1 таблетка препарата содержит 400 мг действующего вещества (норфлоксацин), лактозу, кукурузный крахмал, стеарат магния, тальк и другие вспомогательные вещества. Таблетки упакованы по 10 или 20 штук в полимерные банки или по 10 штук в блистеры. В одной картонной упаковке содержится 1 или 2 блистера (10 или 20 таблеток).
- Капли производятся во флаконах по 5 мл. Флакон имеет крышку-капельницу, что удобно для использования. В 1 мл капель содержится 3 мг активного вещества и вспомогательные вещества.

Леветон - инструкция по применению, аналоги, отзывы, цена
Леветон способен оказывать положительное влияние на эректильные дисфункции, развивающиеся у спортсменов в периоды тяжелых нагрузок. Это свойство Леветона было подтверждено специалистами из НИИ Психиатрии Минздрава России. В отличие от анаболических стероидов, препарат не оказывает нежелательных воздействий на организм и не является допинговым средством. Леветон может применяться в периоды подготовки к соревнованиям и во время их проведения. Препарат показан людям, активно занимающимся физкультурой, а также пациентам, страдающим нейроциркуляторной дистонией (за счет благотворного действия на систему кровообращения).
На аптечном рынке существует два вида этого препарата: Леветон П и Леветон-Форте. Они не токсичны, и в их состав входят все необходимые спортсменам микроэлементы, витамины и аминокислоты.
Леветон способен оказывать на организм следующие воздействия:
Оглавление
- Препарат Леветон
- Формы выпуска и состав
- Инструкция по применению
- Леветон в бодибилдинге
- Леветон для женщин
- Леветон детям
- Лекарственное взаимодействие
- Аналоги
- Отзывы о препарате
- Цена препарата в России и Украине
Препарат Леветон
Леветон является биологически активной добавкой и был создан для атлетов, занимающихся силовыми видами спорта (атлетизм, бодибилдинг, тяжелая атлетика, пауэрлифтинг и пр.). Данный препарат обладает сильным анаболическим действием и способствует наращиванию мышечной массы, развитию силы и выносливости.Леветон способен оказывать положительное влияние на эректильные дисфункции, развивающиеся у спортсменов в периоды тяжелых нагрузок. Это свойство Леветона было подтверждено специалистами из НИИ Психиатрии Минздрава России. В отличие от анаболических стероидов, препарат не оказывает нежелательных воздействий на организм и не является допинговым средством. Леветон может применяться в периоды подготовки к соревнованиям и во время их проведения. Препарат показан людям, активно занимающимся физкультурой, а также пациентам, страдающим нейроциркуляторной дистонией (за счет благотворного действия на систему кровообращения).
На аптечном рынке существует два вида этого препарата: Леветон П и Леветон-Форте. Они не токсичны, и в их состав входят все необходимые спортсменам микроэлементы, витамины и аминокислоты.
Леветон способен оказывать на организм следующие воздействия:
- повышать тонус НС;
- улучшать память;
- нормализовать деятельность эндокринной системы;
- восстанавливать клеточный и гуморальный иммунитет;
- нормализовать энергообмен;
- оказывать антиоксидантный эффект;
- предотвращать развитие кислородного голодания во время интенсивных тренировок;
- улучшать кровообращение в мышцах и сосудах головного мозга;
- оказывать анаболизирующее воздействие (стимулировать синтез белка, способствуя тем самым росту мышц).
Грандаксин - инструкция по применению, аналоги, отзывы, цена
В отличие от многих лекарств этой группы Грандаксин не обладает снотворным, противосудорожным, расслабляющим мышцы эффектами. Напротив, он умеренно стимулирует активность нервной системы и удобен для применения в дневное время.
В отличие от многих лекарств этой группы Грандаксин не обладает снотворным, противосудорожным, расслабляющим мышцы эффектами. Напротив, он умеренно стимулирует активность нервной системы и удобен для применения в дневное время.
Уже через 2 часа после приема препарата внутрь в крови достигается максимальное содержание Грандаксина, т.е. лекарство всасывается из пищеварительного тракта очень быстро. В организме не накапливается. Выводится в основном с мочой (около 70%) и частично с калом (около 30%).
Даже при длительном лечении Грандаксином привыкания к препарату не развивается; не возникает ни синдрома зависимости, ни синдрома отмены.
Таблетки имеют плоско-округлую форму, белый или чуть сероватый цвет, риску на одной стороне и надпись "GRANDAX" — на другой. Расфасованы в блистеры и в картонные упаковки (в каждой упаковке – 2 или 6 блистеров по 10 таблеток).
С осторожностью следует применять Грандаксин при:
 При лечении Грандаксином могут возникать и побочные эффекты со стороны различных органов и систем:
При лечении Грандаксином могут возникать и побочные эффекты со стороны различных органов и систем:
Грандаксин принимают независимо от приема пищи. Препарат не вызывает привыкания, психической и физической зависимости. Нет и синдрома отмены. Препарат не снижает скорости реакции и концентрации внимания, поэтому профессиональных ограничений во время лечения Грандаксином нет. Для предупреждения нарушений сна (засыпания) рекомендуется принимать препарат не позже 15-16 часов.
Дозировка
Дозу Грандаксина врач подбирает больному индивидуально в зависимости от клинических показаний, тяжести состояния и чувствительности пациента к препарату.
В среднем суточная доза для взрослых составляет 50-100 мг (1-2 таблетки). Кратность приема препарата 1-3 р. в сутки. Максимальная доза в сутки – 300 мг.
Пациентам после 65 лет и при почечной недостаточности применяют дозы, сниженные в 2 раза. Длительность курса лечения устанавливает врач. При абстинентном алкогольном синдроме, при лечении и профилактике белой горячки длительность курса может быть до 6 недель.
На время лечения Грандаксином прекращается грудное вскармливание.
Помимо этого могут возникать: выраженная головная боль, нарушение сна, раздражительность, аллергические реакции.
У пациентов с сопутствующей патологией печени и у лиц, страдающих хроническим алкоголизмом, усугубится нежелательное воздействие на печень (и препарата, и алкоголя).
Целью назначения Грандаксина является избавление пациента от напряженности, депрессии, страхов. При сочетании с алкоголем рассчитывать на эффективность препарата не следует.
 Показания для применения одинаковые у обоих препаратов – их используют для лечения одинаковых заболеваний и симптомов. Цена препаратов также практически одинакова. Но свойства этих двух лекарственных средств несколько отличаются.
Показания для применения одинаковые у обоих препаратов – их используют для лечения одинаковых заболеваний и симптомов. Цена препаратов также практически одинакова. Но свойства этих двух лекарственных средств несколько отличаются.
Действие Грандаксина более мягкое, он может назначаться пожилым пациентам, беременным во II и III триместре, в отличие от Афобазола. Но, по отзывам пациентов, Грандаксин имеет много побочных эффектов, у Афобазола их меньше.
В любом случае каждое из этих лекарственных средств имеет свои особенности, свои минусы и плюсы. Поэтому только врач может решить, какой препарат для данного пациента больше подходит, подобрать его дозировку и длительность курса лечения.
Аналоги препарата по терапевтическому эффекту: Афобазол, Диазепам, Неурал, Гидазепам, Феназепам, Тазепам, Реланиум.
 Пациенты в отзывах указывают на хорошую переносимость и выраженный эффект препарата. Грандаксин эффективен в тех случаях, когда не помогает ни экстракт валерианы, ни травяные седативные сборы. Действие наступает быстро, уже через 2-3 дня. Не вызывает возмущения и цена препарата.
Пациенты в отзывах указывают на хорошую переносимость и выраженный эффект препарата. Грандаксин эффективен в тех случаях, когда не помогает ни экстракт валерианы, ни травяные седативные сборы. Действие наступает быстро, уже через 2-3 дня. Не вызывает возмущения и цена препарата.
У некоторых потребителей лекарственного средства отмечалась тошнота. В одном из отзывов пациент не рекомендует сочетать прием препарата с употреблением алкоголя: плохое самочувствие и выраженная головная боль отмечаются уже через 1-2 часа после употребления.
По отзывам врачей, Грандаксин при четком соблюдении назначенной дозировки оказывает выраженный эффект и имеет минимальные побочные реакции. Хорошо снимает напряжение и тревогу, устраняет часто развивающиеся при климаксе невротические расстройства. Специалисты отмечают положительный эффект через неделю от начала применения Грандаксина.
Читать далее...
Оглавление
- Препарат Грандаксин
- Формы выпуска и состав
- Инструкция по применению
- Инструкция по применению Грандаксина: фармакологическое действие, показания к применению, противопоказания, дозировка - видео
- Грандаксин детям
- Применение при беременности и лактации
- Совместимость с алкоголем
- Грандаксин или Афобазол?
- Лекарственное взаимодействие
- Аналоги Грандаксина
- Отзывы о препарате
- Цена препарата в России и Украине
Препарат Грандаксин
Грандаксин – препарат из группы транквилизаторов, обладающий анксиолитическим действием, т.е. устраняющий состояния страха, тревоги, нервного напряжения. Действующим веществом препарата является тофизопам.В отличие от многих лекарств этой группы Грандаксин не обладает снотворным, противосудорожным, расслабляющим мышцы эффектами. Напротив, он умеренно стимулирует активность нервной системы и удобен для применения в дневное время.
В отличие от многих лекарств этой группы Грандаксин не обладает снотворным, противосудорожным, расслабляющим мышцы эффектами. Напротив, он умеренно стимулирует активность нервной системы и удобен для применения в дневное время.
Уже через 2 часа после приема препарата внутрь в крови достигается максимальное содержание Грандаксина, т.е. лекарство всасывается из пищеварительного тракта очень быстро. В организме не накапливается. Выводится в основном с мочой (около 70%) и частично с калом (около 30%).
Даже при длительном лечении Грандаксином привыкания к препарату не развивается; не возникает ни синдрома зависимости, ни синдрома отмены.
Формы выпуска и состав
Грандаксин выпускается венгерским фармацевтическим заводом ЭГИС в единственной форме: таблетки, содержащие по 50 мг тофизопама, а также вспомогательные компоненты (магния стеарат, стеариновая кислота, желатин, МКЦ, картофельный крахмал, тальк, лактозы моногидрат).Таблетки имеют плоско-округлую форму, белый или чуть сероватый цвет, риску на одной стороне и надпись "GRANDAX" — на другой. Расфасованы в блистеры и в картонные упаковки (в каждой упаковке – 2 или 6 блистеров по 10 таблеток).
Инструкция по применению Грандаксина
Показания к применению

- Неврозы (а также неврозоподобные состояния), сопровождающиеся различными страхами, тревогой, нервным напряжением или, напротив, апатией, вялостью, безразличием к окружающему.
- Нарушение психологической адаптации вследствие стресса.
- Реакция на стресс в виде депрессии с элементами психопатии.
- Предменструальный синдром.
- Повышенная нервная возбудимость при климаксе.
- Боли в сердце различного происхождения.
- Похмельный (абстинентный) синдром при хроническом алкоголизме.
- Невротические расстройства при миопатии, миастении, мышечной атрофии (т.е. в тех случаях, когда противопоказаны транквилизаторы, расслабляющие мышцы).
Противопоказания
- Повышенная индивидуальная чувствительность к препарату или к одному из его компонентов;
- невротические состояния с выраженной агрессией, чрезмерным эмоциональным и двигательным возбуждением или с глубокой депрессией;
- беременность в I триместре;
- период вскармливания ребенка грудью;
- остановка дыхания во сне (имевшая место когда-либо прежде);
- одновременное применение с такими препаратами, как цефалоспорины, Сиролимус, Такролимус;
- мальабсорбция галактозы и глюкозы, врожденная недостаточность лактазы, непереносимость галактозы.
С осторожностью следует применять Грандаксин при:
- эпилепсии;
- выраженном атеросклерозе сосудов мозга;
- других органических поражениях головного мозга;
- закрытоугольной глаукоме;
- острой дыхательной недостаточности в анамнезе;
- хроническом РДС-синдроме (респираторном дистресс-синдроме) в стадии декомпенсации.
Побочные действия
 При лечении Грандаксином могут возникать и побочные эффекты со стороны различных органов и систем:
При лечении Грандаксином могут возникать и побочные эффекты со стороны различных органов и систем:- Со стороны ЦНС – головные боли, нарушения сна, повышение нервной возбудимости, раздражительность. Возможно развитие спутанности сознания. У пациентов с эпилепсией – учащение судорожных припадков.
- Со стороны пищеварительного тракта – понижение аппетита, ощущение сухости во рту, тошнота, метеоризм (усиленное газообразование в кишечнике), запоры. Редко, но встречается развитие застойной желтухи.
- Со стороны органов дыхания – угнетение дыхания.
- Со стороны опорно-двигательного аппарата – мышечные боли, напряжение различных групп мышц.
- Аллергические реакции: кожный зуд, различные сыпи на коже (в том числе скарлатиноподобная).
Лечение Грандаксином
Как принимать Грандаксин?Грандаксин принимают независимо от приема пищи. Препарат не вызывает привыкания, психической и физической зависимости. Нет и синдрома отмены. Препарат не снижает скорости реакции и концентрации внимания, поэтому профессиональных ограничений во время лечения Грандаксином нет. Для предупреждения нарушений сна (засыпания) рекомендуется принимать препарат не позже 15-16 часов.
Дозировка
Дозу Грандаксина врач подбирает больному индивидуально в зависимости от клинических показаний, тяжести состояния и чувствительности пациента к препарату.
В среднем суточная доза для взрослых составляет 50-100 мг (1-2 таблетки). Кратность приема препарата 1-3 р. в сутки. Максимальная доза в сутки – 300 мг.
Пациентам после 65 лет и при почечной недостаточности применяют дозы, сниженные в 2 раза. Длительность курса лечения устанавливает врач. При абстинентном алкогольном синдроме, при лечении и профилактике белой горячки длительность курса может быть до 6 недель.
Инструкция по применению Грандаксина: фармакологическое действие, показания к применению, противопоказания, дозировка - видео
Грандаксин детям
Грандаксин может назначаться детям лишь после 14 лет в дозе: 1-2 таблетки 1-2 р. в день. Максимальная суточная дозировка - 200 мг.Применение при беременности и лактации
В первые 3 месяца беременности Грандаксин не применяется. В последующем назначение Грандаксина беременной женщине проводится в исключительных случаях, когда предполагаемая польза от лечения превышает риск негативного влияния препарата на развивающийся плод.На время лечения Грандаксином прекращается грудное вскармливание.
Совместимость с алкоголем
Любые лекарственные средства нежелательно сочетать с употреблением алкоголя. В особенности это касается транквилизаторов, к которым относится Грандаксин. При их совместном употреблении последствия могут оказаться весьма нежелательными и тяжелыми: усиливается воздействие на нервную систему, что может привести к тяжелым побочным эффектам вплоть до потери сознания и угнетения дыхания.Помимо этого могут возникать: выраженная головная боль, нарушение сна, раздражительность, аллергические реакции.
У пациентов с сопутствующей патологией печени и у лиц, страдающих хроническим алкоголизмом, усугубится нежелательное воздействие на печень (и препарата, и алкоголя).
Целью назначения Грандаксина является избавление пациента от напряженности, депрессии, страхов. При сочетании с алкоголем рассчитывать на эффективность препарата не следует.
Грандаксин или Афобазол?
 Показания для применения одинаковые у обоих препаратов – их используют для лечения одинаковых заболеваний и симптомов. Цена препаратов также практически одинакова. Но свойства этих двух лекарственных средств несколько отличаются.
Показания для применения одинаковые у обоих препаратов – их используют для лечения одинаковых заболеваний и симптомов. Цена препаратов также практически одинакова. Но свойства этих двух лекарственных средств несколько отличаются.Действие Грандаксина более мягкое, он может назначаться пожилым пациентам, беременным во II и III триместре, в отличие от Афобазола. Но, по отзывам пациентов, Грандаксин имеет много побочных эффектов, у Афобазола их меньше.
В любом случае каждое из этих лекарственных средств имеет свои особенности, свои минусы и плюсы. Поэтому только врач может решить, какой препарат для данного пациента больше подходит, подобрать его дозировку и длительность курса лечения.
Лекарственное взаимодействие
- Метоклопрамид усиливает всасывание Грандаксина, и поэтому действие его наступает быстрее.
- Грандаксин повышает концентрацию в крови Циклоспорина, Сиролимуса, Такролимуса при одновременном применении, поэтому совместно эти препараты не применяются.
- Грандаксин усиливает действие препаратов, подавляющих функцию ЦНС (обезболивающих средств, антидепрессантов, средств для общего наркоза, снотворных препаратов, антипсихотических и седативных средств), вплоть до угнетения дыхания.
- Усилители (индукторы) выработки печеночных ферментов (барбитураты, никотин, противоэпилептические средства, спирт) вызывают снижение концентрации в крови и ослабление действия Грандаксина.
- Противогрибковые препараты (Итраконазол, Кетоконазол) замедляют превращения Грандаксина в печени и способствуют увеличению концентрации препарата в крови.
- Терапевтический эффект Грандаксина могут усиливать некоторые гипотензивные препараты (блокаторы кальциевых каналов, Клонидин).
- Грандаксин может повысить концентрацию Дигоксина в крови.
- Бензодиазепины (Грандаксин в том числе) могут изменять антикоагуляционное действие Варфарина.
- Антацидные препараты могут оказывать тормозящее влияние на всасывание Грандаксина.
- Длительный одновременный прием Дисульфирама может подавлять превращение (метаболизм) Грандаксина.
- Омепразол, Циметидин, таблетированные контрацептивы снижают интенсивность превращений Грандаксина.
Аналоги Грандаксина
Структурным аналогом Грандаксина по действующему веществу является Тофизопам.Аналоги препарата по терапевтическому эффекту: Афобазол, Диазепам, Неурал, Гидазепам, Феназепам, Тазепам, Реланиум.
Отзывы о препарате
 Пациенты в отзывах указывают на хорошую переносимость и выраженный эффект препарата. Грандаксин эффективен в тех случаях, когда не помогает ни экстракт валерианы, ни травяные седативные сборы. Действие наступает быстро, уже через 2-3 дня. Не вызывает возмущения и цена препарата.
Пациенты в отзывах указывают на хорошую переносимость и выраженный эффект препарата. Грандаксин эффективен в тех случаях, когда не помогает ни экстракт валерианы, ни травяные седативные сборы. Действие наступает быстро, уже через 2-3 дня. Не вызывает возмущения и цена препарата. У некоторых потребителей лекарственного средства отмечалась тошнота. В одном из отзывов пациент не рекомендует сочетать прием препарата с употреблением алкоголя: плохое самочувствие и выраженная головная боль отмечаются уже через 1-2 часа после употребления.
По отзывам врачей, Грандаксин при четком соблюдении назначенной дозировки оказывает выраженный эффект и имеет минимальные побочные реакции. Хорошо снимает напряжение и тревогу, устраняет часто развивающиеся при климаксе невротические расстройства. Специалисты отмечают положительный эффект через неделю от начала применения Грандаксина.
Цена препарата в России и Украине
В России и Украине препарат отпускается по рецептам.Читать далее...
Гипотиазид - инструкция по применению, аналоги, отзывы, цена
Мочегонный (диуретический) эффект начинается спустя 1-2 ч. после приема лекарственного средства, достигает максимума через 4 ч. и длится 6-12 ч. Длительное применение Гипотиазида не снижает его диуретического действия. Ограничение употребления поваренной соли с пищей усиливает гипотензивное действие препарата.
Внутриглазное давление также снижается под действием Гипотиазида. Препарат может преодолевать плацентарный барьер. Выделяется из организма с мочой и грудным молоком. При почечной недостаточности выделение препарата значительно замедляется.
Активное вещество препарата - гидрохлоротиазид.
Оглавление
- Препарат Гипотиазид
- Формы выпуска
- Инструкция по применению
- Гипотиазид детям
- Применение при беременности и лактации
- Лекарственное взаимодействие
- Гипотиазид при похудении
- Аналоги
- Отзывы
- Цена в России и Украине
Препарат Гипотиазид
Гипотиазид – синтетическое мочегонное лекарственное средство из группы бензотиадиазина. Мочегонный эффект Гипотиазида обусловлен снижением всасывания в почечных канальцах ионов хлора, натрия. Усиленное выделение натрия из организма влечет за собой и потерю воды. В результате выведения воды уменьшается объем циркулирующей крови, что ведет к снижению кровяного давления (если оно было повышенным; нормальное артериальное давление не снижается). Препарат способствует также выведению из организма ионов калия, бикарбонатов и магния, но в меньшей мере.Мочегонный (диуретический) эффект начинается спустя 1-2 ч. после приема лекарственного средства, достигает максимума через 4 ч. и длится 6-12 ч. Длительное применение Гипотиазида не снижает его диуретического действия. Ограничение употребления поваренной соли с пищей усиливает гипотензивное действие препарата.
Внутриглазное давление также снижается под действием Гипотиазида. Препарат может преодолевать плацентарный барьер. Выделяется из организма с мочой и грудным молоком. При почечной недостаточности выделение препарата значительно замедляется.
Активное вещество препарата - гидрохлоротиазид.
Формы выпуска
Таблетки по 0,025 г (25 мг) и по 0,1 г (100 мг); в упаковке по 20 шт. и по 200 шт. Читать далее...
Гепабене - инструкция по применению, аналоги, отзывы, цена
При повреждении клеток печени нарушается целостность их мембран, поражаются структуры клетки, ответственные за выработку основной части энергии. Нарушаются связи между гепатоцитами. В результате страдает обмен веществ, снижается секреция желчи, клетки печени теряют способность к восстановлению.
Активные вещества препарата Гепабене, находясь в оптимально сбалансированном соотношении, влияют на все эти процессы, восстанавливая работу печени.
Свойства фумарина:
В результате воздействия фумарина желчь свободнее поступает в кишечник, что предупреждает ее застой и образование камней в желчном пузыре и желчевыводящих путях. Читать далее...
Оглавление
- Препарат Гепабене
- Формы выпуска и состав
- Инструкция по применению
- Гепабене детям
- Применение при беременности и лактации
- Лекарственное взаимодействие
- Карсил или Гепабене?
- Аналоги
- Отзывы
- Цена препарата в России и Украине
Препарат Гепабене
Гепабене – препарат из ряда гепатопротекторов растительного происхождения. Гепатопротекторы - вещества для лечения и защиты печени. Активными компонентами Гепабене являются алкалоиды фумарин, который входит в экстракт дымянки лекарственной, и силимарин, входящий в экстракт плодов расторопши пятнистой.При повреждении клеток печени нарушается целостность их мембран, поражаются структуры клетки, ответственные за выработку основной части энергии. Нарушаются связи между гепатоцитами. В результате страдает обмен веществ, снижается секреция желчи, клетки печени теряют способность к восстановлению.
Активные вещества препарата Гепабене, находясь в оптимально сбалансированном соотношении, влияют на все эти процессы, восстанавливая работу печени.
Свойства фумарина:
- обладает желчегонным действием;
- снижает тонус желчевыводящих путей и сфинктера Одди;
- регулирует состав желчи и образование ее количества;
- нормализует моторную функцию желчного пузыря и протоков.
В результате воздействия фумарина желчь свободнее поступает в кишечник, что предупреждает ее застой и образование камней в желчном пузыре и желчевыводящих путях. Читать далее...

Гевискон - инструкция по применению, аналоги, отзывы, цена
В отличие от других антацидов, Гевискон не вызывает резкого снижения кислотности содержимого желудка. То есть, кислая среда, необходимая для нормального пищеварения, в желудке сохраняется, но образующийся гель защищает слизистую оболочку от кислотного действия желудочного сока. Так же, как и другие антациды, Гевискон не действует на причину заболевания, вызывающего регургитацию, а оказывает только симптоматическое действие.
Оглавление
- Препарат Гевискон
- Формы выпуска и состав
- Инструкция по применению Гевискона
- Гевискон детям
- Применение при беременности и лактации
- Лекарственное взаимодействие
- Аналоги Гевискона
- Отзывы о препарате
- Цена препарата в России и Украине
Препарат Гевискон
Гевискон – синтетический препарат, обладающий антацидным действием. Входящий в состав препарата альгинат натрия (получаемый из морских водорослей) в желудке вступает в реакцию с желудочным содержимым. В результате образуется гель, который препятствует регургитации (обратному забросу) содержимого желудка в пищевод. А именно такой заброс и вызывает изжогу. В пищевод попадает гель, а не кислое содержимое желудка. Гель не вызывает раздражения слизистой пищевода.В отличие от других антацидов, Гевискон не вызывает резкого снижения кислотности содержимого желудка. То есть, кислая среда, необходимая для нормального пищеварения, в желудке сохраняется, но образующийся гель защищает слизистую оболочку от кислотного действия желудочного сока. Так же, как и другие антациды, Гевискон не действует на причину заболевания, вызывающего регургитацию, а оказывает только симптоматическое действие.
Формы выпуска и состав
- Таблетки жевательные (лимонные или мятные); состав 1 таблетки: натрия альгинат – 250 мг, натрия гидрокарбонат – 133,5 мг, кальция карбонат – 80 мг. В упаковке содержится 8, 16, 24 или 32 таблетки.
- Суспензия Гевискона мятная по 100, 150 и 300 мл во флаконе. В состав 10 мл суспензии входит: натрия альгинат – 500 мг, натрия гидрокарбонат – 267 мг, кальция карбонат – 160 мг.
- Суспензия Гевискон форте мятная по 80, 150, 250 мл во флаконе; в 10 мл суспензии содержится натрия альгината 1000 мг, калия гидрокарбоната 200 мг.
- Гевискон Двойное Действие в виде суспензии, расфасованной в пакетики по 10 мл и во флаконы по 150, 200, 300, 600 мл.
Ганатон - инструкция по применению, аналоги, отзывы, цена
После приема Ганатона его активный компонент почти полностью всасывается из ЖКТ в кровь и распределяется в различных тканях организма. Прием пищи никак не воздействует на всасывание итоприда гидрохлорида. Его наибольшая концентрация обнаруживается в желудке, тонкой кишке, почках, надпочечниках и печени. Препарат преобразуется в печени и через 6 часов выводится из организма с мочой.
Круглые таблетки белого цвета, покрыты пленочной белой оболочкой, на одной из сторон нанесена риска, а на другой – гравировка "HC 803".
Таблетки Ганатона выпускаются в блистерах – по 10, 40 и 70 штук в картонной коробке. Читать далее...
Оглавление
- Препарат Ганатон
- Формы выпуска и состав
- Инструкция по применению Ганатона
- Ганатон детям
- Применение при беременности и лактации
- Что лучше – Ганатон или Мотилиум?
- Лекарственное взаимодействие
- Аналоги
- Отзывы
- Цена препарата в России и Украине
Препарат Ганатон
Ганатон – препарат, который применяется для повышения тонуса и моторики ЖКТ. Действующим активным компонентом данного препарата является итоприда гидрохлорид, который специфически воздействует на верхние отделы пищеварительного тракта и ускоряет процесс выведения пищи из желудка. Также это вещество способно оказывать противорвотное действие.После приема Ганатона его активный компонент почти полностью всасывается из ЖКТ в кровь и распределяется в различных тканях организма. Прием пищи никак не воздействует на всасывание итоприда гидрохлорида. Его наибольшая концентрация обнаруживается в желудке, тонкой кишке, почках, надпочечниках и печени. Препарат преобразуется в печени и через 6 часов выводится из организма с мочой.
Формы выпуска и состав
Ганатон выпускается компанией ABBOTT LABORATORIES S.A в виде таблеток для приема внутрь. В состав одной таблетки входит:- Активный компонент – 50 мг итоприда гидрохлорида.
- Вспомогательные вещества – лактоза, кукурузный крахмал, кармеллоза, безводная кремниевая кислота, гипромеллоза, магния стеарат, макрогол, воск карнауба и диоксид титана.
Круглые таблетки белого цвета, покрыты пленочной белой оболочкой, на одной из сторон нанесена риска, а на другой – гравировка "HC 803".
Таблетки Ганатона выпускаются в блистерах – по 10, 40 и 70 штук в картонной коробке. Читать далее...
Верошпирон - инструкция по применению, аналоги, отзывы, цена
Мочегонный эффект данного препарата способствует снижению артериального давления. Он начинает проявляться через 2-5 дней после начала приема Верошпирона, и сохраняется на протяжении 3 дней после его отмены. После приема внутрь спиронолактон полностью всасывается из пищеварительного тракта в кровь и поступает в почки, оказывая мочегонное действие. Препарат выводится из организма преимущественно с мочой и частично с каловыми массами.
Принимать Верошпирон рекомендуется одновременно с приемом пищи или сразу после него. При пропуске дозировки, если с назначенного времени прошло не более 4 часов, необходимо сразу же принять пропущенную дозу препарата. В других случаях – следует принять лекарство в обычной дозировке во время следующего приема.
Во время приема Верошпирона рекомендуется избегать употребления чрезмерного количества соли и продуктов, богатых калием (абрикосы, помидоры, персики, финики, апельсины, кокосы, грейпфруты, бананы, чернослив). В период лечения этим препаратом запрещено употребление алкогольных напитков.
В начальном периоде приема Верошпирона необходимо отказаться от видов деятельности, которые требуют быстроты психомоторных реакций и повышенного внимания (управление транспортными средствами, работа со сложными механизмами и пр.). Длительность таких ограничений зависит от индивидуальных особенностей состояния здоровья больного.
При назначении Верошпирона пожилым людям, пациентам с тяжелыми заболеваниями почек и печени рекомендуется проведение постоянного лабораторного контроля функций почек и уровня электролитов в сыворотке крови. Такой же контроль необходим больным, которые на фоне приема этого мочегонного средства получают нестероидные противовоспалительные препараты. При необходимости врач может корректировать дозу препарата.
Дозировка
Дозировка и длительность приема Верошпирона определяется только врачом, и зависит от диагноза и тяжести состояния:
 Передозировка Верошпирона проявляется следующими симптомами:
Передозировка Верошпирона проявляется следующими симптомами:
При выявлении вышеперечисленных симптомов больной должен промыть желудок (вызвать рвоту) и обратиться к врачу. Специфического антидота Верошпирона нет. Для оказания помощи больному проводят симптоматическую терапию.
Несмотря на то, что в противопоказаниях к этому препарату указано ограничение для приема детям до 3 лет, на практике препарат в некоторых случаях назначается и младшим детям (в т. ч. и грудным). Однако лечение Верошпироном детей этой возрастной группы проводится в условиях стационара или под строгим врачебным контролем.
Дозировка Верошпирона при отеках у детей:
1. Начальная суточная доза – 1-3 мг/кг на 1-4 приема.
2. Через 5 дней может выполняться корректировка начальной дозы (при необходимости ее можно увеличивать в 3 раза).
Обычно это мочегонное средство рекомендуется давать ребенку дважды в день в одно и то же время: утром и днем. Между приемами необходимо соблюдать интервал – около 10-12 часов.
Детям до 6 лет рекомендуется принимать таблетки этого препарата. Для детей, которые не могут проглотить таблетку самостоятельно, необходимо размолоть ее в порошок и смешать с молоком или детским питанием.
В некоторых случаях, особенно у грудничков, после приема Верошпирона бывает рвота. Если она появилась раньше, чем через полчаса после приема, ребенку необходимо дать принять еще одну дозу препарата. Если со времени приема до приступа рвоты прошло больше получаса, то давать еще одну дозу не нужно.
Особенно опасна передозировка Верошпирона у детей младшего возраста. Она сопровождается усилением многих побочных эффектов. У ребенка нарастает сонливость, слабость, могут появляться нарушения сердечного ритма или судороги. Обнаруживаются и признаки обезвоживания: отсутствие слюны, кожа становится сухой, может быть рвота или понос. В таких случаях необходимо срочно прекратить прием препарата, промыть ребенку желудок и вызвать врача или "Скорую помощь".
При необходимости назначения этого препарата кормящим матерям рекомендуется прекращение грудного вскармливания, т. к. спиронолактон может проникать в молоко и оказывать негативное воздействие на организм ребенка.
 В интернете и в некоторых СМИ можно встретить рекомендации по приему Верошпирона для похудения. Несмотря на то, что данный мочегонный препарат может избавлять от нескольких килограммов путем выведения жидкости из организма, применять его для снижения веса категорически запрещено. К тому же утрата массы тела происходит не за счет утраты жировой ткани, а выведенная после приема Верошпирона жидкость легко восстанавливается в ближайшие дни.
В интернете и в некоторых СМИ можно встретить рекомендации по приему Верошпирона для похудения. Несмотря на то, что данный мочегонный препарат может избавлять от нескольких килограммов путем выведения жидкости из организма, применять его для снижения веса категорически запрещено. К тому же утрата массы тела происходит не за счет утраты жировой ткани, а выведенная после приема Верошпирона жидкость легко восстанавливается в ближайшие дни.
Это мочегонное средство способствует выведению ионов натрия и кальция из организма и вызывает его обезвоживание. Утрата электролитов может приводить к появлению судорог и нарушению функций сердца, а обезвоживание – к нарушению всех функций организма. Эти проблемы могут приводить желающих похудеть таким способом в отделение реанимации и вызывать серьезные проблемы со здоровьем в будущем.
Также прием Верошпирона с целью похудения может сопровождаться рядом побочных действий этого препарата:
Не следует забывать и о том, что бесконтрольный прием этого мочегонного средства людьми с некоторыми заболеваниями почек может приводить к развитию почечной недостаточности и вызывать движение камней по мочевыводящим путям.
Помните! Прием Верошпирона и других мочегонных средств с целью похудения абсолютно не обоснован и опасен!
Подробнее о похудении
Оглавление
- Описание препарата и состав
- Формы выпуска
- Инструкция по применению Верошпирона
- Передозировка
- Верошпирон детям
- Применение при беременности и лактации
- Верошпирон для похудения
- Лекарственное взаимодействие
- Аналоги
- Отзывы
- Цена препарата в России и Украине
Описание препарата и состав
Препарат Верошпирон является калийсберегающим диуретиком, и обладает выраженным и длительным мочегонным действием. Активным действующим компонентом этого лекарственного средства является спиронолактон (один из гормонов коры надпочечников). Это вещество обладает длительным действием и способно препятствовать задержке воды и натрия в нижних отделах почечных канальцев. Верошпирон не оказывает существенного влияния на кровообращение в почках, способствует снижению кислотности мочи и уменьшает выведение калия из организма.Мочегонный эффект данного препарата способствует снижению артериального давления. Он начинает проявляться через 2-5 дней после начала приема Верошпирона, и сохраняется на протяжении 3 дней после его отмены. После приема внутрь спиронолактон полностью всасывается из пищеварительного тракта в кровь и поступает в почки, оказывая мочегонное действие. Препарат выводится из организма преимущественно с мочой и частично с каловыми массами.
Формы выпуска
Верошпирон выпускается в Венгрии компанией GEDEON RICHTER в следующих лекарственных формах:- Таблетки белого (или почти белого) цвета с фаской, плоские, круглые, на одной из сторон есть маркировка "VEROSPIRON" – по 25 мг, 20 штук в одном блистере, в картонной упаковке.
- Капсулы с крышечкой желтого цвета и белым корпусом, твердые, желатиновые, с гранулированной мелкозернистой смесью белого цвета – по 50 мг, 10 штук в блистере, по 3 блистера в картонной упаковке.
- Капсулы с крышечкой оранжевого цвета и желтым корпусом, желатиновые, твердые, с гранулированной мелкозернистой смесью белого цвета – по 100 мг, 10 штук в блистере, по 3 блистера в картонной упаковке.
Принимать Верошпирон рекомендуется одновременно с приемом пищи или сразу после него. При пропуске дозировки, если с назначенного времени прошло не более 4 часов, необходимо сразу же принять пропущенную дозу препарата. В других случаях – следует принять лекарство в обычной дозировке во время следующего приема.
Во время приема Верошпирона рекомендуется избегать употребления чрезмерного количества соли и продуктов, богатых калием (абрикосы, помидоры, персики, финики, апельсины, кокосы, грейпфруты, бананы, чернослив). В период лечения этим препаратом запрещено употребление алкогольных напитков.
В начальном периоде приема Верошпирона необходимо отказаться от видов деятельности, которые требуют быстроты психомоторных реакций и повышенного внимания (управление транспортными средствами, работа со сложными механизмами и пр.). Длительность таких ограничений зависит от индивидуальных особенностей состояния здоровья больного.
При назначении Верошпирона пожилым людям, пациентам с тяжелыми заболеваниями почек и печени рекомендуется проведение постоянного лабораторного контроля функций почек и уровня электролитов в сыворотке крови. Такой же контроль необходим больным, которые на фоне приема этого мочегонного средства получают нестероидные противовоспалительные препараты. При необходимости врач может корректировать дозу препарата.
Дозировка
Дозировка и длительность приема Верошпирона определяется только врачом, и зависит от диагноза и тяжести состояния:
- Эссенциальная гипертензия – 50-100 мг один раз в сутки, далее доза может постепенно увеличиваться до 200 мг (1 раз в 2 недели), длительность приема не менее 2 недель.
- Идиопатический гиперальдостеронизм – 100-400 мг один раз в сутки.
- Выраженный гиперальдостеронизм и гипокалиемия – 300-400 мг 2-3 раза в сутки; далее при улучшении состояния дозу можно уменьшать до 25 мг в сутки.
- Отеки при нефротическом синдроме – 100-200 мг в сутки.
- Отеки при сердечной недостаточности – 100-200 мг 2-3 раза в день, на протяжении 5 дней в комбинации с тиазидными мочегонными средствами; далее поддерживающая дозировка может уменьшаться до 25 мг (определяется индивидуально).
- Отеки при циррозе печени – доза Верошпирона зависит от соотношения ионов Na+/K+ в моче. Если это соотношение больше 1,0 – назначается 100 мг один раз в сутки; при соотношении меньше 1,0 рекомендуется 200-400 мг один раз в сутки; далее поддерживающая доза определяется индивидуально.
- Диагностический тест при гиперальдостеронизме – 400 мг в сутки распределяют на несколько приемов, принимают на протяжении 4 дней. Для проведения длительного теста может рекомендоваться прием 400 мг в сутки на протяжении 3-4 недель.
- Предоперационная подготовка при первичном гиперальдостеронизме – по 100-400 мг в сутки, разделяя на 2-3 приема; длительность приема определяется индивидуально.
Передозировка
 Передозировка Верошпирона проявляется следующими симптомами:
Передозировка Верошпирона проявляется следующими симптомами:- тошнота и рвота;
- диарея;
- кожная сыпь;
- спутанность сознания;
- сонливость;
- обезвоживание организма.
При выявлении вышеперечисленных симптомов больной должен промыть желудок (вызвать рвоту) и обратиться к врачу. Специфического антидота Верошпирона нет. Для оказания помощи больному проводят симптоматическую терапию.
Верошпирон детям
Верошпирон может применяться в педиатрической практике в качестве мочегонного средства при различных заболеваниях. Дозирование и длительность его приема определяется только врачом, и родители ребенка должны строго выполнять все врачебные рекомендации.Несмотря на то, что в противопоказаниях к этому препарату указано ограничение для приема детям до 3 лет, на практике препарат в некоторых случаях назначается и младшим детям (в т. ч. и грудным). Однако лечение Верошпироном детей этой возрастной группы проводится в условиях стационара или под строгим врачебным контролем.
Дозировка Верошпирона при отеках у детей:
1. Начальная суточная доза – 1-3 мг/кг на 1-4 приема.
2. Через 5 дней может выполняться корректировка начальной дозы (при необходимости ее можно увеличивать в 3 раза).
Обычно это мочегонное средство рекомендуется давать ребенку дважды в день в одно и то же время: утром и днем. Между приемами необходимо соблюдать интервал – около 10-12 часов.
Детям до 6 лет рекомендуется принимать таблетки этого препарата. Для детей, которые не могут проглотить таблетку самостоятельно, необходимо размолоть ее в порошок и смешать с молоком или детским питанием.
В некоторых случаях, особенно у грудничков, после приема Верошпирона бывает рвота. Если она появилась раньше, чем через полчаса после приема, ребенку необходимо дать принять еще одну дозу препарата. Если со времени приема до приступа рвоты прошло больше получаса, то давать еще одну дозу не нужно.
Особенно опасна передозировка Верошпирона у детей младшего возраста. Она сопровождается усилением многих побочных эффектов. У ребенка нарастает сонливость, слабость, могут появляться нарушения сердечного ритма или судороги. Обнаруживаются и признаки обезвоживания: отсутствие слюны, кожа становится сухой, может быть рвота или понос. В таких случаях необходимо срочно прекратить прием препарата, промыть ребенку желудок и вызвать врача или "Скорую помощь".
Применение при беременности и лактации
Прием Верошпирона противопоказан женщинам в период беременности и лактации.При необходимости назначения этого препарата кормящим матерям рекомендуется прекращение грудного вскармливания, т. к. спиронолактон может проникать в молоко и оказывать негативное воздействие на организм ребенка.
Верошпирон для похудения
 В интернете и в некоторых СМИ можно встретить рекомендации по приему Верошпирона для похудения. Несмотря на то, что данный мочегонный препарат может избавлять от нескольких килограммов путем выведения жидкости из организма, применять его для снижения веса категорически запрещено. К тому же утрата массы тела происходит не за счет утраты жировой ткани, а выведенная после приема Верошпирона жидкость легко восстанавливается в ближайшие дни.
В интернете и в некоторых СМИ можно встретить рекомендации по приему Верошпирона для похудения. Несмотря на то, что данный мочегонный препарат может избавлять от нескольких килограммов путем выведения жидкости из организма, применять его для снижения веса категорически запрещено. К тому же утрата массы тела происходит не за счет утраты жировой ткани, а выведенная после приема Верошпирона жидкость легко восстанавливается в ближайшие дни.Это мочегонное средство способствует выведению ионов натрия и кальция из организма и вызывает его обезвоживание. Утрата электролитов может приводить к появлению судорог и нарушению функций сердца, а обезвоживание – к нарушению всех функций организма. Эти проблемы могут приводить желающих похудеть таким способом в отделение реанимации и вызывать серьезные проблемы со здоровьем в будущем.
Также прием Верошпирона с целью похудения может сопровождаться рядом побочных действий этого препарата:
- склонность к кровотечениям;
- сбои в работе печени;
- понос, рвота и тошнота;
- нарушения менструального цикла у женщин или гинекомастия у мужчин;
- заболевания желудка и др.
Не следует забывать и о том, что бесконтрольный прием этого мочегонного средства людьми с некоторыми заболеваниями почек может приводить к развитию почечной недостаточности и вызывать движение камней по мочевыводящим путям.
Помните! Прием Верошпирона и других мочегонных средств с целью похудения абсолютно не обоснован и опасен!
Подробнее о похудении
Лекарственное взаимодействие Верошпирона
При назначении Верошпирона следует сообщить врачу о приеме других лекарственных средств, т. к. этот препарат способен взаимодействовать со многими из них. Читать далее...
Амикацин - инструкция по применению, аналоги, отзывы, цена
Амикацин относится к антибиотикам широкого спектра действия. Он высокоактивен по отношению к:
1. Грамотрицательным микроорганизмам – сальмонеллам, кишечной палочке, синегнойной палочке, шигеллам, клебсиеллам, серрациям, энтеробактерам и провиденсиям.
2. Некоторым грамположительным микроорганизмам – стафилококкам (устойчивым к цефалоспоринам, метициллину и пенициллину), некоторым штаммам стрептококков.
Амикацин способен губительно воздействовать на возбудителя туберкулеза (палочку Коха).
В отношении анаэробных бактерий данный антибиотик не активен.
Препарат полностью всасывается в кровь после парентерального введения, и его концентрация в крови поддерживается до 12 часов. Амикацин отлично проникает в различные ткани организма и накапливается во внеклеточной жидкости и внутриклеточно. Его наибольшие концентрации определяются в почках, печени, легких, миокарде и селезенке. Остатки препарата в основном выводятся почками. Читать далее...
Оглавление
- Препарат Амикацин
- Формы выпуска
- Инструкция по применению
- Амикацин детям
- Амикацин во время беременности и лактации
- Лекарственное взаимодействие
- Аналоги
- Отзывы
- Цена препарата в России и Украине
Препарат Амикацин
Амикацин является полусинтетическим антибиотиком и относится к группе аминогликозидов. Препарат воздействует на микроорганизмы бактериостатически и бактерицидно, замедляя процессы их жизнедеятельности и вызывая гибель. Устойчивость микроорганизмов к Амикацину развивается медленно, поэтому этот антибиотик занимает лидирующие позиции по эффективности среди других препаратов из группы аминогликозидов.Амикацин относится к антибиотикам широкого спектра действия. Он высокоактивен по отношению к:
1. Грамотрицательным микроорганизмам – сальмонеллам, кишечной палочке, синегнойной палочке, шигеллам, клебсиеллам, серрациям, энтеробактерам и провиденсиям.
2. Некоторым грамположительным микроорганизмам – стафилококкам (устойчивым к цефалоспоринам, метициллину и пенициллину), некоторым штаммам стрептококков.
Амикацин способен губительно воздействовать на возбудителя туберкулеза (палочку Коха).
В отношении анаэробных бактерий данный антибиотик не активен.
Препарат полностью всасывается в кровь после парентерального введения, и его концентрация в крови поддерживается до 12 часов. Амикацин отлично проникает в различные ткани организма и накапливается во внеклеточной жидкости и внутриклеточно. Его наибольшие концентрации определяются в почках, печени, легких, миокарде и селезенке. Остатки препарата в основном выводятся почками. Читать далее...
Актиферрин и Актиферрин композитум - инструкция по применению, аналоги, отзывы, цена
При применении Актиферрина наблюдается быстрое восполнение недостатка железа в организме, постепенная регрессия лабораторных и клинических симптомов анемии. У больного улучшается самочувствие, а слабость, повышенная утомляемость, тахикардия, головокружение и сухость кожи постепенно исчезают.
В состав Актиферрин композитум, помимо основных компонентов Актиферрина, входит фолиевая кислота. Этот препарат применяется для лечения больных железодефицитной анемией, сопровождающейся дефицитом фолиевой кислоты.
Присутствие в составе препарата альфа-аминокислоты серин дает возможность уменьшать дозировку железа и обеспечивает хорошую переносимость Актиферрина.
После приема внутрь железо, присутствующее в препарате, быстро всасывается из ЖКТ в кровь, и уже через 2-4 часа в крови наблюдается его максимальная концентрация. При этом развивается эффект корреляции: чем больший дефицит железа имеется в организме, тем большее количество железа всасывается в системный кровоток. Далее препарат выводится из организма с каловыми массами и мочой. Читать далее...
Оглавление
- Препарат Актиферрин
- Формы выпуска и состав
- Инструкция по применению Актиферрина
- Передозировка
- Актиферрин детям
- Актиферрин при беременности и лактации
- Лекарственное взаимодействие
- Аналоги
- Отзывы о препарате
- Цена в России и Украине
Препарат Актиферрин
Актиферрин и Актиферрин композитум относятся к препаратам, содержащим железо. Активными компонентами этих препаратов являются гептагидрат железа сульфат и альфа-аминокислота серин. Гептагидрат железа восполняет дефицит этого минерала в организме, а альфа-аминокислота серин позволяет ему более активно всасываться из желудка в системный кровоток.При применении Актиферрина наблюдается быстрое восполнение недостатка железа в организме, постепенная регрессия лабораторных и клинических симптомов анемии. У больного улучшается самочувствие, а слабость, повышенная утомляемость, тахикардия, головокружение и сухость кожи постепенно исчезают.
В состав Актиферрин композитум, помимо основных компонентов Актиферрина, входит фолиевая кислота. Этот препарат применяется для лечения больных железодефицитной анемией, сопровождающейся дефицитом фолиевой кислоты.
Присутствие в составе препарата альфа-аминокислоты серин дает возможность уменьшать дозировку железа и обеспечивает хорошую переносимость Актиферрина.
После приема внутрь железо, присутствующее в препарате, быстро всасывается из ЖКТ в кровь, и уже через 2-4 часа в крови наблюдается его максимальная концентрация. При этом развивается эффект корреляции: чем больший дефицит железа имеется в организме, тем большее количество железа всасывается в системный кровоток. Далее препарат выводится из организма с каловыми массами и мочой. Читать далее...
Адаптол - инструкция по применению, аналоги, отзывы, цена
На фоне успокаивающего действия препарат не вызывает эйфории, сонливости, нарушений координации движений и мышечного расслабления. Адаптол не влияет на двигательную и умственную активность, способен улучшать внимание и когнитивные функции. Прием препарата не вызывает психопатических расстройств и патологической эмоциональной активности.
После приема внутрь Адаптол быстро всасывается из ЖКТ в кровь и высокая концентрация его действующего компонента сохраняется на протяжении 3-4 часов. Препарат не накапливается в организме и выводится с мочой (частично с каловыми массами) в течение суток после приема. Адаптол не вызывает зависимости и дискомфорта (синдрома отмены) после прекращения его приема.
В состав одной таблетки входит:
1. Тетраметилтетраазабициклооктандион – 500 мг;
2. Вспомогательные вещества – метилцеллюлоза и стеарат кальция. Читать далее...
Оглавление
- Препарат Адаптол
- Форма выпуска
- Инструкция по применению
- Адаптол детям
- Адаптол при беременности и лактации
- Лекарственное взаимодействие
- Совместимость с алкоголем
- Афобазол или Адаптол?
- Аналоги
- Инструкция по применению препарата Адаптол: фармакологическое действие, показания, дозировка, побочные эффекты, противопоказания, аналоги - видео
- Отзывы о препарате
- Цена в России и Украине
Препарат Адаптол
Адаптол относится к группе транквилизаторов и способствует устранению тревоги, беспокойства, эмоционального напряжения, раздражительности или страха. Действующим активным компонентом препарата является тетраметилтетраазабициклооктандион (мебикар). Это вещество по своей химической структуре схоже с естественным метаболитом организма человека. Активный компонент Адаптола воздействует на активность тех зон головного мозга, которые ответственны за возникновение эмоций.На фоне успокаивающего действия препарат не вызывает эйфории, сонливости, нарушений координации движений и мышечного расслабления. Адаптол не влияет на двигательную и умственную активность, способен улучшать внимание и когнитивные функции. Прием препарата не вызывает психопатических расстройств и патологической эмоциональной активности.
После приема внутрь Адаптол быстро всасывается из ЖКТ в кровь и высокая концентрация его действующего компонента сохраняется на протяжении 3-4 часов. Препарат не накапливается в организме и выводится с мочой (частично с каловыми массами) в течение суток после приема. Адаптол не вызывает зависимости и дискомфорта (синдрома отмены) после прекращения его приема.
Форма выпуска
Адаптол выпускается компанией OLAINFARM, AS (Латвия) в виде плоскоцилиндрических круглых таблеток белого цвета с риской.В состав одной таблетки входит:
1. Тетраметилтетраазабициклооктандион – 500 мг;
2. Вспомогательные вещества – метилцеллюлоза и стеарат кальция. Читать далее...

Что делать, если подавился? Как оказать помощь, если подавился ребёнок или взрослый?
Когда человек давится чем-либо, ему необходимо помочь удалить инородный предмет из дыхательных путей. Именно в этом состоит помощь при подавливании. Последовательность действий, которые необходимо совершить для того, чтобы помочь подавившемуся человеку, зависит от возраста пострадавшего, его состояния и степени перекрытия дыхательных путей. Причем главную роль играет степень перекрытия дыхательных путей, которая может быть полной или неполной.
Поэтому, в первую очередь, необходимо оценить, какая произошла закупорка дыхательных путей инородным телом – полная или неполная. Если человек находится в сознании и может кашлять и дышать, то закупорка дыхательных путей неполная. Если же человек ловит ртом воздух, судорожно пытаясь втянуть его в себя, и при этом не кашляет, то произошла полная закупорка дыхательных путей.
Далее рассмотрим последовательность действий при полной и неполной закупорке дыхательных путей, которые необходимо совершить для помощи подавившемуся взрослому человеку или ребенку старше 3 – 4 лет. Читать далее...
Оглавление
Для того, чтобы представлять себе последовательность эффективных действий в том случае, если человек подавился, необходимо знать суть подавливания. Итак, когда человек давится чем-либо, это означает, что негазообразное тело (твердое, жидкое или кашеобразное) попадает в дыхательные пути и частично или полностью закрывает их просвет. В результате нарушается нормальный процесс дыхания, поскольку воздух не может проходить через частично или полностью закупоренный просвет бронхов или трахеи, и у человека возникает асфиксия (кислородное голодание).- Что делать, если подавился и произошла неполная закупорка дыхательных путей?
- Помощь подавившемуся человеку при полной закупорке дыхательных путей
- Как помочь человеку, который подавился: приём Геймлиха - видео
- Первая помощь человеку, который подавился и находится один в помещении
- Если ребенок подавился
- Подавился новорожденный – как помочь
- Что делать, если подавился маленький ребёнок: первая помощь - видео
Когда человек давится чем-либо, ему необходимо помочь удалить инородный предмет из дыхательных путей. Именно в этом состоит помощь при подавливании. Последовательность действий, которые необходимо совершить для того, чтобы помочь подавившемуся человеку, зависит от возраста пострадавшего, его состояния и степени перекрытия дыхательных путей. Причем главную роль играет степень перекрытия дыхательных путей, которая может быть полной или неполной.
Поэтому, в первую очередь, необходимо оценить, какая произошла закупорка дыхательных путей инородным телом – полная или неполная. Если человек находится в сознании и может кашлять и дышать, то закупорка дыхательных путей неполная. Если же человек ловит ртом воздух, судорожно пытаясь втянуть его в себя, и при этом не кашляет, то произошла полная закупорка дыхательных путей.
Далее рассмотрим последовательность действий при полной и неполной закупорке дыхательных путей, которые необходимо совершить для помощи подавившемуся взрослому человеку или ребенку старше 3 – 4 лет. Читать далее...
Фенотропил - инструкция по применению, аналоги, отзывы, цена
В состав Фенотропила в качестве активного компонента входит фенилоксопирролидинилацетамид – вещество, которое коротко называется именно "фенотропил". Собственно, по краткому наименованию активного вещества получил свое торговое название лекарственный препарат. Таблетки могут содержать фенилоксопирролидинилацетамид в двух дозировках – 50 мг или 100 мг. В качестве вспомогательных веществ Фенотропил содержит следующие компоненты:
Таблетки Фенотропила имеют форму вытянутого цилиндра, уплощенного с двух сторон, и окрашены в белый или белый с желтоватым или кремовым оттенком. Читать далее...
Оглавление
Фенотропил представляет собой новый препарат группы ноотропов, которые улучшают кровоснабжение головного мозга и когнитивные функции (мышление, память, внимание и т.д.). Кроме того, Фенотропил обладает психостимулирующим эффектом, улучшая выносливость при повышенных эмоциональных нагрузках, напряжении, перепадах настроения и других подобных состояниях. Вследствие данных свойств Фенотропил применяется при лечении заболеваний центральной нервной системы, таких, как недостаточность мозгового кровообращения, неврозы, астения, депрессия, апатия при шизофрении, абстиненция после употребления алкоголя или наркотиков. У здоровых людей Фенотропил применяется для повышения устойчивости к стрессорным воздействиям и для профилактики переутомления при сильных умственных и физических нагрузках.- Состав, названия и формы выпуска
- Фенотропил – фото
- Терапевтическое действие и клинические эффекты
- Фенотропил – показания к применению
- Фенотропил: фармакологическое действие и показания к применению - видео
- Фенотропил – инструкция по применению
- Фенотропил детям
- Фенотропил и алкоголь
- Как принимать Фенотропил для похудения
- Фенотропил – побочные эффекты
- Противопоказания к применению
- Фенотропил – аналоги
- Фенотропил – отзывы
- Глиатилин или Фенотропил?
- Фенибут или Фенотропил?
- Фенотропил или Пирацетам?
- Фенотропил или Мексидол?
- Фенотропил (таблетки) – цена
- Где купить?
Фенотропил – состав, названия и формы выпуска
В настоящее время Фенотропил выпускается только в форме таблеток с содержанием активного вещества 50 мг или 100 мг. Таблетки продаются в упаковках по 10, 20 или штук. Для быстрого обозначения различных дозировок препарата в обиходной речи часто используются термины "Фенотропил 100" или "Фенотропил 50". В данных названиях цифры означают дозировку таблеток. Кроме того, иногда используются названия "Фенотропил 30" или "Фенотропил 20" для обозначения того, сколько таблеток в описываемой упаковке. Однако данные названия используются значительно реже по сравнению с теми, где к названию Фенотропил добавляется цифра, означающая содержание активного вещества.В состав Фенотропила в качестве активного компонента входит фенилоксопирролидинилацетамид – вещество, которое коротко называется именно "фенотропил". Собственно, по краткому наименованию активного вещества получил свое торговое название лекарственный препарат. Таблетки могут содержать фенилоксопирролидинилацетамид в двух дозировках – 50 мг или 100 мг. В качестве вспомогательных веществ Фенотропил содержит следующие компоненты:
- Картофельный крахмал;
- Лактоза;
- Стеарат кальция.
Таблетки Фенотропила имеют форму вытянутого цилиндра, уплощенного с двух сторон, и окрашены в белый или белый с желтоватым или кремовым оттенком. Читать далее...