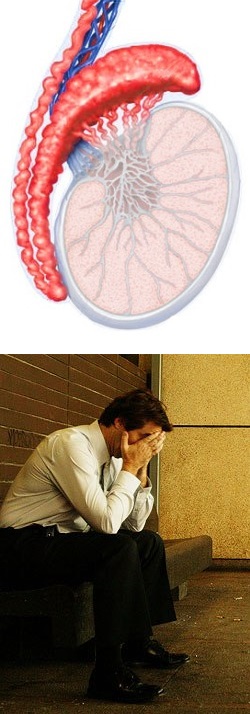
Эпидидимит - причины, симптомы, диагностика, лечение и профилактика
У лиц мужского пола эпидидимит может развиться в любом возрасте. Наиболее часто заболевание возникает у мужчин 20-40 лет.
Чаще заболевание является осложнением какого-либо инфекционного заболевания (бактериальной или вирусной природы), как то: пневмония, грипп, эпидемический паротит и другие. Инфекция может заноситься в придатки яичек с кровью или лимфой, а также распространяться восходящим путем из мочеиспускательного канала и органов мочеполовой системы.
Оглавление
- Что такое эпидидимит?
- Причины заболевания
- Классификация эпидидимитов
- Симптомы
- Диагностика
- Осложнения (последствия) эпидидимита
- Эпидидимит и орхит (орхоэпидидимит): причины, симптомы, диагностика, осложнения - видео
- Лечение
- Эпидидимит у детей
- Секс при эпидидимите
- Эпидидимит у женщин
- Профилактика заболевания
Что такое эпидидимит?
Эпидидимит – это воспаление (инфекционное или неинфекционное) придатка яичка. Этот придаток, имеющий вид спиралевидной трубки длиной до 6 м, и расположенный по задней поверхности яичка, соединяет яичко с семявыводящим протоком. Если в процесс вовлекаются и придаток, и само яичко, развивается орхоэпидидимит.У лиц мужского пола эпидидимит может развиться в любом возрасте. Наиболее часто заболевание возникает у мужчин 20-40 лет.
Чаще заболевание является осложнением какого-либо инфекционного заболевания (бактериальной или вирусной природы), как то: пневмония, грипп, эпидемический паротит и другие. Инфекция может заноситься в придатки яичек с кровью или лимфой, а также распространяться восходящим путем из мочеиспускательного канала и органов мочеполовой системы.
Причины заболевания
Развитие эпидидимита может быть вызвано рядом причин:- Бактериальные инфекции – являются причиной эпидидимита в 80% случаев. Выделяют 2 основные группы возбудителей, способных вызвать эпидидимит, – кишечные бактерии и возбудители заболеваний, передающихся половым путем. У мужчин до 40 лет причиной эпидидимитов чаще являются инфекции, передающиеся половым путем (гонорея, уреаплазмоз, сифилис, гарднерелла, хламидийная инфекция, трихомониаз). У мужчин после 40 лет причиной воспаления обычно становятся возбудители, обитающие в кишечнике. Кишечные бактерии могут стать причиной эпидидимита в любом возрасте у мужчин, практикующих анальный секс. Примерами бактериальных эпидидимитов являются случаи возникновения этого осложнения при скарлатине, брюшном тифе, туберкулезе. Воспалительный процесс может распространиться на придаток яичка при воспалении мочеиспускательного канала или предстательной железы.
Таблетки Эутирокс - инструкция по применению, аналоги, отзывы, цена
Малые дозы Эутирокса ускоряют синтез жиров и белков. Средние дозы препарата усиливают развитие и рост тканей и их потребность в кислороде; усиливают обмен веществ (жиров, белков и углеводов); стимулируют работу центральной нервной и сердечно-сосудистой систем. Большие дозы Эутирокса угнетают работу желез внутренней секреции (гипофиза и гипоталамуса).
Лечебный эффект наступает после 7-12 дневного приема лекарства. Если у пациента снижен уровень гормонов щитовидной железы, действие препарата наступает быстрее (после 3-5 дней лечения). При лечении диффузного зоба терапевтический эффект отмечается только после 3-5 месячного курса.
Из организма продукты обмена Эутирокса выводятся с желчью через кишечник и с мочой. После прекращения лечения препарат оказывает действие еще до 2 недель.
Таблетки расфасованы по 25 штук в блистере, по 50 и по 100 таблеток в упаковке. Читать далее...
Оглавление
- Препарат Эутирокс
- Формы выпуска
- Инструкция по применению Эутирокса
- Эутирокс детям
- Эутирокс при беременности и лактации
- Эутирокс при гипотиреозе
- Эутирокс после удаления щитовидной железы
- Эутирокс для похудения
- Лекарственное взаимодействие Эутирокса
- Аналоги Эутирокса
- Эутирокс или Тироксин?
- Отзывы о препарате
- Цена препарата
Препарат Эутирокс
Эутирокс – синтетический гормональный препарат, аналогичный гормону щитовидной железы тироксину. Действующим веществом препарата является левотироксин натрия. В организме человека Эутирокс влияет на обмен веществ, рост и развитие тканей. Применяется с целью восполнения гормонального дефицита щитовидной железы.Малые дозы Эутирокса ускоряют синтез жиров и белков. Средние дозы препарата усиливают развитие и рост тканей и их потребность в кислороде; усиливают обмен веществ (жиров, белков и углеводов); стимулируют работу центральной нервной и сердечно-сосудистой систем. Большие дозы Эутирокса угнетают работу желез внутренней секреции (гипофиза и гипоталамуса).
Лечебный эффект наступает после 7-12 дневного приема лекарства. Если у пациента снижен уровень гормонов щитовидной железы, действие препарата наступает быстрее (после 3-5 дней лечения). При лечении диффузного зоба терапевтический эффект отмечается только после 3-5 месячного курса.
Из организма продукты обмена Эутирокса выводятся с желчью через кишечник и с мочой. После прекращения лечения препарат оказывает действие еще до 2 недель.
Формы выпуска
Эутирокс выпускается в таблетках, содержащих 25, 50, 75,100, 125 и 150 мкг левотироксина натрия (основного действующего вещества).Таблетки расфасованы по 25 штук в блистере, по 50 и по 100 таблеток в упаковке. Читать далее...

Элидел - инструкция по применению, аналоги, отзывы, цена
Крем обладает ярко выраженным противовоспалительным эффектом. Он хорошо впитывается в кожу и уменьшает местный воспалительный процесс. При регулярном применении исчезает зуд, и внешние проявления дерматита постепенно становятся менее заметными.
Элидел снижает образование клеток, которые являются участниками аллергической реакции в организме, и препятствует поступлению их в кровь.
Лабораторные исследования свидетельствуют, что вне зависимости от площади поражения воспалительным процессом, курса лечения и возраста пациента, концентрация Элидела в крови очень низка и никак не отражается на общем самочувствии больного.
Оглавление
- Препарат Элидел
- Формы выпуска
- Инструкция по применению Элидела
- Элидел детям
- Элидел при беременности и лактации
- Элидел при витилиго
- Элидел при розацеа
- Лекарственное взаимодействие Элидела
- Аналоги Элидела
- Протопик или Элидел?
- Отзывы о препарате
- Цена препарата
Препарат Элидел
Элидел (Пимекролимус) – противовоспалительный препарат для местного лечения, который используется преимущественно в дерматологии. Основное действующее вещество – пимекролимус. Препарат не содержит гормонов.Крем обладает ярко выраженным противовоспалительным эффектом. Он хорошо впитывается в кожу и уменьшает местный воспалительный процесс. При регулярном применении исчезает зуд, и внешние проявления дерматита постепенно становятся менее заметными.
Элидел снижает образование клеток, которые являются участниками аллергической реакции в организме, и препятствует поступлению их в кровь.
Лабораторные исследования свидетельствуют, что вне зависимости от площади поражения воспалительным процессом, курса лечения и возраста пациента, концентрация Элидела в крови очень низка и никак не отражается на общем самочувствии больного.
Формы выпуска
Элидел выпускается только в виде 1% гомогенного крема белого цвета (в 1 г препарата содержится 10 мг пимекролимуса). Он расфасован в алюминиевые тубы по 15, 30 или 100 мг в картонной упаковке.Инструкция по применению Элидела
Показания
- Атопические дерматиты (хронические аллергические заболевания с генетической предрасположенностью).
- Различные формы и типы экземы (острые и хронические воспалительные процессы на коже, характеризующиеся разнообразием высыпаний и склонностью к мокнутию пораженных участков). Исключение – микробная экзема.
- Лечение экземы и атопических дерматитов в случаях, когда использование гормональной терапии нежелательно или вообще невозможно (особенно у детей).
- Непереносимость или отсутствие эффекта от лечения местными гормональными препаратами (кортикостероидами).
- Применение крема на пораженных участках, которые локализуются на шее и голове, так как именно в этих местах длительное лечение кортикостероидными мазями нежелательно.
Фурадонин - инструкция по применению, аналоги, отзывы, цена
Фурадонин не является антибиотиком, он относится к группе препаратов нитрофуранового ряда. На многие бактерии – клебсиеллу, стафилококк, энтерококк, кишечную палочку, протей, энтеробактер и др. – препарат оказывает бактериостатическое (приостанавливает размножение микробов) и бактерицидное ("убивает" микробы) действие.
Фурадонин применяется для лечения инфекций мочевыводящих путей.
Препарат хорошо всасывается из желудочно-кишечного тракта, проникает через плаценту и в грудное молоко, спинномозговую жидкость, выводится почками. Может придавать моче темный цвет. Концентрация в крови при обычных терапевтических дозах незначительная.
Действующим веществом лекарственного средства является нитрофурантоин.
Оглавление
- Препарат Фурадонин
- Формы выпуска
- Инструкция по применению Фурадонина
- Фурадонин для детей
- Фурадонин при беременности
- Фурадонин при цистите
- Аналоги Фурадонина
- Фурагин или Фурадонин?
- Отзывы о препарате
- Цена препарата
Препарат Фурадонин
Фурадонин – противомикробное синтетическое лечебное средство, обладающее широким спектром действия.Фурадонин не является антибиотиком, он относится к группе препаратов нитрофуранового ряда. На многие бактерии – клебсиеллу, стафилококк, энтерококк, кишечную палочку, протей, энтеробактер и др. – препарат оказывает бактериостатическое (приостанавливает размножение микробов) и бактерицидное ("убивает" микробы) действие.
Фурадонин применяется для лечения инфекций мочевыводящих путей.
Препарат хорошо всасывается из желудочно-кишечного тракта, проникает через плаценту и в грудное молоко, спинномозговую жидкость, выводится почками. Может придавать моче темный цвет. Концентрация в крови при обычных терапевтических дозах незначительная.
Действующим веществом лекарственного средства является нитрофурантоин.
Формы выпуска
- Таблетки 0,05 г по 20 штук в упаковке.
- Таблетки 0,1 г по 20 штук в упаковке.
- Таблетки 0,03 г растворимые в кишечнике по 30 штук в упаковке (для детей).
- Суспензия Фурадонин (для дозирования прилагается в упаковке мерный стаканчик или ложечка).
Инструкция по применению Фурадонина
Показания к применению
Фурадонин применяется для лечения и профилактики инфекционно-воспалительных заболеваний мочевыводящих путей (вызванных чувствительными к препарату возбудителями):- цистит;
- пиелит;
- пиелоцистит;
- пиелонефрит;
- уретрит.
Форлакс - инструкция по применению, аналоги, отзывы, цена
Как правило, врач назначает серию лабораторных исследований, а затем, на основании полученных данных, выписывает медикаментозное лечение. Среди лекарственных средств, направленных на усиление моторики кишечника и нормализации процесса дефекации, Форлакс стоит на одном из первых мест. И это неудивительно, ведь это один из самых безопасных и в то же время очень эффективных препаратов при желудочно-кишечных проблемах, особенно при запорах функционального характера.
Действующее вещество Форлакса – этиленгликоль (макрогол 4000).
Особенностью Форлакса является его механизм действия. Попадая в пищеварительный тракт даже в небольшом количестве, он притягивает к себе молекулы воды и быстро увеличивается в объеме, т.е. набухает. Таким образом, пищевой комок становится объемнее, за счет чего плотнее соприкасается со стенками кишечника и, в частности, с его нервными рецепторами. Это, в свою очередь, ведет к заметному усилению перистальтики и стимуляции процесса дефекации.
Форлакс практически не всасывается в кишечнике и в неизмененном виде выводится наружу с каловыми массами. Послабляющее действие развивается в течение 24-48 часов, но за счет того, что каловые массы разжижаются водой, которая находится в просвете кишечника, дефекация проходит мягко. Читать далее...
Оглавление
- Препарат Форлакс
- Формы выпуска
- Инструкция по применению Форлакса
- Форлакс для детей
- Форлакс при беременности и лактации
- Аналоги Форлакса
- Форлакс или Дюфалак?
- Отзывы о препарате
- Цена препарата
Препарат Форлакс
Проблема запоров хорошо известна многим людям. Одни предпочитают страдать молча, другие для нормализации стула прибегают к промыванию кишечника с помощью клизм. А третьи идут наиболее верным путем – обращаются со своей проблемой к гастроэнтерологам – специалистам по проблемам желудочно-кишечного тракта.Как правило, врач назначает серию лабораторных исследований, а затем, на основании полученных данных, выписывает медикаментозное лечение. Среди лекарственных средств, направленных на усиление моторики кишечника и нормализации процесса дефекации, Форлакс стоит на одном из первых мест. И это неудивительно, ведь это один из самых безопасных и в то же время очень эффективных препаратов при желудочно-кишечных проблемах, особенно при запорах функционального характера.
Действующее вещество Форлакса – этиленгликоль (макрогол 4000).
Особенностью Форлакса является его механизм действия. Попадая в пищеварительный тракт даже в небольшом количестве, он притягивает к себе молекулы воды и быстро увеличивается в объеме, т.е. набухает. Таким образом, пищевой комок становится объемнее, за счет чего плотнее соприкасается со стенками кишечника и, в частности, с его нервными рецепторами. Это, в свою очередь, ведет к заметному усилению перистальтики и стимуляции процесса дефекации.
Форлакс практически не всасывается в кишечнике и в неизмененном виде выводится наружу с каловыми массами. Послабляющее действие развивается в течение 24-48 часов, но за счет того, что каловые массы разжижаются водой, которая находится в просвете кишечника, дефекация проходит мягко. Читать далее...
Амбробене (таблетки, сироп, раствор, для ингаляций) - инструкция по применению, цена, отзывы
Препарат уменьшает вязкость мокроты и облегчает отток ее из бронхов. Амбробене действует следующим образом:
Амбробене проникает в наибольшей концентрации в легочную ткань, может попадать в грудное молоко, через плацентарный барьер и в спинномозговую жидкость. Действие после внутреннего приема лекарственного средства отмечается уже через 30 минут и длится (в зависимости от дозы) 6-12 часов. После введения в виде инъекции Амбробене оказывает действие быстрее, и длится оно на протяжении 6-10 часов. Выводится из организма с мочой. Читать далее...
Оглавление
Амбробене относится к химическим препаратам, оказывающим отхаркивающее и разжижающее мокроту действие. Лечебный эффект препарат оказывает при заболеваниях с кашлем и затрудненным отхождением мокроты. Основным действующим веществом является амброксол. Амбробене оказывает также антиоксидантное действие: нейтрализует и выводит из организма повреждающие молекулы, называемые свободными радикалами.- Формы выпуска
- Инструкция по применению
- Лечение Амбробене
- Амбробене для детей
- Для ингаляций
- При беременности и лактации
- При сухом кашле
- Лекарственное взаимодействие Амбробене
- Аналоги
- Лазолван или Амбробене?
- Отзывы о препарате
- Цена
Препарат уменьшает вязкость мокроты и облегчает отток ее из бронхов. Амбробене действует следующим образом:
- препарат стимулирует выработку в слизистой бронхов ферментов, которые расщепляют связи между веществами, входящими в состав мокроты;
- активизирует образование сурфактанта (смеси активных веществ, препятствующих слипанию альвеол легких);
- активирует функцию ресничек слизистой бронхов, не давая им слипаться.
Амбробене проникает в наибольшей концентрации в легочную ткань, может попадать в грудное молоко, через плацентарный барьер и в спинномозговую жидкость. Действие после внутреннего приема лекарственного средства отмечается уже через 30 минут и длится (в зависимости от дозы) 6-12 часов. После введения в виде инъекции Амбробене оказывает действие быстрее, и длится оно на протяжении 6-10 часов. Выводится из организма с мочой. Читать далее...
Тобрекс - инструкция по применению, аналоги, отзывы, цена
Входящий в состав Тобрекса антибиотик из группы аминогликозидов – Тобрамицин – оказывает губительное действие на стрептококки, стафилококки, протей, кишечную палочку, клебсиеллу, энтеробактерию, ацинетобактерию, бактерии дифтерии, гонококки и другие микробы.
Тобрекс эффективен при лечении этих заболеваний в том случае, если они вызваны чувствительными к Тобрамицину бактериями.
Тобрекс может применяться и с профилактической целью (для профилактики развития инфекций после операций) в офтальмологии. Читать далее...
Оглавление
- Глазные капли Тобрекс
- Формы выпуска
- Инструкция по применению глазных капель Тобрекс
- Тобрекс для детей
- Тобрекс при конъюнктивите
- Тобрекс при ячмене
- Тобрекс при насморке
- Аналоги Тобрекса
- Отзывы о препарате
- Цена препарата
Глазные капли Тобрекс
Тобрекс – препарат для лечения глазных инфекционно-воспалительных заболеваний.Входящий в состав Тобрекса антибиотик из группы аминогликозидов – Тобрамицин – оказывает губительное действие на стрептококки, стафилококки, протей, кишечную палочку, клебсиеллу, энтеробактерию, ацинетобактерию, бактерии дифтерии, гонококки и другие микробы.
Формы выпуска
Тобрекс выпускается в виде глазных капель и глазной мази.- Капли глазные: 0,3% раствор 5 мл в стерильном пластиковом флаконе-капельнице.
В 1 мл раствора содержится Тобрамицина 3 мг и вспомогательные вещества. - Мазь глазная 0,3% по 3,5 г в тубе алюминиевой.
Инструкция по применению глазных капель Тобрекс
Показания к применению
- Конъюнктивиты (воспаление слизистой оболочки глаза);
- кератоконъюнктивиты;
- кератиты (воспаление роговицы глаза);
- блефароконъюнктивиты;
- блефариты (воспаление краев век);
- дакриоциститы (воспаление слезного мешочка);
- иридоциклиты (воспаление радужки и цилиарного тела глазного яблока);
- эндофтальмиты (гнойное воспаление внутренних оболочек глазного яблока);
- мейбомиты (воспаление сальных желез век).
Тобрекс эффективен при лечении этих заболеваний в том случае, если они вызваны чувствительными к Тобрамицину бактериями.
Тобрекс может применяться и с профилактической целью (для профилактики развития инфекций после операций) в офтальмологии. Читать далее...
Тобрадекс - инструкция по применению, аналоги, отзывы, цена
В состав Тобрадекса входит антибиотик Тобрамицин и Дексаметазон (гормональный препарат из группы кортикостероидов). Эти два составляющих компонента Тобрадекса обеспечивают выраженный противомикробный и противовоспалительный эффект.
Тобрамицин (антибиотик-аминогликозид), входящий в состав Тобрадекса, активен против большого количества микробов: стафилококков, стрептококков, кишечной палочки, протея, синегнойной палочки, энтеробактерии, гемофильной палочки и др.
Дексаметазон оказывает противовоспалительное, противоаллергическое, противоотечное действие. Он активно подавляет воспалительный процесс. Дексаметазон не замедляет регенерацию (восстановление) тканей роговицы, поэтому может использоваться в послеоперационном периоде.
Помимо двух активных веществ (Тобрамицин и Дексаметазон) в состав Тобрадекса входят вспомогательные вещества: динатрия эдетат, натрия сульфат безводный, натрия хлорид, бензалкония хлорид, тилоксапол, серная кислота, гидроксиэтилцеллюлоза, вода очищенная.
В состав мази Тобрадекс, кроме действующих веществ, включены вспомогательные вещества: белый вазелин, минеральное масло, хлорбутанол безводный.
Оглавление
- Капли глазные Тобрадекс
- Формы выпуска
- Инструкция по применению Тобрадекса
- Тобрадекс для детей
- Тобрадекс при ячмене
- Тобрадекс при халязионе
- Аналоги Тобрадекса
- Тобрадекс и Тобрекс – в чем разница?
- Отзывы о препарате
- Цена препарата
Капли глазные Тобрадекс
Тобрадекс – комбинированный препарат в виде капель и мази для лечения глазных болезней.В состав Тобрадекса входит антибиотик Тобрамицин и Дексаметазон (гормональный препарат из группы кортикостероидов). Эти два составляющих компонента Тобрадекса обеспечивают выраженный противомикробный и противовоспалительный эффект.
Тобрамицин (антибиотик-аминогликозид), входящий в состав Тобрадекса, активен против большого количества микробов: стафилококков, стрептококков, кишечной палочки, протея, синегнойной палочки, энтеробактерии, гемофильной палочки и др.
Дексаметазон оказывает противовоспалительное, противоаллергическое, противоотечное действие. Он активно подавляет воспалительный процесс. Дексаметазон не замедляет регенерацию (восстановление) тканей роговицы, поэтому может использоваться в послеоперационном периоде.
Помимо двух активных веществ (Тобрамицин и Дексаметазон) в состав Тобрадекса входят вспомогательные вещества: динатрия эдетат, натрия сульфат безводный, натрия хлорид, бензалкония хлорид, тилоксапол, серная кислота, гидроксиэтилцеллюлоза, вода очищенная.
В состав мази Тобрадекс, кроме действующих веществ, включены вспомогательные вещества: белый вазелин, минеральное масло, хлорбутанол безводный.
Формы выпуска
Тобрадекс имеет 2 формы выпуска:- Капли глазные (в виде суспензии белого цвета), во флаконе-капельнице, 5 мл.
- Мазь глазная (белого цвета) в тубе алюминиевой по 3,5 г.
Таблетки Тиберал - инструкция по применению, аналоги, отзывы, цен
Препарат усваивается организмом на 90%, уже через 3 часа после приема достигая максимальной концентрации в крови. Действующее вещество прекрасно проникает во все жидкие среды организма, в том числе и спинномозговую жидкость. При однократном применении 85% Тиберала выводится из организма через 5 дней.
Тиберал эффективно действует на трихомонады, лямблии, дизентерийные амебы и многие анаэробные микроорганизмы – бактероиды, клостридии, анаэробные кокки и фузобактерии.
В упаковке находится блистер с 10 таблетками.
Оглавление
- Препарат Тиберал
- Форма выпуска
- Инструкция по применению Тиберала
- Тиберал при лямблиозе
- Тиберал при трихомониазе
- Тиберал при хламидиозе
- Тиберал при гарднереллезе
- Тиберал при амебиазе
- Тиберал детям
- Тиберал при беременности и лактации
- Тиберал и алкоголь
- Взаимодействие Тиберала с другими лекарственными препаратами
- Аналоги Тиберала
- Отзывы о препарате
- Цена препарата
Препарат Тиберал
Тиберал – противопаразитарный и антимикробный препарат, который применяется в лечении заболеваний, вызванных простейшими. Действующее вещество Тиберала – орнидазол.Препарат усваивается организмом на 90%, уже через 3 часа после приема достигая максимальной концентрации в крови. Действующее вещество прекрасно проникает во все жидкие среды организма, в том числе и спинномозговую жидкость. При однократном применении 85% Тиберала выводится из организма через 5 дней.
Тиберал эффективно действует на трихомонады, лямблии, дизентерийные амебы и многие анаэробные микроорганизмы – бактероиды, клостридии, анаэробные кокки и фузобактерии.
Форма выпуска
Препарат выпускается только в форме цилиндрических белых таблеток без запаха, покрытых оболочкой. В каждой таблетке содержится 500 мг орнидазола и вспомогательные компоненты.В упаковке находится блистер с 10 таблетками.
Инструкция по применению Тиберала
Показания к применению
- Трихомониаз;
- амебиаз (все кишечные и внекишечные формы амебиаза, в том числе и амебный абсцесс печени, и дизентерия);
- лямблиоз (поражение тонкого кишечника, а иногда и печени, простейшими – лямблиями);
- гарднереллез (дисбактериоз влагалища, при котором увеличивается количество бактерий Гарднелла);
- профилактика инфекционных осложнений после хирургических вмешательств на кишечнике и гинекологических операций.
Сорбифер Дурулес - инструкция по применению, аналоги, отзывы, цена
Дурулес – специальная технология изготовления препарата, которая дает возможность ионам железа равномерно и постепенно высвобождаться в кишечнике не под действием пищеварительных соков, а в результате перистальтики (волнообразных движений стенок кишечника).
Такое постепенное (на протяжении 6 часов) высвобождение ионов железа предотвращает создание повышенного количества их в органах пищеварения и не допускает раздражающего действия ионов железа на слизистую пищеварительного тракта.
Всасываемость препарата в тонком кишечнике, благодаря этой технологии, высокая, на 30% выше, чем у других препаратов железа. Именно Аскорбиновая кислота повышает его всасываемость.
Оглавление
- Препарат Сорбифер Дурулес
- Формы выпуска
- Инструкция по применению Сорбифера Дурулес
- Сорбифер для детей
- Сорбифер при беременности
- Лекарственное взаимодействие Сорбифера
- Аналоги Сорбифера
- Отзывы о препарате
- Цена препарата
Препарат Сорбифер Дурулес
Сорбифер Дурулес – противоанемический комбинированный препарат, в составе которого сочетается сульфат железа с аскорбиновой кислотой. Выраженный лечебный эффект препарата при анемии (малокровии) обеспечивается именно за счет комбинированного действия его составляющих: сульфат железа восполняет дефицит железа в организме, а витамин С повышает его всасывание в пищеварительном тракте.Дурулес – специальная технология изготовления препарата, которая дает возможность ионам железа равномерно и постепенно высвобождаться в кишечнике не под действием пищеварительных соков, а в результате перистальтики (волнообразных движений стенок кишечника).
Такое постепенное (на протяжении 6 часов) высвобождение ионов железа предотвращает создание повышенного количества их в органах пищеварения и не допускает раздражающего действия ионов железа на слизистую пищеварительного тракта.
Всасываемость препарата в тонком кишечнике, благодаря этой технологии, высокая, на 30% выше, чем у других препаратов железа. Именно Аскорбиновая кислота повышает его всасываемость.
Формы выпуска
Таблетки в оболочке по 30 и по 50 штук во флаконе. В 1 таблетке Сорбифера Дурулес содержится 100 мг железа и 60 мг витамина С. Читать далее...
Систейн - инструкция по применению, аналоги, отзывы, цена
Действие этих комбинированных препаратов направлено на удержание влаги за счет особенной консистенции раствора, который не оказывает механического воздействия на слизистую оболочку глаза. Особая формула Систейна способна создавать тончайшую полимерную пленку на поверхности глаза, которая, препятствуя высыханию, длительное время удерживает естественную влагу и предотвращает раздражение глаза от частого мигания века при напряженной работе. Систейн Баланс отличается от остальных препаратов этой линии тем, что способен стабилизировать липидный слой слезной пленки, благодаря присутствию в своем составе особенной системы LipiTech.
Препараты этой линии способны оказывать свое благотворное воздействие на глаз в течение суток, и лишь в редких случаях их эффективность может снижаться к концу дня из-за частичного естественного вымывания слезной жидкостью. Именно поэтому данные препараты должны подбираться врачом-офтальмологом, который учтет все индивидуальные особенности пациента и выберет именно тот вариант Систейна, который будет наиболее эффективен. Читать далее...
Оглавление
- Глазные капли Систейн
- Форма выпуска
- Как действует Систейн Ультра - видео
- Инструкция по применению капель Систейн
- Аналоги Систейн
- Отзывы о препарате
- Цена препарата
Глазные капли Систейн
Систейн – это линия офтальмологических препаратов из группы регидрантов, сходных по своему действию, которые применяются в составе комплексного лечения или профилактики синдрома раздражения и сухости глаза. Эта линия включает в себя:- Систейн глазные капли;
- Систейн Ультра монодозы;
- Систейн гель;
- Систейн салфетки для век;
- Систейн Баланс.
Действие этих комбинированных препаратов направлено на удержание влаги за счет особенной консистенции раствора, который не оказывает механического воздействия на слизистую оболочку глаза. Особая формула Систейна способна создавать тончайшую полимерную пленку на поверхности глаза, которая, препятствуя высыханию, длительное время удерживает естественную влагу и предотвращает раздражение глаза от частого мигания века при напряженной работе. Систейн Баланс отличается от остальных препаратов этой линии тем, что способен стабилизировать липидный слой слезной пленки, благодаря присутствию в своем составе особенной системы LipiTech.
Препараты этой линии способны оказывать свое благотворное воздействие на глаз в течение суток, и лишь в редких случаях их эффективность может снижаться к концу дня из-за частичного естественного вымывания слезной жидкостью. Именно поэтому данные препараты должны подбираться врачом-офтальмологом, который учтет все индивидуальные особенности пациента и выберет именно тот вариант Систейна, который будет наиболее эффективен. Читать далее...
Сердцебиение плода - показатели нормы, методы контроля, патологии
Без применения высокотехнологичной аппаратуры первые сердцебиения плода могут быть прослушаны при помощи стетоскопа не ранее чем на 18-20 неделе беременности. В начале беременности оценить состояние сердца и выслушать сердечные сокращения стало возможным только после изобретения УЗИ.
Закладка сердца у плода происходит на 4-й неделе, На этом сроке оно представляет собой полую трубку, и уже в начале 5-й недели появляются первые сокращения будущего сердца ребенка. При использовании трансвагинального датчика УЗИ выслушать их возможно при обследовании плода на 5-6 неделе, а при применении трансабдоминального датчика – не ранее 6-7 недели.
Такие изменения частоты сокращений сердца объясняются постоянным развитием и становлением функционирования вегетативной нервной системы, отвечающей за слаженную работу всех внутренних систем и органов.
Оглавление
- Когда появляется сердцебиение у плода?
- Норма частоты сердцебиения плода по неделям
- Методы контроля сердцебиения плода
- Патология сердцебиения плода
- Можно ли определить пол ребенка по сердцебиению плода?
- Можно ли почувствовать сердцебиение плода?
Когда появляется сердцебиение у плода?
Показания сердцебиения плода являются одними из основополагающих характеристик нормально протекающей беременности и жизнеспособности будущего ребенка. Именно поэтому акушеры постоянно следят за сердечными сокращениями и развитием сердечно-сосудистой системы плода.Без применения высокотехнологичной аппаратуры первые сердцебиения плода могут быть прослушаны при помощи стетоскопа не ранее чем на 18-20 неделе беременности. В начале беременности оценить состояние сердца и выслушать сердечные сокращения стало возможным только после изобретения УЗИ.
Закладка сердца у плода происходит на 4-й неделе, На этом сроке оно представляет собой полую трубку, и уже в начале 5-й недели появляются первые сокращения будущего сердца ребенка. При использовании трансвагинального датчика УЗИ выслушать их возможно при обследовании плода на 5-6 неделе, а при применении трансабдоминального датчика – не ранее 6-7 недели.
Норма частоты сердцебиения плода по неделям
В первом триместре беременности частота сердцебиения плода изменяется в зависимости от срока беременности:- в 6-8 недель – от 110 до 130 уд./минуту;
- в 9-10 недель – от 170 до 190 уд./минуту;
- с 11-й недели и до момента родов – от 140 до 160 уд./минуту.
Такие изменения частоты сокращений сердца объясняются постоянным развитием и становлением функционирования вегетативной нервной системы, отвечающей за слаженную работу всех внутренних систем и органов.
Методы контроля сердцебиения плода
Прослушивание
Прослушивание, или аускультация сердцебиения плода выполняется при помощи акушерского стетоскопа (небольшая трубка с широкой воронкой). Такой способ прослушивания становится возможным только с 20 (реже с 18) недели беременности. Читать далее...
Протопик - инструкция по применению, аналоги, отзывы, цена
Препарат подавляет действие кальциневрина – вещества, которое участвует в синтезе медиаторов воспаления. Также он снижает активность Т-лимфоцитов и других клеток крови, ответственных за воспалительные реакции.
При местном применении Протопик минимально всасывается в системный кровоток, концентрация его в крови остается незначительной. При многократном применении мази период полувыведения действующего вещества составляет: у взрослых – 75 часов, у детей – 65 часов.
Выпускается в пластиковых тубах по 10, 30, 60 г в концентрации 0,1% и 0,03%. Туба упакована в картонную пачку.
Оглавление
- Препарат Протопик
- Формы выпуска
- Инструкция по применению Протопика
- Протопик детям
- Протопик при беременности и лактации
- Протопик при витилиго
- Лекарственное взаимодействие Протопика
- Аналоги Протопика
- Отзывы о препарате
- Цена препарата
Препарат Протопик
Протопик (Такролимус) относится к противовоспалительным средствам для местного применения.Препарат подавляет действие кальциневрина – вещества, которое участвует в синтезе медиаторов воспаления. Также он снижает активность Т-лимфоцитов и других клеток крови, ответственных за воспалительные реакции.
При местном применении Протопик минимально всасывается в системный кровоток, концентрация его в крови остается незначительной. При многократном применении мази период полувыведения действующего вещества составляет: у взрослых – 75 часов, у детей – 65 часов.
Формы выпуска
Протопик представляет собой белую или желтоватую мазь однородной консистенции. Активное вещество – моногидрат такролимуса. Также в мазь входят разные виды белого парафина, белый пчелиный воск и пропиленкарбонат.Выпускается в пластиковых тубах по 10, 30, 60 г в концентрации 0,1% и 0,03%. Туба упакована в картонную пачку.
Инструкция по применению Протопика
Показания к применению
- Атопический дерматит (тяжелые и среднетяжелые формы), при отсутствии положительной реакции на стандартные методы лечения или при наличии противопоказаний для их назначения.
- Витилиго.
Празиквантел - инструкция по применению, аналоги, отзывы, цена
Антигельминтное средство эффективно действует на китайскую двуустку, шистосому Менсона (кишечную), кошачью двуустку, японскую шистосому, карликового цепня, широкого лентеца, бычьего цепня и свиного цепня.
Препарат быстро и полностью всасывается из пищеварительного тракта в кровь, где его максимальная концентрация достигается уже через пару часов. В течение суток 80% лекарства в измененном виде выводится почками, и лишь небольшое его количество – через кишечник.
В небольших дозах Празиквантел вызывает спазмы мышц у глистов с последующим их параличом, что ведет к гибели паразита. При более высокой концентрации препарат повреждает наружный покров плоских червей, в результате чего они быстро гибнут.
Оглавление
- Препарат Празиквантел
- Формы выпуска
- Инструкция по применению Празиквантела
- Празиквантел детям
- Празиквантел при беременности и кормлении грудью
- Лекарственное взаимодействие Празиквантела
- Аналоги Празиквантела
- Отзывы о препарате
- Цена препарата
Препарат Празиквантел
Празиквантел – новейший противоглистный препарат с широким спектром действия, который эффективен против плоских червей.Антигельминтное средство эффективно действует на китайскую двуустку, шистосому Менсона (кишечную), кошачью двуустку, японскую шистосому, карликового цепня, широкого лентеца, бычьего цепня и свиного цепня.
Препарат быстро и полностью всасывается из пищеварительного тракта в кровь, где его максимальная концентрация достигается уже через пару часов. В течение суток 80% лекарства в измененном виде выводится почками, и лишь небольшое его количество – через кишечник.
В небольших дозах Празиквантел вызывает спазмы мышц у глистов с последующим их параличом, что ведет к гибели паразита. При более высокой концентрации препарат повреждает наружный покров плоских червей, в результате чего они быстро гибнут.
Формы выпуска
Празиквантел выпускается только в виде белых таблеток по 0,6 г, покрытых оболочкой. Во флаконе из темного стекла находится 6 таблеток.Инструкция по применению Празиквантела
Показания к применению
- Шистосомоз (бильгарциоз, шистосоматоз) – тропическое паразитарное заболевание, вызываемое кровяными сосальщиками, которые поражают кишечник и мочеполовую систему.
- Трематодозы (метагонимоз, клонорхоз, описторхоз, фасциолопсидоз, фасциолез, парагонимоз).
- Цестодозы (дифиллоботриоз, гименолепидоз, тениоз, тениаринхоз).
- Нейроцистицеркоз и цистицеркоз.
- Вторичная инфекция, возникающая на фоне глистной инвазии (гельминтоза).
Пантогам - инструкция по применению, аналоги, отзывы, цена
Повышение устойчивости головного мозга к кислородному голоданию и уменьшение воздействия на него токсических веществ – основные свойства препарата.
Пантогам обладает противосудорожным и умеренным седативным действием. Наряду с этим он способен мягко повышать работоспособность (и умственную, и физическую). Тормозит патологическое напряжение мышц желчного и мочевого пузыря.
При хроническом алкоголизме Пантогам оказывает успокаивающее и расслабляющее действие, что существенно облегчает состояние больного, страдающего алкогольной интоксикацией. Также при этом улучшается кровоснабжение мозга.
Показания:
Противопоказания, побочные действия такие же, как и для взрослых.
Лечение назначает врач. Курс и доза зависят от диагноза и степени тяжести заболевания.
Дозировка таблетированной формы
Детская разовая доза – 0,25-0,5 г, суточная – 1-3г.
Лечение экстрапирамидных расстройств у детей, вызванных приемом нейролептиков – по 0,25–0,5 г (по 1 - 2 таблетки) 3–4 раза в сутки курсом 1 – 3 месяца.
При нервных тиках детям назначают по 0,25-0,5 г (1-2 таблетки) 3-6 раз в сутки. Курс лечения занимает от 1 до 4 месяцев.
При расстройстве мочеиспускания у детей Пантогам назначается по 0,25-0,5 г (1-2 таблетки) на 1 - 3 месяца.
При остальных детских патологиях нервной системы Пантогам назначается по возрастающей схеме и с учетом возраста ребенка. На протяжении 7 – 12 дней идет наращивание дозы. Затем 15 – 40 дней принимается максимально допустимая доза в соответствии с возрастом ребенка, после чего в течение 7 – 8 дней она постепенно снижается вплоть до отмены препарата. Перерыв между курсами лечения может длиться от 1 до 3 месяцев.
Дозировка сиропа Пантогама
Детям в основном назначается по 2,5-5 мл сиропа Пантогама на один прием. В сутки можно дать ребенку 7,5-30 мл сиропа. Продолжительность лечения колеблется от 1 до 4 месяцев, иногда достигает полугода. Повторный курс можно проводить только через 3-6 месяцев.
Чаще всего детям назначаются терапевтические дозы сиропа в зависимости от возраста и тяжести заболевания. Детям до одного года жизни – 5-10 мл сиропа в день. В возрасте от одного до трех лет ребенку можно принимать в день 5 –12,5 мл сиропа. Детям от трех до семи лет назначают 7,5-15 мл, старше семи лет – 10-20 мл.
Рекомендуемая схема наращивания лечения такая же, как и при назначении таблеток.
 При экспериментальных исследованиях Пантогама токсического воздействия на плод не было обнаружено. Но все же назначать препарат в таблетках при беременности не рекомендуется. В виде сиропа можно принимать, начиная только со второго триместра.
При экспериментальных исследованиях Пантогама токсического воздействия на плод не было обнаружено. Но все же назначать препарат в таблетках при беременности не рекомендуется. В виде сиропа можно принимать, начиная только со второго триместра.
При приеме Пантогама во время лактации кормление грудью следует прекратить.
 Отзывы о препарате чрезвычайно различны. Врачи очень довольны его терапевтическим эффектом и малым количеством побочных явлений.
Отзывы о препарате чрезвычайно различны. Врачи очень довольны его терапевтическим эффектом и малым количеством побочных явлений.
Так как очень часто Пантогам назначают детям, то большинство отзывов написаны молодыми мамами, которые отмечают, что врачи выписывают препарат, не затрудняясь объяснением объективных причин. Именно поэтому не все родители дают детям Пантогам.
В некоторых случаях мамы замечали у ребенка после приема Пантогама побочные явления – повышенную возбудимость и нарушения в работе пищеварительной системы.
И все же положительные отзывы преобладают. Имеются сообщения о том, что прием Пантогама помог вылечить заикание у подростка; значительно уменьшилось беспокойство новорожденного ребенка с гидроцефальным синдромом на фоне лечения сиропом Пантогама; у 3-х летней девочки с сотрясением мозга после назначения Пантогама прекратилась рвота и уменьшилось головокружение.
Взрослые пациенты отмечают благотворное действие препарата при синдроме хронической усталости, при бессоннице, при стрессовых ситуациях.
Пантогам в таблетках по 250 мг стоит от 272 руб. за упаковку.
Пантогам в таблетках по 500 мг стоит от 464 руб. за упаковку.
Пантогам, сироп 10% - 100 мл стоит от 286 руб. за флакон.
Пантогам Актив в капсулах по 300 мг – стоит от 322 руб. за упаковку. Читать далее...
Оглавление
- Препарат Пантогам
- Формы выпуска
- Инструкция по применению Пантогама
- Пантогам: история создания, инструкция по применению - видео
- Пантогам для детей
- Пантогам при беременности и лактации
- Лекарственное взаимодействие Пантогама
- Аналоги Пантогама
- Отзывы о препарате
- Цена препарата
Препарат Пантогам
Пантогам – препарат, улучшающий работу головного мозга. Он положительно влияет на умственную деятельность и память. Активное вещество Пантогама – кальция гопантенат.Повышение устойчивости головного мозга к кислородному голоданию и уменьшение воздействия на него токсических веществ – основные свойства препарата.
Пантогам обладает противосудорожным и умеренным седативным действием. Наряду с этим он способен мягко повышать работоспособность (и умственную, и физическую). Тормозит патологическое напряжение мышц желчного и мочевого пузыря.
При хроническом алкоголизме Пантогам оказывает успокаивающее и расслабляющее действие, что существенно облегчает состояние больного, страдающего алкогольной интоксикацией. Также при этом улучшается кровоснабжение мозга.
Формы выпуска
Пантогам выпускается в виде таблеток, сиропа и капсул.- Таблетки по 250 или 500 мг расфасованы в блистеры по 10 штук. В каждой упаковке – 5 блистеров.
- Для детей Пантогам выпускается в виде 10% сиропа в темных флаконах по 50 и 100 мл. Это сладкая, желтоватая или бесцветная жидкость с запахом вишни. К флакону прилагается мерная ложечка объемом 5 мл с дополнительной маркировкой – 1/4 и 1/2, что соответствует 1,25 и 2,5 мл сиропа.
- Капсулы Пантогам Актив 300 мг, 60 штук в упаковке.
Пантогам: история создания, инструкция по применению - видео
Пантогам для детей
Препарат можно принимать детям от рождения в виде сиропа. Таблетки назначаются только после трех лет.Показания:
- Умственная отсталость;
- задержка психомоторного и речевого развития;
- детский церебральный паралич;
- детская гиперактивность с недостатком внимания;
- различные неврозоподобные состояния, сопровождающиеся заиканием, энурезом, тиками, нарушениями сна и др.;
- перинатальная энцефалопатия.
Противопоказания, побочные действия такие же, как и для взрослых.
Лечение назначает врач. Курс и доза зависят от диагноза и степени тяжести заболевания.
Дозировка таблетированной формы
Детская разовая доза – 0,25-0,5 г, суточная – 1-3г.
Лечение экстрапирамидных расстройств у детей, вызванных приемом нейролептиков – по 0,25–0,5 г (по 1 - 2 таблетки) 3–4 раза в сутки курсом 1 – 3 месяца.
При нервных тиках детям назначают по 0,25-0,5 г (1-2 таблетки) 3-6 раз в сутки. Курс лечения занимает от 1 до 4 месяцев.
При расстройстве мочеиспускания у детей Пантогам назначается по 0,25-0,5 г (1-2 таблетки) на 1 - 3 месяца.
При остальных детских патологиях нервной системы Пантогам назначается по возрастающей схеме и с учетом возраста ребенка. На протяжении 7 – 12 дней идет наращивание дозы. Затем 15 – 40 дней принимается максимально допустимая доза в соответствии с возрастом ребенка, после чего в течение 7 – 8 дней она постепенно снижается вплоть до отмены препарата. Перерыв между курсами лечения может длиться от 1 до 3 месяцев.
Дозировка сиропа Пантогама
Детям в основном назначается по 2,5-5 мл сиропа Пантогама на один прием. В сутки можно дать ребенку 7,5-30 мл сиропа. Продолжительность лечения колеблется от 1 до 4 месяцев, иногда достигает полугода. Повторный курс можно проводить только через 3-6 месяцев.
Чаще всего детям назначаются терапевтические дозы сиропа в зависимости от возраста и тяжести заболевания. Детям до одного года жизни – 5-10 мл сиропа в день. В возрасте от одного до трех лет ребенку можно принимать в день 5 –12,5 мл сиропа. Детям от трех до семи лет назначают 7,5-15 мл, старше семи лет – 10-20 мл.
Рекомендуемая схема наращивания лечения такая же, как и при назначении таблеток.
Пантогам при беременности и лактации
 При экспериментальных исследованиях Пантогама токсического воздействия на плод не было обнаружено. Но все же назначать препарат в таблетках при беременности не рекомендуется. В виде сиропа можно принимать, начиная только со второго триместра.
При экспериментальных исследованиях Пантогама токсического воздействия на плод не было обнаружено. Но все же назначать препарат в таблетках при беременности не рекомендуется. В виде сиропа можно принимать, начиная только со второго триместра.При приеме Пантогама во время лактации кормление грудью следует прекратить.
Лекарственное взаимодействие Пантогама
- При длительном курсе лечения не следует принимать другие препараты этой же группы во избежание чрезмерной стимуляции работы центральной нервной системы.
- Пантогам в сочетании с барбитуратами удлиняет время их действия.
- Усиливает действие противосудорожных препаратов и эффект местных анестетиков – новокаина, прокаина и др.
- Предупреждает развитие побочных явлений при приеме нейролептиков, а также фенобарбитала и карбамазепина.
- Терапевтический эффект Пантогама усиливает Глицин и препараты этидроновой кислоты (например, Ксидифон).
Аналоги Пантогама
Аналогами Пантогама, которые в своем составе имеют одинаковое активное вещество, можно назвать такие препараты:- Кальциевая соль гопантеновой кислоты;
- Пантокальцин;
- Кальция гопантенат;
- Гопантам;
- Гопантеновая кислота.
Отзывы о препарате
 Отзывы о препарате чрезвычайно различны. Врачи очень довольны его терапевтическим эффектом и малым количеством побочных явлений.
Отзывы о препарате чрезвычайно различны. Врачи очень довольны его терапевтическим эффектом и малым количеством побочных явлений.Так как очень часто Пантогам назначают детям, то большинство отзывов написаны молодыми мамами, которые отмечают, что врачи выписывают препарат, не затрудняясь объяснением объективных причин. Именно поэтому не все родители дают детям Пантогам.
В некоторых случаях мамы замечали у ребенка после приема Пантогама побочные явления – повышенную возбудимость и нарушения в работе пищеварительной системы.
И все же положительные отзывы преобладают. Имеются сообщения о том, что прием Пантогама помог вылечить заикание у подростка; значительно уменьшилось беспокойство новорожденного ребенка с гидроцефальным синдромом на фоне лечения сиропом Пантогама; у 3-х летней девочки с сотрясением мозга после назначения Пантогама прекратилась рвота и уменьшилось головокружение.
Взрослые пациенты отмечают благотворное действие препарата при синдроме хронической усталости, при бессоннице, при стрессовых ситуациях.
Цена препарата
Пантогам и его аналоги выпускают многие фармацевтические компании России.Пантогам в таблетках по 250 мг стоит от 272 руб. за упаковку.
Пантогам в таблетках по 500 мг стоит от 464 руб. за упаковку.
Пантогам, сироп 10% - 100 мл стоит от 286 руб. за флакон.
Пантогам Актив в капсулах по 300 мг – стоит от 322 руб. за упаковку. Читать далее...
Палин - инструкция по применению, аналоги, отзывы, цена
Препарат эффективно действует на грамотрицательные бактерии (протей, кишечную палочку, энтеробактер, цитробактер и др.); умеренно активен по отношению к клебсиелле, провиденции, ацинетобактеру.
Палин не оказывает действия на хламидии, микобактерии, синегнойную палочку, анаэробные микроорганизмы (развиваются без кислорода) и грамположительную микрофлору.
Устойчивость микроорганизмов к Палину развивается медленно.
Палин хорошо всасывается в желудочно-кишечном тракте и достигает максимальной концентрации в крови уже через 1-2 часа. Высокие концентрации препарата создаются в почках и предстательной железе. С белками плазмы крови связывается не более 30% препарата. Выводится из организма с мочой, а также через кишечник с желчью. За 24 часа выводится от 50 до 85% от полученной дозы препарата. Препарат проникает через плаценту и в небольшом количестве в грудное молоко.
Палин используется для лечения гинекологических и урологических заболеваний. Читать далее...
Оглавление
- Препарат Палин
- Формы выпуска
- Инструкция по применению Палина
- Палин детям
- Палин при беременности и лактации
- Палин при цистите
- Палин при пиелонефрите
- Аналоги Палина
- Отзывы о препарате
- Цена препарата
Препарат Палин
Палин – антибактериальный лекарственный препарат из группы антибиотиков хинолонового ряда. Основным активным компонентом Палина является пипемидовая кислота. Препарат обладает в зависимости от концентрации бактериостатическим (угнетает размножение бактерий) или бактерицидным действием (губительное действие на бактерии). Более низкие дозы Палина действуют бактериостатически, а высокие дозы обеспечивают бактерицидный эффект.Препарат эффективно действует на грамотрицательные бактерии (протей, кишечную палочку, энтеробактер, цитробактер и др.); умеренно активен по отношению к клебсиелле, провиденции, ацинетобактеру.
Палин не оказывает действия на хламидии, микобактерии, синегнойную палочку, анаэробные микроорганизмы (развиваются без кислорода) и грамположительную микрофлору.
Устойчивость микроорганизмов к Палину развивается медленно.
Палин хорошо всасывается в желудочно-кишечном тракте и достигает максимальной концентрации в крови уже через 1-2 часа. Высокие концентрации препарата создаются в почках и предстательной железе. С белками плазмы крови связывается не более 30% препарата. Выводится из организма с мочой, а также через кишечник с желчью. За 24 часа выводится от 50 до 85% от полученной дозы препарата. Препарат проникает через плаценту и в небольшом количестве в грудное молоко.
Палин используется для лечения гинекологических и урологических заболеваний. Читать далее...
Офтальмоферон - инструкция по применению, аналоги, отзывы, цена
Глазные капли Офтальмоферон Офтальмоферон – препарат, предназначенный для лечения вирусных и аллергических заболеваний глаз. Это лекарственное средство обладает разносторонним действием благодаря своему составу:
Интерферон, входящий в состав Офтальмоферона – препарат, полученный путем генной инженерии, что дает ему ряд преимуществ перед интерфероном, получаемым из лейкоцитов крови человека: он в большей степени очищен (до 99%), безопасен в отношении передачи других вирусов (ВИЧ, цитомегаловируса, вирусов гепатита), дает возможность применения более высоких концентраций интерферона.
Действующие вещества Офтальмоферона упакованы в комплекс биополимеров "искусственную слезу", который защищает эпителий роговицы от раздражающего действия Димедрола, смазывает роговицу, оказывает смягчающее действие и способствует воспроизведению оптической характеристики слезной пленки. Высокая вязкость защитной пленки увеличивает продолжительность контакта препарата с роговицей и приводит к равномерному распределению лекарства по всей поверхности глаза. Увеличение времени контакта препарата с конъюнктивой глаза повышает противовирусную эффективность Интерферона.
Улучшение регенерации (восстановление тканей глаза) – также один из лечебных эффектов Офтальмоферона. Читать далее...
Оглавление
- Глазные капли Офтальмоферон
- Инструкция по применению Офтальмоферона
- Офтальмоферон для детей
- Офтальмоферон при беременности
- Офтальмоферон при конъюнктивите
- Аналоги Офтальмоферона
- Отзывы о препарате
- Цена препарата
- основным действующим веществом Офтальмоферона является интерферон (его концентрация не менее 10000 МЕ в 1 мл), который оказывает противовирусное действие и повышает местный иммунитет;
- Димедрол обладает противоаллергическим и противовоспалительным эффектом; кроме того, Димедрол оказывает местное обезболивающее действие на конъюнктиву и роговицу глаза;
- Борная кислота оказывает антисептическое (обеззараживающее) действие на вторичную бактериальную инфекцию, часто присоединяющуюся к вирусному поражению глаза.
Интерферон, входящий в состав Офтальмоферона – препарат, полученный путем генной инженерии, что дает ему ряд преимуществ перед интерфероном, получаемым из лейкоцитов крови человека: он в большей степени очищен (до 99%), безопасен в отношении передачи других вирусов (ВИЧ, цитомегаловируса, вирусов гепатита), дает возможность применения более высоких концентраций интерферона.
Действующие вещества Офтальмоферона упакованы в комплекс биополимеров "искусственную слезу", который защищает эпителий роговицы от раздражающего действия Димедрола, смазывает роговицу, оказывает смягчающее действие и способствует воспроизведению оптической характеристики слезной пленки. Высокая вязкость защитной пленки увеличивает продолжительность контакта препарата с роговицей и приводит к равномерному распределению лекарства по всей поверхности глаза. Увеличение времени контакта препарата с конъюнктивой глаза повышает противовирусную эффективность Интерферона.
Улучшение регенерации (восстановление тканей глаза) – также один из лечебных эффектов Офтальмоферона. Читать далее...
Офлоксацин - инструкция по применению, аналоги, отзывы, цена
Мазь применяется как местное средство при лечении грибковых заболеваний кожи, ожогов, пролежней; при инфекционных заболеваниях, которые могут сопровождаться гнойными осложнениями. Читать далее...
Оглавление
- Препарат Офлоксацин
- Формы выпуска
- Инструкция по применению Офлоксацина
- Офлоксацин детям
- Офлоксацин при беременности и лактации
- Офлоксацин при хламидиозе
- Офлоксацин при уреаплазмозе
- Взаимодействие Офлоксацина с другими лекарственными препаратами
- Аналоги Офлоксацина
- Отзывы о препарате
- Цена препарата
Препарат Офлоксацин
Офлоксацин – препарат, оказывающий антибактериальное действие. Относится к группе антибиотиков-фторхинолонов. Является системным препаратом; длительность курса лечения и дозировка назначается в зависимости от заболевания.Формы выпуска
- Таблетки: округлой формы, покрыты оболочкой белого оттенка, дозировки по 200 мг и 400 мг.
- Раствор 0,2% для внутривенного введения: бледный прозрачный раствор, может иметь желтоватый оттенок, выпускается во флаконах объемом 100 мл.
- Мазь – белого цвета, может быть с желтоватым оттенком, выпускается в алюминиевых тубах по 15 мг и 30 мг.
Инструкция по применению Офлоксацина
Показания к применению
- Воспалительные заболевания дыхательной системы (бронхит, воспаление легких);
- кишечные инфекции (кроме бактериального энтерита);
- кожные заболевания (рожа);
- воспалительные процессы в тканях костей и суставов;
- инфекции мочеполовой системы (уретрит, цистит);
- заболевания почек (пиелонефрит);
- ЛОР – заболевания (отиты, синуситы, ларингиты и др.);
- в качестве профилактического средства для повышения иммунитета.
Мазь применяется как местное средство при лечении грибковых заболеваний кожи, ожогов, пролежней; при инфекционных заболеваниях, которые могут сопровождаться гнойными осложнениями. Читать далее...
Орнидазол - инструкция по применению, аналоги, отзывы, цена
Из простейших чувствительными к Орнидазолу являются трихомонады, лямблии, клещи, гарднереллы, уреаплазма, дизентерийная амеба. Чувствительность к препарату проявляют такие анаэробные микроорганизмы, как фузобактерии, клостридии, бактероиды, анаэробные кокки. Выявлена чувствительность к Орнидазолу некоторых штаммов хеликобактерии (микроорганизм, вызывающий язвенную болезнь).
Орнидазол хорошо (около 90%) и быстро всасывается в пищеварительном тракте. Максимальная концентрация препарата в крови достигается через 1-2 часа после употребления препарата. Проникает через плацентарный барьер, в спинномозговую жидкость, в грудное молоко.
Механизм действия Орнидазола основывается на воздействии препарата на ДНК бактерий, в результате чего отмечается нарушение размножения микроорганизмов. Помимо этого, препарат оказывает токсическое воздействие на микробы, нарушая процесс клеточного дыхания их. Этим объясняется бактериостатическое (прекращается размножение) и бактерицидное действие (гибель микроорганизмов) Орнидазола.
Оглавление
- Препарат Орнидазол
- Формы выпуска
- Инструкция по применению Орнидазола
- Орнидазол детям
- Орнидазол при беременности и лактации
- Орнидазол мужчинам
- Орнидазол при лямблиозе
- Орнидазол при уреаплазмозе
- Орнидазол при трихомониазе
- Орнидазол при демодекозе
- Орнидазол и алкоголь
- Взаимодействие Орнидазола с другими лекарственными препаратами
- Аналоги Орнидазола
- Отзывы о препарате
- Цена препарата
Препарат Орнидазол
Орнидазол – лекарственный препарат, оказывающий действие на анаэробные микробы (развиваются и размножаются без присутствия кислорода) и простейшие. Воздействие на простейшие возбудители заболеваний называется противопротозойным действием. Аэробные микроорганизмы (развиваются и размножаются только в присутствии кислорода) к Орнидазолу нечувствительны.Из простейших чувствительными к Орнидазолу являются трихомонады, лямблии, клещи, гарднереллы, уреаплазма, дизентерийная амеба. Чувствительность к препарату проявляют такие анаэробные микроорганизмы, как фузобактерии, клостридии, бактероиды, анаэробные кокки. Выявлена чувствительность к Орнидазолу некоторых штаммов хеликобактерии (микроорганизм, вызывающий язвенную болезнь).
Орнидазол хорошо (около 90%) и быстро всасывается в пищеварительном тракте. Максимальная концентрация препарата в крови достигается через 1-2 часа после употребления препарата. Проникает через плацентарный барьер, в спинномозговую жидкость, в грудное молоко.
Механизм действия Орнидазола основывается на воздействии препарата на ДНК бактерий, в результате чего отмечается нарушение размножения микроорганизмов. Помимо этого, препарат оказывает токсическое воздействие на микробы, нарушая процесс клеточного дыхания их. Этим объясняется бактериостатическое (прекращается размножение) и бактерицидное действие (гибель микроорганизмов) Орнидазола.
Формы выпуска
- Таблетки 500 мг по 10 штук в упаковке.
- Капсулы 500 мг по 10 штук в упаковке.
- Раствор для внутривенного введения во флаконах по 100 мл (в 1 мл раствора 5 мг действующего вещества – Орнидазола).
Нормазе - инструкция по применению, аналоги, отзывы, цена
Препарат имеет свойство изменять флору толстой кишки, увеличивая количество лактобацилл – бактерий, участвующих в кишечном пищеварении. Он способствует размножению бифидобактерий, также играющих в пищеварении важную роль. Благодаря этому каловые массы увеличиваются в объеме и размягчаются, что способствует мягкой и безболезненной дефекации.
Помимо прочего, препарат способствует уменьшению в кишечнике количества сальмонелл (возбудителей кишечной инфекции – сальмонеллеза); стимулирует функции печени; не разрушает витамины; не вызывает привыкания. Действие лекарственного средства наступает быстро, в некоторых случаях может происходить в течение суток.
Оглавление
- Препарат Нормазе
- Формы выпуска
- Инструкция по применению Нормазе
- Нормазе для детей
- Беременность и период лактации
- Аналоги Нормазе
- Нормазе или Дюфалак?
- Отзывы о препарате
- Цена препарата
Препарат Нормазе
Нормазе – препарат, оказывающий на организм слабительное действие; он стимулирует двигательную активность (перистальтику) кишечника, активизирует процесс всасывания солей кальция и фосфатов. Действующим веществом препарата является лактулоза.Препарат имеет свойство изменять флору толстой кишки, увеличивая количество лактобацилл – бактерий, участвующих в кишечном пищеварении. Он способствует размножению бифидобактерий, также играющих в пищеварении важную роль. Благодаря этому каловые массы увеличиваются в объеме и размягчаются, что способствует мягкой и безболезненной дефекации.
Помимо прочего, препарат способствует уменьшению в кишечнике количества сальмонелл (возбудителей кишечной инфекции – сальмонеллеза); стимулирует функции печени; не разрушает витамины; не вызывает привыкания. Действие лекарственного средства наступает быстро, в некоторых случаях может происходить в течение суток.
Формы выпуска
Нормазе выпускается в форме прозрачного бесцветного сиропа; иногда сироп может иметь желтоватый оттенок. В состав его входит лактулоза и вспомогательные вещества (лимонная кислота, вода, ароматизатор). 100 г сиропа содержит 66, 7 г лактулозы. Отпускается препарат во флаконе темного стекла 200 мл с мерным стаканом.Инструкция по применению Нормазе
Показания к применению
- Запоры, особенно хронические;
- Геморрой;
- послеоперационный период при операциях на толстом кишечнике;
- кома печеночная, прекома;
- энцефалопатия печеночная;
- дисбактериоз кишечника;
- сальмонеллез (кроме генерализованной формы);
- гипераммониемия (повышенное содержание аммиака в крови).