
Какие витамины нужны мужчине, и как их принимать
Сегодня имеются поливитаминные и моновитаминные препараты. В поливитаминные препараты входят несколько витаминов, а в моновитаминные – только один. Кроме того, в последние годы стали выпускать своего рода функциональные витаминные комплексы, предназначенные для определенной категории людей, например, мужчин, женщин, детей, спортсменов и т.д. В данные комплексы входит набор витаминов, которые особенно необходимы данной категории людей.
Для обеспечения нормального протекания каскадов биохимических реакций необходимы витамины. Причем каждый витамин обеспечивает только какой-то один определенный тип реакции. То есть, для каждого типа биохимической реакции необходим свой витамин. Учитывая различную скорость и частоту одних и тех же реакций, протекающих в организмах мужчин и женщин, понятно, что для поддержания оптимального функционирования органов и систем им нужны разные дозировки витаминов. Кроме того, особенно важными витаминами для мужчин и женщин являются разные соединения. Ученые смогли выделить витамины, особенно необходимые для нормальной работы мужского организма, и именно они стали называться "витаминами для мужчин". Стоит подчеркнуть, что все остальные витамины представителям сильного пола тоже нужны, но особенно остро они нуждаются именно в "витаминах для мужчин". Читать далее...
Оглавление
В настоящее время весьма многие люди принимают витамины и минералы, которые необходимы для нормального функционирования организма человека. Ни один витамин не синтезируется в организме человека, поэтому все они должны поступать извне. Идеальным способом поступления витаминов в организм является пища. Однако нерациональное питание, стресс, чрезмерные физические нагрузки и другие факторы приводят к тому, что с пищей поступает недостаточное количество витаминов или их неполный набор (например, одни витамины поступают в полном объеме, а другие нет). В таких ситуациях необходимо дополнительно принимать витаминные препараты.- Витамины для мужчин – определение
- Какие витамины пить мужчине?
- Общая характеристика витаминов для мужчин
- Нормы потребления витаминов мужчинами
- Название витаминов для мужчин
- Витамины для мужчин в различных ситуациях
- Комплекс витаминов для мужчин – краткая характеристика и отзывы о наиболее популярных препаратах
- Витамины для мужчин – как выбрать
- Рейтинг витаминов для мужчин (лучшие витамины для мужчин)
- Что происходит при нехватке витаминов группы B и как с этим бороться?
Сегодня имеются поливитаминные и моновитаминные препараты. В поливитаминные препараты входят несколько витаминов, а в моновитаминные – только один. Кроме того, в последние годы стали выпускать своего рода функциональные витаминные комплексы, предназначенные для определенной категории людей, например, мужчин, женщин, детей, спортсменов и т.д. В данные комплексы входит набор витаминов, которые особенно необходимы данной категории людей.
Витамины для мужчин – определение
В принципе, женщинам и мужчинам одинаково необходимы все 13 известных в настоящее время витаминов, поскольку с точки зрения биологии и физиологии в их организмах протекают совершенно одинаковые биохимические реакции и метаболические превращения. Однако интенсивность данных биохимических реакций в организме мужчин и женщин различная. Кроме того, та или иная биохимическая реакция в мужском и женском организме может протекать с различной частотой. И в итоге частота и скорость протекания одинаковых биохимических реакций предопределяет имеющиеся физиологические различия между мужчиной и женщиной на молекулярном уровне.Для обеспечения нормального протекания каскадов биохимических реакций необходимы витамины. Причем каждый витамин обеспечивает только какой-то один определенный тип реакции. То есть, для каждого типа биохимической реакции необходим свой витамин. Учитывая различную скорость и частоту одних и тех же реакций, протекающих в организмах мужчин и женщин, понятно, что для поддержания оптимального функционирования органов и систем им нужны разные дозировки витаминов. Кроме того, особенно важными витаминами для мужчин и женщин являются разные соединения. Ученые смогли выделить витамины, особенно необходимые для нормальной работы мужского организма, и именно они стали называться "витаминами для мужчин". Стоит подчеркнуть, что все остальные витамины представителям сильного пола тоже нужны, но особенно остро они нуждаются именно в "витаминах для мужчин". Читать далее...

Какие витамины нужны женщине, и как их принимать
Можно сказать, что витамины – это необходимый компонент для протекания того или иного процесса в организме. То есть, самостоятельно витамины ничего не делают, но являются необходимым компонентом для запуска каскада биохимических превращений, без которых ничего не может начать работать. В этом смысле витамины можно сравнить с бензином, который необходим для того, чтобы автомобиль поехал. То есть, условно говоря, вся конструкция автомобиля, все его детали и механизмы – это аналог синтезированных в организме соединений, которые необходимы для его нормального функционирования. Но автомобиль сможет поехать только тогда, когда в него попадет бензин, и точно так же вещества в организме могут начать осуществлять биохимические превращения только поступления витаминов.
Причем каждый витамин участвует в определенном каскаде превращений или запускает работу какого-либо фермента. Поэтому для нормальной работы всего организма необходимы все 13 известных витаминов, каждый из которых будет запускать определенный каскад метаболический реакций. Читать далее...
Оглавление
Сегодня довольно популярны такие термины, как "витамины для женщин", "витамины для мужчин", "витамины для детей" и т.д. Однако зачастую смысл, вложенный в данные термины их авторами – учеными-медиками, либо упрощается, либо искажается, вследствие чего возникают различные утверждения, носящие характер догм или аксиом, на основании которых выстроены многочисленные, но, увы, не соответствующие действительности, рассуждения о том, в каких дозах и формах, а также почему, зачем и как часто нужно принимать витаминные препараты женщинам, мужчинам, детям и т.д. Рассмотрим, какой смысл в термин "витамины для женщин" вкладывают практикующие врачи и ученые.- Витамины для женщин – определение
- Какие витамины нужны женщине?
- Какие витамины нужны женщине в различные возрастные периоды - видео
- Общая характеристика витаминов для женщин различных возрастов
- Какие витамины для женщин необходимы в разных ситуациях
- Суточная норма витаминов для женщин
- Витамины для женщин – названия комплексов
- Комплекс витаминов для женщин – краткая характеристика и отзывы о наиболее популярных препаратах
- Лучшие витамины для женщин
Витамины для женщин – определение
В настоящее время практически каждый взрослый человек знает, что для нормального функционирования всех органов и систем необходимы особые вещества, называемые витаминами. Витамины – это небольшие по массе органические соединения, которые выполняют функцию активизации собственных, синтезированных организмом человека молекул, осуществляющих весь комплекс и каскад биохимических превращений.Можно сказать, что витамины – это необходимый компонент для протекания того или иного процесса в организме. То есть, самостоятельно витамины ничего не делают, но являются необходимым компонентом для запуска каскада биохимических превращений, без которых ничего не может начать работать. В этом смысле витамины можно сравнить с бензином, который необходим для того, чтобы автомобиль поехал. То есть, условно говоря, вся конструкция автомобиля, все его детали и механизмы – это аналог синтезированных в организме соединений, которые необходимы для его нормального функционирования. Но автомобиль сможет поехать только тогда, когда в него попадет бензин, и точно так же вещества в организме могут начать осуществлять биохимические превращения только поступления витаминов.
Причем каждый витамин участвует в определенном каскаде превращений или запускает работу какого-либо фермента. Поэтому для нормальной работы всего организма необходимы все 13 известных витаминов, каждый из которых будет запускать определенный каскад метаболический реакций. Читать далее...

Потребность ребёнка в витаминах в зависимости от возраста и индивидуальных особенностей
Условно роль витаминов в организме можно сравнить с функцией бензина в автомобиле. То есть, все детали исправны и работают, но пока не начнет поступать бензин, автомобиль не поедет. То же самое происходит и в организме – чтобы органы и системы начали осуществлять свои функции, расти и развиваться, им необходимо поступление витаминов. Причем каждый витамин катализирует и активирует протекание какого-либо одного строго определенного процесса. Поэтому для нормального функционирования всех органов и систем, любому человеку нужны все 13 витаминов. Для детей это особенно важно, поскольку им необходимы витамины не только для нормального функционирования органов и систем, но и для обеспечения их роста и развития. Читать далее...
Оглавление
В настоящее время многие родители знают о том, что детскому, активно растущему организму требуются витамины и минералы, которые обеспечивают нормальное формирование и развитие всех органов и систем. Однако очень часто родители сталкиваются с рядом очень сложных для них вопросов, например, "Какие именно витамины необходимы ребенку определенного возраста?" или "Какие витамины нужно давать ребенку?" и т.д. Рассмотрим, что входит в понятие "витамины для детей" и правила их применения.- Витамины для детей – определение
- Давать ли детям витамины?
- Витамины летом для детей
- Нормы витаминов для детей
- Какие витамины давать ребенку
- Общая характеристика витаминов для детей различного возраста
- Какие витамины пить детям для улучшения отдельных показателей работы организма
- Комплекс витаминов для детей – краткая характеристика и отзывы о наиболее популярных препаратах
- Действительно ли витаминные препараты приносят пользу - видео
- Хорошие витамины для детей
- Витамины для детей: ответы на вопросы - видео
Витамины для детей – определение
Сегодня выделено и идентифицировано всего 13 витаминов, в которых нуждается человек любого возраста и пола. Это означает, что дети, в принципе, нуждаются во всех 13 известных витаминах, поскольку они обеспечивают нормальное функционирование всех органов и систем, а также их рост и развитие нормальных физиологических функций. Причем витамины сами не обладают какой-либо активностью, они являются своего рода катализаторами, запускающими каскад биохимических реакций, необходимых для нормального роста, регенерации и функционирования всех органов и систем. Это означает, что данные биохимические превращения без витаминов протекать не будут.Условно роль витаминов в организме можно сравнить с функцией бензина в автомобиле. То есть, все детали исправны и работают, но пока не начнет поступать бензин, автомобиль не поедет. То же самое происходит и в организме – чтобы органы и системы начали осуществлять свои функции, расти и развиваться, им необходимо поступление витаминов. Причем каждый витамин катализирует и активирует протекание какого-либо одного строго определенного процесса. Поэтому для нормального функционирования всех органов и систем, любому человеку нужны все 13 витаминов. Для детей это особенно важно, поскольку им необходимы витамины не только для нормального функционирования органов и систем, но и для обеспечения их роста и развития. Читать далее...

Какие витамины нужны беременным, и как их принимать
Практически во всех случаях питание определяется двумя основными факторами:
1. Привычки и традиции питания, присущие данной конкретной семье, этнической или социальной группе.
2. Возможности семьи по обеспечению беременной женщины различными продуктами.
Это означает, что при наличии определенных традиций и привычек питания, принятых в семье или группе, беременная женщина будет питаться сообразно им, не обращая внимания на рекомендации и советы врачей. Обычно такие традиционные варианты питания неполноценны, но очень живучи, поскольку мифы и легенды об их пользе передаются из поколения в поколение, активно поддерживаясь и раздуваясь. Придерживаясь традиционных привычек питания, беременная женщина не кушает многих продуктов, которые ей полезны и необходимы, поскольку они отсутствуют в принятом меню. Если в семье сильны такие традиции, то принятый тип питания будет поддерживаться даже в том случае, если она в состоянии позволить покупку необходимых беременной женщине продуктов, поскольку именно этот рацион считается "правильным" и "проверенным веками". Читать далее...
Оглавление
Вопрос о необходимости применения витаминов при беременности имеет огромное значение, и вместе с тем, до сих пор в мире не найдено на него однозначного ответа. Это связано с тем, что беременность является физиологическим состоянием, которое протекает по некоторым общим, определенным правилам, но с непременными особенностями, присущими каждой будущей матери и определяемыми индивидуальными качествами, как женщины, так и отца будущего ребенка. Помимо индивидуальных биологических, психологических и физических особенностей беременной женщины и отца ребенка, на течение и исход беременности влияют многие факторы, среди которых наиболее значимо питание и питье. Ведь именно питание обеспечивает поступление в организм женщины всех необходимых витаминов, минералов, микроэлементов и энергетических веществ. А, следовательно, ответ на вопрос о необходимости применения витаминов при беременности во многом зависит от типа питания женщины, вынашивающей ребенка.- Витамины для беременных – результаты исследований, проведенных под эгидой ВОЗ
- Нужны ли витамины беременным?
- Можно ли беременным пить витамины?
- Норма витаминов для беременных
- Какой витамин для беременных необходим?
- Витамины для беременных – типовой состав
- Бесплатные витамины для беременных
- Комплексы витаминов для беременных – краткая характеристика
- Лучшие витамины для беременных
- Витамины для беременных – отзывы
- Какие витамины необходимы во время беременности, и как их получать - видео
Практически во всех случаях питание определяется двумя основными факторами:
1. Привычки и традиции питания, присущие данной конкретной семье, этнической или социальной группе.
2. Возможности семьи по обеспечению беременной женщины различными продуктами.
Это означает, что при наличии определенных традиций и привычек питания, принятых в семье или группе, беременная женщина будет питаться сообразно им, не обращая внимания на рекомендации и советы врачей. Обычно такие традиционные варианты питания неполноценны, но очень живучи, поскольку мифы и легенды об их пользе передаются из поколения в поколение, активно поддерживаясь и раздуваясь. Придерживаясь традиционных привычек питания, беременная женщина не кушает многих продуктов, которые ей полезны и необходимы, поскольку они отсутствуют в принятом меню. Если в семье сильны такие традиции, то принятый тип питания будет поддерживаться даже в том случае, если она в состоянии позволить покупку необходимых беременной женщине продуктов, поскольку именно этот рацион считается "правильным" и "проверенным веками". Читать далее...

Витамин Е - биологическая роль, симптомы дефицита, содержание в продуктах. Инструкция по применению витамина Е
Витамин Е представляет собой смесь из восьми биоорганических структур, обладающих одинаковыми свойствами и являющихся его разновидностями. Данные разновидности витамина Е называются витамерами и подразделяются на два больших класса – токоферолы и токотриенолы. К токоферолам и токотриенолам относится по четыре витамера Е. В принципе, все восемь витамеров обладают практически одинаковой активностью, поэтому в инструкциях по применению и различных описаниях их не разделяют. Поэтому когда говорят о витамине Е, используют общее для всех витамеров наименование – токоферол.
Но первым из витамеров Е был получен и идентифицирован альфа-токоферол, который чаще всего встречается в природе и является наиболее активным. В настоящее время активность альфа-токоферола принята за стандарт, и именно с ней сравнивают активности всех других витамеров Е. Поэтому в некоторых очень подробных описаниях какого-либо препарата с витамином Е можно увидеть, что его содержание соответствует N единицам, эквивалентным активности 1 мг альфа-токоферола. Но в настоящее время количество витамина Е принято выражать в международных единицах (МЕ) или миллиграммах, причем 1 МЕ = 1 мг.
Максимально выраженной витаминной активностью обладают альфа-, бета- и гамма-токоферолы. А дельта-токоферол обладает наиболее сильными антиоксидантными свойствами. Производители различных лекарственных препаратов, в зависимости от их назначения, вводят в состав необходимую разновидность витамина Е, чтобы обеспечить максимально выраженный биологический эффект. Читать далее...
Оглавление
- Общая характеристика, формы и название витамина Е
- Всасывание и выведение
- Биологическая роль витамина Е
- Нормы потребления
- Симптомы дефицита и недостатка витамина Е в организме
- Содержание в продуктах
- Польза витамина Е и продукты питания, рекомендуемые при его дефиците - видео
- Препараты с витамином Е
- Показания к применению витамина Е
- Применение витамина Е в различных ситуациях
- Питательная маска с витамином Е - видео
- Витамин Е – общая инструкция к применению и дозировки
Общая характеристика, формы и название витамина Е
Витамин Е представляет собой жирорастворимое соединение с выраженными антиоксидантными свойствами. Для обозначения витамина Е используется также традиционное название – токоферол. Кроме того, из-за способности к длительному поддержанию молодости и благоприятного эффекта на зачатие и вынашивание, токоферол также называют "витамином молодости и красоты" и "витамином фертильности".Витамин Е представляет собой смесь из восьми биоорганических структур, обладающих одинаковыми свойствами и являющихся его разновидностями. Данные разновидности витамина Е называются витамерами и подразделяются на два больших класса – токоферолы и токотриенолы. К токоферолам и токотриенолам относится по четыре витамера Е. В принципе, все восемь витамеров обладают практически одинаковой активностью, поэтому в инструкциях по применению и различных описаниях их не разделяют. Поэтому когда говорят о витамине Е, используют общее для всех витамеров наименование – токоферол.
Но первым из витамеров Е был получен и идентифицирован альфа-токоферол, который чаще всего встречается в природе и является наиболее активным. В настоящее время активность альфа-токоферола принята за стандарт, и именно с ней сравнивают активности всех других витамеров Е. Поэтому в некоторых очень подробных описаниях какого-либо препарата с витамином Е можно увидеть, что его содержание соответствует N единицам, эквивалентным активности 1 мг альфа-токоферола. Но в настоящее время количество витамина Е принято выражать в международных единицах (МЕ) или миллиграммах, причем 1 МЕ = 1 мг.
Максимально выраженной витаминной активностью обладают альфа-, бета- и гамма-токоферолы. А дельта-токоферол обладает наиболее сильными антиоксидантными свойствами. Производители различных лекарственных препаратов, в зависимости от их назначения, вводят в состав необходимую разновидность витамина Е, чтобы обеспечить максимально выраженный биологический эффект. Читать далее...
Витамин Д - биологические функции, норма потребления, симптомы дефицита и избытка. Инструкция по применению витамина Д
Поскольку витамин Д растворяется в жирах, он способен накапливаться в организме человека в клетках различных органов. Наибольшее количество витамина Д накапливается в подкожной жировой клетчатке и печени. Из-за способности к накоплению в организме человека всегда имеется некоторое депо витамина Д, из которого данное соединение расходуется в случае недостаточного поступления с пищей. То есть, на фоне недостаточного поступления с пищей дефицит витамина Д развивается довольно через длительный промежуток времени, пока его запасы в депо не будут израсходованы.
Способность к растворению в жирах обуславливает возможность избыточного накопления витамина А при его поступлении в организм человека в больших количествах. При накоплении высокой концентрации витамина Д в крови и тканях организма происходит развитие гипервитаминоза, который так же, как и гиповитаминоз приводит к нарушениям функционирования различных органов и тканей.
Это означает, что витамин Д должен поступать в организм в строго определенных, оптимальных дозах, поскольку вредным является, как его избыток, так и недостаток. Нельзя принимать витамин Д в больших количествах, поскольку это приведет к гипервитаминозу. И также нельзя употреблять малое количество витамина Д, поскольку это спровоцирует его дефицит или гиповитаминоз. Читать далее...
Оглавление
- Общая характеристика витамина Д
- Формы витамина Д (какие варианты витамина Д существуют)?
- Витамин Д в организме – биологические функции
- Норма витамина Д для потребления и содержания в организме
- Симптомы дефицита и избытка витамина Д
- Передозировка и дефицит витамина Д (рахит) у детей: причины, симптомы, лечение, ответы на вопросы - видео
- Витамин Д – показания к применению
- Витамин Д для новорожденного – давать ли?
- Витамин Д для детей
- Витамин Д летом
- Витамин Д в продуктах – где содержится?
- Польза витамина Д и продукты питания, рекомендуемые при его дефиците - видео
- Препараты витамина Д
- Витамин Д – какой лучше
- Витамин Д инструкция по применению – как давать препараты
- Анализ на витамин Д
Общая характеристика витамина Д
Витамин Д представляет собой жирорастворимое соединение – циклический ненасыщенный высокомолекулярный спирт эргостерин, обладающий антирахитической активностью. Часто витамин Д называют просто антирахитическим фактором, поскольку данное соединение необходимо для правильного роста и формирования костей.Поскольку витамин Д растворяется в жирах, он способен накапливаться в организме человека в клетках различных органов. Наибольшее количество витамина Д накапливается в подкожной жировой клетчатке и печени. Из-за способности к накоплению в организме человека всегда имеется некоторое депо витамина Д, из которого данное соединение расходуется в случае недостаточного поступления с пищей. То есть, на фоне недостаточного поступления с пищей дефицит витамина Д развивается довольно через длительный промежуток времени, пока его запасы в депо не будут израсходованы.
Способность к растворению в жирах обуславливает возможность избыточного накопления витамина А при его поступлении в организм человека в больших количествах. При накоплении высокой концентрации витамина Д в крови и тканях организма происходит развитие гипервитаминоза, который так же, как и гиповитаминоз приводит к нарушениям функционирования различных органов и тканей.
Это означает, что витамин Д должен поступать в организм в строго определенных, оптимальных дозах, поскольку вредным является, как его избыток, так и недостаток. Нельзя принимать витамин Д в больших количествах, поскольку это приведет к гипервитаминозу. И также нельзя употреблять малое количество витамина Д, поскольку это спровоцирует его дефицит или гиповитаминоз. Читать далее...

Витамин А (Ретинол) - роль в организме, содержание в продуктах, симптомы дефицита. Инструкция по применению витамина А
В зависимости от структуры и функций каждое биоорганическое соединение представляет собой отдельный витамин, который имеет традиционное название и обозначение в виде буквы кириллического или латинского алфавита. Например, витамин обозначается буквой Д и имеет традиционное название холекальциферол. В медицинской и научно-популярной литературе могут использоваться оба варианта – и обозначение, и традиционное название витамина, которые являются синонимами. Каждый витамин выполняет определенные физиологические функции в организме, и при его дефиците возникают различные нарушения в работе органов и систем. Рассмотрим различные аспекты, касающиеся витамина А.
1. А1 – ретинол (ретинола ацетат);
2. А2 – дегидроретинол;
3. Ретиноевая кислота;
4. Активная форма А1 – ретиналь. Читать далее...
Оглавление
Витамины представляют собой биоорганические низкомолекулярные соединения, которые необходимы для нормального обмена веществ во всех органах и тканях организма человека. Витамины поступают в организм человека извне и не синтезируются в клетках его органов. Наиболее часто витамины синтезируются растениями, реже – микроорганизмами. Именно поэтому человек должен регулярно употреблять в пищу свежие растительные продукты, такие как, овощи, фрукты, злаки, зелень и т.д. Источником витаминов, синтезируемых микроорганизмами, являются бактерии нормальной микрофлоры кишечника. Таким образом, важность нормального состава микрофлоры кишечника является очевидной.- Какие витамины подразумеваются под общим обозначением "витамин А"?
- Общая характеристика витамина А
- Биологические функции витамина А (роль в организме)
- Суточная норма витамина А для людей различного возраста
- В каких продуктах содержится витамин А
- Содержание витамина А в различных продуктах питания, потребность в витамине А - видео
- Симптомы дефицита и гипервитаминоза витамина А
- Витамин А: польза, симптомы дефицита, противопоказания и признаки передозировки - видео
- Применение витамина А
- Витамины А для беременных
- Витамин А для детей
- Препараты, содержащие витамин А
- Витамин А в комплексе витаминов
- Лучшие витамины А
- Витамин А – инструкция по применению
В зависимости от структуры и функций каждое биоорганическое соединение представляет собой отдельный витамин, который имеет традиционное название и обозначение в виде буквы кириллического или латинского алфавита. Например, витамин обозначается буквой Д и имеет традиционное название холекальциферол. В медицинской и научно-популярной литературе могут использоваться оба варианта – и обозначение, и традиционное название витамина, которые являются синонимами. Каждый витамин выполняет определенные физиологические функции в организме, и при его дефиците возникают различные нарушения в работе органов и систем. Рассмотрим различные аспекты, касающиеся витамина А.
Какие витамины подразумеваются под общим обозначением "витамин А"?
Витамин А – это общее название сразу трех биоорганических соединений, относящихся к группе ретиноидов. То есть, витамин А представляет собой группу из четырех следующих химических веществ:1. А1 – ретинол (ретинола ацетат);
2. А2 – дегидроретинол;
3. Ретиноевая кислота;
4. Активная форма А1 – ретиналь. Читать далее...
Какие глазные болезни бывают: болезни глазного яблока и болезни придаточного аппарата глаза
Согласно данной классификации болезней глаз различают болезни глазного яблока и болезни придаточного аппарата глаза. Болезни придаточного аппарата глаза в свою очередь анатомически подразделяют на следующие патологии:
Болезни глазного яблока представляют собой поражения его оболочек и патологию оптической среды глаза (роговицы, хрусталика и стекловидного тела), такие как:
Как правило, отдельно выделяют травмы органа зрения, поскольку в таких случаях нередко наблюдаются сочетанные поражения разных морфологических структур. Читать далее...
Оглавление
На сегодняшний день наиболее популярной в официальной медицине является морфологическая классификация глазных болезней, учитывающая локализацию патологического процесса в органе зрения.- Болезни глазного века
- Ячмень: симптомы, лечение и профилактика - видео
- Красные глаза – симптом каких болезней?
- Конъюнктивит: причины, симптомы, лечение - видео
- Болезни глазного дна
- Болезнь "выпученные глаза"
- Что представляет собой глазная болезнь астигматизм? "Ленивый глаз"
- Болезнь сухой глаз (синдром сухого глаза)
- Разные глаза – это болезнь?
Согласно данной классификации болезней глаз различают болезни глазного яблока и болезни придаточного аппарата глаза. Болезни придаточного аппарата глаза в свою очередь анатомически подразделяют на следующие патологии:
- болезни век глаза;
- заболевания слезных органов;
- болезни конъюнктивы глаза;
- патологии глазодвигательного аппарата;
- болезни орбиты глаза (глазницы).
Болезни глазного яблока представляют собой поражения его оболочек и патологию оптической среды глаза (роговицы, хрусталика и стекловидного тела), такие как:
- болезни соединительнотканной оболочки глаза (склеры);
- заболевания роговицы;
- болезни хрусталика глаза;
- патологии стекловидного тела;
- нарушения внутриглазного давления;
- болезни, связанные с дисфункцией системы фокусирования глаза (близорукость, дальнозоркость и астигматизм);
- болезни сосудистой оболочки глаза (радужки, реснитчатого тела и собственно сосудистой оболочки);
- патологии сетчатки глаза;
- болезни зрительного нерва.
Как правило, отдельно выделяют травмы органа зрения, поскольку в таких случаях нередко наблюдаются сочетанные поражения разных морфологических структур. Читать далее...

Диагностика, эффективное лечение и профилактика глазных болезней
Однако во многих случаях подобного рода сочетания также неспецифичны, как и отдельные симптомы. В частности, жалобы на затуманивание полей зрения в сочетании с постепенным безболезненным снижением зрительной функции могут свидетельствовать о таких разных по своей природе заболеваниях, как катаракта, открытоугольная глаукома, атрофия зрительного нерва и др.
Поэтому диагностический поиск при болезнях глаза может быть достаточно трудным и требовать использования специальной аппаратуры. Чтобы сэкономить время, деньги и нервы, пациенту лучше подготовиться к посещению офтальмолога, приготовив ответы на наиболее популярные вопросы, такие как:
1. Когда впервые появились симптомы болезни глаз (в тех случаях, когда патология развивается постепенно, нередко не так просто вспомнить первые незначительные симптомы – быстро появляющаяся усталость глаз, мушки перед глазами, склеивание век по утрам и т.п.);
2. Какие меры предпринимались по устранению неприятных симптомов, и наблюдалось ли улучшение;
3. Страдал ли кто-либо из родственников от глазных болезней или заболеваний, связанных с глазами (гипертоническая болезнь, атеросклероз, сахарный диабет, повышенная функция щитовидной железы и т.п.); Читать далее...
Оглавление
- Диагностика глазных болезней. Какие симптомы болезней глаз помогают правильно установить причины патологии
- Лечение болезней глаз
- Как можно лечить глазные болезни у людей? Лечение болезней глаз народными средствами и методами официальной медицины (хирургический, физиотерапевтический, медикаментозный)
- Какие бывают препараты для лечения глазных болезней
- Препараты для лечения глазных болезней: правила применения
- Приборы для лечения глазных болезней
- Лечение глазных болезней народными средствами (мёд, бобровая струя и т.д.)
- Детские глазные болезни: симптомы и лечение
- Самые распространенные детские болезни глаз
- Как современная медицина диагностирует и лечит глазные болезни у детей
- Болезни глаз у новорожденных детей. Дакриоцистит как самая распространенная глазная болезнь новорожденных: симптомы и лечение
- Болезни глаз у недоношенных детей. Ретинопатия (патология сетчатки глаза) недоношненных: причины, симптомы, лечение
- Что делать при дакриоцистите у ребёнка - видео
- Профилактика глазных болезней у взрослых и детей
- Профилактика глазных болезней - видео
Диагностика глазных болезней. Какие симптомы болезней глаз помогают правильно установить причины патологии
Признаки болезни глаз, выявляемые при традиционном консультативном осмотре
Диагностика глазных болезней, как и любых других патологий, начинается со сбора жалоб пациента. Существуют определенные сочетания симптомов, которые позволяют поставить предварительный диагноз болезни глаз исходя исключительно из жалоб пациента. Так, к примеру, сочетание таких симптомов как утреннее склеивание век, обильное отделяемое из конъюнктивальной полости и покраснение глаза без снижения его функции свидетельствуют об остром конъюнктивите. Для поражения роговицы характерна триада симптомов – сильное слезотечение, болезненный спазм век и светобоязнь.Однако во многих случаях подобного рода сочетания также неспецифичны, как и отдельные симптомы. В частности, жалобы на затуманивание полей зрения в сочетании с постепенным безболезненным снижением зрительной функции могут свидетельствовать о таких разных по своей природе заболеваниях, как катаракта, открытоугольная глаукома, атрофия зрительного нерва и др.
Поэтому диагностический поиск при болезнях глаза может быть достаточно трудным и требовать использования специальной аппаратуры. Чтобы сэкономить время, деньги и нервы, пациенту лучше подготовиться к посещению офтальмолога, приготовив ответы на наиболее популярные вопросы, такие как:
1. Когда впервые появились симптомы болезни глаз (в тех случаях, когда патология развивается постепенно, нередко не так просто вспомнить первые незначительные симптомы – быстро появляющаяся усталость глаз, мушки перед глазами, склеивание век по утрам и т.п.);
2. Какие меры предпринимались по устранению неприятных симптомов, и наблюдалось ли улучшение;
3. Страдал ли кто-либо из родственников от глазных болезней или заболеваний, связанных с глазами (гипертоническая болезнь, атеросклероз, сахарный диабет, повышенная функция щитовидной железы и т.п.); Читать далее...
Причины и механизмы развития глазных болезней
Целью офтальмологии, как науки, изучающей глазные болезни, является разработка методов точной диагностики, эффективного лечения и результативной профилактики патологий глаза. Что в конечном итоге должно привести к сохранению полноценной зрительной функции до глубокой старости.
Как и любая отрасль медицины, офтальмология имеет собственные подразделы, многие из которых возникли на стыке двух смежных областей медицины (офтальмология и педиатрия, офтальмология и онкология, офтальмология и фармакология, офтальмология и гигиена и др.), в частности:
В соответствии с афоризмом, глаза являются зеркалом души, а, согласно научным данным, состояние органа зрения является индикатором функционирования практически всех жизненно важных систем организма. Поэтому офтальмологи работают в тесном сотрудничестве с врачами других специальностей – кардиологами, нефрологами, пульмонологами, гастроэнтерологами, инфекционистами, эндокринологами, психоневрологами и т.д. Читать далее...
Оглавление
- Офтальмология – наука, изучающая глазные болезни
- Виды болезней глаз в зависимости от причины
- Врожденные болезни глаз
- Инфекционные болезни глаз у человека: вирусные, бактериальные, грибковые и т.д.
- Травмы как болезни глаз и их влияние на зрение
- Травмы глаза (механические, химические): причины, симптомы, последствия, профилактика - видео
- Болезни глаз, связанные с развитием доброкачественных и злокачественных опухолей. Болезнь кошачий глаз у человека
- Возрастные болезни глаз
- Названия болезней глаз, развивающихся в старческом и пожилом возрасте
- Возрастная макулодистрофия – старческая глазная болезнь с поражением сетчатки
- Катаракта как старческая болезнь глаз
- Старческая дальнозоркость как возрастная болезнь глаз
- Плавающие точки в поле зрения у пожилых людей как симптомы болезни стекловидного тела глаз
- Болезни верхнего и нижнего века глаза у пожилых людей
- Птоз: причины, симптомы, лечение - видео
- Болезни, связанные с глазами (болезни, осложняющиеся поражением органа зрения)
Офтальмология – наука, изучающая глазные болезни
Офтальмология представляет собой отрасль медицины, изучающую причины и механизмы развития патологии органа зрения, а также всего его придаточного аппарата, включая глазницу, слезный мешок, слезные железы, носослезный канал и окружающие глаз ткани.Целью офтальмологии, как науки, изучающей глазные болезни, является разработка методов точной диагностики, эффективного лечения и результативной профилактики патологий глаза. Что в конечном итоге должно привести к сохранению полноценной зрительной функции до глубокой старости.
Как и любая отрасль медицины, офтальмология имеет собственные подразделы, многие из которых возникли на стыке двух смежных областей медицины (офтальмология и педиатрия, офтальмология и онкология, офтальмология и фармакология, офтальмология и гигиена и др.), в частности:
- детская офтальмология, изучающая глазные болезни подростков, детей и новорожденных;
- терапевтическая офтальмология, специализирующаяся на лечении глазных болезней консервативными методами;
- хирургическая офтальмология, разрабатывающая новые методы оперативного лечения глазных болезней;
- онкоофтальмология, специализирующаяся на лечении новообразований органа зрения и его придатков;
- эндокринная офтальмология, изучающая глазные осложнения эндокринных болезней, таких как сахарный диабет, тиреотоксикоз (базедова болезнь) и др.;
- инфекционная офтальмология, занимающаяся лечением инфекционных поражений органа зрения;
- офтальмофармакология, разрабатывающая лекарственные препараты, предназначенные для терапии глазных болезней;
- гигиена органа зрения и его придатков, специализирующаяся на разработке и внедрении в жизнь результативных методов профилактики глазных болезней.
В соответствии с афоризмом, глаза являются зеркалом души, а, согласно научным данным, состояние органа зрения является индикатором функционирования практически всех жизненно важных систем организма. Поэтому офтальмологи работают в тесном сотрудничестве с врачами других специальностей – кардиологами, нефрологами, пульмонологами, гастроэнтерологами, инфекционистами, эндокринологами, психоневрологами и т.д. Читать далее...

Тремор при волнении - симптомы, причины, лечение
Но иногда тремор может быть вызван различными заболеваниями (невроз, нарушения в работе щитовидной железы, гормональные сбои и др.); волнение же является лишь поводом для проявления этого симптома. В этих случаях приступы тремора при волнении повторяются неоднократно, становясь все более интенсивными и сопровождаясь головной болью, головокружением, нарушениями засыпания или сна. Движения у таких пациентов становятся порывистыми и резкими.
При возникновении приступов тремора в любых тревожных или ответственных моментах человеку необходима помощь специалиста, т. к. эти симптомы могут существенно отражаться на качестве жизни и мешать карьере или взаимоотношениям в семье. Требуется и лечение заболевания, являющегося основной причиной тремора. Читать далее...
Симптомы
Тремор при волнении может проявляться по-разному. Чаще всего после стрессовой ситуации или депрессии, после интенсивной физической нагрузки появляется подергивание пальцев, кистей рук, конечностей, головы или гортани. Такая реакция на волнение обычно проходит самостоятельно.Но иногда тремор может быть вызван различными заболеваниями (невроз, нарушения в работе щитовидной железы, гормональные сбои и др.); волнение же является лишь поводом для проявления этого симптома. В этих случаях приступы тремора при волнении повторяются неоднократно, становясь все более интенсивными и сопровождаясь головной болью, головокружением, нарушениями засыпания или сна. Движения у таких пациентов становятся порывистыми и резкими.
При возникновении приступов тремора в любых тревожных или ответственных моментах человеку необходима помощь специалиста, т. к. эти симптомы могут существенно отражаться на качестве жизни и мешать карьере или взаимоотношениям в семье. Требуется и лечение заболевания, являющегося основной причиной тремора. Читать далее...

Тремор у ребенка - симптомы, причины, лечение
Усиление тремора, его беспричинное появление и распространение на другие участки тела неврологи называют патологическим тремором, который указывает на серьезные нарушения в функционировании нервной системы и является симптомом различных серьезных заболеваний.
После появления одного из провоцирующих факторов у ребенка начинают подрагивать:
Оглавление
- Тремор у детей до года
- Тремор у детей старше года
- Тремор у ребенка после прививки
- Тремор у ребенка после сна
Тремор у детей до года
Тремором у детей до года называют самопроизвольные подергивания мышц, возникающие в разных частях тела. Наиболее часто наблюдается физиологический тремор подбородка, губ или конечностей малыша – это вариант нормы. Такие судорожные сокращения мышц обусловлены их повышенным тонусом и незрелостью периферической нервной системы ребенка.Усиление тремора, его беспричинное появление и распространение на другие участки тела неврологи называют патологическим тремором, который указывает на серьезные нарушения в функционировании нервной системы и является симптомом различных серьезных заболеваний.
Симптомы
Подергивания мышц в разных участках тела возникают у малыша в различных ситуациях; они обусловлены нервным перенапряжением:- плач;
- испуг;
- купание;
- переодевание;
- фаза быстрого сна;
- недовольство;
- чувство голода и др.
После появления одного из провоцирующих факторов у ребенка начинают подрагивать:
- подбородок;
- губы;
- верхние или нижние конечности.
Тремор у новорожденных - причины, симптомы, лечение, последствия
Физиологический тремор мелкий по своей амплитуде, он ритмичен и чаще возникает во время плача ребенка. При треморе у новорожденных детей чаще дрожит нижняя губа или подбородок, а в редких случаях – руки или ноги. Дрожь может проявляться несимметрично и симметрично. Например, может дрожать одна ручка или обе.
Отличительными особенностями физиологического тремора являются:
1. Его быстрое исчезновение (через несколько секунд);
2. Появление после нервного напряжения (купания в ванной, кишечных колик, плача, переодевания, фазы быстрого сна или при чувстве голода, и т. п.).
Наиболее часто физиологический тремор появляется в первые дни жизни малыша, и постепенно его эпизоды становятся все более редкими. Особенно выражены симптомы тремора у недоношенных детей, т. к. их нервная система более незрелая, чем у доношенных новорожденных. Как правило, физиологический тремор полностью исчезает до 1-3 месяцев жизни. Читать далее...
Симптомы
Многие родители, замечая у новорожденного ребенка частые и мелкие подергивания губ, подбородка, нижней челюсти, ручек или ножек, часто задаются вопросом, можно ли эти подергивания (тремор) считать нормой. Тремор – это компенсаторная реакция незрелых нервных волокон малыша в виде небольших мышечных судорог, которые возникают для стабилизации состояния нервной системы. Он может быть физиологическим и патологическим.Физиологический тремор мелкий по своей амплитуде, он ритмичен и чаще возникает во время плача ребенка. При треморе у новорожденных детей чаще дрожит нижняя губа или подбородок, а в редких случаях – руки или ноги. Дрожь может проявляться несимметрично и симметрично. Например, может дрожать одна ручка или обе.
Отличительными особенностями физиологического тремора являются:
1. Его быстрое исчезновение (через несколько секунд);
2. Появление после нервного напряжения (купания в ванной, кишечных колик, плача, переодевания, фазы быстрого сна или при чувстве голода, и т. п.).
Наиболее часто физиологический тремор появляется в первые дни жизни малыша, и постепенно его эпизоды становятся все более редкими. Особенно выражены симптомы тремора у недоношенных детей, т. к. их нервная система более незрелая, чем у доношенных новорожденных. Как правило, физиологический тремор полностью исчезает до 1-3 месяцев жизни. Читать далее...

Алкогольный тремор - симптомы, причины, лечение, средства народной медицины
Алкогольный тремор при запущенной стадии алкоголизма – это, безусловно, патологический тремор. Он проявляется в дрожании пальцев рук, кистей рук, головы, а иногда и всего тела. Нарушается координация движений, может появляться тремор языка, век.
В далеко запущенной стадии алкоголизма тремор может сохраняться на протяжении нескольких дней или недель. Часто при этом отмечается нарушение сна, плохое общее самочувствие, вялость.
Течение зависит от возраста больного, от статических нагрузок. С течением времени алкогольный тремор протекает все тяжелее, может возникать тремор глазных яблок, голосовых связок, мышц брюшины. Может возникнуть также нарушение походки, алкоголики часто падают.
Алкогольный тремор развивается и при абстинентном синдроме (состоянии, которое развивается у лиц, страдающих алкоголизмом, после прекращения употребления алкоголя, при выходе из запоя). Читать далее...
Оглавление
Симптомы алкогольного тремора
Алкогольный тремор при остром отравлении алкоголем чаще проявляется в виде дрожания пальцев рук. Это разновидность физиологического тремора. Он появляется лишь утром при похмелье, и после употребления даже небольшой ("похмельной") дозы алкогольного напитка уменьшается или совсем исчезает. Без принятия спиртного напитка тремор постепенно ослабевает и исчезает в течение дня.Алкогольный тремор при запущенной стадии алкоголизма – это, безусловно, патологический тремор. Он проявляется в дрожании пальцев рук, кистей рук, головы, а иногда и всего тела. Нарушается координация движений, может появляться тремор языка, век.
В далеко запущенной стадии алкоголизма тремор может сохраняться на протяжении нескольких дней или недель. Часто при этом отмечается нарушение сна, плохое общее самочувствие, вялость.
Течение зависит от возраста больного, от статических нагрузок. С течением времени алкогольный тремор протекает все тяжелее, может возникать тремор глазных яблок, голосовых связок, мышц брюшины. Может возникнуть также нарушение походки, алкоголики часто падают.
Алкогольный тремор развивается и при абстинентном синдроме (состоянии, которое развивается у лиц, страдающих алкоголизмом, после прекращения употребления алкоголя, при выходе из запоя). Читать далее...

Эссенциальный тремор - симптомы, причины, лечение
Эссенциальный тремор – заболевание, единственным проявлением которого является дрожание. Это дрожание при эссенциальном треморе отличается разнообразием по локализации, степени выраженности, распространенности, характеристике, возрасту начала.
Непрерывные движения или действия нарушены уже в ранних стадиях заболевания. А целенаправленные прерывистые движения (даже требующие точности) длительное время остаются еще доступными, т.к. больные вырабатывают компенсаторные приемы за время болезни, сохраняя тем самым профессиональную пригодность в течение нескольких лет.
При прогрессировании болезни больные становятся нетрудоспособными. Некоторые больные с трудом могут себя обслужить: не могут пользоваться ложкой, с трудом пьют жидкость из стакана, не могут застегнуть пуговицы и др. Наслаивающиеся на проявления тремора эмоциональные нарушения приводят к бытовой и социальной дезадаптации больных в разной степени выраженности. Читать далее...
Симптомы эссенциального тремора
Эссенциальный тремор, или болезнь Минора, – это самое распространенное наследственное заболевание центральной нервной системы. В разных регионах встречается с частотой от 0,3% до 12,6%. В основном страдают люди старше 65 лет.Эссенциальный тремор – заболевание, единственным проявлением которого является дрожание. Это дрожание при эссенциальном треморе отличается разнообразием по локализации, степени выраженности, распространенности, характеристике, возрасту начала.
- Самым характерным для эссенциального тремора является среднеамплитудное и мелкое дрожание рук – чередование сокращений мышц-антагонистов: сгибателей и разгибателей. Тонус мышц при этом не меняется. Дрожание заметно при каждом целенаправленном движении и сохраняется (даже несколько усиливается) при приближении к цели. Тремор покоя при эссенциальном треморе встречается редко (чаще у больных старше 60 лет).
Непрерывные движения или действия нарушены уже в ранних стадиях заболевания. А целенаправленные прерывистые движения (даже требующие точности) длительное время остаются еще доступными, т.к. больные вырабатывают компенсаторные приемы за время болезни, сохраняя тем самым профессиональную пригодность в течение нескольких лет.
При прогрессировании болезни больные становятся нетрудоспособными. Некоторые больные с трудом могут себя обслужить: не могут пользоваться ложкой, с трудом пьют жидкость из стакана, не могут застегнуть пуговицы и др. Наслаивающиеся на проявления тремора эмоциональные нарушения приводят к бытовой и социальной дезадаптации больных в разной степени выраженности. Читать далее...

Тремор ног - симптомы, причины, лечениек
Такой физиологический тремор ног возникает в состоянии алкогольного опьянения, при сильном волнении, страхе, при переохлаждении, при общей слабости. Он может усиливаться при физическом переутомлении. Например, после длительной работы стоя в одном положении может возникать так называемый еще ортостатический тремор ног, который исчезает в положении лежа, сидя или при ходьбе.
Встречается и патологический тремор ног. Он заметен окружающим людям. Он является признаком целого ряда заболеваний (см. причины).
Тремор ног может возникать в любом возрасте: и у грудничков, и в подростковом возрасте, и у взрослых людей, и в пожилом возрасте. Читать далее...
Симптомы тремора ног
Тремор конечностей – наиболее распространенное расстройство движений у больных. В ряде случаев наблюдается тремор не только рук, но и ног. Эти непроизвольные движения вызваны ритмичным чередованием сокращения и расслабления мышц. Дрожание может быть незаметным для окружающих, но ощущается самим человеком.Такой физиологический тремор ног возникает в состоянии алкогольного опьянения, при сильном волнении, страхе, при переохлаждении, при общей слабости. Он может усиливаться при физическом переутомлении. Например, после длительной работы стоя в одном положении может возникать так называемый еще ортостатический тремор ног, который исчезает в положении лежа, сидя или при ходьбе.
Встречается и патологический тремор ног. Он заметен окружающим людям. Он является признаком целого ряда заболеваний (см. причины).
Тремор ног может возникать в любом возрасте: и у грудничков, и в подростковом возрасте, и у взрослых людей, и в пожилом возрасте. Читать далее...

Тремор рук (пальцев) - симптомы, причины, лечение
Практически каждый человек когда-либо ощущал дрожание рук при сильном волнении или страхе. Выброс адреналина в кровь при любых сильных эмоциональных всплесках может проявляться дрожанием рук. Дрожание рук может возникать и в спокойном состоянии: например, при желании попасть пальцем вытянутой руки в мелкую цель или при длительном удержании рук в вытянутом положении. Это все варианты физиологического тремора рук.
Тремор рук, который носит постоянный характер, называется патологическим тремором. Он требует консультации врача и выяснения причины его возникновения.
Характер непроизвольных движений может быть разным при патологическом треморе: в виде круговых движений (при паркинсоническом треморе), крупноразмашистым при поражении мозжечка или ствола мозга. Тремор может быть и неравномерным (например, при эссенциальном треморе), когда дрожит только правая рука или только левая. Читать далее...
Симптомы
Тремор рук – непроизвольные и неконтролируемые движения кистей рук или пальцев (может быть и дрожание рук до локтей). Тремор может быть кратковременным, а может быть постоянным и усиливаться при волнении.Практически каждый человек когда-либо ощущал дрожание рук при сильном волнении или страхе. Выброс адреналина в кровь при любых сильных эмоциональных всплесках может проявляться дрожанием рук. Дрожание рук может возникать и в спокойном состоянии: например, при желании попасть пальцем вытянутой руки в мелкую цель или при длительном удержании рук в вытянутом положении. Это все варианты физиологического тремора рук.
Тремор рук, который носит постоянный характер, называется патологическим тремором. Он требует консультации врача и выяснения причины его возникновения.
Характер непроизвольных движений может быть разным при патологическом треморе: в виде круговых движений (при паркинсоническом треморе), крупноразмашистым при поражении мозжечка или ствола мозга. Тремор может быть и неравномерным (например, при эссенциальном треморе), когда дрожит только правая рука или только левая. Читать далее...

Тремор подбородка - симптомы, причины, лечение
Как и тремор любой другой части тела, тремор подбородка может быть физиологическим и патологическим.
Физиологический тремор возникает при сильном эмоциональном перевозбуждении; когда человек успокаивается, тремор исчезает самопроизвольно.
У новорожденного, который не умеет еще координировать движения, тремор может возникнуть на любой раздражитель. При плаче, при эмоциональном раздражении тремор подбородка до трехмесячного возраста является нормой. Но сообщить о треморе педиатру все-таки необходимо.
Патологический тремор может свидетельствовать о патологии центральной нервной системы. Если тремор подбородка продолжается у ребенка старше трех месяцев, или же тремор отмечается в спокойном состоянии ребенка, а также в случае распространения тремора и на головку ребенка – это может свидетельствовать о поражении нервной системы и требует детального обследования. Читать далее...
Симптомы тремора подбородка
Тремор, или дрожание подбородка чаще наблюдается у младенцев, но может быть и у взрослых людей. Это непроизвольные сокращения мышц при нарушении работы нервной системы.Как и тремор любой другой части тела, тремор подбородка может быть физиологическим и патологическим.
Физиологический тремор возникает при сильном эмоциональном перевозбуждении; когда человек успокаивается, тремор исчезает самопроизвольно.
У новорожденного, который не умеет еще координировать движения, тремор может возникнуть на любой раздражитель. При плаче, при эмоциональном раздражении тремор подбородка до трехмесячного возраста является нормой. Но сообщить о треморе педиатру все-таки необходимо.
Патологический тремор может свидетельствовать о патологии центральной нервной системы. Если тремор подбородка продолжается у ребенка старше трех месяцев, или же тремор отмечается в спокойном состоянии ребенка, а также в случае распространения тремора и на головку ребенка – это может свидетельствовать о поражении нервной системы и требует детального обследования. Читать далее...

Тремор головы - симптомы, причины, лечение
Тремор головы может возникнуть в любом возрасте: и у детей-грудничков, и у взрослых людей, и у пожилых.
Тремор головы в зависимости от состояния организма делится на доброкачественный (физиологический) и патологический.
При доброкачественном треморе непроизвольные движения головы появляются в покое, или во время активной деятельности, или при сильном стрессе. Для физиологического тремора характерны краткие эпизодические проявления, отсутствие прогрессирования, длительные периоды ремиссии. Человек может даже не ощущать собственной дрожи при доброкачественном треморе. Физиологический тремор иногда может быть незаметен окружающим людям.
У младенцев до двухмесячного возраста тремор головы считается нормой и встречается у каждого второго ребенка. Проявляется тремор при плаче младенца или во время быстрой фазы сна. Пугаться таких подергиваний головы малыша родителям не стоит, но следует сообщить о треморе педиатру. Читать далее...
Оглавление
Симптомы
Тремор головы проявляется непроизвольными ритмичными подергиваниями или покачиваниями головы. Эти движения могут иметь вид дрожания или размашистых колебаний, могут быть направлены вверх-вниз или вправо-влево.Тремор головы может возникнуть в любом возрасте: и у детей-грудничков, и у взрослых людей, и у пожилых.
Тремор головы в зависимости от состояния организма делится на доброкачественный (физиологический) и патологический.
При доброкачественном треморе непроизвольные движения головы появляются в покое, или во время активной деятельности, или при сильном стрессе. Для физиологического тремора характерны краткие эпизодические проявления, отсутствие прогрессирования, длительные периоды ремиссии. Человек может даже не ощущать собственной дрожи при доброкачественном треморе. Физиологический тремор иногда может быть незаметен окружающим людям.
У младенцев до двухмесячного возраста тремор головы считается нормой и встречается у каждого второго ребенка. Проявляется тремор при плаче младенца или во время быстрой фазы сна. Пугаться таких подергиваний головы малыша родителям не стоит, но следует сообщить о треморе педиатру. Читать далее...
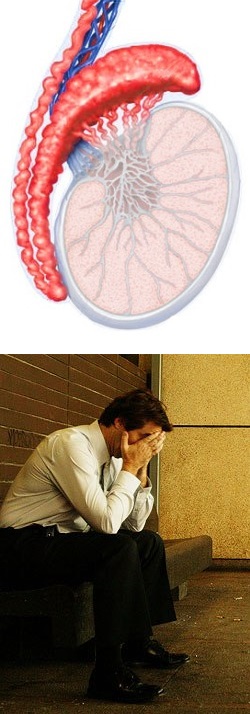
Эпидидимит - причины, симптомы, диагностика, лечение и профилактика
У лиц мужского пола эпидидимит может развиться в любом возрасте. Наиболее часто заболевание возникает у мужчин 20-40 лет.
Чаще заболевание является осложнением какого-либо инфекционного заболевания (бактериальной или вирусной природы), как то: пневмония, грипп, эпидемический паротит и другие. Инфекция может заноситься в придатки яичек с кровью или лимфой, а также распространяться восходящим путем из мочеиспускательного канала и органов мочеполовой системы.
Оглавление
- Что такое эпидидимит?
- Причины заболевания
- Классификация эпидидимитов
- Симптомы
- Диагностика
- Осложнения (последствия) эпидидимита
- Эпидидимит и орхит (орхоэпидидимит): причины, симптомы, диагностика, осложнения - видео
- Лечение
- Эпидидимит у детей
- Секс при эпидидимите
- Эпидидимит у женщин
- Профилактика заболевания
Что такое эпидидимит?
Эпидидимит – это воспаление (инфекционное или неинфекционное) придатка яичка. Этот придаток, имеющий вид спиралевидной трубки длиной до 6 м, и расположенный по задней поверхности яичка, соединяет яичко с семявыводящим протоком. Если в процесс вовлекаются и придаток, и само яичко, развивается орхоэпидидимит.У лиц мужского пола эпидидимит может развиться в любом возрасте. Наиболее часто заболевание возникает у мужчин 20-40 лет.
Чаще заболевание является осложнением какого-либо инфекционного заболевания (бактериальной или вирусной природы), как то: пневмония, грипп, эпидемический паротит и другие. Инфекция может заноситься в придатки яичек с кровью или лимфой, а также распространяться восходящим путем из мочеиспускательного канала и органов мочеполовой системы.
Причины заболевания
Развитие эпидидимита может быть вызвано рядом причин:- Бактериальные инфекции – являются причиной эпидидимита в 80% случаев. Выделяют 2 основные группы возбудителей, способных вызвать эпидидимит, – кишечные бактерии и возбудители заболеваний, передающихся половым путем. У мужчин до 40 лет причиной эпидидимитов чаще являются инфекции, передающиеся половым путем (гонорея, уреаплазмоз, сифилис, гарднерелла, хламидийная инфекция, трихомониаз). У мужчин после 40 лет причиной воспаления обычно становятся возбудители, обитающие в кишечнике. Кишечные бактерии могут стать причиной эпидидимита в любом возрасте у мужчин, практикующих анальный секс. Примерами бактериальных эпидидимитов являются случаи возникновения этого осложнения при скарлатине, брюшном тифе, туберкулезе. Воспалительный процесс может распространиться на придаток яичка при воспалении мочеиспускательного канала или предстательной железы.