
Алкоголизм - лечение и последствия
Оглавление
Лечение больных алкоголизмом является очень трудоемким процессом. Оно включает в себя как медикаментозные методы лечения, так и психотерапевтические. В свою очередь, медикаментозное лечение имеет несколько направлений. Это, в первую очередь, устранение симптомов острой интоксикации, а также устранение симптомов хронического алкоголизма. Отдельно идет лечение, направленное на выработку отвращения к алкоголю, в народе именуемое кодированием.
Читать далее...
- Что такое алкоголизм?
- Причины алкоголизма
- Виды алкоголизма
- Алкогольные синдромы
- Симптомы алкоголизма
- Алкоголь и беременность
- Формы алкоголизма
- Стадии хронического алкоголизма
- Женский алкоголизм
- Детский и подростковый алкоголизм
- Лечение больных алкоголизмом
- Лечение алкоголизма без ведома больного
- Кодирование от алкоголизма
- Подшивка от алкоголизма (или антиалкогольная терапия)
- Лечение алкоголизма народными средствами
- Последствия алкоголизма

Алкоголизм у женщин, детей и подростков
Читать далее...
Оглавление
Женский алкоголизм представляет собой актуальную проблему современного общества. По данным различных исследований, количество женщин с этим заболеванием в хронической форме в Российской Федерации составляет 15 процентов от всего женского населения. Ключевая проблема женского пьянства состоит в том, что развивается это заболевание у женщин в более короткие сроки, чем у мужчин. Быстрому развитию алкогольной зависимости способствует ряд особенностей женского организма. - Что такое алкоголизм?
- Причины алкоголизма
- Виды алкоголизма
- Алкогольные синдромы
- Симптомы алкоголизма
- Алкоголь и беременность
- Формы алкоголизма
- Стадии хронического алкоголизма
- Женский алкоголизм
- Детский и подростковый алкоголизм
- Лечение больных алкоголизмом
- Лечение алкоголизма без ведома больного
- Кодирование от алкоголизма
- Подшивка от алкоголизма (или антиалкогольная терапия)
- Лечение алкоголизма народными средствами
- Последствия алкоголизма
Читать далее...

Алкоголизм. Причины, виды, симптомы, стадии
Читать далее...
Оглавление
Алкоголизм - это одна из форм токсикомании, которая характеризуется пристрастием к напиткам, содержащим этиловый спирт. Для алкоголизма характерна социальная дезадаптация, развитие психической и физической зависимости. Сегодня алкоголизм является одной из причин смертности среди взрослого населения. Так, за последнее десятилетия продолжительность жизни среди мужского населения сократилась более чем на 7 лет, а среди женского – на 10 лет. Стоит, отметить, что ранее такая массивная потеря трудоспособного населения была характерна только для периода войн. При этом смертность при алкоголизме в некоторых странах настолько высокая, что обгоняет прирост населения.- Что такое алкоголизм?
- Причины алкоголизма
- Виды алкоголизма
- Алкогольные синдромы
- Симптомы алкоголизма
- Алкоголь и беременность
- Формы алкоголизма
- Стадии хронического алкоголизма
- Женский алкоголизм
- Детский и подростковый алкоголизм
- Лечение больных алкоголизмом
- Лечение алкоголизма без ведома больного
- Кодирование от алкоголизма
- Подшивка от алкоголизма (или антиалкогольная терапия)
- Лечение алкоголизма народными средствами
- Последствия алкоголизма
Читать далее...
Кудесан, Кудесан форте, с калием и магнием, для детей – инструкция по применению (таблетки, капли), аналоги, отзывы и цена
Кроме того, в качестве самостоятельного средства Кудесан применяют для уменьшения негативного влияния окружающей среды (например, при проживании в экологически неблагоприятных районах, работе на грязных производствах и т.д.), для профилактики преждевременного старения, укрепления иммунной системы и уменьшения выраженности возрастных изменений кожи (уменьшает количество и глубину морщин, предотвращает образование новых и т.д.).
 В настоящее время выпускается четыре следующих разновидности Кудесана:
В настоящее время выпускается четыре следующих разновидности Кудесана:
Основным активным компонентом всех четырех разновидностей Кудесана является специальная форма коэнзима Q10 – убидекаренон (убихинон). Помимо убидекаренона, Кудесан для детей и Кудесан форте содержат также витамин Е, а Кудесан с калием и магнием, соответственно, соединения калия и магния. Таким образом, все разновидности Кудесана объединены тем, что содержат коэнзим Q10, а отличаются наличием дополнительных компонентов (витамин Е, калий и магний) в определенных разновидностях. Поскольку основным активным компонентом всех разновидностей препарата является убидекаренон, то их объединяют в одно семейство с общим названием "Кудесан".
Более того, все разновидности препарата обладают общими свойствами за счет наличия в них убидекаренона, и поэтому в обиходе их обычно объединяют под одним названием "Кудесан". В дальнейшем тексте статьи мы также будет использовать для всех разновидностей препарата одно название, а уточнять, о какой именно форме идет речь, станем только в случае необходимости акцентировать внимание на каких-либо ее свойствах, отличных от общих.
Разновидности Кудесана выпускаются в следующих различных лекарственных формах:
Точный состав активных компонентов и их дозировки различных разновидностей Кудесана отражены в таблице.
Как видно, Кудесан форте содержит в два раза больше активных компонентов по сравнению с другими разновидностями препарата. Поэтому данные разновидности БАДа рекомендованы к применению в относительно тяжелых случаях. Кудесан с калием и магнием обладает выраженным положительным действием на сердце, поэтому данная разновидность БАДа предназначена для применения преимущественно при сердечно-сосудистых заболеваниях.
Капли 3% Кудесан и 6% Кудесан форте представляют собой прозрачный раствор, окрашенный в желто-оранжевый цвет и обладающий легкой опалесценцией. Раствор разлит во флаконы из оранжевого стекла с пробками-капельницами объемом 20 мл.
Таблетки жевательные Кудесан для детей имеют круглую плоскую форму, окрашены в белый цвет с кремовым оттенком и оранжевыми вкраплениями. Выпускаются в упаковках по 30 таблеток.
Таблетки Кудесан с калием и магнием имеют плоскоцилиндрическую форму, окрашены в ярко-розовый цвет и выпускаются в упаковках по 40 штук.
Таблетки Кудесан форте имеют круглую плоскую форму, окрашены в желтовато-кремовый цвет с оранжевыми вкраплениями и выпускаются в упаковках по 20 штук.
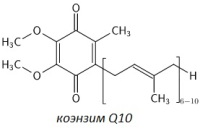
 Кудесан представляет собой биологически активную добавку к пище (БАД), и его эффекты обеспечиваются входящими в состав активными компонентами, в первую очередь коэнзимом Q10. Коэнзим Q10 является основным активным компонентом всех разновидностей Кудесана, и поэтому подавляющее большинство полезных терапевтических эффектов препаратов обеспечиваются именно этим веществом.
Кудесан представляет собой биологически активную добавку к пище (БАД), и его эффекты обеспечиваются входящими в состав активными компонентами, в первую очередь коэнзимом Q10. Коэнзим Q10 является основным активным компонентом всех разновидностей Кудесана, и поэтому подавляющее большинство полезных терапевтических эффектов препаратов обеспечиваются именно этим веществом.
Так, коэнзим Q10 (убихинон) защищает клетки от губительного действия свободных радикалов, предотвращая повреждение их мембран, белков и ДНК. Вследствие подобного эффекта клеточные структуры различных органов меньше повреждаются и лучше выполняют свои функции, а также улучшается переносимость физических и умственных нагрузок.
Кроме того, убихинон ускоряет синтез АТФ (аденозинтрифосфорной кислоты) – вещества, которое обеспечивает протекание энергоемких биохимических реакций, в том числе работу скелетных и сердечной мышцы. Соответственно, эффект ускорения синтеза данной молекулы приводит к тому, что клетки быстрее выполняют свои функции, в них накапливается меньшее количество продуктов распада и обмена веществ. Кроме того, за счет ускорения синтеза АТФ убихинон улучшает тканевое дыхание и утилизацию кислорода клетками.
Также убихинон увеличивает активность других антиоксидантов и предотвращает образование холестериновых бляшек на стенках сосудов, тем самым профилактируя и уменьшая степень тяжести атеросклероза.
К сожалению, уже с 25-летнего возраста в организме уменьшается количество синтезируемого убихинона, что провоцирует развитие повышенной утомляемости, низкой активности, перебоев в работе сердца, а также ослабление иммунитета. Прием коэнзима Q10 в виде БАДов восполняет недостаток этого вещества в организме, поддерживая нормальную работоспособность всех органов и систем, а также обеспечивая хорошую переносимость высоких умственных или физических нагрузок и профилактируя быстрое развитие тяжелых хронических заболеваний.
В клинических исследованиях было доказано, что прием убихинона эффективно предотвращает появление и уменьшает выраженность возрастных изменений в организме, а также усиливает эффективность лекарственных средств, применяемых в терапии инфаркта миокарда, аритмий, ИБС, гипертонической болезни и атеросклероза. Особенно эффективно применение убихинона при функциональных нарушениях работы сердца (например, на фоне стресса, после тяжелой болезни и т.д.) у детей и взрослых, поскольку данный БАД в короткие сроки нормализует работу органа без использования сильнодействующих лекарств.
Витамин Е усиливает антиоксидантное действие коэнзима Q10.
Калий и магний укрепляют, питают и поддерживают сердечную мышцу, профилактируют развитие атеросклероза, а также нормализуют эластичность сосудов.
Таким образом, Кудесан обеспечивает выработку энергии, которая используется скелетными и сердечной мышцей, предохраняет клетки от повреждений и разрушения, тем самым предотвращая старение тканей, а также повышает работоспособность и уменьшает усталость.
Оглавление
Кудесан представляет собой биологически активную добавку к пище (БАД), содержащую мощный антиоксидант, способствующий нормализации процесса обмена веществ и, тем самым, общему оздоровлению организма. Кудесан применяют в качестве вспомогательного средства в составе комплексной терапии (то есть, как дополнение к основным лекарствам, назначенным врачом) сердечной недостаточности, ишемической болезни сердца, гипертонии, атеросклероза, астенического синдрома, синдрома хронической усталости, утомляемости и общей слабости.- Разновидности, формы выпуска, состав и названия Кудесана
- Терапевтическое действие Кудесана
- Кудесан: какова польза коэнзима Q10 для организма - видео
- Кудесан – показания к применению
- Кудесан – инструкция по применению
- Выбор разновидности Кудесана
- Кудесан капли 3% - инструкция по применению
- Кудесан для детей – инструкция по применению
- Кудесан форте (капли и таблетки) – инструкция по применению
- Кудесан с калием и магнием – инструкция по применению
- Кудесан при беременности и кормлении грудью
- Передозировка
- Взаимодействие с другими лекарственными средствами
- Кудесан для детей
- Побочные эффекты
- Противопоказания к применению Кудесана
- Кудесан – аналоги
- Кудесан – отзывы
- Кудесан, Кудесан форте, Кудесан с калием и магнием, Кудесан для детей – цена
Кроме того, в качестве самостоятельного средства Кудесан применяют для уменьшения негативного влияния окружающей среды (например, при проживании в экологически неблагоприятных районах, работе на грязных производствах и т.д.), для профилактики преждевременного старения, укрепления иммунной системы и уменьшения выраженности возрастных изменений кожи (уменьшает количество и глубину морщин, предотвращает образование новых и т.д.).
Разновидности, формы выпуска, состав и названия Кудесана
 В настоящее время выпускается четыре следующих разновидности Кудесана:
В настоящее время выпускается четыре следующих разновидности Кудесана:- Кудесан;
- Кудесан для детей;
- Кудесан форте;
- Кудесан с калием и магнием.
Основным активным компонентом всех четырех разновидностей Кудесана является специальная форма коэнзима Q10 – убидекаренон (убихинон). Помимо убидекаренона, Кудесан для детей и Кудесан форте содержат также витамин Е, а Кудесан с калием и магнием, соответственно, соединения калия и магния. Таким образом, все разновидности Кудесана объединены тем, что содержат коэнзим Q10, а отличаются наличием дополнительных компонентов (витамин Е, калий и магний) в определенных разновидностях. Поскольку основным активным компонентом всех разновидностей препарата является убидекаренон, то их объединяют в одно семейство с общим названием "Кудесан".
Более того, все разновидности препарата обладают общими свойствами за счет наличия в них убидекаренона, и поэтому в обиходе их обычно объединяют под одним названием "Кудесан". В дальнейшем тексте статьи мы также будет использовать для всех разновидностей препарата одно название, а уточнять, о какой именно форме идет речь, станем только в случае необходимости акцентировать внимание на каких-либо ее свойствах, отличных от общих.
Разновидности Кудесана выпускаются в следующих различных лекарственных формах:
- Кудесан – 3% раствор (капли) для приема внутрь;
- Кудесан для детей – жевательные таблетки;
- Кудесан форте – 6% раствор (капли) для приема внутрь и таблетки;
- Кудесан с калием и магнием – таблетки.
Точный состав активных компонентов и их дозировки различных разновидностей Кудесана отражены в таблице.
| Активные компоненты | Кудесан 3 % раствор | Кудесан для детей | Кудесан форте 6 % раствор | Кудесан форте таблетки | Кудесан с калием и магнием |
| Убидекаренон (коэнзим Q10) | 30 мг в 1 мл раствора | 7,5 мг в одной таблетке | 60 мг в 1 мл раствора | 30 мг в одной таблетке | 7,5 мг в одной таблетке |
| Витамин Е | 1,0 мг в одной таблетке | 6,8 мг в 1 мл раствора | 4,5 мг в одной таблетке | ||
| Калия аспарагинат | 450 мг (чистого калия 97 мг) в одной таблетке | ||||
| Магния аспарагинат | 250 мг (чистого магния 16 мг) в одной таблетке |
Как видно, Кудесан форте содержит в два раза больше активных компонентов по сравнению с другими разновидностями препарата. Поэтому данные разновидности БАДа рекомендованы к применению в относительно тяжелых случаях. Кудесан с калием и магнием обладает выраженным положительным действием на сердце, поэтому данная разновидность БАДа предназначена для применения преимущественно при сердечно-сосудистых заболеваниях.
Капли 3% Кудесан и 6% Кудесан форте представляют собой прозрачный раствор, окрашенный в желто-оранжевый цвет и обладающий легкой опалесценцией. Раствор разлит во флаконы из оранжевого стекла с пробками-капельницами объемом 20 мл.
Таблетки жевательные Кудесан для детей имеют круглую плоскую форму, окрашены в белый цвет с кремовым оттенком и оранжевыми вкраплениями. Выпускаются в упаковках по 30 таблеток.
Таблетки Кудесан с калием и магнием имеют плоскоцилиндрическую форму, окрашены в ярко-розовый цвет и выпускаются в упаковках по 40 штук.
Таблетки Кудесан форте имеют круглую плоскую форму, окрашены в желтовато-кремовый цвет с оранжевыми вкраплениями и выпускаются в упаковках по 20 штук.
Терапевтическое действие препарата
 Кудесан представляет собой биологически активную добавку к пище (БАД), и его эффекты обеспечиваются входящими в состав активными компонентами, в первую очередь коэнзимом Q10. Коэнзим Q10 является основным активным компонентом всех разновидностей Кудесана, и поэтому подавляющее большинство полезных терапевтических эффектов препаратов обеспечиваются именно этим веществом.
Кудесан представляет собой биологически активную добавку к пище (БАД), и его эффекты обеспечиваются входящими в состав активными компонентами, в первую очередь коэнзимом Q10. Коэнзим Q10 является основным активным компонентом всех разновидностей Кудесана, и поэтому подавляющее большинство полезных терапевтических эффектов препаратов обеспечиваются именно этим веществом.Так, коэнзим Q10 (убихинон) защищает клетки от губительного действия свободных радикалов, предотвращая повреждение их мембран, белков и ДНК. Вследствие подобного эффекта клеточные структуры различных органов меньше повреждаются и лучше выполняют свои функции, а также улучшается переносимость физических и умственных нагрузок.
Кроме того, убихинон ускоряет синтез АТФ (аденозинтрифосфорной кислоты) – вещества, которое обеспечивает протекание энергоемких биохимических реакций, в том числе работу скелетных и сердечной мышцы. Соответственно, эффект ускорения синтеза данной молекулы приводит к тому, что клетки быстрее выполняют свои функции, в них накапливается меньшее количество продуктов распада и обмена веществ. Кроме того, за счет ускорения синтеза АТФ убихинон улучшает тканевое дыхание и утилизацию кислорода клетками.
Также убихинон увеличивает активность других антиоксидантов и предотвращает образование холестериновых бляшек на стенках сосудов, тем самым профилактируя и уменьшая степень тяжести атеросклероза.
К сожалению, уже с 25-летнего возраста в организме уменьшается количество синтезируемого убихинона, что провоцирует развитие повышенной утомляемости, низкой активности, перебоев в работе сердца, а также ослабление иммунитета. Прием коэнзима Q10 в виде БАДов восполняет недостаток этого вещества в организме, поддерживая нормальную работоспособность всех органов и систем, а также обеспечивая хорошую переносимость высоких умственных или физических нагрузок и профилактируя быстрое развитие тяжелых хронических заболеваний.
В клинических исследованиях было доказано, что прием убихинона эффективно предотвращает появление и уменьшает выраженность возрастных изменений в организме, а также усиливает эффективность лекарственных средств, применяемых в терапии инфаркта миокарда, аритмий, ИБС, гипертонической болезни и атеросклероза. Особенно эффективно применение убихинона при функциональных нарушениях работы сердца (например, на фоне стресса, после тяжелой болезни и т.д.) у детей и взрослых, поскольку данный БАД в короткие сроки нормализует работу органа без использования сильнодействующих лекарств.
Витамин Е усиливает антиоксидантное действие коэнзима Q10.
Калий и магний укрепляют, питают и поддерживают сердечную мышцу, профилактируют развитие атеросклероза, а также нормализуют эластичность сосудов.
Таким образом, Кудесан обеспечивает выработку энергии, которая используется скелетными и сердечной мышцей, предохраняет клетки от повреждений и разрушения, тем самым предотвращая старение тканей, а также повышает работоспособность и уменьшает усталость.
Кудесан: какова польза коэнзима Q10 для организма - видео
Ирифрин и Ирифрин БК (глазные капли) - инструкция по применению (у взрослых, у детей), аналоги, отзывы, цена. Различия в применении 2,5% и 10% раствора препарата
 В настоящее время на фармацевтическом рынке имеются две следующие разновидности препарата – это Ирифрин и Ирифрин БК. Данные разновидности одного и того же препарата отличаются тем, что в глазных каплях Ирифрин имеется консервант, а в Ирифрин БК – таковой отсутствует. Это означает, что обычные капли Ирифрин могут с большей вероятностью вызывать раздражение глаз, но зато дольше хранятся после вскрытия флакона. А капли Ирифрин БК, не содержащие консерванта, не хранятся после вскрытия флакона и имеют практически нулевой риск развития раздражения.
В настоящее время на фармацевтическом рынке имеются две следующие разновидности препарата – это Ирифрин и Ирифрин БК. Данные разновидности одного и того же препарата отличаются тем, что в глазных каплях Ирифрин имеется консервант, а в Ирифрин БК – таковой отсутствует. Это означает, что обычные капли Ирифрин могут с большей вероятностью вызывать раздражение глаз, но зато дольше хранятся после вскрытия флакона. А капли Ирифрин БК, не содержащие консерванта, не хранятся после вскрытия флакона и имеют практически нулевой риск развития раздражения.
Кроме того, капли Ирифрин с консервантом выпускаются во флаконе объемом 5 мл, их можно использовать многократно в течение одного месяца, поскольку именно в течение 30 дней допускается хранение и использование вскрытого тюбика с раствором. То есть, после открытия флакона в течение месяца можно набирать раствор чистой пипеткой неограниченное число раз.
Капли Ирифрин БК, не содержащие консерванта, выпускаются в маленьких флаконах-капельницах объемом 0,4 мл, которые предназначены специально для однократного применения. Такой флакон нужно использовать полностью сразу же после вскрытия, и только один раз. То есть, маленький флакон Ирифрина БК вскрывают непосредственно перед применением и сразу же закапывают раствор в глаза. Если во флаконе осталось какое-либо количество раствора, то он не подлежит хранению, и поэтому его выбрасывают. Для каждого следующего использования вскрывают новый флакон Ирифрина БК.
В остальном какой-либо разницы в составе или терапевтическом эффекте между Ирифрином или Ирифрином БК нет. В обиходе обе разновидности препарата обычно объединяют под одним общим названием "Ирифрин", лишь при необходимости детализируя и указывая, о каком именно варианте лекарства идет речь. В дальнейшем тексте статьи мы также будет обе разновидности препарата называть Ирифрином, указывая точное наименование только при необходимости акцентировать внимание на каких-либо определенных свойствах, присущих той или иной разновидности лекарства.
Ирифрин и Ирифрин БК выпускаются в единственной лекарственной форме – это капли для глаз. В качестве активного вещества капли содержат фенилэфрин в различных дозировках. Так, капли Ирифрин выпускаются в двух дозировках – в виде 2,5% и 10% раствора. А Ирифрин БК выпускается только в виде 2,5% раствора. Ирифрин 2,5% и Ирифрин БК содержат по 25 мг фенилэфрина в 1 мл раствора. Соответственно, Ирифрин 10% содержит 100 мг фенилэфрина в 1 мл раствора.
Вспомогательные вещества обеих разновидностей Ирифрина отражены в таблице.
Все растворы Ирифрина прозрачные, бесцветные или светло-желтые. Ирифрин 2,5% и 10% выпускаются во флаконах по 5 мл, а Ирифрин БК – во флаконах-капельницах по 0,4 мл. Каждая упаковка содержит 15 флаконов Ирифрина БК, или по 1 флакону Ирифрина 2,5% или 10%.
 Активное вещество Ирифрина фенилэфрин является альфа-адреномиметиком, соответственно, оказывает воздействие на гладкие мышцы кровеносных сосудов. При применении фенилэфрина в виде глазных капель препарат воздействует только на сосуды данного органа. Если же фенилэфрин вводится внутривенно или подкожно, то оказывает воздействие на все сосуды в организме человека, а также на сердце.
Активное вещество Ирифрина фенилэфрин является альфа-адреномиметиком, соответственно, оказывает воздействие на гладкие мышцы кровеносных сосудов. При применении фенилэфрина в виде глазных капель препарат воздействует только на сосуды данного органа. Если же фенилэфрин вводится внутривенно или подкожно, то оказывает воздействие на все сосуды в организме человека, а также на сердце.
Нанесение капель Ирифрина на слизистую оболочку глаза вызывает расширение зрачка, усиливает отток внутриглазной жидкости, а также суживает кровеносные сосуды конъюнктивы. Сужение сосудов конъюнктивы обеспечивает исчезновение покраснения глаза, вследствие чего препарат применяется в терапии синдрома "красных глаз". Усиление оттока внутриглазной жидкости обеспечивает улучшение состояния глаза при глаукоме. А расширение зрачка, вызываемое каплями Ирифрина, используется для предоперационной подготовки или в процессе проведения хирургического вмешательства на глазах.
Сужение сосудов глаза происходит уже через 30 – 90 секунд после внесения капель на конъюнктиву. Расширение зрачка наступает через 10 – 60 минут после однократного закапывания раствора, и сохраняется в течение 2 часов при использовании 2,5% Ирифрина или 3 – 6 часов при применении 10% капель.
 Капли Ирифрин и Ирифрин БК различных концентраций показаны к применению в одних и тех же следующих случаях:
Капли Ирифрин и Ирифрин БК различных концентраций показаны к применению в одних и тех же следующих случаях:
Если в скобках рядом с показанием указано, что это только для капель той или иной концентрации, то следует использовать при наличии данного состояния или заболевания исключительно означенный вариант Ирифрина. Если же в скобках рядом с показанием указано "оптимальные" капли какой-либо концентрации, то это означает, что наилучшим образом при данном состоянии подходят означенные разновидности препарата, но другие также могут использоваться.
Что касается выбора дозировки, то врачи рекомендуют для самостоятельного применения всегда начинать с использования 2,5% Ирифрина или Ирифрина БК. Если же раствор данной концентрации окажется недостаточно эффективным в данном конкретном случае, то его можно заменить 10% Ирифрином. Сразу применяют 10% Ирифрин только для предоперационной подготовки в условиях стационара. У людей пожилого возраста (старше 65 лет) и младенцев следует избегать применения 10% Ирифрина, поскольку у них очень высок риск всасывания фенилэфрина в кровоток и развития системного действия. У пациентов данных возрастных групп лучше использовать 2,5% Ирифрин или Ирифрин БК.
Раствор Ирифрина 10% можно применять различными способами, такими, как закапывание в глаза, пропитывание тампонов и накладывание их на поверхность конъюнктивы, а также введение в ткани глаза инъекционно. Растворы Ирифрин 2,5% и Ирифрин БК применяются только в виде капель в глаза.
Инъекционное введение Ирифрина 10% осуществляет только врач. А закапывать раствор в глаза или применять его в виде аппликаций (накладывать пропитанные препаратом тампоны на слизистую глаза) можно самостоятельно. При использовании раствора для диагностических и подготовительных манипуляций (например, офтальмоскопии, перед операциями и т.д.) его следует только закапывать. Если же раствор применяется при иридоциклите, глаукомо-циклитических кризах или спазме аккомодации, то его можно закапывать или применять в виде аппликаций. Выбор способа применения осуществляется на основании личных предпочтений и соображений удобства, а также рекомендации врача. Читать далее...
Оглавление
Ирифрин представляет собой офтальмологический лекарственный препарат, применяющийся местно (капли в глаза) и оказывающий следующие эффекты: расширение зрачка, улучшение оттока внутриглазной жидкости и суживание сосудов конъюнктивальной оболочки. Глазные капли Ирифрин применяются при иридоциклите для уменьшении количества отделяемого радужки, при глаукомо-циклитических кризах, при синдроме красных глаз, спазме аккомодации, а также для расширения зрачка в ходе проведения операций и предоперационной подготовки.- Разновидности, названия, формы выпуска и состав
- Терапевтическое действие
- Показания к применению
- Ирифрин – инструкция по применению
- Ирифрин для детей
- Побочные эффекты
- Противопоказания к применению
- Аналоги
- Отзывы
- Цена препарата
Разновидности, названия, формы выпуска и состав
 В настоящее время на фармацевтическом рынке имеются две следующие разновидности препарата – это Ирифрин и Ирифрин БК. Данные разновидности одного и того же препарата отличаются тем, что в глазных каплях Ирифрин имеется консервант, а в Ирифрин БК – таковой отсутствует. Это означает, что обычные капли Ирифрин могут с большей вероятностью вызывать раздражение глаз, но зато дольше хранятся после вскрытия флакона. А капли Ирифрин БК, не содержащие консерванта, не хранятся после вскрытия флакона и имеют практически нулевой риск развития раздражения.
В настоящее время на фармацевтическом рынке имеются две следующие разновидности препарата – это Ирифрин и Ирифрин БК. Данные разновидности одного и того же препарата отличаются тем, что в глазных каплях Ирифрин имеется консервант, а в Ирифрин БК – таковой отсутствует. Это означает, что обычные капли Ирифрин могут с большей вероятностью вызывать раздражение глаз, но зато дольше хранятся после вскрытия флакона. А капли Ирифрин БК, не содержащие консерванта, не хранятся после вскрытия флакона и имеют практически нулевой риск развития раздражения.Кроме того, капли Ирифрин с консервантом выпускаются во флаконе объемом 5 мл, их можно использовать многократно в течение одного месяца, поскольку именно в течение 30 дней допускается хранение и использование вскрытого тюбика с раствором. То есть, после открытия флакона в течение месяца можно набирать раствор чистой пипеткой неограниченное число раз.
Капли Ирифрин БК, не содержащие консерванта, выпускаются в маленьких флаконах-капельницах объемом 0,4 мл, которые предназначены специально для однократного применения. Такой флакон нужно использовать полностью сразу же после вскрытия, и только один раз. То есть, маленький флакон Ирифрина БК вскрывают непосредственно перед применением и сразу же закапывают раствор в глаза. Если во флаконе осталось какое-либо количество раствора, то он не подлежит хранению, и поэтому его выбрасывают. Для каждого следующего использования вскрывают новый флакон Ирифрина БК.
В остальном какой-либо разницы в составе или терапевтическом эффекте между Ирифрином или Ирифрином БК нет. В обиходе обе разновидности препарата обычно объединяют под одним общим названием "Ирифрин", лишь при необходимости детализируя и указывая, о каком именно варианте лекарства идет речь. В дальнейшем тексте статьи мы также будет обе разновидности препарата называть Ирифрином, указывая точное наименование только при необходимости акцентировать внимание на каких-либо определенных свойствах, присущих той или иной разновидности лекарства.
Ирифрин и Ирифрин БК выпускаются в единственной лекарственной форме – это капли для глаз. В качестве активного вещества капли содержат фенилэфрин в различных дозировках. Так, капли Ирифрин выпускаются в двух дозировках – в виде 2,5% и 10% раствора. А Ирифрин БК выпускается только в виде 2,5% раствора. Ирифрин 2,5% и Ирифрин БК содержат по 25 мг фенилэфрина в 1 мл раствора. Соответственно, Ирифрин 10% содержит 100 мг фенилэфрина в 1 мл раствора.
Вспомогательные вещества обеих разновидностей Ирифрина отражены в таблице.
| Вспомогательные вещества Ирифрина 2,5% | Вспомогательные вещества Ирифрина 10% | Вспомогательные вещества Ирифрина БК |
| Вода для инъекций | ||
| Натрия цитрата дигидрат | ||
| Лимонная кислота | ||
| Натрия метабисульфит | ||
| Натрия гидроксид | ||
| Динатрия эдетат | ||
| Бензалкония хлорид (консервант) | Гипромеллоза | |
| Натрия дигидрофосфат безводный | ||
| Натрия гидрофосфата дигидрат | ||
Все растворы Ирифрина прозрачные, бесцветные или светло-желтые. Ирифрин 2,5% и 10% выпускаются во флаконах по 5 мл, а Ирифрин БК – во флаконах-капельницах по 0,4 мл. Каждая упаковка содержит 15 флаконов Ирифрина БК, или по 1 флакону Ирифрина 2,5% или 10%.
Терапевтическое действие
 Активное вещество Ирифрина фенилэфрин является альфа-адреномиметиком, соответственно, оказывает воздействие на гладкие мышцы кровеносных сосудов. При применении фенилэфрина в виде глазных капель препарат воздействует только на сосуды данного органа. Если же фенилэфрин вводится внутривенно или подкожно, то оказывает воздействие на все сосуды в организме человека, а также на сердце.
Активное вещество Ирифрина фенилэфрин является альфа-адреномиметиком, соответственно, оказывает воздействие на гладкие мышцы кровеносных сосудов. При применении фенилэфрина в виде глазных капель препарат воздействует только на сосуды данного органа. Если же фенилэфрин вводится внутривенно или подкожно, то оказывает воздействие на все сосуды в организме человека, а также на сердце.Нанесение капель Ирифрина на слизистую оболочку глаза вызывает расширение зрачка, усиливает отток внутриглазной жидкости, а также суживает кровеносные сосуды конъюнктивы. Сужение сосудов конъюнктивы обеспечивает исчезновение покраснения глаза, вследствие чего препарат применяется в терапии синдрома "красных глаз". Усиление оттока внутриглазной жидкости обеспечивает улучшение состояния глаза при глаукоме. А расширение зрачка, вызываемое каплями Ирифрина, используется для предоперационной подготовки или в процессе проведения хирургического вмешательства на глазах.
Сужение сосудов глаза происходит уже через 30 – 90 секунд после внесения капель на конъюнктиву. Расширение зрачка наступает через 10 – 60 минут после однократного закапывания раствора, и сохраняется в течение 2 часов при использовании 2,5% Ирифрина или 3 – 6 часов при применении 10% капель.
Показания к применению
 Капли Ирифрин и Ирифрин БК различных концентраций показаны к применению в одних и тех же следующих случаях:
Капли Ирифрин и Ирифрин БК различных концентраций показаны к применению в одних и тех же следующих случаях:- Уменьшение количества воспалительного отделяемого радужной оболочки и предотвращение образования синехий (сращений) при иридоциклите (воспаление радужной оболочки или цилиарного тела глаза);
- Для различения поверхностной и глубокой инъекции глазного яблока;
- Для проведения провокационного теста, позволяющего подтвердить или, напротив, отвергнуть подозрение на закрытоугольную глаукому у людей с узким углом передней камеры глаза;
- Расширение зрачка при проведении диагностических процедур, таких, как офтальмоскопия, контроль состояния заднего отрезка глаза и т.д.;
- В качестве средства для предоперационной подготовки для расширения зрачка (только для 10% капель);
- Для расширения зрачка при производстве лазерных хирургических операций на глазном дне (например, лазерной коррекции зрения и т.д.) – оптимальны 10% капли;
- Для расширения зрачка при производстве манипуляций витреоретинальной хирургии (оптимальны 10% капли);
- Лечение глаукомо-циклитических кризов (оптимальны 10%);
- Лечение синдрома "красных глаз" (только 2,5% капли Ирифрин или Ирифрин БК);
- Устранение и лечение спазма аккомодации, который также называется ложной близорукостью (спазм цилиарной мышцы глаза, который возникает при длительной фокусировке и удерживании взгляда на каких-либо далеко или близко расположенных предметах, вследствие чего орган переутомляется, и человек теряет нормальную для него остроту зрения вблизи или вдаль).
Если в скобках рядом с показанием указано, что это только для капель той или иной концентрации, то следует использовать при наличии данного состояния или заболевания исключительно означенный вариант Ирифрина. Если же в скобках рядом с показанием указано "оптимальные" капли какой-либо концентрации, то это означает, что наилучшим образом при данном состоянии подходят означенные разновидности препарата, но другие также могут использоваться.
Ирифрин – инструкция по применению

Общие положения
Капли Ирифрин 2,5% и 10%, а также Ирифрин БК применяются по одинаковым правилам. Выбор разновидности капель (Ирифрин или Ирифрин БК) зависит, главным образом, от переносимости человеком консерванта – бензалкония хлорида. Это означает, что если человек нормально переносит данный консервант (например, в прошлом использовал капли, содержащие такой же консервант), то он может выбирать любую разновидность препарата, исходя исключительно из личных, субъективных предпочтений (например, упаковка какой-либо разновидности больше нравится и т.д.). Если же человек плохо переносит консервант, то ему необходимо использовать капли Ирифрин БК.Что касается выбора дозировки, то врачи рекомендуют для самостоятельного применения всегда начинать с использования 2,5% Ирифрина или Ирифрина БК. Если же раствор данной концентрации окажется недостаточно эффективным в данном конкретном случае, то его можно заменить 10% Ирифрином. Сразу применяют 10% Ирифрин только для предоперационной подготовки в условиях стационара. У людей пожилого возраста (старше 65 лет) и младенцев следует избегать применения 10% Ирифрина, поскольку у них очень высок риск всасывания фенилэфрина в кровоток и развития системного действия. У пациентов данных возрастных групп лучше использовать 2,5% Ирифрин или Ирифрин БК.
Раствор Ирифрина 10% можно применять различными способами, такими, как закапывание в глаза, пропитывание тампонов и накладывание их на поверхность конъюнктивы, а также введение в ткани глаза инъекционно. Растворы Ирифрин 2,5% и Ирифрин БК применяются только в виде капель в глаза.
Инъекционное введение Ирифрина 10% осуществляет только врач. А закапывать раствор в глаза или применять его в виде аппликаций (накладывать пропитанные препаратом тампоны на слизистую глаза) можно самостоятельно. При использовании раствора для диагностических и подготовительных манипуляций (например, офтальмоскопии, перед операциями и т.д.) его следует только закапывать. Если же раствор применяется при иридоциклите, глаукомо-циклитических кризах или спазме аккомодации, то его можно закапывать или применять в виде аппликаций. Выбор способа применения осуществляется на основании личных предпочтений и соображений удобства, а также рекомендации врача. Читать далее...

Бетасерк - инструкция по применению (таблетки 8, 16 и 24 мг), как применять при шейном остеохондрозе, аналоги, отзывы
 В настоящее время лекарственный препарат Бетасерк выпускается в единственной лекарственной форме – это таблетки для приема внутрь. В качестве активного компонента таблетки Бетасерк содержат бетагистин (бетагистина дигидрохлорид) в трех дозировках – 8 мг, 16 мг и 24 мг. То есть, одна таблетка Бетасерка может содержать 8 мг, 16 мг или 24 мг активного вещества.
В настоящее время лекарственный препарат Бетасерк выпускается в единственной лекарственной форме – это таблетки для приема внутрь. В качестве активного компонента таблетки Бетасерк содержат бетагистин (бетагистина дигидрохлорид) в трех дозировках – 8 мг, 16 мг и 24 мг. То есть, одна таблетка Бетасерка может содержать 8 мг, 16 мг или 24 мг активного вещества.
В обиходе для обозначения Бетасерка в различных дозировках используют короткие названия "Бетасерк 8", "Бетасерк 16" и "Бетасерк 24", где к наименованию препарата добавляют цифру, отражающую содержание активного вещества в таблетке.
Таблетки Бетасерка всех трех дозировок в качестве вспомогательных компонентов содержат одни и те же следующие вещества:
Таблетки Бетасерк 8 мг выпускаются в упаковках по 30, 60 и 180 штук, Бетасерк 16 мг – по 30, 60 и 105 штук, а Бетасерк 24 мг – по 20, 25, 30, 40, 50, 60, 100 и 120 штук.
Таблетки Бетасерк 8 мг окрашены в белый цвет и имеют круглую форму с плоскими сторонами и скошенными краями. На одной стороне таблетки имеется гравировка "256", а на другой значок перевернутого треугольника и буква "S" друг под другом.
Таблетки Бетасерк 16 мг и 24 мг окрашены в белый цвет и имеют округлую двояковыпуклую форму со скошенными краями и риской с одной стороны. На таблетках 16 мг по обеим сторонам риски имеется гравировка "267", а на другой стороне таблетки значки - перевернутый треугольник и "S", расположенные друг под другом. На таблетках 24 мг по обеим сторонам риски имеется гравировка "289", а на другой стороне таблетки значки - перевернутый треугольник и "S", расположенные друг под другом.
 Основное фармакологическое действие Бетасерка – это улучшение микроциркуляции крови и лимфы в структурах внутреннего уха и вестибулярных ядрах головного мозга, обеспечивающееся воздействием на гистаминовые рецепторы Н1 и Н3 типов. Под влиянием Бетасерка в тканях мозга и внутреннего уха повышается количество вырабатывающегося и высвобождающегося биологически активного вещества гистамина, который обеспечивает расширение капилляров и улучшение микроциркуляции крови и лимфы в головном мозгу и кохлеарной области (ткани внутреннего уха).
Основное фармакологическое действие Бетасерка – это улучшение микроциркуляции крови и лимфы в структурах внутреннего уха и вестибулярных ядрах головного мозга, обеспечивающееся воздействием на гистаминовые рецепторы Н1 и Н3 типов. Под влиянием Бетасерка в тканях мозга и внутреннего уха повышается количество вырабатывающегося и высвобождающегося биологически активного вещества гистамина, который обеспечивает расширение капилляров и улучшение микроциркуляции крови и лимфы в головном мозгу и кохлеарной области (ткани внутреннего уха).
Кроме того, Бетагистин ускоряет нормализацию восстановления работы вестибулярного аппарата после операции нейрэктомии (удаление нерва), облегчая процесс компенсации на уровне мозга. Период восстановления вестибулярной функции у человека после нейрэктомии при применении Бетасерка протекает гораздо быстрее.
Также Бетасерк тормозит возбуждение в вестибулярных ядрах – участках головного мозга, регулирующих работу вестибулярного аппарата. Благодаря такому торможению Бетасерк эффективен для лечения различных заболеваний вестибулярного аппарата (например, вертиго, болезнь Меньера, лабиринтит и т.д.).
Клинически Бетасерк быстро купирует приступы вестибулярного головокружения, уменьшает выраженность шума в ушах и улучшает слух, если он был снижен. Кроме того, при регулярном применении препарат уменьшает частоту и интенсивность приступов головокружения, головной боли и шума в ушах. Улучшение состояния появляется сразу после приема первых таблеток Бетасерка, но стойкий эффект достигается только через 2 недели применения препарата. Наилучший результат отмечается при длительном приеме Бетасерка (дольше 4 недель). Более того, после завершения длительного курса терапии эффект препарата остается на несколько месяцев, и даже несколько усиливается.
 Таблетки следует принимать внутрь во время еды, проглатывая их целиком и запивая небольшим количеством негазированной воды (достаточно половины стакана). Таблетки 8 мг следует проглатывать целиком, не разламывая, не раскусывая и не измельчая иными способами. А таблетки с дозировками 16 мг и 24 мг можно делить пополам при необходимости. Для этого таблетки кладут на ровную поверхность риской вверх и надавливают на нее большим пальцем с одной стороны, чтобы она разломилась пополам.
Таблетки следует принимать внутрь во время еды, проглатывая их целиком и запивая небольшим количеством негазированной воды (достаточно половины стакана). Таблетки 8 мг следует проглатывать целиком, не разламывая, не раскусывая и не измельчая иными способами. А таблетки с дозировками 16 мг и 24 мг можно делить пополам при необходимости. Для этого таблетки кладут на ровную поверхность риской вверх и надавливают на нее большим пальцем с одной стороны, чтобы она разломилась пополам.
При различных заболеваниях и состояниях Бетасерк принимают в одинаковых дозировках, которые составляют 24 – 48 мг в сутки. Общую суточную дозу делят на три раза и принимают через примерно равные промежутки времени. Варианты приема Бетасерка различных дозировок отражены в таблице.
Дозировку подбирают индивидуально, в зависимости от реакции организма человека на лечение, начиная с минимальной. То есть, сначала рекомендуют человеку принимать либо по 1 таблетке Бетасерк 8 мг, либо по 1/2 таблетки Бетасерк 16 мг по 3 раза в день, что составляет 24 мг в сутки (минимальная дозировка). Если данная дозировка неэффективна, то можно увеличить общую суточную дозировку на 8 мг в сутки, доведя ее до 32 мг, и принимать препарат по следующей схеме:
Соответственно, если и дозировка в 32 мг в сутки недостаточно эффективна, то ее увеличивают еще на 8 мг, доводя до 40 мг в день. При этом препарат принимают по следующей схеме:
А в случае неэффективности и этой дозировки, ее увеличивают еще на 8 мг, доводя до максимальной – 48 мг в сутки, которую можно принимать любым следующим способом:
Оглавление
Бетасерк представляет собой синтетический аналог гистамина, который воздействует на Н1 и Н3 рецепторы внутреннего уха и вестибулярных ядер головного мозга. Благодаря активации гистаминовых рецепторов препарат улучшает кровоток и циркуляцию лимфы в структурах внутреннего уха и нормализует работу вестибулярного аппарата. Поэтому Бетасерк применяется для устранения вестибулярного головокружения, шума в ушах, и для улучшения слуха, если он снижен. Кроме того, препарат используют при болезни Меньера и вертиго, а также для купирования головокружений, головных болей, шума в ушах, тошноты и рвоты, обусловленных различными заболеваниями и синдромами (например, вертебробазилярной недостаточностью, энцефалопатией после травмы, атеросклерозом сосудов мозга, вестибулярным невритом, лабиринтитом, головокружением после нейрохирургических операций).- Состав и формы выпуска
- Шейный Бетасерк
- Терапевтическое действие
- Показания к применению
- Инструкция по применению
- Бетасерк при остеохондрозе
- Побочные эффекты
- Противопоказания к применению
- Бетасерк: терапевтическое действие, показания и противопоказания к применению - видео
- Аналоги
- Отзывы
- Бетасерк 8, Бетасерк 16, Бетасерк 24 – цена
Состав и формы выпуска
 В настоящее время лекарственный препарат Бетасерк выпускается в единственной лекарственной форме – это таблетки для приема внутрь. В качестве активного компонента таблетки Бетасерк содержат бетагистин (бетагистина дигидрохлорид) в трех дозировках – 8 мг, 16 мг и 24 мг. То есть, одна таблетка Бетасерка может содержать 8 мг, 16 мг или 24 мг активного вещества.
В настоящее время лекарственный препарат Бетасерк выпускается в единственной лекарственной форме – это таблетки для приема внутрь. В качестве активного компонента таблетки Бетасерк содержат бетагистин (бетагистина дигидрохлорид) в трех дозировках – 8 мг, 16 мг и 24 мг. То есть, одна таблетка Бетасерка может содержать 8 мг, 16 мг или 24 мг активного вещества.В обиходе для обозначения Бетасерка в различных дозировках используют короткие названия "Бетасерк 8", "Бетасерк 16" и "Бетасерк 24", где к наименованию препарата добавляют цифру, отражающую содержание активного вещества в таблетке.
Таблетки Бетасерка всех трех дозировок в качестве вспомогательных компонентов содержат одни и те же следующие вещества:
- Диоксид кремния коллоидный;
- Маннитол;
- Микрокристаллическая целлюлоза;
- Моногидрат лимонной кислоты;
- Тальк.
Таблетки Бетасерк 8 мг выпускаются в упаковках по 30, 60 и 180 штук, Бетасерк 16 мг – по 30, 60 и 105 штук, а Бетасерк 24 мг – по 20, 25, 30, 40, 50, 60, 100 и 120 штук.
Таблетки Бетасерк 8 мг окрашены в белый цвет и имеют круглую форму с плоскими сторонами и скошенными краями. На одной стороне таблетки имеется гравировка "256", а на другой значок перевернутого треугольника и буква "S" друг под другом.
Таблетки Бетасерк 16 мг и 24 мг окрашены в белый цвет и имеют округлую двояковыпуклую форму со скошенными краями и риской с одной стороны. На таблетках 16 мг по обеим сторонам риски имеется гравировка "267", а на другой стороне таблетки значки - перевернутый треугольник и "S", расположенные друг под другом. На таблетках 24 мг по обеим сторонам риски имеется гравировка "289", а на другой стороне таблетки значки - перевернутый треугольник и "S", расположенные друг под другом.
Шейный Бетасерк
Поскольку Бетасерк используется для устранения головокружения, головных болей, тошноты и неустойчивости, спровоцированных шейным остеохондрозом, то часто некоторые разновидности препарата, использующиеся с указанной целью, называют "шейным" Бетасерком. Но ввиду того, что при остеохондрозе могут применять препарат в различных дозировках – и по 8 мг, и по 16 мг, и по 24 мг, то любая его разновидность может оказаться "шейным" Бетасерком. То есть, следует помнить, что Бетасерк любой разновидности может быть "шейным", а его подобное наименование означает применение препарата при остеохондрозе.Терапевтическое действие
 Основное фармакологическое действие Бетасерка – это улучшение микроциркуляции крови и лимфы в структурах внутреннего уха и вестибулярных ядрах головного мозга, обеспечивающееся воздействием на гистаминовые рецепторы Н1 и Н3 типов. Под влиянием Бетасерка в тканях мозга и внутреннего уха повышается количество вырабатывающегося и высвобождающегося биологически активного вещества гистамина, который обеспечивает расширение капилляров и улучшение микроциркуляции крови и лимфы в головном мозгу и кохлеарной области (ткани внутреннего уха).
Основное фармакологическое действие Бетасерка – это улучшение микроциркуляции крови и лимфы в структурах внутреннего уха и вестибулярных ядрах головного мозга, обеспечивающееся воздействием на гистаминовые рецепторы Н1 и Н3 типов. Под влиянием Бетасерка в тканях мозга и внутреннего уха повышается количество вырабатывающегося и высвобождающегося биологически активного вещества гистамина, который обеспечивает расширение капилляров и улучшение микроциркуляции крови и лимфы в головном мозгу и кохлеарной области (ткани внутреннего уха).Кроме того, Бетагистин ускоряет нормализацию восстановления работы вестибулярного аппарата после операции нейрэктомии (удаление нерва), облегчая процесс компенсации на уровне мозга. Период восстановления вестибулярной функции у человека после нейрэктомии при применении Бетасерка протекает гораздо быстрее.
Также Бетасерк тормозит возбуждение в вестибулярных ядрах – участках головного мозга, регулирующих работу вестибулярного аппарата. Благодаря такому торможению Бетасерк эффективен для лечения различных заболеваний вестибулярного аппарата (например, вертиго, болезнь Меньера, лабиринтит и т.д.).
Клинически Бетасерк быстро купирует приступы вестибулярного головокружения, уменьшает выраженность шума в ушах и улучшает слух, если он был снижен. Кроме того, при регулярном применении препарат уменьшает частоту и интенсивность приступов головокружения, головной боли и шума в ушах. Улучшение состояния появляется сразу после приема первых таблеток Бетасерка, но стойкий эффект достигается только через 2 недели применения препарата. Наилучший результат отмечается при длительном приеме Бетасерка (дольше 4 недель). Более того, после завершения длительного курса терапии эффект препарата остается на несколько месяцев, и даже несколько усиливается.
Показания к применению
Бетасерк показан к применению при следующих состояниях или заболеваниях:- Лечение и профилактика вестибулярных головокружений (вертиго), обусловленных различными заболеваниями и состояниями, такими, как вертебробазилярная недостаточность, травматическая энцефалопатия, атеросклероз сосудов мозга, вестибулярный неврит, лабиринтит, головокружение после нейрохирургических операций;
- Болезнь и синдром Меньера;
- Различные синдромы, проявляющиеся головокружением, головной болью, шумом в ушах, ухудшением слуха, тошнотой и рвотой.
Бетасерк – инструкция по применению
Бетасерк 8, Бетасерк 16 и Бетасерк 24 – общие правила применения
 Таблетки следует принимать внутрь во время еды, проглатывая их целиком и запивая небольшим количеством негазированной воды (достаточно половины стакана). Таблетки 8 мг следует проглатывать целиком, не разламывая, не раскусывая и не измельчая иными способами. А таблетки с дозировками 16 мг и 24 мг можно делить пополам при необходимости. Для этого таблетки кладут на ровную поверхность риской вверх и надавливают на нее большим пальцем с одной стороны, чтобы она разломилась пополам.
Таблетки следует принимать внутрь во время еды, проглатывая их целиком и запивая небольшим количеством негазированной воды (достаточно половины стакана). Таблетки 8 мг следует проглатывать целиком, не разламывая, не раскусывая и не измельчая иными способами. А таблетки с дозировками 16 мг и 24 мг можно делить пополам при необходимости. Для этого таблетки кладут на ровную поверхность риской вверх и надавливают на нее большим пальцем с одной стороны, чтобы она разломилась пополам.При различных заболеваниях и состояниях Бетасерк принимают в одинаковых дозировках, которые составляют 24 – 48 мг в сутки. Общую суточную дозу делят на три раза и принимают через примерно равные промежутки времени. Варианты приема Бетасерка различных дозировок отражены в таблице.
| Бетасерк 8 мг | Бетасерк 16 мг | Бетасерк 24 мг |
| Принимать по 1 – 2 таблетки по 3 раза в сутки | Принимать по 1/2 - 1 таблетки по 3 раза в сутки | Принимать по 1 таблетке по 2 раза в сутки |
Дозировку подбирают индивидуально, в зависимости от реакции организма человека на лечение, начиная с минимальной. То есть, сначала рекомендуют человеку принимать либо по 1 таблетке Бетасерк 8 мг, либо по 1/2 таблетки Бетасерк 16 мг по 3 раза в день, что составляет 24 мг в сутки (минимальная дозировка). Если данная дозировка неэффективна, то можно увеличить общую суточную дозировку на 8 мг в сутки, доведя ее до 32 мг, и принимать препарат по следующей схеме:
- Утром принимать по 2 таблетки Бетасерка 8 мг, или по 1 таблетке Бетасерка 16 мг;
- В обед и вечером принимать по 1 таблетке Бетасерка 8 мг, или по 1/2 таблетки Бетасерка 16 мг.
Соответственно, если и дозировка в 32 мг в сутки недостаточно эффективна, то ее увеличивают еще на 8 мг, доводя до 40 мг в день. При этом препарат принимают по следующей схеме:
- Утром и в обед принимать по 2 таблетки Бетасерка 8 мг, или по 1 таблетке Бетасерка 16 мг;
- Вечером принимать по 1 таблетке Бетасерка 8 мг, или по 1/2 таблетки Бетасерка 16 мг.
А в случае неэффективности и этой дозировки, ее увеличивают еще на 8 мг, доводя до максимальной – 48 мг в сутки, которую можно принимать любым следующим способом:
- Принимать либо по 2 таблетки Бетасерк 8 мг, либо по 1 таблетке Бетасерк 16 мг по три раза в сутки (утром, в обед и вечером);
- Принимать по 1 таблетке Бетасерк 24 мг по два раза в сутки.

Авитаминоз - диагностика, лечение и профилактика патологии
Тщательный сбор анамнеза помогает ускорить диагностику авитаминоза и выбрать адекватное лечение. Особое внимание врач уделяет заболеваниям и операциям, которые перенес пациент. Такие операции как резекция желудка или тонкого кишечника, являются фактором риска в развитии В12-дефицитной анемии. Причиной тому является уменьшение необходимой всасывательной поверхности для витамина. Одновременно с недостатком витамина В12 развивается и авитаминоз фолиевой кислоты.
Читать далее...
Оглавление
Диагностика авитаминоза включает сбор анамнестических данных (истории болезни), специфических жалоб, визуальный осмотр, а также лабораторные анализы.- Что такое авитаминоз?
- Причины авитаминоза A, E, PP и C
- Причины авитаминоза витаминов группы В
- Виды и стадии авитаминозов
- Признаки авитаминоза А
- Проявления авитаминоза Е
- Симптомы авитаминоза В1 (тиамина)
- Признаки авитаминоза В2 (рибофлавина)
- Проявления авитаминоза В3 (витамина РР)
- Симптомы авитаминоза В6
- Признаки авитаминоза В12
- Симптомы авитаминоза фолиевой кислоты (витамина В9)
- Проявления авитаминоза С (цинги)
- Симптомы авитаминоза у детей
- Диагностика авитаминоза
- Лечение авитаминоза
- Лечение авитаминоза народными средствами
- Профилактика авитаминоза
Тщательный сбор анамнеза помогает ускорить диагностику авитаминоза и выбрать адекватное лечение. Особое внимание врач уделяет заболеваниям и операциям, которые перенес пациент. Такие операции как резекция желудка или тонкого кишечника, являются фактором риска в развитии В12-дефицитной анемии. Причиной тому является уменьшение необходимой всасывательной поверхности для витамина. Одновременно с недостатком витамина В12 развивается и авитаминоз фолиевой кислоты.
Читать далее...

Авитаминоз - признаки, симптомы и проявления патологии
Оглавление
Основная роль ретинола заключается в защите организма против действия свободных радикалов (молекул, провоцирующих окислительные процессы в организме). При дефиците витамина А защитные функции снижаются, в результате чего пациенты становятся более уязвимыми к различным заболеваниям. Среди признаков авитаминоза, которые встречаются чаще всего, можно отметить проблемы с кожей и слизистой, ухудшение зрения, снижение иммунитета.
Читать далее...
- Что такое авитаминоз?
- Причины авитаминоза A, E, PP и C
- Причины авитаминоза витаминов группы В
- Виды и стадии авитаминозов
- Признаки авитаминоза А
- Проявления авитаминоза Е
- Симптомы авитаминоза В1 (тиамина)
- Признаки авитаминоза В2 (рибофлавина)
- Проявления авитаминоза В3 (витамина РР)
- Симптомы авитаминоза В6
- Признаки авитаминоза В12
- Симптомы авитаминоза фолиевой кислоты (витамина В9)
- Проявления авитаминоза С (цинги)
- Симптомы авитаминоза у детей
- Диагностика авитаминоза
- Лечение авитаминоза
- Лечение авитаминоза народными средствами
- Профилактика авитаминоза

Авитаминоз. Причины и виды патологии
Полный или частичный дефицит витаминов является распространенным явлением. Согласно статистическим данным, постоянной нехваткой аскорбиновой и фолиевой кислоты, а также витаминов В1, В2 и В6 страдает от 30 до 80 процентов населения Российской Федерации. Наиболее часто диагностируется дефицит витамина С, который испытывает порядка 70 процентов россиян. Недостаточное количество витамина Е было обнаружено у 60 процентов обследуемых. Нехваткой витамина В9 страдает больше половины беременных женщин, а дефицит витамина В6 испытывают почти все будущие мамы. Читать далее...
Оглавление
Авитаминоз – это состояние при котором в организме имеется недостаток либо полное отсутствие того или иного витамина. - Что такое авитаминоз?
- Причины авитаминоза A, E, PP и C
- Причины авитаминоза витаминов группы В
- Виды и стадии авитаминозов
- Признаки авитаминоза А
- Проявления авитаминоза Е
- Симптомы авитаминоза В1 (тиамина)
- Признаки авитаминоза В2 (рибофлавина)
- Проявления авитаминоза В3 (витамина РР)
- Симптомы авитаминоза В6
- Признаки авитаминоза В12
- Симптомы авитаминоза фолиевой кислоты (витамина В9)
- Проявления авитаминоза С (цинги)
- Симптомы авитаминоза у детей
- Диагностика авитаминоза
- Лечение авитаминоза
- Лечение авитаминоза народными средствами
- Профилактика авитаминоза
Полный или частичный дефицит витаминов является распространенным явлением. Согласно статистическим данным, постоянной нехваткой аскорбиновой и фолиевой кислоты, а также витаминов В1, В2 и В6 страдает от 30 до 80 процентов населения Российской Федерации. Наиболее часто диагностируется дефицит витамина С, который испытывает порядка 70 процентов россиян. Недостаточное количество витамина Е было обнаружено у 60 процентов обследуемых. Нехваткой витамина В9 страдает больше половины беременных женщин, а дефицит витамина В6 испытывают почти все будущие мамы. Читать далее...
Средства и лекарства от импотенции: классификация и список препаратов, описание методов, рецепты для лечения импотенции в домашних условиях, народные средства, заговоры
Итак, в настоящее время имеются следующие средства лечения импотенции, которые применяются в различных ситуациях в зависимости от причинного фактора:
1. Средства консервативного лечения импотенции:
2. Малоинвазивные средства:
В прошлом в лечении импотенции в основном применялись малоинвазивные методы, но в настоящее время они стремительно уступили свое место различным консервативным средствам, поскольку последние стали намного эффективнее и проще в использовании.
1. Препараты, увеличивающие содержание оксида азота в сосудах пениса:
4. Андрогены (мужские половые гормоны) – Тестостерон, Андриол, Местеролон, Провирон и др.
5. Миотропные спазмолитики – Папаверин.
6. Препараты сложного состава (фитопрепараты, гомеопатические средства, препараты животного происхождения и БАДы) – урологические капли Гербион, Копривит, Милона 11, Пермиксон, Простамол Уно, Простанорм, Простакор, Тентекс форте, Химколин, Спеман, Тесталамин, Золотой конек, Красный корень, Эректин, Аргинин, Виардо, Вука-Вука и т.д.
7. Препараты различных фармакологических групп:
Оглавление
Средства от импотенции представляют собой совокупность различных лекарственных препаратов, биологически активных добавок (БАДов), а также народных рецептов отваров, настоек лекарственных трав и других компонентов, и даже заговоров. Все эти разные по своей природе средства объединены в одну большую группу, поскольку обладают общим свойством – способностью улучшать или нормализовывать эрекцию пениса мужчины, делая ее достаточной для проведения полноценного полового акта.- Средства от импотенции – общая характеристика существующих методов лечения
- Лекарства от импотенции – классификация и краткая характеристика
- Ингибиторы фосфодиэстеразы
- Активаторы NO-синтазы (Импаза)
- Селективные альфа-2-адреноблокаторы
- Неселективные альфа-адреноблокаторы
- Аналоги простагландина
- Папаверин
- Андрогены (Тестостерон, Андриол, Местеролон, Провирон)
- Ингибиторы обратного захвата серотонина (Тразодон, Дапоксетин)
- Апоморфин (Уприма)
- Нитромазь
- Адаптогены (женьшень, элеутерококк, Пантокрин и т.д.)
- Препараты сложного состава
- БАДы
- Новые препараты для лечения импотенции
- Список лекарств от импотенции
- Какие безвредные лекарства от импотенции?
- Лекарства от импотенции: механизм действия силденафила цитрата - видео
- Вакуумные помпы
- Акупунктура (иглоукалывание)
- Лечение импотенции методом ударно-волновой терапии - видео
- Лечение народными средствами
- Рецепты
- Лечение импотенции в домашних условиях: рецепты - видео
- Средства от импотенции после 50 и 60 лет
- Профилактика и лечение импотенции: упражнения для улучшения кровообращения в малом тазу - видео
- Средство и лекарство от импотенции при сахарном диабете
- Заговоры
Средства от импотенции – общая характеристика существующих методов лечения
Импотенция может быть обусловлена различными причинами, в том числе приемом некоторых лекарственных препаратов или какими-либо системными хроническими заболеваниями органов, не имеющих прямого отношения к половой системе. Для эффективного лечения импотенции обязательно необходимо учитывать причину, спровоцировавшую проблему с потенцией. А общая тактика терапии должна включать в себя одновременное применение препаратов, направленных на устранение причинного фактора, а также симптоматических лекарств, способных улучшать потенцию. Изолированное применение симптоматических препаратов, улучшающих потенцию, без лечения причинного фактора, как правило, оказывается неэффективным.Итак, в настоящее время имеются следующие средства лечения импотенции, которые применяются в различных ситуациях в зависимости от причинного фактора:
1. Средства консервативного лечения импотенции:
- Психотерапия – эффективна для устранения импотенции, спровоцированной психологическими факторами, такими, как стресс, конфликты, депрессия, дефицит сексуального опыта, ощущение неловкости и смущения перед партнером, страхи, связанные с сексом, предшествовавший неудачный или отрицательный опыт половых сношений и т.д.
- Заместительная гормонотерапия (прием мужских половых гормонов) – эффективна для лечения импотенции, обусловленной недостаточностью андрогенов, встречающейся, как правило, у людей пожилого возраста.
- Оральная терапия (прием различных лекарственных препаратов и БАДов) – эффективна при импотенции, обусловленной различными вариантами нарушений притока крови к половому члену (большинство случаев импотенции).
- Местные средства (крема и мази, предназначенные для нанесения на половой член) – эффективны при импотенции, обусловленной низким либидо, нарушением притока крови к пенису и т.д.
- Народные методы лечения (настойки, отвары, составы и т.д.) – эффективны при импотенции, связанной с неполноценным питанием, стрессами и т.д.
- Употребление продуктов питания, улучшающих выработку спермы и повышающих половое влечение (например, женьшень, мед, огурец, острый перец, чеснок, кальмар, креветки и др.) – эффективно при импотенции, обусловленной погрешностями в диете, неправильным образом жизни, нерегулярными половыми актами, перенесенными венерическими заболеваниями и т.д.
- Вакуумные помпы (аппараты, создающие отрицательное давление, которое позволяет создать эрекцию пениса) – эффективны при всех видах импотенции вне зависимости от причин, спровоцировавших ее.
- Акупунктура – стимуляция определенных точек на теле, способных улучшить потенцию, путем введения игл.
- Заговоры – мистический метод лечения импотенции, который может быть эффективным в различных случаях (к сожалению, эффективность заговоров не подтверждена научными методами, поэтому врачи не применяют подобный метод).
2. Малоинвазивные средства:
- Интрауретральная терапия – введение лекарств в мочеиспускательный канал.
- Интракавернозные инъекции – введение лекарств непосредственно в ткани полового члена.
- Генная терапия (данный метод является экспериментальным и еще не введен в широкое применение). В организм человека вводятся гены, на основании которых происходит выработка биологически активных веществ, обеспечивающих эрекцию. Обычно данные гены при импотенции повреждены или неактивны, а введение таких же генов извне как бы замещает собственные неполноценные и позволяет вновь проводить нормальные половые акты. В экспериментальных исследованиях метод оказался весьма эффективным, но официального разрешения на его применение пока нет ни в одной стране мира.
В прошлом в лечении импотенции в основном применялись малоинвазивные методы, но в настоящее время они стремительно уступили свое место различным консервативным средствам, поскольку последние стали намного эффективнее и проще в использовании.
Лекарства от импотенции – классификация и краткая характеристика
В настоящее время группа препаратов, применяющихся в лечении импотенции, называется регуляторами потенции. В свою очередь, регуляторы потенции классифицируются на следующие группы:1. Препараты, увеличивающие содержание оксида азота в сосудах пениса:
- Селективные ингибиторы фосфодиэстеразы 5 (ФДЭ-5) – силденафил, тадалафил, варденафил, уденафил;
- Активаторы NO-синтазы – Импаза.
- Селективные альфа-2-адреноблокаторы – Йохимбин;
- Неселективные альфа-адреноблокаторы – фентоламин.
4. Андрогены (мужские половые гормоны) – Тестостерон, Андриол, Местеролон, Провирон и др.
5. Миотропные спазмолитики – Папаверин.
6. Препараты сложного состава (фитопрепараты, гомеопатические средства, препараты животного происхождения и БАДы) – урологические капли Гербион, Копривит, Милона 11, Пермиксон, Простамол Уно, Простанорм, Простакор, Тентекс форте, Химколин, Спеман, Тесталамин, Золотой конек, Красный корень, Эректин, Аргинин, Виардо, Вука-Вука и т.д.
7. Препараты различных фармакологических групп:
- Антагонисты рецепторов дофамина – Апоморфин;
- Ингибиторы обратного захвата серотонина – Тразодон, Дапоксетин;
- Нейролептики – Сонапакс;
- Адаптогены – Пантокрин, Элеутерококк, Женьшень и т.д.;
- Периферические вазодилататоры – Нитромазь.

Магне В6 и Магне В6 форте - инструкция по применению (таблетки, раствор в ампулах), как принимать при беременности, аналоги, отзывы и цена препарата
 В настоящее время лекарственный препарат выпускается в двух разновидностях – Магне В6 и Магне В6 форте. На фармацевтическом рынке некоторых стран СНГ (например, в Казахстане) Магне В6 форте продается под названием Магне В6 Премиум. Разница в наименованиях обусловлена лишь маркетинговой работой компании-производителя, поскольку Магне В6 форте и Магне В6 Премиум – это абсолютно одинаковые препараты. Магне В6 и Магне В6 форте отличаются друг от друга только дозировкой активных компонентов, которых во втором препарате в два раза больше. В остальном каких-либо отличий между разновидностями препарата нет.
В настоящее время лекарственный препарат выпускается в двух разновидностях – Магне В6 и Магне В6 форте. На фармацевтическом рынке некоторых стран СНГ (например, в Казахстане) Магне В6 форте продается под названием Магне В6 Премиум. Разница в наименованиях обусловлена лишь маркетинговой работой компании-производителя, поскольку Магне В6 форте и Магне В6 Премиум – это абсолютно одинаковые препараты. Магне В6 и Магне В6 форте отличаются друг от друга только дозировкой активных компонентов, которых во втором препарате в два раза больше. В остальном каких-либо отличий между разновидностями препарата нет.
Магне В6 выпускается в двух лекарственных формах:
Магне В6 форте выпускается в единственной лекарственной форме – это таблетки для приема внутрь.
В состав таблеток и раствора обоих разновидностей Магне В6 в качестве активных компонентов входят одинаковые вещества – соль магния и витамин В6, количество которых отражено в таблице.
Таким образом, как видно из таблицы, одна таблетка Магне В6 форте содержит столько же активных веществ, как и одна полная ампула раствора (10 мл). А таблетки Магне В6 содержат в два раза меньше активных веществ по сравнению с полной ампулой раствора (10 мл) и Магне В6 форте. Это следует иметь ввиду при расчете дозировок для приема препарата.
Вспомогательные компоненты обоих разновидностей Магне В6 также отражены в таблице.
Таблетки Магне В6 и Магне В6 форте имеют одинаковую овальную, двояковыпуклую форму, окрашены в белый блестящий цвет. Магне В6 упаковывается в картонные коробки по 50 штук, а Магне В6 форте – по 30 или 60 таблеток.
Раствор для приема внутрь Магне В6 разлит в запаянные ампулы по 10 мл. В упаковке находится по 10 ампул. Раствор окрашен в коричневый прозрачный цвет и имеет характерный запах карамели.
 Магний играет важную роль в различных физиологических процессах в организме, обеспечивая процесс передачи импульса от нервного волокна к мышцам, а также сокращений мышечных волокон. Кроме того, магний уменьшает возбудимость нервных клеток и обеспечивает активацию ряда ферментов, под действием которых протекают каскады важных биохимических реакций обмена веществ в различных органах и тканях.
Магний играет важную роль в различных физиологических процессах в организме, обеспечивая процесс передачи импульса от нервного волокна к мышцам, а также сокращений мышечных волокон. Кроме того, магний уменьшает возбудимость нервных клеток и обеспечивает активацию ряда ферментов, под действием которых протекают каскады важных биохимических реакций обмена веществ в различных органах и тканях.
Дефицит магния может развиваться вследствие следующих причин:
Витамин В6 является необходимым структурным элементом ферментов, обеспечивающих протекание различных биохимических реакций. Витамин В6 участвует в процессе обмена веществ и в работе нервной системы, а также улучшает усвоение магния в кишечнике и облегчает его проникновение внутрь клеток.
1. Выявленный и подтвержденный данными лабораторных анализов дефицит магния, при котором у человека имеются следующие симптомы:
 Магне В6 в форме таблеток предназначен только для взрослых и детей, достигших 6-летнего возраста. Детям младше 6 лет следует давать препарат в форме раствора для приема внутрь.
Магне В6 в форме таблеток предназначен только для взрослых и детей, достигших 6-летнего возраста. Детям младше 6 лет следует давать препарат в форме раствора для приема внутрь.
Таблетки необходимо принимать во время еды, проглатывая их целиком, не раскусывая, не разжевывая и не измельчая иными способами, а запивая стаканом негазированной воды.
Дозировка Магне В6 определяется возрастом человека:
Указанное суточное количество Магне В6 делят на 2 – 3 приема в сутки, соблюдая примерно одинаковые интервалы между ними.
Людям, страдающим сахарным диабетом, рекомендуется отказаться от приема таблеток Магне В6, поскольку они содержат сахарозу, и предпочесть раствор, в котором отсутствуют подсластители.
Длительность терапии определяется скоростью исчезновения симптомов дефицита магния и нормализации его концентрации в крови. При дефиците магния лечение прекращают после того, как уровень данного элемента в крови достигнет нормальных значений. При приеме Магне В6 для профилактики курс терапии обычно составляет 2 – 4 недели.
Оглавление
Магне В6 представляет собой лекарственный препарат, восполняющий дефицит магния и витамина В6 в организме человека вне зависимости от причин, его спровоцировавших. Препарат применяется для профилактики и лечения дефицита магния и обусловленных им нарушений, таких, как расстройства сна, нервная возбудимость, умственное или физическое переутомление, боли и спазмы в мышцах, приступы тревожности с гипервентиляцией легких, а также астения.- Состав, формы выпуска и разновидности препарата
- Терапевтическое действие
- Показания к применению
- Инструкция по применению
- Применение при беременности
- Магне В6 для детей
- Побочные эффекты
- Противопоказания к применению
- Аналоги
- Отзывы
- Цена препарата
Состав, формы выпуска и разновидности Магне В6
 В настоящее время лекарственный препарат выпускается в двух разновидностях – Магне В6 и Магне В6 форте. На фармацевтическом рынке некоторых стран СНГ (например, в Казахстане) Магне В6 форте продается под названием Магне В6 Премиум. Разница в наименованиях обусловлена лишь маркетинговой работой компании-производителя, поскольку Магне В6 форте и Магне В6 Премиум – это абсолютно одинаковые препараты. Магне В6 и Магне В6 форте отличаются друг от друга только дозировкой активных компонентов, которых во втором препарате в два раза больше. В остальном каких-либо отличий между разновидностями препарата нет.
В настоящее время лекарственный препарат выпускается в двух разновидностях – Магне В6 и Магне В6 форте. На фармацевтическом рынке некоторых стран СНГ (например, в Казахстане) Магне В6 форте продается под названием Магне В6 Премиум. Разница в наименованиях обусловлена лишь маркетинговой работой компании-производителя, поскольку Магне В6 форте и Магне В6 Премиум – это абсолютно одинаковые препараты. Магне В6 и Магне В6 форте отличаются друг от друга только дозировкой активных компонентов, которых во втором препарате в два раза больше. В остальном каких-либо отличий между разновидностями препарата нет.Магне В6 выпускается в двух лекарственных формах:
- Таблетки для приема внутрь;
- Раствор для приема внутрь.
Магне В6 форте выпускается в единственной лекарственной форме – это таблетки для приема внутрь.
В состав таблеток и раствора обоих разновидностей Магне В6 в качестве активных компонентов входят одинаковые вещества – соль магния и витамин В6, количество которых отражено в таблице.
| Активные компоненты таблеток Магне В6 (количество на одну таблетку) | Активные компоненты таблеток Магне В6 форте (количество на одну таблетку) | Активные компоненты раствора Магне В6 (количество на одну ампулу) |
| Магния лактата дигидрат 470 мг, что соответствует 48 мг чистого магния | Магния цитрат 618,43 мг, что соответствует 100 мг чистого магния | Магния лактата дигидрат 186 мг и магния пидолат 936 мг, что эквивалентно 100 мг чистого магния |
| Витамин В6 в форме пиридоксина гидрохлорида – 5 мг | Витамин В6 в форме пиридоксина гидрохлорида – 10 мг | Витамин В6 в форме пиридоксина гидрохлорида – 10 мг |
Таким образом, как видно из таблицы, одна таблетка Магне В6 форте содержит столько же активных веществ, как и одна полная ампула раствора (10 мл). А таблетки Магне В6 содержат в два раза меньше активных веществ по сравнению с полной ампулой раствора (10 мл) и Магне В6 форте. Это следует иметь ввиду при расчете дозировок для приема препарата.
Вспомогательные компоненты обоих разновидностей Магне В6 также отражены в таблице.
| Вспомогательные вещества таблеток Магне В6 | Вспомогательные вещества таблеток Магне В6 форте | Вспомогательные вещества раствора Магне В6 |
| Диоксид титана | Гипромеллоза | Натрия дисульфит |
| Воск карнаубский | Диоксид титана | Натрия сахаринат |
| Камедь акации | Лактоза | Вишнево-карамельный ароматизатор |
| Каолин | Макрогол | Очищенная вода |
| Карбоксиполиметилен | Стеарат магния | |
| Магния стеарат | Тальк | |
| Сахароза | ||
| Тальк |
Таблетки Магне В6 и Магне В6 форте имеют одинаковую овальную, двояковыпуклую форму, окрашены в белый блестящий цвет. Магне В6 упаковывается в картонные коробки по 50 штук, а Магне В6 форте – по 30 или 60 таблеток.
Раствор для приема внутрь Магне В6 разлит в запаянные ампулы по 10 мл. В упаковке находится по 10 ампул. Раствор окрашен в коричневый прозрачный цвет и имеет характерный запах карамели.
Терапевтическое действие Магне В6
 Магний играет важную роль в различных физиологических процессах в организме, обеспечивая процесс передачи импульса от нервного волокна к мышцам, а также сокращений мышечных волокон. Кроме того, магний уменьшает возбудимость нервных клеток и обеспечивает активацию ряда ферментов, под действием которых протекают каскады важных биохимических реакций обмена веществ в различных органах и тканях.
Магний играет важную роль в различных физиологических процессах в организме, обеспечивая процесс передачи импульса от нервного волокна к мышцам, а также сокращений мышечных волокон. Кроме того, магний уменьшает возбудимость нервных клеток и обеспечивает активацию ряда ферментов, под действием которых протекают каскады важных биохимических реакций обмена веществ в различных органах и тканях.Дефицит магния может развиваться вследствие следующих причин:
- Врожденная патология метаболизма, при которой данный элемент плохо усваивается в кишечнике из пищи;
- Недостаточное поступление элемента в организм, например, при недоедании, голодании, алкоголизме, парентеральном питании;
- Нарушения всасывания магния в пищеварительном тракте при хронической диарее, желудочно-кишечных свищах или гипопаратиреоидизме;
- Потери больших количеств магния при полиурии (выделение мочи в объеме более 2 л в сутки), приеме мочегонных препаратов, хроническом пиелонефрите, дефектах почечных канальцев, первичном гиперальдостеронизме или применении Циспластина;
- Повышенная потребность в магнии при беременности, стрессах, приеме мочегонных препаратов, а также при высоких умственных или физических нагрузках.
Витамин В6 является необходимым структурным элементом ферментов, обеспечивающих протекание различных биохимических реакций. Витамин В6 участвует в процессе обмена веществ и в работе нервной системы, а также улучшает усвоение магния в кишечнике и облегчает его проникновение внутрь клеток.
Магне В6 – показания к применению
Обе разновидности Магне В6 имеют одинаковые следующие показания к применению:1. Выявленный и подтвержденный данными лабораторных анализов дефицит магния, при котором у человека имеются следующие симптомы:
- Раздражительность;
- Нарушения сна;
- Спазмы желудка и кишечника;
- Сердцебиение;
- Утомляемость;
- Спазмы и боли в мышцах;
- Ощущение покалывания в мышцах и мягких тканях.
Магне В6 – инструкция по применению
Таблетки Магне В6 – инструкция по применению
 Магне В6 в форме таблеток предназначен только для взрослых и детей, достигших 6-летнего возраста. Детям младше 6 лет следует давать препарат в форме раствора для приема внутрь.
Магне В6 в форме таблеток предназначен только для взрослых и детей, достигших 6-летнего возраста. Детям младше 6 лет следует давать препарат в форме раствора для приема внутрь.Таблетки необходимо принимать во время еды, проглатывая их целиком, не раскусывая, не разжевывая и не измельчая иными способами, а запивая стаканом негазированной воды.
Дозировка Магне В6 определяется возрастом человека:
- Взрослым и подросткам старше 12 лет – принимать по 6 – 8 таблеток в сутки (по 2 таблетки 3 раза в день или по 4 таблетки 2 раза в день);
- Детям старше 6 лет с массой тела более 20 кг – принимать по 4 – 6 таблеток в сутки (по 2 таблетки 2 – 3 раза в день).
Указанное суточное количество Магне В6 делят на 2 – 3 приема в сутки, соблюдая примерно одинаковые интервалы между ними.
Людям, страдающим сахарным диабетом, рекомендуется отказаться от приема таблеток Магне В6, поскольку они содержат сахарозу, и предпочесть раствор, в котором отсутствуют подсластители.
Длительность терапии определяется скоростью исчезновения симптомов дефицита магния и нормализации его концентрации в крови. При дефиците магния лечение прекращают после того, как уровень данного элемента в крови достигнет нормальных значений. При приеме Магне В6 для профилактики курс терапии обычно составляет 2 – 4 недели.
Магне В6 в ампулах – инструкция по применению
Читать далее...
Магнерот – показания и инструкция по применению (таблетки), применение при беременности, аналоги (российские), отзывы, цена
 В настоящее время Магнерот выпускается в единственной лекарственной форме – это таблетки для приема внутрь. Таблетки окрашены в белый или почти белый цвет, имеют плоскую округлую форму, снабжены фасками на обеих сторонах и риской на одной. Магнерот выпускается в упаковках по 20 или 50 таблеток.
В настоящее время Магнерот выпускается в единственной лекарственной форме – это таблетки для приема внутрь. Таблетки окрашены в белый или почти белый цвет, имеют плоскую округлую форму, снабжены фасками на обеих сторонах и риской на одной. Магнерот выпускается в упаковках по 20 или 50 таблеток.
В состав Магнерота в качестве активного компонента входит магния оротата дигидрат в дозировке 500 мг. То есть, каждая таблетка содержит 500 мг активного вещества. В качестве вспомогательных компонентов таблетки Магнерот содержат следующие вещества:
 Магнерот оказывает следующие фармакологические эффекты за счет входящего в его состав магния:
Магнерот оказывает следующие фармакологические эффекты за счет входящего в его состав магния:
Магнерот способен оказывать положительное действие на метаболизм, поскольку магний, входящий в его состав, активирует более 300 ферментов, осуществляющих широкий спектр разнообразных биохимических реакций, обеспечивающих обмен жиров, белков и углеводов. Кроме того, магний необходим для образования универсальной клеточной энергетической молекулы – АТФ (аденозинтрифосфорная кислота), которая используется в качестве источника энергии для протекания биохимических реакций. Также магний является антагонистом кальция и участвует в поддержании нормального внутриклеточного баланса этого элемента, не допуская превышения его количества выше нормы.
Спазмолитическое действие Магнерота заключается в его способности купировать спазмы, тики, болезненные сокращения, а также неприятные тянущие ощущения в мышцах. Данное действие магния обеспечивается угнетением передачи импульсов от нервов к мышцам.
Антиаритмический эффект Магнерота заключается в регуляции сократительной функции сердечной мышцы и обеспечении ее слаженной ритмичной работы. За счет антиаритмического эффекта Магнерот уменьшает частоту и выраженность приступов стенокардии, снижает сосудистое сопротивление, улучшает кровоснабжение сердечной мышцы и профилактирует спазм коронарных сосудов. Кроме того, Магнерот является кардиопротектором, поскольку повышает устойчивость клеток сердца к неблагоприятным воздействиям различных факторов окружающей среды. Применение Магнерота в высоких дозировках в ранние сроки после развития инфаркта миокарда позволяет уменьшить площадь поражения тканей сердца, снизить риск возникновения аритмии и повысить выживаемость пациентов.
Антиагрегационный эффект Магнерота заключается в уменьшении интенсивности тромбообразования, вследствие чего снижается риск тромбозов и тромбоэмболий.
Кроме того, препарат способствует уменьшению концентрации общего холестерина и триглицеридов, благодаря чему оказывает антиатеросклеротическое действие.
В периоды стресса или высоких умственных, физических и эмоциональных нагрузок из организма выводится большое количество магния, поэтому в подобные периоды потребность в данном микроэлементе существенно возрастает. Прием Магнерота в указанных ситуациях увеличивает сопротивляемость организма к стрессу, облегчает переносимость и ускоряет восстановление после высоких нагрузок.
Также положительный эффект препарат оказывает при астении, мигренях, головных болях, головокружении, судорогах в ночное время, нарушениях сна, парестезии (ощущение бегания "мурашек", онемение и т.д.), потливости, сердцебиении и других нейровегетативных симптомах, обусловленных любыми причинными факторами.
Магнерот является эффективным дополнительным средством в терапии бронхиальной астмы, поскольку способствует выведению гистамина и ацетилхолина из тканей, которые, собственно, и являются веществами, обеспечивающими развитие астматического приступа.
Оротовая кислота, которая образуется в организме человека в результате высвобождения магния из связи с ее солью, также оказывает положительное действие. Так, оротовая кислота ускоряет рост клеток и улучшает процесс регенерации и репарации различных тканей, в том числе миокарда.
При различных состояниях и заболеваниях Магнерот назначают в одинаковых следующих дозировках – в течение первой недели применения принимать по 2 таблетки по 3 раза в день, а во весь остальной период терапии пить по 1 таблетке по 2 – 3 раза в день. Общая длительность курса применения Магнерота при различных состояниях и заболеваниях составляет 4 – 6 недель. При необходимости препарат можно принимать и более длительными промежутками времени, но делать это следует только по рекомендации и после консультации с врачом.
Если человека беспокоят судороги во время сна, то оптимально принимать Магнерот по 2 – 3 таблетки каждый вечер. В этом случае прием препарата продолжают минимум в течение 4 недель или до тех пор, пока судороги полностью не исчезнут. То есть, если судороги исчезнут быстрее, чем в течение 4 недель, то препарат все равно следует пропить не менее 4 недель. Если же по окончании 4-недельного курса применения судороги полностью не прошли, то препарат продолжают пить, пока состояние полностью не нормализуется.
Если на фоне приема Магнерота появляется неустойчивый стул (чередование запоров и поносов, или только диарея), то следует снизить дозировку препарата.
Магнерот можно принимать длительно, не делая перерывов, если имеется риск развития дефицита магния. Следует помнить, что высокий риск развития дефицита магния имеется в следующих случаях: Читать далее...
Оглавление
Магнерот представляет собой лекарственный препарат, предназначенный для профилактики и восполнения дефицита магния в организме. Магнерот применяют для устранения и профилактики дефицита магния, а также в составе комплексной терапии инфаркта миокарда, стенокардии, хронической сердечной недостаточности, магнийзависимых аритмий, спазмов в мышцах, гипертонической болезни и скачков артериального давления, диабетических ретино- и ангиопатий, гиперлипидемии, атеросклероза, кахексии и нейровегетативных расстройств (приливы жара, сердцебиение, потливость, нарушения сна и аппетита, похолодание или онемение конечностей и т.д.). Кроме того, Магнерот применяют для улучшения переносимости физических и психических нагрузок в периоды интенсивной работы, например, у спортсменов или у людей, которые напряженно трудятся в сложных условиях.- Состав и формы выпуска
- Терапевтическое действие
- Показания к применению
- Инструкция по применению
- Применение при беременности и грудном вскармливании
- Магнерот детям
- Побочные эффекты
- Противопоказания к применению
- Аналоги
- Отзывы
- Магнерот или Магне В6?
- Магнерот или Магнелис В6?
- Цена препарата
Состав и формы выпуска
 В настоящее время Магнерот выпускается в единственной лекарственной форме – это таблетки для приема внутрь. Таблетки окрашены в белый или почти белый цвет, имеют плоскую округлую форму, снабжены фасками на обеих сторонах и риской на одной. Магнерот выпускается в упаковках по 20 или 50 таблеток.
В настоящее время Магнерот выпускается в единственной лекарственной форме – это таблетки для приема внутрь. Таблетки окрашены в белый или почти белый цвет, имеют плоскую округлую форму, снабжены фасками на обеих сторонах и риской на одной. Магнерот выпускается в упаковках по 20 или 50 таблеток.В состав Магнерота в качестве активного компонента входит магния оротата дигидрат в дозировке 500 мг. То есть, каждая таблетка содержит 500 мг активного вещества. В качестве вспомогательных компонентов таблетки Магнерот содержат следующие вещества:
- Диоксид кремния коллоидный;
- Кармеллоза натрия;
- Крахмал кукурузный;
- Моногидрат лактозы;
- Повидон;
- Стеарат магния;
- Тальк;
- Целлюлоза микрокристаллическая;
- Цикламат натрия.
Терапевтическое действие
 Магнерот оказывает следующие фармакологические эффекты за счет входящего в его состав магния:
Магнерот оказывает следующие фармакологические эффекты за счет входящего в его состав магния:- Восполняет дефицит магния в тканях организма;
- Улучшает процесс обмена веществ;
- Спазмолитический эффект;
- Антиаритмический эффект;
- Антиагрегационный эффект.
Магнерот способен оказывать положительное действие на метаболизм, поскольку магний, входящий в его состав, активирует более 300 ферментов, осуществляющих широкий спектр разнообразных биохимических реакций, обеспечивающих обмен жиров, белков и углеводов. Кроме того, магний необходим для образования универсальной клеточной энергетической молекулы – АТФ (аденозинтрифосфорная кислота), которая используется в качестве источника энергии для протекания биохимических реакций. Также магний является антагонистом кальция и участвует в поддержании нормального внутриклеточного баланса этого элемента, не допуская превышения его количества выше нормы.
Спазмолитическое действие Магнерота заключается в его способности купировать спазмы, тики, болезненные сокращения, а также неприятные тянущие ощущения в мышцах. Данное действие магния обеспечивается угнетением передачи импульсов от нервов к мышцам.
Антиаритмический эффект Магнерота заключается в регуляции сократительной функции сердечной мышцы и обеспечении ее слаженной ритмичной работы. За счет антиаритмического эффекта Магнерот уменьшает частоту и выраженность приступов стенокардии, снижает сосудистое сопротивление, улучшает кровоснабжение сердечной мышцы и профилактирует спазм коронарных сосудов. Кроме того, Магнерот является кардиопротектором, поскольку повышает устойчивость клеток сердца к неблагоприятным воздействиям различных факторов окружающей среды. Применение Магнерота в высоких дозировках в ранние сроки после развития инфаркта миокарда позволяет уменьшить площадь поражения тканей сердца, снизить риск возникновения аритмии и повысить выживаемость пациентов.
Антиагрегационный эффект Магнерота заключается в уменьшении интенсивности тромбообразования, вследствие чего снижается риск тромбозов и тромбоэмболий.
Кроме того, препарат способствует уменьшению концентрации общего холестерина и триглицеридов, благодаря чему оказывает антиатеросклеротическое действие.
В периоды стресса или высоких умственных, физических и эмоциональных нагрузок из организма выводится большое количество магния, поэтому в подобные периоды потребность в данном микроэлементе существенно возрастает. Прием Магнерота в указанных ситуациях увеличивает сопротивляемость организма к стрессу, облегчает переносимость и ускоряет восстановление после высоких нагрузок.
Также положительный эффект препарат оказывает при астении, мигренях, головных болях, головокружении, судорогах в ночное время, нарушениях сна, парестезии (ощущение бегания "мурашек", онемение и т.д.), потливости, сердцебиении и других нейровегетативных симптомах, обусловленных любыми причинными факторами.
Магнерот является эффективным дополнительным средством в терапии бронхиальной астмы, поскольку способствует выведению гистамина и ацетилхолина из тканей, которые, собственно, и являются веществами, обеспечивающими развитие астматического приступа.
Оротовая кислота, которая образуется в организме человека в результате высвобождения магния из связи с ее солью, также оказывает положительное действие. Так, оротовая кислота ускоряет рост клеток и улучшает процесс регенерации и репарации различных тканей, в том числе миокарда.
Магнерот – показания к применению
Магнерот показан для применения в составе комплексной терапии и профилактики следующих состояний или заболеваний:- Дефицит магния, обусловленный усиленным расходованием микроэлемента (период беременности и грудного вскармливания, стресс, высокая физическая, эмоциональная или психическая нагрузка);
- Дефицит магния, обусловленный его недостаточным поступлением с пищей (например, при голодании, длительном соблюдении диеты) или усиленным выведением (частые поносы, нарушения работы почек, гиперальдостеронизм, гиперкальциемия, гипертиреоз, гипопаратиреоз, применение мочегонных препаратов и т.д.);
- Инфаркт миокарда;
- Стенокардия;
- Хроническая сердечная недостаточность;
- Аритмия, обусловленная дефицитом магния;
- Спазмы и боли в мышцах;
- Ангиоспазмы;
- Артериальная гипертензия;
- Артериит или артериолит;
- Атеросклероз;
- Диабетическая ретинопатия или ангиопатия;
- Алкоголизм;
- Кахексия (истощение);
- Бронхиальная астма;
- Дислипидемия (ненормальные концентрации общего холестерина, триглицеридов, липопротеинов высокой, низкой и очень низкой плотности в крови);
- Профилактика выкидыша и преждевременных родов;
- Купирование судорог икроножных мышц и улучшение переносимости токолитиков (Фенотерол, Гинипрал и др.) при беременности;
- Боли при менструациях;
- Нейровегетативные симптомы (например, головокружения, потливость, приливы жара, сердцебиение, онемение и похолодание конечностей и т.д.);
- Улучшение переносимости физических нагрузок у спортсменов или людей, занятых на тяжелой работе.
Магнерот – инструкция по применению

Общие положения
Таблетки Магнерот следует принимать до еды, проглатывая их целиком, не раскусывая, не разжевывая, не разламывая и не измельчая иными способами, а запивая небольшим количеством негазированной воды (достаточно одного стакана).При различных состояниях и заболеваниях Магнерот назначают в одинаковых следующих дозировках – в течение первой недели применения принимать по 2 таблетки по 3 раза в день, а во весь остальной период терапии пить по 1 таблетке по 2 – 3 раза в день. Общая длительность курса применения Магнерота при различных состояниях и заболеваниях составляет 4 – 6 недель. При необходимости препарат можно принимать и более длительными промежутками времени, но делать это следует только по рекомендации и после консультации с врачом.
Если человека беспокоят судороги во время сна, то оптимально принимать Магнерот по 2 – 3 таблетки каждый вечер. В этом случае прием препарата продолжают минимум в течение 4 недель или до тех пор, пока судороги полностью не исчезнут. То есть, если судороги исчезнут быстрее, чем в течение 4 недель, то препарат все равно следует пропить не менее 4 недель. Если же по окончании 4-недельного курса применения судороги полностью не прошли, то препарат продолжают пить, пока состояние полностью не нормализуется.
Если на фоне приема Магнерота появляется неустойчивый стул (чередование запоров и поносов, или только диарея), то следует снизить дозировку препарата.
Магнерот можно принимать длительно, не делая перерывов, если имеется риск развития дефицита магния. Следует помнить, что высокий риск развития дефицита магния имеется в следующих случаях: Читать далее...

Анемия у детей. Причины, симптомы, диагностика и лечение патологии
Оглавление
Анемия (малокровие) - это патологическое состояние, характеризующееся снижением содержания гемоглобина в единице объема крови, как правило, с одновременным уменьшением эритроцитов по отношению к физиологическому уровню, необходимому для удовлетворения потребностей тканей в кислороде. Такое состояние как малокровие само себя расшифровывает – мало крови.
Читать далее...
- Что такое анемия у детей?
- Причины анемии у детей
- Симптомы анемии у детей
- Железодефицитная анемия у детей
- Гемолитическая анемия у детей
- B12-дефицитная анемия у детей
- Диагностика анемии у детей
- Профилактика анемии у детей

Анемия - диагностика и профилактика
Читать далее...
Оглавление
При сборе анамнеза врачу необходимо выяснить:- Что такое анемия?
- Классификация анемий
- Причины анемии
- Железодефицитная анемия
- В12 – дефицитная анемия
- Фолиеводефицитная анемия
- Апластическая анемия
- Гемолитическая анемия
- Постгеморрагическая анемия
- Анемия при беременности
- К какому врачу обращаться при анемии?
- Диагностика анемий
- Профилактика анемии
- место рождения и проживания пациента;
- увлечения и хобби (например, усиленные занятия спортом);
- чувствует ли больной повышенную утомляемость и слабость в повседневной жизни;
- пищевые предпочтения (необходимо выяснить, какие продукты пациент ест и которых избегает, а также оценить количество их потребления);
- какие лекарственные препараты пациент принимает на данный момент или принимал ранее в течение длительного времени.
Читать далее...
Анемия. Причины, виды, симптомы и лечение
Эритроциты формируются в красном костном мозге из белковых фракций и небелковых компонентов под воздействием эритропоэтина (синтезируется почками). Эритроциты в течение трех дней обеспечивают транспорт главным образом кислорода и углекислого газа, а также питательных веществ и продуктов метаболизма от клеток и тканей. Срок жизни эритроцита сто двадцать дней, после чего он разрушается. Старые эритроциты накапливаются в селезенке, где утилизируются небелковые фракции, а белковые поступают в красный костный мозг, участвуя в синтезе новых эритроцитов.
Читать далее...
Оглавление
Анемия - это патологическое состояние организма, которое характеризуется уменьшением количества эритроцитов и гемоглобина в единице крови. - Что такое анемия?
- Классификация анемий
- Причины анемии
- Железодефицитная анемия
- В12 – дефицитная анемия
- Фолиеводефицитная анемия
- Апластическая анемия
- Гемолитическая анемия
- Постгеморрагическая анемия
- Анемия при беременности
- К какому врачу обращаться при анемии?
- Диагностика анемий
- Профилактика анемии
Эритроциты формируются в красном костном мозге из белковых фракций и небелковых компонентов под воздействием эритропоэтина (синтезируется почками). Эритроциты в течение трех дней обеспечивают транспорт главным образом кислорода и углекислого газа, а также питательных веществ и продуктов метаболизма от клеток и тканей. Срок жизни эритроцита сто двадцать дней, после чего он разрушается. Старые эритроциты накапливаются в селезенке, где утилизируются небелковые фракции, а белковые поступают в красный костный мозг, участвуя в синтезе новых эритроцитов.
Читать далее...
Адреноблокаторы (альфа и бета-блокаторы) - список препаратов и классификация, механизм действия (селективных, неселективных и т.д.), показания к применению, побочные эффекты и противопоказания
В норме, когда адренорецепторы свободны, на них может воздействовать адреналин или норадреналин, появившийся в кровотоке. Адреналин при связывании с адренорецепторами провоцирует следующие эффекты:
Препараты группы адреноблокаторов как бы выключают адренорецепторы и, соответственно, оказывают действие, прямо противоположное адреналину, то есть, расширяют кровеносные сосуды, понижают артериальное давление, суживают просвет бронхов и уменьшают уровень глюкозы в крови. Естественно, это наиболее общие эффекты адреноблокаторов, присущие всем без исключения препаратам данной фармакологической группы.
Итак, адреноблокаторы классифицируются на следующие группы:
1. Альфа-адреноблокаторы:
2. Бета-адреноблокаторы:
3. Альфа-бета-адреноблокаторы (выключают одновременно и альфа- и бета-адренорецепторы) – бутиламиногидроксипропоксифеноксиметил метилоксадиазол (проксодолол), карведилол, лабеталол.
В данной классификации приведены международные названия активных веществ, входящих с состав препаратов, относящихся к каждой группе адреноблокаторов.
Каждую группу бета-адреноблокаторов также подразделяют на два вида – с внутренней симпатомиметической активностью (ВСА) или без ВСА. Однако данная классификация является вспомогательной, и необходима только врачам для выбора оптимального лекарственного препарата.
 К препаратам группы альфа-1-адреноблокаторов относятся следующие:
К препаратам группы альфа-1-адреноблокаторов относятся следующие:
1. Альфузозин (МНН):
2. Доксазозин (МНН):
3. Празозин (МНН):
4. Силодозин (МНН):
5. Тамсулозин (МНН):
6. Теразозин (МНН):
7. Урапидил (МНН):
Оглавление
Адреноблокаторы представляют собой группу препаратов, объединенных общим фармакологическим действием – способностью нейтрализовывать адреналиновые рецепторы кровеносных сосудов и сердца. То есть, адреноблокаторы "выключают" рецепторы, которые в обычном состоянии реагируют на адреналин и норадреналин. Соответственно, эффекты адреноблокаторов полностью противоположны таковым у адреналина и норадреналина.- Общая характеристика
- Классификация
- Список препаратов
- Бета-2-адреноблокаторы
- Действие
- Показания к применению
- Побочные эффекты
- Противопоказания
- Гипотензивные бета-адреноблокаторы
- Адреноблокаторы при простатите
Общая характеристика
Адреноблокаторы действуют на адренорецепторы, которые располагаются в стенках кровеносных сосудов и в сердце. Собственно, свое название данная группа препаратов получила именно от того, что они блокируют действие адренорецепторов.В норме, когда адренорецепторы свободны, на них может воздействовать адреналин или норадреналин, появившийся в кровотоке. Адреналин при связывании с адренорецепторами провоцирует следующие эффекты:
- Сосудосуживающий (резко суживается просвет кровеносных сосудов);
- Гипертензивный (повышается артериальное давление);
- Противоаллергический;
- Бронхолитический (расширяет просвет бронхов);
- Гипергликемический (повышает уровень глюкозы в крови).
Препараты группы адреноблокаторов как бы выключают адренорецепторы и, соответственно, оказывают действие, прямо противоположное адреналину, то есть, расширяют кровеносные сосуды, понижают артериальное давление, суживают просвет бронхов и уменьшают уровень глюкозы в крови. Естественно, это наиболее общие эффекты адреноблокаторов, присущие всем без исключения препаратам данной фармакологической группы.
Классификация
В стенках кровеносных сосудов имеется четыре типа адренорецепторов – это альфа-1, альфа-2, бета-1 и бета-2, которые обычно называются соответственно: альфа-1-адренорецепторы, альфа-2-адренорецепторы, бета-1-адренорецепторы и бета-2-адренорецепторы. Препараты группы адреноблокаторов могут выключать различные виды рецепторов, например, только бета-1-адренорецепторы или альфа-1,2-адренорецепторы, и т.д. Адреноблокаторы подразделяются на несколько групп в зависимости от того, какие именно виды адренорецепторов они выключают.Итак, адреноблокаторы классифицируются на следующие группы:
1. Альфа-адреноблокаторы:
- Альфа-1-адреноблокаторы (альфузозин, доксазозин, празозин, силодозин, тамсулозин, теразозин, урапидил);
- Альфа-2-адреноблокаторы (йохимбин);
- Альфа-1,2-адреноблокаторы (ницерголин, фентоламин, пророксан, дигидроэрготамин, дигидроэргокристин, альфа-дигидроэргокриптин, дигидроэрготоксин).
2. Бета-адреноблокаторы:
- Бета-1,2-адреноблокаторы (также называются неселективными) – бопиндолол, метипранолол, надолол, окспренолол, пиндолол, пропранолол, соталол, тимолол;
- Бета-1-адреноблокаторы (также называются кардиоселективными или просто селективными) – атенолол, ацебутолол, бетаксолол, бисопролол, метопролол, небиволол, талинолол, целипролол, эсатенолол, эсмолол.
3. Альфа-бета-адреноблокаторы (выключают одновременно и альфа- и бета-адренорецепторы) – бутиламиногидроксипропоксифеноксиметил метилоксадиазол (проксодолол), карведилол, лабеталол.
В данной классификации приведены международные названия активных веществ, входящих с состав препаратов, относящихся к каждой группе адреноблокаторов.
Каждую группу бета-адреноблокаторов также подразделяют на два вида – с внутренней симпатомиметической активностью (ВСА) или без ВСА. Однако данная классификация является вспомогательной, и необходима только врачам для выбора оптимального лекарственного препарата.
Адреноблокаторы – список
Приведем списки препаратов каждой группы адреноблокаторов (альфа и бета) по-отдельности во избежание путаницы. Во всех списках сначала указываем название активного вещества (МНН), а затем ниже - коммерческие наименования препаратов, в состав которых входит данный действующий компонент.Препараты альфа-адреноблокаторы
Приведем списки альфа-адреноблокаторов различных подгрупп в разных списках для наиболее легкого и структурированного поиска необходимой информации. К препаратам группы альфа-1-адреноблокаторов относятся следующие:
К препаратам группы альфа-1-адреноблокаторов относятся следующие:1. Альфузозин (МНН):
- Алфупрост МР;
- Альфузозин;
- Альфузозина гидрохлорид;
- Дальфаз;
- Дальфаз Ретард;
- Дальфаз СР.
2. Доксазозин (МНН):
- Артезин;
- Артезин Ретард;
- Доксазозин;
- Доксазозин Белупо;
- Доксазозин Зентива;
- Доксазозин Сандоз;
- Доксазозин-ратиофарм;
- Доксазозин Тева;
- Доксазозина мезилат;
- Зоксон;
- Камирен;
- Камирен ХЛ;
- Кардура;
- Кардура Нео;
- Тонокардин;
- Урокард.
3. Празозин (МНН):
- Польпрессин;
- Празозин.
4. Силодозин (МНН):
- Урорек.
5. Тамсулозин (МНН):
- Гиперпрост;
- Глансин;
- Миктосин;
- Омник Окас;
- Омник;
- Омсулозин;
- Профлосин;
- Сонизин;
- Тамзелин;
- Тамсулозин;
- Тамсулозин Ретард;
- Тамсулозин Сандоз;
- Тамсулозин-OBL;
- Тамсулозин Тева;
- Тамсулозина гидрохлорид;
- Тамсулон ФС;
- Таниз ЭРАС;
- Таниз К;
- Тулозин;
- Фокусин.
6. Теразозин (МНН):
- Корнам;
- Сетегис;
- Теразозин;
- Теразозин Тева;
- Хайтрин.
7. Урапидил (МНН):
- Урапидил Карино;
- Эбрантил.
Ревматоидный артрит - лечение, последствия и профилактика
Оглавление
Лечение ревматоидного артрита основывается на комплексном подходе и использовании как медикаментозных, так и немедикаментозных методов лечения. Не исключается и терапия народными средствами, которая в основном направлена на снятие болевого синдрома. На сам аутоиммунный процесс методы народной терапии не оказывают никакого влияния. Поскольку ревматоидный артрит является хроническим заболеванием, то лечение пациент должен принимать в течение всей жизни.
Читать далее...
- Что такое ревматоидный артрит?
- Анатомия суставов
- Причины ревматоидного артрита
- Симптомы ревматоидного артрита
- Виды ревматоидного артрита по МКБ
- Диагностика ревматоидного артрита
- Лечение ревматоидного артрита
- Методы лечения ревматоидного артрита
- Медикаментозное лечение
- Метотрексат и другие препараты в лечении ревматоидного артрита
- Биологические препараты в лечении ревматоидного артрита
- Преднизолон и другие глюкокортикостероиды в лечении ревматоидного артрита
- Лечение ревматоидного артрита народными средствами
- Немедикаментозное лечение ревматоидного артрита
- Ортопедическое лечение ревматоидного артрита
- Последствия ревматоидного артрита
- Профилактика ревматоидного артрита
Ревматоидный артрит. Причины, симптомы, диагностика
Читать далее...
Оглавление
Ревматоидный артрит – это хроническое системное заболевание соединительной ткани с поражением суставов и внутренних органов. По статистике разных авторов, ревматоидным артритом страдает от 0,6 до 2 процентов всех жителей планеты. Исследователи отмечают, что ревматоидный артрит среди болезней соединительной ткани занимает второе место после ревматизма. Среди жителей Российской Федерации это заболевание встречается у 2 миллионов человек. В группу повышенного риска входят женщины, чей возраст превышает 45 лет. Спонтанная ремиссия наступает в редких случаях, количество которых не превышает 1 процента. Среди всех пациентов с ревматоидным артритом, от 50 до 70 процентов получают инвалидность в течение 5 лет после дебюта болезни. Половина людей, ставших инвалидами, увольняются с работы и полностью прекращают трудовую деятельность в течение 10 лет. Годовые денежные затраты РФ на проведение профилактических мероприятий и организацию других мер борьбы с ревматоидным артритом составляют 5 миллиардов рублей.- Что такое ревматоидный артрит?
- Анатомия суставов
- Причины ревматоидного артрита
- Симптомы ревматоидного артрита
- Виды ревматоидного артрита по МКБ
- Диагностика ревматоидного артрита
- Лечение ревматоидного артрита
- Немедикаментозное лечение ревматоидного артрита
- Ортопедическое лечение ревматоидного артрита
- Последствия ревматоидного артрита
- Профилактика ревматоидного артрита
Читать далее...
Цитофлавин – показания и инструкция по применению (таблетки, ампулы 10 мл), правила постановки капельницы, аналоги, отзывы
В качестве активных компонентов и таблетки, и раствор Цитофлавин содержат следующие вещества:
Выше указано количество активных веществ в одной таблетке, а также в 1 мл раствора. Содержание активного вещества в 1 мл раствора – это его концентрация. Но поскольку каждая ампула содержит 10 мл раствора, то в скобках дополнительно указано общее количество активного вещества во всей ампуле.
В качестве вспомогательных веществ таблетки Цитофлавин содержат следующие компоненты:
Раствор для внутривенного введения Цитофлавин в качестве вспомогательных компонентов содержит гидроксид натрия, меглюмин и воду для инъекций.
Таблетки имеют круглую двояковыпуклую форму и покрыты оболочкой, окрашенной в желтый цвет. На разрезе таблетки видны два слоя, причем ядро окрашено в желтый или желто-оранжевый цвет. Цитофлавин выпускается в упаковках по 50 и 100 штук.
Раствор для инъекций Цитофлавин представляет собой прозрачную жидкость, окрашенную в желтый цвет, налитую в запаянные ампулы по 10 мл. Выпускается в упаковках по 5 или 10 ампул.
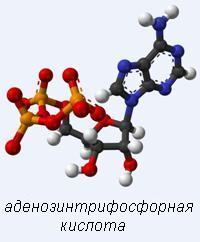 Терапевтическое действие Цитофлавина обусловлено активными веществами, входящими в его состав.
Терапевтическое действие Цитофлавина обусловлено активными веществами, входящими в его состав.
Так, янтарная кислота является метаболитом цикла трикарбоновых кислот (цикла Кребса), в ходе которого образуется универсальная клеточная энергетическая молекула АТФ (аденозинтрифосфорная кислота). Являясь готовым метаболитом, янтарная кислота сразу же попадает в цикл Кребса, который начинает протекать активнее и производить большее количество АТФ. АТФ, в свою очередь, является универсальной энергетической молекулой, обеспечивающий протекание всех биохимических процессов и реакций, нуждающихся в энергии. Роль АТФ можно сравнить с бензином для автомобиля, который является универсальным топливом для разных машин. Так и АТФ является универсальным энергетическим субстратом для всех биохимических реакций. То есть, если АТФ достаточное количество, то все процессы без исключения протекают слаженно и быстро. Если же этой молекулы недостаточно, то самые важные биохимические реакции протекают значительно медленнее, а менее важные просто останавливаются.
Кроме того, янтарная кислота улучшает усвоение и утилизацию кислорода клетками всех органов и тканей.
Рибофлавин и никотинамид являются важной частью ферментов, активирующих реакции цикла Кребса. То есть, данные витамины также улучшают энергообеспечение клеток и тканевое дыхание.
Инозин (рибоксин) является молекулой-предшественником АТФ. То есть, наличие инозина позволяет увеличить выработку АТФ в цикле Кребса из уже готового субстрата. Кроме того, инозин активирует некоторые ферменты, обеспечивающие протекание реакций в цикле Кребса, а потому улучшает тканевое дыхание и обеспеченность клеток энергией, необходимой для нормального течения различных жизненно важных процессов.
То есть, все активные компоненты Цитофлавина являются метаболитами, улучшающими тканевое дыхание и повышающими энергообеспеченность клеток. Именно за счет этого Цитофлавин оказывает антигипоксическое (антиишемическое) действие, которое заключается в устранении кислородного голодания тканей. Улучшение утилизации кислорода и направление его на тканевое дыхание и выработку АТФ позволяет минимизировать количество образующихся свободных радикалов, благодаря чему Цитофлавин оказывает антиоксидантное действие. Совокупный эффект Цитофлавина обеспечивается сочетанным действием всех его активных компонентов.
Благодаря своему метаболическому действию препарат улучшает мозговое кровообращение и обмен веществ в тканях мозга. Также Цитофлавин положительно воздействует на биоэлектрическую активность мозга. За счет улучшения кровообращения и питания мозга Цитофлавин уменьшает выраженность неврологических синдромов (астенического, вестибулярного, мозжечкового и т.д.) и расстройств эмоционально-волевой сферы (снижает тревожность, купирует депрессию), а также улучшает когнитивные способности (память, внимание, продуктивность мышления).
Если Цитофлавин начали применять в течение 12 часов после инсульта, то очаг поражения в головном мозгу значительно уменьшается в размерах, вследствие чего уровень инвалидизации в будущем существенно снижается.
 Внутривенные инъекции Цитофлавина показаны к применению при следующих состояниях и заболеваниях:
Внутривенные инъекции Цитофлавина показаны к применению при следующих состояниях и заболеваниях:
Таблетки Цитофлавин показаны к применению при следующих состояниях или заболеваниях:
 Таблетки следует принимать внутрь, проглатывая их целиком, не раскусывая, не разжевывая и не измельчая иными способами, а запивая большим количеством воды (достаточного половины одного стакана). Оптимально принимать таблетки не менее, чем за полчаса до еды в утренние или дневные часы (не позднее 18.00), поскольку Цитофлавин оказывает активирующее воздействие, из-за которого могут появиться трудности с засыпанием.
Таблетки следует принимать внутрь, проглатывая их целиком, не раскусывая, не разжевывая и не измельчая иными способами, а запивая большим количеством воды (достаточного половины одного стакана). Оптимально принимать таблетки не менее, чем за полчаса до еды в утренние или дневные часы (не позднее 18.00), поскольку Цитофлавин оказывает активирующее воздействие, из-за которого могут появиться трудности с засыпанием.
При различных заболеваниях и состояниях Цитофлавин принимают в одинаковой дозировке – по 2 таблетки по 2 раза в сутки. Между повторными приемами следует выдерживать интервал длительностью 8 – 10 часов. Таким образом, чтобы последний прием препарата пришелся максимум на 18.00, первый раз выпить таблетку следует в 8.00 утра.
Длительность курса терапии при любых состояниях и заболеваниях так же, как и дозировка, одинакова и составляет 25 дней. Повторные курсы приема Цитофлавина можно производить не ранее, чем через месяц после окончания предыдущего.
 Раствор Цитофлавина вводят только в виде внутривенной инфузии ("капельницы"). Для получения инфузионного препарата (раствора для капельницы) одну ампулу раствора разводят минимум в 100 – 200 мл 5% декстрозы или физиологического раствора.
Раствор Цитофлавина вводят только в виде внутривенной инфузии ("капельницы"). Для получения инфузионного препарата (раствора для капельницы) одну ампулу раствора разводят минимум в 100 – 200 мл 5% декстрозы или физиологического раствора.
Дозировка и длительность применения капельниц Цитофлавина определяются видом и степенью тяжести заболевания. Дозировка указывается по янтарной кислоте. То есть, если указано, что необходимо вводить 1000 мг Цитофлавина, это означает, что речь идет о количестве раствора, в котором содержится 1000 мг янтарной кислоты. Читать далее...
Оглавление
Цитофлавин представляет собой метаболический препарат, содержащий вещества, улучшающие питание тканей, уменьшающие образование свободных радикалов, активизирующие антиоксидантные ферменты и клеточное дыхание (усвоение кислорода клетками). Цитофлавин снижает степень кислородного голодания тканей (противоишемическое действие), улучшает кровообращение в сердце и головном мозгу, а также оказывает нейропротекторный эффект, делая нейроны более устойчивыми к различным негативным воздействиям. Препарат применяют при острых нарушениях мозгового кровообращения (инсультах и др.), последствиях инсульта, дисциркуляторной и токсической энцефалопатиях, а также посленаркозной депрессии.- Состав и формы выпуска
- Действие препарата
- Показания к применению
- Инструкция по применению
- Побочные эффекты Цитофлавина
- Противопоказания к применению
- Аналоги
- Отзывы
- Цена
Состав и формы выпуска
В настоящее время Цитофлавин выпускается в двух лекарственных формах:- Таблетки для приема внутрь;
- Раствор для внутривенных инъекций.
В качестве активных компонентов и таблетки, и раствор Цитофлавин содержат следующие вещества:
- Янтарная кислота – 0,3 г (300 мг) в одной таблетке и 100 мг в 1 мл раствора (1000 мг в одной ампуле);
- Инозин (рибоксин) – 0,05 г (50 мг) в одной таблетке и 20 мг в 1 мл раствора (200 мг в одной ампуле);
- Никотинамид (витамин РР) – 0,025 г (25 мг) в одной таблетке и 10 мг в 1 мл раствора (100 мг в одной ампуле);
- Рибофлавина мононуклеотид (витамин В2) – 0,005 г (5 мг) в одной таблетке и 2 мг в 1 мл раствора (20 мл в одной ампуле).
Выше указано количество активных веществ в одной таблетке, а также в 1 мл раствора. Содержание активного вещества в 1 мл раствора – это его концентрация. Но поскольку каждая ампула содержит 10 мл раствора, то в скобках дополнительно указано общее количество активного вещества во всей ампуле.
В качестве вспомогательных веществ таблетки Цитофлавин содержат следующие компоненты:
- Азорубин;
- Гипромеллоза;
- Повидон;
- Полисорбат;
- Пропиленгликоль;
- Сополимер метакриловой кислоты и этилакрилата;
- Стеарат кальция;
- Тропеолин О.
Раствор для внутривенного введения Цитофлавин в качестве вспомогательных компонентов содержит гидроксид натрия, меглюмин и воду для инъекций.
Таблетки имеют круглую двояковыпуклую форму и покрыты оболочкой, окрашенной в желтый цвет. На разрезе таблетки видны два слоя, причем ядро окрашено в желтый или желто-оранжевый цвет. Цитофлавин выпускается в упаковках по 50 и 100 штук.
Раствор для инъекций Цитофлавин представляет собой прозрачную жидкость, окрашенную в желтый цвет, налитую в запаянные ампулы по 10 мл. Выпускается в упаковках по 5 или 10 ампул.
Действие Цитофлавина
 Терапевтическое действие Цитофлавина обусловлено активными веществами, входящими в его состав.
Терапевтическое действие Цитофлавина обусловлено активными веществами, входящими в его состав.Так, янтарная кислота является метаболитом цикла трикарбоновых кислот (цикла Кребса), в ходе которого образуется универсальная клеточная энергетическая молекула АТФ (аденозинтрифосфорная кислота). Являясь готовым метаболитом, янтарная кислота сразу же попадает в цикл Кребса, который начинает протекать активнее и производить большее количество АТФ. АТФ, в свою очередь, является универсальной энергетической молекулой, обеспечивающий протекание всех биохимических процессов и реакций, нуждающихся в энергии. Роль АТФ можно сравнить с бензином для автомобиля, который является универсальным топливом для разных машин. Так и АТФ является универсальным энергетическим субстратом для всех биохимических реакций. То есть, если АТФ достаточное количество, то все процессы без исключения протекают слаженно и быстро. Если же этой молекулы недостаточно, то самые важные биохимические реакции протекают значительно медленнее, а менее важные просто останавливаются.
Кроме того, янтарная кислота улучшает усвоение и утилизацию кислорода клетками всех органов и тканей.
Рибофлавин и никотинамид являются важной частью ферментов, активирующих реакции цикла Кребса. То есть, данные витамины также улучшают энергообеспечение клеток и тканевое дыхание.
Инозин (рибоксин) является молекулой-предшественником АТФ. То есть, наличие инозина позволяет увеличить выработку АТФ в цикле Кребса из уже готового субстрата. Кроме того, инозин активирует некоторые ферменты, обеспечивающие протекание реакций в цикле Кребса, а потому улучшает тканевое дыхание и обеспеченность клеток энергией, необходимой для нормального течения различных жизненно важных процессов.
То есть, все активные компоненты Цитофлавина являются метаболитами, улучшающими тканевое дыхание и повышающими энергообеспеченность клеток. Именно за счет этого Цитофлавин оказывает антигипоксическое (антиишемическое) действие, которое заключается в устранении кислородного голодания тканей. Улучшение утилизации кислорода и направление его на тканевое дыхание и выработку АТФ позволяет минимизировать количество образующихся свободных радикалов, благодаря чему Цитофлавин оказывает антиоксидантное действие. Совокупный эффект Цитофлавина обеспечивается сочетанным действием всех его активных компонентов.
Благодаря своему метаболическому действию препарат улучшает мозговое кровообращение и обмен веществ в тканях мозга. Также Цитофлавин положительно воздействует на биоэлектрическую активность мозга. За счет улучшения кровообращения и питания мозга Цитофлавин уменьшает выраженность неврологических синдромов (астенического, вестибулярного, мозжечкового и т.д.) и расстройств эмоционально-волевой сферы (снижает тревожность, купирует депрессию), а также улучшает когнитивные способности (память, внимание, продуктивность мышления).
Если Цитофлавин начали применять в течение 12 часов после инсульта, то очаг поражения в головном мозгу значительно уменьшается в размерах, вследствие чего уровень инвалидизации в будущем существенно снижается.
Показания к применению
 Внутривенные инъекции Цитофлавина показаны к применению при следующих состояниях и заболеваниях:
Внутривенные инъекции Цитофлавина показаны к применению при следующих состояниях и заболеваниях:- Острое ишемическое нарушение мозгового кровообращения (ишемический инсульт);
- Последствия заболеваний сосудов мозга (например, инфаркта мозга, атеросклероза мозговых сосудов и т.д.);
- Токсическая или гипоксическая энцефалопатия, возникшая на фоне острого или хронического отравления, эндотоксикоза или наркоза;
- Профилактика гипоксической энцефалопатии при операциях с использованием искусственного кровообращения;
- Ишемия головного мозга у недоношенных детей.
Таблетки Цитофлавин показаны к применению при следующих состояниях или заболеваниях:
- Последствия инфаркта мозга;
- Хронические цереброваскулярные заболевания (например, атеросклероз сосудов мозга, повышенное внутричерепное давление, нарушение мозгового кровообращения любого генеза, последствия перенесенной черепно-мозговой травмы и т.д.);
- Гипертоническая энцефалопатия (нарушение работы мозга на фоне повышенного давления);
- Неврастения (раздражительность, утомляемость, невозможность длительно находиться в умственном или физическом напряжении).
Инструкция по применению
Цитофлавин таблетки – инструкция
 Таблетки следует принимать внутрь, проглатывая их целиком, не раскусывая, не разжевывая и не измельчая иными способами, а запивая большим количеством воды (достаточного половины одного стакана). Оптимально принимать таблетки не менее, чем за полчаса до еды в утренние или дневные часы (не позднее 18.00), поскольку Цитофлавин оказывает активирующее воздействие, из-за которого могут появиться трудности с засыпанием.
Таблетки следует принимать внутрь, проглатывая их целиком, не раскусывая, не разжевывая и не измельчая иными способами, а запивая большим количеством воды (достаточного половины одного стакана). Оптимально принимать таблетки не менее, чем за полчаса до еды в утренние или дневные часы (не позднее 18.00), поскольку Цитофлавин оказывает активирующее воздействие, из-за которого могут появиться трудности с засыпанием.При различных заболеваниях и состояниях Цитофлавин принимают в одинаковой дозировке – по 2 таблетки по 2 раза в сутки. Между повторными приемами следует выдерживать интервал длительностью 8 – 10 часов. Таким образом, чтобы последний прием препарата пришелся максимум на 18.00, первый раз выпить таблетку следует в 8.00 утра.
Длительность курса терапии при любых состояниях и заболеваниях так же, как и дозировка, одинакова и составляет 25 дней. Повторные курсы приема Цитофлавина можно производить не ранее, чем через месяц после окончания предыдущего.
Цитофлавин ампулы – инструкция
 Раствор Цитофлавина вводят только в виде внутривенной инфузии ("капельницы"). Для получения инфузионного препарата (раствора для капельницы) одну ампулу раствора разводят минимум в 100 – 200 мл 5% декстрозы или физиологического раствора.
Раствор Цитофлавина вводят только в виде внутривенной инфузии ("капельницы"). Для получения инфузионного препарата (раствора для капельницы) одну ампулу раствора разводят минимум в 100 – 200 мл 5% декстрозы или физиологического раствора.Дозировка и длительность применения капельниц Цитофлавина определяются видом и степенью тяжести заболевания. Дозировка указывается по янтарной кислоте. То есть, если указано, что необходимо вводить 1000 мг Цитофлавина, это означает, что речь идет о количестве раствора, в котором содержится 1000 мг янтарной кислоты. Читать далее...
Стугерон – показания и инструкция по применению (взрослым, детям), аналоги, отзывы. Что лучше – Стугерон или Циннаризин?
 В настоящее время Стугерон выпускается в двух следующих лекарственных формах:
В настоящее время Стугерон выпускается в двух следующих лекарственных формах:
1. Таблетки для приема внутрь;
2. Капсулы с максимальной дозировкой и длительным действием.
И таблетки, и капсулы предназначены для приема внутрь, и в качестве активного компонента содержат циннаризин, но в разной дозировке. Так, таблетки содержат по 25 мг циннаризина, а капсулы – по 75 мг.
Вспомогательные компоненты таблеток и содержимого капсул одинаковы:
Капсулы, помимо вышеперечисленных, дополнительно в качестве вспомогательного вещества содержат еще и желатин. Однако в настоящее время, несмотря на наличие регистрации, поставки капсул Стугерона на фармацевтический рынок России не осуществляются, поэтому фактически данная форма препарата отсутствует в продаже.
Таблетки Стугерона окрашены в белый или практически белый цвет, имеют круглую форму с фаской, снабжены с одной стороны риской, а с другой – гравировкой "STUGERON". Таблетки практически не имеют запаха и продаются в упаковках по 50 штук. Капсулы упаковываются в картонные коробки по 20 штук.
 Стугерон по механизму действия является блокатором кальциевых каналов. В результате блокировки данных каналов в клетки перестает поступать кальций, что приводит к снижению тонуса гладкомышечной мускулатуры мелких кровеносных сосудов. В результате уменьшения тонуса гладкомышечный каркас клеток сосудистой оболочки расслабляется, что приводит к расширению просвета сосудов и, соответственно, улучшению кровотока в ткани и снижению давления.
Стугерон по механизму действия является блокатором кальциевых каналов. В результате блокировки данных каналов в клетки перестает поступать кальций, что приводит к снижению тонуса гладкомышечной мускулатуры мелких кровеносных сосудов. В результате уменьшения тонуса гладкомышечный каркас клеток сосудистой оболочки расслабляется, что приводит к расширению просвета сосудов и, соответственно, улучшению кровотока в ткани и снижению давления.
Стугерон особенно сильно расширяет просвет кровеносных сосудов головного мозга и периферических тканей (рук, ног и пальцев), снижая внутричерепное давление и улучшая микроциркуляцию. Но, в то же время, препарат практически не влияет на системное артериальное давление, поэтому его бесполезно применять при гипертонической болезни.
Препарат эффективен у людей, страдающих латентной (слабопроявляющейся) недостаточностью мозгового кровообращения, атеросклерозом сосудов мозга начальных стадий, хроническими заболеваниями мозговых сосудов, а также постинсультными изменениями структуры ЦНС. Также Стугерон эффективно улучшает кровоснабжение периферических тканей, которое страдает при заболеваниях сердца и сосудов конечностей.
Улучшение кровообращения в сети микроциркуляции обеспечивается не только расширением просвета капилляров, но и улучшением эластичности мембран эритроцитов, за счет чего они лучше и быстрее проходят даже по очень узким сосудам.
Эффект расслабления кровеносных сосудов, вызванный Стугероном, не устраняется биологически активными веществами, оказывающими выраженное сосудосуживающее действие, такими, как адреналин, норадреналин, дофамин, ангиотензин и вазопрессин.
Кроме того, Стугерон обладает умеренной антигистаминной активностью, за счет которой уменьшает возбудимость вестибулярного аппарата и снижает тонус симпатической нервной системы.
1. Профилактика кинетозов (морской болезни, укачивания в транспорте и т.д.);
2. Профилактика приступов мигрени;
3. Лечение вестибулярных расстройств (болезнь Меньера, а также головокружение, шум в ушах, нистагм, тошнота и рвота лабиринтного происхождения);
4. Для устранения симптомов нарушений мозгового кровообращения (симптомы цереброваскулярного происхождения), таких, как:
Дозировка Стугерона определяется состоянием или заболеванием, по поводу которого принимается лекарственный препарат. В настоящее время взрослым и детям старше 12 лет рекомендованы следующие дозировки Стугерона при различных заболеваниях:
Если в период начала приема Стугерона у человека развиваются выраженные побочные эффекты, это означает, что у него повышенная чувствительность к препарату. В таком случае необходимо начать прием препарата в половинной от рекомендованной дозировке и через 1 – 3 недели, когда организм привыкнет к терапевтическим эффектам Стугерона, можно увеличить ее до стандартной.
Дозировка Стугерона для детей в возрасте 6 – 11 лет составляет половину от вышеприведенных взрослых. То есть, чтобы узнать, сколько нужно давать Стугерона ребенку 6 – 11 лет, следует просто разделить взрослую дозировку пополам. Детям препарат также дают по три раза в сутки. Кроме того, необходимо помнить, что капсулы можно принимать только взрослым подросткам старше 12 лет, детям 6 – 11 лет следует давать Стугерон только в форме таблеток.
Для взрослых и подростков старше 12 лет максимально допустимая суточная дозировка Стугерона составляет 225 мг, то есть, 9 таблеток или 3 капсулы, а для детей 6 – 11 лет – 112,5 мг, что эквивалентно 4,5 таблеткам.
Курс терапии Стугероном длительный, и может продолжаться от нескольких недель до 2 – 3 месяцев. Длительность курса терапии определяется врачом и скоростью появления положительных изменений в состоянии человека. Если Стугерон применяется для лечения нарушений мозгового или периферического кровообращения, то курсы терапии периодически повторяют, выдерживая между ними интервалы длительностью минимум в один месяц. Повторять прием Стугерона при условии выдерживания необходимых интервалов можно в течение всей жизни, если это необходимо. Читать далее...
Оглавление
Стугерон представляет собой сосудорасширяющий препарат, увеличивающий просвет мелких артерий мозга и периферических тканей (руки, ноги, пальцы) и, соответственно, улучшающий кровообращение в головном мозгу и периферических органах. Стугерон применяют для лечения и профилактики различных вариантов нарушений мозгового и периферического кровообращения, а также кинетозов. Препарат эффективно нормализует мозговое кровообращение и устраняет симптоматику при гипертензии с энцефалопатией, при атеросклерозе сосудов мозга, слабоумии сосудистого происхождения, в постинсультном периоде, после черепно-мозговой травмы и т.д. Стугерон эффективен в лечении следующих нарушений периферического кровообращения: трофические язвы, онемение в конечностях, диабетическая ангиопатия, эндартериит и т.д.- Состав и формы выпуска
- Терапевтическое действие
- Показания к применению
- Инструкция по применению
- Винпотропил и Стугерон – можно ли применять вместе?
- Стугерон детям
- Стугерон новорожденным (для грудничков)
- Побочные эффекты
- Противопоказания к применению
- Аналоги
- Отзывы
- Стугерон или Циннаризин?
- Кавинтон или Стугерон?
- Цена
Состав и формы выпуска
 В настоящее время Стугерон выпускается в двух следующих лекарственных формах:
В настоящее время Стугерон выпускается в двух следующих лекарственных формах:1. Таблетки для приема внутрь;
2. Капсулы с максимальной дозировкой и длительным действием.
И таблетки, и капсулы предназначены для приема внутрь, и в качестве активного компонента содержат циннаризин, но в разной дозировке. Так, таблетки содержат по 25 мг циннаризина, а капсулы – по 75 мг.
Вспомогательные компоненты таблеток и содержимого капсул одинаковы:
- Диоксид кремния коллоидный;
- Картофельный крахмал;
- Кукурузный крахмал;
- Моногидрат лактозы;
- Повидон;
- Стеарат магния;
- Тальк.
Капсулы, помимо вышеперечисленных, дополнительно в качестве вспомогательного вещества содержат еще и желатин. Однако в настоящее время, несмотря на наличие регистрации, поставки капсул Стугерона на фармацевтический рынок России не осуществляются, поэтому фактически данная форма препарата отсутствует в продаже.
Таблетки Стугерона окрашены в белый или практически белый цвет, имеют круглую форму с фаской, снабжены с одной стороны риской, а с другой – гравировкой "STUGERON". Таблетки практически не имеют запаха и продаются в упаковках по 50 штук. Капсулы упаковываются в картонные коробки по 20 штук.
Терапевтическое действие
 Стугерон по механизму действия является блокатором кальциевых каналов. В результате блокировки данных каналов в клетки перестает поступать кальций, что приводит к снижению тонуса гладкомышечной мускулатуры мелких кровеносных сосудов. В результате уменьшения тонуса гладкомышечный каркас клеток сосудистой оболочки расслабляется, что приводит к расширению просвета сосудов и, соответственно, улучшению кровотока в ткани и снижению давления.
Стугерон по механизму действия является блокатором кальциевых каналов. В результате блокировки данных каналов в клетки перестает поступать кальций, что приводит к снижению тонуса гладкомышечной мускулатуры мелких кровеносных сосудов. В результате уменьшения тонуса гладкомышечный каркас клеток сосудистой оболочки расслабляется, что приводит к расширению просвета сосудов и, соответственно, улучшению кровотока в ткани и снижению давления.Стугерон особенно сильно расширяет просвет кровеносных сосудов головного мозга и периферических тканей (рук, ног и пальцев), снижая внутричерепное давление и улучшая микроциркуляцию. Но, в то же время, препарат практически не влияет на системное артериальное давление, поэтому его бесполезно применять при гипертонической болезни.
Препарат эффективен у людей, страдающих латентной (слабопроявляющейся) недостаточностью мозгового кровообращения, атеросклерозом сосудов мозга начальных стадий, хроническими заболеваниями мозговых сосудов, а также постинсультными изменениями структуры ЦНС. Также Стугерон эффективно улучшает кровоснабжение периферических тканей, которое страдает при заболеваниях сердца и сосудов конечностей.
Улучшение кровообращения в сети микроциркуляции обеспечивается не только расширением просвета капилляров, но и улучшением эластичности мембран эритроцитов, за счет чего они лучше и быстрее проходят даже по очень узким сосудам.
Эффект расслабления кровеносных сосудов, вызванный Стугероном, не устраняется биологически активными веществами, оказывающими выраженное сосудосуживающее действие, такими, как адреналин, норадреналин, дофамин, ангиотензин и вазопрессин.
Кроме того, Стугерон обладает умеренной антигистаминной активностью, за счет которой уменьшает возбудимость вестибулярного аппарата и снижает тонус симпатической нервной системы.
Стугерон – показания к применению
Стугерон показан к применению при наличии у человека следующих состояний или заболеваний:1. Профилактика кинетозов (морской болезни, укачивания в транспорте и т.д.);
2. Профилактика приступов мигрени;
3. Лечение вестибулярных расстройств (болезнь Меньера, а также головокружение, шум в ушах, нистагм, тошнота и рвота лабиринтного происхождения);
4. Для устранения симптомов нарушений мозгового кровообращения (симптомы цереброваскулярного происхождения), таких, как:
- Головокружение;
- Шум в ушах;
- Раздражительность;
- Головная боль сосудистого происхождения.
- "Перемежающаяся" хромота;
- Болезнь Рейно;
- Диабетическая ангиопатия;
- Тромбофлебит;
- Трофические или варикозные язвы;
- Облитерирующий эндартериит;
- Облитерирующий тромбангиит;
- Неспецифический аорто-артериит;
- Синдром Лериша;
- Парестезии (ощущение бегания мурашек, покалывание, онемение и т.д.);
- Ночные спазмы рук и ног;
- Похолодание конечностей;
- Акроцианоз.
Стугерон – инструкция по применению

Общие положения
Таблетки и капсулы Стугерон следует принимать внутрь, после еды. Можно принимать Стугерон и до еды, но в этом случае увеличивается риск раздражения слизистой оболочки желудка. Чтобы профилактировать неприятные ощущения в области желудка, лучше принимать препарат после еды. И таблетки, и капсулы рекомендуется проглатывать целиком, не раскусывая, а запивая большим количеством негазированной воды (не менее одного стакана).Дозировка Стугерона определяется состоянием или заболеванием, по поводу которого принимается лекарственный препарат. В настоящее время взрослым и детям старше 12 лет рекомендованы следующие дозировки Стугерона при различных заболеваниях:
- Нарушения и недостаточность мозгового кровообращения, профилактика мигрени – принимать по 25 – 50 мг (1 – 2 таблетки) по 3 раза в сутки;
- Нарушения периферического кровообращения – принимать по 50 – 75 мг (2 – 3 таблетки или 1 капсула) по 3 раза в сутки;
- Вестибулярные нарушения – принимать по 25 мг (1 таблетка) по 3 раза в сутки;
- Кинетозы (морская болезнь, укачивание в транспорте) – принимать по одной таблетке за полчаса до начала путешествия. Далее принимать по необходимости через каждые 6 часов по одной таблетке до окончания поездки.
Если в период начала приема Стугерона у человека развиваются выраженные побочные эффекты, это означает, что у него повышенная чувствительность к препарату. В таком случае необходимо начать прием препарата в половинной от рекомендованной дозировке и через 1 – 3 недели, когда организм привыкнет к терапевтическим эффектам Стугерона, можно увеличить ее до стандартной.
Дозировка Стугерона для детей в возрасте 6 – 11 лет составляет половину от вышеприведенных взрослых. То есть, чтобы узнать, сколько нужно давать Стугерона ребенку 6 – 11 лет, следует просто разделить взрослую дозировку пополам. Детям препарат также дают по три раза в сутки. Кроме того, необходимо помнить, что капсулы можно принимать только взрослым подросткам старше 12 лет, детям 6 – 11 лет следует давать Стугерон только в форме таблеток.
Для взрослых и подростков старше 12 лет максимально допустимая суточная дозировка Стугерона составляет 225 мг, то есть, 9 таблеток или 3 капсулы, а для детей 6 – 11 лет – 112,5 мг, что эквивалентно 4,5 таблеткам.
Курс терапии Стугероном длительный, и может продолжаться от нескольких недель до 2 – 3 месяцев. Длительность курса терапии определяется врачом и скоростью появления положительных изменений в состоянии человека. Если Стугерон применяется для лечения нарушений мозгового или периферического кровообращения, то курсы терапии периодически повторяют, выдерживая между ними интервалы длительностью минимум в один месяц. Повторять прием Стугерона при условии выдерживания необходимых интервалов можно в течение всей жизни, если это необходимо. Читать далее...