Пятая неделя беременности
На пятой неделе беременности по акушерскому сроку (третьей по эмбриональному) продолжается вторая стадия гаструляции, в ходе которой происходит процесс дифференцировки трех зародышевых листков. Дифференцировка представляет собой процесс, в ходе которого часть клеток трансформируется в зачатки всех будущих органов и тканей ребенка, а другая часть клеток образует внезародышевые органы, такие, как амнион (мешок, в котором будет развиваться младенец, плавая в околоплодных водах), хорион, желточный мешок, аллантоис. Внезародышевые органы являются вспомогательными, и необходимы для обеспечения питания, роста и развития плода.
В результате дифференцировки на пятой неделе беременности формируются зачатки основных тканей организма – эпителия, крови, лимфы, соединительной и нервной ткани. При этом сам эмбрион из дисковидной формы приобретает форму полого цилиндра – своеобразной полой трубки длиной 1,5 – 2 мм и массой 0,2 – 0,3 г. Читать далее...
Оглавление
Пятая неделя беременности по акушерскому сроку соответствует третьей неделе беременности по эмбриональному сроку. При этом акушерский срок опережает эмбриональный на две недели. Более точным является эмбриональный срок беременности, поскольку он отсчитывается от реального момента зачатия, а не от даты последней менструации, как акушерский.- Плод
- УЗИ и анализы
- Посещение врача акушера-гинеколога
- 5 неделя беременности: становимся на учет, первое посещение акушера-гинеколога, анализы – видео
- Ощущения, признаки беременности и выделения
- Менструации
- Матка и живот
- Боли в животе и других частях тела
- Секс
- Вес
- Питание и алкоголь
- Простуда и лекарства
На пятой неделе беременности по акушерскому сроку (третьей по эмбриональному) продолжается вторая стадия гаструляции, в ходе которой происходит процесс дифференцировки трех зародышевых листков. Дифференцировка представляет собой процесс, в ходе которого часть клеток трансформируется в зачатки всех будущих органов и тканей ребенка, а другая часть клеток образует внезародышевые органы, такие, как амнион (мешок, в котором будет развиваться младенец, плавая в околоплодных водах), хорион, желточный мешок, аллантоис. Внезародышевые органы являются вспомогательными, и необходимы для обеспечения питания, роста и развития плода.
В результате дифференцировки на пятой неделе беременности формируются зачатки основных тканей организма – эпителия, крови, лимфы, соединительной и нервной ткани. При этом сам эмбрион из дисковидной формы приобретает форму полого цилиндра – своеобразной полой трубки длиной 1,5 – 2 мм и массой 0,2 – 0,3 г. Читать далее...
Третья неделя беременности
Третья неделя беременности относится к начальному периоду эмбрионального развития плода. В первый день третьей недели беременности происходит оплодотворение вышедшей из яичника яйцеклетки сперматозоидом, в результате чего образуется зигота (зародыш), которая пока состоит только из одной-единственной клетки. Процесс оплодотворения яйцеклетки происходит в маточных трубах, в которые поднимаются сперматозоиды. То есть фактический первый день беременности наступает в маточной трубе и, по сути, это еще не состоявшаяся беременность, поскольку зародыш должен спуститься вниз, в матку и прикрепиться к ее стенке для дальнейшего роста и развития. Читать далее...
Оглавление
Третья неделя беременности по акушерскому сроку обычно является первой неделей беременности по эмбриональному сроку, поскольку зачатие могло произойти в конце второй – начале третьей недели после овуляции при условии, что в этот период у женщины был половой акт. Такое расхождение срока реально присутствующей беременности и акушерского срока обусловлено существующей традиционной методикой определения срока беременности. Так, акушеры традиционно считают первым днем беременности первый день последней менструации.- В чем заключается функция прогестерона при беременности?
- Зачатие – как оно происходит?
- Плод
- УЗИ и анализы
- Ощущения, признаки беременности и выделения
- Секс
- Вес
- Питание
- Простуда и лекарства
- 3 неделя: определение беременности, тесты, рекомендации акушера-гинеколога – видео
Третья неделя беременности относится к начальному периоду эмбрионального развития плода. В первый день третьей недели беременности происходит оплодотворение вышедшей из яичника яйцеклетки сперматозоидом, в результате чего образуется зигота (зародыш), которая пока состоит только из одной-единственной клетки. Процесс оплодотворения яйцеклетки происходит в маточных трубах, в которые поднимаются сперматозоиды. То есть фактический первый день беременности наступает в маточной трубе и, по сути, это еще не состоявшаяся беременность, поскольку зародыш должен спуститься вниз, в матку и прикрепиться к ее стенке для дальнейшего роста и развития. Читать далее...
Вторая неделя беременности
Оглавление
На второй акушерской неделе, как и на первой, фактически еще никакой беременности, а значит, и плода, нет, так как организм женщины только активно готовится к теоретически возможному зачатию. Такая парадоксальная ситуация, когда беременность уже считается, но фактически ее нет, обусловлена акушерским методом подсчета срока гестации. Дело в том, что традиционно акушеры считают срок беременности от первого дня последней менструации. То есть первый день последних месячных считается первым днем беременности. Конечно же, во время месячных никакой беременности еще нет, но акушерская традиция подсчета срока гестации все равно диктует врачам определять срок беременности именно так, а не иначе.
Читать далее...
- Плод
- Ощущения и выделения
- Матка и живот
- УЗИ и анализы
- Секс, питание, вес
- 2 неделя беременности: генетическое тестирование, рекомендации врача-генетика – видео
- Пол будущего ребенка – фантазии и реалии
- Как же определить дату овуляции?
- Почему происходит овуляция?
- Овуляция и все, что с ней связано

Первая неделя беременности
Ведь первая неделя беременности на самом деле является не совсем таковой, так как акушерский способ подсчета срока гестации считает днем наступления беременности первый день менструального цикла, то есть первый день месячных. Читать далее...
Оглавление
Как бы это ни парадоксально звучало, но на первой акушерской неделе беременности никакого плода еще нет. Эта неделя не учитывается в эмбриональном сроке беременности.- Плод
- Ощущения и выделения
- Матка и живот
- УЗИ и анализы
- Секс, питание, вес
- 1 неделя: планирование беременности – видео
- Анатомия органов, непосредственно принимающих участие в зачатии и внутриутробном развитии малыша
- Как женский организм готовится к беременности?
- Не будем забывать и о будущем отце
Ведь первая неделя беременности на самом деле является не совсем таковой, так как акушерский способ подсчета срока гестации считает днем наступления беременности первый день менструального цикла, то есть первый день месячных. Читать далее...
Гинеколог. Что это за врач и что он лечит? Когда нужно обращаться в женскую консультацию? Роль гинеколога при планировании семьи
Женская консультация – это специальное медицинское заведение, в котором работают квалифицированные специалисты (акушеры-гинекологи, терапевты и другие). В женской консультации женщина может получить информацию по вопросам планирования и течения беременности, родов и послеродового периода, а также по другим вопросам, связанным с женской половой системой. Читать далее...
Оглавление
Гинеколог – это врач, занимающийся диагностикой, лечением и профилактикой заболеваний женской половой системы, включая патологии половых органов, гормональные нарушения и так далее. Стоит отметить, что все гинекологи после окончания медицинского высшего учебного заведения проходят специализацию в области акушерства и гинекологии, вследствие чего они обладают определенными теоретическими знаниями и практическими навыками для оказания помощи женщинам детородного возраста по вопросам, так или иначе связанным с беременностью.- Кто такой гинеколог (акушер-гинеколог)?
- Что лечит гинеколог?
- Когда нужна консультация гинеколога?
- Как подготовиться перед походом к гинекологу?
- Гинеколог и планирование семьи
- Нужно ли беременной женщине становиться на учет у гинеколога в женской консультации?
- Как гинеколог определяет срок беременности?
- Принимает ли гинеколог роды?
- Делают ли гинекологи аборт (процедуру по прерыванию беременности)?
- Как гинеколог ставит спираль в матку?
- ЭКО (экстракорпоральное оплодотворение)
- Может ли гинеколог определить девственность?
- Что происходит на приеме у гинеколога в женской консультации?
- Какие лабораторные анализы может назначить гинеколог?
- Какие диагностические исследования может назначить гинеколог?
- Лечение у гинеколога
- Анекдоты про гинеколога
Женская консультация – это специальное медицинское заведение, в котором работают квалифицированные специалисты (акушеры-гинекологи, терапевты и другие). В женской консультации женщина может получить информацию по вопросам планирования и течения беременности, родов и послеродового периода, а также по другим вопросам, связанным с женской половой системой. Читать далее...
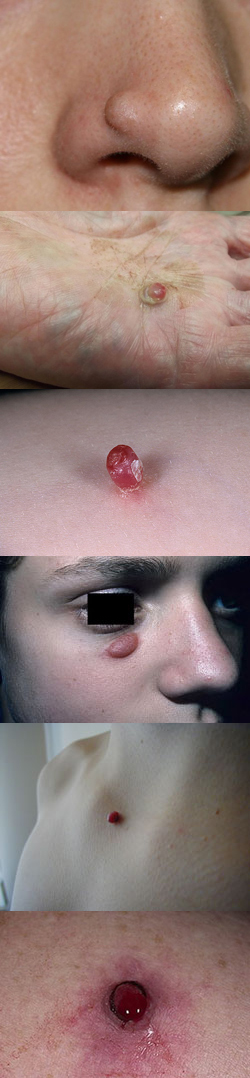
Гранулема. Определение, причины возникновения, строение и стадии образования гранулем
Причиной образования гранулем является попадание в ткани веществ или частиц (иногда и микроорганизмов), которые вызывают воспаление. Ограниченный валом защитных клеток очаг, по сути, и является гранулемой. При различных патологиях механизм развития гранулем может несколько отличаться. Читать далее...
Оглавление
Гранулема представляет собой морфопатологическую единицу или, другими словами, вид поражения ткани организма, который характерен для большого количества болезней. Гранулемы бывают разными по строению, форме, размерам и происхождению. Однако во всех случаях гранулема является результатом гранулематозного воспаления с участием определенных клеток организма.- Что такое гранулема?
- Причины возникновения гранулемы
- Гранулема при саркоидозе (саркоидная)
- Гранулема при сифилисе (сифилитическая)
- Гранулема при туберкулезе (туберкулезная, казеозная)
- Ревматическая гранулема (Ашоффа-Талалаева)
- Гранулема из-за инородного тела
- Гранулематоз Вегенера (злокачественная гранулема)
- Фунгоидная гранулема
- Эхинококковая гранулема
- Донованоз (венерическая, тропическая, паховая, хламидийная гранулема)
- Бариевая гранулема
- Атерома
- Гранулематозные инфекции
- Посттравматические гранулемы
- Послеоперационная гранулема (лигатурная, гранулема шва и рубца)
- Гранулема при беременности
- Гранулема после кесарева сечения или родов
- Отличия гранулемы у мужчин, женщин и детей
- Гранулема у новорожденного ребенка
- Чем отличается киста от гранулемы?
- Стадии образования гранулемы
- Какие бывают виды и типы гранулем?
- Локализация гранулем
- Симптомы и признаки гранулемы
- Гранулемы в стоматологии
- Осложнения гранулемы
- Диагностика гранулемы
- Лечение гранулемы
- Цена лечения гранулемы
- Отзывы о гранулемах
- Гранулема – причины, симптомы, осложнения и что с этим делать? - Видео
Причиной образования гранулем является попадание в ткани веществ или частиц (иногда и микроорганизмов), которые вызывают воспаление. Ограниченный валом защитных клеток очаг, по сути, и является гранулемой. При различных патологиях механизм развития гранулем может несколько отличаться. Читать далее...
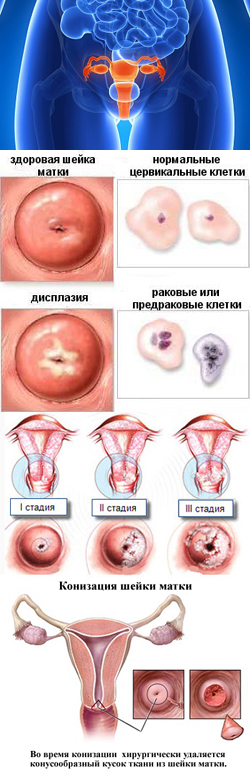
Дисплазия шейки матки. Причины, симптомы, признаки, диагностика и лечение патологии. Последствия, профилактика и прогноз
Для того чтобы понять причины и механизмы развития дисплазии шейки матки, необходимы определенные знания об анатомии и физиологии данного органа. Шейка матки представляет собой нижний отдел матки, в центре которого располагается цервикальный (шеечный) канал. Один его конец открывается в полость матки, а другой (влагалищная часть шейки матки) – во влагалище. С гистологической точки зрения (гистология – наука, занимающаяся изучением клеточного строения тканей) шейка матки покрыта двумя видами эпителия (эпителий – это поверхностная ткань, выстилающая полостные и другие органы). Читать далее...
Оглавление
Дисплазия шейки матки – это предраковое заболевание, которое характеризуется нарушением процесса развития многослойного плоского эпителия данной области, в результате чего его клетки теряют привычные для них свойства, обуславливая определенные изменения в самом эпителии. Без своевременного и адекватного лечения дисплазия может трансформироваться в рак.- Что такое дисплазия шейки матки?
- Причины возникновения дисплазии шейки матки
- Симптомы, признаки и диагностика дисплазии шейки матки
- Лечение дисплазии шейки матки
- Может ли дисплазия шейки матки пройти сама?
- Прижигание дисплазии шейки матки
- Криодеструкция при дисплазии шейки матки
- Лазерное лечение дисплазии шейки матки
- Радиоволновое лечение дисплазии шейки матки
- Фотодинамическая терапия (ФДТ) при дисплазии шейки матки
- Конизация (электроконизация) шейки матки при дисплазии
- Медикаментозные препараты для лечения дисплазии шейки матки
- Витамины при дисплазии шейки матки
- Питание (диета) при дисплазии шейки матки
- Народное лечение дисплазии шейки матки
- Последствия дисплазии шейки матки
- Профилактика и прогноз при дисплазии шейки матки
Для того чтобы понять причины и механизмы развития дисплазии шейки матки, необходимы определенные знания об анатомии и физиологии данного органа. Шейка матки представляет собой нижний отдел матки, в центре которого располагается цервикальный (шеечный) канал. Один его конец открывается в полость матки, а другой (влагалищная часть шейки матки) – во влагалище. С гистологической точки зрения (гистология – наука, занимающаяся изучением клеточного строения тканей) шейка матки покрыта двумя видами эпителия (эпителий – это поверхностная ткань, выстилающая полостные и другие органы). Читать далее...
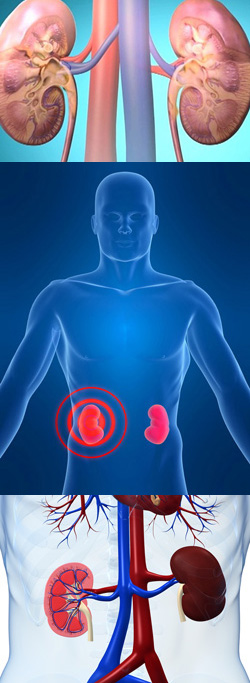
Гломерулонефрит. Причины и симптомы. Синдромы при гломерулонефрите. Острый и хронический гломерулонефрит
На сегодняшний день гломерулонефритом страдает от 10 до 15 взрослых пациентов на 10 000 человек. По частоте выявления среди всех патологий почек это заболевание занимает 3 место. Гломерулонефрит может быть диагностирован среди пациентов любой возрастной группы, но наиболее часто болезнь встречается у людей, не достигших 40 лет.
Среди мужского населения это заболевание выявляется в 2 – 3 раза чаще. У детей среди всех приобретенных почечных болезней, гломерулонефрит занимает 2 место. По данным статистики, эта патология выступает в роли самой частой причины инвалидности, которая развивается из-за хронической почечной недостаточности. Примерно у 60 процентов больных острым гломерулонефритом развивается гипертония. У детей в 80 процентах случаев острая форма этой болезни провоцирует различные сердечно-сосудистые нарушения. Читать далее...
Оглавление
Гломерулонефрит – это двустороннее поражение почек, как правило, аутоиммунной природы. Название патологии происходит от термина «гломерула» ( синоним клубочек ), который обозначает функциональную единицу почек. Это означает, что при гломерулонефрите поражаются основные функциональные структуры почек, вследствие чего быстро развивается почечная недостаточность.- Что такое гломерулонефрит?
- Причины гломерулонефрита
- Симптомы гломерулонефрита
- Синдромы при гломерулонефрите
- Виды гломерулонефрита
- Диагностика острого и хронического гломерулонефрита
- Лечение гломерулонефрита
- Диета при гломерулонефрите
- Профилактика гломерулонефрита
На сегодняшний день гломерулонефритом страдает от 10 до 15 взрослых пациентов на 10 000 человек. По частоте выявления среди всех патологий почек это заболевание занимает 3 место. Гломерулонефрит может быть диагностирован среди пациентов любой возрастной группы, но наиболее часто болезнь встречается у людей, не достигших 40 лет.
Среди мужского населения это заболевание выявляется в 2 – 3 раза чаще. У детей среди всех приобретенных почечных болезней, гломерулонефрит занимает 2 место. По данным статистики, эта патология выступает в роли самой частой причины инвалидности, которая развивается из-за хронической почечной недостаточности. Примерно у 60 процентов больных острым гломерулонефритом развивается гипертония. У детей в 80 процентах случаев острая форма этой болезни провоцирует различные сердечно-сосудистые нарушения. Читать далее...
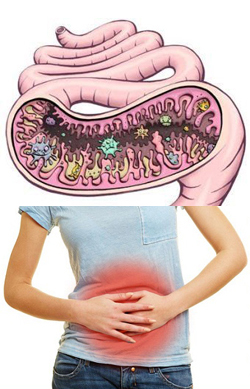
Дисбактериоз. Определение, классификация и причины дисбактериоза кишечника
Оглавление
Сам термин «дисбактериоз» предполагает нарушение нормального баланса среди различных видов бактерий в организме. Некоторые авторы называют это состояние также дисбиозом. В принципе данные термины являются синонимами. Дисбактериоз в целом является скорее не самостоятельным заболеванием, а синдромом, который характерен для тех или иных патологий и нарушений в организме. Он может стать причиной каких-либо симптомов и проявлений, а иногда и серьезно ухудшить общее состояние пациента. Но выделение дисбактериоза как самостоятельного заболевания затруднительно из-за очень расплывчатых и условных диагностических критериев.
Читать далее...
- Что такое дисбактериоз?
- Причины дисбактериоза кишечника
- Классификация дисбактериоза
- Симптомы и признаки дисбактериоза
- Диагностика дисбактериоза
- Лечение дисбактериоза
- Профилактика дисбактериоза
- Дисбактериоз влагалища
- Дисбактериоз ротовой полости
- Дисбактериоз кожи

Топ 10 лучших массажных кресел
Неоспоримым мировым лидером в производстве массажных кресел является Япония. Кресла, произведенные в Японии, отличаются высочайшим качеством, большим спектром разнообразных функций и, безусловно, особенным комфортом. Другими производителями, на которых стоит обратить внимание, являются США, Германия и Китай. Читать далее...
Оглавление
Массажные кресла впервые появились на рынке в восьмидесятых годах как вариант машинной имитации деятельности профессиональных физиотерапевтов и массажистов. Путем комбинации различных технологических новшеств и совмещения нескольких массажных техник такие кресла с успехом позволяют справляться с болями в спине, стрессом, напряжением, мышечными спазмами и болями. С течением времени данные кресла постоянно модернизировались и улучшались. На сегодняшний день существует огромный выбор различных массажных кресел, различающихся между собой не только ценой, но и набором возможных функций, вариантами массажных техник, размерами и другими немаловажными параметрами.- Что представляют собой массажные кресла?
- Osaki OS-4000
- Inada Dreamwave
- Yamaguchi Axiom YA-6000
- Human Touch iJoy-2580
- Full Body Shiatsu Chair Recliner Bed EC-69
- Ogawa Smart Delight Plus
- Gess Symphonie
- Casada SkyLiner A300
- Panasonic EP1285KL
- iRobotics 6 Ultimate Medical Massager
Неоспоримым мировым лидером в производстве массажных кресел является Япония. Кресла, произведенные в Японии, отличаются высочайшим качеством, большим спектром разнообразных функций и, безусловно, особенным комфортом. Другими производителями, на которых стоит обратить внимание, являются США, Германия и Китай. Читать далее...
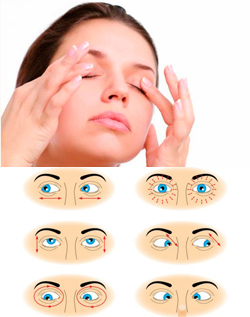
Упражнения при дальнозоркости
Дальнозоркость – это заболевание глаз, при котором человек лучше видит вдаль, чем вблизи. В нормальных условиях лучи света, проходящие через преломляющие системы глаза (роговицу и хрусталик) фокусируются прямо на сетчатке (внутренней оболочке глаза, состоящей из фоточувствительных нервных клеток), что и обеспечивает четкое зрение. При дальнозоркости данные лучи фокусируются (собираются) не на сетчатке, а позади нее, в результате чего изображения рассматриваемых вблизи предметов оказываются размытыми. Более отдаленные предметы при этом кажутся человеку более четкими, что обусловлено расслаблением аппарата аккомодации (в норме обеспечивающего четкое видение предметов на различном расстоянии от глаза).
Читать далее...
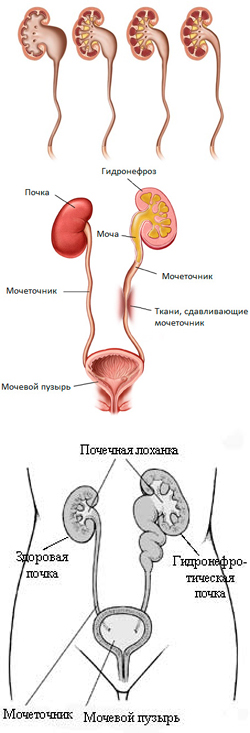
Гидронефроз. Стадии, симптомы, лечение и последствия
Для того чтобы разобраться в симптомах гидронефроза, необходимо знать, что собой представляют почки. Элементарное знание строения этого органа поможет понять причину гидронефроза и его последствия.
Почка – это орган, бобовидной формы, осуществляющий функции мочеобразования. В строении почки выделяют две части - паренхиму почки и чашечно-лоханочный аппарат, переходящий в мочеточники. Читать далее...
Оглавление
Гидронефроз – это патология, сопровождающаяся расширением чашечно-лоханочного аппарата почки. При гидронефрозе моча начинает скапливаться в структурах почки вследствие нарушенного ее оттока в мочеточник. Постепенно скапливаясь, она приводит к атрофии почечной ткани и развитию почечной недостаточности.- Что такое гидронефроз?
- Причины гидронефроза
- Симптомы гидронефроза
- Степени (стадии) гидронефроза
- Диагностика гидронефроза по МКБ
- Лечение гидронефроза
- Последствия гидронефроза
Для того чтобы разобраться в симптомах гидронефроза, необходимо знать, что собой представляют почки. Элементарное знание строения этого органа поможет понять причину гидронефроза и его последствия.
Почка – это орган, бобовидной формы, осуществляющий функции мочеобразования. В строении почки выделяют две части - паренхиму почки и чашечно-лоханочный аппарат, переходящий в мочеточники. Читать далее...
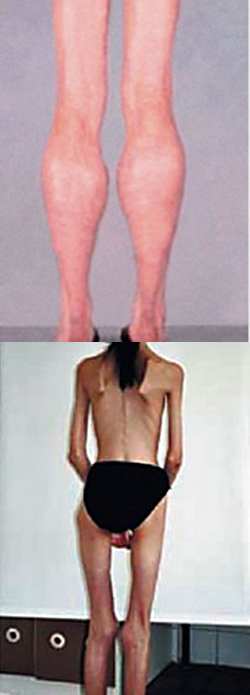
Дистрофия. Виды дистрофии. Жировая дистрофия печени, дистрофия Дюшенна, дистрофия миокарда, дистрофии глаза
Существует большое разнообразие дистрофий, классифицирующихся по системам, органам, причинам и так далее. Читать далее...
Оглавление
Дистрофия – это патологический процесс, ведущий к структурным изменениям в органах и тканях. В основе дистрофии чаще всего лежат метаболические нарушения, но также дистрофия может быть наследственным заболеванием (например, пигментная дистрофия сетчатки). При этом процессе повреждаются клетки и межклеточное вещество, что приводит к потере их функции. Таким образом, из строя выходит целый орган. Например, при дистрофии роговицы отмечается повреждение ее слоев, в результате чего она становится мутной и перестает выполнять основную свою функцию.- Что такое дистрофия?
- Жировая дистрофия печени
- Мышечные дистрофии
- Дистрофия миокарда
- Дистрофии глаза (сетчатки и роговицы)
- Дистрофия тела
- Питание при дистрофии
- Нервная дистрофия (нервная анорексия)
Существует большое разнообразие дистрофий, классифицирующихся по системам, органам, причинам и так далее. Читать далее...
Диспепсия. Причины и виды. Симптомы диспепсии у детей
Синдром диспепсии включает комплекс симптомов, который отражает расстройства желудочно-кишечного тракта (от греч. dys — нарушение, peptein — переваривать). Длительность симптомов при синдроме диспепсии составляет от 3 месяцев и более. Клиническая картина включает в себя боли или ощущение дискомфорта в эпигастральной области, вздутие, иногда расстройства стула. Чаще всего данная симптоматика связанна с приемом пищи, но также может быть вызвана и эмоциональными перегрузками. Читать далее...
Оглавление
Диспепсия – это собирательный термин, обозначающий различные расстройства пищеварения, преимущественно функционального характера. Она не является самостоятельным симптомом, а скорее синдромом.- Что такое диспепсия?
- Причины диспепсии
- Виды диспепсий
- Функциональная диспепсия
- Диагностика диспепсии
- Лечение диспепсии
- Питание при диспепсии
- Профилактика диспепсии
Синдром диспепсии включает комплекс симптомов, который отражает расстройства желудочно-кишечного тракта (от греч. dys — нарушение, peptein — переваривать). Длительность симптомов при синдроме диспепсии составляет от 3 месяцев и более. Клиническая картина включает в себя боли или ощущение дискомфорта в эпигастральной области, вздутие, иногда расстройства стула. Чаще всего данная симптоматика связанна с приемом пищи, но также может быть вызвана и эмоциональными перегрузками. Читать далее...
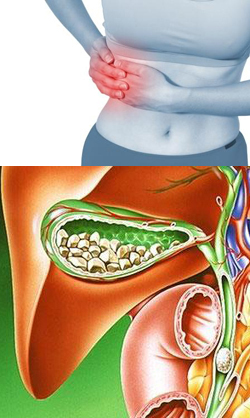
Желчекаменная болезнь. Причины, симптомы, классификация и осложнения
Оглавление
Желчекаменная болезнь представляет собой патологию, которая характеризуется образованием камней (конкрементов) в желчном пузыре. Также это заболевание называют желчнокаменной болезнью или калькулезным холециститом. Оно является весьма распространенным по всему земному шару, встречается во всех странах и у представителей всех рас. Желчекаменная болезнь относится к патологиям пищеварительного тракта, и ее лечением обычно занимаются врачи-гастроэнтерологи.
Читать далее...
- Что такое желчекаменная болезнь?
- Причины желчекаменной болезни
- Классификация желчекаменной болезни
- Симптомы и признаки желчекаменной болезни
- Осложнения желчекаменной болезни
- Диагностика желчекаменной болезни
- Лечение желчекаменной болезни
- Профилактика желчекаменной болезни
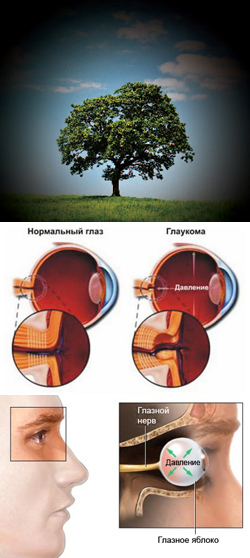
Глаукома. Причины, виды, симптомы и признаки
Для того чтобы понять, как и почему повышается внутриглазное давление при глаукоме, а также как бороться с данным явлением, необходимо знать анатомические и физиологические особенности строения и функционирования глаза.
Глаз человека состоит из набора тканей, каждая из которых выполняет свои функции. В строении глаза выделяют непосредственно глазное яблоко (состоящее из трех оболочек) и его содержимое (то есть ткани, располагающиеся внутри глазного яблока). Читать далее...
Оглавление
Глаукома – это хроническое заболевание глаза, характеризующееся стойким повышением внутриглазного давления. Со временем это приводит к повреждению многих внутриглазных структур, в результате чего у больного развивается прогрессирующее ухудшение зрения вплоть до полной его потери (более 15% всех слепых людей ослепли из-за глаукомы).- Что такое глаукома?
- Виды и формы глаукомы
- Причины возникновения глаукомы
- Симптомы и признаки глаукомы
- Диагностика глаукомы
- Лечение глаукомы
- Профилактика глаукомы
- Осложнения и последствия глаукомы
Для того чтобы понять, как и почему повышается внутриглазное давление при глаукоме, а также как бороться с данным явлением, необходимо знать анатомические и физиологические особенности строения и функционирования глаза.
Глаз человека состоит из набора тканей, каждая из которых выполняет свои функции. В строении глаза выделяют непосредственно глазное яблоко (состоящее из трех оболочек) и его содержимое (то есть ткани, располагающиеся внутри глазного яблока). Читать далее...
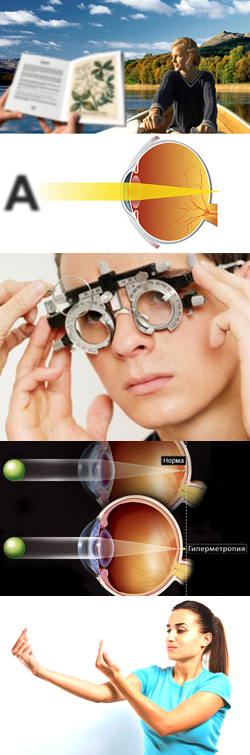
Дальнозоркость (гиперметропия). Причины, виды, симптомы и признаки. Диагностика, лечение, профилактика и осложнения
Для того чтобы понять причины, механизмы развития и принципы лечения дальнозоркости, необходимы определенные знания о строении и функционировании глаза.
Условно в человеческом глазу выделяют два отдела - сетчатку и преломляющую систему глаза. Сетчатка – это периферический отдел зрительного анализатора, состоящий из множества светочувствительных нервных клеток. Фотоны (световые частицы), отражаясь от различных окружающих предметов, попадают на сетчатку. В результате этого в фоточувствительных клетках генерируются нервные импульсы, которые направляются в специальный отдел коры головного мозга, где и воспринимаются как изображения. Читать далее...
Оглавление
Дальнозоркость – это заболевание глаза, характеризующееся поражением его преломляющей системы, в результате чего изображения близко расположенных предметов фокусируются не на сетчатке (как в норме), а за ней. При дальнозоркости люди видят очертания предметов нечеткими, расплывчатыми, причем, чем ближе к глазу располагается предмет, тем хуже он распознается человеком.- Что такое дальнозоркость?
- Причины развития дальнозоркости
- Симптомы, признаки и диагностика дальнозоркости
- Коррекция и лечение дальнозоркости
- Профилактика дальнозоркости
- Осложнения гиперметропии
Для того чтобы понять причины, механизмы развития и принципы лечения дальнозоркости, необходимы определенные знания о строении и функционировании глаза.
Условно в человеческом глазу выделяют два отдела - сетчатку и преломляющую систему глаза. Сетчатка – это периферический отдел зрительного анализатора, состоящий из множества светочувствительных нервных клеток. Фотоны (световые частицы), отражаясь от различных окружающих предметов, попадают на сетчатку. В результате этого в фоточувствительных клетках генерируются нервные импульсы, которые направляются в специальный отдел коры головного мозга, где и воспринимаются как изображения. Читать далее...
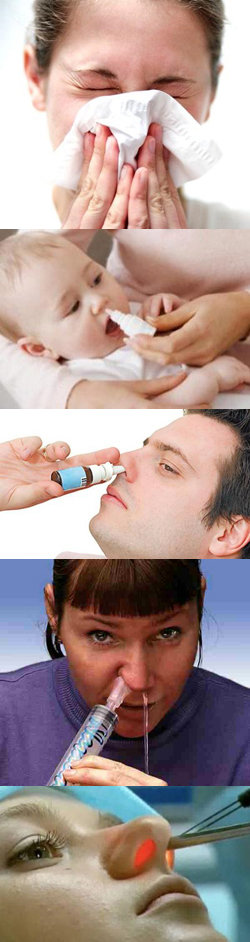
Лечение ринита (насморка) у взрослых и детей. Препараты для лечения ринита
Оглавление
Ринитом называется воспалительный процесс слизистой оболочки носа, который сопровождается такими симптомами как чихание, заложенность, ринорея. В отличие от насморка ринит – это самостоятельное заболевание, которое вызывается различными бактериями и вирусами. Насморк же является лишь проявлением (то есть симптомом) отдельного заболевания. Как известно в медицине лечится не симптом, а само заболевание. Поэтому чаще всего лечится не насморк, а то заболевание симптомом которого он является.
Читать далее...
- Что такое ринит (насморк)?
- Лечение ринита у взрослых и детей
- Лечение ринита народными методами
- Препараты для лечения ринита
- Сосудосуживающие препараты в лечении ринита
- Противовирусные средства при лечении ринита
- Интерферон при лечении ринита
- Антибактериальные препараты в лечении ринита
- Разжижающие средства при рините
- Увлажняющие средства при лечении ринита
- Антигистаминные препараты при лечении ринита
- Гормональные препараты в лечении ринита
- Лечение вазомоторного ринита
Дизентерия. Причины, виды, симптомы и признаки
Оглавление
Дизентерия – это острое инфекционное заболевание, характеризующееся преимущественным поражением кишечника и выраженными проявлениями общей интоксикации организма. Первые упоминания о данном заболевании датируются еще первым веком до нашей эры. Вплоть до 18 века причина данной патологии была неизвестна, а развивающиеся эпидемии уносили жизни миллионов людей (большинство заболевших дизентерией погибало в результате развивающихся осложнений). После открытия возбудителя заболевания и разработки эффективных методов лечения количество смертельных случаев значительно снизилось, однако данная патология по-прежнему представляет опасность, так как вспышки дизентерии могут случаться при несоблюдении правил личной гигиены и при проживании в антисанитарных условиях.
Читать далее...
- Что такое дизентерия?
- Виды и формы дизентерии
- Симптом и признаки дизентерии
- Диагностика дизентерии
- Лечение дизентерии
- Профилактика дизентерии
- Осложнения и последствия дизентерии

Насморк у детей. Причины, стадии развития, симптомы и лечение насморка у детей
Насморк крайне редко является самостоятельной патологией. Как правило, это симптом вирусной или бактериальной инфекции. На первый взгляд – это очень безобидное заболевание, что является не совсем верным. Насморк влечет за собой множество последствий для организма, включая хронический ринит, синусит и отит (воспаление среднего уха). В свою очередь, эти осложнения опасны тем, что возникают они чаще всего у детей первого года жизни. Причиной тому являются особенности анатомического строения носовых ходов и слуховой трубы. Читать далее...
Оглавление
Насморк (в медицинской литературе – ринит) одно из самых часто встречающихся заболевание верхних дыхательных путей. В основе развития насморка лежит воспаление слизистой оболочки носа (от греческого слова rhinos - нос + itis – обозначение воспаления).- Что такое насморк?
- Анатомия и функция носовой полости
- Причины насморка у детей
- Симптомы насморка у ребенка
- Лечение насморка у детей
- Лечение насморка у детей народными средствами
Насморк крайне редко является самостоятельной патологией. Как правило, это симптом вирусной или бактериальной инфекции. На первый взгляд – это очень безобидное заболевание, что является не совсем верным. Насморк влечет за собой множество последствий для организма, включая хронический ринит, синусит и отит (воспаление среднего уха). В свою очередь, эти осложнения опасны тем, что возникают они чаще всего у детей первого года жизни. Причиной тому являются особенности анатомического строения носовых ходов и слуховой трубы. Читать далее...