
- Что такое депрессия?
- Причины депрессии
- Виды депрессии
- Сезонная депрессия
- Депрессия у мужчин
- Депрессия у детей и подростков
- Послеродовая депрессия у женщин
- Симптомы депрессии
- Диагностика депрессии
- Лечение депрессии
- Как справится с депрессией и стрессом?
- Последствия депрессии
- Профилактика депрессии
На сегодняшний день депрессия – это одно из самых распространенных психических расстройств. В Швеции депрессия – это первая по популярности причина, по которой выписывают больничный лист, в Соединенных Штатах Америки – вторая.
Читать далее...
- Разновидности, названия, производители, формы выпуска и краткая характеристика БАДов
- Состав и фото
- Терапевтическое действие (свойства)
- Польза черники - главного компонента БАД Черника форте. Как черника влияет на здоровье человека - видео
- Показания к применению
- Инструкция по применению
- Черника форте для детей
- Противопоказания к применению
- Побочные эффекты
- Аналоги
- Черника форте: состав и действие, показания и инструкция по применению, побочные эффекты и противопоказания, аналоги - видео
- Отзывы
- Цена
 Черника форте – это общее название совокупности биологически активных добавок (БАДов), производимых различными фармацевтическими компаниями и в качестве основного компонента содержащих экстракт ягод черники. БАДы Черника форте применяются для улучшения зрения, а также для профилактики различных заболеваний глаз или в составе их комплексного лечения.
Черника форте – это общее название совокупности биологически активных добавок (БАДов), производимых различными фармацевтическими компаниями и в качестве основного компонента содержащих экстракт ягод черники. БАДы Черника форте применяются для улучшения зрения, а также для профилактики различных заболеваний глаз или в составе их комплексного лечения.В клинических исследованиях было доказано, что БАДы Черника форте улучшают дневное и сумеречное зрение при условии отсутствия тяжелых заболеваний глаз, профилактируют ухудшение зрения и снимают усталость глаз. Кроме того, за счет улучшения кровоснабжения глаз БАДы Черника форте применяются в составе комплексной терапии и оказывают положительное действие при катаракте, глаукоме и дистрофии сетчатки.
Разновидности, названия, производители, формы выпуска и краткая характеристика БАДов Черника форте
В настоящее время название "Черника форте" носит целая группа биологически активных добавок, содержащих в качестве основного активного компонента экстракт черники. Данные БАДы производятся различными фармацевтическими предприятиями, выпускаются в разных лекарственных формах (например, капли, таблетки, капсулы и т. д.) и, помимо экстракта черники, могут содержать другие дополнительные компоненты, усиливающие эффект основного.БАДы, содержащие только экстракт черники, обычно называют просто "Черника форте". Соответственно, БАДы с дополнительными компонентами помимо черники носят названия, построенные по принципу: "Черника форте + наименование дополнительных веществ", например, "Черника форте с лютеином", "Черника форте с цинком" и т. д. Для идентификации каждого БАДа обычно к его названию добавляют краткое и узнаваемое наименование производителя, например, "Черника форте Эвалар" или "Черника форте Фарм-про" и т. д.
Поскольку все БАДы Черника форте, выпускаемые различными производителями, по сути, обладают одинаковыми свойствами, показаниями и правилами применения, то мы их рассмотрим совместно в одной статье. При этом под наименованием "Черника форте" будем подразумевать все БАДы, выпускаемые различными компаниями, но содержащие в качестве основного активного компонента экстракт черники. При необходимости будем отдельно указывать, о какой разновидности БАДа идет речь. Если в тексте не уточняется разновидность БАДа, то следует знать, что информация относится ко всем биологически активным добавкам, несущим в своем названии слова "Черника форте".
Так, в России БАДы с экстрактом черники под названиями "Черника форте" выпускаются в основном следующим тремя фармацевтическими корпорациями:
- Эвалар – одна из наиболее известных компаний-производителей БАДов в России;
- Фарм-про – также известная компания-производитель БАДов;
- SBC – относительно малоизвестная фирма, производящая несколько БАДов с названием "Черника форте".
Выше мы указали три компании, которые производят большую часть БАДов Черника форте, из имеющихся на отечественном фармацевтическом рынке. Однако, помимо этих производителей, имеется еще довольно много более мелких предприятий, которые также изготавливают БАДы на основе экстракта черники. По понятным и объективным причинам, мы не можем привести названия абсолютно всех фармацевтических фирм, производящих БАДы Черника форте, и потому ограничиваемся перечислением только самых крупных. Однако необходимо помнить, что БАДы Черника форте, произведенные любой компанией, не имеют принципиальных отличий друг от друга, и поэтому нижеприведенная инструкция по их применению может использоваться в качестве универсальной.
Наиболее часто, говоря "Черника форте", люди подразумевают БАДы фирмы Эвалар, поскольку они самые широко распространенные. БАДы Фарм-про встречаются несколько реже препаратов фирмы Эвалар, а SBC являются наиболее редко встречающимися.
Данные фирмы выпускают следующие разновидности БАДов, содержащих в качестве основного действующего вещества экстракт черники и имеющих в названии словосочетание "Черника форте":
1. БАДы фирмы Эвалар:
- Черника форте в форме сиропа (содержит экстракт черники и клюквы);
- Черника форте в форме таблеток (содержит экстракт черники и клюквы);
- Черника форте Интенсивный комплекс для зрения в пакетиках (содержит экстракт черники и витамины);
- Черника форте с цинком и витаминами в форме таблеток (содержит экстракт черники, цинк и витамины);
- Черника форте с лютеином в форме таблеток или капсул (содержит экстракт черники, витамины, цинк и лютеин).
- Черника форте с лютеином в форме капсул (содержит экстракт черники, витамины и лютеин);
- Черника форте Премиум Фарм-про;
- Черника форте Плюс Фарм-про;
- Черника форте Фарм-про.
- Черника форте SBC;
- Черника форте с лютеином SBC.
К сожалению, по состоянию на декабрь 2015 года не все БАДы из указанного списка продолжают производиться и реализовываться через аптечные сети. Так, в настоящее время в аптеках присутствует весь ассортимент БАДов только фирмы Эвалар (Черника форте в таблетках и сиропе, Черника форте интенсивный комплекс, Черника форте с цинком и Черника форте с лютеином). Среди БАДов фирмы Фарм-про по состоянию на декабрь 2015 года в продаже имеется только Черника форте с лютеином. А БАДы фирмы SBC и вовсе отсутствуют в аптеках в настоящий момент времени.
Подобное положение дел, скорее всего, обусловлено тем, что срок регистрации препаратов еще не закончился, но фармацевтические фирмы попросту перестали их выпускать. Учитывая, что БАДы, выпуск которых прекращен, но которые еще числятся в базе данных реестра лекарственных средств, скорее всего, больше не будут производиться, мы не будем их описывать в нижеследующем тексте. В дальнейшем мы остановимся подробно только на тех БАДах Черника форте, которые имеются в аптеках городов России и по-прежнему выпускаются фармацевтическими компаниями, а именно:
- Черника форте в форме сиропа Эвалар;
- Черника форте в таблетках Эвалар;
- Черника форте Интенсивный комплекс для зрения Эвалар;
- Черника форте с цинком и витаминами Эвалар;
- Черника форте с лютеином Эвалар;
- Черника форте с лютеином Фарм-про.
Состав и фото
Рассмотрим состав и приведем фотографии каждого имеющегося в настоящее время в продаже БАДа Черника форте в отдельных подразделах, чтобы избежать путаницы. Необходимо помнить, что составы практически всех БАДов похожи друга на друга, а отличаться они могут дозировками активных веществ. Причем если какого-либо вещества в том или ином БАДе содержится больше других, то это выносится в название, например, Черника форте с лютеином или Черника форте с цинком и др. В данных БАДах имеется высокое содержание лютеина и цинка, которые имеются и в других разновидностях Черники форте, но в гораздо меньших количествах.Черника форте в форме сиропа и таблеток
Таблетки и сироп содержат следующие активные компоненты:- Экстракт черники;
- Витамин С;
- Рутин;
- Витамин В1;
- Витамин В2;
- Витамин В6;
- Цинка лактат.
Упаковка таблеток Черника форте от Эвалар выглядит следующим образом.
К сожалению, внешний вид упаковки с сиропом представить невозможно, поскольку фирма Эвалар в настоящее время постоянно меняет ее дизайн.
Черника форте Интенсивный комплекс для зрения
Данный БАД фирмы Эвалар выпускается в форме пакетиков-саше, в которых содержатся 2 таблетки и 1 капсула, предназначенные для ежедневного приема за один раз. Читать далее...
Процесс глубокого очищения кожи является важнейшим этапом ухода для длительного сохранения молодости и сияющего внешнего вид. Скрабы и пилинги прекрасно справляются с этим, но, зачастую, также раздражают нежную женскую кожу, повреждая эпидермис (наружный слой кожи). Чтобы избежать этого, необходимо отдавать предпочтение только качественным средствам на натуральной основе.
Читать далее...
Для облегчения ухода за ротовой полостью компания Тяньши создала лечебно-профилактическую линейку стоматологических препаратов Orecare. Освежающий спрей для полости рта Orecare является одним из наиболее эффективных профилактических средств. Благодаря своему уникальному составу он и надолго освежает дыхание. Кроме того, спрей обладает заживляющим и успокаивающим свойствами, способствует увлажнению слизистой оболочки полости рта.
Читать далее...
- Классификация средств от педикулеза с общей характеристикой
- Список
- Какие средства можно использовать для выведения вшей и гнид у ребенка
- Какие средства от педикулеза подходят для детей, как вычесывать вшей и гнид у ребенка (рекомендации педиатра) - видео
- Средства от педикулеза для беременных
- Эффективные средства
- Современные средства
- Недорогие средства
- Как может произойти заражение вшами? Средства от педикулеза (перметрин) - видео
- Общие правила применения средств от педикулеза
- Народные средства
- Народные средства от педикулеза для детей
- Лучшее средство
- Средства для профилактики педикулеза у детей и взрослых
- Отзывы
- Средства от вшей – цена в России и Украине
Классификация средств от педикулеза с общей характеристикой
Противопедикулезное действие лекарственных препаратов заключается в их способности губительно воздействовать на головных, лобковых и платяных вшей, гнид и личинок, уничтожая паразитов, находящихся на различных стадиях развития. Соответственно, средства от педикулеза применяются для уничтожения вшей на волосистой части головы, лобке, одежде и постельных принадлежностях. Кроме того, существует отдельная группа противопедикулезных препаратов, предназначенных для дезинсекции помещений и мебели, находящихся в очагах педикулеза.Губительное действие различных противопедикулезных средств обусловлено разными механизмами, такими, как поражение двигательного нерва паразита, закупоривание дыхательных отверстий и т. д.
Противопедикулезные средства классифицируются на основании того, какое именно активное вещество входит в их состав. В настоящее время на фармацевтическом рынке имеются средства от педикулеза, содержащие следующие активные компоненты:
- Бензилбензоат;
- Борная мазь;
- Диметикон двухфазный (масло клеарол);
- Малатион;
- Настойка чемерицы;
- Перметрин;
- Фенотрин;
- Эфирные масла лаванды и иланг-иланг.
Кроме того, имеются комбинированные противопедикулезные средства, содержащие в качестве активных компонентов следующие вещества:
- Перметрин + малатион + пиперонила бутоксид;
- Пиретрин + пиперонила бутоксид;
- Пиретрин + уксусная кислота.
Средства от педикулеза выпускаются в различных формах для наружного применения, таких, как мазь, лосьон, эмульсия, спрей, шампунь или мыло. Многие противопедикулезные средства выпускаются и продаются в форме наборов, в которые входит, например, лосьон для уничтожения вшей, гребень для вычесывания гнид и шампунь для мытья волос после обработки. Комбинация наборов может отличаться в зависимости от производителя, однако называются они по основному средству, обеспечивающему уничтожение вшей, поскольку все остальные компоненты являются дополнительными. Например, в состав набора Паранит входит спрей для уничтожения вшей и шампунь для мытья головы после обработки.
Список средств от педикулеза
 Средства от педикулеза с бензилбензоатом следующие:
Средства от педикулеза с бензилбензоатом следующие:- Бензилбензоат;
- Бензилбензоата мазь 10% или 20%.
- Нюда (спрей);
- Паранит (шампунь, спрей и лосьон).
Средства от педикулеза с малатионом следующие:
- Пара Плюс (аэрозоль);
- Педилин (шампунь и эмульсия).
Средства от педикулеза с перметрином следующие:
- Веда (шампунь);
- Медифокс (гель, раствор);
- Никс (крем);
- Ниттифор (раствор);
- НОК (шампунь);
- Пара Плюс (аэрозоль).
- Анти-Бит (лосьон);
- БИН (лосьон);
- Дез-Ф (мыло);
- Итакс (лосьон);
- Сифакс (лосьон);
- Сумитрин (шампунь);
- Паразидоз (лосьон);
- Фенолон (лосьон).
- Лавинал (содержит масла иланг-иланг и лаванды). К сожалению, данный препарат в настоящее время имеется только на фармацевтическом рынке в Украине и Беларуси;
- Педикулен-ультра (анисовое масло и каприновая кислота).
- Бубил (Пиретрин + уксусная кислота);
- Пара плюс (перметрин + малатион + пиперонила бутоксид);
- Спрей Пакс (пиретрин + пиперонила бутоксид).
Средства от педикулеза для детей. Какие средства можно использовать для выведения вшей и гнид у ребенка
 Наиболее безопасными и одновременно эффективными средствами от педикулеза являются Нюда, Паранит (содержат масло клеарол), Педикулен-ультра (анисовое масло и каприновая кислота) и Лавинал (содержит масло иланг-иланг и лаванды), которые, соответственно, можно безбоязненно применять для лечения детей различного возраста. Именно эти препараты являются средствами выбора для лечения педикулеза у детей. Наиболее мягким воздействием среди указанных средств обладает Лавинал.
Наиболее безопасными и одновременно эффективными средствами от педикулеза являются Нюда, Паранит (содержат масло клеарол), Педикулен-ультра (анисовое масло и каприновая кислота) и Лавинал (содержит масло иланг-иланг и лаванды), которые, соответственно, можно безбоязненно применять для лечения детей различного возраста. Именно эти препараты являются средствами выбора для лечения педикулеза у детей. Наиболее мягким воздействием среди указанных средств обладает Лавинал.Средства с перметрином и комбинированные препараты обладают сильной аллергизирующей способностью, и поэтому могут не подходить для использования у детей младшего возраста (младше 3 лет). Однако если ребенок не склонен к аллергическим реакциям и спокойно переносит воздействие раздражающих веществ на кожу, то для лечения педикулеза вполне можно использовать средства с перметрином. Рекомендуется применять противопедикулезные препараты с перметрином для детей старше 3 лет, хотя официально разрешено их использовать с 1 года.
Средства с фенотрином противопоказаны к применению у детей младше 5 лет.
Средства с бензилбензоатом и Чемеричная вода сильно раздражают кожу, поэтому не рекомендуется применять их для лечения педикулеза у детей.
Препараты с малатионом официально разрешены к применению для детей с 2 лет, однако опытные педиатры рекомендуют заменять их более безопасными и менее агрессивными (например, Нюда), поскольку они обладают высокой токсичностью.
Какие средства от педикулеза подходят для детей, как вычесывать вшей и гнид у ребенка (рекомендации педиатра) - видео
Средства от педикулеза для беременных
Читать далее...
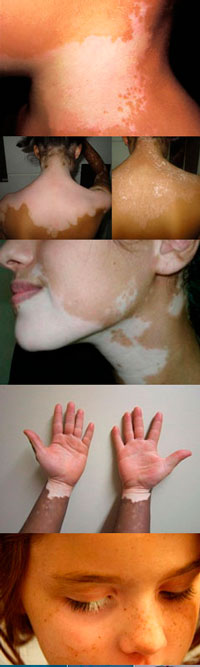
- Анатомия кожи
- Причины витилиго
- Симптомы витилиго
- Диагностика витилиго
- Лечение витилиго
- Питание при витилиго (диета)
- Витилиго у детей
- Забирают ли с витилиго в армию?
- Последствия витилиго
- Профилактика витилиго
Читать далее...

- Процесс образования газов в кишечнике
- Причины повышенного газообразования в кишечнике
- Продукты, вызывающие газообразование
- Симптомы повышенного газообразования в кишечнике
- Лечение повышенного газообразования в кишечнике
- Лекарственные препараты, устраняющие повышенное газообразование или «ветрогонные» лекарства.
- Питание при повышенном газообразовании
- Лечение повышенного газообразования в домашних условиях
- Каковы особенности газообразования у детей до 1 года?
- Почему грудных детей беспокоит повышенное газообразование и кишечные колики?
- Как проявляется кишечная колика у младенцев?
- Как уменьшить газообразование у ребенка до года?
- Газообразование у женщин
- Повышенное газообразование на поздних сроках беременности
- Метеоризм после родов
- Почему повышается газообразование после овуляции?
Газообразование в кишечнике – это нормальный процесс, который сопровождает абсолютно каждого, независимо от возраста и статуса.
К сожалению, с таким несерьезным отношением к этому процессу, многие закрывают глаза на повышенное газообразование, которое может быть первым симптомом заболеваний пищеварительной системы. Все же надо прислушиваться к своему организму, просто так в нем ничего не происходит. Нужно следить за тем, есть ли газы, много ли их, какими симптомами повышенное газообразование сопровождается и даже за тем, какого они запаха, как бы это не казалось потешным. Читать далее...

- Что такое болезнь Крона?
- Причины возникновения болезни Крона
- Симптомы и признаки болезни Крона
- Диагностика болезни Крона
- Дифференциальная диагностика болезни Крона и язвенного колита
- Лечение болезни Крона
- Осложнения и последствия болезни Крона
- Болезнь Крона и беременность
- Профилактика болезни Крона
- Прогноз при болезни Крона
Читать далее...
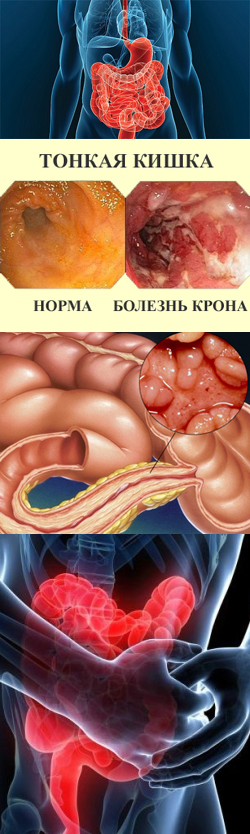
- Что такое болезнь Крона?
- Причины возникновения болезни Крона
- Симптомы и признаки болезни Крона
- Диагностика болезни Крона
- Общий анализ крови при болезни Крона
- Биохимический анализ крови
- Лабораторные исследования при болезни Крона
- Анализ кала на скрытую кровь
- Копрограмма при болезни Крона
- Рентген при болезни Крона
- МРТ при болезни Крона
- Эндоскопия при болезни Крона
- Биопсия и гистология при болезни Крона
- Индекс активности болезни Крона
- Дифференциальная диагностика болезни Крона и язвенного колита
- Лечение болезни Крона
- Осложнения и последствия болезни Крона
- Болезнь Крона и беременность
- Профилактика болезни Крона
- Прогноз при болезни Крона
- Разновидности, названия, состав и формы выпуска
- Терапевтическое действие
- Показания к применению
- Инструкция по применению
- Клацид суспензия (Клацид 125, Клацид для детей)
- Клацид таблетки (Клацид 250, Клацид 500)
- Клацид раствор для инфузий
- Клацид СР
- Применение при беременности и грудном вскармливании
- Особые указания
- Влияние на способность управлять механизмами
- Передозировка
- Взаимодействие с другими лекарственными средствами
- Клацид для детей
- Побочные эффекты
- Противопоказания к применению
- Аналоги
- Отзывы
- Цена
Отличительной особенностью Клацида является его активность в отношении широкого спектра микробов, в том числе нетипичных патогенных бактерий, вызывающих инфекционно-воспалительные заболевания дыхательных путей. Кроме того, антибиотик обладает высокой эффективностью при лечении острого среднего отита, острого бронхита, пневмонии, фарингита или тонзиллита у детей.
Разновидности, названия, состав и формы выпуска
В настоящее время антибиотик Клацид выпускается в двух разновидностях:- Клацид;
- Клацид СР.
Разновидность Клацид СР отличается от Клацида тем, что представляет собой таблетки пролонгированного (длительного) действия. Каких-либо иных различий между Клацидом и Клацидом СР не существует, поэтому, как правило, обе разновидности лекарственного препарата объединяют под одним и тем же названием "Клацид". Мы также будем пользоваться названием "Клацид" для обозначения обоих разновидностей препарата, уточняя, о какой именно идет речь только в случае необходимости.
Клацид СР выпускается в единственной лекарственной форме – это таблетки пролонгированного (длительного) действия, а Клацид – в трех лекарственных формах, таких, как:
- Лиофилизат для приготовления раствора для инфузий;
- Порошок для приготовления суспензии для приема внутрь;
- Таблетки.
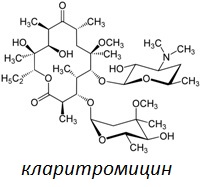 В качестве активного вещества все лекарственные формы обеих разновидностей содержат кларитромицин в различных дозировках. Так, таблетки Клацид СР содержат по 500 мг активного вещества. Лиофилизат для приготовления раствора для инфузий содержит по 500 мг кларитромицина на флакон. Таблетки обычной продолжительности действия Клацид выпускаются в двух дозировках – по 250 мг и по 500 мг кларитромицина. Порошок для приготовления суспензии также выпускается в двух дозировках – это 125 мг/5 мл и 250 мг/5 мл. Это означает, что готовая суспензия может иметь концентрацию активного вещества 125 мг на 5 мл или 250 мг на 5 мл.
В качестве активного вещества все лекарственные формы обеих разновидностей содержат кларитромицин в различных дозировках. Так, таблетки Клацид СР содержат по 500 мг активного вещества. Лиофилизат для приготовления раствора для инфузий содержит по 500 мг кларитромицина на флакон. Таблетки обычной продолжительности действия Клацид выпускаются в двух дозировках – по 250 мг и по 500 мг кларитромицина. Порошок для приготовления суспензии также выпускается в двух дозировках – это 125 мг/5 мл и 250 мг/5 мл. Это означает, что готовая суспензия может иметь концентрацию активного вещества 125 мг на 5 мл или 250 мг на 5 мл.В обиходе различные лекарственные формы, разновидности и дозировки Клацида называют короткими и емкими наименованиями, отражающими их основные характеристиками. Так, таблетки часто называют Клацид 250 или Клацид 500, где цифра рядом с названием отражает дозировку препарата. Суспензию с учетом того же принципа называют Клацид 125 или Клацид 250 и т.д.
Таблетки обоих дозировок Клацид и пролонгированного действия Клацид СР имеют одинаковую двояковыпуклую, овальную форму и покрыты оболочкой, окрашенной в желтый цвет. Таблетки выпускаются в упаковках по 7, 10, 14, 21 и 42 штуки.
Порошок для приготовления суспензии для приема внутрь представляет собой мелкие гранулы, окрашенные в белый или практически белый цвет и имеющие фруктовый запах. Порошок выпускается во флаконах по 42,3 г в комплекте с дозировочной ложечкой и шприцем. При растворении порошка в воде образуется непрозрачная суспензия, окрашенная в белый цвет и имеющая фруктовый аромат.
Лиофилизат для приготовления раствора для инфузий выпускается в герметически укупоренных флаконах и представляет собой порошок белого цвета с легким ароматом.
Терапевтическое действие Клацида
 Клацид является антибиотиком и, соответственно, оказывает губительное действие на различные патогенные микроорганизмы, вызывающие инфекционно-воспалительные заболевания. Это означает, что при приеме Клацида микробы погибают, что приводит к излечению инфекционно-воспалительного заболевания.
Клацид является антибиотиком и, соответственно, оказывает губительное действие на различные патогенные микроорганизмы, вызывающие инфекционно-воспалительные заболевания. Это означает, что при приеме Клацида микробы погибают, что приводит к излечению инфекционно-воспалительного заболевания.Клацид имеет широкий спектр действия и губителен в отношении следующих видов микроорганизмов:
- Chlamydia pneumoniae (TWAR);
- Chlamydia trachomatis;
- Enterobacteriaceae и Рseudomonas;
- Haemophilus influenzae;
- Haemophilus parainftuenzae;
- Helicobacter (Campilobacter) pylori;
- Legionella pneumophila;
- Listeria monocytogenes;
- Moraxella catarrhalis;
- Mycobacterium leprae;
- Mycobacterium kansasii;
- Mycobacterium chelonae;
- Mycobacterium fortuitum;
- Mycobacterium avium complex (MAC) — комплекс, включающий: Mycobacterium avium, Mycobacterium intracellulare;
- Mycoplasma pneumoniae;
- Neisseria gonorrheae;
- Staphylococcus aureus;
- Streptococcus pneumoniae;
- Streptococcus pyogenes.
Клацид будет эффективен для лечения инфекционно-воспалительных заболеваний различных органов, только если они вызваны какими-либо вышеперечисленными микроорганизмами, чувствительными к его действию. А поскольку чувствительные к действию Клацида микробы обычно вызывают заболевания определенных органов и систем, к которым имеют сродство, то препарат, как правило, применяют для лечения инфекций ряда органов.
В отношении следующих микроорганизмов губительное действие Клацида показано только в ходе лабораторных испытаний, но не подтверждено клинической практикой:
- Bacteroides melaninogenicus;
- Bordetella pertussis;
- Borrelia burgdorferi;
- Campylobacter jejuni;
- Clostridium perfringens;
- Pasteurella multocida;
- Peptococcus niger;
- Propionibacterium acnes;
- Streptococcus agalactiae;
- Streptococci (группы C,F,G);
- Treponema pallidum;
- Viridans group streptococci.
Если инфекционное заболевание вызвано какими-либо вышеперечисленными микробами, чувствительность которых к Клациду показана только в лабораторных условиях, то лучше отказаться от применения данного антибиотика и заменить его другим.
Показания к применению
 Обе разновидности и все лекарственные формы Клацида имеют одинаковые следующие показания к применению:
Обе разновидности и все лекарственные формы Клацида имеют одинаковые следующие показания к применению:- Инфекции нижних участков дыхательной системы (бронхиты, пневмония, бронхиолиты и т.д.);
- Инфекции верхних отделов дыхательной системы (фарингиты, тонзиллиты, синуситы, отит и др.);
- Инфекции кожного покрова и мягких тканей (фолликулит, рожа, инфекционный целлюлит, фурункулезы, импетиго, раневая инфекция и т.д.);
- Инфекции, вызванные микобактериями;
- Профилактика инфекции, вызываемой комплексом Mycobacterium avium (MAC), у ВИЧ-инфицированных;
- Эрадикация Н.pylori с целью излечения гастритов и язвенной болезни желудка или двенадцатиперстной кишки;
- Лечение и уменьшение частоты рецидивов язвы двенадцатиперстной кишки;
- Инфекции зубов и полости рта (гранулема зуба, стоматит и др.);
- Инфекции, вызванные Chlamydia trachomatis, Ureaplasma urealyticum (уретрит, кольпит и др.).
- Разновидности, названия, состав и форма выпуска
- Рецепт
- От чего помогает Каптоприл (терапевтическое действие)
- Показания к применению
- Инструкция по применению
- Побочные эффекты
- Противопоказания к применению
- Аналоги
- Отзывы
- Каптоприл или Эналаприл?
- Капотен или Каптоприл?
- Цена
Разновидности, названия, состав и форма выпуска
В настоящее время Каптоприл выпускается в нескольких следующих разновидностях:- Каптоприл;
- Каптоприл-Веро;
- Каптоприл Гексал;
- Каптоприл Сандоз;
- Каптоприл-АКОС;
- Каптоприл-Акри;
- Каптоприл-Рос;
- Каптоприл-Сар;
- Каптоприл-СТИ;
- Каптоприл-УБФ;
- Каптоприл-Ферейн;
- Каптоприл-ФПО;
- Каптоприл Штада;
- Каптоприл-Эгис.
Данные разновидности препарата фактически отличаются друг от друга только наличием дополнительного слова в названии, которое отражает аббревиатуру или общеизвестное наименование производителя той или иной разновидности лекарства. В остальном же разновидности Каптоприла практически ничем не отличаются друг от друга, поскольку выпускаются в одинаковой лекарственной форме, содержат одно и то же активное вещество и т. д. Более того, зачастую даже активное вещество в разновидностях Каптоприла идентичное, поскольку его закупают у крупных производителей Китая или Индии.
Различия в названиях разновидностей Каптоприла обусловлены необходимостью для каждого фармацевтического предприятия регистрировать выпускаемый ими препарат под оригинальным наименованием, отличающимся от других. А поскольку в прошлом, в советский период, данные фармзаводы выпускали один и тот же Каптоприл по совершенно одинаковой технологии, то они просто добавляют к известному названию еще одно слово, являющееся аббревиатурой наименования предприятия и, таким образом, получается уникальное название, с юридической точки зрения отличающееся от всех других.
Таким образом, существенных различий между разновидностями препарата нет, и поэтому, как правило, их объединяют под одним общим наименованием "Каптоприл". Далее в тексте статьи мы также будем использовать одно название – Каптоприл – для обозначения всех его разновидностей.
 Все разновидности Каптоприла выпускаются в единственной лекарственной форме – это таблетки для приема внутрь. В качестве активного вещества таблетки содержат вещество каптоприл, наименование которого, собственно, и дало название препарату.
Все разновидности Каптоприла выпускаются в единственной лекарственной форме – это таблетки для приема внутрь. В качестве активного вещества таблетки содержат вещество каптоприл, наименование которого, собственно, и дало название препарату.Разновидности Каптоприла выпускаются в различных дозировках, таких, как 6,25 мг, 12,5 мг, 25 мг, 50 мг и 100 мг на таблетку. Такой широкий разброс дозировок позволяет подобрать оптимальный для применения вариант.
В качестве вспомогательных компонентов разновидности Каптоприла могут содержать различные вещества, поскольку каждое предприятие может модифицировать их состав, стараясь достичь оптимальных показателей эффективности производства. Поэтому для уточнения состава вспомогательных компонентов каждой конкретной разновидности препарата необходимо внимательно изучить прилагаемый листок-вкладыш с инструкцией.
Рецепт
Рецепт на Каптоприл на латинском языке выписывается следующим образом:Rp: Tab. Cаptoprili 25 mg № 50
D.S. Принимать по 1/2 – 2 таблетки по 3 раза в сутки.
В первой строке рецепта после аббревиатуры "Rp" указывается лекарственная форма (в данном случае Tab. – таблетки), название препарата (в данном случае – Cаptoprili) и его дозировка (25 мг). После значка "№" указывается количество таблеток, которое фармацевт должен отпустить предъявителю рецепта. Во второй строке рецепта после аббревиатуры "D.S." приводится информация для пациента, содержащая указания, как принимать препарат.
От чего помогает Каптоприл (терапевтическое действие)
 Каптоприл снижает артериальное давление и уменьшает нагрузку на сердце. Соответственно, препарат применяется в терапии артериальной гипертензии, заболеваний сердца (сердечная недостаточность, состояние после инфаркта миокарда, миокардиодистрофия), а также диабетической нефропатии.
Каптоприл снижает артериальное давление и уменьшает нагрузку на сердце. Соответственно, препарат применяется в терапии артериальной гипертензии, заболеваний сердца (сердечная недостаточность, состояние после инфаркта миокарда, миокардиодистрофия), а также диабетической нефропатии.Эффект Каптоприла заключается в подавлении активности фермента, который обеспечивает превращение ангиотензина I в ангиотензин II, поэтому препарат относят к группе ингибиторов АПФ (ангиотензин-превращающего фермента). Вследствие действия препарата в организме не образуется ангиотензин II – вещество, которое обладает мощным сосудосуживающим эффектом и, соответственно, повышает артериальное давление. Когда ангиотензин II не образуется, кровеносные сосуды остаются расширенными и, соответственно, артериальное давление нормальным, а не повышенным. Благодаря эффекту Каптоприла при его регулярном приеме артериальное давление снижается и держится в допустимых и приемлемых пределах. Максимальное снижение давления происходит через 1 – 1,5 часа после приема Каптоприла. Но для достижения стойкого снижения давления препарат нужно принимать не менее нескольких недель (4 – 6).
Также препарат уменьшает нагрузку на сердце, расширяя просвет сосудов, вследствие чего сердечной мышце нужно меньшее усилие для выталкивания крови в аорту и легочную артерию. Таким образом, Каптоприл повышает переносимость физических и эмоциональных нагрузок у людей, страдающих сердечной недостаточностью или перенесших инфаркт миокарда. Важным свойством Каптоприла является отсутствие влияния на величину артериального давления при применении в терапии сердечной недостаточности.
Кроме того, Каптоприл усиливает почечный кровоток и кровоснабжение сердца, вследствие чего препарат применяют в комплексной терапии хронической сердечной недостаточности и диабетической нефропатии.
Каптоприл хорошо подходит для включения в состав различных комбинаций с другими антигипертензивными препаратами. Кроме того, Каптоприл не задерживает жидкость в организме, что выгодно отличает его от других гипотензивных средств, обладающих подобным свойством. Именно поэтому на фоне приема Каптоприла не нужно дополнительно использовать мочегонные средства, чтобы устранить вызванные антигипертензивным препаратом отеки.
Показания к применению
Каптоприл показан к применению для лечения следующих заболеваний:- Артериальная гипертензия (в качестве монотерапии или в составе комбинированной терапии. Препарат наиболее эффективен в сочетании с тиазидными мочегонными средствами, такими, как Гидрохлортиазид и др.);
- Застойная сердечная недостаточность;
- Кардиомиопатия;
- Нарушение функции левого желудочка у людей, перенесших инфаркт миокарда (применяется только при условии стабильного состояния пациента);
- Диабетическая нефропатия, развившаяся при сахарном диабете I типа (применяется при альбуминурии более 30 мг/сут);
- Аутоиммунные нефропатии (стремительно прогрессирующие формы склеродермии и системной красной волчанки).
Для людей, страдающих одновременно гипертонической болезнью и бронхиальной астмой, Каптоприл является препаратом выбора.
Каптоприл – инструкция по применению
Общие положения и дозировки
 Каптоприл следует принимать за один час до еды, проглатывая таблетку целиком, не раскусывая, не разжевывая и не измельчая иными способами, а запивая достаточным количеством воды (не менее половины стакана).
Каптоприл следует принимать за один час до еды, проглатывая таблетку целиком, не раскусывая, не разжевывая и не измельчая иными способами, а запивая достаточным количеством воды (не менее половины стакана).Дозировка Каптоприла подбирается индивидуально, начиная с минимальной, и постепенно доводя до эффективной. После приема первой дозы 6,25 мг или 12,5 мг следует измерять артериальное давление через каждые полчаса в течение трех часов с целью определить реакцию и выраженность действия препарата у конкретного человека. В дальнейшем при повышении дозы давление также следует измерять регулярно через час после приема таблетки.
Необходимо помнить, что максимально допустимая суточная дозировка Каптоприла составляет 300 мг. Прием препарата в количестве более 300 мг в сутки не приводит к более сильному снижению артериального давления, но провоцирует резкое усилению выраженности побочных эффектов. Поэтому прием Каптоприла в дозировке более 300 мг в сутки нецелесообразен и неэффективен.
Каптоприл от давления (при артериальной гипертензии) начинают принимать по 25 мг по одному разу в сутки или по 12,5 мг по 2 раза в день. Если через 2 недели артериальное давление не снизится до приемлемых значений, то дозировку увеличивают и принимают по 25 – 50 мг по 2 раза в сутки. Если при приеме Каптоприла в данной увеличенной дозировке давление не снижается до приемлемых значений, то следует дополнительно добавить Гидрохлортиазид по 25 мг в сутки или бета-адреноблокаторы.
При средней или легкой гипертензии достаточная дозировка Каптоприла обычно составляет 25 мг по 2 раза в сутки. При тяжелой форме гипертонической болезни дозировку Каптоприла доводят до 50 – 100 мг по 2 раза в сутки, увеличивая ее каждые две недели в два раза. То есть в первые две недели человек принимает по 12,5 мг по 2 раза в сутки, затем в течение следующих двух недель – по 25 мг по 2 раза в сутки и т. д. Читать далее...

- Пути инфицирования вирусом Эпштейна-Барр
- Что происходит после заражения вирусом Эпштейна-Барр?
- Какие заболевания вызывает вирус Эпштейна-Барр? Чем опасен вирус Эпштейна-Барр?
- Симптоматика заболеваний, вызванных вирусом Эпштейна-Барр
- Диагностика вируса Эпштейн-Барр. Какие анализы может назначить врач.
- Общий анализ крови и другие виды лабораторной диагностики вируса Эпштейна-Барр
- Лечение вируса Эпштейна-Барр
- Медикаментозное лечение вируса Эпштейна-Барр
- Лечение вируса Эпштейна-Барр народными средствами
- К какому врачу обращаться при вирусе Эпштейна-Барр?
- Часто задаваемые вопросы
Таким образом, вся запись "Эпштейн-Барр вирус igg" означает, что речь идет о наличии в организме человека антител типа IgG к вирусу. В настоящее время в организме человека могут вырабатываться несколько типов антител IgG к различным частям вируса Эпштейна-Барр, таких как:
- IgG к капсидному антигену (VCA) – анти- IgG-VCA;
- IgG к ранним антигенам (ЕА) – анти-IgG-ЕА;
- IgG к нуклеарным антигенам (EBNA) – анти-IgG-NA.

- Состав и формы выпуска
- Терапевтическое действие
- Показания к применению
- Инструкция по применению
- Побочные эффекты
- Противопоказания к применению
- Аналоги
- Отзывы
- Капотен или Каптоприл?
- Коринфар или Капотен?
- Лучше, чем Капотен
- Цена препарата
Состав и формы выпуска
 В настоящее время Капотен выпускается в единственной лекарственной форме – это таблетки для приема внутрь. Таблетки имеют квадратную двояковыпуклую форму с закругленными краями, окрашены в белый или белый с кремовым оттенком цвет, на одной стороне которых имеется насечка в виде креста, а на другой надпись "SQUIBB" и цифры "452". Таблетки обладают характерным запахом и выпускаются в упаковках по 28, 40 и 56 штук.
В настоящее время Капотен выпускается в единственной лекарственной форме – это таблетки для приема внутрь. Таблетки имеют квадратную двояковыпуклую форму с закругленными краями, окрашены в белый или белый с кремовым оттенком цвет, на одной стороне которых имеется насечка в виде креста, а на другой надпись "SQUIBB" и цифры "452". Таблетки обладают характерным запахом и выпускаются в упаковках по 28, 40 и 56 штук.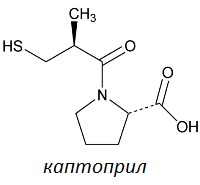 В качестве активного вещества таблетки Капотен содержат каптоприл в двух дозировках – 25 мг и 50 мг. В качестве вспомогательных компонентов в таблетки Капотен входят следующие вещества:
В качестве активного вещества таблетки Капотен содержат каптоприл в двух дозировках – 25 мг и 50 мг. В качестве вспомогательных компонентов в таблетки Капотен входят следующие вещества:- Кукурузный крахмал;
- Лактоза;
- Микрокристаллическая целлюлоза;
- Стеариновая кислота.
Терапевтическое действие
 Капотен снижает артериальное давление и уменьшает нагрузку на сердце, вследствие чего применяется в терапии гипертонической болезни и хронической сердечной недостаточности. Действие Капотена обусловлено его способностью блокировать работу ангиотензин-превращающего фермента (АПФ), который обеспечивает переход ангиотензина I в ангиотензин II. Дело в том, что ангиотензин II является биологически активным веществом, оказывающим мощное сосудосуживающее действие, что, соответственно, повышает артериальное давление. Когда ангиотензин II не образуется, кровеносные сосуды остаются расширенными, и артериальное давление снижается, а также облегчается работа сердца, которому нужно прикладывать меньшее усилие для выталкивания крови в сосуды. Соответственно, Капотен, блокируя образование ангиотензина II, приводит к расширению кровеносных сосудов и снижению артериального давления.
Капотен снижает артериальное давление и уменьшает нагрузку на сердце, вследствие чего применяется в терапии гипертонической болезни и хронической сердечной недостаточности. Действие Капотена обусловлено его способностью блокировать работу ангиотензин-превращающего фермента (АПФ), который обеспечивает переход ангиотензина I в ангиотензин II. Дело в том, что ангиотензин II является биологически активным веществом, оказывающим мощное сосудосуживающее действие, что, соответственно, повышает артериальное давление. Когда ангиотензин II не образуется, кровеносные сосуды остаются расширенными, и артериальное давление снижается, а также облегчается работа сердца, которому нужно прикладывать меньшее усилие для выталкивания крови в сосуды. Соответственно, Капотен, блокируя образование ангиотензина II, приводит к расширению кровеносных сосудов и снижению артериального давления.При регулярном приеме Капотена артериальное давление хорошо удерживается в рамках приемлемых значений. Для достижения стойкого снижения давления препарат нужно принимать не менее 4 – 6 недель.
Кроме того, из-за расширения кровеносных сосудов уменьшается общее периферическое сопротивление, благодаря чему снижается нагрузка на сердце, которому легче выталкивать кровь в аорту и легочную артерию. Благодаря уменьшению нагрузки на сердце Капотен повышает переносимость физических и иных нагрузок у человека, страдающего сердечной недостаточностью.
Капотен улучшает почечный кровоток и поэтому может применяться для терапии диабетической нефропатии. Кроме того, препарат не вызывает отеков, что выгодно отличает его от других антигипертензивных средств. Вследствие этого Капотен не нужно комбинировать с мочегонными средствами.
Показания к применению
Таблетки показаны к применению при наличии у человека следующих заболеваний:- Артериальная гипертензия, в том числе почечного происхождения;
- Хроническая сердечная недостаточность (Капотен применяют в составе комбинированной терапии);
- Нарушение работы левого желудочка после перенесенного инфаркта при условии, что состояние человека стабильно;
- Диабетическая нефропатия, развившаяся при сахарном диабете I типа (применяется при альбуминурии более 30 мг/сут).
Инструкция по применению
Как принимать Капотен?
Капотен необходимо принимать внутрь, проглатывая таблетку или ее часть целиком, не раскусывая, не разжевывая и не измельчая иными способами, а запивая негазированной водой (достаточно половины стакана).Дозировка Капотена подбирается индивидуально, причем прием начинают с минимальных доз 6,25 или 12,5 мг, которые повышают каждые 2 недели в два раза вплоть до достижения максимально допустимых значений – 300 мг в сутки. Принимать препарат в дозировке более 300 мг в сутки нецелесообразно, поскольку его эффективность не повышается, а выраженность побочного действия, напротив, увеличивается. Максимально допустимой суточной дозировкой, которая не вызывает отравления, является примерно 600 мг Капотена.
Дозировка Капотена при различных заболеваниях
При любых заболеваниях Капотен начинают принимать с минимальных дозировок, постепенно доводя их до необходимых поддерживающих. Именно поддерживающая дозировка может быть различной при разных заболеваниях.При артериальной гипертензии Капотен необходимо начинать принимать по 12,5 мг (1/2 таблетки) по 2 раза в сутки. Через каждые две недели при необходимости дозировку увеличивают в два раза, доводя до оптимальной, при приеме которой давление удерживается в приемлемых пределах. Как правило, при легкой и средней степенях тяжести артериальной гипертензии эффективная поддерживающая доза Капотена составляет 25 мг по 2 раза в сутки. При тяжелой гипертензии поддерживающая дозировка препарата составляет 50 мг по 2 – 3 раза в сутки.
При хронической сердечной недостаточности Капотен рекомендуется применять только в том случае, если мочегонные средства не обеспечивают достаточного и необходимого терапевтического эффекта. В таких случаях препарат начинают принимать по 6,25 мг (1/4 таблетки) по 3 раза в сутки, увеличивая дозировку в два раза через каждые две недели вплоть до достижения оптимальной дозы, которая обеспечивает необходимый эффект. Обычно поддерживающая дозировка Капотена при хронической сердечной недостаточности составляет 25 мг по 2 – 3 раза в день. Максимально допустимая суточная дозировка составляет 150 мг в день.
При нарушении работы левого желудочка после инфаркта миокарда Капотен можно начинать принимать через три дня после сердечного приступа. В этом случае начинают прием препарата по 6,25 мг по одному разу в сутки, через неделю увеличивают дозировку до 6,25 мг по 2 раза в день. Еще через неделю дозировку увеличивают до 6,25 мг по 3 раза в сутки. Затем производят увеличение дозировки в два раза и начинают принимать по 12,5 мг по 3 раза в сутки. Если данная дозировка позволяет достичь необходимого эффекта, то именно ее считают поддерживающей и принимают препарат в течение длительного промежутка времени. Если же дозировка 12,5 мг по 3 раза в день недостаточно эффективна, то ее можно увеличить в два раза и принимать, соответственно, по 25 мг по 3 раза в день. В принципе, максимально допустимая дозировка при нарушениях работы левого желудочка составляет 150 мг в сутки.
При диабетической нефропатии Капотен рекомендуется принимать по 25 мг по 3 раза в сутки или по 50 мг по 2 раза в день. Данную поддерживающую дозировку набирают постепенно, начиная принимать препарат по 12,5 мг по 3 раза в сутки. Через две недели дозировку увеличивают в два раза и, тем самым, доводят до поддерживающей – по 25 мг по 3 раза в день. Если эта дозировка неэффективна, то через 2 недели ее увеличивают и принимают по 50 мг по 2 раза в сутки.
Если нефропатия сопровождается микроальбуминурией (количество альбумина в моче 30 – 300 мг в сутки), то поддерживающую дозировку обязательно доводят до 50 мг по 2 раза в сутки. При протеинурии (белок в моче) более 500 мг в сутки оптимальная поддерживающая дозировка составляет 25 мг по 3 раза в сутки.
 При заболеваниях почек с клиренсом креатинина 30 – 80 мл/мин поддерживающая дозировка Капотена при любом заболевании составляет 75 – 100 мг в сутки. А при тяжелых нарушениях работы почек с клиренсом креатинина менее 30 мл/мин препарат начинают принимать по 12,5 мг по 2 раза в сутки. Затем дозировку медленно повышают и доводят ее максимум до 50 – 75 мг в сутки.
При заболеваниях почек с клиренсом креатинина 30 – 80 мл/мин поддерживающая дозировка Капотена при любом заболевании составляет 75 – 100 мг в сутки. А при тяжелых нарушениях работы почек с клиренсом креатинина менее 30 мл/мин препарат начинают принимать по 12,5 мг по 2 раза в сутки. Затем дозировку медленно повышают и доводят ее максимум до 50 – 75 мг в сутки.Для людей пожилого возраста (старше 65 лет) дозировку Капотена нужно подбирать индивидуально, всегда начиная с 6,25 мг по 2 раза в день. Необходимо стремиться не увеличивать дозировку у пожилых людей, а, напротив, удерживать ее на минимальном уровне – по 6,25 мг по 2 раза в сутки. Если же есть необходимость увеличения дозировки, то сначала следует добавить третий прием в сутки, то есть пить по 6,25 мг по 3 раза в день. Только после этого можно повышать разовую дозировку Капотена для достижения необходимого терапевтического эффекта.
Капотен под язык
Капотен под язык применяется для быстрого снижения артериального давления в экстренных случаях. При рассасывании таблетки под языком артериальное давление снижается через 10 – 15 минут, а эффект продолжается минимум 5 часов. Однако принимать Капотен таким образом постоянно не рекомендуется, поскольку действие препарата наступает слишком быстро, и давление снижается резко.Капотен при беременности и грудном вскармливании
Капотен при беременности и грудном вскармливании запрещен к применению, поскольку препарат может оказать негативное воздействие на рост и развитие плода. В экспериментальных исследованиях на животных было выявлено, что Капотен обладает эмбриотоксичностью и может провоцировать внутриутробную гибель плода, выкидыш и т.д. Поэтому в течение всего периода беременности женщина не должна принимать Капотен.Если женщина принимает Капотен в качестве рутинной терапии, то препарат следует отменить сразу же, как только станет известно о наступлении беременности. Если беременность планируется, то рекомендуется еще до попыток зачатия перейти на другой гипотензивный препарат, который можно принимать беременным женщинам (например, Нифедипин и др.).
Особые указания
Капотен необходимо использовать с осторожностью при наличии у человека следующих заболеваний: Читать далее...
- Разновидности, названия, состав и формы выпуска
- От чего помогает Индапамид?
- Показания к применению
- Инструкция по применению
- Побочные эффекты
- Противопоказания к применению
- Аналоги
- Отзывы
- Периндоприл + Индапамид
- Эналаприл + Индапамид
- Цена
Разновидности, названия, состав и формы выпуска
 В настоящее время различные фармацевтические фирмы выпускают следующие разновидности Индапамида:
В настоящее время различные фармацевтические фирмы выпускают следующие разновидности Индапамида:- Индапамид;
- Индапамид МВ;
- Индапамид МВ Штада;
- Индапамид Штада;
- Индапамид ретард;
- Индапамид ретард-OBL;
- Индапамид ретард-Тева;
- Индапамид Сандоз;
- Индапамид-OBL;
- Индапамид-Верте;
- Индапамид-Тева;
- Индапамид Польфарма.
Данные разновидности отличаются друг от друга практически только названиями, поскольку все они содержат одно и то же активное вещество в одинаковой дозировке, но выпускаются разными фармацевтическими фирмами.
Дело в том, что по международным нормам каждая фармацевтическая фирма должна выпускать препарат под каким-либо оригинальным названием. А поскольку в прошлом Индапамид выпускался в СССР под одним названием, то фармацевтические заводы, ставшие частными предприятиями, просто добавили к нему слово или аббревиатуру, означающую их современное наименование, получив таким образом некое уникальное, отличающееся от всех других название. Благодаря этому основное название осталось прежним и хорошо узнаваемым пациентами. Иностранные фармацевтические предприятия пошли по тому же пути, давая названия своим препаратам по принципу "Индапамид + аббревиатура наименования фирмы", чтобы оказаться узнаваемыми на рынке стран СНГ.
Таким образом, разновидности Индапамида можно условно считать одним и тем же препаратом, выпускающимся различными фармацевтическими фирмами. Безусловно, разновидности Индапамида могут отличаться друг от друга качеством, которое зависит от того, в какой лаборатории закупается активное вещество. Например, корпорации Тева и Сандоз закупают субстанцию активных веществ в итальянских лабораториях, а российские производители – в китайских. Поэтому качество препаратов Тева и Сандоз будет выше по сравнению с отечественными аналогами, для производства которых используется сырье более низкого качества.
Несмотря на указанные отличия, все разновидности Индапамида обладают одинаковыми свойствами, показаниями и правилами применения. Поэтому в дальнейшем тексте статьи мы их будем рассматривать совместно и использовать одно название – Индапамид – для обозначения всех разновидностей препарата.
Различные разновидности Индапамида в настоящее время выпускаются в трех лекарственных формах:
1. Капсулы для приема внутрь;
2. Таблетки;
3. Таблетки пролонгированного действия.
Таблетки пролонгированного действия обычно в названии имеют дополнительное слово "ретард" или аббревиатуру "МВ", которая позволяет сразу отличить их.
В качестве активного компонента в Индапамид входит одноименное вещество индапамид в различных дозировках. Таблетки пролонгированного действия содержат по 1,5 мг индапамида, а таблетки обычной длительности действия и капсулы – по 2,5 мг.
Состав вспомогательных компонентов даже одной и той же лекарственной формы может быть различным, поскольку каждый фармацевтический завод вправе использовать собственную технологию изготовления и рецептуру. Поэтому для уточнения вспомогательных компонентов каждого конкретного препарата необходимо изучить инструкцию, приведенную на прилагающемся листке-вкладыше.
От чего помогает Индапамид?
 Индапамид относится к классу тиазидных мочегонных препаратов и оказывает следующие фармакологические эффекты:
Индапамид относится к классу тиазидных мочегонных препаратов и оказывает следующие фармакологические эффекты:- Снижает артериальное давление (гипотензивное действие);
- Расширяет кровеносные сосуды (является вазодилататором);
- Уменьшает общее периферическое сопротивление сосудов;
- Уменьшает сопротивление в артериолах;
- Способствует уменьшению степени гипертрофии левого желудочка сердца;
- Оказывает умеренно мочегонное (диуретическое) действие.
Гипотензивное действие Индапамида развивается при приеме в дозировках (1,5 – 2,5 мг в сутки), которые не вызывают мочегонного эффекта. Поэтому препарат можно применять для снижения артериального давления в течение длительного промежутка времени. При приеме Индапамида в более высоких дозировках гипотензивный эффект не усиливается, но появляется выраженное мочегонное действие. Необходимо помнить, что снижение артериального давления достигается только через неделю после приема Индапамида, а стойкий эффект развивается через 3 месяца применения.
Индапамид не оказывает влияния на жировой и углеводный обмены, поэтому может применяться людьми, страдающими сахарным диабетом, повышенным уровнем холестерина и т.д.
Кроме того, Индапамид эффективно снижает давление у людей с одной почкой или находящихся на гемодиализе.
Высокая безопасность и хорошая переносимость Индапамида позволяют считать его препаратом выбора для лечения гипертонической болезни у людей, страдающих сахарным диабетом, хронической почечной недостаточностью или гиперлипидемией (повышенное содержание холестерина, триглицеридов, липопротеинов низкой плотности в крови).
Показания к применению
Все разновидности Индапамида показаны к применению для лечения следующих заболеваний:- Артериальная гипертензия;
- Устранение отечного синдрома при хронической сердечной недостаточности (данное показание зарегистрировано не во всех странах).
Инструкция по применению
Как принимать капсулы и таблетки Индапамид
 Таблетки обычной продолжительности действия и капсулы содержат по 2,5 мг активного вещества и характеризуются одинаковыми правилами приема.
Таблетки обычной продолжительности действия и капсулы содержат по 2,5 мг активного вещества и характеризуются одинаковыми правилами приема.Так, таблетки и капсулы необходимо принимать внутрь, проглатывая целиком, не раскусывая, не разжевывая и не измельчая иными способами, а запивая достаточным количеством негазированной воды (не менее половины стакана). Таблетки и капсулы можно принимать вне зависимости от приема пищи, то есть в любое удобное время.
Оптимально производить прием таблеток или капсул в утренние часы, примерно в одно и то же время каждый день, чтобы обеспечить постоянное поддержание определенной концентрации лекарства в крови.
При артериальной гипертензии Индапамид необходимо принимать по 2,5 мг (1 таблетка или капсула) по одному разу в сутки в течение минимум трех месяцев. В целом терапия длительная, и может продолжаться месяцами или годами. Однако необходимо помнить, что если через 4 – 8 недель приема Индапамида артериальное давление не нормализуется, то следует дополнительно начать принимать какой-либо другой антигипертензивный препарат, не являющийся мочегонным (например, бета-адреноблокаторы, ингибиторы АПФ и т.д.).
Повышать дозировку Индапамида более 2,5 мг в сутки не рекомендуется, поскольку это не приведет к выраженному усилению гипотензивного действия, но вызовет мочегонный эффект.
Максимально допустимой суточной дозировкой Индапамида в настоящее время считается 5 мг (2 таблетки или капсулы).
Индапамид можно применять как самостоятельно, так и в сочетании с другими антигипертензивными средствами (бета-адреноблокаторами, ингибиторами АПФ). При использовании препарата в составе комплексной терапии его дозировку, как правило, не снижают, оставляя равной 2,5 мг в сутки. При комбинировании Индапамида с бета-адреноблокаторами (например, Метопролол, Бисопролол, Атенолол, Тимолол и т.д.) оба препарата можно начинать принимать одновременно. Если же Индапамид необходимо комбинировать с ингибиторами АПФ (например, Каптоприл, Эналаприл, Периндоприл и т.д.), то в этом случае необходимо поступить следующим образом: за 3 – 4 дня до начала приема ингибитора АПФ отменяют Индапамид; затем, после набора поддерживающей дозировки ингибитора АПФ, прием Индапамида возобновляют и принимают уже оба препарата.
Для устранения отеков при хронической сердечной недостаточности Индапамид рекомендуется принимать по 5 – 7,5 мг (2 – 3 таблетки или капсулы) в сутки в течение 1 – 2 недель. Подобные курсы терапии проводят периодически, по мере необходимости.
Пожилые люди (старше 65 лет) принимают Индапамид в обычных дозировках. Для данной возрастной категории прием препарата разрешен, если функция почек нормальная или незначительно сниженная.
Таблетки пролонгированного действия (Индапамид ретард и МВ) – инструкция по применению
Читать далее...
- Что такое спаржа?
- Виды спаржи
- Состав и строение спаржи
- Лечебные свойства спаржи
- Противопоказания к употреблению спаржи
- Выращивание и заготовка спаржи
- Рецепты приготовления спаржи
- Каталог лекарственных растений
К самым распространенным видам спаржи относятся:
- соевая;
- зеленая;
- белая;
- фиолетовая;
- бобовая;
- морская.
Некоторые виды этого растения могут быть травами, а некоторые кустарниками. Кустарниковые виды спаржи называют asparagus. Их красивые и пышные стебли используют в основном для украшения садов, участков при доме, а также букетов цветов. Травянистые виды растения обладают прекрасными вкусовыми качествами, благодаря чему используются для приготовления различных блюд.
Спаржа – уникальное по своему витаминному составу растение. Большое количество витаминов, микроэлементов и макроэлементов наделяют ее лечебными свойствами. Читать далее...
- Краткая характеристика вещества, его свойства и способы применения
- Лекарственные препараты, содержащие гидроксид алюминия
- Терапевтическое действие
- Показания к применению
- Инструкция по применению
- Побочные эффекты
- Противопоказания к применению
- Аналоги гидроксида алюминия
- Отзывы о препарате
- Цена
Гидроксид алюминия – краткая характеристика вещества, его свойства и способы применения
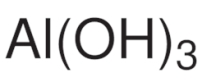 Гидроксид алюминия представляет собой химическое соединение, которое входит в перечень медицинских средств группы антацидов. Все антациды снижают кислотность желудочного сока, благодаря чему устраняют изжогу, чувство тяжести, дискомфорта и боли в животе после еды, а также применяются для комплексного лечения язвенной болезни желудка и двенадцатиперстной кишки, гастро-эзофагеального рефлюкса и т. д. Гидроксид алюминия, являясь антацидом, также снижает кислотность желудочного сока и, соответственно, может применяться для терапии вышеуказанных состояний и заболеваний.
Гидроксид алюминия представляет собой химическое соединение, которое входит в перечень медицинских средств группы антацидов. Все антациды снижают кислотность желудочного сока, благодаря чему устраняют изжогу, чувство тяжести, дискомфорта и боли в животе после еды, а также применяются для комплексного лечения язвенной болезни желудка и двенадцатиперстной кишки, гастро-эзофагеального рефлюкса и т. д. Гидроксид алюминия, являясь антацидом, также снижает кислотность желудочного сока и, соответственно, может применяться для терапии вышеуказанных состояний и заболеваний.В странах бывшего СССР к гидроксиду алюминия часто относят вещество, которое называется алгелдрат (моногидрат оксида алюминия), что не совсем правильно, поскольку химическая структура данных соединений различна. Так, гидроксид алюминия – это, по сути, щелочь, а алгелдрат – оксид, содержащий дополнительно молекулу воды. Поэтому, с позиции академической науки, да и с практической точки зрения объединять данные вещества в одно не следует, ведь они имеют различные химические и физические свойства. Более того, в анатомо-терапевто-химической классификации лекарственных веществ алгелдрат и алюминия гидроксид также разделены и имеют различные коды, вследствие чего объединять их не следует. Мы также не станем объединять алгелдрат и алюминия гидроксид в одно вещество, и рассмотрим свойства только первого соединения, чтобы не создавать путаницу.
В настоящее время в качестве самостоятельного антацидного средства гидроксид алюминия практически не применяется в медицинской практике, поскольку, во-первых, обладает рядом весьма неприятных побочных эффектов, а во-вторых, потому что появились современные, более эффективные средства с лучшей переносимостью. Как правило, алюминия гидроксид в медицинской практике применяется в сочетании с магния гидроксидом, поскольку последний улучшает переносимость соединения алюминия. В странах СНГ имеется всего несколько препаратов, содержащих алюминия гидроксид в качестве активного вещества – это Рокжель (Рокгель) и Алюминия гидроокись-Ривофарм. В США и Европе имеется более широкий спектр препаратов, содержащих алюминия гидроксид и применяющихся в медицинской практике по сей день.
Однако многие могут возразить, что алюминия гидроксид входит в состав многих современных антацидных препаратов в качестве одного из активных компонентов наравне с другими веществами, например, магния гидроксидом. Подобное мнение является не совсем правильным, поскольку в современных препаратах содержится не алюминия гидроксид, а алгелдрат, который просто часто считают тем же веществом, что и гидроксид алюминия. Но, как мы уже говорили, алгелдрат и алюминия гидроксид – это разные химические соединения, которые не следует объединять в одно целое.
Алюминия гидроксид, несмотря на недостатки, входит в перечень лекарственных веществ и пусть не часто, но используется в практической медицине. Поэтому мы рассмотрим его свойства и правила применения.
Итак, гидроксид алюминия представляет собой рыхлый порошок, практически не растворимый в воде, но способный формировать гелеобразную структуру. Именно благодаря способности формировать гелеобразную структуру порошок гидроксида алюминия для медицинского применения взбалтывают с водой, получая суспензию для приема внутрь. Вещество обладает антацидным, адсорбирующим и обволакивающим свойствами.
Гидроксид алюминия, как правило, применяется внутрь для лечения заболеваний пищеварительного тракта, связанных с повышенной кислотностью желудочного сока, таких, как язвенная болезнь желудка или двенадцатиперстной кишки, гастриты, эзофагиты, колит и т. д.
Несколько реже алюминия гидроксид применяют для устранения гиперфосфатемии (повышенный уровень фосфатов в крови) на фоне почечной недостаточности. Дело в том, что гидроксид алюминия связывает избыток фосфатов в кишечнике, которые при почечной недостаточности не выводятся из организма в нормальном объеме, тем самым как бы помогая почкам удалять данные соли.
Кроме того, в редких случаях гидроксид алюминия применяют наружно в качестве вяжущего средства при заболеваниях кожи.
Внутрь гидроксид алюминия, как правило, принимают в виде суспензии, которая представляет собой тщательно разболтанный в воде порошок. В редких случаях при невозможности приготовить суспензию гидроксид алюминия принимают внутрь непосредственно в виде порошка.
Наружно гидроксид алюминия используют только в порошке, присыпая им пораженные участки кожного покрова.
Лекарственные препараты, содержащие гидроксид алюминия
 В странах СНГ имеется только два лекарственных препарата, содержащих гидроксид алюминия в качестве активного вещества – это Рокжель (Рокгель) и Алюминия гидроксид-Ривофарм. В странах Европы и США имеется гораздо более широкий спектр лекарственных препаратов с гидроксидом алюминия в качестве единственного активного вещества, таких, как например Alternagel, Amphojel, Aloh-Gel и т. д.
В странах СНГ имеется только два лекарственных препарата, содержащих гидроксид алюминия в качестве активного вещества – это Рокжель (Рокгель) и Алюминия гидроксид-Ривофарм. В странах Европы и США имеется гораздо более широкий спектр лекарственных препаратов с гидроксидом алюминия в качестве единственного активного вещества, таких, как например Alternagel, Amphojel, Aloh-Gel и т. д.Препаратов, которые содержат в качестве одного из активных компонентов алгелдрат, на рынке стран СНГ существенно больше, поскольку они являются более эффективными, безопасными и современными. Для облегчения ориентирования приведем перечень антацидных препаратов, присутствующих на фармацевтическом рынке стран СНГ, содержащих алгелдрат в качестве активного вещества:
- Аджифлюкс (алгелдрат + гидроксид магния) таблетки;
- Алмагель, Алмагель А и Алмагель Нео (алгелдрат + гидроксид магния) – суспензия;
- Алтацид (алгелдрат + гидроксид магния) – суспензия и таблетки жевательные;
- Алюмаг (алгелдрат + гидроксид магния) таблетки;
- Гастрацид (алгелдрат + гидроксид магния) таблетки;
- Маалокс и Маалокс мини (алгелдрат + гидроксид магния) таблетки и суспензия;
- Палмагель (алгелдрат + гидроксид магния) гель для приема внутрь;
- Сималгел ВМ (алгелдрат + гидроксид магния + симетикон) суспензия для приема внутрь.
Терапевтическое действие
Гидроксид алюминия обладает тремя основными фармакологическими свойствами:- Антацидное действие;
- Адсорбирующее действие;
- Обволакивающее действие.
Антацидное свойство заключается в способности гидроксида алюминия снижать кислотность желудочного сока за счет вступления в химическую реакцию с соляной кислотой. Вещество снижает кислотность желудочного сока постепенно, и его эффект продолжается длительно (3 – 5 часов). Отдельно следует отметить положительное свойство гидроксида алюминия, заключающееся в отсутствии "кислотного рикошета". Это означает, что после того, как прекращается действие препарата, в желудке не происходит усиленного образования еще большего количества соляной кислоты с появлением тягостных симптомов. К сожалению, снижая кислотность желудочного сока, гидроксид алюминия сильно угнетает и выработку пищеварительных ферментов поджелудочной железой, поэтому на фоне его применения у человека могут появиться проблемы с перевариванием пищи.
В кишечнике алюминий не всасывается, а образует нерастворимые соли – фосфаты, которые провоцируют запоры. Поэтому при применении в качестве антацидного средства только алюминия гидроксида следует принимать слабительные препараты. Устранить запоры можно комплексным приемом гидроксида алюминия в сочетании с гидроксидом магния, что, как правило, успешно и делается.
Адсорбирующее свойство гидроксида алюминия заключается в его способности связывать молекулы соляной кислоты и, тем самым, нейтрализовывать их, усиливая антацидный эффект, основанный на химической реакции.
Обволакивающее свойство гидроксида алюминия заключается в его способности равномерно распределяться по слизистой оболочке желудка, образуя на ней тонкую защитную пленку, предохраняющую от повреждающего воздействия как соляной кислоты, так и некоторых видов пищи.
Таким образом, гидроксид алюминия применяется в качестве симптоматического средства для устранения различных неприятных ощущений, обусловленных повышенной кислотностью желудочного сока. Поскольку кислотность желудочного сока может быть повышенной не только при тяжелых серьезных заболеваниях, но и на фоне функциональных расстройств, то гидроксид алюминия нельзя считать препаратом только для лечения патологии, поскольку его можно применять и исключительно в качестве симптоматического средства для устранения неприятных ощущений.
Отдельно следует сказать еще об одном свойстве гидроксида алюминия, которое также используется в медицинской практике. Так, данное вещество, попадая из желудка в кишечник, связывает фосфаты, образуя с ними нерастворимые соли и выводя их из организма вместе с калом. Способность гидроксида алюминия выводить из организма фосфаты используется в комплексной терапии почечной недостаточности, при которой, напротив, данные соли накапливаются и вызывают различные расстройства. Ведь фосфаты в норме выводятся в основном почками, а при почечной недостаточности, соответственно, эти соли не удаляются из организма в необходимом объеме и накапливаются. Применение гидроксида алюминия позволяет удалить избыток фосфатов из организма и, тем самым, улучшить самочувствие человека, страдающего почечной недостаточностью.
Показания к применению
 Гидроксид алюминия показан к применению в составе комплексной терапии следующих заболеваний, а также для устранения диспепсических симптомов:
Гидроксид алюминия показан к применению в составе комплексной терапии следующих заболеваний, а также для устранения диспепсических симптомов:- Эзофагит;
- Рефлюкс-эзофагит;
- Острый гастрит;
- Хронический гастрит с повышенной кислотностью желудочного сока;
- Острый дуоденит;
- Язвенная болезнь желудка или двенадцатиперстной кишки в период обострения;
- Симптоматические язвы или эрозии на слизистых оболочках органов пищеварительного тракта;

Ночное мыло, как и ночные крема для кожи, содержит смягчающие и ухаживающие компоненты для более активного воздействия на кожу именно в то время, когда организм отдыхает. Компания Тяньши представляет продукты штучного производства, с соблюдением древних традиций мыловарения и исключительно из натуральных компонентов. Это уникальное мыло бережно очищает, увлажняет и успокаивает кожу, даря клеткам кожи насыщение витаминами Е и F, входящими в состав мыла. Мыло «Спокойной ночи» не вызывает стянутости, сухости кожи, а также аллергических реакций. Данное мыло считается полностью гипоаллергенным, так как содержит только натуральные продукты. Варится мыло исключительно «холодным» способом производства, что позволяет сохранять полезные свойства, необходимые для кожи.
Читать далее...
История применения мыла насчитывает не одно тысячелетие, но, с развитием промышленности, в массовом производстве мыла стали использоваться всё более дешёвые компоненты, не всегда полезные для здоровья и организма в целом.
Компания Тяньши представляет продукты штучного производства, с соблюдением древних традиций мыловарения и исключительно из натуральных компонентов. Мыло ручной работы не вызывает стянутости, сухости кожи, а также аллергических реакций. Данное мыло считается полностью гипоаллергенным, так как содержит только натуральные продукты. Варится мыло исключительно «холодным» способом производства, что позволяет сохранять полезные свойства, необходимые для кожи.

- Что такое ботулизм?
- Каковы причины ботулизма?
- Какие продукты вызывают ботулизм?
- Каковы симптомы ботулизма?
- Каковы основные синдромы ботулизма?
- Какие существуют формы ботулизма?
- Как проявляется ботулизм у детей?
- Диагностика ботулизма
- Какова первая помощь при ботулизме?
- Лечение ботулизма
- Профилактика ботулизма
- Осложнения ботулизма
Методами диагностики ботулизма являются:
- сбор анамнеза и объективных данных;
- микробиологическая диагностика.