
- Что такое болезнь Крона?
- Причины возникновения болезни Крона
- Симптомы и признаки болезни Крона
- Диагностика болезни Крона
- Дифференциальная диагностика болезни Крона и язвенного колита
- Лечение болезни Крона
- Осложнения и последствия болезни Крона
- Болезнь Крона и беременность
- Профилактика болезни Крона
- Прогноз при болезни Крона
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Лечение болезни Крона
 Лечение болезни Крона должно начинаться как можно раньше, так как чем дольше прогрессирует воспалительный процесс, тем большее количество тканей повреждается и тем больше вероятность развития осложнений.
Лечение болезни Крона должно начинаться как можно раньше, так как чем дольше прогрессирует воспалительный процесс, тем большее количество тканей повреждается и тем больше вероятность развития осложнений.Какой врач лечит болезнь Крона?
Диагностикой и лечение болезни Крона занимается врач-гастроэнтеролог. Он назначает все необходимые диагностические исследования, на основании результатов которых подбирает те или иные лечебные мероприятия. При необходимости (в случае развития осложнений) гастроэнтеролог может направить пациента на консультацию к специалистам из других областей медицины.В процессе диагностики и лечения болезни Крона может понадобиться консультация:
- Иммунолога – для определения характера и степени нарушения функций иммунной системы.
- Гепатолога – при повреждении печени и развитии желчекаменной болезни.
- Нефролога – при повреждении почек и развитии мочекаменной болезни.
- Гематолога – при развитии анемии, когда возникает необходимость в переливании пациенту эритроцитов или других препаратов крови.
- Инфекциониста – при выявлении признаков кишечной инфекции либо при выделении патогенных микроорганизмов из кала.
- Хирурга – при развитии осложнений, требующих хирургического лечения (например, при прободении стенки кишечника, при массивном кишечном кровотечении).
- Дерматолога – при наличии осложнений со стороны кожных покровов.
Медикаментозная терапия при болезни Крона
Лекарственная терапия является основным лечебным методом, позволяющим замедлить прогрессирование воспалительного процесса и привести заболевание к стадии ремиссии, а также предотвратить развитие рецидивов (повторных обострений). Также всем пациентам в период обострения назначается заместительная терапия поливитаминными препаратами, так как из-за нарушения всасывания в кишечнике многие витамины не поступают в организм в необходимом количестве.Кишечные противовоспалительные и противомикробные препараты | Месалазин | Воздействуя на очаг воспаления в кишечной стенке, угнетают процесс образования простагландинов, лейкотриенов и других биологически-активных веществ, что приводит к уменьшению активности воспалительного процесса. Также обладают определенной антибактериальной активностью в отношении кишечной палочки и других видов микроорганизмов. | При поражении тонкого или толстого кишечника назначается в виде таблеток по 400 – 800 мг 2 – 4 раза в сутки в течение 2 – 3 месяцев. |
Сульфасалазин | Внутрь, после еды:
| ||
Метронидазол | Повреждает генетический аппарат микроорганизмов, что приводит к их гибели. | Внутрь, после еды по 5 – 10 мг на килограмм массы тела 2 раза в сутки. | |
Стероидные противовоспалительные препараты | Преднизолон | Гормональный препарат, обладающий выраженным противовоспалительным, противоотечным и противоаллергическим действием. Быстро и эффективно угнетает активность воспалительного процесса при обострении заболевания, а также предотвращает развитие рецидивов (повторных обострений). | В период обострения заболевания назначается внутрь по 10 – 20 мг 3 раза в стуки. После снижения активности воспалительного процесса доза препарата снижается медленно (на 5 мг в неделю), так как, в противном случае, возможно развитие феномена отмены (рецидив заболевания, характеризующийся более выраженным и агрессивным течением). |
Биологические препараты | Инфликсимаб | Связывает так называемый фактор некроза опухолей, ответственный за развитие и поддержание воспалительного процесса. Его нейтрализация приводит к уменьшению скорости образования интерлейкинов и других медиаторов воспаления, что устраняет клинически проявления заболевания и способствует развитию ремиссии. | Вводится внутривенно, медленно в дозе 5 мг на килограмм массы тела. Повторное введение препарата показано через 2 и через 6 недель. |
Иммуносупрессоры | Циклоспорин | Назначается при выраженной активности заболевания. Угнетает процесс образования специфических антител и выраженность иммунных реакций в целом. | Вводится внутривенно, медленно, только в условиях стационара. Суточная доза не должна превышать 4,5 мг на килограмм массы тела. |
Витамины | Витамин А (ретинол) | Необходим для нормального развития и функционирования сетчатки глаза, а также принимает участие во многих биохимических процессах в различных органах и тканях. | Внутримышечно в дозе 33 тысячи Международных Единиц (МЕ) 1 раз в сутки. |
Витамин Е | Необходим для нормального функционирования нервной и мышечной систем, а также для обеспечения многих ферментативных реакций в организме. | Внутримышечно по 8 – 10 мг 1 раз в сутки. | |
Витамин В12 | Участвует в процессе кроветворения в красном костном мозге. Повышает регенераторные (восстановительные) возможности тканей организма. | Внутримышечно по 1 мг 1 раз в сутки в течение 7 – 14 дней. | |
Фолиевая кислота | Стимулирует процесс кроветворения в красном костном мозге, а также необходима для нормального клеточного деления во всех тканях организма. | Внутрь по 150 – 200 микрограмм 1 раз в сутки. Курс лечения 3 – 4 недели. |
Диета при болезни Крона
Правильное питание больного является важным этапом лечения как в период обострения заболевания, так и во время ремиссии (грубое нарушение диеты может стать причиной рецидива). Пациентам с болезнью Крона показана диета номер 4 по Певзнеру, целью которой является обеспечение организма всеми необходимыми питательными веществами в условиях нарушенного процесса пищеварения и всасывания, а также защита слизистой оболочки ЖКТ (желудочно-кишечного тракта) и уменьшение выраженности воспалительных явлений в кишечной стенке.При болезни Крона рекомендуется:
- Принимать пищу малыми порциями 5 – 6 раз в сутки. Такой режим предотвращает перерастяжение желудка и кишечника, способствует лучшему взаимодействию пищевых продуктов с пищеварительными ферментами и обеспечивает оптимальное всасывание питательных веществ.
- Принимать пищу не позднее, чем за 3 часа перед сном. Переедание на ночь приводит к задержке съеденных продуктов в верхних отделах пищеварительной трубки, что может стать причиной отрыжки и изжоги.
- Принимать пищу только в теплом виде. Употребление холодных продуктов может вызвать мышечный спазм на уровне желудка, что может стать причиной усиления болевых ощущений. Горячая пища при поражении ротовой полости, пищевода или желудка может травмировать и без того воспаленную слизистую оболочку, что станет причиной развития осложнений.
- Употреблять достаточное количество жидкости. Пациентам с болезнью Крона рекомендуется выпивать не менее 2 – 2,5 литров жидкости в день, а при наличии поноса или рвоты – до 3 – 3,5 литров (чтобы компенсировать потери организма и поддержать объем циркулирующей крови на нужном уровне).
|
|
Операция при болезни Крона
Хирургическое лечение заключается в удалении поврежденного участка ЖКТ и наложении анастомоза (то есть сшивании образовавшихся концов пищеварительной трубки между собой). Сразу стоит отметить, что данный метод не приводит к излечению заболевания, а лишь временно устраняет его клинические проявления (повторное поражение других отделов ЖКТ наблюдается у большинства пациентов, которым была выполнена операция). Именно поэтому, а также из-за высокого риска развития послеоперационных осложнений хирургическое лечение сегодня назначается только с целью устранения опасных для жизни осложнений болезни Крона.Абсолютными показаниями к операции являются:
- Прободение кишечной стенки, сопровождающееся выходом каловых масс в брюшную полость и развитием перитонита (воспаления брюшины).
- Массивное кишечное кровотечение.
- Кишечная непроходимость.
- Переход воспалительного процесса на мочевыводящие пути (образование свищей).
В послеоперационном периоде проводится весь комплекс лечебных и профилактических мероприятий, показанных пациентам с болезнью Крона.
Лечение болезни Крона народными средствами
Народная медицина предлагает использовать травы и другие растения, которые могут положительно влиять на выраженность воспалительного процесса в пищеварительном тракте, а также на общее состояние пациента. Стоит помнить, что болезнь Крона является серьезным заболеванием, несвоевременное и неадекватное лечение которого может привести к смертельным осложнениям. Вот почему лечение народными препаратами нужно всегда согласовывать с лечащим врачом.Для лечения болезни Крона может применяться:
- Клизма с отваром из корня алтея. Для приготовления отвара 4 столовые ложки измельченного сырья нужно залить 1 литром воды, довести до кипения и кипятить в течение 3 – 5 минут, после чего охлаждать в течение 2 часов. Применять в теплом виде для промывания кишечника 1 – 2 раза в сутки. Оказывает местное противовоспалительное действие, что эффективно при болезни Крона толстого кишечника.
- Настой тысячелистника. Входящие в состав данного растения эфирные масла и дубильные вещества обуславливают его противовоспалительное, противоаллергическое, ранозаживляющее и антибактериальное действие, что обуславливает эффективность препарата как во время обострения заболевания, так и в период ремиссии. Для приготовления настоя 5 ложек измельченного сырья нужно залить 500 миллилитрами теплой кипяченой воды и греть на водяной бане (не доводя до кипения) в течение 15 – 20 минут. Процедить и принимать в теплом виде по 2 – 3 столовые ложки за 30 минут перед каждым приемом пищи.
- Настой из цветков аптечной ромашки. Данное растение обладает спазмолитическим (устраняет спазм мускулатуры кишечника), противовоспалительным, антибактериальным и ранозаживляющим действием. Готовить настой следует непосредственно в день применения. Для этого 2 столовые ложки сырья нужно залить 1 стаканом горячей кипяченой воды и греть на водяной бане в течение 20 минут. После охлаждения принимать внутрь по 1 – 2 столовые ложки 3 – 4 раза в день за 30 минут перед едой. Также полученный настой может быть использован для промывания кишечника (в виде клизмы).
- Настой травы чистотела. При применении внутрь оказывает противовоспалительное и противобактериальное действие на уровне слизистой оболочки желудка и кишечника. Также обладает выраженным иммунодепрессивным и цитостатическим эффектом (то есть угнетает образование лейкоцитов и их разрушение в очаге воспаления, что уменьшает активность воспалительного процесса). Помимо этого, оказывает определенное спазмолитическое действие на уровне мышечного слоя ЖКТ, желчевыводящих и мочевыводящих путей. Для приготовления настоя 4 столовые ложки измельченного сырья нужно залить 400 мл кипяченой воды и греть на водяной бане в течение 15 минут. После этого охладить до комнатной температуры, процедить и добавить еще 100 мл теплой кипяченой воды. Принимать внутрь по 2 столовые ложки 3 – 4 раза в день пред едой.
Осложнения и последствия болезни Крона
 При своевременно начатом и адекватно проводимом лечении иногда удается добиться стойкой ремиссии заболевания. В случае позднего обращения к врачу и длительного прогрессирования воспалительного процесса возможно развитие ряда осложнений со стороны кишечника и других органов.
При своевременно начатом и адекватно проводимом лечении иногда удается добиться стойкой ремиссии заболевания. В случае позднего обращения к врачу и длительного прогрессирования воспалительного процесса возможно развитие ряда осложнений со стороны кишечника и других органов.Болезнь Крона может осложниться:
- прободением кишечной стенки;
- образованием свищей;
- образованием абсцессов;
- массивным кишечным кровотечением;
- кишечной непроходимостью;
- токсическим расширением толстой кишки (токсическим мегаколоном);
- озлокачествлением;
- остеопорозом.
Может развиваться в результате разрушения воспалительным процессом всех слове кишечной стенки (слизистого, мышечного и серозного). Выделяющиеся при этом в брюшную полость каловые массы и патогенные микроорганизмы приводят к развитию перитонита (воспаления брюшины – тонкой серозной оболочки, выстилающей внутреннюю поверхность брюшных стенок и органов брюшной полости). Брюшина обладает очень высокой всасывающей способностью, поэтому попадающие на нее токсические вещества очень скоро поступают в кровоток, что приводит к развитию тяжелых системных реакций (повышению температуры тела более 40 градусов, обильному потоотделению, ознобу, выраженному лейкоцитозу и повышению скорости оседания эритроцитов). Диагностирование прободения кишечной стенки или перитонита требует срочного выполнения операции, во время которой поврежденный участок кишечника удаляется, брюшная полость очищается от каловых масс и промывается растворами антисептиков и антибиотиков.
Образование свищей
Свищи представляют собой патологические каналы между пораженным участком кишечника и другим органом или тканью. Происходит это из-за того, что воспалительный процесс разрушает все слои кишечной стенки и переходит на орган, который непосредственно прилежит к пораженному участку кишечника (это может быть мочевой пузырь, брюшная стенка, другая петля кишечника и так далее). Результатом такого патологического сообщения может стать переход каловых масс из полости кишечника в другие органы и ткани, что является показанием для хирургического лечения (удаления свища и очистки органа, загрязненного каловыми массами).
Образование абсцессов
Абсцессом называется ограниченная полость, заполненная гнойными массами. При болезни Крона абсцессы обычно образуются в перианальной области и являются следствием развития гноеродной инфекции. Благодаря активности иммунной системы очаг инфекции ограничивается (вокруг него скапливается множество лейкоцитов, которые формируют своеобразную капсулу, препятствующую дальнейшему распространению инфекции). Далее нейтрофилы (разновидность клеток иммунной системы) начинают мигрировать в очаг инфекции и поглощать (уничтожать) гноеродные микроорганизмы, что и приводит к образованию гноя.
При обнаружении абсцесса показано его вскрытие (в условиях стерильной операционной), удаление гнойных масс и промывание образовавшейся полости растворами антисептиков (например, раствором фурацилина в концентрации 1:5000).
Массивное кишечное кровотечение
Повреждение крупного кровеносного сосуда может привести к профузному кишечному кровотечению. Такое состояние требует экстренной операции с целью спасения жизни пациента. После разреза передней брюшной стенки в первую очередь находится и пережимается кровоточащий сосуд, после чего производится удаление поврежденного участка кишечника.
Кишечная непроходимость
Причиной кишечной непроходимости могут стать характерные для болезни Крона спайки (разрастания рубцовой ткани в полости кишечника). Клиническая картина кишечной непроходимости определяется уровнем перекрытия просвета кишечника. Если поражен тонкий кишечник, в течение некоторого времени будут выделяться каловые массы и газы. При поражении конечных отделов толстого кишечника кал и газы не выделяются вообще, живот пациента вздувается, становится резко болезненным. При осмотре и пальпации (прощупывании) можно определить чрезмерно сильные перистальтические волны до места обструкции (перекрытия просвета) и полное отсутствие перистальтики после него. Отсутствие эффективности от консервативных мероприятий (промываний кишечника) является показанием к срочной операции.
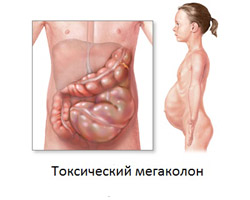
Токсическое расширение толстой кишки
Данное состояние характеризуется воспалительным повреждением всех слоев кишечной стенки на определенном участке толстого кишечника, что приводит к нарушению регуляции его тонуса, чрезмерному расслаблению мышечных волокон и расширению пораженного отдела. Перистальтическая активность кишечника полностью пропадает, в результате чего каловые массы скапливаются в растянутых петлях. Через несколько часов после начала заболевания нарушается барьерная функция перерастянутой кишечной стенки, в результате чего токсические вещества из просвета кишки начинают всасываться в кровоток. Это обуславливает появление симптомов тяжелой интоксикации (повышение температуры тела более 38 градусов, увеличение частоты сердечных сокращений более 120 в минуту, мышечные и головные боли и так далее).
При клиническом обследовании выявляется выраженный метеоризм (вздутие живота, развивающееся из-за скопления газов в растянутых петлях кишечника), защитное напряжение мышц живота и полное отсутствие шума перистальтики. Подтвердить диагноз позволяет обзорная рентгенография брюшной полости, при которой определяются расширенные петли толстого кишечника, заполненные газами.
Если в течение суток после установления данного диагноза консервативное лечение (включающее применение антибиотиков, гормональных противовоспалительных и детоксикационных препаратов) не дает положительных результатов – показано оперативное лечение (удаление пораженного участка толстой кишки).
Озлокачествление
Нарушение активности иммунной системы в сочетании с длительно прогрессирующим воспалительным процессом на уровне кишечной стенки создает благоприятные условия для образования злокачественных (опухолевых) клеток. Процесс озлокачествления характеризуется уменьшением выраженности болей, нарушением пищеварения (частыми поносами и запорами) даже во время ремиссии основного заболевания. При рентгенологическом исследовании брюшной полости может определяться опухолевидное образование, перекрывающее просвет кишечника. Инвазивные методы исследования (биопсия – прижизненное удаление части ткани с целью исследования ее клеточной структуры) противопоказаны, так как во время забора материала опухолевые клетки могут попасть в поврежденные кровеносные сосуды и распространиться по всему организму.
При выявлении опухоли на ранних стадиях показано хирургическое лечение – удаление злокачественного новообразования и нормальной ткани кишечника на расстоянии нескольких сантиметров в обе стороны от него, а также удаление регионарных лимфатических узлов (в которые могли проникнуть опухолевые клетки). При развитии метастазов (распространении опухолевых клеток в другие органы и ткани) показана химиотерапия и симптоматическое лечение.
Остеопороз
Данным термином обозначается хроническое заболевание, характеризующееся нарушением обменных процессов в костях, что приводит к уменьшению их прочности. Причиной остеопороза при болезни Крона является нарушение кишечного всасывания микроэлементов (кальция, магния, фосфора, фтора) и витаминов (Д, А, С, Е), необходимых для нормального роста, развития и функционирования костной ткани.
Основными клиническими проявлениями остеопороза являются патологические переломы костей, возникающие при воздействии незначительных нагрузок (которые в норме не вызывают никаких повреждений). Лечение заболевания основывается на полноценном и сбалансированном питании (содержащем все необходимые микроэлементы и витамины). Если это невозможно (например, при поражении начальных отделов тонкого кишечника), данные вещества должны вводиться в организм парентерально (внутривенно или внутримышечно, минуя желудочно-кишечный тракт).
Болезнь Крона и беременность
 Вопреки широко распространенному мнению, зачатие и вынашивание ребенка при болезни Крона не противопоказано. При правильном подходе к лечению и профилактике данного заболевания многие женщины могут зачать, выносить и родить абсолютно здорового ребенка.
Вопреки широко распространенному мнению, зачатие и вынашивание ребенка при болезни Крона не противопоказано. При правильном подходе к лечению и профилактике данного заболевания многие женщины могут зачать, выносить и родить абсолютно здорового ребенка.Тем не менее, не стоит забывать, что болезнь Крона относится к хроническим аутоиммунным заболеваниям, протекающим с поражением не только желудочно-кишечного тракта, но и других органов и систем. Вот почему обоим супругам крайне важно на этапе планирования беременности пройти тщательное обследование, выявить всевозможные органные нарушения и провести их заблаговременную коррекцию.
Влияние болезни Крона на зачатие
В период ремиссии способность женщины к зачатию практически не нарушена. Трудности могут наблюдаться при развитии осложнений самого заболевания или в результате проводимого ранее лечения. Например, развитие спаечного процесса в брюшной полости (часто наблюдающееся после оперативного лечения болезни Крона) может привести к сдавливанию маточных труб, что сделает процесс зачатия невозможным. В данном случае рекомендуется вначале провести лечение имеющихся осложнений, после чего попытаться зачать ребенка снова.
Влияние болезни Крона на мужской организм
Наличие данного заболевания обычно не отображается на способности мужчины зачать ребенка (даже в период обострения). Однако при планировании беременности мужчине следует обратиться к врачу с целью пересмотра и возможного изменения проводимого лечения. Дело в том, что сульфасалазин (противовоспалительный препарат, часто применяющийся для лечения и профилактики рецидивов болезни Крона) оказывает угнетающее действие на процесс синтеза мужских половых клеток в яичках, что может стать причиной олигоспермии (уменьшения количества эякулята) и мужского бесплодия.
Решение данной проблемы заключается в замене сульфасалазина на другой противовоспалительный препарат минимум за месяц до предполагаемого зачатия. Также за три месяца до зачатия обоим партнерам следует прекратить прием иммунодепрессантов и цитостатиков (метотрексата, азатиоприна и других препаратов из данной группы), так как они оказывают токсическое воздействие на половые клетки и делают беременность невозможной.
Какие сложности могут возникнуть во время вынашивания плода?
Множеством проведенных в данной области исследований установлено, что если зачатие произошло в период ремиссии заболевания, вероятность его обострения во время вынашивания плода не превышает 30%. Причиной обострения при этом может быть воздействие на женский организм предрасполагающих факторов (при нарушении диеты, при развитии кишечных инфекционных заболеваний, при курении и так далее) либо отказ от приема профилактического лечения (многие женщины, боясь навредить ребенку отказываются принимать любые медикаменты). Важно отметить, что возможные последствия при обострении заболевания во время беременности являются куда более опасными, чем последствия от приема профилактических доз противовоспалительных препаратов.
Обострение заболевания во время вынашивания плода является неблагоприятным прогностическим признаком. Помимо недостатка питательных веществ (из-за нарушения их всасывания в кишечнике) и анемии (являющейся следствием частых кишечных кровотечений) в материнском организме образуются и циркулируют иммунные комплексы, которые могут повреждать кровеносные сосуды в различных органах, в том числе и в плаценте. Данное состояние ухудшается еще и тем, что беременной женщине нельзя назначать весь спектр противовоспалительных препаратов (включающий цитостатики и иммунодепрессанты). Вот почему при активной форме болезни Крона риск спонтанного аборта или рождения мертвого плода значительно возрастает.
Можно ли рожать при болезни Крона?
Если во время родов заболевание находится в полной ремиссии, метод родоразрешения определяется в зависимости от имеющихся осложнений. Так, например, наличие спаечного процесса в брюшной полости или в области малого таза является абсолютным показанием для родоразрешения путем кесарева сечения. Если же начало заболевания отмечалось относительно недавно, если болезнь протекала в легкой форме и не сопровождалась развитием осложнений, возможно рассмотрение вопроса о родоразрешении через естественные родовые пути.Если в третьем триместре беременности отмечается повышенная активность воспалительного процесса, это также является показанием к операции кесарева сечения. Если в этом периоде развиваются осложнения, представляющие опасность для жизни матери (кишечное кровотечение, прободение кишечника), вопрос об их оперативном лечении решается медицинской комиссией и самой пациенткой индивидуально в каждом конкретном случае.
Профилактика болезни Крона
 Так как конкретная причина болезни Крона не установлена, первичной его профилактики (направленной на предотвращение возникновения заболевания) на сегодняшний день не существует. Вот почему основной упор делается на вторичную профилактику, целью которой является предупреждение обострений и рецидивов заболевания.
Так как конкретная причина болезни Крона не установлена, первичной его профилактики (направленной на предотвращение возникновения заболевания) на сегодняшний день не существует. Вот почему основной упор делается на вторичную профилактику, целью которой является предупреждение обострений и рецидивов заболевания.Вторичная профилактика болезни Крона включает:
- Устранение факторов риска. Пациенту следует соблюдать диету на протяжении всей жизни (в частности, следует отказаться от продуктов, раздражающих слизистую оболочку кишечника и часто вызывающих развитие аллергических реакций). Также таким пациентам рекомендуется отказаться от курения и своевременно и полноценно лечить инфекционные заболевания кишечника.
- Профилактическое применение лекарств. С профилактической целью назначаются те же медикаменты, которые используются для лечения обострений заболевания, однако в меньших дозах (месалазин по 2 грамма в сутки, метотрексат в дозе 25 мг, применяемый ежедневно в течение 3 – 4 месяцев и так далее). Профилактическое лечение назначается повторными курсами с определенной периодичностью, что должно обеспечить стойкую ремиссию заболевания на протяжении всей жизни больного.
- Регулярные консультации гастроэнтеролога. Даже если у пациента развилась полная ремиссия заболевания, ему рекомендуется посещать врача и проходить необходимые обследования хотя бы 1 раз в год (чтобы вовремя выявить признаки возможной активации патологического процесса). При появлении симптомов заболевания, а также в течение первого года после хирургического лечения болезни Крона посещать гастроэнтеролога следует каждые 3 – 6 месяцев.
- Своевременное лечение рецидивов заболевания. При появлении первых признаков болезни Крона (даже на фоне приема профилактических доз противовоспалительных препаратов) следует как можно скорее обратиться к врачу, который проведет необходимые обследования и назначит курс лечения, чтобы вовремя предотвратить прогрессирование воспалительного процесса и повреждение тканей кишечной стенки.
Прогноз при болезни Крона
 На сегодняшний день болезнь Крона неизлечима, однако благодаря комплексу лечебных и профилактических мероприятий можно добиться стойкой ремиссии заболевания, что обеспечит полноценную жизнь пациента в течение долгих лет.
На сегодняшний день болезнь Крона неизлечима, однако благодаря комплексу лечебных и профилактических мероприятий можно добиться стойкой ремиссии заболевания, что обеспечит полноценную жизнь пациента в течение долгих лет.Качество жизни людей с болезнью Крона определяется:
- Временем начала заболевания. Чем раньше появились первые клинически симптомы, тем больше вероятность агрессивного течения заболевания и неблагоприятного исхода.
- Выраженностью клинических проявлений. Частые обострения заболевания, сопровождающиеся выраженным повреждением кишечника и других органов, являются неблагоприятным прогностическим признаком.
- Временем начала лечения. Чем раньше пациент начнет принимать лекарственные препараты, тем меньшее количество тканей будет повреждено воспалительным процессом и тем благоприятнее будет прогноз.
- Эффективностью проводимого лечения. Если на фоне приема всего спектра лекарств (противовоспалительных препаратов, иммуносупрессоров и так далее) активность воспалительного процесса не уменьшается (или уменьшается незначительно), прогноз неблагоприятен.
- Степенью сотрудничества пациента. Этот момент является крайне важным, так как если пациент не будет строго следовать инструкциям врача, будет прерывать лечение и подвергать себя воздействию факторов риска (продолжит курить, не будет соблюдать диету), прогноз для него может быть весьма печальным (вплоть до смертельного исхода из-за развившихся осложнений).
- профузное (массивное) кишечное кровотечение;
- токсический мегаколон;
- острая кишечная непроходимость;
- развитие злокачественной опухоли;
- прободение кишечника и развитие перитонита;
- послеоперационные осложнения (кровотечения, инфекции и так далее).
Отзывы