Двадцать первая неделя беременности
Масса тела плода к концу 21-й недели доходит до 430 г, а в среднем составляет 416 плюс-минус 20 г. А длина тела плода за эти 7 дней существенно увеличивается, доходя в конце 21-й недели до 25 – 27 см, и в среднем составляя 22,9 плюс-минус 1,2 см.
Начиная с 21-й недели плод начинает интенсивно набирать вес за счет накопления подкожного жира. До этого срока плод был "худеньким", избыток кожи буквально висел на скелете, образуя многочисленные складки. Но с начала шестого месяца беременности плод начнет накапливать подкожный жир и приобретать привычный и знакомый всем вид полного, пухлого новорожденного ребенка. Увеличение поверхности тела за счет жировых отложений приводит к тому, что кожа разглаживается. Кроме того, начиная с 21-й недели плод начинает интенсивно расти в длину, его кости и мышцы удлиняются. Читать далее...
Оглавление
Начиная с двенадцатой недели срок беременности считается исключительно акушерскими неделями, так как все показатели нормы для различных параметров развития плода, с которыми сравнивается текущее состояние малыша, вычислены именно для акушерского срока.- Плод
- Шевеления плода
- УЗИ и анализы
- Посещение врача акушера-гинеколога
- Тревожные признаки
- Ощущения, признаки беременности и изменения в состоянии организма
- Выделения
- Кровотечение
- Матка и живот
- Боли в животе и других частях тела
- Секс
- Вес
- Питание и алкоголь
- Разрешенные лекарства
- 21 неделя беременности: декрет (декретный отпуск, пособие по уходу за ребенком), рекомендации юриста – видео
Масса тела плода к концу 21-й недели доходит до 430 г, а в среднем составляет 416 плюс-минус 20 г. А длина тела плода за эти 7 дней существенно увеличивается, доходя в конце 21-й недели до 25 – 27 см, и в среднем составляя 22,9 плюс-минус 1,2 см.
Начиная с 21-й недели плод начинает интенсивно набирать вес за счет накопления подкожного жира. До этого срока плод был "худеньким", избыток кожи буквально висел на скелете, образуя многочисленные складки. Но с начала шестого месяца беременности плод начнет накапливать подкожный жир и приобретать привычный и знакомый всем вид полного, пухлого новорожденного ребенка. Увеличение поверхности тела за счет жировых отложений приводит к тому, что кожа разглаживается. Кроме того, начиная с 21-й недели плод начинает интенсивно расти в длину, его кости и мышцы удлиняются. Читать далее...
Двадцатая неделя беременности
Масса плода к концу двадцатой недели достигает 300 – 350 г (в среднем равна 345 плюс-минус 17 г), а длина тела (копчико-теменной размер) может доходить до 24 – 25 см. Однако наиболее часто длина тела составляет около 17 см.
К концу двадцатой недели плод уже хорошо сформирован, но дальнейшее развитие и совершенствование всех органов и систем будет продолжаться вплоть до родов. Веки малыша еще сомкнуты, а вот ноздри и губы приоткрыты. Через сомкнутые веки ребенок уже чувствует свет, проникающий через кожу передней брюшной стенки и матку в утробу, и может на него реагировать легким подрагиванием век. Такое подрагивание век является своеобразной тренировкой перед тем, как малыш сможет открыть свои глаза. Читать далее...
Оглавление
Начиная с двенадцатой недели срок беременности считается исключительно акушерским методом, т.к. нормы для различных параметров роста и развития плода вычислены именно для акушерского срока. А поскольку состояние плода сравнивается именно с имеющимися нормами, то причина, по которой беременность считается акушерскими неделями, очевидна.- Плод
- Шевеления плода
- УЗИ и анализы
- Посещение врача акушера-гинеколога
- Тревожные признаки
- Ощущения, признаки беременности, изменения в организме матери
- Выделения
- Кровотечение
- Матка и живот
- Боли в животе и других частях тела
- Секс
- Вес
- Питание и алкоголь
- Простуда
- Разрешенные лекарства
- 20 неделя: стиль жизни во время беременности: одежда и обувь, вождение, бытовая техника и т.д. (советы гинеколога) – видео
Масса плода к концу двадцатой недели достигает 300 – 350 г (в среднем равна 345 плюс-минус 17 г), а длина тела (копчико-теменной размер) может доходить до 24 – 25 см. Однако наиболее часто длина тела составляет около 17 см.
К концу двадцатой недели плод уже хорошо сформирован, но дальнейшее развитие и совершенствование всех органов и систем будет продолжаться вплоть до родов. Веки малыша еще сомкнуты, а вот ноздри и губы приоткрыты. Через сомкнутые веки ребенок уже чувствует свет, проникающий через кожу передней брюшной стенки и матку в утробу, и может на него реагировать легким подрагиванием век. Такое подрагивание век является своеобразной тренировкой перед тем, как малыш сможет открыть свои глаза. Читать далее...
Девятнадцатая неделя беременности
К концу девятнадцатой недели длина плода может доходить до 21 – 22 см, однако в среднем составляет около 15 см. Масса тела плода колеблется от 240 до 280 г, в среднем составляя 270 плюс-минус 15 г.
На девятнадцатой неделе происходит буквально скачок в развитии плода, так как в головном мозгу появляются многочисленные связи между нейронами, что обеспечивает передачу сигналов между различными частями мозга. Благодаря формирующимся нейронным связям плод начинает совершать уже не хаотические, а вполне скоординированные движения. Если ранее эти движения были, хоть и хаотическими, но произвольными, то есть совершались по команде, поступающей из головного мозга, то отныне они будут еще и скоординированными. Плод уже может двигать правой или левой рукой по-отдельности. Более того, на девятнадцатой неделе развивается преимущественное использование правой или левой руки, что определит, будет ли ребенок правшой или левшой после появления на свет. Читать далее...
Оглавление
С двенадцатой акушерской недели гестации срок беременности считается исключительно акушерскими неделями. Это обусловлено тем, что все нормы различных параметров роста и развития плода установлены для акушерского срока (который отсчитывается с первого дня последней менструации), а ведь именно со значениями данных показателей сравнивается текущее состояние будущего малыша с целью определения того, нормально ли он развивается. Учитывая это, срок считается акушерскими неделями во избежание путаницы.- Плод
- Шевеления плода
- 19 неделя: беременность и суеверия. Первые шевеления плода. Рекомендации психолога и гинеколога – видео
- УЗИ и анализы
- Посещение врача акушера-гинеколога
- Ощущения, признаки беременности и изменения в состоянии организма
- Выделения
- Кровотечение
- Матка и живот
- Боли в животе и других частях тела
- Секс
- Вес
- Питание и алкоголь
- Простуда
- Разрешенные лекарства
К концу девятнадцатой недели длина плода может доходить до 21 – 22 см, однако в среднем составляет около 15 см. Масса тела плода колеблется от 240 до 280 г, в среднем составляя 270 плюс-минус 15 г.
На девятнадцатой неделе происходит буквально скачок в развитии плода, так как в головном мозгу появляются многочисленные связи между нейронами, что обеспечивает передачу сигналов между различными частями мозга. Благодаря формирующимся нейронным связям плод начинает совершать уже не хаотические, а вполне скоординированные движения. Если ранее эти движения были, хоть и хаотическими, но произвольными, то есть совершались по команде, поступающей из головного мозга, то отныне они будут еще и скоординированными. Плод уже может двигать правой или левой рукой по-отдельности. Более того, на девятнадцатой неделе развивается преимущественное использование правой или левой руки, что определит, будет ли ребенок правшой или левшой после появления на свет. Читать далее...

Тепловой удар. Солнечный удар. Причины, симптомы, диагностика, лечение и профилактика
Чтобы понять, почему возникает тепловой удар, нужно знать некоторые особенности терморегуляции человеческого организма.
В нормальных условиях температура человеческого тела поддерживается на постоянном уровне (37 градусов). Механизмы терморегуляции контролируются центральной нервной системой (головным мозгом) и их можно разделить на механизмы, обеспечивающие повышение температуры тела (теплопродукцию) и механизмы, обеспечивающие снижение температуры тела (то есть теплоотдачу). Суть теплоотдачи заключается в том, что человеческий организм отдает продуцируемое в нем тепло в окружающую среду, таким образом, охлаждаясь. Читать далее...
Оглавление
Тепловой удар – это патологическое состояние, возникающее из-за выраженного перегревания организма. Развитие теплового удара сопровождается активацией и последующим истощением компенсаторных (приспособительных) охлаждающих систем организма, в результате чего происходит нарушение функций жизненно-важных органов (сердца, кровеносных сосудов, центральной нервной системы и так далее). Это может сопровождаться выраженным ухудшением общего самочувствия человека, а в тяжелых случаях привести к смертельному исходу (если пострадавшему не будет своевременно оказана необходимая помощь).- Что такое тепловой удар?
- Причины теплового и солнечного удара
- Симптомы, признаки и диагностика теплового и солнечного удара у взрослого
- Ухудшение общего самочувствия
- Покраснение кожи
- Повышение температуры тела
- Снижение давления
- Головные боли
- Головокружение и обморок (потеря сознания)
- Одышка
- Судороги
- Тошнота и рвота
- Может ли быть понос при тепловом или солнечном ударе?
- Может ли быть озноб при тепловом ударе?
- Формы теплового удара
- Стадии теплового удара
- Тепловой и солнечный удар у ребенка - (видео)
- Лечение теплового и солнечного удара
- Последствия теплового или солнечного удара для взрослых и детей
- Профилактика (как избежать теплового и солнечного удара?)
Чтобы понять, почему возникает тепловой удар, нужно знать некоторые особенности терморегуляции человеческого организма.
В нормальных условиях температура человеческого тела поддерживается на постоянном уровне (37 градусов). Механизмы терморегуляции контролируются центральной нервной системой (головным мозгом) и их можно разделить на механизмы, обеспечивающие повышение температуры тела (теплопродукцию) и механизмы, обеспечивающие снижение температуры тела (то есть теплоотдачу). Суть теплоотдачи заключается в том, что человеческий организм отдает продуцируемое в нем тепло в окружающую среду, таким образом, охлаждаясь. Читать далее...

Что делать если жарко? Как спастись от жары в квартире, на улице? Прохладительные напитки в домашних условиях
Человеческий организм устроен так, чтобы комфортно себя чувствовать и летом, и зимой. Для этого существует центр терморегуляции, который обеспечивает постоянство температуры организма и запускает компенсаторные механизмы в ответ на изменение температуры окружающей среды. Летом чтобы предотвратить тепловой удар включаются механизмы, направленные на охлаждение организма. Читать далее...
Оглавление
Жара – это чрезмерно высокая температура окружающей среды (более 30 градусов Цельсия). В данной статье будет рассказано о том, как организм человека адаптируется к таким высоким температурам и что делать когда слишком жарко.- Как человек адаптируется к жаре?
- Как спастись от жары в квартире?
- Что делать если жарко?
- Прохладительные напитки в домашних условиях
Человеческий организм устроен так, чтобы комфортно себя чувствовать и летом, и зимой. Для этого существует центр терморегуляции, который обеспечивает постоянство температуры организма и запускает компенсаторные механизмы в ответ на изменение температуры окружающей среды. Летом чтобы предотвратить тепловой удар включаются механизмы, направленные на охлаждение организма. Читать далее...
Отравление. Классификация отравлений. Причины, виды, симптомы и признаки пищевых отравлений
В клинической практике принято классифицировать отравления по нескольким критериям. Это помогает врачам определить причину заболевания, а также выставить диагноз и назначить правильное лечение. Читать далее...
Оглавление
Отравление – это патологическое состояние, при котором в организм человека попадают бактерии, какие-либо токсины или другие отравляющие вещества. Данные вещества могут поступать в организм различными путями (с пищей, с вдыхаемым воздухом или через кожу), однако все они непременно вызывают поражение различных органов и нарушение их функций, что сопровождается соответствующими клиническими проявлениями и создает опасность для здоровья и жизни человека.- Что такое отравление?
- Причины, виды и патогенез (механизм развития) пищевых отравлений, инфекций и токсикоинфекций
- Острое пищевое (кишечное) отравление у взрослого (просроченными пищевыми продуктами, мясом, рыбой, яйцами, молоком, творогом)
- Отравление ядовитыми растениями (беленой, болиголовом), грибами (бледной поганкой, мухоморами), ягодами (белладонной, волчьими ягодами)
- Отравление токсином ботулизма
- Отравление плесенью
- Отравление витаминами
- Белковое отравление
- Отравление водой (водное отравление)
- Отравление поваренной солью (натрием)
- Отравление минеральными удобрениями (нитратами)
- Отравление крысиным ядом
- Алкогольное отравление (этиловым спиртом, водкой, вином, пивом, суррогатами)
- Отравление метиловым спиртом
- Симптомы и признаки пищевых отравлений и токсикоинфекций
- Тошнота и рвота
- Диарея (жидкий стул, понос)
- Боли в животе (желудке, кишечнике)
- Повышение температуры тела
- Головные боли
- Обезвоживание
- Головокружение
- Интоксикация организма
- Симптомы пищевого отравления у детей - (видео)
- Повышается ли давление при отравлении?
- Может ли отравление протекать без температуры?
- Степени тяжести отравлений (легкое, средней тяжести, тяжелое, с летальным исходом)
- Причины, виды и симптомы отравлений токсическими веществами
- Диагностика отравлений
- Первая доврачебная помощь (что делать при отравлении?)
- Лечение отравлений
- Медикаментозное лечение отравлений (таблетками и другими лекарствами)
- Диета (питание) при отравлениях (что есть после отравления?)
- Осложнения и последствия после отравлений
- Профилактика пищевых отравлений
В клинической практике принято классифицировать отравления по нескольким критериям. Это помогает врачам определить причину заболевания, а также выставить диагноз и назначить правильное лечение. Читать далее...
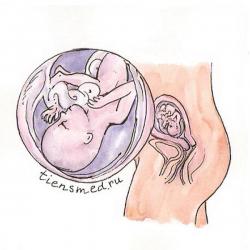
Восемнадцатая неделя беременности
К концу восемнадцатой недели масса плода уже достигает 217 плюс-минус 10,5 г, а длина тела может доходить до 20 см, но в среднем колеблется от 14 до 20 см.
К восемнадцатой неделе у малыша уже полностью сформированы ручки и ножки, на пальчиках имеются фаланги. В течение данной недели беременности на коже подушечек пальцев формируется папиллярный узор, который в обиходе называют отпечатками пальцев. Читать далее...
Оглавление
Начиная с двенадцатой недели срок гестации считается исключительно акушерскими неделями, так как все нормы для различных параметров плода, с которыми сравнивается его текущее состояние, установлены именно для акушерского срока.- Плод
- Шевеления плода
- УЗИ и анализы
- Посещение врача акушера-гинеколога
- Ощущения, признаки беременности и изменения в состоянии организма
- Выделения
- Кровотечение
- Матка и живот
- Боли в животе и других частях тела
- Секс
- Вес
- Питание и алкоголь
- Простуда
- Разрешенные лекарства
- 18 неделя: беременность и отпуск – можно ли купаться, летать на самолете, загорать (рекомендации психолога и акушера-гинеколога) – видео
К концу восемнадцатой недели масса плода уже достигает 217 плюс-минус 10,5 г, а длина тела может доходить до 20 см, но в среднем колеблется от 14 до 20 см.
К восемнадцатой неделе у малыша уже полностью сформированы ручки и ножки, на пальчиках имеются фаланги. В течение данной недели беременности на коже подушечек пальцев формируется папиллярный узор, который в обиходе называют отпечатками пальцев. Читать далее...
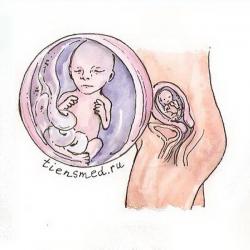
Семнадцатая неделя беременности
К окончанию семнадцатой недели беременности вес плода в среднем достигает 160 плюс-минус 8 г, а длина тела варьируется от 14 до 18 см. На данном сроке плод весит больше плаценты, но его рост и развитие не прекращаются. Так, на семнадцатой неделе начинает работать собственная иммунная система малыша, клетки которой вырабатывают интерферон и иммуноглобулины (антитела), которые защищают плод от различных патогенных микробов, способных проникать через плаценту.
Кожный покров ребенка покрыт лануго – пушковыми волосами, которые распределены по поверхности тела неравномерно, а своеобразными волнами, напоминающими рисунок отпечатков пальцев. Сама кожа по-прежнему очень тонкая и полупрозрачная, поэтому под ней хорошо видны кровеносные сосуды. Но под кожным покровом начинает откладываться бурый жир, который в будущем будет обеспечивать малышу защиту от холода. Ведь жир у плода не такой, как у взрослых людей – по своей структуре и функциям он такой же, как жировые запасы на зиму у животных (например, у медведей). А потому бурый жир предохраняет младенца от холода, и может использоваться для питания в случае голода. Кроме того, кожный покров на семнадцатой неделе покрывается смазкой кремового цвета, которая выполняет защитную функцию, предохраняя тонкую и чувствительную кожу от различных раздражителей. Развивается чувствительность кожи, особенно сильная в области живота и ягодиц. Читать далее...
Оглавление
С двенадцатой недели срок считается исключительно акушерскими неделями, так как все параметры нормального развития плода, с которыми будет сравниваться его текущее состояние, определены именно для акушерских сроков. Кроме того, эмбриональный срок, определенный по УЗИ-исследованию, проведенному до двенадцати недель, использовался для уточнения срока гестации, который, в конечном итоге, считается акушерскими неделями.- Плод
- УЗИ и анализы
- 17 неделя беременности: что такое амниоцентез и для чего он нужен (рекомендации акушера-гинеколога) – видео
- Посещение врача акушера-гинеколога
- Ощущения, признаки беременности и изменения в состоянии организма
- Выделения
- Кровотечение и менструация
- Матка и живот
- Боли в животе и других частях тела
- Секс
- Вес
- Питание и алкоголь
- Простуда
- Разрешенные лекарства
К окончанию семнадцатой недели беременности вес плода в среднем достигает 160 плюс-минус 8 г, а длина тела варьируется от 14 до 18 см. На данном сроке плод весит больше плаценты, но его рост и развитие не прекращаются. Так, на семнадцатой неделе начинает работать собственная иммунная система малыша, клетки которой вырабатывают интерферон и иммуноглобулины (антитела), которые защищают плод от различных патогенных микробов, способных проникать через плаценту.
Кожный покров ребенка покрыт лануго – пушковыми волосами, которые распределены по поверхности тела неравномерно, а своеобразными волнами, напоминающими рисунок отпечатков пальцев. Сама кожа по-прежнему очень тонкая и полупрозрачная, поэтому под ней хорошо видны кровеносные сосуды. Но под кожным покровом начинает откладываться бурый жир, который в будущем будет обеспечивать малышу защиту от холода. Ведь жир у плода не такой, как у взрослых людей – по своей структуре и функциям он такой же, как жировые запасы на зиму у животных (например, у медведей). А потому бурый жир предохраняет младенца от холода, и может использоваться для питания в случае голода. Кроме того, кожный покров на семнадцатой неделе покрывается смазкой кремового цвета, которая выполняет защитную функцию, предохраняя тонкую и чувствительную кожу от различных раздражителей. Развивается чувствительность кожи, особенно сильная в области живота и ягодиц. Читать далее...
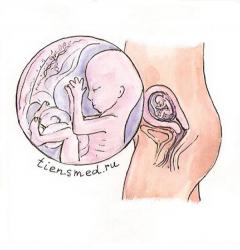
Шестнадцатая неделя беременности
К концу шестнадцатой недели средняя масса плода составляет 118 плюс-минус 5,6 г, а длина тела от копчика до темени (копчико-теменной размер, КТР) доходит до 14,4 плюс-минус 0,8 см.
На шестнадцатой неделе идет процесс окостенения уже сформированных ранее костей, но бывших мягкими и податливыми, похожими на хрящи. Кости становятся плотными и твердыми. Благодаря укреплению мышц, которые набрали силу за счет постоянных "тренировок (различные движения, совершаемые плодом), малыш на шестнадцатой неделе уже может поворачивать голову в стороны и удерживать ее прямом положении (ранее плод держал голову только в согнутом положении, упираясь подбородком в грудь). Читать далее...
Оглавление
Шестнадцатая неделя – это акушерский срок беременности, который указывается в официальной документации. Начиная с двенадцатой недели срок гестации всегда считается исключительно акушерскими неделями, а эмбриональный срок не используется. Это обусловлено двумя основными факторами. Во-первых, эмбриональный срок определяется по УЗИ, что можно сделать исключительно до 12-й недели беременности, и используется он для подтверждения и при необходимости коррекции акушерского срока гестации. Соответственно, к двенадцатой неделе срок уже скорректирован и подтвержден. А во-вторых, все нормальные параметры роста и развития плода, с которыми будет сравниваться состояние каждого конкретного малыша, разработаны для акушерского срока гестации.- Плод
- УЗИ и анализы
- 16 неделя беременности: УЗИ, скрининг второго триместра – видео
- Подробнее о значении анализа на АФП
- Посещение врача акушера-гинеколога
- Ощущения, признаки беременности и изменения в состоянии организма
- Выделения
- Кровотечение
- Матка и живот
- Боли в животе и других частях тела
- Секс
- Вес
- Питание и алкоголь
- Железо и кальций - важные минералы для беременной женщины
- Простуда
- Разрешенные лекарства
К концу шестнадцатой недели средняя масса плода составляет 118 плюс-минус 5,6 г, а длина тела от копчика до темени (копчико-теменной размер, КТР) доходит до 14,4 плюс-минус 0,8 см.
На шестнадцатой неделе идет процесс окостенения уже сформированных ранее костей, но бывших мягкими и податливыми, похожими на хрящи. Кости становятся плотными и твердыми. Благодаря укреплению мышц, которые набрали силу за счет постоянных "тренировок (различные движения, совершаемые плодом), малыш на шестнадцатой неделе уже может поворачивать голову в стороны и удерживать ее прямом положении (ранее плод держал голову только в согнутом положении, упираясь подбородком в грудь). Читать далее...
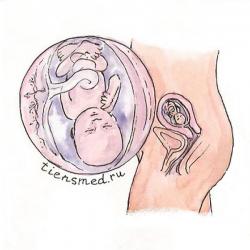
Пятнадцатая неделя беременности
К концу пятнадцатой недели масса тела плода в среднем достигает 77 плюс-минус 3,4 г, а длина тела от копчика до темени – 14,2 плюс-минус 0,7 см.
На пятнадцатой неделе начинается очень важный этап развития нервной системы – формируется кора головного мозга. Причем этот процесс будет продолжаться примерно в течение 4 – 5 недель подряд. А на пятнадцатой неделе, пока поверхность полушарий покрывается извилинами и бороздами, нервные клетки активно делятся, за счет чего увеличивается их количество и плотность. Кроме того, именно с этого срока беременности центральная нервная система начинает полностью управлять работой всех внутренних органов плода. Читать далее...
Оглавление
Начиная с двенадцатой недели срок беременности считается исключительно акушерскими неделями. Это обусловлено тем, что, во-первых, все параметры и показатели нормального развития плода, с которыми сравнивается его фактическое состояние, разработаны и уточнены именно для акушерского срока. А, во-вторых, после двенадцати недель эмбриональный срок уже не нужен для уточнения реальных сроков беременности, так как оно было произведено ранее.- Плод
- УЗИ и анализы
- Посещение врача акушера-гинеколога
- Ощущения, признаки беременности и изменения в состоянии организма
- 15 неделя: изменения во внешности (растяжки, прыщи, пигментные пятна на коже и т.д.), рекомендации акушера-гинеколога – видео
- Выделения
- Кровотечение
- Матка и живот
- Боли в животе и других частях тела
- Секс
- Вес
- Питание и алкоголь
- Еще раз о важности витаминов при беременности
- Простуда
- Разрешенные лекарства
К концу пятнадцатой недели масса тела плода в среднем достигает 77 плюс-минус 3,4 г, а длина тела от копчика до темени – 14,2 плюс-минус 0,7 см.
На пятнадцатой неделе начинается очень важный этап развития нервной системы – формируется кора головного мозга. Причем этот процесс будет продолжаться примерно в течение 4 – 5 недель подряд. А на пятнадцатой неделе, пока поверхность полушарий покрывается извилинами и бороздами, нервные клетки активно делятся, за счет чего увеличивается их количество и плотность. Кроме того, именно с этого срока беременности центральная нервная система начинает полностью управлять работой всех внутренних органов плода. Читать далее...
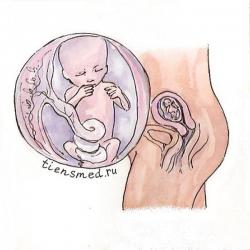
Четырнадцатая неделя беременности
К окончанию четырнадцатой недели длина плода от копчика до темени (копчико-теменной размер, КТР) составляет в среднем 13,2 плюс-минус 0,6 см, а масса достигает 52 плюс-минус 2,5 г. Размеры тела увеличиваются по отношению к объему головы за счет его активного роста. Так, на четырнадцатой неделе объем головы составляет уже половину от длины плода. На голове малыша можно различить первые тонкие волоски. Также на четырнадцатой неделе начинают расти брови, ресницы и волосы на теле, представляющие собой тонкий пушок, называемый лануго. Читать далее...
Оглавление
Начиная с двенадцатой недели используется только акушерский срок беременности, так как, во-первых, все уточнения срока были уже произведены с использованием УЗИ-исследования, а во-вторых, различные параметры и характеристики развития плода, с которыми будут соотноситься реальные данные конкретного малыша, определены именно для акушерского срока. Поэтому с двенадцатой недели понятие эмбрионального срока гестации уже не используется на практике акушерами-гинекологами.- Плод
- УЗИ и анализы
- Посещение врача акушера-гинеколога
- Ощущения, признаки беременности, изменения в организме матери
- Выделения
- Кровотечение
- Матка и живот
- Боли в животе и других частях тела
- Секс
- Вес
- Питание и алкоголь
- 14 неделя: беременность и токсины, как оградить ребенка от вредных веществ (рекомендации акушера-гинеколога) – видео
- Простуда
- Разрешенные лекарства
К окончанию четырнадцатой недели длина плода от копчика до темени (копчико-теменной размер, КТР) составляет в среднем 13,2 плюс-минус 0,6 см, а масса достигает 52 плюс-минус 2,5 г. Размеры тела увеличиваются по отношению к объему головы за счет его активного роста. Так, на четырнадцатой неделе объем головы составляет уже половину от длины плода. На голове малыша можно различить первые тонкие волоски. Также на четырнадцатой неделе начинают расти брови, ресницы и волосы на теле, представляющие собой тонкий пушок, называемый лануго. Читать далее...
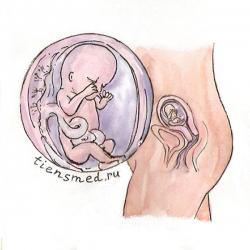
Тринадцатая неделя беременности
В начале тринадцатой недели плод весит 15 – 25 г, а его длина от темени до копчика составляет 7 – 8,2 см. К концу тринадцатой недели масса плода в среднем уже равна 31 плюс-минус 1,5 г, а длина доходит до 10 плюс-минус 0,5 см.
Внутри амниона (плодного пузыря) находится примерно 50 мл амниотической жидкости, в которой плод свободно двигается, переворачивается и т.д. Плацента полностью сформирована, и именно через ее сосуды ребенок получает из крови матери кислород и питательные вещества, а также удаляет продукты собственного обмена веществ. Кроме того, плацента продуцирует гормоны и биологически активные вещества (прогестерон, эстроген и т.д.), которые необходимы для поддержания нормального течения беременности и подготовки организма женщины к родам и последующему грудному вскармливанию. Читать далее...
Оглавление
Тринадцатая неделя завершает первый триместр беременности, а с четырнадцатой начинается уже второй триместр. Это означает, что тринадцатая неделя является последней, в течение которой женщине запрещено принимать большинство различных препаратов и подвергаться любым вредным воздействиям, способным вызывать нарушения роста и развития плода. С четырнадцатой недели можно будет немного "расслабиться", так как степень негативного воздействия различных факторов на плод будет уже меньше.- Плод
- УЗИ и анализы
- Посещение врача акушера-гинеколога
- Ощущения, признаки беременности и изменения в состоянии организма
- Выделения
- Кровотечение и менструация
- Матка и живот
- Боли в животе и других частях тела
- Секс
- 13 неделя: секс на ранних сроках беременности, рекомендации гинеколога и психолога – видео
- Вес
- Питание и алкоголь
- Простуда
- Разрешенные лекарства
В начале тринадцатой недели плод весит 15 – 25 г, а его длина от темени до копчика составляет 7 – 8,2 см. К концу тринадцатой недели масса плода в среднем уже равна 31 плюс-минус 1,5 г, а длина доходит до 10 плюс-минус 0,5 см.
Внутри амниона (плодного пузыря) находится примерно 50 мл амниотической жидкости, в которой плод свободно двигается, переворачивается и т.д. Плацента полностью сформирована, и именно через ее сосуды ребенок получает из крови матери кислород и питательные вещества, а также удаляет продукты собственного обмена веществ. Кроме того, плацента продуцирует гормоны и биологически активные вещества (прогестерон, эстроген и т.д.), которые необходимы для поддержания нормального течения беременности и подготовки организма женщины к родам и последующему грудному вскармливанию. Читать далее...
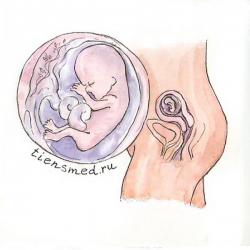
Двенадцатая неделя беременности
Малыш уже сильно вырос, длина его тела на разных днях двенадцатой недели беременности составляет 60 – 90 мм (в среднем к окончанию двенадцатой неделе длина плода составляет 82 плюс-минус 4,1 мм), а масса тела к концу этой недели в среднем равна 19 плюс-минус 0,8 г (в течение недели растет от 13 до 20 г). С двенадцатой недели длина плода и скорость его роста являются более важными показателями, чем вес, так как масса может значительно колебаться в зависимости от характера питания матери и генетически обусловленной конституции (тонкокостный худенький тип, ширококостный плотный тип тела и т.д.). Читать далее...
Оглавление
С двенадцатой недели (по акушерскому сроку) вся дальнейшая беременность считается акушерскими неделями, то есть по акушерскому сроку. Эмбриональный срок больше не указывается, так как становится фактически не нужным, ведь все показатели нормального развития, с которыми сравнивается фактическое состояние плода, разработаны для акушерского срока. К двенадцатой неделе уже, как правило, были произведены УЗИ-исследования, срок беременности уточнен, и с данными уточнениями он считается акушерским.- Плод
- УЗИ и анализы
- Посещение врача акушера-гинеколога
- Ощущения, признаки беременности и изменения в состоянии организма
- Выделения
- Кровотечение
- Матка и живот
- Боли в животе и других частях тела
- 12 неделя: развитие плода. Причины выкидыша и сохранение беременности (рекомендации акушера-гинеколога) – видео
- Секс
- Вес
- Питание и алкоголь
- Простуда
- Разрешенные лекарства
Малыш уже сильно вырос, длина его тела на разных днях двенадцатой недели беременности составляет 60 – 90 мм (в среднем к окончанию двенадцатой неделе длина плода составляет 82 плюс-минус 4,1 мм), а масса тела к концу этой недели в среднем равна 19 плюс-минус 0,8 г (в течение недели растет от 13 до 20 г). С двенадцатой недели длина плода и скорость его роста являются более важными показателями, чем вес, так как масса может значительно колебаться в зависимости от характера питания матери и генетически обусловленной конституции (тонкокостный худенький тип, ширококостный плотный тип тела и т.д.). Читать далее...
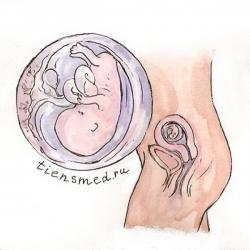
Одиннадцатая неделя беременности
На одиннадцатой неделе начинается фетальный период развития, когда будущий малыш официально становится плодом, и перестает быть эмбрионом. Его вес составляет от 7 до 10 г, а длина тела (копчико-теменной размер) колеблется от 50 до 65 мм (в среднем 65 плюс-минус 3,2 мм).
На этой неделе гестации происходят очень важные изменения в организме плода. Во-первых, на поверхности эритроцитов ребенка появляются антигены, определяющие группу крови и резус-фактор. Поэтому если у женщины отрицательный резус-фактор крови, с 11-12-й недели ей необходимо периодически (1 – 2 раза в месяц) сдавать анализ на наличие антител к резусу. Если такие антитела появляются в крови, это свидетельствует о том, что между ней и плодом происходит резус-конфликт, суть которого точно такая же, как при отторжении трансплантата. В результате резус-конфликта ребенок родится с гемолитической болезнью новорожденных. Но если своевременно вводить специальные препараты, подавляющие резус-конфликт, то ребенок родится здоровым. Поэтому для своевременного выявления возможного резус-конфликта и последующего его лечения женщины с отрицательным резус-фактором должны периодически сдавать кровь на наличие антител к резусу. Читать далее...
Оглавление
Наличие двух вариантов срока беременности (акушерского и эмбрионального) объясняется различными точками начала отсчета. Так, акушерский срок считается от даты последней менструации, а эмбриональный срок – от даты овуляции. А поскольку между началом менструации и овуляцией проходит примерно две недели, то и акушерский срок на две недели больше эмбрионального.- Плод
- УЗИ и анализы
- Посещение врача акушера-гинеколога
- 11 неделя беременности: скрининг первого триместра, тесты, анализы и обследования, рекомендации врачей – видео
- Ощущения, признаки беременности, изменения в организме матери
- Выделения
- Кровотечение
- Матка и живот
- Боли в животе и других частях тела
- Секс
- Вес
- Питание и алкоголь
- Простуда
- Разрешенные лекарства
На одиннадцатой неделе начинается фетальный период развития, когда будущий малыш официально становится плодом, и перестает быть эмбрионом. Его вес составляет от 7 до 10 г, а длина тела (копчико-теменной размер) колеблется от 50 до 65 мм (в среднем 65 плюс-минус 3,2 мм).
На этой неделе гестации происходят очень важные изменения в организме плода. Во-первых, на поверхности эритроцитов ребенка появляются антигены, определяющие группу крови и резус-фактор. Поэтому если у женщины отрицательный резус-фактор крови, с 11-12-й недели ей необходимо периодически (1 – 2 раза в месяц) сдавать анализ на наличие антител к резусу. Если такие антитела появляются в крови, это свидетельствует о том, что между ней и плодом происходит резус-конфликт, суть которого точно такая же, как при отторжении трансплантата. В результате резус-конфликта ребенок родится с гемолитической болезнью новорожденных. Но если своевременно вводить специальные препараты, подавляющие резус-конфликт, то ребенок родится здоровым. Поэтому для своевременного выявления возможного резус-конфликта и последующего его лечения женщины с отрицательным резус-фактором должны периодически сдавать кровь на наличие антител к резусу. Читать далее...
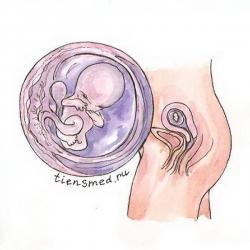
Десятая неделя беременности
На десятой неделе беременности плод достигает 30 – 40 мм (в среднем 31 плюс-минус 1,6 мм) в длину и 4 плюс-минус 0,2 г веса. По своему внешнему виду, строению и функционированию органов крошечный плод уже похож на обычного человека, только пока еще очень маленького, прозрачного и без волос. К началу десятой недели уже завершилась закладка основных систем и органов, а в течение оставшихся 30-ти недель беременности они будут только активно расти и развиваться, приобретая свойства, необходимые для полноценной жизни вне материнской утробы. Читать далее...
Оглавление
В настоящее время срок беременности считается двумя основными методами – по акушерской методике и по дате зачатия. Соответственно, срок, подсчитанный акушерской методикой, называется акушерским, а срок, вычисленный по дате зачатия – эмбриональным. Разница между эмбриональным и акушерским сроком заключается в дате, с которой ведется отсчет начала беременности. Так, акушерский срок считается от даты последней менструации, а эмбриональный – от даты овуляции. А поскольку овуляция наступает в среднем через две недели после менструации, то разница между акушерским и эмбриональным сроком составляет также две недели.- Плод
- УЗИ и анализы
- Посещение врача акушера-гинеколога
- Ощущения, признаки беременности и изменения в состоянии организма
- 10 недель беременности: перепады настроения (рекомендации психолога) – видео
- Выделения
- Кровотечение
- Матка и живот
- Боли в животе и других частях тела
- Секс
- Вес
- Питание и алкоголь
- Простуда, высокая температура
- Разрешенные лекарства
На десятой неделе беременности плод достигает 30 – 40 мм (в среднем 31 плюс-минус 1,6 мм) в длину и 4 плюс-минус 0,2 г веса. По своему внешнему виду, строению и функционированию органов крошечный плод уже похож на обычного человека, только пока еще очень маленького, прозрачного и без волос. К началу десятой недели уже завершилась закладка основных систем и органов, а в течение оставшихся 30-ти недель беременности они будут только активно расти и развиваться, приобретая свойства, необходимые для полноценной жизни вне материнской утробы. Читать далее...
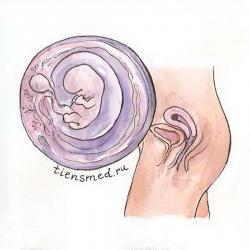
Девятая неделя беременности
Внешне ребеночек мало отличается от того, как он выглядел неделю назад, но вот двигательная активность его многократно возрастает:
Оглавление
Малыш растет в длину - он уже имеет 5,0 см, и вес около 12 г. Теперь каждая новая неделя будет прибавлять ему веса, размера и схожести с тем очаровательным созданием, которое и появится попозже на свет.- Плод
- УЗИ и анализы
- Посещение врача акушера-гинеколога
- Ощущения, признаки беременности и изменения в состоянии организма
- Выделения
- Кровотечение и менструация
- Матка и живот
- Боли в животе и других частях тела
- Секс
- Вес
- Питание и алкоголь
- 9 неделя: питание в начале беременности, какие витамины принимать (рекомендации врача акушера-гинеколога) – видео
- Простуда
- Разрешенные лекарства
Внешне ребеночек мало отличается от того, как он выглядел неделю назад, но вот двигательная активность его многократно возрастает:
- Полностью сформировались конечности и пальцы – ребенок ими активно двигает, сжимает кулачки.
- Малыш может всасывать и глотать амниотическую жидкость. Может мочиться.
- Он активно морщит губы, открывает и закрывает рот.
- Хвост исчезает к этому сроку окончательно – что не может не радовать родственников.
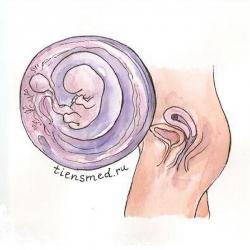
Восьмая неделя беременности
На восьмой неделе эмбрион достигает 14 – 20 мм в длину (в среднем 18 плюс-минус 0,9 мм), и весит уже около 1 г. Плод активно шевелится, что свидетельствует об активности нервной системы, но его движения еще незаметны для женщины из-за маленьких размеров. Все внутренние органы уже заложены, и будут активно развиваться в течение всего оставшегося срока беременности. Сердце малыша качает кровь по его маленькому организму, а в крупных сосудах (аорте и легочной артерии) уже функционируют клапаны. В островках гемопоэза образуются клетки крови. Перегородки между предсердиями и соединения сосудов утолщаются, растут и укрепляются. Читать далее...
Оглавление
На сегодняшний день врачи выделяют два срока беременности – акушерский и эмбриональный, которые отличаются друг от друга на две недели. Такая разница между этими сроками обусловлена датой, от которой отсчитывается начало беременности. Так, акушерский срок отсчитывается от даты последней менструации, а эмбриональный – от овуляции. А поскольку овуляция наступает примерно на две недели позднее начала месячных, то и разница между этими двумя сроками беременности также составляет около двух недель.- Плод
- УЗИ и анализы
- Посещение врача акушера-гинеколога
- Ощущения, признаки беременности
- Выделения
- Кровотечение
- Матка и живот
- Боли в животе и других частях тела
- Секс
- Вес
- Питание и алкоголь
- Простуда
- Разрешенные лекарства
- 8 неделя беременности: фитнес и гимнастика для беременных женщин, упражнения – видео
На восьмой неделе эмбрион достигает 14 – 20 мм в длину (в среднем 18 плюс-минус 0,9 мм), и весит уже около 1 г. Плод активно шевелится, что свидетельствует об активности нервной системы, но его движения еще незаметны для женщины из-за маленьких размеров. Все внутренние органы уже заложены, и будут активно развиваться в течение всего оставшегося срока беременности. Сердце малыша качает кровь по его маленькому организму, а в крупных сосудах (аорте и легочной артерии) уже функционируют клапаны. В островках гемопоэза образуются клетки крови. Перегородки между предсердиями и соединения сосудов утолщаются, растут и укрепляются. Читать далее...
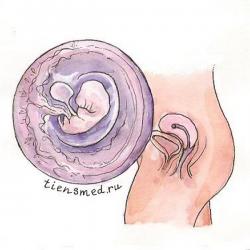
Седьмая неделя беременности
На седьмой неделе беременности происходит формирование верхних и нижних конечностей (рук и ног), которые пока имеют вид и форму весла. Руки эмбриона уже сгибаются в локтевом и запястном суставах, формируются плечи и предплечья, выделяются ладошки и зачатки пальцев. Ноги развиваются медленнее и еще не имеют таких структур, как руки.
Сформировавшиеся кости на седьмой неделе начинают уплотняться и приобретать структуру, характерную для новорожденного ребенка. Читать далее...
Оглавление
В настоящее время существует два варианта определения срока беременности – акушерский и эмбриональный, которые отличаются друг от друга на две недели. Это обусловлено тем, что отсчет начала беременности ведется с разных дат. Так, акушерский срок считается от даты последних менструаций, а эмбриональный – от момента овуляции. А поскольку овуляция наступает примерно через две недели после последних месячных, то и разница между акушерским и эмбриональным сроком составляет около двух недель.- Плод
- УЗИ и анализы
- Посещение врача акушера-гинеколога
- Ощущения, признаки беременности
- Выделения
- Менструации (кровотечение)
- Матка и живот
- Боли в животе и других частях тела
- 7 неделя: причины, симптомы и признаки, диагностика внематочной беременности, мнение акушера-гинеколога – видео
- Секс
- Вес
- Питание и алкоголь
- Простуда
- Разрешенные лекарства
На седьмой неделе беременности происходит формирование верхних и нижних конечностей (рук и ног), которые пока имеют вид и форму весла. Руки эмбриона уже сгибаются в локтевом и запястном суставах, формируются плечи и предплечья, выделяются ладошки и зачатки пальцев. Ноги развиваются медленнее и еще не имеют таких структур, как руки.
Сформировавшиеся кости на седьмой неделе начинают уплотняться и приобретать структуру, характерную для новорожденного ребенка. Читать далее...
Энтерол – инструкция по применению, аналоги, отзывы, цена
Регистрационный номер: П N011277
Торговое название: Энтерол®
Описание: Гладкие, блестящие, непрозрачные, белого цвета желатиновые капсулы № "0", содержащие светло коричневый порошок с характерным дрожжевым запахом.
Лекарственная форма: Капсулы.
Состав.
1 капсула содержит:
Действующее вещество:
Лиофилизированные Saccharomyces boulardii 250 мг.
Вспомогательные вещества:
Лактозы моногидрат, магния стеарат, желатин, титана диоксид.
Фармакотерапевтическая группа: противодиарейное средство.
Код АТХ: [A07FA02]
Saccharomyces boulardii оказывает антимикробное действие, обусловленное антагонистическим эффектом в отношении патогенных и условно-патогенных микроорганизмов: Clostridium difficile, Candida albicans, Candida kruesei, Candida pseudotropicalis, Klebsiella pneumoniae, Pseudomоnas aeruginosa, Salmonella typhimurium, Yersinia enterocolitica, Escherichia coli, Shigella dysenteriae, Staphylococcus aureus и других, а также Entamoeba histolitica и Lambliae. Saccharomyces boulardii обладает антитоксинным действием в отношении бактериальных цито- и энтеротоксинов, повышает ферментативную функцию кишечника. Saccharomyces boulardii обладает естественной устойчивостью к антибиотикам.
После приёма препарата Saccharomyces boulardii проходит через пищеварительный тракт в неизменном виде без колонизации. Препарат полностью выводится из организма в течение 2-5 дней после прекращения приема.
Лечение и профилактика диареи любой этиологии.
1. Повышенная чувствительность к одному из компонентов;
2. Наличие центрального венозного катетера, так как описаны редкие случаи возникновения фунгимии у больных с центральным венозным катетером в госпитальных условиях.
 Детям с 1 года до 3 лет – 1 капсула два раза в день в течение 5 дней.
Детям с 1 года до 3 лет – 1 капсула два раза в день в течение 5 дней.
Детям от 3 лет и взрослым – 1-2 капсулы два раза в день в течение 7-10 дней. Энтерол® следует принимать за 1 час до еды, запивая небольшим количеством жидкости. Не следует запивать горячими и алкогольными напитками. Для малолетних детей, а также в случаях затруднённого глотания, капсулу можно раскрыть и давать ее содержимое с холодной или чуть теплой жидкостью. Прием препарата для лечения острой диареи в обязательном порядке должен сопровождаться регидратацией.
В редких случаях возможно проявление индивидуальной чувствительности к компонентам препарата.
Применение Энтерола® в период беременности или лактации оправдано в том случае, если ожидаемая польза превышает потенциальный риск.
Если по прошествии двух суток применения Энтерола® для лечения острой диареи не наступает улучшения, а также при повышении температуры, обнаружении крови или слизи в каловых массах необходимо немедленно обратиться к лечащему врачу. Ощущение жажды и сухости во рту свидетельствуют о недостаточной регидратации.
Энтерол® не принимают совместно с противогрибковыми препаратами. Читать далее...
Оглавление
- ИНСТРУКЦИЯ по применению лекарственного препарата для медицинского применения ЭНТЕРОЛ® (капсулы)
- ИНСТРУКЦИЯ по применению лекарственного препарата для медицинского применения ЭНТЕРОЛ® (порошок)
- Фармакологические свойства
- Показания к применению
- Противопоказания
- Применение при беременности и в период грудного вскармливания
- Способ применения и дозы
- Побочное действие
- Передозировка
- Взаимодействие с другими лекарственными средствами
- Особые указания
- Влияние на способность управления транспортными средствами и механизмами
- Форма выпуска
- Условия хранения
- Срок годности
- Условия отпуска
- Производитель и владелец регистрационного удостоверения
ИНСТРУКЦИЯ по применению лекарственного препарата для медицинского применения ЭНТЕРОЛ®
Регистрационный номер: П N011277
Торговое название: Энтерол®
Описание: Гладкие, блестящие, непрозрачные, белого цвета желатиновые капсулы № "0", содержащие светло коричневый порошок с характерным дрожжевым запахом.
Лекарственная форма: Капсулы.
Состав.
1 капсула содержит:
Действующее вещество:
Лиофилизированные Saccharomyces boulardii 250 мг.
Вспомогательные вещества:
Лактозы моногидрат, магния стеарат, желатин, титана диоксид.
Фармакотерапевтическая группа: противодиарейное средство.
Код АТХ: [A07FA02]
Фармакологические свойства
Saccharomyces boulardii оказывает антимикробное действие, обусловленное антагонистическим эффектом в отношении патогенных и условно-патогенных микроорганизмов: Clostridium difficile, Candida albicans, Candida kruesei, Candida pseudotropicalis, Klebsiella pneumoniae, Pseudomоnas aeruginosa, Salmonella typhimurium, Yersinia enterocolitica, Escherichia coli, Shigella dysenteriae, Staphylococcus aureus и других, а также Entamoeba histolitica и Lambliae. Saccharomyces boulardii обладает антитоксинным действием в отношении бактериальных цито- и энтеротоксинов, повышает ферментативную функцию кишечника. Saccharomyces boulardii обладает естественной устойчивостью к антибиотикам.
После приёма препарата Saccharomyces boulardii проходит через пищеварительный тракт в неизменном виде без колонизации. Препарат полностью выводится из организма в течение 2-5 дней после прекращения приема.
Показания
Лечение и профилактика диареи любой этиологии.
Противопоказания
1. Повышенная чувствительность к одному из компонентов;
2. Наличие центрального венозного катетера, так как описаны редкие случаи возникновения фунгимии у больных с центральным венозным катетером в госпитальных условиях.
Способ применения и дозы
 Детям с 1 года до 3 лет – 1 капсула два раза в день в течение 5 дней.
Детям с 1 года до 3 лет – 1 капсула два раза в день в течение 5 дней.Детям от 3 лет и взрослым – 1-2 капсулы два раза в день в течение 7-10 дней. Энтерол® следует принимать за 1 час до еды, запивая небольшим количеством жидкости. Не следует запивать горячими и алкогольными напитками. Для малолетних детей, а также в случаях затруднённого глотания, капсулу можно раскрыть и давать ее содержимое с холодной или чуть теплой жидкостью. Прием препарата для лечения острой диареи в обязательном порядке должен сопровождаться регидратацией.
Побочное действие
В редких случаях возможно проявление индивидуальной чувствительности к компонентам препарата.
Беременность и лактация
Применение Энтерола® в период беременности или лактации оправдано в том случае, если ожидаемая польза превышает потенциальный риск.
Особые указания
Если по прошествии двух суток применения Энтерола® для лечения острой диареи не наступает улучшения, а также при повышении температуры, обнаружении крови или слизи в каловых массах необходимо немедленно обратиться к лечащему врачу. Ощущение жажды и сухости во рту свидетельствуют о недостаточной регидратации.
Лекарственное взаимодействие
Энтерол® не принимают совместно с противогрибковыми препаратами. Читать далее...
Шестая неделя беременности
Вес эмбриона на шестой неделе составляет 0,5 – 0,7 г (как у кедрового ореха), а длина всего 2 – 4 мм.
С начала шестой недели плод переходит на гематотрофный тип питания, так как кровеносные сосуды ворсин хориона соединяются с сосудами матки. А это означает, что с этого момента растущий плод полностью связан с кровеносной системой матери, и будет получать все необходимые питательные вещества и кислород из ее крови. Кроме того, к плоду будут проникать и вредные вещества, оказавшиеся в крови будущей матери. Поэтому с начала шестой недели следует очень внимательно следить за всем, что женщина кушает, пьет и какие лекарства принимает – все это может попасть в кровь и повредить плоду. Читать далее...
Оглавление
Поскольку в настоящее время имеется два разных способа определения срока беременности, которые берут за начало различные даты, то выделяют два срока гестации – акушерский и эмбриональный. Эти сроки отличаются на две недели, причем акушерский срок всегда на две недели больше эмбрионального. Такая ситуация обусловлена тем, что акушерский срок традиционно считается от даты последних месячных, хотя очевидно, что в менструацию еще никакой беременности не было – она наступила позднее, в течение цикла.- Плод
- УЗИ и анализы
- Посещение врача акушера-гинеколога
- Ощущения, признаки беременности
- Выделения
- Менструации
- Матка и живот
- Боли в животе и других частях тела
- Гормональные изменения в организме женщины
- Секс
- Вес
- Питание и алкоголь
- Простуда
- 6 неделя: токсикоз (тошнота на ранних сроках), как лечиться при простуде и вирусных инфекциях (рекомендации акушера-гинеколога) - видео
- Разрешенные лекарства
Вес эмбриона на шестой неделе составляет 0,5 – 0,7 г (как у кедрового ореха), а длина всего 2 – 4 мм.
С начала шестой недели плод переходит на гематотрофный тип питания, так как кровеносные сосуды ворсин хориона соединяются с сосудами матки. А это означает, что с этого момента растущий плод полностью связан с кровеносной системой матери, и будет получать все необходимые питательные вещества и кислород из ее крови. Кроме того, к плоду будут проникать и вредные вещества, оказавшиеся в крови будущей матери. Поэтому с начала шестой недели следует очень внимательно следить за всем, что женщина кушает, пьет и какие лекарства принимает – все это может попасть в кровь и повредить плоду. Читать далее...