- Плод
- УЗИ и анализы
- 16 неделя беременности: УЗИ, скрининг второго триместра – видео
- Подробнее о значении анализа на АФП
- Посещение врача акушера-гинеколога
- Ощущения, признаки беременности и изменения в состоянии организма
- Выделения
- Кровотечение
- Матка и живот
- Боли в животе и других частях тела
- Секс
- Вес
- Питание и алкоголь
- Железо и кальций - важные минералы для беременной женщины
- Простуда
- Разрешенные лекарства
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
 Уточнение срока гестации будет произведено в течение беременности еще раз по первым шевелениям плода, которые разные женщины ощущают в один и тот же период – в конце двадцатой недели первородящие и в конце восемнадцатой недели – повторнородящие. То есть женщины, готовящиеся родить первого ребенка (даже если текущая беременность не первая, и до нее были другие, окончившиеся абортом, выкидышем и т.д.), ощущают первые шевеления плода в конце двадцатой недели. А женщины, готовящиеся родить второго или последующего ребенка (третьего, четвертого и т.д.), ощущают шевеления плода впервые в конце восемнадцатой недели. Соответственно, день, в который ощущаются первые шевеления плода, считается концом восемнадцатой недели гестации у повторнородящих женщин и концом двадцатой недели беременности у первородящих.
Уточнение срока гестации будет произведено в течение беременности еще раз по первым шевелениям плода, которые разные женщины ощущают в один и тот же период – в конце двадцатой недели первородящие и в конце восемнадцатой недели – повторнородящие. То есть женщины, готовящиеся родить первого ребенка (даже если текущая беременность не первая, и до нее были другие, окончившиеся абортом, выкидышем и т.д.), ощущают первые шевеления плода в конце двадцатой недели. А женщины, готовящиеся родить второго или последующего ребенка (третьего, четвертого и т.д.), ощущают шевеления плода впервые в конце восемнадцатой недели. Соответственно, день, в который ощущаются первые шевеления плода, считается концом восемнадцатой недели гестации у повторнородящих женщин и концом двадцатой недели беременности у первородящих.Плод
К концу шестнадцатой недели средняя масса плода составляет 118 плюс-минус 5,6 г, а длина тела от копчика до темени (копчико-теменной размер, КТР) доходит до 14,4 плюс-минус 0,8 см.
На шестнадцатой неделе идет процесс окостенения уже сформированных ранее костей, но бывших мягкими и податливыми, похожими на хрящи. Кости становятся плотными и твердыми. Благодаря укреплению мышц, которые набрали силу за счет постоянных "тренировок (различные движения, совершаемые плодом), малыш на шестнадцатой неделе уже может поворачивать голову в стороны и удерживать ее прямом положении (ранее плод держал голову только в согнутом положении, упираясь подбородком в грудь). Подвижность плода на шестнадцатой неделе еще более возрастает – он активно шевелит ногами, руками, челюстью и головой, но его движения становятся скоординированными, а не произвольными. Малыш учится совершать мимические движения – хмурится, открывает и закрывает рот, жмурится, гримасничает.
На пальцах рук и ног уже полностью сформировались ногти. Уши и глаза практически переместились к своему обычному расположению на голове, а надбровные дуги выдвинулись вперед. Но веки еще полностью сомкнуты, а глаза закрыты. Рот плода приоткрыт, он постоянно совершает дыхательные движения грудной клеткой и попеременно заглатывает и выплевывает околоплодные воды. Дыхательными движениями ребенок тренирует свои мышцы для того, чтобы в будущем, после появления на свет, свободно и нормально дышать.
Печень на шестнадцатой неделе начинает выполнять пищеварительную функцию, а кроветворение полностью перемещается в костный мозг. Печень вырабатывает желчь, которая уже накапливается в желчном пузыре, а из него поступает в кишечник. В свою очередь клетки слизистой кишечника обновляются, и отмирающие клетки формируют первородный кал – меконий, который смешивается с желчью, придающей ему темно-зеленый или черно-зеленый цвет.
Почки и мочевой пузырь плода на шестнадцатой неделе развиты и выполняют свои функции – малыш писает примерно каждые 45 минут. Моча выделяется прямо в околоплодные воды, которые, в свою очередь, обновляются каждые три часа. Благодаря постоянному обновлению поддерживается чистота околоплодных вод и постоянство их химического состава, поэтому ребенок может спокойно расти, развиваться, осуществлять физиологические отправления и не отравляться своими же испражнениями.
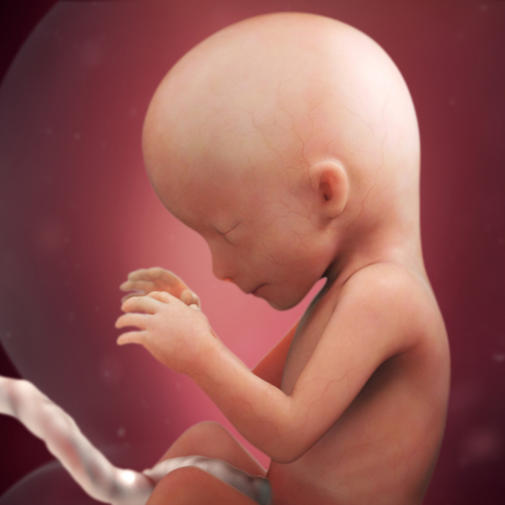
В крови плода уже имеются все клетки, которые присутствуют у взрослого человека. Также кровь плода к шестнадцатой неделе уже имеет собственную группу и резус-фактор. Однако у малыша в крови имеется фетальный гемоглобин, который на этапе внутриутробного развития выполняет функцию переноса кислорода из материнской крови к клеткам органов малыша. Примерно через полгода после рождения на свет фетальный гемоглобин распадается, и вместо него образуется обычный гемоглобин, находящийся в эритроцитах всех взрослых людей.
Туловище плода интенсивно растет, благодаря чему голова становится пропорциональной относительно размеров тела.
УЗИ и анализы
 На шестнадцатой неделе беременности плановое УЗИ-обследование не производится. Поэтому обычно на данном сроке УЗИ делают только при осложнениях беременности (например, угроза выкидыша, подозрение на замершую беременность и т.д.). Таким образом, очевидно, что УЗИ-обследование на шестнадцатой неделе делать не нужно, если женщина хорошо себя чувствует и нет никаких подозрений на какую-либо патологию беременности.
На шестнадцатой неделе беременности плановое УЗИ-обследование не производится. Поэтому обычно на данном сроке УЗИ делают только при осложнениях беременности (например, угроза выкидыша, подозрение на замершую беременность и т.д.). Таким образом, очевидно, что УЗИ-обследование на шестнадцатой неделе делать не нужно, если женщина хорошо себя чувствует и нет никаких подозрений на какую-либо патологию беременности.Единственная причина, по которой можно по собственной инициативе пройти УЗИ-обследование на шестнадцатой неделе – это установление пола ребенка. На данном сроке половые органы обычно хорошо видны, поэтому врач сможет без труда определить, кого вынашивает женщина - мальчика или девочку.
При производстве УЗИ на сроке шестнадцать недель женщина может увидеть на экране прибора активные движения своего будущего ребенка – он хмурится, гримасничает, подмигивает, двигает ручками и ножками, подносит палец ко рту и т.д.
Что касается анализов, то на шестнадцатой неделе нет каких-либо обязательных тестов, но по желанию можно сдать тройной тест биохимического скрининга. Однако это не обязательно, так как оптимальным периодом для сдачи данного анализа считается срок в 18 – 21 неделю. Но теоретически делать биохимический скрининг можно с 16 по 21 неделю.
Тройной тест биохимического скрининга представляет собой анализ крови на концентрацию трех веществ – альфа-фетопротеина (АФП), хорионического гонадотропина (ХГЧ) и неконъюгированного эстриола (НЭ). Если концентрация данных веществ в крови будущей матери ненормальная (выше или ниже нормы), то это свидетельствует о том, что высок риск генетический аномалий у плода. Если же концентрация АФП, ХГЧ и НЭ в пределах нормы – это указывает на то, что риск генетических аномалий у плода минимален.
Данные тесты называются скринингом, поскольку позволяют выявить женщин группы риска по генетическим аномалиям у плода. Но сами анализы не отражают наличие генетических отклонений. Иными словами, если уровень АФП, ХГЧ или НЭ не в норме, то имеется лишь высокий риск генетической аномалии, а не сам генетический дефект. Поэтому при получении ненормальных результатов биохимического скрининга не нужно волноваться и паниковать, думая, что вынашиваемый ребенок имеет генетические аномалии. К сожалению, биохимический скрининг крайне неточен, поэтому очень часто бывают ситуации, когда у женщин, имевших ненормальный уровень ХГЧ, АФП или НЭ, рождается совершенно здоровый нормальный ребенок. И напротив, у женщин с нормальными показателями биохимического скрининга рождался ребенок с генетическими отклонениями.
Из-за высокой неточности биохимического скрининга многие врачи уделяют данным тестам незначительное внимание, так как делать по результатам данных анализов какие-либо выводы представляется им сродни гаданию.
Однако, несмотря на неточность биохимического скрининга, он входит в рекомендованные Министерством здравоохранения анализы и обследования при беременности, поэтому тройной тест врачи женской консультации назначают практически всегда.
Кроме биохимического скрининга, на шестнадцатой неделе женщины с отрицательным резус-фактором крови должны сдать анализ на антитела к резус-фактору и белкам системы АВ0 второй раз, если первый раз данный тест они сдавали на одиннадцатой-двенадцатой неделе. Анализ на антитела к резус-фактору проводится с целью выявления резус-конфликта между организмами матери и плода, который, по своей сути, похож на отторжение трансплантата. Итогом резус-конфликта, который своевременно не был пролечен, может стать гемолитическая болезнь новорожденных или даже внутриутробная смерть плода. Анализ на антитела к резус-фактору позволяет выявить резус-конфликт, если он начал развиваться и, соответственно, своевременно начать лечение, предотвратив гибель плода или гемолитическую болезнь новорожденных.
Если анализ на антитела положительный, то это свидетельствует о развитии резус-конфликта, и в такой ситуации нужно срочно проводить лечение. Если же анализ на антитела отрицательный, то резус-конфликта нет, беременность протекает нормально и плоду ничего не грозит. Анализ на антитела к резус-фактору и белкам системы АВ0 сдается один раз в месяц, начиная с одиннадцатой-двенадцатой недели.
Каких-либо иных анализов, если женщина себя чувствует хорошо и ее ничего не беспокоит, сдавать на шестнадцатой неделе не нужно. Поэтому данный срок беременности является относительно спокойным в плане различных обследований, так как не нужно посещать специалистов-медиков и проходить различные обследования.
 Однако если с начала беременности женщина еще не сдавала никаких анализов, то ей это необходимо сделать. В такой ситуации нужно на шестнадцатой неделе сдать следующие анализы:
Однако если с начала беременности женщина еще не сдавала никаких анализов, то ей это необходимо сделать. В такой ситуации нужно на шестнадцатой неделе сдать следующие анализы:- Общий анализ мочи (при наличии хронических заболеваний почек или мочевого пузыря – дополнительно моча по Нечипоренко);
- Общий анализ крови;
- Кал на яйца глист;
- Биохимический анализ крови (глюкоза крови, общий белок, белковые фракции, билирубин, мочевина, креатинин, холестерин, триглицериды, АсАТ, АлАТ, щелочная фосфатаза);
- Кровь на группу и резус-фактор;
- Коагулограмма (тромбоциты, АЧТВ, ПТИ, МНО, ТВ, фибриноген);
- Бактериальный посев мочи;
- Гинекологический мазок и бакпосев отделяемого влагалища;
- Мазок на цитологию (по Папаниколау);
- Исследование на половые инфекции (проводится до 16-ти недель беременности);
- Анализы на опасные инфекции (ВИЧ, сифилис, гепатиты);
- Анализ генотипа у врача-генетика (для женщин старше 35 лет);
- Анализ на наличие антител к резус-фактору и белкам системы АВ0 (только для женщин с отрицательным резус-фактором крови).
16 неделя беременности: УЗИ, скрининг второго триместра – видео
Подробнее о значении анализа на АФП (альфа-фетопротеин)
 Данный тест позволяет выявить некоторые генетические нарушения плода или развития беременности.
Данный тест позволяет выявить некоторые генетические нарушения плода или развития беременности.Во время беременности повышенный АФП может свидетельствовать о следующих состояниях:
- многоплодная беременность;
- некроз печени плода (вследствие вирусной инфекции);
- порок развития нервной трубки плода (анэнцефалия, расщелина позвоночника);
- пупочная грыжа плода;
- патология почек плода;
- несращение передней брюшной стенки плода;
- другие пороки развития плода.
- синдроме Дауна (трисомия 21);
- трисомии 18;
- задержке развития плода;
- гибели плода;
- самопроизвольном выкидыше;
- пузырном заносе;
- ложной беременности.
Для повышения достоверности исследования тест на АФП сочетают с определением хорионического гонадотропина и свободного эстриола (тройничный тест).
Посещение врача акушера-гинеколога
На шестнадцатую неделю у многих женщин приходится третье плановое посещение акушера-гинеколога, при условии, что второй визит к врачу пришелся на одиннадцатую-двенадцатую недели беременности. А у некоторых женщин, вставших на учет в консультации только на двенадцатой неделе, на шестнадцатую неделю приходится дата запланированного второго посещения гинеколога. Однако врач будет производить одни и те же манипуляции, оценивать одни и те же параметры у женщин, посещающих консультацию как второй, так и третий раз. Поэтому какой-либо принципиальной разницы в том, как врач будет вести прием у женщин, пришедших второй и третий раз, нет, так как план обследования и определяемые параметры обусловлены, главным образом, сроком беременности, а не количеством визитов.
На прием к врачу необходимо взять с собой обменную карту, в которую врач запишет все данные о беременности, а также все результаты анализов, обследований и заключения других специалистов, которые еще не были предоставлены гинекологу.
Во время приема акушер-гинеколог производит осмотр и опрос беременной женщины, производя следующие манипуляции:
- Спрашивает о самочувствии, какие жалобы беспокоят, какие симптомы появились и т.д.
- Осматривает ноги на предмет наличия варикозного расширения вен.
- Осматривает кожу на предмет наличия высыпаний, покраснений, припухлостей и иных образований любого характера.
- Осматривает молочные железы.
- Осматривает живот, оценивает его форму, наличие темной полосы, степень упругости и эластичности мышц брюшного пресса, наличие грыж или расхождений мышечных волокон.
- Прощупывает матку и оценивает ее тонус. Если матка в гипертонусе, то в ответ на прикосновение рук врача она напрягается, и живот становится твердым ("каменным").
- Измеряет окружность живота и определяет высоту стояния дна матки. Данные параметры должны обязательно заноситься в карту беременной с двадцатой недели, но часто акушеры начинают это делать уже с шестнадцатой недели, так как именно с этого срока их можно точно измерить. По значению окружности живота и высоте стояния дна матки врач может сориентироваться, насколько рост матки соответствует сроку беременности. Высота стояния дна матки определяется следующим образом – женщина ложится на спину на кушетку с выпрямленными ногами, врач ощупывает живот ладонью и находит горизонтальную линию, на уровне которой прощупывается дно матки. Затем сантиметровой лентой измеряет расстояние от верхнего края лобковой кости до дна матки, и именно этот показатель и называется высотой стояния дна матки. На шестнадцатой неделе высота стояния дна матки составляет примерно 6 см, а иногда 8 см. То есть верхний край органа находится примерно на середине расстояния между пупком и верхним краем лобковой кости. Окружность живота измеряется сантиметровой лентой по самой большой окружности.
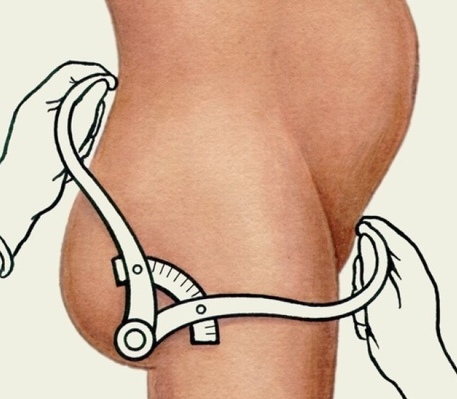 Также на шестнадцатой неделе врач измеряет размеры таза специальным прибором, который называется тазомером. Прибор представляет собой металлическую конструкцию, похожую на циркуль, только большего размера и с тупыми пуговками на концах, а не иголками, как у циркуля. Данные пуговки устанавливают на точки, между которыми нужно измерить расстояние, после чего врач фиксирует это расстояние между пуговками тазомера в сантиметрах. В настоящее время проводят замеры четырех размеров – дистанция спинарум, дистанция кристарум, дистанция трохантерика и конъюгата экстерна. Дистанция спинарум представляет собой расстояние между передними верхними остями подвздошной кости, которые у худеньких женщин легко прощупываются, а иногда выпирают вперед сбоку от лобка. В норме дистанция спинарум равна 25 – 26 см. Дистанция кристарум представляет собой расстояние между наиболее удаленными точками на гребнях подвздошных костей, которое в норме равно 28 – 29 см. Дистанция трохантерика представляет собой расстояние между вертелами бедренных костей, которые выступают и хорошо прощупываются в области тазобедренного сустава. По сути, дистанция трохантерика – это самая большая окружность в области бедер женщины, которая в норме составляет 31 – 32 см. Конъюгата экстерна представляет собой расстояние между верхним наружным краем лобка и надкрестцовой ямкой, которое в норме равно 20 – 21 см. Если разница между дистанцией спинарум и дистанцией кристарум, а также дистанцией кристарум и дистанцией трохантерика составляет менее трех сантиметров, то у женщины узкий таз. Если конъюгата экстерна менее 19 см, то таз плоский. При узком и плоском тазе возможны трудности в родах, так как ребенок не сможет пройти по родовым путям из-за их маленького размера. Поэтому на основании результатов измерений таза оценивают теоретическую способность женщины родить самостоятельно. Если таз узкий или плоский, то гинеколог будет рекомендовать родоразрешение путем кесарева сечения.
Также на шестнадцатой неделе врач измеряет размеры таза специальным прибором, который называется тазомером. Прибор представляет собой металлическую конструкцию, похожую на циркуль, только большего размера и с тупыми пуговками на концах, а не иголками, как у циркуля. Данные пуговки устанавливают на точки, между которыми нужно измерить расстояние, после чего врач фиксирует это расстояние между пуговками тазомера в сантиметрах. В настоящее время проводят замеры четырех размеров – дистанция спинарум, дистанция кристарум, дистанция трохантерика и конъюгата экстерна. Дистанция спинарум представляет собой расстояние между передними верхними остями подвздошной кости, которые у худеньких женщин легко прощупываются, а иногда выпирают вперед сбоку от лобка. В норме дистанция спинарум равна 25 – 26 см. Дистанция кристарум представляет собой расстояние между наиболее удаленными точками на гребнях подвздошных костей, которое в норме равно 28 – 29 см. Дистанция трохантерика представляет собой расстояние между вертелами бедренных костей, которые выступают и хорошо прощупываются в области тазобедренного сустава. По сути, дистанция трохантерика – это самая большая окружность в области бедер женщины, которая в норме составляет 31 – 32 см. Конъюгата экстерна представляет собой расстояние между верхним наружным краем лобка и надкрестцовой ямкой, которое в норме равно 20 – 21 см. Если разница между дистанцией спинарум и дистанцией кристарум, а также дистанцией кристарум и дистанцией трохантерика составляет менее трех сантиметров, то у женщины узкий таз. Если конъюгата экстерна менее 19 см, то таз плоский. При узком и плоском тазе возможны трудности в родах, так как ребенок не сможет пройти по родовым путям из-за их маленького размера. Поэтому на основании результатов измерений таза оценивают теоретическую способность женщины родить самостоятельно. Если таз узкий или плоский, то гинеколог будет рекомендовать родоразрешение путем кесарева сечения.- Измеряет артериальное давление, рост, вес беременной, высчитывает прибавку массы тела.
- Прослушивает сердцебиение плода через переднюю брюшную стенку, чтобы определить, жив ли ребенок.
К окончанию приема, завершив осмотр, врач выдает женщине направление на общий анализ крови и мочи, которые лучше всего сдать на семнадцатой-восемнадцатой неделе. Однако если у врача возникнут какие-либо подозрения на наличие патологии, то он укажет, что анализы нужно сдать как можно раньше.
На основании общего анализа мочи по наличию белка определяют риск преэклампсии. Если белок в моче есть, то у женщины высокий риск преэклампсии, которую нужно профилактировать путем приема кальция по 1 г в сутки и Аспирина по 75 – 125 мг в сутки. Профилактика преэклампсии проводится в обязательном порядке, так как это грозное и тяжелое осложнение беременности, которое может привести к смерти как самой женщины, так и плода, или их обоих.
Также на основании анализа мочи выявляют скрытые заболевания почек и мочевого пузыря, такие, как цистит, пиелонефрит и т.д. Довольно часто у беременных женщин обостряются или впервые появляются циститы и пиелонефриты, протекающие без выраженных и хорошо заметных симптомов, поэтому общий анализ мочи очень важно сдавать при каждом посещении врача-гинеколога.
Общий анализ крови позволяет выявить анемию или скрытые инфекционно-воспалительные процессы в любых органах и тканях, и начать их лечение.
Женщинам с отрицательным резус-фактором крови врач выдает направление на анализ на наличие антител к резус-фактору и белкам системы АВ0. Данный анализ позволяет выявить резус-конфликт, который заключается в иммунологической несовместимости крови матери и плода, вследствие чего развивается гемолитическая болезнь новорожденных или внутриутробная гибель плода. Наличие антител в крови к резус-фактору свидетельствует о развитии резус-конфликта и требует немедленной терапии. Отсутствие антител к резус-фактору говорит об отсутствии конфликта между организма матери и плода и нормальном течении беременности. Поскольку такое осложнение беременности может развиваться только у женщин с отрицательным резус-фактором крови, то именно они сдают анализ на антитела к резусу. Женщины с положительным резус-фактором такой анализ не сдают.
Мазки из половых органов и гинекологическое обследование на сроке шестнадцать недель обычно не проводятся, если женщину ничего не беспокоит (дискомфорт в половых органах, ненормальные выделения, зуд во влагалище и т.д.).
На завершающем этапе приема врач назначит дату следующего планового приема, который состоится через месяц, и придется примерно на 20 – 21 неделю беременности. В общем, женщины должны знать, что при нормальном течении беременности до 28 недели они должны посещать консультацию раз в месяц, с 28 до 37 недели – два раза в месяц, а с 37 недели до родов – раз в неделю. При появлении осложнений и патологии беременности консультацию придется посещать чаще, и в таком случае частота визитов определяется индивидуально, на основании состояния женщины и плода.
Ощущения, признаки беременности и изменения в состоянии организма
К шестнадцатой неделе у всех беременных уже заканчивается токсикоз, поэтому состояние женщины нормализуется. Исчезает тошнота, рвота, головокружения, обильное слюноотделение и т.д. Гормональный фон стал устойчивым, вследствие чего женщины становятся спокойнее, исчезают перепады настроения, раздражительность, беспричинная сонливость. Беременная ощущает буквально прилив сил и энергии по сравнению с первыми двенадцатью неделями беременности.
Частое мочеиспускание также уже не мучает женщину, растущая грудь не болит, не нагрубает и не чешется, а просто медленно увеличивается в размерах, готовясь к предстоящему кормлению младенца. Учитывая такие изменения, шестнадцатая неделя беременности является спокойной и вполне благоприятной, когда женщина может заниматься любыми необходимыми делами.
Живот растет и довольно быстро увеличивается в размерах, поэтому кожа на бедрах, животе и боках может чесаться, зудеть и покалывать из-за сильного растяжения. Поскольку происходит довольно быстрое и сильное растяжение кожного покрова, нередко у женщин во время беременности появляются так называемые растяжки (стрии), которые представляют собой не что иное, как разрывы внутренних структур кожного покрова. Чтобы минимизировать риск появления растяжек, необходимо смазывать кожу живота, боков и бедер либо специальными косметическими средствами от стрий, либо обычным кремом для рук, либо растительным маслом (оливковым, миндальным, персиковым, абрикосовым, виноградных косточек и т.д.). Кожу живота, бедер и боков следует смазывать средствами для предупреждения растяжек вплоть до самых родов. Как правило, такой способ профилактики позволяет многим женщин избежать появления растяжек, или же свести их количество к минимуму.
Кроме того, на шестнадцатой неделе многие женщины чувствуют значительное усиление аппетита, которое обусловлено простой и весьма прозаичной причиной – плод интенсивно растет, быстро увеличиваясь в размерах, а для этого ему нужны питательные вещества. Ведь если ранее плод не так сильно увеличивался в размерах, у него по большей части происходило формирование органов и тканей, то теперь он быстро растет. Соответственно, для роста ему нужны питательные вещества, витамины и микроэлементы, что и проявляется усилением аппетита у беременной женщины. В такой ситуации нужно подобрать калорийные, но полезные продукты, с которыми в организм женщины будут поступать необходимые вещества – жиры, белки, углеводы, витамины и микроэлементы. Например, прекрасными калорийными и полезными продуктами являются орехи, а также отварное, тушеное или запеченное мясо или рыба. Не нужно пытаться набрать калории сладостями, кондитерскими или мучными изделиями, так как они не содержат нужных плоду белков, жиров и витаминов, а потому будут утолять голод на короткий промежуток времени и приносить минимальную пользу, в основном приводя к значительному набору веса.
Возможно, на шестнадцатой неделе женщина ощутит легкое трепетание внутри живота, похожее на движение газов по кишечнику – скорее всего, это первые, пока еще практически мало ощутимые и не дифференцируемые шевеления вынашиваемого ребенка.
 На шестнадцатой неделе могут продолжаться приступы носовых кровотечений и ощущения заложенности носа, которые являются нормой для данного срока беременности и обусловлены обильным кровенаполнением сосудов с сильным давлением на их стенки. В результате сосуды могут не выдерживать нагрузки и лопаться, что и проявляется носовыми кровотечениями или периодически возникающим ощущением заложенности носа. Пугаться таких проявлений беременности не стоит, так как они совершенно нормальны.
На шестнадцатой неделе могут продолжаться приступы носовых кровотечений и ощущения заложенности носа, которые являются нормой для данного срока беременности и обусловлены обильным кровенаполнением сосудов с сильным давлением на их стенки. В результате сосуды могут не выдерживать нагрузки и лопаться, что и проявляется носовыми кровотечениями или периодически возникающим ощущением заложенности носа. Пугаться таких проявлений беременности не стоит, так как они совершенно нормальны.Продолжают оставаться актуальными проблемы запоров и отеков. Запоры обусловлены сдавлением кишечника маткой, вследствие чего продвижение каловых масс замедляется. Для профилактики запоров необходимо вести активный образ жизни – гулять, заниматься физическими упражнениями, а также стараться правильно питаться, включая в свой рацион продукты, богатые клетчаткой (овощи, фрукты, хлеб из муки грубого помола и т.д.).
Отеки в норме локализуются на лодыжках и стопах, и возникают вследствие большого количества плазмы крови, часть которой выходит в ткани в нижних конечностях из-за того, что скапливается в сосудах самой низко расположенной части тела. Подобные отеки неопасны и пройдут после родов. Но если у женщины появляются отеки на ногах или других частях тела, то это уже является признаком патологии беременности, поэтому в таких ситуациях нужно обращаться к врачу.
Температура тела, в отличие от первого триместра беременности, как правило, нормальная. Однако некоторые беременные женщины могут отмечать субфебрильное повышение температуры до 37,2oС в вечерние часы. Если такая субфебрильная температура не сочетается с какими-либо иными симптомами заболевания, и женщина чувствует себя хорошо, то это состояние считается вариантом нормы. Если же на фоне повышения температуры женщина чувствует себя плохо, то это симптом заболевания, поэтому в данной ситуации нужно обращаться к врачу.
К сожалению, на шестнадцатой неделе беременности женщина может столкнуться с дефицитом витаминов и микроэлементов, который проявляется резким ухудшением состояния зубов, судорогами в икроножных мышцах, ломкостью, сухостью и выпадением волос, шелушением кожи, кровоточивостью десен и т.д. При появлении подобных симптомов нужно обратиться к врачу, чтобы он назначил необходимые препараты, компенсирующие дефицит витаминов и микроэлементов. Также следует пересмотреть рацион, включив в него большее количество продуктов, богатых витаминами и минералами, таких, как овощи, фрукты, зелень, ягоды, орехи, сухофрукты и т.д.
Также на шестнадцатой неделе актуальной становится проблема позы для сна. На животе спать уже нельзя, так как давление на него нужно исключать, чтобы не спровоцировать выкидыш. На спине спать также нежелательно, поскольку это может привести к чрезмерному давлению на позвоночник и болям в спине. Поэтому наиболее безопасной и подходящей для сна является поза на левом боку с подтянутой к груди одной ногой.
На коже лица (щеках, лбу, вокруг глаз) и тела могут появиться пигментные пятна, которые являются нормальными признаками беременности, и пройдут самостоятельно после родов.
Выделения
 Нормальными на шестнадцатой неделе являются белесоватые, обильные, не тягучие, жидковатые выделения из половых органов, имеющие слабый кисловатый запах, различимый только при поднесении белья с выделениями к носу. Любые выделения, сопровождающиеся зудом, жжением, отечностью или краснотой в области половых органов, являются признаком неблагополучия, и поэтому при наличии подобной симптоматики необходимо обращаться к врачу для обследования и последующего лечения.
Нормальными на шестнадцатой неделе являются белесоватые, обильные, не тягучие, жидковатые выделения из половых органов, имеющие слабый кисловатый запах, различимый только при поднесении белья с выделениями к носу. Любые выделения, сопровождающиеся зудом, жжением, отечностью или краснотой в области половых органов, являются признаком неблагополучия, и поэтому при наличии подобной симптоматики необходимо обращаться к врачу для обследования и последующего лечения.Изменение цвета выделений на зеленоватый, желтоватый или сероватый, а также изменение однородной консистенции на пузырящуюся, содержащую крупинки или зерна, является признаком заболевания. Также признаком патологии является примесь крови, гноя или слизи в выделениях. В таких ситуациях следует обращаться к врачу, так как подобные патологические выделения могут свидетельствовать об инфекционно-воспалительном процессе или других заболеваниях половых органов, которые опасны при беременности.
Коричневатые или кровянистые выделения также являются патологическими, так как могут быть признаком эрозии шейки матки, отслойки плаценты, развивающегося выкидыша и ряда других заболеваний, способных привести к потере беременности. Поэтому при появлении кровянистых или коричневых выделений нужно обязательно обратиться к врачу. Причем если такие выделения сочетаются с сильными болями в животе и/или пояснице, то следует вызывать "Скорую помощь", а если они необильные и не сопровождаются болевым синдромом, то можно пойти в ближайшее время в поликлинику к гинекологу.
Подробнее о выделениях из влагалища
Кровотечение
Выделение крови или кровянистой жидкости из влагалища более двух часов беспрерывно в количестве, равном или больше одной полной прокладки на три капли, является тревожным признаком вне зависимости от того, присутствуют ли еще какие-либо симптомы. Поэтому в такой ситуации следует немедленно вызывать "Скорую помощь" и госпитализироваться в стационар, так как кровотечение может быть признаком начавшегося выкидыша, отслойки плаценты или других опасных состояний, способных привести к потере беременности.
Также опасным является выделение любого количества крови или кровянистой жидкости, сочетающееся с сильными схваткообразными или ноюще-тянущими болями в животе и/или пояснице. Подобные симптомы также характерны для состояний, способных привести к потере беременности. Поэтому при развитии кровотечения с болями в животе и/или пояснице также следует немедленно вызывать "Скорую помощь" и госпитализироваться в стационар.
Выделение крови или кровянистой жидкости в небольшом количестве, прекращающееся в течение двух часов или уменьшающееся со временем, не сочетающееся с сильными болями в животе и/или пояснице, как правило, относительно неопасно, так как спровоцировано эрозией шейки матки, гематомой, миомой матки и другими патологиями, не способными привести к быстрой потере беременности. Очень часто подобные кровотечения возникают после полового акта или гинекологического осмотра. При их появлении нужно обязательно посетить врача, но в плановом порядке, сходив в поликлинику в ближайшее время.
Матка и живот
Живот на шестнадцатой неделе уже отчетливо выступает вперед, поэтому беременность заметна всем окружающим. Если беременность первая, то живот меньше выдается вперед, чем при второй и последующих беременностях, так как мышцы и связки еще не растянуты, и удерживают матку и переднюю брюшную стенку в относительном тонусе. Полоска на животе, идущая вертикально от пупка к лобку, становится еще более темной, что является нормой. После родов эта пигментация пройдет. Наступил период, когда нужно носить одежду для беременных, свободную в области талии и груди. Лучше всего подобрать брюки с завышенной и широкой талией, предназначенные специально для беременных, и свободного покроя кофты и рубашки. Также отлично подходят комбинезоны, не стесняющие движений.
Матка прощупывается через переднюю брюшную стенку легко, ощутить положение ее верхнего края можно, просто положив ладонь на живот примерно посередине расстояния между пупком и лобком. С шестнадцатой недели принято измерять высоту стояния дна матки, которая представляет собой расстояние от лобка до точки, до которой доходит край матки. На данном сроке высота стояния дна матки равна 6 см или, реже, 8 см, и приходится примерно на середину расстояния между пупком и верхним краем лобковой кости.
Боли в животе и других частях тела
На шестнадцатой неделе беременности на фоне полного здоровья и нормального течения беременности женщина может периодически испытывать боли в животе, в спине, в копчике или головные боли. Такие болевые ощущения являются нормальными спутниками беременности, поэтому при их наличии, конечно, если они не сопровождаются резким ухудшением самочувствия, не нужно паниковать и срочно обращаться к врачу. Достаточно во время планового визита рассказать врачу о мучающих симптомах, чтобы он назначил лечение.
Боли в животе считаются нормальными, если они носят ненавязчивый характер, являются слабыми и стертыми, и практически не обращают на себя внимания, позволяя женщине полностью сосредоточиться на своих задачах. Такие болевые ощущения обусловлены ростом матки и натяжением удерживающих ее связок, вследствие чего и считаются нормальными.
Боли в спине, не сочетающиеся с кровянистыми или обильными водянистыми выделениями из влагалища, возникающие периодически, также считаются нормальными. Они возникают вследствие возросшей нагрузки на позвоночник и смещения центра тяжести кзади из-за выпирания живота вперед. Чтобы минимизировать боли в спине, необходимо при сидении занимать правильную позу, стараться сидеть на твердой поверхности, не ходить на высоких каблуках и носить дородовой бандаж, который разгрузит позвоночник, поддерживая тяжелый, выпирающий вперед живот.
Боли в копчике, согласно статистическим данным, беспокоят практически всех беременных женщин на различных сроках и в течение разного промежутка времени. Кому-то такие боли досаждают лишь несколько недель в течение беременности, а кто-то страдает от них практически весь второй и третий триместры. Боль в копчике обусловлена сильным давлением на кости значительно потяжелевшей матки и других органов, а также защемлением нервов. Очень часто боли в копчике провоцируются сидением на мягких поверхностях, поэтому для профилактики появления болевых ощущений данной локализации рекомендуется избегать мягких кресел, стульев, диванов и т.д. Для купирования боли в копчике наилучшим образом подходит коленно-локтевая поза (на четвереньках). То есть если женщина чувствует сильную боль в копчике, то нужно на несколько минут встать на четвереньки и встать, когда болевые ощущения пройдут.
Головные боли могут возникать эпизодически, иметь пульсирующий характер и локализоваться только в одной части головы, напоминая, тем самым, мигренозные. При развитии таких болей желательно попытаться купировать их немедикаментозно, а именно – принять душ, полежать в прохладной и темной комнате, помассировать виски холодной тканью и т.д. И только если не удается унять боль немедикаментозными методами, можно принять таблетку.
Помимо нормальных, на шестнадцатой неделе беременности у женщины могут появиться и патологические боли, при развитии которых нужно обращаться к врачу. Так, патологическими являются сильные, острые, тянущие, схваткообразные или ноющие боли в любой части живота, вне зависимости от того, сопровождаются ли они другими симптомами (например, кровянистыми выделениями из влагалища, повышением температуры тела и т.д.). Такие боли могут быть признаком тяжелого заболевания (острый аппендицит, начавшийся выкидыш и др.), требующего немедленного медицинского вмешательства. Поэтому при появлении таких болей следует вызывать "Скорую помощь" и госпитализироваться в стационар.
Также патологическими являются боли в спине и/или пояснице, сочетающиеся с частым или болезненным мочеиспусканием, поскольку свидетельствуют об обострении или первичном развитии воспаления почек, мочевого пузыря или мочеиспускательного канала. При их появлении нужно в кратчайшие сроки обратиться к врачу в поликлинику.
Секс
 Половое влечение и чувствительность половых органов на шестнадцатой неделе могут усиливаться, вследствие чего интимные сношения доставляют женщине широкую гамму впечатлений. Многие женщины говорят, что степень сексуального удовлетворения, получаемого во время беременности, гораздо выше, чем в обычные периоды жизни.
Половое влечение и чувствительность половых органов на шестнадцатой неделе могут усиливаться, вследствие чего интимные сношения доставляют женщине широкую гамму впечатлений. Многие женщины говорят, что степень сексуального удовлетворения, получаемого во время беременности, гораздо выше, чем в обычные периоды жизни.В целом, если нет угрозы прерывания беременности и женщина хорошо себя чувствует, то вступать в половые контакты на шестнадцатой неделе можно. А учитывая возросшую чувствительность половых органов, они могут приносить потрясающие ощущения.
Однако рекомендуется избегать жесткого и грубого секса, глубокого проникновения полового члена, давления на живот, а также нестандартных позиций, требующих от женщины сильного физического напряжения. Рекомендуется мягкий вариант половых сношений в удобных позициях, в которых обоим партнерам будет удобно.
Если во время секса возникает боль или дискомфорт, то следует поменять позу либо вовсе прекратить сексуальный контакт. При возникновении кровотечения после полового акта необходимо обратиться к врачу.
Вес
 Масса тела неуклонно растет, и к шестнадцатой неделе женщина набирает 1,4 – 3,2 кг относительно веса, существовавшего до беременности. При этом необходимо учитывать, что худенькие женщины набирают больше, чем полные. Худенькая женщина к шестнадцатой неделе может набрать до 3,2 кг веса, а полная – только 1,4 кг. Такая закономерность известна всем врачам и, более того, является своего рода правилом, относительно которого акушеры ориентируются, не набирает ли женщина слишком большой вес. Также женщинам следует помнить, что прибавка веса, укладывающаяся в нормы (то есть составляющая от 1,4 до 3,2 кг), происходит не за счет жировых отложений, а исключительно вследствие увеличения массы внутренних органов, плода и объема крови.
Масса тела неуклонно растет, и к шестнадцатой неделе женщина набирает 1,4 – 3,2 кг относительно веса, существовавшего до беременности. При этом необходимо учитывать, что худенькие женщины набирают больше, чем полные. Худенькая женщина к шестнадцатой неделе может набрать до 3,2 кг веса, а полная – только 1,4 кг. Такая закономерность известна всем врачам и, более того, является своего рода правилом, относительно которого акушеры ориентируются, не набирает ли женщина слишком большой вес. Также женщинам следует помнить, что прибавка веса, укладывающаяся в нормы (то есть составляющая от 1,4 до 3,2 кг), происходит не за счет жировых отложений, а исключительно вследствие увеличения массы внутренних органов, плода и объема крови.Поэтому если прибавка веса в пределах нормы, то после родов масса тела вернется к уровню, существовавшему до беременности, и женщина не обнаружит на своем теле дополнительных жировых отложений, появившихся за время вынашивания ребенка. Если же прибавка веса больше нормы (на шестнадцатой неделе – более 3,2 кг), то это свидетельствует о том, что масса тела увеличилась не только за счет возросшего объема крови и внутренних органов, но и за счет жировых отложений. В таком случае женщине необходимо психологически быть готовой к тому, что после родов у нее на теле окажутся жировые отложения, которых не было до беременности.
В целом, для удобства контроля за собственным весом и его прибавкой женщинам необходимо знать, что в течение всего второго триместра, то есть с 14 и по 26 неделю включительно, они должны прибавлять в среднем по 300 г в неделю. Можно контролировать свою прибавку веса самостоятельно, начав с любого момента. Достаточно просто встать на весы и записать точную массу. Затем снова взвеситься через неделю и вычислить, какова прибавка веса. Если прибавка составляет около 300 г за неделю, то все в порядке, и можно не беспокоиться. Если же прибавка более 350 г в неделю, то женщина приобретает поэтично называемый акушерами прошлого слой "благополучного жирка".
Питание и алкоголь
 На шестнадцатой неделе беременности у многих женщин существенно усиливается аппетит, что является нормой, так как потребность в питательных веществах, витаминах и минералах возрастает в связи с активным и быстрым ростом плода. Поэтому на шестнадцатой неделе женщина должна включать в рацион разнообразные продукты с высокой пищевой ценностью (ккал) и содержанием витаминов. Это значит, что не нужно стараться съесть большую порцию – лучше кушать понемногу, но сытно. Например, не следует съедать большое количество постной каши на завтрак или обед, лучше уменьшить ее порцию и сдобрить сливочным маслом, или добавить к ней кусочек отварного мяса. Салат можно заправить жирной сметаной или растительным маслом, чтобы повысить его питательность. И не следует съедать большое количество пищи за один раз, поскольку это может провоцировать изжогу, ощущение тяжести в животе, метеоризм, вздутие живота и запоры.
На шестнадцатой неделе беременности у многих женщин существенно усиливается аппетит, что является нормой, так как потребность в питательных веществах, витаминах и минералах возрастает в связи с активным и быстрым ростом плода. Поэтому на шестнадцатой неделе женщина должна включать в рацион разнообразные продукты с высокой пищевой ценностью (ккал) и содержанием витаминов. Это значит, что не нужно стараться съесть большую порцию – лучше кушать понемногу, но сытно. Например, не следует съедать большое количество постной каши на завтрак или обед, лучше уменьшить ее порцию и сдобрить сливочным маслом, или добавить к ней кусочек отварного мяса. Салат можно заправить жирной сметаной или растительным маслом, чтобы повысить его питательность. И не следует съедать большое количество пищи за один раз, поскольку это может провоцировать изжогу, ощущение тяжести в животе, метеоризм, вздутие живота и запоры.Чтобы постоянно не хотелось есть и не мучила изжога, рекомендуется принимать пищу часто, по 3 – 5 раз в сутки и небольшими порциями. Также желательно избегать перекусов различной сдобой, кондитерскими и мучными изделиями, так как они ненадолго утоляют голод и способствуют набору лишнего веса. Ведь в углеводистых продуктах (булочки, печенье, кондитерские изделия и т.д.) содержатся только углеводы, которые не утоляют голода на долгий промежуток времени, и потому подобные блюда не должны употребляться часто. Если очень хочется есть, то лучше перекусить орехами или кусочком отварного мяса, которые надолго принесут насыщение и не приведут к набору веса.
В рационе питания беременной женщины обязательно должны присутствовать рыба, мясо, молочные продукты, каши, хлеб из муки грубого помола, орехи, свежие фрукты, овощи, ягоды и зелень, а также блюда из них. Бобовые включаются в рацион только если не вызывают метеоризма и вздутия живота. Готовить блюда лучше всего на пару, запекать, тушить или отваривать, и избегать жарения, так как жареное может провоцировать мучительную изжогу.
Если какие-то продукты или блюда вызывают вздутие живота или метеоризм, то их следует исключить из рациона.
Пить нужно столько, сколько хочется, стараясь употреблять полезные напитки, такие, как морсы, соки, негазированная вода, минеральные воды, компоты и т.д. Желательно отказаться от употребления кофе и крепкого чая – эти напитки оказывают сильное возбуждающее действие, не нужное беременной женщине.
Алкоголь желательно полностью исключить вплоть до самых родов. Этиловый спирт проникает через плаценту к плоду и, поскольку является для него ядовитым веществом, может оказать негативное воздействие на рост и развитие малыша. Хотя некоторые ученые полагают, что небольшое количество вина или пива не окажут заметного вредного воздействия на плод, все же лучше не рисковать и отказаться от алкоголя во время беременности.
Если женщине нестерпимо хочется вина или пива, то это свидетельствует не том, что ей нужен алкоголь, а о том, что в ее организме не хватает белка. Поэтому при появлении такого желания следует увеличить количество белковых продуктов в рационе – мяса, рыбы, орехов и бобовых. Через некоторое время усиленного потребления белка странное желание выпить вина или пива пройдет.
Подробнее о питании
Железо и кальций - важные минералы для беременной женщины
Давайте подробнее поговорим о значении минералов в период беременности.
Железо
 Железо является важной составляющей частью гемоглобина. Мы достаточно часто слышим про пониженный гемоглобин. При беременности эта тема приобретает наибольшую актуальность. Все Мы знаем, что эритроциты (красные кровяные тельца) переносят кислород от легких ко всем тканям и органам. Данное утверждение верно лишь отчасти – дело в том, что молекулу кислорода к себе присоединяет именно гемоглобин, содержащийся в больших количествах внутри эритроцита. В этой связи можно сказать, что эритроцит является лишь транспортным средством для гемоглобина. Так вот, каждая молекула гемоглобина содержит атом железа – и без него не обойтись.
Железо является важной составляющей частью гемоглобина. Мы достаточно часто слышим про пониженный гемоглобин. При беременности эта тема приобретает наибольшую актуальность. Все Мы знаем, что эритроциты (красные кровяные тельца) переносят кислород от легких ко всем тканям и органам. Данное утверждение верно лишь отчасти – дело в том, что молекулу кислорода к себе присоединяет именно гемоглобин, содержащийся в больших количествах внутри эритроцита. В этой связи можно сказать, что эритроцит является лишь транспортным средством для гемоглобина. Так вот, каждая молекула гемоглобина содержит атом железа – и без него не обойтись.Естественно, при беременности объем циркулирующей крови увеличивается на 30%. Отчасти это происходит за счет увеличения массы тела беременной, отчасти из-за формирования отдельной кровеносной системы плода, отчасти из-за того, что природа готовит будущую роженицу к некоторой кровопотере в период родов. Железо в основном содержится в продуктах животного происхождения – в мясе. Но даже при полноценном питании обеспечить организм во время беременности данным микроэлементом в полном объеме достаточно трудно. Сбалансированное и полноценное питание энергетической ценностью в 2500 ккал содержит в среднем около 15 мг необходимого железа. Но, к сожалению, организм усваивает лишь 10% из данного объема. При каждой менструации организм теряет около 12-15 мг железа.
Потребности в железе во время беременности возрастают в 3 раза. Ежедневно с пищей усваивается порядка 1,5 мг железа, к этому необходимо добавить порядка 3,0 мг железа дополнительно. Учитывая, что в процессе пищеварения усваивается лишь 10% железа от потребляемого, необходимое ежедневное потребление таблетированного железа составляет 30 мг.
Кальций
 Все прекрасно знают, что кальций необходим для формирования костей. В третьем триместре беременности кальцификация костей малыша происходит ускоренными темпами, и потребности в нем организма матери возрастают. Но чрезмерное потребление медикаментозного кальция может навредить развитию плода. Поэтому кальций назначается по строгим показаниями врачом-гинекологом, ведущим беременность. Сбалансированный рацион полностью избавляет беременную от необходимости дополнительного приема кальция. Рекомендуемое ежедневное потребление кальция в период беременности составляет 1000 мг.
Все прекрасно знают, что кальций необходим для формирования костей. В третьем триместре беременности кальцификация костей малыша происходит ускоренными темпами, и потребности в нем организма матери возрастают. Но чрезмерное потребление медикаментозного кальция может навредить развитию плода. Поэтому кальций назначается по строгим показаниями врачом-гинекологом, ведущим беременность. Сбалансированный рацион полностью избавляет беременную от необходимости дополнительного приема кальция. Рекомендуемое ежедневное потребление кальция в период беременности составляет 1000 мг.Надежным источником кальция служит молоко, молокопродукты и зелень. В метаболизме данного микроэлемента важную роль играет витамин D.
Простуда
 ОРВИ, грипп и простудные заболевания на шестнадцатой неделе беременности уже не столь опасны, как в первые двенадцать недель беременности, так как плацента защищает плод от проникновения многих вирусов. Однако поскольку иммунитет у всех беременных женщин находится в подавленном состоянии, опасность заболеть простудой, ОРВИ или гриппом у данной категории очень высока.
ОРВИ, грипп и простудные заболевания на шестнадцатой неделе беременности уже не столь опасны, как в первые двенадцать недель беременности, так как плацента защищает плод от проникновения многих вирусов. Однако поскольку иммунитет у всех беременных женщин находится в подавленном состоянии, опасность заболеть простудой, ОРВИ или гриппом у данной категории очень высока.Если женщина заболела ОРВИ, гриппом или простудой, то необходимо взять больничный лист и оставаться дома до полного выздоровления. Желательно лечиться народными методами и простыми лекарственными средствами для местного применения (растворы для полоскания горла, промывания носа, мази для растирания кожи грудной клетки и шеи) и избегать приема медикаментов внутрь. Поэтому для успокоения боли в горле рекомендуются полоскания содово-солевым раствором, настоем ромашки и др., для устранения заложенности носа и насморка – промывание носовых ходов соленой или морской водой (как собственного приготовления, так и готовыми аптечными препаратами), для купирования кашля – растирание кожи грудной клетки и шеи специальными мазями (например, Доктор МОМ, бальзам Звездочка и т.д.), а для снижения температуры тела – обильное теплое питье (компоты, морсы, некрепкий чай, настой ромашки). Следует помнить, что даже если температура не повышена, нужно обязательно пить много теплой жидкости, так как это облегчает течение заболевания и ускоряет выведение токсических веществ.
Помимо указанных способов лечения гриппа, простуды и ОРВИ, на шестнадцатой неделе беременности можно применять гомеопатические препараты, такие, как Грипп-Хеель, Ангин-Хеель, Энгистол, Инфлюцид, Оциллококцинум и т.д.
Температуру не нужно сбивать, если ее значения не превышают 38,5oС, и держится она менее двух суток. Если же температура поднялась выше 38,5oС или держится дольше двух дней непрерывно, то ее следует снижать приемом жаропонижающих препаратов, содержащих в качестве активного компонента парацетамол. В случае неэффективности средств с парацетамолом необходимо принимать препараты с ацетилсалициловой кислотой или ибупрофеном.
Подробнее о простуде
Разрешенные лекарства
 В настоящее время все лекарственные препараты подразделяются на пять групп, в зависимости от того, какое воздействие на плод они оказывают. Данная классификация была разработана американской FDA, и используется во всем мире.
В настоящее время все лекарственные препараты подразделяются на пять групп, в зависимости от того, какое воздействие на плод они оказывают. Данная классификация была разработана американской FDA, и используется во всем мире.Итак, по классификации FDA, в зависимости от вида влияния на плод, все лекарства делятся на следующие пять групп:
- Группа А – в нее включаются лекарства, которые совершенно не оказывают негативного влияния на плод, причем их безопасность была подтверждена и экспериментами на животных, и клиническими исследованиями с участием беременных женщин.
- Группа В – в нее включаются лекарства, которые теоретически не должны оказывать негативного влияния на плод, но их безопасность была подтверждена только экспериментами на животных. Клинические испытания препаратов данной группы с участием беременных женщин не проводились, но в опытах на животных не было выявлено негативного влияния на плод.
- Группа С – в нее включаются лекарства, у которых было установлено негативное влияние на плод в экспериментах на животных. Препараты данной группы не допускаются к клиническим исследованиям с участием беременных женщин по понятным морально-этическим соображениям.
- Группа D – в нее включаются лекарства, у которых было доподлинно выявлено негативное влияние на плод как у лабораторных животных, так и у беременных женщин.
- Группа Х – в нее включаются лекарства, для которых было выявлено губительное действие на плод.
В соответствии с данной классификацией, на шестнадцатой неделе беременности спокойно и без опасений могут применяться лекарственные препараты, относящиеся к группам А и В. Узнать такие препараты относительно просто – достаточно просто прочесть официальную инструкцию по применению, прилагающуюся к лекарству. Если в разделе "Применение при беременности и грудном вскармливании" написано, что препарат безопасен и разрешен для использования во время беременности, то он относится к группе А. Если же в этом разделе указано, что в экспериментах на животных не было выявлено негативного влияния на плод, но применять средство следует только по показаниям и после консультации с врачом, то оно относится к группе В. Также к группе В относятся препараты, у которых в инструкции написано, что их можно применять только во втором и третьем триместрах беременности.
Кроме того, допустимо применение препаратов группы С у беременных женщин, но только в тех случаях, когда польза превышает все риски для плода. На практике лекарства из этой группы используются при тяжелых заболеваниях у беременных женщин, когда отсутствие лечения может повлечь за собой гораздо более тяжелые последствия, нежели гипотетическая вероятность негативного воздействия на плод. Узнать препараты группы С просто – в официальной инструкции указано, что их применение при беременности возможно только в том случае, если польза превышает риск.
Препараты группы D при беременности применяют только в крайних случаях – когда женщине грозит смертельный исход. В других ситуациях, когда нет смертельной опасности для беременной, лекарства группы D не применяют.
Препараты группы Х не используют при беременности ни при каких обстоятельствах, даже если женщина при смерти.
Узнать препараты групп D и Х просто – в инструкции, прилагающейся к лекарству, указано, что оно противопоказано при беременности.
К сожалению, не всегда есть возможность прочесть официальную инструкцию по применению того или иного препарата, а решить, можно ли его использовать, нужно быстро, здесь и сейчас. Поэтому ниже мы приводим перечень наиболее часто применяемых в повседневной жизни лекарств групп А и В, которые можно использовать на шестнадцатой неделе беременности:
- Жаропонижающие препараты – все средства, содержащие парацетамол (Акамол-Тева, Далерон, Ифимол, Калпол, Панадол, Лупоцет и др.), ибупрофен (Бонифен, Бруфен, Ибупром, Ибусан, Ипрен, Нурофен и др.) или ацетилсалициловую кислоту (Аспирин, Ацетилсалициловая кислота и т.д.).
- Препараты от сухого кашля – все средства, содержащие декстрометорфан (Акодин, Падевикс, Парацетамол ДМ, Туссин плюс).
- Отхаркивающие средства – все средства, содержащие гвайфенезин и бромгексин (Бронхикум, Бронхипрет, Гербион, Геделикс и др.).
- Препараты от заложенности носа и насморка – любые капли в нос и спреи, содержащие псевдоэфедрин, фенилэфрин (Виброцил, Оринол Плюс, Ринопронт и т.д.), ксилометазолин или оксиметазолин (Для Нос, Галазолин и т.д.).
- Противоаллергические средства – только препараты, относящиеся к III-му поколению (Аллегра, Дезлоратадин, Норастемизол, Телфаст, Эриус и др.).
- Средства от головной боли – все средства, содержащие дротаверин (Но-шпа, Дротаверин), папаверин или магнезию.
- Антациды (купируют изжогу) – все средства, содержащие магния и алюминия гидроксид (Алмагель, Алюмаг, Гастрацид, Маалокс, Фосфалюгель).
- Противогрибковые средства – Клотримазол, Микогал, Миконазол, Натамицин, Нистатин, Сертаконазол, Эконазол в форме свечей, кремов и мазей для введения во влагалище.
- Препараты от геморроя – Гепатромбин, Добезилат кальция, Проктогливенол, Релиф, Троксерутин, Эскузан в форме свечей, крема и таблеток для введения в прямую кишку.
- Слабительные препараты (от запора) – любые сиропы с лактулозой (Дюфалак, Порталак, Нормазе и др.).
- Препараты от диареи (поноса) – пробиотики (Линекс) и сорбенты (Смекта).
- Антибиотики – различные препараты групп пенициллина (Амоксициллин, Амоксиклав и т.д.), цефалоспорина (Цефуроксим, Цефалексин), а также Нитрофурантоин, Эритромицин, Полимиксин, Линкомицин, Клиндамицин.
