- Плод
- Шевеления плода
- УЗИ и анализы
- Посещение врача акушера-гинеколога
- Тревожные признаки
- Ощущения, признаки беременности и изменения в состоянии организма
- Выделения
- Кровотечение
- Матка и живот
- Боли в животе и других частях тела
- Секс
- Вес
- Питание и алкоголь
- Разрешенные лекарства
- Роды на 34-й неделе
- 34 неделя: оценка развития ребенка, как выбрать роддом, что такое роды по контракту, зачем нужен план родов (рекомендации гинеколога) – видео
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Плод
 На 34-й неделе масса тела плода составляет 2235 плюс-минус 263 г, а в среднем колеблется около 2200 г. Длина тела плода на 34-й неделе может колебаться в пределах 43,6 плюс-минус 1,7 см, но в среднем чаще всего составляет 44 – 45 см.
На 34-й неделе масса тела плода составляет 2235 плюс-минус 263 г, а в среднем колеблется около 2200 г. Длина тела плода на 34-й неделе может колебаться в пределах 43,6 плюс-минус 1,7 см, но в среднем чаще всего составляет 44 – 45 см.На данном сроке у малыша окончательно формируются индивидуальные черты лица, которые будут присущи только ему и будут отличать его даже от родных братьев и сестер, несмотря на общую схожесть их типажа. Ушные раковины расправляются, увеличиваются в размерах, хотя на данном сроке они все еще очень маленькие.
Продолжается накопление жировой ткани, которая будет участвовать в поддержании постоянной температуры тела малыша после родов. Жировая ткань имеется по всему телу, даже на щеках, благодаря чему щечки младенца имеют характерный круглый вид. Помимо этого, растут и отвердевают кости, а мышцы укрепляются благодаря постоянным тренировкам (толчкам, пинкам и другим движениям).
С кожного покрова малыша исчезают лануго (пушковые волосы) и слой сыровидной смазки становится тоньше. Сама кожа на 34-й неделе разглаживается, исчезает ее морщинистость, а окраска становится бледно-розовой. Кроме того, начиная с 34-й недели, вся поверхность тела плода приобретает чувствительность. Теперь малыш ощущает прикосновения к любому участку своей кожи.
Волосы на голове утолщаются и приобретают генетически предопределенную окраску.
Яички полностью опускаются в мошонку.
Продолжается синтез сурфактанта в легких. Он будет поддерживать альвеолы в раскрытом состоянии, не давая им схлопываться при вдохах и выдохах.
Ребенок чутко реагирует на любые ощущения, испытываемые матерью. Так, ученые зафиксировали, что во время оргазма у матери у плода на 34-й неделе изменяется частота сердцебиений. То есть малыш в прямом смысле слова вместе с матерью переживается приятный момент.
Ребенок уже сейчас активно готовится к внеутробной жизни. Он часто сосет палец, тренируя свои мышцы для предстоящего сосания материнской груди или соски на бутылочке со смесью. Также плод постоянно заглатывает околоплодные воды, которые перевариваются в желудке и кишечнике, что обеспечивает тренировку и отладку работы всех органов пищеварительного тракта. Из переваренных сахаров, слущенных клеток слизистой кишечника и желчи формируется меконий – первородный кал. Заглатывание околоплодной жидкости также обеспечивает тренировку почек – они выделяют до 500 мл мочи в сутки. Эта моча выделяется в околоплодные воды, но ребенок не страдает от подобного положения вещей, так как воды полностью обновляются каждые два часа. То есть малыш не вынужден находиться в собственной моче.
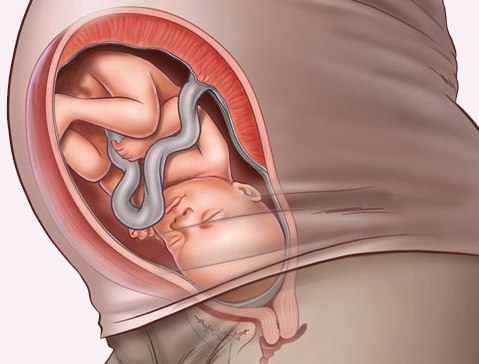
В большинстве случаев на 34-й неделе ребенок уже занял свое окончательное положение в матке, в котором он останется до родов. Но в некоторых случаях положение плода в матке на 34-й неделе не окончательное – он может еще перевернуться, на это у малыша имеется 6 – 8 недель.
В идеале плод должен занять положение по длине матки вниз головой. В таком случае малыш будет рождаться оптимально – головкой вперед. Если же плод расположился по длине матки, но вниз попкой, то рождаться он будет вперед ножками. Такое положение – тоже нормальное, но не идеальное, поскольку если малыш не перевернется, то рождаться ему придется вперед ногами, а такой вариант родов сложнее и опаснее, чем вперед головой.
Кроме того, иногда малыш располагается поперек матки или наискосок. В таком случае до родов он должен обязательно перевернуться вниз головой или попкой. Если до самых родов плод продолжит занимать поперечное или косое положение, то врачи будут вынуждены провести кесарево сечение (из такого расположения малыш не сможет родиться сам).
Шевеления плода
 Малыш занимает все свободное пространство матки, в связи с чем его движения на 34-й неделе ограничены. В основном они носят характер толчков, тычков, хлопков, шевелений и упоров различными частями тела в стенки матки. Ребенок уже не кувыркается и не может свободно совершать любые движения из-за ограниченности свободного пространства.
Малыш занимает все свободное пространство матки, в связи с чем его движения на 34-й неделе ограничены. В основном они носят характер толчков, тычков, хлопков, шевелений и упоров различными частями тела в стенки матки. Ребенок уже не кувыркается и не может свободно совершать любые движения из-за ограниченности свободного пространства.Его толчки и шевеления стали сильными и хорошо ощутимыми матерью, но в тоже время они более плавные, аккуратные и медленные, чем были ранее. Вследствие того, что мышцы малыша окрепли, мать хорошо чувствует его движения. Порой шевеления плода приносят боль и дискомфорт, когда он с силой упирается или толкает различные органы. Чаще всего женщина ощущает боли и дискомфорт в области ребер, желудка, печени и кишечника, так как именно в эти участки тела с наибольшей частотой пинает малыш. Кроме того, ребенок периодически может упираться в переднюю стенку матки различными частями тела, которые отпечатываются на животе, и тогда мать и окружающие могут видеть отпечаток ножки, ручки, попки или головки.
Однако наряду со спокойными, размеренными шевелениями, малыш все же может совершать и резкие телодвижения, которые приносят матери боль и сильный дискомфорт. Такие резкие телодвижения обычно являются ответом на какие-либо раздражители, поступающие извне, так как малыш уже отлично видит, слышит, ощущает запахи и чувствует состояние матери. Соответственно, резкие активные толчки малыша обычно обусловлены воздействием какого-либо внешнего раздражающего фактора, например, слишком яркого света, неприятного запаха, громких звуков, а также страха, стресса, волнения или других сильных эмоций, переживаемых женщиной.
Иногда малыш начинает активно и резко двигаться без видимой внешней причины Как правило, это связано с гипоксией (дефицитом кислорода). Плод, совершая активные движения, пытается увеличить количество крови, притекающей к органам в единицу времени и, тем самым, устранить гипоксию. В таком случае нужно сделать дыхательную гимнастику или просто подышать свежим воздухом 10 – 15 минут.
Кроме того, плод практически всегда начинает активно двигаться после того, как мать поест. Это происходит потому, что после еды в крови увеличивается концентрация глюкозы, и малыш использует ее для своих игр.
Естественно, что интенсивность шевелений и сила толчков неодинаковы в течение суток. В одни периоды малыш шевелится слабо и мало, а в другие, напротив, двигается активно. Неоднородность интенсивности шевелений объясняется просто – у малыша имеется режим сна и бодрствования. Соответственно, пока он спит, двигается мало, а когда бодрствует – двигается больше.
Многие поколения женщин заметили, что ребенок интенсивнее шевелится, когда будущая мать отдыхает – спокойно лежит или сидит. А когда женщина передвигается, ходит, попеременно встает или садится – малыш, наоборот, двигается мало и слабо. Такая особенность обусловлена простым фактором: когда женщина двигается, ее живот покачивается, что создает эффект укачивания для малыша. Поэтому пока мать активна, то есть передвигается, ходит, совершает какую-то работу – плод спит и двигается мало. А когда женщина отдыхает, эффект укачивания исчезает, малыш просыпается и начинает активно шевелиться и играть.
Помимо обычных, описанных выше движений, женщины могут чувствовать ритмические вздрагивания внутри живота, возникающие время от времени. Такие вздрагивания обусловлены икотой у плода. Бояться их не стоит, так как икота не опасна и быстро проходит.
Шевеления плода женщина должна ощущать каждый день. Специально подсчитывать их количество ежечасно не стоит, поскольку малыш шевелится не одинаково в разные часы по описанным выше причинам. Зато можно подсчитывать шевеления в течения дня – в среднем их должно быть не менее 10 за 12 часов.
Если шевеления отсутствуют в течение 12 часов, то нужно в срочном порядке госпитализироваться в родильный дом.
УЗИ и анализы
Тридцать четвертая неделя – это последние семь дней для прохождения скрининга третьего триместра. Третий скрининг проводится на сроке 32 – 34 недели, и представляет собой комплексное обследование, направленное на выявление пороков развития у малыша, оценки того, нормально ли растет плод, а также определения состояния женщины и готовности ее организма к родам.
Третий скрининг включает в себя следующие обследования:
- УЗИ-исследование;
- Допплерография (допплер);
- Кардиотокография (КТГ);
- Биохимический скрининг.
При этом из четырех исследований обязательным в третьем скрининге является исключительно УЗИ, а все остальные – только дополнительные.
Официальная рекомендация проводить допплерографию и КТГ только по показаниям в большинстве случаев игнорируется. Врачи назначают эти методы обследования практически всем женщинам просто для того, чтобы лишний раз убедиться, что с плодом все в порядке, беременность протекает нормально и осложнений нет. Таким образом, в большинстве консультаций стран СНГ в рамках третьего скрининга женщины проходят УЗИ, допплерографию и КТГ. А вот биохимический скрининг назначается только в тех случаях, когда результаты второго скрининга были плохими и после них не проводилась дополнительная инвазивная диагностика (амниоцентез с генетическим картированием).
Самым важным исследованием третьего скрининга является УЗИ. УЗИ проводится для оценки состояния и развития малыша и готовности организма матери к родам. Также выявляются пороки развития, которые невозможно было диагностировать на более ранних сроках беременности (непроходимость кишечника и мочевыделительных органов, пороки сердца).
В ходе УЗИ особенно внимательно на предмет соответствия норме изучаются сердце, сосуды, почки, мочевой пузырь, мочеточники, уретра, бронхи, легкие, головной мозг, вена Галена в полости черепа, носогубный треугольник, глазницы, челюсти. Кроме того, врач измеряет окружность головки, грудной клетки, живота, длину рук, голеней и бедер. На основании этого делается заключение о состоянии и соответствии развития малыша норме.
Отдельно в ходе УЗИ врач оценивает плаценту (толщину, строение, степень зрелости, предлежание и т.д.), состояние шейки и стенок матки, состоятельность имеющегося рубца на матке (если в прошлом были операции на органе), качество и количество околоплодных вод, пуповину, оценивает, имеется ли обвитие шеи малыша пуповиной и др. Обязательно в ходе УЗИ определяется положение и предлежание плода в матке.
Положение может быть косым, поперечным и продольным. Правильным считается только продольное положение, при котором плод располагается вертикально, головой/попкой упираясь в малый таз и другим концом тела упираясь в дно матки (в диафрагму). Поперечное положение плода характеризуется тем, что малыш располагается горизонтально, головой упираясь в один бок, а попкой – в другой. При косом положении картина почти такая же, как при поперечном, с небольшой разницей: плод расположен не строго горизонтально, а по диагонали. Косое и поперечное положение плода – ненормальные, и если малыш до родов не примет продольное положение, то женщину ожидает кесарево сечение.
Предлежание оценивается только при продольном положении плода, так как под ним понимают, какая часть тела плода находится в малом тазу (внизу матки). Если внизу матки находится головка (малыш сидит головой вниз), то предлежание называется головным. Если же малыш сидит головой вверх, а в малом тазу находится его попка, то предлежание называется ягодичным.
После завершения УЗИ врач пишет подробное заключение, в котором отражает все оцениваемые параметры. В самом конце заключения врач указывает, здоров ли плод, соответствует ли его развитие норме, выявлены ли пороки, имеются ли осложнения беременности (например, раннее старение плаценты, обвитие пуповиной шеи плода, признаки фето-плацентарной недостаточности).
Вторым по важности исследованием является кардиотокография, которая позволяет диагностировать кислородное голодание у плода на основании частоты его сердцебиений в покое и при шевелениях.
Допплерография все же чаще проводится по показаниям. Она позволяет выявлять патологии у плода и матери, обусловленные расстройством кровообращения, такие, как гипоксия, фето-плацентарная недостаточность, дефицит питательных веществ и у плода и т.д.
Женщины должны знать, что при нормальном течении беременности КТГ и допплерографию можно и не делать, а вот при подозрении или наличии некоторых патологий эти исследования выполняют в обязательном порядке. КТГ и допплерография показаны к выполнению в следующих случаях:
- Подозрение на обвитие шеи плода пуповиной;
- Слишком частое или редкое сердцебиение плода;
- Косое или поперечное положение плода в матке;
- Подозрение на пороки развития сердца или ЦНС у плода;
- Подозрение или уже выявленная патология плаценты (раннее старение, малая толщина, предлежание плаценты);
- Одна пуповинная артерия, а не две;
- Маловодие или многоводие;
- Гестоз (проявляется отеками, повышенным артериальным давлением и белком в моче);
- Отставание плода в росте согласно данным фетометрии;
- Сахарный диабет или гипертоническая болезнь у беременной женщины;
- Резус-конфликт у женщин с отрицательным резус-фактором крови, выявленный на основании титра антител.
 Наконец, наиболее редко из всех исследований третьего скрининга проводится биохимический скрининг. Его проводят только, если второй скрининг оказался плохим, и после него не сделали инвазивной диагностики (амниоцентез с генетическим картированием). Биохимический скрининг, как и другие исследования, предназначен для выявления пороков развития у плода. Данное исследование представляет собой определение концентрации в крови четырех веществ – РАРР-А (ассоциированный с беременностью протеин-А плазмы), ХГЧ (хорионический гонадотропин), НЭ (неконъюгированный эстриол) и ПЛ (плацентарный лактоген).
Наконец, наиболее редко из всех исследований третьего скрининга проводится биохимический скрининг. Его проводят только, если второй скрининг оказался плохим, и после него не сделали инвазивной диагностики (амниоцентез с генетическим картированием). Биохимический скрининг, как и другие исследования, предназначен для выявления пороков развития у плода. Данное исследование представляет собой определение концентрации в крови четырех веществ – РАРР-А (ассоциированный с беременностью протеин-А плазмы), ХГЧ (хорионический гонадотропин), НЭ (неконъюгированный эстриол) и ПЛ (плацентарный лактоген).Получив плохой результат биохимического скрининга, не нужно пугаться, поскольку он означает не то, что у плода имеются пороки развития, а только то, что риск наличия таких пороков высок. Именно поэтому результаты биохимического скрининга всегда анализируются исключительно в совокупности с данными УЗИ. И только после анализа как УЗИ, так и показателей биохимического скрининга, делается окончательный вывод о наличии пороков развития. Таким образом, биохимический скрининг без УЗИ просто не информативен и бесполезен.
УЗИ, допплерографию, КТГ и биохимический скрининг необязательно проходить в один день, их можно разнести во времени. Причем даты для прохождения УЗИ, допплера и КТГ можно выбирать любые, так как эти исследования не связаны между собой. А вот дату сдачи крови на биохимический скрининг нужно выбирать, ориентируясь на УЗИ: биохимический скрининг сдается в течение 2 – 3 дней после выполнения УЗИ.
Что касается анализов, то на 34-й неделе в плановом порядке всем женщинам нужно сдать общий анализ крови и общий анализ мочи. Женщинам с отрицательным резус-фактором крови, которым на 28 – 30 неделе не ввели анти-Д иммуноглобулин, необходимо также сдать тест на наличие антител к резус-фактору и белкам системы АВ0 (тест на антитела).
Общий анализ мочи крайне важен для выявления риска преэклампсии и диагностики гестоза. Риск преэклампсии считается высоким, если в моче присутствует белок, и в таком случае для его снижения назначается профилактическое лечение, заключающееся в приеме кальция (по 1 г в сутки до 40-й) недели и Аспирина (по 75 – 125 мг в сутки до 36-й недели). Если же наличие белка в моче сочетается с отеками, повышенным артериальным давлением и нарушением зрения по типу мелькания мушек, то у женщины развился гестоз, который следует лечить в условиях родильного дома.
Также общий анализ мочи позволяет выявлять заболевания мочевыделительных органов, признаками которых является наличие в мочевом осадке лейкоцитов, эритроцитов, цилиндров, слизи, бактерий и эпителиальных клеток.
Общий анализ крови позволяет выявлять другое осложнение беременности – анемию.
В плановом порядке какие-либо другие анализы на 34-й неделе не сдаются. Но если женщина не вовремя сдавала анализы и проходила обследования, вполне возможно врач назначит ей на 34-й неделе еще и биохимический анализ крови и коагулограмму, которые, в принципе, нужно было сделать еще на 32-й неделе гестации.
Биохимический анализ крови предполагает определение концентрации глюкозы, общего белка, белковых фракций, билирубина, мочевины, креатинина, холестерина, триглицеридов, а также активности АсАТ, АлАТ и щелочной фосфатазы. Коагулограмма нужна для оценки работы свертывающей системы крови, и предполагает определение следующих параметров: оценка активированного частичного тромбопластинового времени (АЧТВ), протромбинового индекса (ПТИ), международного нормализованного отношения (МНО), тромбинового времени (ТВ), а также подсчет количества тромбоцитов и определение концентрации фибриногена. Коагулограмма и биохимический анализ крови могут включать и другие дополнительные параметры по назначению врача, которые необходимы для комплексной оценки состояния здоровья женщины.
Биохимический анализ крови необходим всем женщинам для оценки состояния и функционирования различных внутренних органов. А коагулограмма делается для оценки риска кровотечений, тромбозов и выявления других различных патологий крови и сосудов. Если параметры коагулограммы или биохимического анализа крови оказываются вне пределов нормы, врач назначает дополнительные обследования для более точной диагностики подозреваемых нарушений и заболеваний.
Каких-либо иных анализов на 34-й неделе сдавать не нужно, если только их не назначил врач.
Посещение врача акушера-гинеколога
 На 34-й неделе необходимо в плановом порядке посетить акушера-гинеколога, ведущего беременность. С собой на прием к врачу нужно взять обменную карту и результаты всех анализов и обследований, которые были сделаны, но которые гинеколог еще не видел.
На 34-й неделе необходимо в плановом порядке посетить акушера-гинеколога, ведущего беременность. С собой на прием к врачу нужно взять обменную карту и результаты всех анализов и обследований, которые были сделаны, но которые гинеколог еще не видел.Врач начинает прием с опроса, в ходе которого задает вопросы примерно следующего содержания:
- Есть ли какие-либо симптомы и жалобы, беспокоящие женщину, как часто они появляются, что их провоцирует, чем удается их купировать?
- С какой частотой женщина ощущает шевеления плода, когда она чувствовала движения малыша в последний раз?
- Были ли кровянистые выделения из влагалища?
- Были ли изменения в характере выделений, появлялось ли что-то необычное, были ли выделения, доставляющие дискомфорт, боль, зуд или жжение?
- Какой характер носят выделения из влагалища (врача интересует цвет, запах, количество, консистенция)?
- Бывает ли выделение из влагалища относительно большого количества мутноватой желтоватой воды со сладким привкусом и запахом (сладость определяют по тому, что кожа становится липкой)?
- Имеется ли ощущение периодической влажности в промежности или намокание трусиков?
- Бывают ли частые и упорные головные боли?
- Имеются ли нарушения зрения по типу мелькания мушек, пятен, вспышек, прозрачных спиралек перед глазами?
- Есть ли краснота, отечность, жжение или зуд в области половых органов?
- Есть ли боли или жжение при мочеиспускании и боли в пояснице?
- Как болит живот, какой характер носят боли, когда возникают, сколько длятся, от чего проходят и т.д.?
- Бывают ли внезапные сильные отеки рук и лица?
Завершив опрос, врач или акушерка производят взвешивание женщины, измеряют артериальное давление на обеих руках и высчитывают прибавку веса.
После этого врач переходит к общему осмотру. Осматривается грудь и оценивается ее состояние, готовность к грудному вскармливанию, выявляются уплотнения или признаки мастита. Также осматривается кожный покров для выявления любых высыпаний, ноги – для выявления варикозного расширения вен и оценки выраженности отеков. Наконец, осматривается передняя брюшная стенка для оценки эластичности мышц и выявления расхождения мышечных волокон и грыж.
Если ноги сильно отекают и болят, врач порекомендует ношение компрессионного трикотажа. Если же имеется варикозное расширение вен, то компрессионный трикотаж нужно носить в обязательном порядке. Врач определит размер чулок или гольф и укажет, белье с какой степенью компрессии должна носить женщина. Также врач расскажет, когда и на сколько нужно надевать компрессионное белье и бандаж для поддержания живота.
После общего осмотра проводится наружное акушерское обследование, в ходе которого выслушиваются сердечные тоны плода, подсчитывается частота сердцебиений, определяется положение и предлежание плода, измеряется окружность живота, высота стояния дна матки и тонус матки.
Сердечные тоны плода выслушиваются при помощи акушерского стетоскопа, который приставляется прямо к животу женщины. При этом оценивается ритмичность и звонкость сердечных тонов. При помощи того же стетоскопа врач подсчитывает частоту сердцебиения плода (пульс). Все эти параметры заносятся в медицинскую документацию.
Такая простая, на первый взгляд, манипуляция, как выслушивание сердцебиения плода позволяет заподазривать гипоксию, обвитие шеи пуповиной и ряд других патологий, которые в последующем подтверждаются или опровергаются при помощи других методов обследования (кардиотокография, допплерография УЗИ).
Положение и предлежание плода определяют руками, нащупывая головку и попку через переднюю брюшную стенку. Пока врач нащупывает головку и попку плода, он одновременно оценивает тонус матки по ее ответу на прикосновение рук к животу. Если матка в ответ на прикосновения сокращается умеренно, то ее тонус в норме. Если же матка сокращается сильно, так что живот становится каменным, то ее тонус избыточен.
Измерение окружности живота и высоты стояния дна матки (ВСДМ) проводится обычной сантиметровой лентой. Окружность живота на 34-й неделе составляет 87 – 92 см, а ВСДМ в среднем равна 34 см, но может колебаться от 30 до 35 см, в зависимости от индивидуальных особенностей организма женщины и роста плода. В целом, необходимо знать, что до 36-й недели ВСДМ примерно должна равняться сроку беременности в неделях. Таким образом, на 34-й неделе ВСДМ – 34 см, на 35-й – 35 см и т.д.
Завершив общий и наружный акушерский осмотр, при необходимости, врач проводит гинекологическое исследование и забирает мазки. Гинекологическое обследование и забор мазков проводится не всем женщинам, а только тем, у кого имеется патология шейки матки или влагалища, или же будущую роженицу беспокоят какие-либо симптомы в области половых органов.
После подробного опроса и осмотра врач изучает результаты анализов и обследований, и с их учетом делает заключение о состоянии женщины и плода, а также о наличии заболеваний или осложнений беременности. Если имеются какие-либо отклонения от нормы, то врач либо назначает лечение, либо направляет в стационар на госпитализацию. Если же все в порядке, то врач назначает дату следующего планового визита на 36-ю неделю.
Тревожные признаки
На 34-й неделе могут возникать тяжелые острые заболевания или осложнения беременности, которые при отсутствии срочного лечения могут привести к смерти плода или матери. Соответственно, каждая женщина должна знать симптомы таких тяжелых состояний, чтобы при их появлении немедленно вызывать "Скорую помощь". Симптоматика подобных осложнений и заболеваний называется тревожными признаками, к которым на 34-й неделе беременности относят следующие:
- Кровянистые или обильные жидкие выделения (излитие вод) из половых путей;
- Часто появляющаяся или упорно не купируемая головная боль, сочетающаяся с нарушением зрения по типу мелькания пятен, вспышек и мушек перед глазами;
- Рвота, особенно неоднократная;
- Внезапный сильный отек лица или рук;
- Повышение температуры тела выше 38,0oС;
- Зуд и/или жжение во влагалище или в промежности;
- Жжение и/или боль при мочеиспускании;
- Сильная боль в животе, которая не ослабевает с течением времени;
- Сильный удар в живот (например, падение на живот, удар в живот рукой или предметом);
- Появление более 4 – 5 схваток в течение часа;
- Отсутствие шевелений или менее 10 шевелений плода на протяжении 12 часов.
Ощущения, признаки беременности и изменения в состоянии организма
На 34-й неделе беременности женщина испытывает дискомфорт от своего положения, обусловленный давлением матки на внутренние органы органы, а также увеличенным объемом крови, жидкости в тканях и ускоренным обменом веществ. Вследствие происходящих в организме изменений и давления матки на органы женщина испытывает широкий спектр разнообразных ощущений, которые далеко не приятны, а, напротив, дискомфортны, но, тем не менее, абсолютно нормальны. Мы рассмотрим нормальные ощущения, характерные для 34-й недели беременности, и параллельно с ними укажем, как отличить эти естественные ощущения от похожих на них патологических.
Широчайший спектр неприятных ощущений, характерных для 34-й недели беременности, обусловлен давлением матки на внутренние органы. Давление матки на кишечник приводит к запорам, которые можно минимизировать, включая в рацион питания продукты, способствующие эвакуации каловых масс (свекла, курага, чернослив и др.). Также для решения проблемы запоров необходимо свести к минимуму потребление продуктов, которые задерживают продвижение пищевого комка по кишечнику и способствуют отвердеванию кала (например, мучное, кондитерские изделия, фаст-фуд, консервы). Если запоры все же возникают, то для их устранения рекомендуется принимать натуральные и безопасные слабительные на основе сиропа лактулозы (Дюфалак, Порталак, Нормазе и др.).
Давление матки на мочевой пузырь вызывает частые мочеиспускания, с которыми бороться невозможно. Можно только сделать походы в туалет немного более редкими, если при каждом мочеиспускании слегка наклоняться вперед, что способствует более полному опорожнению мочевого пузыря.
Давление матки на желудок провоцирует частые приступы изжоги и отрыжку. К сожалению, устранить эти явления полностью невозможно, но можно минимизировать частоту их появления и выраженность. Для этого следует соблюдать простые правила:
- Кушать часто, но маленькими порциями;
- Не наклоняться и не лежать после еды и питья;
- Лежать и спать со слегка приподнятым головным концом, подложив под плечи и голову подушку;
- Не употреблять много сладкого за раз, так как в желудке сладости увеличивают концентрацию соляной кислоты.
Если все же изжога появляется, то для ее купирования рекомендуется принимать антацидные препараты (Маалокс, Фосфалюгель, Алмагель и др.).
Давление матки на диафрагму провоцирует проблемы с дыханием, такие, как частая одышка, невозможность глубоко вдохнуть, приступы ощущения нехватки воздуха и т.д. Чтобы устранить эти неприятные ощущения, нужно заниматься дыхательной гимнастикой, периодически вставать на четвереньки и глубоко дышать.
Вторая большая группа неприятных ощущений на 34-й неделе беременности обусловлена увеличением объема крови и жидкости в тканях, а также высокой скоростью обмена веществ и нагрузкой на сердечно-сосудистую систему. К ним относят следующие:
- Периодическое ощущение жара во всем теле;
- Усиленное потоотделение;
- Закладывание ушей;
- Отеки;
- Кровотечения из десен и из носа.
Из вышеуказанных ощущений наиболее заметными и неприятными являются отеки. Нормальные отеки обусловлены описанными причинами, не свидетельствуют о патологии и не требуют лечения. Основной характеристикой нормальных отеков является то, что они не прогрессируют со временем, практически не усиливаются, и отсутствует быстрый отек лица и рук. А вот патологические отеки нарастают со временем весьма заметно, могут сочетаться с повышенным давлением и белком в моче. Кроме того, патологическими считаются быстрые и резкие отеки рук и лица. При появлении патологических отеков необходимо срочно обращаться к врачу.
Давление матки на связки, кости и сухожилия, смещение центра тяжести вперед и расхождение костей таза в стороны вызывает боли в спине, пояснице, крестце, копчике, бедрах и тазу, а высокая физическая нагрузка и отеки вызывают боли в ногах. Подробнее эти симптомы описаны в разделе статьи "Боли в животе и других частях тела".
 Помимо болей, на 34-й неделе у многих женщин бывают судороги в ногах, которые могут быть спровоцированы дефицитом кальция, витамина В12, низкой концентрацией глюкозы в крови и сильной нагрузкой на ноги. Во время судороги нужно сильно потянуть стопу на себя, удерживая ее в этом положении до полного купирования болей. После необходимо слегка помассировать икроножную мышцу. А для профилактики судорог рекомендуется принимать препараты кальция, витамины группы В и не допускать сильной нагрузки на ноги.
Помимо болей, на 34-й неделе у многих женщин бывают судороги в ногах, которые могут быть спровоцированы дефицитом кальция, витамина В12, низкой концентрацией глюкозы в крови и сильной нагрузкой на ноги. Во время судороги нужно сильно потянуть стопу на себя, удерживая ее в этом положении до полного купирования болей. После необходимо слегка помассировать икроножную мышцу. А для профилактики судорог рекомендуется принимать препараты кальция, витамины группы В и не допускать сильной нагрузки на ноги.Также женщины могут страдать от периодического ощущения онемения в руках и ногах. Причины этого явления неизвестны, но такие эпизоды ощущения онемения неопасны.
Сниженное артериальное давление у женщины на 34-й неделе беременности провоцирует частые головные боли, головокружения и обмороки. Вообще головные боли и головокружение являются частыми ощущениями беременной женщины, а обусловлены они могут быть сниженным давлением, анемией, голодом или высокой нагрузкой на сосуды мозга. Для минимизации головных болей и головокружения рекомендуется несколько раз в день отдыхать в прохладной и темной комнате.
Сильное растяжение кожи на животе провоцирует появление зуда, высыпаний и растяжек на боках, животе и бедрах. Если зуд и высыпания не распространяются на другие части тела, их интенсивность не усиливается, то они совершенно нормальны, а для купирования этих неприятных явлений нужно просто смазывать кожу питательным кремом или растительными маслами (подсолнечным, оливковым, миндальным). Но если зуд и высыпания появляются на других участках тела, то следует обратиться к врачу, поскольку в такой ситуации это патологические симптомы, свидетельствующие о кожных или других заболеваниях.
Растяжки являются частыми спутниками беременности. К сожалению, предотвратить их появление со 100%-й эффективностью не получится, но можно уменьшить риск их появления, смазывая кожу либо специальными косметическими средствами, либо питательным кремом, либо растительными маслами (подсолнечным, оливковым, миндальным и т.д.).
Молочные железы готовятся к предстоящему грудному вскармливанию и вырабатывают первичное молоко, которое называется молозивом и периодически выделяется из сосков. Молозиво нужно просто вытирать тряпочкой, и ни в коем случае нельзя пытаться выдавливать его из груди руками, так как это может спровоцировать мастит.
Подготовка матки к родам обуславливает периодическое ощущение женщиной тренировочных схваток Брэкстон-Хикса. Они нерегулярные, малоболезненные и непродолжительные. Если есть возможность, схватки лучше всего пережидать в положении лежа на боку. Но если вдруг схватки стали болезненными или регулярными, то следует немедленно госпитализироваться в родильный дом, поскольку это является симптомом преждевременных родов.
Естественно, большой живот вызывает множество неудобств: невозможно спать в любимой позе, нельзя совершать обычные привычные движения, походка становится тяжелой и грузной, а тело – малоподвижным и неловким. Многие женщины также страдают от усталости, бессонницы и раздражительности. Все эти неприятные ощущения придется просто перетерпеть.
Наконец, отдельно необходимо акцентировать внимание на синдроме сдавления нижней полой вены, который встречается у некоторых беременных женщин из-за того, что матка сильно давит на ткани и пережимает крупный кровеносный сосуд. Сдавление нижней полой вены приводит к тому, что к мозгу, легким и сердцу поступает недостаточное количество крови, что вызывает головокружения, обмороки, а в некоторых случаях даже судороги и сильнейшие боли в различных частях тела. Для минимизации проявлений данного синдрома следует спать и лежать только на боку, не закидывать ногу на ногу, не сидеть в неудобной позиции и не делать ничего, что может привести к пережатию сосудов ног.
Выделения
 Нормальные вагинальные выделения на 34-й неделе – однородной жидковатой консистенции, светлого, молочно-белого цвета или полупрозрачные, с нерезким кисловатым запахом, не вызывающие каких-либо неприятных ощущений в области половых органов (зуд, жжение, покраснение или отек). В норме выделения могут содержать небольшую примесь слизи, которая маленькими порциями выходит из цервикального канала на фоне происходящего процесса размягчения и раскрытия шейки матки.
Нормальные вагинальные выделения на 34-й неделе – однородной жидковатой консистенции, светлого, молочно-белого цвета или полупрозрачные, с нерезким кисловатым запахом, не вызывающие каких-либо неприятных ощущений в области половых органов (зуд, жжение, покраснение или отек). В норме выделения могут содержать небольшую примесь слизи, которая маленькими порциями выходит из цервикального канала на фоне происходящего процесса размягчения и раскрытия шейки матки.Патологическими считаются выделения, содержащие примеси гноя или крови в любом количестве, слизь в большом количестве, окрашенные в желтоватый, зеленоватый, сероватый или землистый цвет, издающие неприятный резкий запах (тухлой рыбы, пива и т.д.) или имеющие неоднородную консистенцию с комочками, хлопьями, пузырьками. Также патологическими являются выделения любого характера, вызывающие ощущение зуда и жжения, сопровождающиеся отеком и покраснением в области половых органов. Если у женщины появились подобные патологические выделения, то следует обратиться к врачу для обследования и лечения, так как, скорее всего, они являются признаком инфекционно-воспалительного процесса в половых органах.
Кроме того, к патологическим относятся кровянистые выделения или выделения с примесью крови. При появлении таких выделений нужно срочно госпитализироваться в стационар, поскольку они могут быть симптомом тяжелых заболеваний или состояний, склонных к быстрому прогрессированию, например, отслойки плаценты, преждевременных родов.
Наконец, отдельно следует акцентировать внимание на патологических выделениях из влагалища, которые представляют собой подтекающие околоплодные воды. Воды могут подтекать небольшими порциями или изливаться потоком, но оба варианта являются признаком патологии.
При подтекании вод небольшими порциями женщина замечает периодическое появление из влагалища мутноватой желтоватой или беловатой воды с легким сладковатым запахом. Кроме того, воды делают кожу в промежности, на лобке и на верхней части внутренней поверхности бедер липкой из-за содержащихся в них сахаров. Также иногда воды могут подтекать настолько малыми порциями, что женщина не замечает выделения жидкости из влагалища, а только периодически ощущает, что трусики промокли, а кожа на лобке и в промежности стала липкой. Любой вариант подтекания вод свидетельствует о патологии (дефекте плодных оболочек), поэтому при их появлении нужно обратиться к врачу в ближайшее время.
Излитие вод потоком пропустить невозможно, так как из влагалища выливается большое количество мутноватой жидкости со сладковатым запахом. При излитии большого количества вод потоком следует немедленно госпитализироваться в родильный дом, ведь если их осталось в матке совсем мало, то врачам придется в срочном порядке проводить родоразрешение (либо индуцированные роды, либо кесарево сечение). Малыша нужно срочно извлекать из матки, где он страдает и может умереть ввиду отсутствия условий для его жизни. Но если вод осталось достаточное количество, то женщине предложат еще доходить 2 недели беременности, чтобы плод стал зрелым, после чего все равно произведут досрочное родоразрешение. Оценить, достаточно ли вод осталось в матке для дальнейшего развития плода после излития их части, можно только в условиях родильного дома. Поэтому, очевидно, что при излитии вод потоком нужно госпитализироваться в роддом.
Подробнее о выделениях из влагалища
Кровотечение
Если из влагалища выделяется кровь в любом количестве, любого оттенка и консистенции, то это считается кровотечением. Теоретически кровотечение может быть и неопасным, обусловленным банальной эрозией шейки матки, гематомой влагалища, миомой матки, раздражением или травмированием тканей половых органов при сексуальном контакте или гинекологическим обследованием. Обычно такое неопасное кровотечение длится недолго, крови выделяется мало, и возникает оно всегда после проникновения во влагалище.
Однако на поздних сроках беременности чаще бывают опасные кровотечения, которые всегда являются признаком осложнений. Такие осложнения могут приводить к потере беременности, смерти матери или плода. Учитывая этот факт, любое кровотечение на 34-й неделе следует рассматривать, как опасное, поскольку начало опасного кровотечения может маскироваться под безопасное. А в такой ситуации потеря времени может стать фатальной. Поэтому при появлении крови из влагалища на 34-й недели следует всегда вызывать "Скорую помощь" и госпитализироваться в родильный дом.
После вызова "Скорой помощи" нужно открыть двери, взять только телефон, паспорт, полис и обменную карту, лечь на кровать и дожидаться приезда врачей в положении лежа. Нельзя активно ходить по квартире и собирать вещи – любая физическая нагрузка приводит к усилению кровотечения. А если кровотечение усилится, то женщина может упасть в обморок до приезда врачей и погибнуть, не получив помощь.
Подробнее о кровотечениях
Матка и живот
 На 34-й неделе высота стояния дна матки в среднем равна 34 см, но может колебаться от 30 до 35 см в зависимости от индивидуальных особенностей женщины. Такая высота дна означает, что матка находится очень высоко и буквально подпирает диафрагму. В этот период женщине очень тяжело физически – выступающий и очень высокий живот не дает возможности нормально ходить, двигаться приходится осторожно и плавно, чтобы не упасть. Но скоро наступит облегчение – с 37-й недели головка или попка плода начнут опускаться в малый таз, вследствие чего дно матки также немного опустится вниз примерно до границ 32-й недели.
На 34-й неделе высота стояния дна матки в среднем равна 34 см, но может колебаться от 30 до 35 см в зависимости от индивидуальных особенностей женщины. Такая высота дна означает, что матка находится очень высоко и буквально подпирает диафрагму. В этот период женщине очень тяжело физически – выступающий и очень высокий живот не дает возможности нормально ходить, двигаться приходится осторожно и плавно, чтобы не упасть. Но скоро наступит облегчение – с 37-й недели головка или попка плода начнут опускаться в малый таз, вследствие чего дно матки также немного опустится вниз примерно до границ 32-й недели.Матка готовится к предстоящим родам. Это выражается в том, что женщина ощущает ее периодические, нерегулярные и не слишком продолжительные сокращения, называемые тренировочными схватками Брэкстон-Хикса. Лучше всего пережидать эти тренировочные схватки в положении лежа на левом боку.
У некоторых женщин уже на 34-й неделе может появляться ощущение сильного давления внизу живота, которое обусловлено опусканием головки или попки плода в малый таз. Малыш прижимается к костям таза, давит на них, что и вызывает соответствующее ощущение.
Живот на 34-й неделе – высокий и очень сильно выступает вперед. Его тяжело носить в прямом смысле слова. Кроме того, он существенно влияет на способность сохранять равновесие – такой сильно выступающий живот вынуждает женщину двигаться плавно и аккуратно, так как в противном случае она рискует упасть. Окружность живота на 34-й неделе составляет 87 – 92 см. Кожа на животе, бедрах и боках может сильно зудеть, чесаться и покрываться высыпаниями, также на ней могут образовываться растяжки. Полоска посередине живота стала очень широкой и делит его на две равные половинки, а пупок – растянутый и плоский.
Боли в животе и других частях тела
Изменения в организме беременной женщины, давление матки на органы и высокая физическая нагрузка приводят к появлению физиологических, нормальных болей в различных частях тела. Рассмотрим такие нормальные для беременности боли и их отличие от похожих на них патологических болей, являющихся признаками заболеваний или неблагополучия.
Конечно, беременная женщина может испытывать боли в животе, которые в норме могут быть двух разновидностей. Первая разновидность нормальных болей в животе представляет собой тренировочные схватки. Они носят тянуще-ноющий характер, ощущаются внизу живота, появляются эпизодически, продолжаются недолго, проходят самостоятельно, не усиливаются с течением времени, напоминают таковые при менструации. Вторая разновидность нормальных болей в животе обусловлена натяжением связок, удерживающих матку – боли ощущаются в виде легких потягиваний по бокам живота или сильных колющих кратковременных прострелов при совершении резких движений. Любые нормальные боли должны не усиливаться со временем, проходить самостоятельно и находиться как бы на периферии сознания, не заставляя женщину сосредотачиваться на них, а позволяя ей заниматься своими обычными делами.
Однако у женщины могут появляться и патологические боли в животе, возникающие по различным причинам. Чаще всего патологические боли в животе связаны с расстройствами пищеварения. При этом они сопровождаются и другими симптомами диспепсии, такими, как метеоризм, вздутие, запор и т.д. Подобные боли на фоне расстройства пищеварения не опасны и легко отличимы от других болевых ощущений, так как хорошо знакомы женщине.
Реже патологические боли в животе обусловлены тяжелыми заболеваниями или осложнениями, способными приводить к потере беременности, смерти матери и плода. И именно эти боли являются опасными, а при их появлении нужно немедленно вызывать "Скорую помощь". Отличить такие опасные боли в животе довольно просто – они нарастают со временем, локализуются в любой части живота, носят тянуще-ноющий, режущий или резкий схваткообразный характер и сочетаются с болями в пояснице, повышенной температурой тела, выделениями из влагалища крови или большого количества мутной воды или резким ухудшением самочувствия.
Помимо болей в животе, в норме женщина на 34-й неделе может ощущать боли в подреберье и ребрах, обусловленные толчками малыша в эти части тела. Эти боли представляют собой внезапные, резкие, короткие, сильные и очень болезненные толчки, которые быстро проходят.
Патологические боли в подреберье также могут ощущаться женщиной, но они долго продолжаются, самостоятельно не проходят, имеют ноющий характер, часто сочетаются с отрыжкой горьким и тошнотой, и практически всегда указывают на наличие заболеваний печени или желчного пузыря. При возникновении подозрения на патологические боли в подреберье нужно обратиться к врачу в ближайшее время.
Расхождение костей таза в стороны, которое происходит для увеличения просвета родового канала, чтобы малышу было легче рождаться, вызывает нормальные боли в костях таза, бедрах, лобке и промежности, а также дискомфорт при ходьбе. Такие боли уменьшаются или проходят после отдыха в положении лежа на боку или стоя на четвереньках. Но если боль в лобке становится сильной, не проходит или не уменьшается после отдыха и сочетается с "утиной походкой", то она является патологической, поскольку отражает воспаление лонного сочленения – симфизит. При возникновении признаков симфизита нужно обращаться к врачу.
Высокая нагрузка на кости, мышцы и суставы, растяжение связок и сухожилий, давление матки на ткани и смещение центра тяжести вперед из-за выступающего живота вызывает у всех женщин нормальные боли различной интенсивности в спине, пояснице, крестце, копчике, костях таза, бедрах и ногах. Такие боли ощущаются чаще или реже, усиливаются после нагрузки, уменьшаются или проходят после отдыха, появляются и исчезают в течение дня совершенно самостоятельно. Именно в способности уменьшаться после отдыха состоит главное отличие нормальных болей в спине, пояснице, крестце, копчике, костях таза, бедрах и ногах от патологических болей в тех же частях тела. Чтобы такие нормальные боли были наименее выражены, следует минимизировать нагрузки на скелет. Для этого необходимо носить бандаж, не носить высокие каблуки, не сидеть на табуретах без спинки, не поднимать тяжести, не ходить и не стоять подолгу и т.д.
Как уже было сказано, боли в пояснице могут быть и патологическими, но в этом случае они спровоцированы заболеваниями мочевыводящих органов, сочетаются с болями при мочеиспускании и/или с повышенной температурой тела. Боли в крестце также бывают патологическими, если у женщины развился ишиас (защемлением седалищного нерва). Но они, в отличие от нормальных – резкие, сильные, не стихающие, буквально с трудом переносимые и отдают в ногу.
Боли в ногах бывают патологическими, например, во время гестоза. Но при гестозе, помимо болей в ногах, всегда имеется ряд характерных для гестоза симптомов, изложенных выше.
К сожалению, женщины часто страдают от болей в области прямой кишки, которые всегда патологические. Они возникают при геморрое. При развитии геморроя нужно обращаться к врачу и проводить лечение, поскольку при отсутствии терапии на фоне беременности данное заболевание очень быстро переходит в тяжелую форму.
Секс
 Мнения врачей по вопросу о том, можно ли вступать в интимные сношения на 34-й неделе беременности, расходятся. Одни врачи полагают, что на 34-й неделе стоит воздерживаться от секса, так как, во-первых, родовые пути в этот период сильно восприимчивы к инфекции и можно спровоцировать воспалительный процесс даже простым попаданием нормальной микрофлоры мужчины во влагалище, во-вторых, сокращения матки во время оргазма могут спровоцировать начало родов, и в-третьих, фрикции пениса могут заставить малыша перевернуться в матке и занять неправильное положение.
Мнения врачей по вопросу о том, можно ли вступать в интимные сношения на 34-й неделе беременности, расходятся. Одни врачи полагают, что на 34-й неделе стоит воздерживаться от секса, так как, во-первых, родовые пути в этот период сильно восприимчивы к инфекции и можно спровоцировать воспалительный процесс даже простым попаданием нормальной микрофлоры мужчины во влагалище, во-вторых, сокращения матки во время оргазма могут спровоцировать начало родов, и в-третьих, фрикции пениса могут заставить малыша перевернуться в матке и занять неправильное положение.Другие же врачи полагают, что оргазмические сокращения матки не способны вызвать начало родов, так как оргазм и роды – это совершенно разные физиологические процессы. Кроме того, сперма способствует размягчению шейки матки и ее лучшей подготовки к родам. Учитывая эти факторы, данная группа врачей полагает, что заниматься сексом на 34-й неделе можно, если, конечно, нет противопоказаний.
Учитывая такое полярное расхождение мнений врачей, выбор – заниматься сексом на 34-й неделе или нет, остается за семейной парой. Если пара решила вступать в половые сношения, нужно помнить, что секс должен быть аккуратным, фрикции – медленными, плавными и неглубокими, а позы такими, чтобы в них не было сильного давления на живот.
Внимание! Секс на 34-й неделе запрещен, если:
- отошла слизистая пробка;
- имеются воспалительные заболевания половых органов у женщины или мужчины;
- наличествуют осложнения беременности (например, предлежание плаценты, угроза выкидыша или преждевременных родов в прошлом и настоящем, вынашивание двойни).
Вес
 Прибавка веса на 34-й неделе должна в норме составлять 7,3 – 12,5 кг относительно массы, существовавшей до начала беременности. Причем нужно помнить, что чем полнее женщина, тем ближе к нижней границе нормы должна быть у нее прибавка веса.
Прибавка веса на 34-й неделе должна в норме составлять 7,3 – 12,5 кг относительно массы, существовавшей до начала беременности. Причем нужно помнить, что чем полнее женщина, тем ближе к нижней границе нормы должна быть у нее прибавка веса.Каждую неделю в третьем триместре женщина должна прибавлять не более 550 г. Если вес растет большими темпами, то это значит, что женщина полнеет или у нее развивается гестоз с массивными отеками. Поэтому очевидно, что прибавку веса в третьем триместре нужно контролировать, взвешиваясь каждую неделю. И если вес увеличивается больше, чем на 0,5 кг в неделю, следует ограничить потребление жидкости и высококалорийных продуктов (сладостей, выпечки и т.д.).
Питание и алкоголь
Безусловно, питание женщины на 34-й неделе должны быть полноценным и сбалансированным, поэтому в рационе должны присутствовать полезные и здоровые продукты: каши, хлеб из муки грубого помола, мясо, рыба, морепродукты, свежие овощи, фрукты, ягоды, орехи, сухофрукты, молочные продукты и т.д. Учитывая то, что на 34-й неделе нужно не допускать прибавки веса более 550 г в неделю, следует минимизировать потребление высококалорийных продуктов, таких, как выпечка, сладости. Кроме того, желательно исключить из рациона или свести к минимуму потребление вредных продуктов: консервы, жареное, маринованное, соленое, копченое, острое, пряное, фаст-фуд, чай, кофе и т.д.
Количество поступаемой в организм жидкости не должно превышать 1,5 литров в сутки, учитывая и воду, содержащуюся в супах, вторых блюдах и т.д. Пить рекомендуется натуральные напитки (морсы, компоты, соки). Пить и есть можно в любое время, когда хочется, но желательно ограничиваться небольшими порциями.
Некоторые женщины испытывают парадоксальную тягу к спиртному, как у алкоголиков. Такая тяга обусловлена дефицитом белка в организме, а не потребностью в алкоголе. Для устранения парадоксального и тягостного влечения нужно включить в рацион больше белковых продуктов, таких, как мясо, рыба, сыры, орехи и т.д. Когда дефицит белка будет восполнен, тяга к алкоголю пройдет.
Подробнее о питании
Разрешенные лекарства
 Все лекарственные препараты, согласно классификации FDA, подразделяются на пять групп (А, В, С, D и Х), в зависимости от их действия на плод. Это означает, что применять можно препараты тех групп, которые не оказывают негативного влияния на плод.
Все лекарственные препараты, согласно классификации FDA, подразделяются на пять групп (А, В, С, D и Х), в зависимости от их действия на плод. Это означает, что применять можно препараты тех групп, которые не оказывают негативного влияния на плод.Безопасны для плода на 34-й неделе препараты групп А и В, которые можно применять без опасений и ограничений. Препараты группы С могут быть опасны для плода, но эта опасность теоретическая, она не подтверждена ни практическим опытом применения препаратов, ни результатами клинических испытаний на людях (которые по понятным причинам не проводятся). А теоретически такая опасность для препаратов группы С выделяется на основании того, что для них было выявлено негативное действие на плод в экспериментах на животных. Но животные – не люди, и результаты экспериментов на них нельзя переносить на человека. Исходя из этих фактов, препараты группы С разрешаются к применению на 34-й неделе гестации, если состояние женщины тяжелое и без лечения обойтись нельзя.
Препараты группы D оказывают отрицательное действие на плод, что точно подтверждено клиническими наблюдениями. Поэтому лекарства этой группы допускаются к применению на 34-й неделе беременности только, если женщине угрожает смертельный исход.
Препараты группы Х никогда не применяют на 34-й неделе беременности – они вызывают смерть плода.
Ниже мы приводим перечень наиболее часто использующихся в обыденной жизни препаратов, относящихся к группам А и В, которые можно принимать на 34-й неделе гестации:
- Жаропонижающие средства (от повышенной температуры тела) – разрешается принимать препараты, содержащие в качестве активного вещества парацетамол (Акамол-Тева, Далерон, Ифимол, Калпол, Панадол, Лупоцет и др.) или ацетилсалициловую кислоту (Аспирин, Ацетилсалициловая кислота). В прошлом ацетилсалициловая кислота была запрещена к применению в третьем триместре, но в ходе последних испытаний была доказана ее безопасность.
- Противокашлевые средства (для купирования сухого кашля без мокроты) – разрешаются препараты, содержащие в качестве активного вещества декстрометорфан (Акодин, Падевикс, Парацетамол ДМ, Туссин плюс).
- Отхаркивающие препараты (для ускорения выведения мокроты из бронхов и легких) – разрешаются препараты, содержащие в качестве активных веществ гвайфенезин или бромгексин (Бронхикум, Бронхипрет, Гербион, Геделикс и др.).
- Средства от заложенности носа и насморка – разрешаются исключительно местные формы (капли в нос и спреи), содержащие в качестве активных веществ псевдоэфедрин, фенилэфрин (Виброцил, Оринол Плюс, Ринопронт и т.д.), ксилометазолин или оксиметазолин (Для Нос, Галазолин и т.д.).
- Противоаллергические препараты – разрешаются любые антигистамины III-го поколения (Аллегра, Дезлоратадин, Норастемизол, Телфаст, Эзлор, Эриус и др.).
- Обезболивающие средства (для устранения боли любой локализации) – разрешается пить препараты, содержащие в качестве активных веществ дротаверин (Но-Шпа, Дротаверин), папаверин (Папаверин) или магнезию (магния сульфат).
- Антацидные препараты (от изжоги) – разрешается пить препараты, содержащие в качестве активного вещества магния и алюминия гидроксид (Алмагель, Алюмаг, Гастрацид, Маалокс, Фосфалюгель). Лучшим эффектом, по мнению беременных женщин, обладает Фосфалюгель.
- Противогрибковые препараты (для лечения кандидоза) – разрешаются исключительно местные формы (свечи, крема и мази для вагинального введения): Клотримазол, Микогал, Миконазол, Натамицин, Нистатин, Сертаконазол, Эконазол.
- Противогеморройные препараты – разрешаются только местные формы (свечи, крема и таблетки для введения в прямую кишку): Гепатромбин, Добезилат кальция, Проктогливенол, Релиф, Троксерутин, Эскузан.
- Слабительные средства (от запоров) – любые сиропы с лактулозой (Дюфалак, Порталак, Нормазе и др.).
- Противодиарейные препараты (от поноса) – можно пить пробиотики (Линекс) и сорбенты (Смекта).
- Антибиотики – разрешается принимать в таблетках или вводить парентерально препараты из группы пенициллинов (Амоксициллин, Амоксиклав и т.д.), группы цефалоспоринов (Цефуроксим, Цефалексин), а также Нитрофурантоин, Эритромицин, Полимиксин, Линкомицин, Клиндамицин.
- Средства для нормализации артериального давления – разрешается пить препараты, содержащие в качестве активного вещества метилдопу (Метилдопа, Допегит), метопролол (Беталок, Метолол, Метопролол, Эгилок и т.д.) или атенолол (Атенол, Атенолол, Бетакард, Тенормин и т.д.), а также Нифедипин. Нифедипин применяют только в отдельных случаях, когда необходимо быстро снизить слишком высокое давление. А для курсового применения предпочтительны препараты метилдопы. И только в случае их неэффективности применяют препараты метопролола или атенолола.
- Противовирусные средства (против гриппа и ОРВИ) – разрешается принимать препараты, содержащие в качестве активного вещества осельтамивир (Тамифлю) или занамивир (Реленза). Именно эти препараты рекомендованы ВОЗ для беременных, но они относятся к группе С, поэтому принимать их разрешается только под контролем и с разрешения врача.
- Противоотечные препараты (для уменьшения отеков различной локализации) – разрешается пить аптечный почечный чай и препараты магния (Магне В6, Магнерот и др.).
Роды на 34-й неделе
Если по каким-либо причинам женщина родит малыша на 34-й неделе, то ребеночек уже будет относиться к категории родившихся досрочно, а не недоношенных. Это означает, что малыш уже полностью сформировался и готов к внеутробной жизни, его не придется выхаживать, как недоношенного, ему просто потребуется немного более тщательный уход и больше заботы и внимания со стороны близких людей. Хотя на некоторое время после родов малыша поместят в кувез, так как на его теле еще слишком мало жира, обеспечивающего поддержание температуры тела.
Поэтому родов на 34-й неделе не нужно бояться. Они хоть и считаются преждевременными, но в результате малыш родится нормальным и практически зрелым. В будущем у такого ребенка риск развития различных заболеваний и отклонений точно такой же, как у его доношенных сверстников.
Подробнее о родах
34 неделя: оценка развития ребенка, как выбрать роддом, что такое роды по контракту, зачем нужен план родов (рекомендации гинеколога) – видео
