- Соотносимость терминов, обозначающих функциональные расстройства желчевыводящего тракта
- Сущность и краткая характеристика дискинезии желчевыводящих путей
- Причины
- Типы и формы заболевания
- Симптомы
- Дискинезия у детей
- Диагностика
- Лечение
- Дискинезия желчевыводящих путей: причины, гиперкинетический и гипокинетический типы, образование камней в желчном пузыре, колики, рекомендации по диете от врача-диетолога - видео
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Соотносимость терминов, обозначающих функциональные расстройства желчевыводящего тракта: дискинезия желчевыводящих путей, дискинезия желчного пузыря, дискинезия желчных путей
Термин "дискинезия желчевыводящих путей" в настоящее время широко употребляется для обозначения функционального расстройства оттока желчи от печени и желчного пузыря в двенадцатиперстную кишку вследствие нарушения согласованности сократительной активности желчных протоков, сфинктеров и стенки пузыря. Данный термин был введен в оборот еще в советский период, и используется по сей день. Синонимом термина "дискинезия желчевыводящих путей" является определение "дискинезия желчных путей". В западной медицинской литературе термину "дискинезия желчных путей" соответствует определение "дисфункция желчного пузыря".
Термин "дискинезия желчного пузыря" не является полным синонимом дискинезии желчевыводящих путей, поскольку отражает уже современную, а не еще советскую классификацию функциональных расстройств работы печеночно-желчной системы. Так, в настоящее время все варианты функционального нарушения оттока желчи в двенадцатиперстную кишку, возникающие вследствие некоординированной сократительной активности протоков, желчного пузыря и сфинктеров, объединяют под термином "функциональные билиарные расстройства". И именно этот термин можно считать синонимом "дискинезии желчевыводящих путей".
При этом в современной классификации, в зависимости от того, из-за нарушения работы каких структур желчевыделительной системы развилось заболевание, всю совокупность функциональных билиарных расстройств подразделяют на два типа:
- Дисфункция (дискинезия) желчного пузыря (нарушена работа желчного пузыря или/и желчных протоков);
- Дисфункция сфинктера Одди (нарушена работа сфинктеров, которые разделяют желчный пузырь, протоки и двенадцатиперстную кишку).
Соответственно, термин "дискинезия желчного пузыря" отражает одну из разновидностей совокупности функциональных билиарных расстройств, выделяемых современной классификацией. Старый же термин "дискинезия желчевыводящих путей" соответствует понятию "функциональные расстройства билиарной системы" и включает в себя обе выделяемые современными классификациями разновидности нарушений оттока желчи. То есть, понятие "дисфункция желчного пузыря" более узкое по сравнению с "дискинезией желчевыводящих протоков".
Современные классификационные определения, по сравнению со старым советским "дискинезия желчевыводящих путей", более детальные, можно (условно) сказать узкоспециализированные, поскольку отражают, в какой именно части желчевыводящей системы имеется функциональное нарушение. То есть когда говорят о дискинезии желчного пузыря, подразумевают, что у человека нарушена сократительная активность именно этого органа, а не желчных протоков или сфинктеров, вследствие чего пузырь либо практически не работает, либо выталкивает желчь чересчур интенсивно. Соответственно, когда говорится о дисфункции сфинктера Одди, то подразумевается, что отток желчи нарушен из-за неправильной и несогласованной работы клапанов, открывающих проход из одной части желчевыделительной системы в другую (один сфинктер отделяет желчный пузырь от желчного протока, другой – желчный проток от двенадцатиперстной кишки и т.д.).
В дальнейшем тексте статьи мы будем использовать старый термин "дискинезия желчевыводящих протоков" для обозначения состояний, которые в современном варианте называются "функциональное расстройство билиарной системы", поскольку советские названия намного чаще и больше употребляются как врачами, так и пациентами, вследствие чего их восприятие гораздо легче нынешних. Но классификации "дискинезии желчевыводящих путей" мы будем приводить современные, как и подходы к терапии и описание клинической симптоматики.
Сущность и краткая характеристика дискинезии желчевыводящих путей
 Дискинезия желчевыводящих путей – это функциональное расстройство, и потому, строго говоря, не истинная патология, поскольку в органах желчевыделительной системы отсутствуют патологические изменения структуры. Иными словами, при дискинезии нарушена функция нормальных равномерных сокращений гладких мышц желчного пузыря, протоков и сфинктеров, вследствие чего желчь не проталкивается с необходимой скоростью и в нужном количестве в двенадцатиперстную кишку. Но при этом, кроме нарушения сократительной активности органов, какие-либо патологические изменения в них отсутствуют. Именно из-за отсутствия патологических изменений в структуре органов дискинезия является функциональным расстройством.
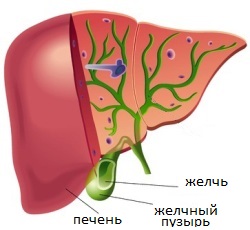
Дискинезия желчевыводящих путей – это функциональное расстройство, и потому, строго говоря, не истинная патология, поскольку в органах желчевыделительной системы отсутствуют патологические изменения структуры. Иными словами, при дискинезии нарушена функция нормальных равномерных сокращений гладких мышц желчного пузыря, протоков и сфинктеров, вследствие чего желчь не проталкивается с необходимой скоростью и в нужном количестве в двенадцатиперстную кишку. Но при этом, кроме нарушения сократительной активности органов, какие-либо патологические изменения в них отсутствуют. Именно из-за отсутствия патологических изменений в структуре органов дискинезия является функциональным расстройством.Чтобы четко представлять себе, что происходит при дискинезии и почему это провоцирует клиническую симптоматику, необходимо знать строение и функции желчевыводящей системы. Итак, желчевыводящая система состоит из желчного пузыря и желчных протоков. Сама желчь образуется в печени, из которой поступает в желчный пузырь и накапливается в нем до тех пор, пока в двенадцатиперстную кишку не поступит пищевой комок. После попадания пищи в двенадцатиперстную кишку на уровне рефлексов подается команда на выделение желчи, которая необходима для переваривания жиров. Как только команда достигает желчного пузыря, он начинает сокращаться за счет гладких мышц, имеющихся в его стенке. За счет этих сокращений желчь выталкивается в желчные протоки, по которым продвигается к двенадцатиперстной кишке. По протокам желчь также движется за счет ритмических сокращений последних. Далее желчь из разных протоков собирается в один общий, из которого изливается в двенадцатиперстную кишку, где участвует в процессе переваривания пищи, расщепляя жиры.
Каждый отдел желчевыделительной системы отделен друг от друга и от двенадцатиперстной кишки специальным анатомическим образованием – сфинктером, который обычно всегда наглухо закрыт, и открывается только в те моменты, когда нужно пропустить желчь. Таким образом, отверстие желчного пузыря, через которое желчь проходит в протоки, закрыто одним сфинктером. Отверстие общего желчного протока, который доставляет желчь к двенадцатиперстной кишке, также отделено от впадающих в него более мелких протоков своим сфинктером. Наконец, общий желчный проток, из которого желчь попадает в кишку, также отделен от последней собственным сфинктером (сфинктер Одди). Наличие сфинктеров позволяет удерживать желчь от периодического излития вне приемов пищи и "выпускать" ее только тогда, когда это нужно, то есть после попадания пищевого комка в двенадцатиперстную кишку.
В общем виде процесс поступления желчи в двенадцатиперстную кишку выглядит следующим образом:
1. Запуск процесса происходит после попадания в кишку пищи за счет активации соответствующих рефлекторных механизмов. Эти рефлекторные механизмы подают команду одновременно на начало сокращений желчного пузыря и протоков, а также раскрытие сфинктеров.
2. Далее сфинктеры открываются, за счет чего устраняются препятствия для оттока желчи из пузыря и ее прохождения по желчевыводящим путям к двенадцатиперстной кишке. На фоне открытия сфинктеров ритмические сокращения гладких мышц пузыря приводят к излитию желчи в протоки.
3. После этого сфинктер желчного пузыря закрывается, чтобы желчь не попала в него обратно.
4. Далее за счет ритмических сокращений мышц протоков желчь продвигается к двенадцатиперстной кишке, в которую попадает через открывшийся сфинктер Одди.
5. Когда желчь попадет в кишку, активируется рефлекс на закрытие всех сфинктеров и прекращение транспортировки желчи.
Таким образом в норме выглядит процесс транспортировки желчи в двенадцатиперстную кишку из желчного пузыря.
Но если сократительная активность гладких мышц пузыря или протоков нарушена, например, недостаточная или, напротив, чрезмерно сильная, то желчь не поступает в кишку в необходимом количестве в нужный момент. Также желчь не попадает в кишку в нужное время, если открытие и закрытие сфинктеров происходит несогласованно с продвижением желчи по протокам и выходу из пузыря. И именно такие нарушения поступления желчи в двенадцатиперстную кишку, возникающие из-за некоординированности мышечных сокращений пузыря и протоков или открытий сфинктеров, называются дискинезией желчевыводящих путей.
То есть, по сути, все органы работают нормально, в них нет каких-либо патологических изменений, но вот отсутствие должной скоординированности их деятельности приводит к ненормальному поступлению желчи в двенадцатиперстную кишку не в должном количестве и не в нужный момент, что и сопровождается клиническими симптомами. Именно из-за отсутствия патологических изменений в органах желчевыделительного тракта очень часто причинными факторами дискинезии желчных путей являются различные нарушения работы вегетативной нервной системы (рефлексов), такие, как вегето-сосудистая дистония, неврозы, невриты и т.д.
Причины дискинезии желчевыводящих путей
 В зависимости от характера причинных факторов, все дискинезии желчевыводящих путей делятся на две большие группы – первичные и вторичные. К первичным относятся варианты дискинезий, обусловленные врожденными пороками развития желчевыделительной системы. Вторичными являются все дискинезии, возникающие в течение жизни человека под действием различных неблагоприятных факторов окружающей среды.
В зависимости от характера причинных факторов, все дискинезии желчевыводящих путей делятся на две большие группы – первичные и вторичные. К первичным относятся варианты дискинезий, обусловленные врожденными пороками развития желчевыделительной системы. Вторичными являются все дискинезии, возникающие в течение жизни человека под действием различных неблагоприятных факторов окружающей среды.Причинами первичных дискинезий желчевыводящих путей являются следующие врожденные пороки развития билиарной системы:
- Удвоение желчного пузыря или протоков;
- Сужение или полная закупорка просвета желчного пузыря;
- Наличие перегородок в желчном пузыре или протоках.
Причинами вторичных дискинезий могут быть следующие имеющиеся у человека состояния или заболевания:
- Гастриты;
- Дуодениты (воспаление двенадцатиперстной кишки);
- Язвенная болезнь желудка или двенадцатиперстной кишки;
- Панкреатит;
- Холецистит;
- Холангит (воспаление желчных протоков);
- Желчнокаменная болезнь;
- Вирусные гепатиты;
- Неврозы;
- Стрессы;
- Гипотиреоз (недостаточное количество гормонов щитовидной железы в крови);
- Состояния после операции на органах брюшной полости (например, после резекции желудка, наложения желудочно-кишечных или кишечно-кишечных анастомозов);
- Ваготония (повышенный тонус блуждающего нерва);
- Тяжелые системные заболеваний органов не пищеварительной системы (сахарный диабет, миотония, дистрофия и т.д.).
Помимо перечисленных непосредственных причин дискинезии желчных путей, выделяют так называемые предрасполагающие факторы, которые иногда также называют факторами риска. Предрасполагающие факторы непосредственно не являются причинами развития дискинезии желчевыводящих путей, но при их наличии и на их фоне заболевание формируется быстрее и с гораздо большей вероятностью, чем при их отсутствии.
К предрасполагающим факторам развития дискинезии желчевыводящих путей относят следующие:
- Наследственная предрасположенность;
- Неправильное питание и погрешности в диете (частые перекусы, еда всухомятку, нерегулярные приемы пищи, переедание, употребление жирных блюд и продуктов, плохое пережевывание и т.д.);
- Недостаток витаминов, минералов и пластических веществ, потребляемых с пищей;
- Гельминтозы (инфицированность плоскими или круглыми червями);
- Лямблиоз;
- Описторхоз;
- Любые кишечные инфекции;
- Воспалительные заболевания органов брюшной полости и малого таза (аднекситы, пиелонефриты, соляриты, аппендициты и т.д.);
- Нарушение гормонального баланса (например, беременность и послеродовый период, прием гормональных лекарственных препаратов, гормонально-активные опухоли, ожирение, предменструальный синдром и т.д.);
- Вегето-сосудистая дистония;
- Стрессы;
- Чрезмерное психоэмоциональное, умственное или физическое напряжение;
- Малоподвижный образ жизни;
- Астеническое телосложение;
- Мышечная слабость;
- Аллергические хронические заболевания (бронхиальная астма, крапивница, круглогодичный аллергический ринит и т.д.);
- Остеохондроз.
Типы и формы заболевания
В настоящее время дискинезии желчевыводящих путей классифицируются на несколько разновидностей в зависимости от того или иного признака, положенного в основу выделения типов заболевания.
Итак, в зависимости от характера причинного фактора и времени развития, дискинезии желчевыводящих путей подразделяют на первичные и вторичные.
Первичные дискинезии
Первичные дискинезии обусловлены различными врожденными пороками развития желчного пузыря, протоков и сфинктеров. Данные варианты дискинезий могут развиваться как самостоятельно, так и под влиянием предрасполагающих факторов. Если дискинезия развивается самостоятельно, то, как правило, она проявляется с детства, и для формирования заболевания не нужно действие каких-либо предрасполагающих факторов, поскольку дефекты строения билиарной системы слишком выраженные и их наличие не дает нормально функционировать желчному пузырю, протокам и сфинктерам. Однако в ряде случаев врожденные пороки развития вполне компенсируются различными приспособительными механизмами, если дефекты структуры не слишком выраженные. В таких ситуациях развитие дискинезии происходит исключительно при влиянии предрасполагающим факторов, и заболевание впервые проявляется не в раннем возрасте.
Вторичные дискинезии
Вторичные дискинезии формируются в течение жизни человека и обусловлены различными заболеваниями органов пищеварительного тракта и воздействием предрасполагающих факторов. То есть вторичные дискинезии развиваются под влиянием каких-либо других нарушений работы различных органов и систем.
В зависимости от особенностей сократительной активности мышц желчевыводящих путей, дискинезии подразделяют на три формы:
1. Гиперкинетическая (гипермоторная) форма;
2. Гипокинетическая (гипомоторная) форма;
3. Гипотонически-гиперкинетическая форма.
Гиперкинетическая (гипермоторная, гипертоническая) дискинезия
Гиперкинетическая (гипермоторная, гипертоническая) дискинезия желчевыводящих путей характеризуется усиленной сократительной способностью желчного пузыря и протоков, вследствие чего в двенадцатиперстную кишку выбрасывается слишком большое количество желчи. Данная форма дискинезии чаще развивается у молодых людей.
Гипокинетическая (гипомоторная, гипотоническая) дискинезия
Гипокинетическая (гипомоторная, гипотоническая) дискинезия характеризуется вялой сократительной способностью желчного пузыря и протоков, вследствие чего в двенадцатиперстную кишку поступает недостаточное, очень малое количество желчи. Наиболее часто данная форма заболевания развивается у людей старше 40 лет или у страдающих неврозами.
Гипотонически-гиперкинетическая форма
Гипотонически-гиперкинетическая форма характеризуется наличием симптоматики и гипокинетической, и гиперкинетической дискинезии желчевыводящих путей. В данном случае один орган желчевыделительной системы, например, желчный пузырь обладает повышенной сократительной способностью мышц, то есть работает в гиперкинетической форме, а другой орган (например, желчные протоки), напротив, сокращается вяло и функционирует в гипокинетическом режиме. Соответственно, разные части желчевыделительной системы работают в различных несогласованных режимах, что и приводит к развитию смешанного типа дискинезии.
В зависимости от того, какая именно часть желчевыделительного тракта работает несогласованно с другими, дискинезии подразделяют на два вида:
- Дисфункция желчного пузыря;
- Дисфункция сфинктера Одди.
Симптомы
Симптоматика дискинезии желчевыводящих путей может быть различной, поскольку у одних людей проявляется не весь спектр клинических жалоб, а только некоторые из них, а у других, напротив, имеются все симптомы. В принципе, вне зависимости от разновидности, дискинезиям присущ один и тот же спектр клинических симптомов, которые могут проявляться у человека в различной степени выраженности и разнообразных комбинациях. Единственное существенное отличие в клинических проявлениях гипермоторного и гипомоторного типов дискинезии желчевыводящих путей – это характер болевого синдрома. Все остальные жалобы и симптомы при обоих типах дисфункции билиарного тракта различаются несущественно. Поэтому во избежание путаницы рассмотрим сначала общие, присущие всем формам дискинезии клинические симптомы, а затем в отдельных разделах приведем особенности болевого синдрома и общей симптоматики, характерные для каждого вида заболевания.
Общие симптомы всех форм дискинезии желчевыводящих путей
 Для любой формы дискинезии желчевыводящих путей характерно наличие болевого, диспепсического, холестатического и астеновегетативного синдромов, каждый из которых проявляется определенным спектром симптомов. Болевой синдром существенно отличается при гиперкинетической и гипокинетической формах дискинезии, а холестатический, диспепсический и астеновегетативный примерно одинаковы при любом виде функционального расстройства билиарного тракта.
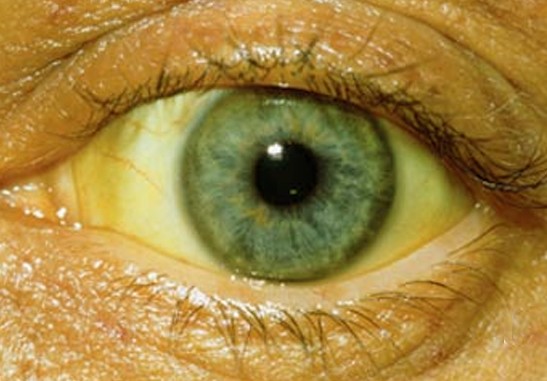
Для любой формы дискинезии желчевыводящих путей характерно наличие болевого, диспепсического, холестатического и астеновегетативного синдромов, каждый из которых проявляется определенным спектром симптомов. Болевой синдром существенно отличается при гиперкинетической и гипокинетической формах дискинезии, а холестатический, диспепсический и астеновегетативный примерно одинаковы при любом виде функционального расстройства билиарного тракта.Холестатический синдром развивается вследствие недостаточного поступления желчи в двенадцатиперстную кишку и характеризуется следующими симптомами:
- Желтушность кожи, слизистых оболочек, склер глаз и биологических жидкостей (слюна и слезы становятся желтоватыми);
- Кал темного цвета (темнее обычного);
- Моча темного цвета (темнее обычного);
- Увеличение размеров печени;
- Кожный зуд.
Проявления холестатического синдрома развиваются примерно у половины людей, страдающих любой формой дискинезии желчевыводящих путей.
Диспепсический синдром характеризуется расстройством пищеварения из-за неадекватного количества поступающей в кишечник желчи, развивается практически у всех людей, страдающих любыми формами дискинезий, и проявляется следующими симптомами:
- Ухудшение аппетита;
- Отрыжка воздухом, как правило, после еды;
- Тошнота и рвота;
- Вздутие живота;
- Неприятный запах изо рта;
- Белый или желтоватый налет на языке;
- Горечь и сухость во рту в утренние часы сразу после пробуждения (обычно присуще гиперкинетической форме дискинезии желчевыводящих путей);
- Запоры (характерны для гиперкинетической формы дискинезии);
- Поносы (характерны для гипокинетической формы дискинезии).
Астеновегетативный синдром представляет собой обратимые нарушения нервной регуляции работы различных органов (сходные с таковыми при вегето-сосудистой дистонии), и имеет одинаковые следующие проявления при любой форме дискинезии желчевыводящих путей:
- Сильная утомляемость и слабость;
- Раздражительность;
- Перепады настроения;
- Нарушения сна;
- Гипергидроз (усиленная потливость);
- Приступы учащенного сердцебиения;
- Низкое артериальное давление;
- Головные боли;
- Низкая сексуальная активность.
Боль при гипертонической дискинезии желчевыводящих путей
 Боль, как правило, локализуется в области правого подреберья, часто распространяется в правую половину спины, лопатку, ключицу или руку. Иногда боль локализуется не только в правом подреберье, но и в области эпигастрия (желудка). В редких случаях боль из правого подреберья сильно отдает в левую половину груди, локализуясь в области сердца. В таких ситуациях приступ дискинезии желчевыводящих путей очень похож на боли при стенокардии.
Боль, как правило, локализуется в области правого подреберья, часто распространяется в правую половину спины, лопатку, ключицу или руку. Иногда боль локализуется не только в правом подреберье, но и в области эпигастрия (желудка). В редких случаях боль из правого подреберья сильно отдает в левую половину груди, локализуясь в области сердца. В таких ситуациях приступ дискинезии желчевыводящих путей очень похож на боли при стенокардии.Характер боли резкий, острый, приступообразный, по ощущениям очень интенсивный. Болевое ощущение продолжается относительно короткий промежуток времени (не более 20 – 30 минут), но может возникать по несколько раз в сутки. Общая продолжительность таких приступов болей составляет не менее трех месяцев.
Боль обычно возникает после любых погрешностей в питании или после физических, психоэмоциональных и умственных перегрузок. Когда боль проходит, в области правого подреберья остается ощущение тяжести, которое не купируется и не проходит со временем.
Боли при гиперкинетической форме дискинезии желчевыводящих путей могут сопровождаться тошнотой и рвотой, которые, однако, не приносят человеку облегчения. Пальпация (прощупывание живота руками) живота и процедура дуоденального зондирования усиливают боли, вследствие чего люди очень плохо переносят данные манипуляции.
Интенсивные болевые ощущения при гипермоторной форме дискинезии желчевыводящих путей связаны со слишком сильными сокращениями желчного пузыря на фоне закрытых сфинктеров. В результате пузырь сокращается, но желчь не отходит, поскольку сфинктеры остались закрытыми.
Боль при желчной колике
Желчная колика представляет собой резкое и сильное сокращение желчного пузыря на фоне гипермоторной дискинезии желчевыводящих путей. Желчная колика проявляется сильными болями в правом подреберье, которые возникают резко и внезапно, вне связи с приемом пищи, физическими нагрузками или перенесенной стрессовой ситуацией. Боль очень резкая и сопровождается учащением сердцебиения, ощущением скорой остановки сердца, сильным страхом и онемением конечностей. Страх, крайне неприятные ощущения работы сердца и онемение конечностей заставляют людей подозревать развитие инфаркта или других угрожающих жизни состояний, и вызывать "скорую помощь" при приступе желчной колики.
Боль при гипотонической дискинезии желчевыводящих путей
Боль ощущается в области правого подреберья, но не имеет четкой локализации, а как бы размазывается, распыляется по всему участку подреберья. Поэтому человек не может указать точную точку, в которой ему больно, а показывает всю область правого подреберья. Боль распространяется в правую часть спины и лопатку.
По характеру боль тупая, ноющая, распирающая. Болевое ощущение присутствует практически постоянно и сочетается с чувством распирания в области правого подреберья. В редкие моменты боль может уходить на короткие промежутки времени. Но она практически всегда усиливается либо во время приема жирной пищи, либо сразу после его окончания. Употребление диетических продуктов или желчегонных препаратов, напротив, купирует боли или уменьшает их интенсивность. Общая длительность болевого синдрома может составлять несколько дней или даже недель.
Болевой синдром развивается из-за недостаточной сократительной активности желчного пузыря, вследствие чего происходит скопление избытка желчи и растяжение дна органа, что и вызывает тупую, постоянно присутствующую боль.
После прощупывания области двенадцатиперстной кишки или дуоденального зондирования обычно боли уменьшаются или полностью проходят.
Симптомы гипотонически-гипертонической формы дискинезии желчевыводящих путей
Как правило, люди, страдающие данной формой дискинезии, имеют некоторые особенности клинических проявлений заболевания. Так, боли локализуются в области правого подреберья, носят ноющий характер и сочетаются с ощущением тяжести в той же области. Помимо болевого синдрома, характерно наличие явлений диспепсического синдрома, таких, как сухость во рту и запоры. У людей, страдающих гипотонически-гипертонической формой дискинезии желчевыводящих путей, также очень сильно выражены симптомы астеновегетативного синдрома – перепады настроения, раздражительность и утомляемость. Весь остальной спектр клинических симптомов при данной форме дискинезии либо отсутствует, либо выражен слабо.
Язык обычно увеличен в размерах и на нем видны отпечатки зубов. Сигмовидная и прямая кишка туго заполнены каловыми массами, которые своевременно не выводятся из-за запоров.
Дискинезия у детей
 Дискинезия желчевыводящих путей представляет собой наиболее часто встречающуюся патологию билиарной системы у детей, способную развиваться с дошкольного возраста. У детей, как и у взрослых, при дискинезии желчевыводящих путей какие-либо патологические изменения в органах билиарного тракта отсутствуют, но, тем не менее, желчный пузырь, протоки и сфинктеры не выполняют свои функции нормально, вследствие чего и появляются клинические симптомы.
Дискинезия желчевыводящих путей представляет собой наиболее часто встречающуюся патологию билиарной системы у детей, способную развиваться с дошкольного возраста. У детей, как и у взрослых, при дискинезии желчевыводящих путей какие-либо патологические изменения в органах билиарного тракта отсутствуют, но, тем не менее, желчный пузырь, протоки и сфинктеры не выполняют свои функции нормально, вследствие чего и появляются клинические симптомы.Классификация дискинезий желчевыводящих путей у детей такая же, как и у взрослых. Однако среди причинных факторов дискинезии в детском возрасте наибольшую роль играют расстройства нервной и гуморальной регуляции работы желчного пузыря. А поскольку подобные расстройства регуляции работы органа наиболее часто встречаются при нейроциркуляторной дистонии, то именно это состояние и считается самой распространенной причиной дискинезий желчевыводящих путей в детском возрасте.
Кроме того, способствовать возникновению дискинезии у детей может неправильное питание, нерациональное применение лекарств, малоподвижный образ жизни, а также любые заболевания пищеварительного тракта, такие, как гастродуодениты, язвенная болезнь желудка или двенадцатиперстной кишки, гельминтоз, дисбактериоз, гепатит, панкреатит, а также врожденные дефекты развития желчного пузыря и протоков. Данные факторы являются причинами дискинезий у детей гораздо реже, чем нейроциркуляторная дистония, поэтому им придают такое большое значение.
Основным проявлением дискинезии у детей является синдром правого подреберья. При данном синдроме ребенка беспокоит боль и ощущение тяжести в правом подреберье. Причем при гипермоторной дискинезии боли острые, сильные, распространяющиеся в поясницу и, как правило, спровоцированные стрессовыми факторами или сильными эмоциональными переживаниями. При гипомоторной дискинезии боли обычно тупые и связанные с погрешностями в диете. К сожалению, других проявлений дискинезии у детей может не быть.
Диагностика заболевания у детей производится теми же методами, что и у взрослых. А что касается лечения, то в странах бывшего СССР, к сожалению, нет единого подхода и некоего стандарта по терапии данного довольно часто встречающегося функционального расстройства работы билиарного тракта у детей. Поэтому терапия дискинезии желчевыводящих путей у детей осуществляется согласно рекомендациям видных специалистов в области здравоохранения каждого региона.
Поскольку при дискинезии у детей имеются выраженные нарушения механизмов нервной и гуморальной регуляции работы различных органов и систем, то в терапии широко применяются методики, действие которых направлено на восстановление нормальной нейроэндокринной регуляции. Для этого широко используют методы санаторно-курортного лечения и физиотерапии – гальванизация, электрофорез, магнитотерапия, фонофорез, ультразвуковая терапия, микроволновая терапия, светолечение, пелоидетерапия, бальнеотерапия, прием минеральных вод и др.
Кроме того, в комплексной терапии дискинезий у детей обязательно соблюдать диету, заключающуюся в исключении из рациона ребенка жирных, жареных, пряных и острых продуктов, а также фаст-фуда и газированной воды. Приемы пищи должны быть регулярными, а перерывы между ними не более 4 часов. Готовые блюда следует давать ребенку в теплом виде и избегать горячих или холодных напитков или продуктов, поскольку они могут спровоцировать обострение дискинезии.
Помимо диеты и физиотерапевтического лечения, для купирования неприятной и тягостной симптоматики дискинезии у детей применяются следующие лекарственные препараты:
- Ферментные препараты (Креон, Мезим, Пензитал и т.д.);
- Спазмолитики (Но-Шпа, Дюспаталин, Дротаверин, Бускопан, Галидор, Одестон и т.д.);
- Мотилиум (только при упорной рвоте);
- Желчегонные препараты (Холензим, Фламин, Дехолин и др.).
В периоды ремиссии для предотвращения обострений рекомендуется регулярно применять желчегонные препараты (лучше всего настои желчегонных трав – бессмертника, тысячелистника и т.д.), гепатопротекторы (Карсил, Эссенциале и т.д.) и пить минеральные воды (Миргородская, Трускавецкая и др.).
Диагностика дискинезии желчевыводящих путей
 Для постановки диагноза дискинезии желчевыводящих путей применяются следующие методики:
Для постановки диагноза дискинезии желчевыводящих путей применяются следующие методики:- Анализ клинических проявлений и жалоб, имеющихся у человека;
- Анализ имеющихся у человека сопутствующих или любых иных хронических заболеваний различных органов и систем;
- Осмотр, пальпация (прощупывание) и перкуссия (простукивание) живота. В ходе осмотра врач обращает внимание, имеется ли желтушность кожи и слизистых оболочек, при прощупывании оценивает болезненность в области правого подреберья, а при перкуссии определяет размеры печени;
- Лабораторные анализы (общий анализ крови, общий анализ мочи, биохимический анализ крови, липидограмма, маркеры гепатитов, анализ кала на яйца глист);
- Инструментальные методы исследования (УЗИ органов брюшной полости, фиброэзофагогастродуоденоскопия, дуоденальное зондирование, холецистография, эндоскопическая ретроградная холангиопанкреатиграфия, гепатобилиарная сцинтиграфия).
В ходе анализа симптомов и сопутствующих заболеваний, а также осмотра, пальпации и перкуссии врач заподазривает и выставляет ориентировочный диагноз дискинезии желчевыводящих путей. Затем по результатам лабораторных тестов и инструментальных методов обследования подтверждает или опровергает диагноз дискинезии желчевыводящих путей.
Для подтверждения дискинезии желчевыводящих путей применяют следующие лабораторные анализы:
- Общий анализ крови (при дискинезии обычно все показатели в норме, но при сопутствующих воспалительных заболеваниях различных органов и систем возможно увеличение общего числа лейкоцитов и СОЭ);
- Общий анализ мочи (при дискинезии моча становится темнее, чем в норме, и в ней могут присутствовать желчные пигменты);
- Биохимический анализ крови (для выявления дискинезии определяют концентрацию креатинина, мочевой кислоты, общего белка и его фракций, билирубина, калия, натрия, кальция и магния, а также активность щелочной фосфатазы (ЩФ), гамма-глутамилтранспептидазы (ГГТ), аланинаминотрансферазы (АлАТ), аспартатаминотрансферазы (АсАТ));
- Липидограмма (при дискинезиях возможно нарушение соотношения фракций ЛПВП и ЛПНП);
- Анализ кала на яйца глист (позволяет выявить гельминтозы).
Среди инструментальных методов для выявления дискинезии желчевыводящих путей применяют следующие:
- УЗИ органов брюшной полости. Данное исследование простое, доступное, безболезненное и легко переносимое. УЗИ проводят с пробным завтраком, чтобы выяснить форму дискинезии желчевыводящих путей (гиперкинетическая или гипокинетическая). Для этого врач производит УЗИ желчного пузыря, замеряя его размеры, определяя форму и наличие перетяжек, изгибов и камней, после чего человеку дают съесть какой-либо жирный продукт (например, стакан сметаны, два желтка и т.д.). Через 30 и 60 минут после употребления жирного продукта вновь производится УЗИ, в ходе которого врач оценивает своевременность опорожнения и полноту сокращения желчного пузыря. В зависимости от скорости опорожнения и полноты сокращения желчного пузыря определяют форму дискинезии – гипермоторная или гипомоторная.
- Дуоденальное зондирование. Исследование заключается во введении зонда в двенадцатиперстную кишку и заборе порций желчи. Затем забранные порции желчи исследуют на предмет наличия признаков воспаления, паразитов, камней и т.д. По количеству каждой порции желчи, ее составу и самочувствию человека при заборе подтверждают или опровергают диагноз дискинезии. Так, для гипертонической формы дискинезии характерно быстрое выделение желчи порции В, но медленное и прерывистое выделение желчи порции А, а также длительность второй фазы закрытого сфинктера Одди дольше 6 минут. При гипотонической форме желчь порции В выделяется очень медленно, порциями, с длительными перерывами между ними.
- Фиброэзофагогастродуоденоскопия (ФЭГДС). Применяется для выявления патологических процессов в желудке, пищеводе и двенадцатиперстной кишке, если имеется подозрение, что заболевания именно этих органов стали причиной дискинезии желчевыводящих путей.
- Оральная холецистография. Метод исследования, при котором человек выпивает контрастное вещество, которое накапливается в желчном пузыре, после чего производится рентгеновский снимок. Данный метод позволяет оценить размер, форму, аномалии развития и скорость сокращения желчного пузыря после употребления жирной пищи и, соответственно, определить форму дискинезии. Метод не позволяет оценить состояние желчных протоков, поскольку их не видно на рентгене.
- Внутривенная холецистография. Метод исследования, аналогичный оральной холецистографии, отличающийся от последней только тем, что контрастное вещество не принимается внутрь, а вводится внутривенно.
- Эндоскопическая ретроградная холангиопанкреатиграфия (ЭРХПГ). Метод исследования, сочетающий эндоскопию и рентген, и позволяющий получить изображение не только желчного пузыря, но и желчных протоков. Данный метод наиболее точный и позволяет установить не только форму дискинезии, но и выявить наличие камней в желчном пузыре, сужений в желчных протоках и т.д.
- Гепатобилиарная сцинтиграфия. Метод исследования, основанный на внутривенном введении радиоактивного изотопа технеция (Технеций 99М), который накапливается в печени и желчевыводящих путях, с последующим выполнением снимков на специальных аппаратах. Накопившийся в печени, желчном пузыре и протоках технеций обладает характерным свечением на снимках, что позволяет установить форму, размеры, скорость сокращения желчного пузыря и протоков, тем самым точно устанавливая вид дискинезии – гипермоторная или гипомоторная. Сцинтиграфия является безопасным и высокоточным методом обследования.
Лечение
Дискинезия желчевыводящих путей – принципы лечения
 Лечение должно быть комплексным, направленным на нормализацию оттока желчи и недопущение ее застоя в желчном пузыре. Для этого в терапии дискинезии желчевыводящих путей применяются следующие методы:
Лечение должно быть комплексным, направленным на нормализацию оттока желчи и недопущение ее застоя в желчном пузыре. Для этого в терапии дискинезии желчевыводящих путей применяются следующие методы:- Нормализация и поддержание режима труда и отдыха;
- Соблюдение диеты (стол № 5);
- Прием минеральных вод;
- Прием лекарственных препаратов, нормализующих отток желчи, купирующих болевой синдром, снимающих спазм сфинктеров и устраняющих тягостную симптоматику (ферментные, желчегонные, спазмолитики);
- Прием лекарственных препаратов, нормализующих состояние нервной системы (успокоительные, седативные, тонизирующие средства и т.д.);
- Применение закрытых тюбажей и дуоденального зондирования;
- Физиотерапия (электрофорез, диадинамические токи, парафиновые аппликации);
- Иглоукалывание;
- Массаж;
- Санаторно-курортное лечение (Трускавец, Миргород, закарпатские курорты Украины).
Обязательными методами лечения дискинезии являются нормализация режима труда и отдыха, соблюдение диеты, прием лекарственных препаратов и применение тюбажей. Все остальные методы являются вспомогательными, и могут применяться по желанию и при наличии возможности. Длительность применения обязательных методов лечения дискинезии составляет 3 – 4 недели. Вспомогательные методы можно применять гораздо дольше, периодически повторяя курсы с целью профилактики рецидива заболевания.
Нормализация режима труда и отдыха
Нормализация режима труда и отдыха необходима при любой форме дискинезии для улучшения общего самочувствия и повышения эффективности иных лечебных мероприятий. Так, нормализация режима труда и отдыха обязательно должна включать в себя соблюдение следующих параметров:
- Ночной сон не менее 8 часов;
- Отход ко сну до 23.00 часов;
- Обязательно чередование физической и умственной работы (например, через каждые 2 часа работы за компьютером или с бумагами нужно выполнять короткую гимнастику, или через 1 – 2 часа физической работы останавливаться и в течение 10 – 15 минут читать, разгадывать кроссворд и т.д.);
- Ежедневно гулять на свежем воздухе не менее получаса.
Диета при дискинезии
Диета при дискинезии желчевыводящих путей играет очень важную роль в полном излечении заболевания и должна соблюдаться не менее 3 – 4 месяцев подряд. Принципы диеты одинаковы для обеих форм заболевания, имеются лишь незначительные различия в запрещенных к употреблению продуктах.
Итак, при любой форме дискинезии необходимо принимать пищу по 5 – 6 раз в сутки небольшими порциями (содержимое порции должно умещаться в двух пригоршнях). Не допускать перерывов между приемами пищи более 2 часов. Все блюда и напитки должны быть теплыми или комнатной температуры, а не холодными или горячими, поскольку слишком высокая или низкая температура могут спровоцировать приступ дискинезии. Соль необходимо ограничить, потребляя не более 3 г в сутки, чтобы устранить застой жидкости в тканях. Готовить различные блюда следует методами варки, запекания или на пару.
 Из рациона питания при любом виде дискинезии следует полностью исключить следующие продукты:
Из рациона питания при любом виде дискинезии следует полностью исключить следующие продукты:- Острое, жареное, жирное, копченое, кислое, соленья и все консервированное;
- Жирные сорта мяса и рыбы;
- Кондитерские изделия, в том числе шоколад, какао;
- Выпечка из сдобного теста;
- Газированные напитки, кофе, алкоголь;
- Приправы;
- Овощи, раздражающие ЖКТ – чеснок, лук, редис, щавель;
- Продукты, усиливающие газообразование в кишечнике (бобовые, ржаной хлеб и др.);
- Молоко;
- Маринады.
При гипомоторной форме дискинезии разрешается готовить блюда и употреблять в свежем виде следующие продукты:
- Подсушенный хлеб из ржаной или пшеничной муки 2 сорта, который выпечен не менее суток назад;
- Молочнокислые продукты с жирностью не более 6%;
- Нежирное мясо, птицу и рыбу;
- Овощи (в свежем, отварном, запечённом или паровом виде);
- Один желток яйца в сутки;
- Вареные колбасы и сосиски;
- Растительное масло;
- Сливочное масло не более 20 г в сутки;
- Мед;
- Сахар;
- Карамель;
- Мармелад;
- Пастила;
- Соки из овощей и фруктов;
- Некислые фрукты и ягоды (сладкие яблоки, абрикосы, черешня и др.);
- Любые крупы в виде каши или заправки для супов;
- Бульоны для супов нежирные и некрепкие;
- Чай или кофе с молоком.
При гипермоторной дискинезии желчевыводящих путей можно кушать те же продукты, что и при гипомоторной, за исключением колбасы, сосисок, сахара, карамели, яичного желтка, телятины и свежих ягод, овощей и фруктов.
Минеральные воды
Минеральные воды нужно пить регулярно, по 1/2 - 1 стакану за 20 – 30 минут до еды в теплом виде, выбирая необходимую разновидность в зависимости от формы дискинезии. Так, при гипомоторной дискинезии рекомендуется пить воды высокой минерализации (например, Ессентуки 17, Баталинская, Боржоми, Машук и др.), а при гипермоторной – низкой минерализации (например, Дарасун, Карачинская, Липецкая, Нарзан, Смирновская и т.д.). Минеральные воды можно и нужно пить, как и соблюдать диету, длительный промежуток времени, то есть минимум 3 – 4 месяца. Однако если минеральные воды невозможно включить в комплексную терапию заболевания, то от их употребления вполне можно отказаться.
Препараты при дискинезии
 Выбор необходимых лекарственных препаратов для лечения дискинезии желчевыводящих путей также осуществляется в зависимости от формы заболевания, поскольку при гипермоторном виде патологии требуются одни медикаменты, а при гипомоторном – другие. Лекарственные препараты включаются в состав комплексной терапии в обязательном порядке, отказаться от их применения нельзя. Можно только отменять те препараты, необходимость в применении которых исчезла в связи с купированием симптоматики, по поводу которых они принимались.
Выбор необходимых лекарственных препаратов для лечения дискинезии желчевыводящих путей также осуществляется в зависимости от формы заболевания, поскольку при гипермоторном виде патологии требуются одни медикаменты, а при гипомоторном – другие. Лекарственные препараты включаются в состав комплексной терапии в обязательном порядке, отказаться от их применения нельзя. Можно только отменять те препараты, необходимость в применении которых исчезла в связи с купированием симптоматики, по поводу которых они принимались.Так, при гипермоторном типе дискинезии желчевыводящих путей обязательно необходимо принимать желчегонные препараты группы холекинетиков (Сорбит, Маннит, Фламин, Берберина сульфат, Холосас, Холемакс, Холос, Оксафенамид, Гепабене и др.) или холеспазмолитиков (Папаверин, Дротаверин, Но-Шпа, Дюспаталин, Одестон и др.). И холекинетики, и холеспазмолитики улучшают отток желчи, но последние еще и купируют боли. Обычно рекомендуется на начальных этапах терапии для купирования болей в течение 5 – 7 дней принимать холеспазмолитики, после чего переходить на длительное (от 3 – 4 недель до нескольких месяцев подряд) применение холекинетиков. В течение всего периода применения холекинетиков можно эпизодически, при необходимости, принимать холеспазмолитики для купирования возникших болей.
Помимо указанных препаратов, при гипермоторном типе дискинезии желчевыводящих путей также рекомендуется принимать седативные средства, такие, как настойка валерианы или пустырника, Ново-Пассит и др. Однако необходимо помнить, что желчегонные препараты и спазмолитики являются обязательными составляющими терапии, а успокоительные средства – нет. То есть желчегонные и спазмолитики нужно принимать обязательно, а успокоительные – по желанию.
При гипомоторном типе дискинезии желчевыводящих путей обязательно принимать желчегонные препараты группы холеретиков, которые усиливают выработку и выделение желчи. Можно выбрать любые холеретики, например, Холензим, Аллохол, Лиобил, Никодин, Циквалон, Холагогум, Холагол, Флакумин, Конвафлавин, Фебихол, Сибектан, Танацехол и др. Помимо желчегонных средств, для купирования болей следует принимать миотропные спазмолитики – Дюспаталин или Одестон. Если имеются симптомы диспепсии (ощущение горечи во рту, поносы или запоры, вздутие живота и др.), то дополнительно необходимо принимать ферментные препараты (Мезим, Креон, Пензитал и др.). В общем схема приема лекарственных препаратов при гипомоторном типе дискинезии желчевыводящих путей следующая: непрерывный прием холеретиков в течение 4 – 10 недель, прием спазмолитиков короткими курсами длительностью 7 – 14 дней и эпизодический прием ферментных препаратов при необходимости (когда появляются симптомы диспепсии).
Кроме того, помимо желчегонных препаратов и спазмолитиков, рекомендуется применение тонизирующих препаратов, таких, как настойка женьшеня или элеутерококка, и периодическое выполнение в периоды ремиссии беззондовых тюбажей (делать по одному разу в неделю, на курс 6 – 8 процедур). Однако необходимо помнить, что прием желчегонных и спазмолитиков является обязательным для лечения дискинезии, а применение тонизирующих препаратов и тюбажей – нет. То есть пить желчегонные средства и спазмолитики нужно обязательно, а вот делать тюбажи и принимать тонизирующие средства можно по желанию.
Тюбажи при дискинезии
Данная процедура рекомендована только при гипомоторной форме заболевания вне периодов обострения. При гипермоторной дискинезии лучше отказаться от тюбажей, поскольку они могут вызывать сильные боли в правом подреберье. Для выполнения тюбажа нужно растворить в теплой воде сульфат магния (горькая соль) из расчета 10 г соли на 100 мл воды, и выпить 200 мг готового раствора. Данный раствор можно заменить теплой минеральной водой без газа типа Ессентуки 17, стаканом сока свеклы или 1 – 2 яичными желтками. После этого лечь на правый бок, подложив под него грелку, и лежать 30 – 40 минут. Тюбаж делать по одному разу в неделю, и повторить 6 – 8 раз.
Лекарственные травы
 Помимо применения лекарственных препаратов и тюбажей, для лечения хронической дискинезии желчевыводящих путей полезно по 1 – 2 раза в год проводить курсы терапии отварами лекарственных трав с желчегонным действием. Травы, рекомендованные для применения в зависимости от формы дискинезии, отражены в таблице.
Помимо применения лекарственных препаратов и тюбажей, для лечения хронической дискинезии желчевыводящих путей полезно по 1 – 2 раза в год проводить курсы терапии отварами лекарственных трав с желчегонным действием. Травы, рекомендованные для применения в зависимости от формы дискинезии, отражены в таблице.| Травы для лечения гипермоторной дискинезии | Травы для лечения гипомоторной дискинезии |
| Листья шпината | Корневище аира болотного |
| Плоды чертополоха | Листья и корни барбариса обыкновенного |
| Трава лапчатки гусиной | Почки и листья березы |
| Трава чистотела | Цветки бессмертника песчаного |
| Трава тысячелистника | Трава володушки многожильной |
| Корень солодки | Трава горца птичьего |
| Корневище и корень ревеня | Трава золототысячника |
| Корень или трава одуванчика | Плоды кориандра |
| Корневище куркумы | Столбики и рыльца кукурузы |
| Листья барбариса обыкновенного | Корни лопуха |
| Листья брусники | Цветки пижмы |
| Цветки василька синего | Трава полыни горькой |
| Листья вахты трехлистной | Плоды рябины |
| Трава душицы | Шишки хмеля |
| Цветки календулы | Трава цикория обыкновенного |
| Плоды можжевельника | Желчегонные сборы № 1, 2 |
| Трава пастушьей сумки | |
| Цветки ромашки | |
| Трава тимьяна | |
| Плоды шиповника |
Иглоукалывание, массаж и санаторно-курортное лечение применяется в качестве дополнения к обязательной диетотерапии и приему лекарственных препаратов.
Физиотерапия
Является дополнительным вспомогательным методом, применяемым при наличии возможности и желания у пациента в комплексном лечении дискинезии желчевыводящих путей. При гипертонической форме дискинезии рекомендованы следующие методы физиотерапии:
- Индуктотермия;
- СВЧ-терапия;
- Аппликации парафина или озокерита;
- Электрофорез с 5% раствором новокаина, 10% раствором магнезии или 0,1% раствором папаверина;
- Души.
При гипотонической форме дискинезии рекомендуется применять диадинамические токи, УВЧ и фарадизацию желчного пузыря.
Подробнее о физиотерапии
Желчегонное при дискинезии
 Желчегонное при дискинезии выбирается согласно форме заболевания. При гипермоторной форме дискинезии показано применение желчегонных препаратов группы холекинетиков и холеспазмолитиков. При этом нужно знать, что спазмолитики принимают в начале лечения 7 – 14 дней для купирования болей, после чего в течение 3 – 4 недель пьют холекинетики.
Желчегонное при дискинезии выбирается согласно форме заболевания. При гипермоторной форме дискинезии показано применение желчегонных препаратов группы холекинетиков и холеспазмолитиков. При этом нужно знать, что спазмолитики принимают в начале лечения 7 – 14 дней для купирования болей, после чего в течение 3 – 4 недель пьют холекинетики.К холекинетикам относят такие препараты, как Сорбит, Маннит, Фламин, Берберина сульфат, Холосас, Холемакс, Холос, Оксафенамид, Гепабене, Магнезия, Кормагнезин и др.
К холеспазмолитикам относят такие препараты, как Папаверин, Дротаверин, Но-Шпа, Дюспаталин, Одестон, Платифиллин, Метацин и др.
При гипомоторной форме дискинезии необходимо принимать желчегонные препараты группы холеретиков и миотропные спазмолитики. Холеретики принимают с самого начала терапии в течение 4 – 8 недель, а миотропные спазмолитики пьют эпизодическими курсами длительностью 7 – 14 дней для купирования болей. Перерывы между курсами применения спазмолитиков равны длительности курса приема.
К холеретикам, необходимым для приема при гипомоторной дискинезии, относят такие препараты, как Аллохол, Лиобил, Циквалон, Холагогум, Холагол, Флакумин, Конвафлавин, Фебихол, Сибектан, Танацехол и др. К миотропным спазмолитикам относят только два препарата – это Одестон и Дюспаталин.
Подробнее о желчегонных препаратах
Отзывы