Онкология (Рак)
-
 Базалиома – разновидость...
Базалиома – разновидость...
-
 Беременность и рак груди
Беременность и рак груди
-
 Вакцинация от рака шейки матки
Вакцинация от рака шейки матки
-
 Все о лейкемии
Все о лейкемии
-
 Гемангиома кожи, тела,...
Гемангиома кожи, тела,...
-
 Диагностика рака у женщин
Диагностика рака у женщин
-
 Какие типы рака яичников...
Какие типы рака яичников...
-
 Каковы симптомы рака...
Каковы симптомы рака...
-
 Каковы симптомы рака...
Каковы симптомы рака...
-
 Кератома (кератоз) –...
Кератома (кератоз) –...
-
 Лечение рака возможно!
Лечение рака возможно!
-
 Лимфогранулематоз
Лимфогранулематоз
-
 Липома (жировик) молочной...
Липома (жировик) молочной...
-
 Миелома (миеломная болезнь)...
Миелома (миеломная болезнь)...
-
 Множественная миелома
Множественная миелома
-
 Нейроэндокринный рак
Нейроэндокринный рак
-
 Онкомаркеры – расшифровка...
Онкомаркеры – расшифровка...
-
 Онкомаркеры – что это...
Онкомаркеры – что это...
-
 Плоскоклеточный рак кожи,...
Плоскоклеточный рак кожи,...
-
 По каким стадиям классифицируется...
По каким стадиям классифицируется...
-
 Правильное питание
Правильное питание
-
 Прививка от рака шейки...
Прививка от рака шейки...
-
 Профилактика рака
Профилактика рака
-
 Профилактика рака груди
Профилактика рака груди
-
 Рак желудка
Рак желудка
-
 Рак легкого
Рак легкого
-
 Рак матки
Рак матки
-
 Рак молочной железы....
Рак молочной железы....
-
 Рак мочевого пузыря
Рак мочевого пузыря
-
 Рак печени - это приговор?
Рак печени - это приговор?
-
 Рак поджелудочной железы
Рак поджелудочной железы
-
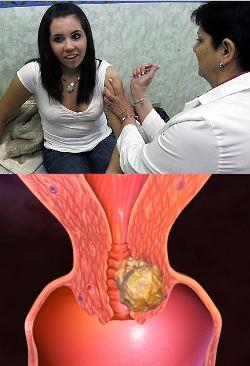
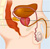 Рак предстательной железы
Рак предстательной железы
-
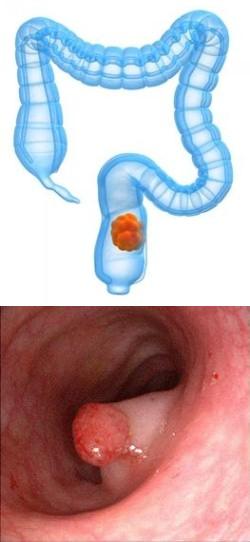 Рак прямой кишки
Рак прямой кишки
-
 Рак толстой кишки
Рак толстой кишки
-
 Рак шейки матки
Рак шейки матки
-
 Рак яичка
Рак яичка
-
 Рак яичников
Рак яичников
-
 Рецидив рака
Рецидив рака
-
 Симптомы рака
Симптомы рака
-
 Фиброзно-кистозная мастопатия
Фиброзно-кистозная мастопатия
-
 Фиброма (кожи, матки,...
Фиброма (кожи, матки,...
-
 Что такое рак желудка?
Что такое рак желудка?
-
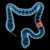 Что такое рак толстого...
Что такое рак толстого...
-
 Что такое рак тонкого...
Что такое рак тонкого...
-
 Что такое рак яичников?
Что такое рак яичников?
Рак на четвертой стадии еще возможно вылечить! Питание по Шаталовой и Моэрману
- Общая характеристика
- Что такое плазмоциты?
- Разновидности
- Фото
- Причины заболевания
- Симптомы
- Миелома крови, костей, позвоночника, костного мозга, кожи, почки и черепа – краткая характеристика
- Стадии заболевания
- Диагностика
- Лечение
- Продолжительность жизни и прогнозы
- Множественная миелома (миеломная болезнь): симптомы и патогенез заболевания, прогноз и продолжительность жизни, отзывы пациентов и рекомендации врача - видео
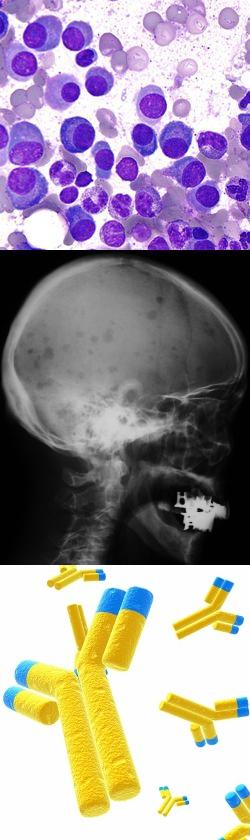
Итак, миеломная болезнь представляет собой одну из разновидностей гемобластозов, которые в обиходе называют "раком крови". То есть, миелома – это заболевание, характеризующееся злокачественным ростом количества клеток крови определенного вида (плазмоцитов), которые вырабатывают патологический белок - парапротеин. Причем количество плазмоцитов в крови и костном мозгу растет из-за мутации в этих клетках. И именно мутация обуславливает синтез ими большого количества парапротеина.
Стойкое увеличение количества мутировавших плазмоцитов выше нормы является основным критерием того, что миелому относят к разновидности злокачественных опухолей. От рака другой локализации (например, рака яичников, кишечника и других органов) миеломная болезнь отличается тем, что опухолевые клетки могут сразу находиться в разных органах и тканях, куда их приносит кровоток.
Вследствие большого количества плазмоцитов в костном мозгу нарушается нормальный процесс кроветворения и разрушаются кости, а парапротеин откладывается во многих органах и тканях, нарушая их функционирование и обуславливая развитие полиморфной и разнообразной клинической картины заболевания.
Миелома – общая характеристика
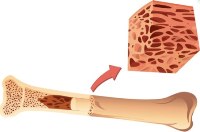 Согласно определению, миелома – это злокачественное заболевание, характеризующееся усиленной пролиферацией (размножением) и накоплением в костном мозгу моноклональных плазмоцитов, которые, в свою очередь, активно синтезируют и секретируют в кровоток патологические белки, называемые парапротеинами.
Согласно определению, миелома – это злокачественное заболевание, характеризующееся усиленной пролиферацией (размножением) и накоплением в костном мозгу моноклональных плазмоцитов, которые, в свою очередь, активно синтезируют и секретируют в кровоток патологические белки, называемые парапротеинами.Чтобы понимать суть миеломы, необходимо знать, что такое плазмоциты вообще и моноклональные плазмоциты в частности, а также секретируемые ими парапротеины. Не менее важно четко представлять себе природу изменений в клетках, вызвавших их неконтролируемое размножение, и структуру патологических белков. Рассмотрим все эти понятия по-отдельности.
Итак, любые плазмоциты (патологические и нормальные) представляют собой клетки, образовавшиеся из В-лимфоцитов. Процесс формирования нормальных плазмоцитов довольно сложен и всегда запускается попаданием какого-либо чужеродного микроорганизма в кровь. Дело в том, что после попадания микроба в кровь, в какой-то момент он "встречается" с циркулирующим В-лимфоцитом, который распознает в нем нечто чужеродное, а, следовательно, подлежащее уничтожению. После этого В-лимфоцит, встретившийся с антигеном, активируется и попадает в ближайший к его местоположению лимфатический узел. Например, если В-лимфоцит контактировал с патогенным микробом в сосудах кишечника, то он попадает в Пейеровы бляшки – особые скопления лимфоидной ткани кишок и т.д.
В лимфатических узлах В-лимфоцит видоизменяется и получает способность вырабатывать только один вид антител (иммуноглобулинов), которые будут прицельно уничтожать встреченную им разновидность патогенного микроорганизма. То есть, если В-лимфоцит встретился с вирусом краснухи, то в лимфатических узлах он получит способность вырабатывать антитела только против этого микроба. Соответственно антитела против вируса краснухи не смогут уничтожать менингококк или любой другой микроб. Благодаря подобному механизму достигается избирательность действия иммунной системы, которая уничтожает только патогенные микробы и не наносит вреда представителям нормальной микрофлоры различных органов и систем.
В-лимфоцит, получивший способность вырабатывать антитела против какого-либо микроба, становится зрелой иммунокомпетентной клеткой, которую уже называют плазмоцитом. То есть, плазмоцит и В-лимфоцит – это стадии зрелости одной и той же клетки иммунной системы. После превращения В-лимфоцита в плазмоцит, последний выходит в системный кровоток и начинает интенсивно размножаться. Это необходимо для того, чтобы клетки, способные вырабатывать антитела против обнаруженного патогенного микроба, оказались в кровотоке в большом количестве и максимально быстро уничтожили все микроорганизмы.
Всю совокупность клеток, образовавшихся из одного плазмоцита, называют моноклональными, поскольку, по сути, они представляют собой многочисленные одинаковые клоны одной и той же клеточной структуры. Такие моноклональные плазмоциты вырабатывают совершенно одинаковые антитела, направленные против какого-либо одного патогенного микроба. Когда микроб будет уничтожен, большая часть моноклональных плазмоцитов погибнет, а несколько сотен клеток претерпят очередное преобразование и превратятся в так называемые "клетки памяти", которые будут обеспечивать иммунитет к перенесенному заболеванию в течение некоторого промежутка времени. Именно так происходит в норме. А при нарушениях описанного процесса образования плазмоцитов и выработки ими антител возникают различные заболевания, в том числе миелома.
Так, миелома представляет собой результат нарушения процессов созревания и превращения В-лимфоцитов в плазмоциты и выработки ими антител (иммуноглобулинов). Дело в том, что миелома – это, по сути, безостановочное и постоянное образование моноклональных плазмоцитов, которые не погибают, а напротив, постоянно увеличиваются в числе. То есть, при формировании данного заболевания происходит нарушение механизма гибели плазмоцитов, которые из кровотока проникают в костный мозг и продолжают размножаться. В костном мозгу размножающиеся плазмоциты постепенно начнут вытеснять все остальные ростки, вследствие чего у человека разовьется панцитопения (уменьшение количества всех видов клеток крови – эритроцитов, тромбоцитов и лейкоцитов).
Кроме того, патологические непогибающие моноклональные плазмоциты, являющиеся субстратом миеломы, вырабатывают дефектные иммуноглобулины (антитела). У этих иммуноглобулинов имеются какие-либо дефекты составляющих их легких или тяжелых цепей, из-за которых они в принципе не способны уничтожать какие-либо патогенные микроорганизмы. То есть, моноклональные плазмоциты миеломы вырабатывают и секретируют в кровь дефектные молекулы иммуноглобулинов, которые по своей структуре являются белками (протеинами), и потому называются парапротеинами.
Данные парапротеины, неспособные уничтожать патогенные микробы, циркулируют в системном кровотоке и проникают в ткани различных органов и систем, куда их может принести кровь. То есть, парапротеины чаще всего проникают в ткани обильно кровоснабжаемых органов, таких, как почки, печень, селезенка, сердце, костный мозг, нервные волокна и т.д. Попадая в ткани, парапротеины откладываются в межклеточном пространстве, буквально нафаршировывая орган патологическими белками, что нарушает его нормальное функционирование. Именно с инфильтрацией парапротеинов в различные органы и системы связаны многочисленные и разнообразные клинические проявления миеломной болезни. То есть, непосредственно опухоль локализуется в костном мозге, а вырабатываемые ей парапротеины откладываются в разных органах.
Патологические плазмоциты, образующие миелому в костном мозгу, выделяют биологически активные вещества, которые оказывают следующие эффекты:
- Активизируют работу клеток-остеокластов, которые начинают интенсивно разрушать структуру костей, провоцируя их ломкость, остеопороз и болевой синдром;
- Ускоряют рост и размножение плазмоцитов, образующих миелому;
- Угнетают иммунитет, выступая в роли веществ-иммуносупрессоров;
- Активируют работу фибробластов, вырабатывающих эластические волокна и фиброген, которые, в свою очередь, проникают в кровь, повышают ее вязкость и провоцируют постоянное образование синяков и мелких кровотечений;
- Активируют активный рост клеток печени, которые перестают синтезировать достаточное количество протромбина и фибриногена, вследствие чего ухудшается свертываемость крови;
- Нарушают обмен белков из-за высокого содержания в крови парапротеинов, что вызывает поражение почек.
Подводя итог, можно сказать, что миелома – это злокачественное заболевание, обусловленное неконтролируемым размножением моноклональных патологических плазмоцитов, вырабатывающих парапротеины, инфильтрирующие жизненно-важные органы и ткани и вызывающие нарушения их функционирования. Поскольку патологические плазмоциты размножаются неконтролируемо и их число постоянно растет, то миелому относят к злокачественным опухолям системы крови – гемобластозам.
Миеломная болезнь обычно развивается у людей старшего возраста (старше 40 лет) и крайне редко регистрируется у молодых мужчин и женщин младше 40 лет. Частота встречаемости миеломы возрастает в более старших возрастных категориях, то есть, у людей 40 – 50 лет заболевание развивается реже, чем у 50 – 60 – летних и т.д. Мужчины болеют чаще женщин.
Миелома течет и развивается очень медленно. От момента появления в костном мозгу патологических плазмоцитов и формирования первых очагов опухоли до развития клинических симптомов может проходить 20 – 30 лет. Но после манифестации клинических симптомов миеломы, заболевание в среднем в течение 2 года приводит к смерти человека от осложнений, связанных с поражением парапротеинами различных органов и систем.
Разновидности миеломной болезни
 В зависимости от того, какую именно разновидность парапротеинов секретируют патологические плазмоциты, миелома подразделяется на следующие иммунохимические разновидности:
В зависимости от того, какую именно разновидность парапротеинов секретируют патологические плазмоциты, миелома подразделяется на следующие иммунохимические разновидности:- Миелома Бенс-Джонса (встречается в 12 – 20% случаев);
- А-миелома (25% случаев);
- G-миелома (50% случаев);
- М-миелома (3 – 6%);
- Е-миелома (0,5 – 2%);
- D-миелома (1 – 3%)
- Несекретирующая миелома (0,5 – 1%).
Так, миелома Бенс-Джонса характеризуется выделением атипичного иммуноглобулина, который называется белком Бенс-Джонса, на основании чего опухоль и получила свое название. Миеломы G, А, М, Е и D секретируют, соответственно, дефектные иммуноглобулины типов IgG, IgA, IgM, IgE, IgD. А несекретирующая миелома не производит какого-либо парапротеина. Данная иммунохимическая классификация миелом в практической медицине используется редко, поскольку на ее основе невозможно выработать оптимальной тактики терапии и наблюдения за пациентом. Выделение данных разновидностей миеломы имеет значение для научных исследований.
На практике применяются другие классификации миелом, основанные на клинико-анатомических особенностях расположения плазмоцитов в костном мозгу, а также на особенностях клеточного состава опухоли.
Во-первых, в зависимости от того, в скольких костях или органах находятся очаги опухолевого роста, миеломы подразделяются на множественные и солитарные.
Солитарная миелома
Солитарная миелома характеризуется появлением очага опухолевого роста только в какой-либо одной кости, заполненной костным мозгом, или в лимфатическом узле. Именно в этом состоит отличие солитарной миеломы от множественной и диффузной, при которых очаги опухолевого роста плазмоцитов одновременно располагаются в нескольких костях, содержащих костный мозг.Множественная миелома
Множественная миелома характеризуется формированием очагов опухолевого роста одновременно в нескольких костях, внутри которых имеется костный мозг. Чаще всего поражаются позвонки, ребра, лопатка, крылья подвздошных костей, кости черепа, а также центральная часть длинных костей рук и ног. Кроме того, помимо костей, могут поражаться и лимфатические узлы, и селезенка.Наиболее часто развивается множественная миелома, а наиболее редко – солитарная. Клинические проявления, а также принципы терапии данных разновидностей миелом одинаковы, поэтому, как правило, врачи выделяют конкретную форму заболевания для правильной постановки диагноза, а также оценки прогноза по жизни и по здоровью. В остальном каких-либо принципиальных различий между солитарной, множественной, диффузной и диффузно-очаговой миеломами нет, поэтому мы будем рассматривать их совместно. Если же для какой-либо разновидности миеломы необходимо будет подчеркнуть ее особенности, то это будет сделано.
Так, в зависимости от того, как плазмоциты расположены в костном мозгу, миеломы подразделяются на следующие виды:
- Диффузно-очаговая миелома;
- Диффузная миелома;
- Множественно-очаговая (множественная миелома).
- Определение, краткая характеристика и свойства
- Что показывают онкомаркеры?
- Онкомаркеры - что это такое? Для чего производят анализы крови на онкомаркеры, какие виды рака определяют с их помощью - видео
- Кому и когда необходимо определение онкомаркеров?
- Как сдавать онкомаркеры?
- Насколько можно доверять онкомаркерам?
- Онкомаркеры, мнение врача-онколога: помогают ли они выявить опухоль, какие формы рака можно определить, кому рекомендуется сдать анализ - видео
- Сколько онкомаркеров существует?
- Онкомаркеры: плановый анализ крови у сотрудников предприятия - видео
- Характеристика различных онкомаркеров и расшифровка результатов анализов
- Альфа-фетопротеин (АФП)
- Хорионический гонадотропин (ХГЧ)
- Бета-2 микроглобулин
- Антиген плоскоклеточной карциномы (SCC)
- Нейронспецифическая енолаза (NSE, НСЕ)
- Онкомаркер Cyfra СА 21-1 (фрагмент цитокератина 19)
- Онкомаркер HE4
- Белок S-100
- Онкомаркер СА 72-4
- СА 242
- СА 15-3
- СА 50
- СА 19-9
- СА 125
- Простат-специфический антиген общий и свободный (ПСА)
- Простатическая кислая фосфатаза (РАР)
- Раково-эмбриональный антиген (РЭА, СЭА)
- Тканевой полипептидный антиген (ТПА)
- Тумор-М2-пируваткиназа (ПК-М2)
- Хромогранин А
- Комбинации онкомаркеров для диагностики рака различных органов
- Если повышен онкомаркер
- Цена анализа
Характеристика различных онкомаркеров и расшифровка результатов анализов
Рассмотрим диагностическую значимость, специфичность к новообразованиям различных органов и показания к определению онкомаркеров, использующихся в клинической практике.
Альфа-фетопротеин (АФП)
 Данный онкомаркер является количественным, то есть в норме он в небольшой концентрации присутствует в крови ребенка и взрослого человека любого пола, но его уровень резко повышается при новообразованиях, а также у женщин во время вынашивания беременности. Поэтому определение уровня АФП используется в рамках лабораторной диагностики для выявления онкологических заболеваний у представителей обоих полов, а также у беременных женщин для определения отклонений в развитии плода.
Данный онкомаркер является количественным, то есть в норме он в небольшой концентрации присутствует в крови ребенка и взрослого человека любого пола, но его уровень резко повышается при новообразованиях, а также у женщин во время вынашивания беременности. Поэтому определение уровня АФП используется в рамках лабораторной диагностики для выявления онкологических заболеваний у представителей обоих полов, а также у беременных женщин для определения отклонений в развитии плода.Уровень АФП в крови повышается при злокачественных опухолях яичек у мужчин, яичников у женщин и печени у представителей обоих полов. Также концентрация АФП повышена при метастазах в печень. Соответственно, показаниями к определению АФП являются следующие состояния:
- Подозрение на первичный рак печени или метастазы в печень (для различения метастазов от первичного рака печени рекомендуется одновременно с АФП определять уровень РЭА в крови);
- Подозрение на злокачественные новообразования в яичках мужчин или яичниках женщин (рекомендуется для повышения точности диагностики в комплексе с АФП определять уровень ХГЧ);
- Контроль эффективности проводимой терапии гепатоцеллюлярной карциномы печени и опухолей яичек или яичников (проводят одновременное определение уровней АФП и ХГЧ);
- Отслеживание состояния людей, страдающих циррозом печени, с целью раннего выявления рака печени;
- Контроль состояния людей, у которых имеется высокий риск развития опухолей половых органов (при наличии крипторхизма, доброкачественных опухолей или кист яичников и т.д.) с целью их раннего выявления.
Нормальными (не повышенными) считаются следующие значения АФП для детей и взрослых:
1. Дети мужского пола:
- 1 – 30 дни жизни – менее 16400 нг/мл;
- 1 месяц – 1 год – менее 28 нг/мл;
- 2 – 3 года – менее 7,9 нг/мл;
- 4 – 6 лет – менее 5,6 нг/мл;
- 7 – 12 лет – менее 3,7 нг/мл;
- 13 – 18 лет – менее 3,9 нг/мл.
- 1 – 30 дни жизни – менее 19000 нг/мл;
- 1 месяц – 1 год – менее 77 нг/мл;
- 2 – 3 года – менее 11 нг/мл;
- 4 – 6 лет – менее 4,2 нг/мл;
- 7 – 12 лет – менее 5,6 нг/мл;
- 13 – 18 лет – менее 4,2 нг/мл.
Вышеуказанные значения уровня АФП в сыворотке крови характерны для человека в отсутствии онкологических заболеваний. Если уровень АФП повышается больше возрастной нормы, это может свидетельствовать о наличии следующих онкологических заболеваний:
- Гепатоцеллюлярная карцинома;
- Метастазы в печень;
- Герминогенные опухоли яичников или яичек;
- Опухоли толстого кишечника;
- Опухоли поджелудочной железы;
- Опухоли легких.
Кроме того, уровень АФП выше возрастной нормы также может обнаруживаться при следующих неонкологических заболеваниях:
- Гепатиты;
- Цирроз печени;
- Закупорка желчевыводящих путей;
- Алкогольное поражение печени;
- Синдром телеангиэктазии;
- Наследственная тирозинемия.
Хорионический гонадотропин (ХГЧ)
 Как и АФП, ХГЧ представляет собой количественный онкомаркер, уровень которого существенно повышается при злокачественных новообразованиях по сравнению с концентрацией, наблюдаемой в отсутствие онкологического заболевания. Однако повышенный уровень хорионического гонадотропина также может быть и нормой – это характерно для беременности. Но во все остальные периоды жизни как у мужчин, так и у женщин концентрация данного вещества остается низкой, а ее увеличение свидетельствует о наличии очага опухолевого роста.
Как и АФП, ХГЧ представляет собой количественный онкомаркер, уровень которого существенно повышается при злокачественных новообразованиях по сравнению с концентрацией, наблюдаемой в отсутствие онкологического заболевания. Однако повышенный уровень хорионического гонадотропина также может быть и нормой – это характерно для беременности. Но во все остальные периоды жизни как у мужчин, так и у женщин концентрация данного вещества остается низкой, а ее увеличение свидетельствует о наличии очага опухолевого роста.Уровень ХГЧ повышается при карциномах яичника и яичек, хорионаденоме, пузырном заносе и герминомах. Поэтому в практической медицине определение концентрации ХГЧ в крови производится при следующих состояниях:
- Подозрение на пузырный занос у беременной женщины;
- Новообразования в малом тазу, выявленные в ходе УЗИ (уровень ХГЧ определяют для отличения доброкачественной опухоли от злокачественной);
- Наличие длительно непрекращающегося после аборта или родов кровотечения (уровень ХГЧ определяют для выявления или исключения хорионкарциномы);
- Новообразования в яичках мужчин (уровень ХГЧ определяют для выявления или исключения герминогенных опухолей).
Нормальными (не повышенными) считаются следующие значения ХГЧ для мужчин и женщин:
1. Мужчины: менее 2 МЕ/мл в любом возрасте.
2. Женщины:
- Небеременные женщины репродуктивного возраста (до наступления менопаузы) – менее 1 МЕ/мл;
- Небеременные женщины в постменопаузе – до 7,0 МЕ/мл.
Повышение уровня ХГЧ выше возрастной и половой нормы является признаком наличия следующих опухолей:
- Пузырный занос или рецидив пузырного заноса;
- Хорионкарцинома или ее рецидив;
- Семинома;
- Тератома яичника;
- Опухоли органов пищеварительного тракта;
- Опухоли легких;
- Опухоли почек;
- Опухоли матки.
Кроме того, уровень ХГЧ может быть повышенным при следующих состояниях и неонкологических заболеваниях:
- Беременность;
- Менее недели назад была прервана беременность (выкидыш, аборт и т.д.);
- Прием препаратов ХГЧ.
- Механизм действия вакцины от рака
- Как действует прививка от рака шейки матки - видео
- Прививка от рака шейки матки – название, инструкция по применению
- Оптимальный возраст для вакцинации от рака матки
- Где делают прививку от рака девочкам?
- Куда делают инъекцию вакцины?
- Реакции и осложнения на прививку от рака шейки матки
- Противопоказания к прививке рака матки
- Иммунизация от рака груди
Многие онкологические заболевания поддаются лечению, особенно если выявлены на ранних стадиях. После проведенной терапии они отступают, и прогноз бывает различным – от благоприятного до негативного. Ученые и врачи долгие годы занимаются исследованиями и поиском эффективных методов диагностики, лечения и предупреждения онкологических заболеваний. Причем в течение последних 20 лет достигнуты значительные успехи в лечении, выявлении и предупреждении раковых патологий.
В сегодняшнем мире уже появилось и успешно применяется эффективное профилактическое средство против одного из видов онкологических заболеваний – рака шейки матки. Идут разработки и поиски вакцин и против других видов рака, которые можно будет применять массово, с высокой эффективностью. Многие люди могут удивиться: "Прививка от рака – разве такое возможно? Ведь прививки используют только против инфекций, а рак – это неинфекционное заболевание!". Однако это первое впечатление ошибочно - вакцина от рака может быть создана, поскольку в основе ее действия лежит активация иммунной системы, как и в случае с прививкой от инфекционного заболевания.
Механизм действия вакцины от рака
Раковые клетки способны практически беспрепятственно размножаться в организме человека, поскольку иммунная система их как бы не видит, поэтому не может уничтожить. При попадании в организм человека возбудителя инфекции, иммунная система также сначала должна наработать достаточное количество антител, которые уничтожат патоген. В этом смысле действия иммунной системы при уничтожении раковых клеток и возбудителей инфекционных болезней - совершенно одинаковы. Только при инфекциях организм не может сразу справиться с возбудителем, и пока идет наработка эффективных антител, может наступить смерть. А при раке иммунная система попросту не видит онкологических клеток, поскольку они имеют антигены, идентичные нормальным клеткам. Поэтому вакцина от рака должна активировать иммунную систему таким образом, чтобы они смогли распознать опухолевые клетки и уничтожить их, не допустив развития рака.
- Общая характеристика опухоли
- Гемангиома у детей и новорожденных – общая характеристика
- Фото гемангиомы у взрослых, детей и новорожденных
- Причины
- Классификация гемангиом
- Как выглядят гемангиомы на коже?
- Размеры сосудистой опухоли
- Симптомы
- Осложнения
- Диагностика
- Лечение у детей и взрослых
- Гемангиома у детей: описание, причины, осложнения, диагностика, методы лечения, ответы на популярные вопросы - видео
- Гемангиома печени и позвоночника – лечение
- Гемангиома позвоночника (позвонка): причины, симптомы, диагностика, методы лечения - видео
- Последствия гемангиомы
- Отзывы
Данная опухоль обладает рядом характерных особенностей, которые отличают ее от других видов доброкачественных новообразований. Во-первых, гемангиомы практически никогда не малигнизируются, то есть, не перерождаются в рак. Во-вторых, данные опухоли могут быстро увеличиваться в размерах и рецидивировать после хирургического удаления. Рост гемангиом способен провоцировать атрофию окружающих тканей, повреждение органов с их дисфункцией, а также смертельные кровотечения. Поэтому несмотря на кажущееся благоприятное течение гемангиом, данная опухоль не является простой, а потому представляет собой весьма актуальную проблему для клинической практики врачей сразу нескольких специальностей – хирургов, онкологов, дерматологов и терапевтов.
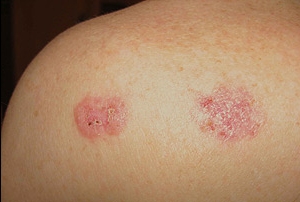
Гемангиома, локализованная на кожном покрове, имеет вид красного, багрового или синюшного пятна неправильной формы и разного размера. При надавливании на опухоль она может уменьшаться в размерах, однако после прекращения давящего воздействия в течение нескольких секунд полностью восстанавливает прежние объемы.
Гемангиома – общая характеристика опухоли
Различные заболевания и аномалии кровеносных сосудов широко распространены, весьма разнообразны и потому могут представлять собой как небольшие по размеру и объему поражения в виде пятен на коже, так и крупные образования, локализованные в любой части организма человека, в том числе во внутренних органах, которые не просто опасны, а представляют собой угрожающее для жизни состояние.Гемангиомы могут быть локализованы в любой ткани или органе, в котором имеется развитая сеть кровеносных сосудов. Наиболее часто данные опухоли формируются в органах, к которым имеется больший приток крови по сравнению с другими тканями и органными структурами, например, печень, почки, позвоночник и кожа. На практике чаще всего встречаются гемангиомы, локализованные в коже или подкожных тканях.
Гемангиома представляет собой наиболее распространенную доброкачественную опухоль, образованную кровеносными сосудами. Данная опухоль развивается за счет безудержного роста неполноценных кровеносных сосудов, которые располагаются беспорядочно, не выполняют функцию притока и оттока крови от тканей и органов, а формируют новообразование.
Гемангиомы практически никогда не малигнизируются, то есть, не превращаются в рак. Однако при длительном или быстром, взрывном росте гемангиома способна разрушать окружающие ткани и органы, что в итоге может спровоцировать тяжелые осложнения, вплоть до смертельного исхода или инвалидизации и потери функций, если опухоль повредит жизненно-важные структуры. Кроме того, гемангиомы имеют иную потенциальную опасность – это вероятность кровотечения и образования язв на ее поверхности.
Характерной особенностью любой гемангиомы является ее способность к самопроизвольной регрессии, то есть, опухоль может самостоятельно пройти, не оставив каких-либо следов. Именно из-за этой особенности гемангиомы не всегда лечат, ожидая ее регрессии порой по несколько лет. Однако такая выжидательная тактика возможна только в тех случаях, когда опухоль не травмируется, не кровоточит, очень быстро не увеличивается в размерах, а также не расположена в области жизненно-важных органов, например, печени, почек, глаз, ушей, лица, половых органов, ягодиц, промежности и т.д. В ситуациях, когда гемангиома быстро растет, травмируется или расположена рядом с жизненно-важными органами, функционирование которых она может нарушить, принимается решение о начале ее лечения. Выбор тактики лечения осуществляется врачом на основании локализации опухоли, скорости прогрессии, общего состояния человека и ряда иных факторов.
Гемангиома у детей и новорожденных – общая характеристика
Данные опухоли выявляются примерно у 10% новорожденных, причем у девочек в 4 раза чаще, чем у мальчиков. Кроме того, гемангиомы чаще встречаются у недоношенных детей по сравнению с рожденными в срок, причем риск опухоли обратно пропорционален массе тела ребенка. То есть, чем больше масса тела новорожденного, тем у него ниже риск появления гемангиомы.Наиболее часто гемангиомы являются врожденными или появляются у младенца вскоре после появления на свет (в течение 1 – 4 месяцев). В первые недели после рождения гемангиома может быть малозаметной, напоминая царапину или синяк. Реже опухоль имеет вид ярко-красной полости или так называемого "винного пятна" (участок кожи, окрашенный в темно-красный цвет). Однако через небольшой промежуток времени гемангиома может начать очень быстро увеличиваться в размерах, вследствие чего станет заметной. Обычно период активного роста гемангиомы приходится на 1 – 10 месяцы жизни младенца, продолжаясь в общем в течение 6 – 10 месяцев, после чего опухоль прекращает увеличиваться в размерах и вступает в фазу инволюции. То есть, начинает постепенно уменьшаться в размерах. Данный период медленной спонтанной инволюции продолжается от 2 до 10 лет.
Большая часть гемангиом небольшие, максимум несколько сантиметров в диаметре. Более обширные опухоли встречаются довольно редко. Наиболее часто у детей и новорожденных гемангиомы локализуются на коже головы и шеи, и значительно реже – на ягодицах, промежности, слизистых оболочках или на внутренних органах. Если на коже ребенка 6 или более гемангиом, то скорее всего, у него имеются и гемангиомы внутренних органов.
Гемангиома кожи может быть поверхностной, глубокой или смешанной. Поверхностная опухоль выглядит как скопление ярко-красных пузырьков, узелков и пятен на коже, глубокая – как выступающий и мягкий на ощупь кусок мяса, окрашенный в красно-синий цвет.
Появившиеся гемангиомы спонтанно, без какого-либо лечения исчезают в течение года у 10% детей. Около половины всех гемангиом самопроизвольно инволюционируют и полностью исчезают к 5-летнему возрасту, 70% - к 7 годам, а 90% - к 9 годам. Признаками начала инволюции гемангиомы является изменение цвета с ярко-красного на темно-красный или серый, а также размягчение и утолщение образования. Наощупь опухоль становится более холодной.
Поскольку почти все гемангиомы исчезают к 9 – 10 годам, то если опухоль не мешает функционированию важных органов и систем, не изъязвляется и не кровоточит, ее до достижения ребенком 10 лет не лечат, а просто наблюдают. Однако если гемангиома нарушает функционирование органов и систем (например, закрывает глаз, локализуется в околоушной области, нарушая слух и т.д.), то врачи начинают ее лечение у ребенка любого возраста, чтобы предотвратить тяжелые осложнения, связанные с необратимым повреждением структуры органа опухолью.
После инволюции гемангиомы на месте ее локализации может остаться совершенно здоровая нормальная кожа, не отличающая от таковой на любом другом участке. Однако в некоторых случаях на месте иволюционировавшей гемангиомы могут сформироваться рубцы, участки атрофии, а также истончение кожи и окраска ее в желтоватый цвет. К сожалению, такие же косметические изменения кожи в области гемангиомы могут сформироваться и после ее лечения различными хирургическими методиками (прижигание лазером, жидким азотом, удаление скальпелем, электрическим током и т.д.).
Фото гемангиомы у взрослых, детей и новорожденных
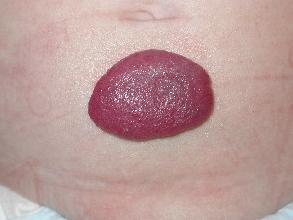
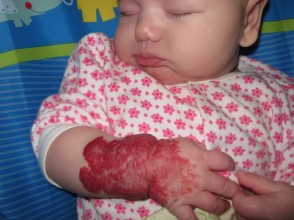
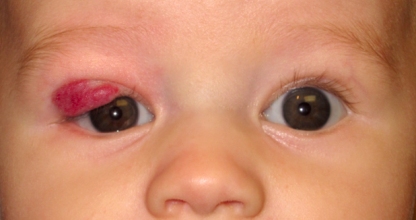
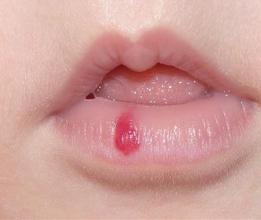
Гемангиомы различных размеров и структуры, локализованные на кожном покрове.
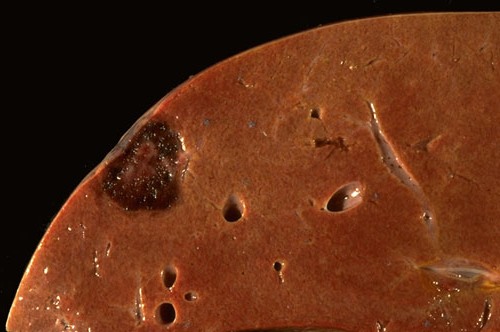
Гемангиома печени (фото печени в разрезе, темное пятно слева - гемангиома).
Причины гемангиомы
В настоящее время точных причин развития гемангиом не выявлено, у врачей и ученых имеются лишь теории, которые объясняют тот или иной аспект возникновения и формирования опухоли. Не выявлено каких-либо специфических мутаций в геноме человека, которые могли бы обусловить развитие гемангиом.Однако наиболее вероятной причиной формирования гемангиом являются перенесенные женщиной в первом триместре беременности (до 12-ой недели гестации включительно) острые респираторные вирусные инфекции. Дело в том, что именно в этот период беременности у плода формируется и закладывается система кровеносных сосудов, а вирусные частицы и их токсины способны изменять свойства сосудистой стенки. Из-за такого влияния вирусов у новорожденного или относительно взрослого ребенка могут сформироваться гемангиомы на коже или во внутренних органах.
- Общая характеристика и механизм развития опухоли
- Базалиома кожи, кожи лица и носа
- Базалиома глаза
- Базалиома и рак кожи
- Фото
- Причины заболевания
- Формы опухоли (классификация)
- Симптомы заболевания
- Стадии
- Последствия (осложнения)
- Лечение
- Народное лечение
- После удаления базалиомы (рецидив)
- Прогноз
- Отзывы о лечении
Базалиома является наиболее благоприятной с точки зрения излечения и последующей выживаемости опухолью кожи. Отличительной чертой данного злокачественного новообразования является то, что опухоль не дает метастазов, поэтому относительно хорошо подвергается излечению.
Базалиома – общая характеристика и механизм развития опухоли
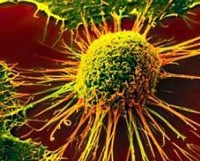 Базалиома также называется базально-клеточным раком кожи, разъедающей язвой или карциноидом кожи. Все данные термины используются в качестве синонимов для обозначения одной и той же патологии, а именно – опухоли кожи из атипически измененных клеток базального слоя эпидермиса.
Базалиома также называется базально-клеточным раком кожи, разъедающей язвой или карциноидом кожи. Все данные термины используются в качестве синонимов для обозначения одной и той же патологии, а именно – опухоли кожи из атипически измененных клеток базального слоя эпидермиса.В настоящее время базалиомы составляют от 60 до 80% среди всех разновидностей рака кожи. Развиваются опухоли в основном у людей старше 50 лет. В более молодом возрасте базалиомы практически не встречаются. В популяции опухоль несколько чаще поражает мужчин. Суммарный риск заболеть данной разновидностью рака кожи в течение всей жизни составляет 30 – 35% для мужчин и 20 – 25% для женщин. То есть, опухоль встречается довольно часто – у каждого третьего мужчины и у каждой четвертой женщины.
Опухоль специфична для кожи и никакие другие органы не поражает, то есть, базалиомы могут формироваться исключительно на кожных покровах. Наиболее часто базалиома локализуется на следующих участках кожи:
- Верхняя губа;
- Верхнее или нижнее веко;
- Нос;
- Носогубные складки;
- Щеки;
- Ушная раковина;
- Шея;
- Волосистая часть головы;
- Лоб.
В 90% случаев базалиома локализуется на указанных участках кожи лица. В остальных 10% случаев опухоль может сформироваться на коже туловища, рук или ног.
По характеру роста базалиомы относятся к злокачественным опухолям, поскольку новообразование растет не в капсуле, а, не имея какой-либо оболочки, просто прорастает в ткани, разрушая их нормальную структуру. Базалиома растет не только в глубину, но и в ширину, что проявляется одновременным расширением площади опухоли и увеличением объема поврежденных подлежащих тканей. То есть, за счет роста в ширину базалиома захватывает новые здоровые участки кожи, расположенные на границе с опухолью. А за счет роста в глубину опухоль последовательно прорастает сначала все слои кожи, а затем и подкожную жировую клетчатку. Как правило, внешние размеры базалиомы коррелируют с глубиной ее разрастания в ткани. То есть, чем большую площадь имеет поверхность базалиомы на коже, тем глубже она проросла в ткани.
Несмотря на агрессивный характер роста, заключающийся в прорастании тканей с нарушением их структуры и функций, базалиома медленно увеличивается в размерах – обычно не более 5 мм в год. Это делает опухоль медленно-прогрессирующей, а потому относительно хорошо поддающейся лечению.
Однако помимо агрессивного инвазивного роста любая злокачественная опухоль характеризуется способностью к метастазированию, которого у базалиомы нет. То есть, базалиома не дает метастазов в другие органы, и это отличает ее от других злокачественных опухолей различных локализаций и происхождения.
Поскольку базалиома обладает только одним обязательным свойством злокачественного новообразования (агрессивным характером роста), а вторым – нет (способностью к метастазированию), то ее часто относят к пограничным опухолям. Это означает, что базалиома обладает свойствами и доброкачественной, и злокачественной опухоли одновременно.
Базалиома развивается из переродившихся клеток базального слоя эпидермиса. Чтобы понимать, что это означает, необходимо представлять себе строение кожи и особенно ее верхнего слоя – эпидермиса. Так, кожа состоит из гиподермы, дермы и эпидермиса. Самый верхний слой, который мы видим у любого человека – это эпидермис, состоящий из пяти слоев. Самый нижний слой называется базальным или ростковым, за ним идет шиповидный, далее следуют зернистый и блестящий, и покрывает их – роговый. Именно роговый слой является наружным и непосредственно контактирует с окружающей средой. Базалиома формируется из клеток базального слоя эпидермиса, претерпевших злокачественное перерождение.
Поскольку эпидермис и, соответственно, его базальный слой имеется только на кожном покрове, то базалиома может формироваться исключительно на коже. В других органах базалиома не может образоваться никогда.
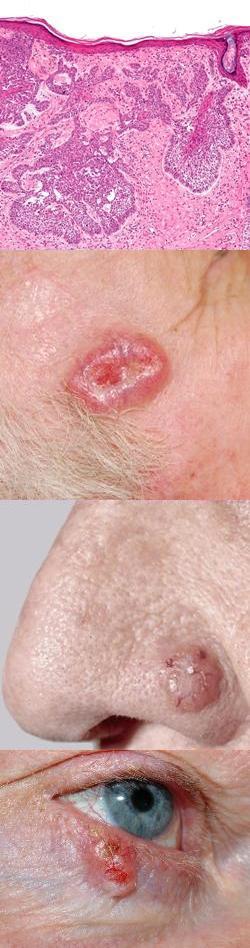
Внешне базалиома представляет собой пятно, родинку или возвышение на коже, которое постепенно увеличивается в размерах, причем в центральной части образуется углубление и язва, покрывающаяся коркой. При отрывании данной корочки видна изъязвленная кровоточащая поверхность. Базалиому можно принять за ранку, однако она в отличие от истинной раны, никогда не заживает полностью. То есть, язва в центре опухоли может практически зажить, но затем опять образоваться и т.д. Изъязвленная базалиома формируется при довольно длительном существовании опухоли, а на начальных этапах она напоминает обычный вырост на коже или родинку.
Базалиома кожи, кожи лица и носа
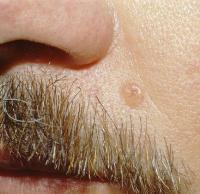 Термины "базалиома кожи" и "базалиома кожи лица" не совсем корректны, поскольку в них присутствует избыточное уточнение. Так, базалиома всегда локализуется только на коже, на каких-либо других органах данная опухоль не может сформироваться никогда и ни при каких обстоятельствах. То есть, базалиома бывает всегда только кожи. Поэтому термин "базалиома кожи" представляет собой вариант того избыточного и ненужного уточнения, которое емко и образно описывается выражением "масло масляное".
Термины "базалиома кожи" и "базалиома кожи лица" не совсем корректны, поскольку в них присутствует избыточное уточнение. Так, базалиома всегда локализуется только на коже, на каких-либо других органах данная опухоль не может сформироваться никогда и ни при каких обстоятельствах. То есть, базалиома бывает всегда только кожи. Поэтому термин "базалиома кожи" представляет собой вариант того избыточного и ненужного уточнения, которое емко и образно описывается выражением "масло масляное".В термине "базалиома кожи лица" также присутствует неверное и ненужное уточнение "базалиома кожи" и дополнительно указывается, на каком именно участке кожного покрова локализуется опухоль – лицо. Однако в 90% случаев базалиомы локализуются на коже лица, и врачи для уточнения их расположения всегда указывают гораздо более точные ориентиры, такие, как крыло носа, носогубная складка и др. Поэтому, по сути, термин "базалиома кожи лица" одновременно содержит и ненужное уточнение, и совершенно неточное указание локализации опухоли.
Термин "базалиома носа" представляет собой вариант правильного обозначения вида опухоли и уточнения ее локализации. Формирование базалиомы на носу происходит довольно часто у людей разного пола и возраста. Однако по своему течению, клиническим разновидностям и методам лечения базалиома носа ничем не отличается от таковой любой другой локализации, например, базалиомы века или базалиомы шеи и т.д. Поэтому нецелесообразно рассматривать базалиому каждой локализации отдельно. В дальнейшем тексте статьи приведем данные, характерные для всех базалиом любой локализации, и если будет необходимо подчеркнуть какие-либо особенности опухоли носа, это будет сделано.
Базалиома глаза
Базалиомы глаза не существует, поскольку данная опухоль может локализоваться только на кожных покровах. Однако базалиома может сформироваться на веках или на коже в области внутреннего угла глаза. В этом случае люди часто ошибочно называют такие новообразования базалиомами глаза, хотя на самом деле они являются опухолями кожи. Течение, клинические формы и методы терапии базалиом, располагающихся в непосредственной близости от глаза, точно такие же, как и для опухолей любой другой локализации (например, носа, шеи, губы и др.), поэтому мы не будем выделять их в отдельные разделы.Базалиома и рак кожи
Базалиома является одной из трех разновидностей рака кожи. Помимо базалиом, к раку кожи относят следующие опухоли:- Плоскоклеточный рак кожи;
- Меланома.
По сравнению с меланомой и плоскоклеточным раком, базалиома обладает более доброкачественным течением, а потому в 80 – 90% случаев поддается полному излечению, после которого человек живет достаточно длительный промежуток времени и умирает от других причин или заболеваний. Отличительными чертами базалиомы является медленный рост и отсутствие метастазов в другие органы. Меланома и плоскоклеточный рак растут гораздо быстрее и характеризуются высокой склонностью к метастазированию, из-за которых они являются более агрессивными, а потому и потенциально опасными опухолями.
Однако медленный рост базалиомы и отсутствие метастазов не означает, что ее не нужно удалять, поскольку данная опухоль все же относится к злокачественным. Основной признак, по которому базалиома относится к злокачественным новообразованиям – это ее агрессивный рост, при котором опухоль не имеет оболочки и растет прямо внутрь тканей, разрушая их структуру полностью. Из-за такого характера роста базалиома полностью нарушает структуру участка кожи, на котором локализуется, и поэтому подлежит удалению. К сожалению, после удаления базалиома рецидивирует в 50% случаев, что также характерно для рака.
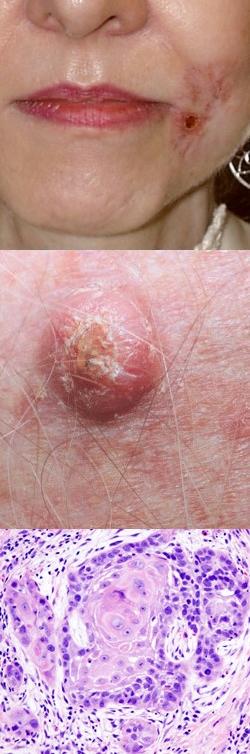
- Общая характеристика, определение и механизм развития
- Фото
- Причины развития плоскоклеточного рака
- Классификация (разновидности)
- Симптомы
- Стадии заболевания
- Прогноз
- Диагностика
- Антиген плоскоклеточного рака
- Лечение
Плоскоклеточный рак – общая характеристика, определение и механизм развития
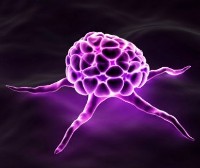 Чтобы понимать сущность плоскоклеточного рака, а также представлять себе, почему данная разновидность опухолей растет очень быстро и может поразить любой орган, следует знать, какой смысл вкладывают в слова "плоскоклеточный" и "рак" ученые и практикующие врачи. Итак, рассмотрим основные характеристики плоскоклеточного рака и понятия, необходимые для описания данных характеристик.
Чтобы понимать сущность плоскоклеточного рака, а также представлять себе, почему данная разновидность опухолей растет очень быстро и может поразить любой орган, следует знать, какой смысл вкладывают в слова "плоскоклеточный" и "рак" ученые и практикующие врачи. Итак, рассмотрим основные характеристики плоскоклеточного рака и понятия, необходимые для описания данных характеристик.Во-первых, следует знать, что раком называется быстро растущая опухоль из переродившихся клеток, которые получили возможность быстро и постоянно делиться, то есть, размножаться. Именно такое постоянное, ничем не контролируемое и не останавливаемое деление и обеспечивает быстрый и непрерывный рост злокачественной опухоли. То есть, переродившиеся клетки растут и размножаются постоянно, вследствие чего сначала образуют компактную опухоль, которой в определенный момент перестает хватать места в области ее локализации, и тогда она начинает попросту "прорастать" сквозь ткани, поражая все на своем пути – кровеносные сосуды, соседние органы, лимфатические узлы и т.д. Нормальные органы и ткани не могут противостоять росту злокачественной опухоли, поскольку их клетки размножаются и делятся строго дозированно – новые клеточные элементы образуются взамен старых и отмерших.
Клетки злокачественной опухоли постоянно делятся, вследствие чего по ее периферии в непрерывном режиме образуются новые элементы, сдавливающие нормальные клетки органа или ткани, которые в результате такого агрессивного воздействия просто погибают. Освободившееся после погибших клеток место быстро занимает опухоль, поскольку она растет несравненно быстрее, чем любая нормальная ткань в организме человека. В результате нормальные клетки в тканях и органах постепенно замещаются перерожденными, а сама злокачественная опухоль растет в размерах.
В определенный момент от опухоли начинают отшнуровываться отдельные раковые клетки, которые в первую очередь попадают в лимфатические узлы, формируя в них первые метастазы. Через некоторое время с током лимфы опухолевые клетки распространяются по всему организму и попадают в другие органы, где также дают начало метастазам. На последних стадиях раковые клетки, дающие начало метастатическому росту в различных органах, могут распространяться и с током крови.
Ключевым моментом в развитии любых злокачественных опухолей является момент образования первой раковой клетки, которая даст начало безудержному росту новообразования. Данная раковая клетка также называется переродившейся, поскольку она теряется свойства нормальных клеточных структур и приобретает ряд новых, позволяющих ей дать начало и поддерживать рост и существование злокачественной опухоли. Такая переродившаяся раковая клетка всегда имеет родоначальницу – какую-либо нормальную клеточную структуру, которая под воздействием различных факторов приобрела способность неконтролируемо делиться. Применительно к плоскоклеточному раку в роли такой родоначальницы-предшественницы опухоли выступает любая клетка эпителия.
То есть, в эпителии появляется переродившаяся клетка, которая дает начало раковой опухоли. А поскольку эта клетка в микроскопе выглядит плоской, то и раковая опухоль, состоящая из клеточных структур такой же формы, называется плоскоклеточным раком. Таким образом, термин "плоскоклеточный рак" означает, что данная опухоль развилась из переродившихся клеток эпителия.
Поскольку эпителий в организме человека распространен очень широко, то и плоскоклеточные опухоли могут формироваться практически в любом органе. Так, существует две основные разновидности эпителия – это ороговевающий и неороговевающий. Неороговевающий эпителий – это все слизистые оболочки тела человека (носа, ротовой полости, горла, пищевода, желудка, кишечника, влагалища, влагалищной части шейки матки, бронхов и т.д.). Ороговевающий эпителий – это совокупность кожных покровов. Соответственно, плоскоклеточный рак может сформироваться на любой слизистой оболочке или на кожном покрове. Кроме того, в более редких случаях плоскоклеточный рак может формироваться в других органах из клеток, подвергшихся метаплазии, то есть, превратившихся сначала в эпителиоподобные, а затем и в раковые. Таким образом, очевидно, что термин "плоскоклеточный рак" в наибольшей степени относится к гистологическим характеристикам злокачественной опухоли. Безусловно, определение гистологического типа рака очень важно, поскольку это помогает подобрать оптимальный вариант терапии с учетом свойств обнаруженной опухоли.
Плоскоклеточный рак чаще всего развивается в следующих органах и тканях:
- Кожа;
- Легкие;
- Гортань;
- Пищевод;
- Шейка матки;
- Влагалище;
- Мочевой пузырь.
Причем наиболее часто встречается рак кожи, который развивается в 90% случаев на открытых участках кожного покрова, таких как, лицо, шея, руки и т.д.
Однако плоскоклеточный рак может развиваться и в других органах и тканях, таких, как например вульва, губы, легкие, толстый кишечник и др.
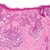
Фото плоскоклеточного рака
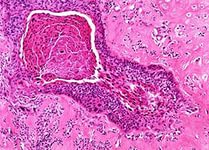
На данной фотографии изображена микроскопическая структура плоскоклеточного неороговевающего рака, которую можно увидеть при гистологическом изучении биопсии (злокачественная опухоль находится в верхней левой части фотографии в виде образования неправильной формы, по контуру ограниченного довольно широкой белой каймой).
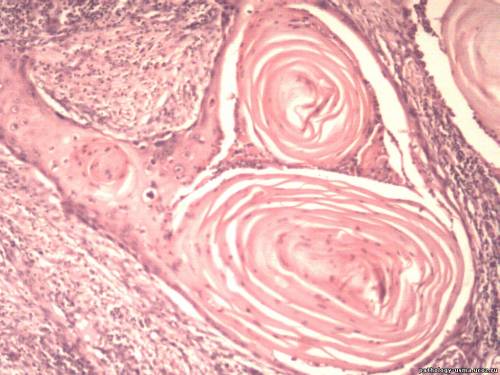
На данной фотографии видна структура плоскоклеточного ороговевающего рака (очаги раковой опухоли – это большие округлые образования, состоящие как бы из концентрических кругов, отделенных друг от друга и от окружающих тканей белой каймой).
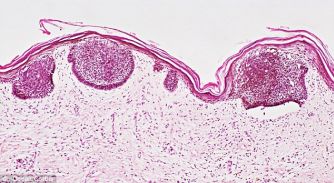
На данной фотографии видны очаги плоскоклеточного рака поверхности кожи.
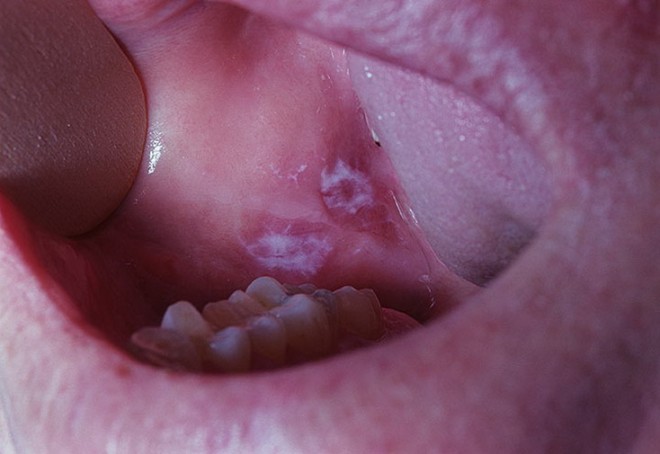
На данной фотографии видны два очага опухолевого роста, которые были квалифицированы, как плоскоклеточный рак после гистологического исследования биопсии.
На данной фотографии видны очаги плоскоклеточного рака кожи.
На данной фотографии видна злокачественная опухоль, которая при гистологическом исследовании биопсии была идентифицирована, как плоскоклеточный рак.
- Краткая характеристика и локализация
- Кератома кожи
- Кератома на лице
- Множественные кератомы
- Фото
- Виды
- Причина кератом
- Опасны ли кератомы?
- Лечение
- Методы лечения кератоза: удаление радиоволновым методом, удаление кератомы лазером - видео
- Удаление кератомы лица методом радиоволновой хирургии - видео операции
- Удаление роговой кератомы (кожного рога) лазером - видео операции
- Кератома после удаления
- Где удалить кератому?
- Лечение народными средствами
Термин "кератома" образован из двух частей: первая – "кератос", которая представляет собой греческое название клеток поверхностного рогового слоя кожи (ороговевающего эпителия), и вторая – суффикс "–ома", обозначающий опухоль. То есть, прямой перевод слова "кератома" – это опухоль из клеток ороговевающего эпителия кожи. Можно сказать, что термин "кератома" по своему значению эквивалентен понятиям "миома", "липома" и другим подобным общим названиям больших групп доброкачественных опухолей, происходящих из одного и того же типа клеток и включающих в себя несколько конкретных видов новообразований.
Кератома – краткая характеристика и локализация
Любая кератома вне зависимости от разновидности формируется из клеток эпителия кожи, который является наружным слоем и непосредственно контактирует с окружающей средой. Данный эпителий по структуре является многослойным ороговевающим, а образующие его клетки называются кератиноцитами. Многослойный ороговевающий эпителий состоит из нескольких слоев клеток, лежащих друг на друге. Причем клетки наружного слоя, находящиеся на поверхности, постепенно отмирают, превращаясь в роговые чешуйки, которые отслаиваются и удаляются с поверхности кожи при умывании.Когда чешуйки отслаиваются, на их место поднимаются новые эпителиальные клетки из более глубоких слоев, которые сами через некоторое время начинают отмирать и превращаться в чешуйки. Таким образом, происходит процесс постоянного обновления клеток эпителия кожи – поверхностные отмирают и отшелушиваются, а их место занимают другие, ранее находившиеся в нижележащем слое. На базальной мембране эпителия, в свою очередь, постоянно формируются новые эпителиальные клетки, которые постепенно продвигаются к поверхности, чтобы, в конце концов, стать чешуйками и отслоиться.
В норме скорость процессов образования новых клеток на базальной мембране и отслаивания роговых чешуек сбалансирована. То есть, вновь образуется только такое количество клеток, которое необходимо для замещения превратившихся в роговые чешуйки. Если же процессы отшелушивания чешуек и образования новых эпителиальных клеток не сбалансированы, то это приводит к развитию различных заболеваний кожи. Именно таким образом формируются кератомы – доброкачественные опухоли из кератиноцитов.
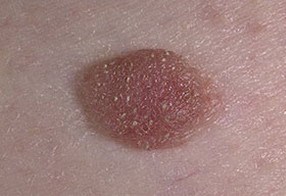
Кератома образована из неизмененных клеток эпителия кожи, склонных к избыточному ороговению. То есть, опухоль состоит из большого количества обычных кератиноцитов – точно таких же клеток, которые образуют и нормальные слои эпителия. Поскольку кератомы формируются из нормальных клеток, они относятся к доброкачественным опухолям.
Однако кератомы склонны к перерождению в рак. Согласно статистике озлокачествление кератом происходит в 8 – 20% случаев, в зависимости от вида опухоли, общего состояния организма человека, а также наличия негативных факторов, способствующих образованию раковых клеток. Именно из-за относительно высокой вероятности перерождения кератом в злокачественные опухоли, данные новообразования относят к предраку. Однако бояться этого не следует, ведь в большинстве случаев кератомы не озлокачествляются.
Поскольку кератомы образованы из клеток кожного эпителия, данные опухоли локализуются только на различных участках кожи. Кератомы могут образовываться на лице, шее, туловище, руках и верхней части ног. Причем наиболее редкой локализацией данных новообразований являются нижние конечности, а чаще всего кератома появляется на участках кожи, подверженных воздействию солнечных лучей, таких, как например лицо, шея, руки, грудь и т.д. Одновременно может появляться одна или несколько кератом.
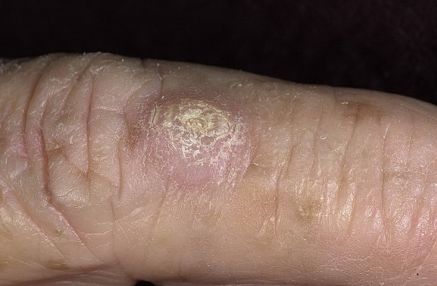
Любая кератома на начальном этапе выглядит, как слегка выступающее над кожей пятно, окрашенное в серый или кофейный цвета. Поверхность кератом, как правило, шелушится, что происходит из-за образования и отслаивания большого количества роговых чешуек. По мере развития площадь кератомы увеличивается, и пятно начинает сильнее выступать над поверхностью кожи. На достаточно больших кератомах образуется плотная корка из роговых чешуек, которую можно сорвать случайно или намеренно. При травматизации кератомы она может кровоточить и болеть, доставляя человеку неприятные ощущения. В остальном данные опухоли, как правило, представляют собой только косметическую проблему, никак не беспокоя человека.
Кератома кожи
Поскольку кератома образуется из неизменных клеток ороговевающего эпителия, который имеется только в структуре кожи, то единственной возможной локализацией данных доброкачественных опухолей является кожный покров. Иными словами, кератомы могут образовываться только на коже. В этом аспекте кератомы являются примером доброкачественных опухолей с детерминированной (обусловленной) локализацией – то есть, могут образовываться только на коже и нигде больше.Соответственно, термин "кератома кожи" является некорректным, поскольку в нем присутствует избыточное уточнение, которое в полной мере отражает ситуацию, описываемую известной поговоркой "масло масляное". Ведь любая кератома может находиться только на коже.
Кератома на лице
Кератома на лице формируется достаточно часто и обычно бывает единичной. На лице, как и на других частях тела, могут образовываться кератомы любого вида. Причем их течение ничем не отличается от опухолевых образований, локализованных на других участках кожного покрова, например, на спине, ноге и т.д. Поэтому рассматривать кератомы на лице отдельно от таких же опухолевых образований других участков тела нецелесообразно, ведь каких-либо принципиальных различий между ними не существует.Множественные кератомы
Под термином "множественные кератомы" обычно подразумевают наличие на небольшом участке кожи (примерно 5 Х 5 см) более 3 образований. Множественные кератомы, как и единичные, могут быть опасными и неопасными, что зависит от промежутка времени, в течение которого они появились, а также от скорости увеличения их размеров.Как правило, на коже различных частей тела появляется несколько кератом в течение относительно короткого промежутка времени (несколько месяцев), и такое явление считается нормальным. Если за несколько лет у человека сформировалось большое количество кератом, то это также является вариантом возрастной нормы. В таких случаях опухоли не рекомендуется удалять, следует просто регулярно (1 – 2 раза в полгода) проходить профилактический осмотр у врача-дерматолога, который сможет контролировать рост и состояние кератом.
Если же в течение короткого промежутка времени (1 – 3 месяца) у человека появились множественные кератомы на каком-либо одном или на нескольких участках тела, то это считается опасным состоянием, поскольку может быть признаком рака во внутренних органах. В остальном множественные кератомы ничем не отличаются от единичных, поскольку для них характерно такое же клиническое течение, подходы к терапии и возможные причинные факторы.
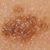
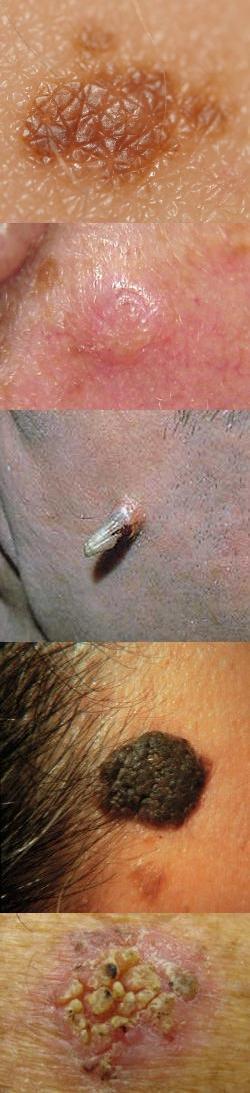
Фото кератом
Поскольку существует несколько видов кератом, которые внешне отличаются друг от друга, то приведем их фотографии в отдельных разделах.Старческая (себорейная, возрастная) кератома – фото
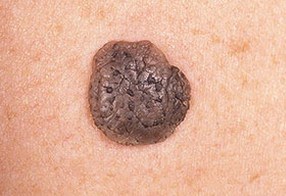
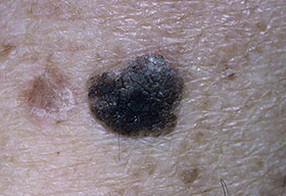
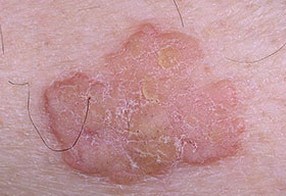
На данных фотографиях видны различные клинические варианты себорейных кератом.
Фолликулярная кератома – фото
На данной фотографии изображена фолликулярная кератома.
Солнечная (актиническая) кератома – фото
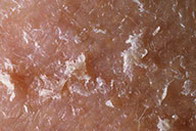
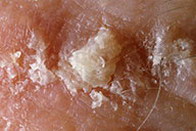
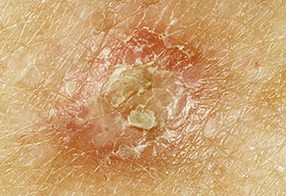
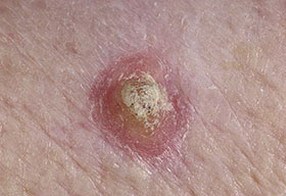
На данных фотографиях изображены различные варианты солнечной кератомы.
Кожный рог – фото
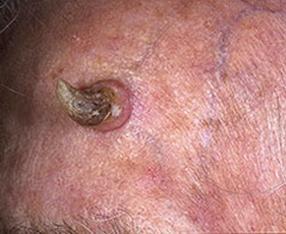
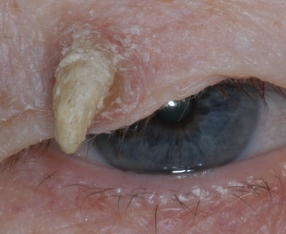
На данных фотографиях изображены кожные рога различной формы и размера.
 Рак желудка не имеет строго специфических симптомов, которые характерны только для этого заболевания. К тому же очень часто рак протекает бессимптомно вплоть до поздних (третьей и четвертой) стадий. Имеющаяся симптоматика рака желудка отличается вариабельностью. Поэтому все симптомы рака подразделяют на две большие группы:
Рак желудка не имеет строго специфических симптомов, которые характерны только для этого заболевания. К тому же очень часто рак протекает бессимптомно вплоть до поздних (третьей и четвертой) стадий. Имеющаяся симптоматика рака желудка отличается вариабельностью. Поэтому все симптомы рака подразделяют на две большие группы:1. Связанные с изменением общего самочувствия;
2. Гастритические жалобы, связанные с дискомфортом в области желудка.
Рак желудка на ранних стадиях очень часто проявляется разнообразными симптомами, которые объединяются в синдром малых признаков. Данный синдром можно рассматривать в качестве признака рака желудка только в том случае, если у человека имеется весь симптомокомплекс следующих жалоб:
 Рак желудка представляет собой злокачественное новообразование, локализованное именно в желудке. Опухоль вырастает из переродившихся клеток эпителия слизистой желудка. Рак желудка является полиэтиологическим заболеванием, то есть, он формируется под воздействием целого ряда причинных факторов. Однако в настоящее время считается, что большую роль в развитии рака желудка играет Helicobacter pylori.
Рак желудка представляет собой злокачественное новообразование, локализованное именно в желудке. Опухоль вырастает из переродившихся клеток эпителия слизистой желудка. Рак желудка является полиэтиологическим заболеванием, то есть, он формируется под воздействием целого ряда причинных факторов. Однако в настоящее время считается, что большую роль в развитии рака желудка играет Helicobacter pylori.Рак желудка характеризуется длительным течением. Причем начальные стадии заболевания могут протекать бессимптомно. Но при появлении симптоматики, рак желудка характеризуется следующей клиникой:
- Потеря аппетита;
- Непроходимость желудка;
- Кровотечение из желудка.
 Рак толстой кишки представляет собой злокачественную опухоль, локализованную в данном органе. Рак толстой кишки происходит из клеток ее эпителия (внутренней выстилки). Злокачественное новообразование вырастает на стенке кишки, закрывая ее просвет и нарушая нормальное продвижение пищевого комка. Часто при раке обнаруживают несколько злокачественных новообразований, расположенных на различных участках толстой кишки. Единичные опухоли при раке толстой кишки встречаются редко.
Рак толстой кишки представляет собой злокачественную опухоль, локализованную в данном органе. Рак толстой кишки происходит из клеток ее эпителия (внутренней выстилки). Злокачественное новообразование вырастает на стенке кишки, закрывая ее просвет и нарушая нормальное продвижение пищевого комка. Часто при раке обнаруживают несколько злокачественных новообразований, расположенных на различных участках толстой кишки. Единичные опухоли при раке толстой кишки встречаются редко.Толстая кишка состоит из нескольких отделов:
- Ободочная кишка (восходящая, нисходящая и поперечно-ободочная петли);
- Сигмовидная кишка;
- Прямая кишка;
- Слепая кишка.

- Определение, краткая характеристика и свойства
- Что показывают онкомаркеры?
- Онкомаркеры - что это такое? Для чего производят анализы крови на онкомаркеры, какие виды рака определяют с их помощью - видео
- Кому и когда необходимо определение онкомаркеров?
- Как сдавать онкомаркеры?
- Насколько можно доверять онкомаркерам?
- Онкомаркеры, мнение врача-онколога: помогают ли они выявить опухоль, какие формы рака можно определить, кому рекомендуется сдать анализ - видео
- Сколько онкомаркеров существует?
- Онкомаркеры: плановый анализ крови у сотрудников предприятия - видео
- Характеристика различных онкомаркеров и расшифровка результатов анализов
- Комбинации онкомаркеров для диагностики рака различных органов
- Если повышен онкомаркер
- Цена анализа
Определение, краткая характеристика и свойства
 Онкомаркеры – это название целой группы биомолекул, которые имеют различную природу и происхождение, но объединены одним общим свойством – их концентрация в крови повышается при развитии в организме человека злокачественных или доброкачественных опухолей. В этом смысле онкомаркеры представляют собой совокупность показателей со специфичностью к опухолям. То есть онкомаркеры – это лабораторные показатели роста опухолей в различных органах и тканях организма человека.
Онкомаркеры – это название целой группы биомолекул, которые имеют различную природу и происхождение, но объединены одним общим свойством – их концентрация в крови повышается при развитии в организме человека злокачественных или доброкачественных опухолей. В этом смысле онкомаркеры представляют собой совокупность показателей со специфичностью к опухолям. То есть онкомаркеры – это лабораторные показатели роста опухолей в различных органах и тканях организма человека.Помимо онкомаркеров, в лабораторной диагностике существуют также маркеры заболеваний различных органов, например, маркеры гепатитов (активность АсАТ, АлАТ, ЩФ, уровень билирубина и т.д.), панкреатитов (активность альфа-амилазы в крови и моче) и т.д. В принципе, все показатели лабораторных анализов являются маркерами каких-либо заболеваний или состояний. Причем для отнесения вещества к маркеру какого-либо заболевания необходимо, чтобы именно его концентрация изменялась при определенной патологии. Например, для отнесения показателей к маркерам заболеваний печени, нужно чтобы концентрации веществ уменьшались или увеличивались именно при печеночной патологии.
То же самое справедливо и в отношении онкомаркеров. То есть, для отнесения того или иного вещества к онкомаркерам, его концентрация должна повышаться при развитии новообразований в каком-либо органе и ткани организма человека. Таким образом, можно сказать, что онкомаркеры – это вещества, уровень содержания которых в крови позволяет выявлять злокачественные опухоли различной локализации.
Назначение определения концентрации онкомаркеров точно такое же, как и маркеров других заболеваний, а именно – выявление и подтверждение патологии.
В настоящее время известно более 200 онкомаркеров, но в клинической лабораторной диагностике проводится определение только 15 – 20 показателей, поскольку именно они обладают диагностической ценностью. Остальные онкомаркеры не обладают диагностической ценностью – они недостаточно специфичны, то есть их концентрация изменяется не только при наличии очага опухолевого роста в организме, но и при многих других состояниях или заболеваниях. Вследствие такой низкой специфичности многие вещества не подходят на роль онкомаркеров, поскольку повышение или понижение их концентрации будет свидетельствовать о каком-либо из 15 – 20 заболеваний, одним из которых может быть и злокачественное новообразование.
В зависимости от происхождения и структуры онкомаркеры могут представлять собой антигены опухолевых клеток, антитела к опухолевым клеткам, белки плазмы крови, продукты распада опухоли, ферменты или вещества, образующиеся в процессе обмена веществ в новообразовании. Однако, вне зависимости от происхождения и структуры, все онкомаркеры объединяет одно свойство – их концентрация повышается при наличии очага опухолевого роста в организме.
Онкомаркеры могут отличаться от веществ, вырабатываемых нормальными (неопухолевыми) клетками органов и систем, качественно или количественно. Качественно отличающиеся онкомаркеры называют опухолеспецифическими, поскольку они продуцируются опухолью и представляют собой соединения, которые в норме отсутствуют в организме человека ввиду того, что нормальные клетки их не вырабатывают (например, ПСА и др.). Поэтому появление опухолеспецифических онкомаркеров в крови человека даже в минимальном количестве является тревожным сигналом, ведь в норме таких веществ обычные клетки не вырабатывают.
Количественно отличающиеся онкомаркеры (например, альфа-фетопротеин, хорионический гонадотропин и др.) только ассоциированы с опухолями, поскольку данные вещества и в норме имеются в крови, но на некоем базовом уровне, а при наличии новообразований их концентрация резко повышается.
Помимо различий в структуре и происхождении (которые имеют небольшое практическое значение), онкомаркеры также отличаются друг от друга специфичностью. То есть различные онкомаркеры свидетельствуют о развитии разных видов опухолей той или иной локализации. Например, онкомаркер ПСА свидетельствует о развитии рака простаты, CA 15-3 – о раке молочной железы, и т.д. Это означает, что специфичность онкомаркеров к определенным видам и локализациям новообразований обладает очень важным практическим значением, поскольку позволяет врачам примерно определить и вид опухоли, и то, какой орган оказался пораженным.
К сожалению, в настоящее время нет ни одного онкомаркера со 100% специфичностью к органу, а это означает, что один и тот же показатель может свидетельствовать о наличии опухоли в нескольких органах или тканях. Например, повышение уровня онкомаркера СА-125 может наблюдаться при раке яичников, молочных желез или бронхов. Соответственно, этот показатель может быть повышен при раке любого из этих органов. Но все же среди онкомаркеров имеется определенная органоспецифичность, что позволяет хотя бы очерчивать круг возможно пораженных опухолью органов, а не искать новообразование во всех тканях организма. Соответственно, после выявления повышенного уровня какого-либо онкомаркера для детализации локализации опухоли следует воспользоваться другими методами, позволяющими оценить состояние "подозрительных" органов.
 Определение уровня онкомаркеров в современной медицинской практике используется для решения следующих диагностических задач:
Определение уровня онкомаркеров в современной медицинской практике используется для решения следующих диагностических задач:- Мониторинг эффективности лечения опухоли. Это означает, что, в первую очередь, концентрация онкомаркеров позволяет оценить эффективность проводимой терапии опухолей. И если лечение неэффективно, то схему терапии можно своевременно заменить другой.
- Отслеживание рецидивов и метастазирования ранее пролеченной опухоли. После произведенного лечения периодическое определение уровней онкомаркеров позволяет отслеживать рецидивирование или метастазирование. То есть если после лечения уровень онкомаркеров начинает расти, значит у человека рецидив, опухоль снова начала расти, и в ходе прошлого курса терапии не удалось уничтожить все опухолевые клетки. В этом случае определение онкомаркеров позволяет начать лечение на ранних этапах, не дожидаясь, пока опухоль снова вырастет до больших размеров, при которых ее можно будет выявить другими методами диагностики.
- Решение вопроса о необходимости применения радио-, химио- и гормональной терапии опухоли. Уровень онкомаркеров позволяет оценить степень поражения органов, агрессивность роста опухоли и эффективность уже проведенного лечения. На основании этих данных врач-онколог назначит оптимальную схему лечения, которая с наибольшей вероятностью приведет к излечению опухоли. Например, если уровень маркеров слишком высок, хотя опухоль имеет небольшие размеры, то в такой ситуации имеет место очень агрессивный рост, при котором высока вероятность метастазов. Обычно в таких случаях для повышения вероятности полного излечения перед операцией проводят курсы радио- или химиотерапии, чтобы уменьшить риск разнесения опухолевых клеток с кровью во время оперативного удаления опухоли. Также после удаления небольшой опухоли на ранней стадии производят определение уровня онкомаркеров, чтобы понять, нужно ли дополнительно проводить радио- или химиотерапию. Если уровень маркеров низок, то радио- или химиотерапия не нужны, поскольку опухолевые клетки удалены в полном объеме. Если же уровень маркеров высок, то радио- или химиотерапия нужны, поскольку несмотря на маленькие размеры опухоли, уже имеются метастазы, которые следует уничтожить.
- Прогноз по здоровью и жизни. Определение уровня онкомаркеров позволяет оценить полноту ремиссии, а также скорость опухолевой прогрессии, и на основании этих данных спрогнозировать вероятную продолжительность жизни человека.
- Ранняя диагностика злокачественных новообразований (только в совокупности с другими методами обследования).
Сегодня все большее значение приобретает определение уровня онкомаркеров для ранней диагностики опухолей различной локализации. Однако необходимо помнить, что изолированное определение уровня онкомаркеров не позволяет со 100% точностью диагностировать опухоли, поэтому данные лабораторные анализы нужно всегда сочетать с другими методами обследований, такими, как рентген, томография, УЗИ и т.д.
Что показывают онкомаркеры?
Различные онкомаркеры отражают очаг опухолевого роста в разных органах и тканях организма человека. Это означает, что появление онкомаркеров в определенных концентрациях, превышающих нормальные, свидетельствует о наличии опухоли или ее метастазов в организме. А поскольку онкомаркеры появляются в крови задолго до развития явственных признаков злокачественного новообразования, то определение их концентрации позволяет выявлять опухоли на ранних стадиях, когда вероятность их полного излечения максимальна. Таким образом, повторимся, что онкомаркеры показывают наличие опухоли в различных органах или тканях организма.
 В настоящее время классификация рака по стадиям осуществляется на основании двух систем – TNM и FIGO. Согласно классификации FIGO, рак яичников подразделяется в зависимости от распространенности процесса и количества метастазов на четыре стадии:
В настоящее время классификация рака по стадиям осуществляется на основании двух систем – TNM и FIGO. Согласно классификации FIGO, рак яичников подразделяется в зависимости от распространенности процесса и количества метастазов на четыре стадии:1. I стадия – опухоль находится в пределах одного или двух яичников;
2. II стадия – опухоль целиком находится в малом тазу, не выходя за его пределы;
3. III стадия – опухоль распространяется на брюшину и выходит за пределы малого таза в брюшную полость;
4. IV стадия – опухоль дала метастазы в отдаленные органы.
То есть, каждая степень рака характеризуется различным размером опухоли, глубиной проникновения в окружающие органы и наличием метастазов. Деление рака яичников на степени также учитывает и клинические характеристики опухоли, такие, как возможность оперативного удаления, объем хирургического вмешательства, необходимость лечения химиопрепаратами или лучевыми методами, а также прогноз по жизни.
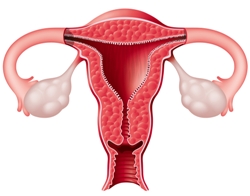
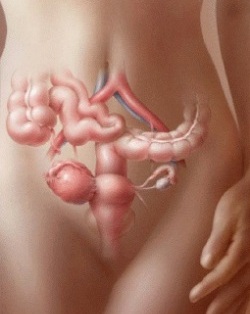 Рак яичников представляет собой злокачественную опухоль, локализованную в одном или обоих яичниках женщин. В настоящее время примерно 5% летальных исходов от онкологических заболеваний обусловлены именно раком яичников. По частоте встречаемости среди женщин данный вид злокачественных опухолей стоит на втором месте после рака молочной железы. Вероятность развития опухоли яичника увеличивается с возрастом, причем наибольшая частота встречаемости отмечается у женщин старше 70 лет.
Рак яичников представляет собой злокачественную опухоль, локализованную в одном или обоих яичниках женщин. В настоящее время примерно 5% летальных исходов от онкологических заболеваний обусловлены именно раком яичников. По частоте встречаемости среди женщин данный вид злокачественных опухолей стоит на втором месте после рака молочной железы. Вероятность развития опухоли яичника увеличивается с возрастом, причем наибольшая частота встречаемости отмечается у женщин старше 70 лет.Развитие рака яичников происходит на фоне различных доброкачественных и кистозных новообразований в тканях органа, которые обладают свойством малигнизации. То есть, имеющееся доброкачественное новообразование в яичнике может озлокачествляться и перерождаться в раковую опухоль. Данный вид опухолей очень быстро растет и дает многочисленные метастазы.
- Общие сведения
- Классификация и разновидности
- Фиброма (кожи, матки, молочной железы и др.) – фото
- Причины
- Симптомы опухоли
- Фиброма у детей
- Чем опасна фиброма?
- Диагностика
- Лечение
- Фиброма матки – лечение
- Удаление фибромы кожи бедра методом радиоволновой хирургии - видео
- После удаления фибромы
Фиброма любой локализации может быть единичной или множественной. Опухоль всегда имеет четкие границы, не болезненна при ощупывании, растет медленно и не прорастает в ткани пораженного и окружающих органов. Фибромы практически никогда не озлокачествляются, то есть, не перерождаются в рак, поэтому с точки зрения риска онкологии они безопасны. В принципе, фибромы не опасны для жизни, поскольку не изменяют структуру органов и тканей. Однако при больших размерах они могут сдавливать окружающие органы и ткани, нарушая их функционирование, что проявляется соответствующей клинической симптоматикой.
Несмотря на относительную безопасность фибром, их следует лечить, как только опухоль обнаружится. Лечение фибром заключается в их удалении различными способами – при помощи хирургической операции, CO2–лазера или радиоволнового воздействия. После удаления фиброма, как правило, не рецидивирует.
Фиброма – общие сведения
Фиброма представляет собой опухоль, образованную элементами соединительной ткани. Опухоль является доброкачественной, то есть, образована нормальными, неизмененными структурными компонентами соединительной ткани, которые не обладают способностью к образованию метастазов и быстрому, агрессивному росту, нарушающему структуру органов. Локализоваться фиброма может в любом органе (кожа, подкожная клетчатка, межмышечные промежутки, средостение, матка, желудок, кишечник, почки, легкие, брюшина, яичники, молочные железы и др.), поскольку соединительная ткань имеется повсеместно. Клинические проявления фибромы зависят от ее размеров и локализации.Чтобы четко представлять себе структуру и сущность фибромы, следует знать, что такое соединительная ткань и каким образом из нее может образовываться опухоль.
Итак, соединительная ткань является одной из наиболее распространенных в организме человека, поскольку служит, как понятно из ее названия, для соединения различных частей органов между собой. Соединительная ткань в норме находится между структурными частями любого органа, например, между пучками мышечных волокон, между долями легкого, между подкожной жировой клетчаткой и кожей и т.д. Помимо того, что соединительная ткань плотно скрепляет части, из которых состоит тот или иной орган, между собой, она выполняет еще одну очень важную функцию – обеспечивает кровоснабжение.
Дело в том, что кровеносные сосуды, обеспечивающие питание и дыхание каких-либо клеток организма, всегда проходят только по соединительной ткани, которая образует как бы разветвленную крону дерева внутри каждого органа. Участки соединительной ткани в норме очень тонкие, поэтому они только соединяют структурные части органа между собой и обеспечивают их кровоснабжение.
При хронических воспалительных процессах или травматических повреждениях органов соединительная ткань разрастается, занимая гораздо больший объем площади и, соответственно, снижая функциональную активность пораженного органа. Такой процесс разрастания соединительной ткани в специализированных органах называется склерозированием или фиброзированием. Ярким примером процесса склерозирования является цирроз печени – заболевание, которое представляет собой, по сути, замещение печеночных клеток соединительной тканью, не способной выполнять функции органа, с чем и связана печеночная недостаточность.
Однако при отсутствии воспаления или травмы в некоторых случаях соединительная ткань какого-либо органа по различным причинам начинает разрастаться на ограниченном участке, не замещая при этом специализированные клетки пораженного органа. В таком случае соединительная ткань образует опухоль, ограниченную капсулой и отделенную от окружающих тканей, которая и является фибромой.
Поскольку соединительная ткань состоит из коллагеновых и эластических волокон, а также нескольких видов клеток – главным образом из фибробластов и фиброкластов, то и фиброма образована этими же элементами. А поскольку коллагеновые и эластические волокна, а также фибробласты и фиброкласты являются зрелыми структурами, то размножаются они медленно и контролируемо. Это обуславливает медленный рост и прогрессию фибромы, а также то, что опухоль не прорастает органы, нарушая их структуру и функции.
Благодаря тому, что фиброма отграничена от окружающих тканей, она не нарушает структуру органов и их функции. Однако при длительном существовании опухоль может вырасти до значительных размеров, и тогда она будет сдавливать окружающие органы, нарушая их нормальное функционирования и провоцируя появление клинических симптомов. В остальных случаях фиброма протекает, как правило, бессимптомно, не вызывая у человека каких-либо неприятных ощущений. В таких ситуациях основная опасность фибром заключается в возможности их травматического повреждения, при котором опухоль будет кровоточить и болеть.
Микроскопически фиброма представляет собой скопление пучков коллагеновых и эластических волокон различной длины и толщины, расположенных беспорядочно. При осмотре разреза фибромы невооруженным глазом опухоль представляет собой узел с четкими границами, имеющий плотную или мягкую консистенцию и выраженную волокнистость на разрезе.
Классификация и разновидности фибром
В зависимости от соотношения количества клеточных элементов и коллагеновых волокон в фиброме опухоли подразделяются на две разновидности:1. Мягкие фибромы;
2. Плотные фибромы.
Мягкая фиброма
В мягких фибромах преобладают клеточные элементы, а количество волокон незначительное. Благодаря этому такая опухоль имеет мягкую наощупь консистенцию, легко сдавливается пальцами. При надавливании на кожу вокруг опухоли, она никуда не исчезает. Внешне мягкая фиброма представляет собой небольшой полип от 1 до 10 мм в диаметре, свисающий на ножке. Поверхность мягкой фибромы может быть складчатой или дольчатой. Как правило, мягкие фибромы локализуются в складках кожи, таких, как подмышки, области под молочными железами, паховые складки, морщины шеи и др (рисунок 1). Мягкие фибромы практически всегда множественные.
Рисунок 1 – Мягкие фибромы на поверхности шеи.
Данная разновидность опухоли может травмироваться одеждой, что ухудшает кровоснабжение узлов, провоцируя боль и отек в области новообразования. После травмирования обычно мягкая фиброма и окружающие ее ткани отмирают, и опухоль исчезает. Однако травматическое повреждение мягких фибром может привести к присоединению вторичной инфекции кожи, поэтому опухоли рекомендуется удалять при помощи методов электрокоагуляции или CO2-лазером. После удаления фиброма может рецидивировать.
Плотная фиброма
В плотных фибромах преобладают, напротив, эластические и коллагеновые волокна, а клеточных элементов очень мало. Поэтому опухоль наощупь имеет плотноэластическую консистенцию. Плотные фибромы имеют форму гриба размером от 0,5 до 10 см в диаметре, встречаются чаще мягких, и могут быть локализованы в любых органах и тканях.Данная разновидность фибромы представляет собой гладкое выступающее образование, покрытое кожей или слизистой оболочкой неизмененного цвета, и обладающее умеренной подвижностью. То есть, плотная фиброма не спаяна с подлежащими тканями. Как правило, плотные фибромы, в отличие от мягких, единичные. Если такую фиброму сдавить пальцами, то она уйдет глубоко в кожу, оставив на поверхности небольшую ямку. Такое поведение опухоли является характерным признаком плотной фибромы.
Данная опухоль может существовать годами, очень медленно увеличиваясь в размерах и никогда не исчезая самопроизвольно. Плотную фиброму следует удалять при помощи иссечения очагов поражения скальпелем, электрокоагуляции или CO2-лазера. После удаления плотные фибромы никогда не рецидивируют.
Некоторые ученые полагают, что мягкая форма фибромы более молодая, которая со временем превращается в плотную. Кроме того, существует мнение, что фиброма представляет собой не первичную опухоль, а какое-либо иное новообразование, подвергшееся склерозированию.
Десмоид
Помимо плотной и мягкой фибром, выделяют особую разновидность данной опухоли, которая называются десмоид. Десмоид представляет собой опухоль, близкую по структуре к плотным фибромам, и локализован обычно в передней брюшной стенке. Десмоид, в отличие от обычных фибром, способен к быстрому и агрессивному росту, а также к метастазированию. Данную опухоль следует обязательно удалять хирургическим путем как можно быстрее после обнаружения. После удаления десмоид способен рецидивировать.Часто фибромы образованы разрастанием не только соединительной ткани, но и мышечной, железистой, эпителиальной и других. В этом случае в название опухоли выносят и латинское наименование той ткани, которая имеется в ней дополнительно к соединительной, например:
- Аденофиброма – опухоль из соединительной и железистой ткани (как правило, встречается в молочной железе);
- Фибромиома – опухоль из соединительной и гладкомышечной ткани (локализована в матке);
- Ангиофиброма – опухоль из соединительной ткани и сосудов (как правило, локализуется во внутренних органах и на коже);
- Дерматофиброма – опухоль из соединительной ткани и небольшого количества клеточных элементов дермы (локализуется на кожных покровах).
Данные разновидности доброкачественных опухолей не относятся собственно к фибромам, и рассматриваются отдельно в качестве самостоятельных новообразований.
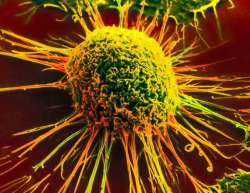 В настоящее время имеется несколько классификаций рака яичников, в основу которых положены различные характеристики опухоли. Так, в зависимости от источника раковых клеток, все злокачественные опухоли яичников подразделяются на три типа:
В настоящее время имеется несколько классификаций рака яичников, в основу которых положены различные характеристики опухоли. Так, в зависимости от источника раковых клеток, все злокачественные опухоли яичников подразделяются на три типа:1. Первичный рак яичников;
2. Вторичный рак яичников;
3. Метастатический рак яичников.
Первичный рак развивается спонтанно, при отсутствии каких-либо доброкачественных опухолей или опухолевидных образований в яичнике. Вторичный рак развивается при озлокачествлении имевшейся доброкачественной опухоли яичника (по старой терминологии кистомы). Метастатический рак формируется при попадании в яичник метастазов из эндометрия, молочной железы или органов пищеварительного тракта, в которых локализована первичная раковая опухоль.
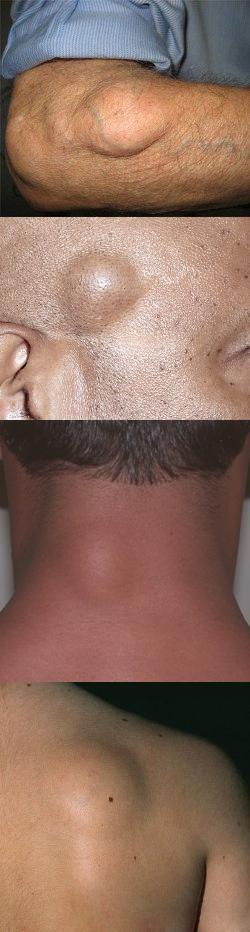
- Общая характеристика
- Классификация
- Липома у ребенка
- Фото
- Причины развития липомы
- Симптомы
- Болит ли липома?
- Диагностика
- Лечение
- Липома (жировик): описание, виды и симптомы, диагностика и методы лечения (удаление методом липосакции), профилактика (диета) - видео
- Удаление липомы (жировика) щеки - видео операции
- Существует ли эффективное лечение липом медикаментами?
- Когда нужна операция по удалению липомы?
- Техника операции по удалению липомы
- После удаления липомы
- Где удалить липому?
- Отзывы
- Цена операции
Липомы могут быть единичными или множественными, причем в настоящее время они считаются различными заболеваниями. Так, классической доброкачественной опухолью является единичная липома. А множественные липомы называются липоматозом и представляют собой последствия нарушений липолиза (разрушения постаревших жировых клеток), то есть, не являются опухолями по своему генезу и свойствам. Именно поэтому в настоящее время липомы и липоматоз относят к разным заболеваниям. В настоящей статье рассмотрим исключительно вопросы, касающиеся единичных липом.
Липомы, как правило, окружены капсулой, растут медленно, не прорастают ткани, не болят и не поражают окружающие органы. Липомы практически никогда не озлокачествляются, поэтому с точки зрения риска превращения в рак они довольно безопасны. В общем-то липомы не опасны для жизни, поэтому можно отложить их удаление на некоторое время, если опухоль не мешает, не сдавливает окружающие органы и ткани и не увеличивается в размерах. Несмотря на безопасность липом, опухоли следует удалять, поскольку они могут сдавливать нервы, органы и ткани, вызывая клинические симптомы, сходные с заболеваниями органных структур, потревоженных новообразованием. Удаление липом производится в ходе хирургической операции, при помощи лазера или радиоволновой хирургии.
Липома – общая характеристика
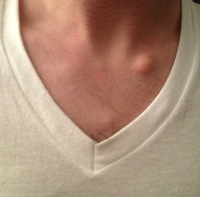 Все опухоли также называются новообразованиями и подразделяются на две большие категории – доброкачественные и злокачественные. Доброкачественные опухоли имеют оболочку, растут медленно, не нарушают структуру окружающих тканей и органов, в которых они локализованы, а также никогда не дают метастазов. Подобные свойства, не приводящие к довольно быстрой смерти человека, делают доброкачественные опухоли относительно безопасными, из-за чего они и получили свое название.
Все опухоли также называются новообразованиями и подразделяются на две большие категории – доброкачественные и злокачественные. Доброкачественные опухоли имеют оболочку, растут медленно, не нарушают структуру окружающих тканей и органов, в которых они локализованы, а также никогда не дают метастазов. Подобные свойства, не приводящие к довольно быстрой смерти человека, делают доброкачественные опухоли относительно безопасными, из-за чего они и получили свое название.Злокачественные опухоли не имеют оболочки, растут быстро и дают метастазы в другие органы и ткани. В процессе роста злокачественная опухоль буквально прорастает сквозь встретившуюся ей на пути ткань, необратимо разрушая ее структуру, что и вызывает стойкое нарушение работы поврежденного органа. По сути, злокачественная опухоль сращивает и превращает разные, близко расположенные органы и ткани в единое месиво, в котором просто невозможно различить, где и что было. Соответственно, подобное образование просто не может выполнять какие-либо функции, что приводит к недостаточности пораженного органа и относительно скорой смерти человека.
Чтобы быстро понимать и различать, о какой именной опухоли идет речь, были установлены правила номенклатуры. Так, для обозначения доброкачественных опухолей используется суффикс "ома", который добавляется к латинскому названию ткани, из которой сформировалось новообразование. Например, фиброма – опухоль из соединительной ткани (фибра – волокна соединительной ткани и ома – суффикс доброкачественных опухолей), миома – опухоль из мышечной ткани и т.д. Соответственно, липома представляет собой доброкачественную опухоль из жировой ткани.
Липома обладает всеми свойствами доброкачественной опухоли, то есть, медленно растет, не дает метастазов, имеет оболочку, не прорастает ткани и органы с нарушением их структуры. Это позволяет относить липому к относительно безопасным опухолям.
Липома образована зрелыми, нормальными жировыми клетками, заключенными в капсулу. То есть, опухоль отграничена от окружающих тканей тонкой оболочкой. Липома растет внутри этой оболочки, раздвигая или сдавливая органы, но никогда не прорастая их с необратимым нарушением структуры. Именно оболочка делает рост липомы неагрессивным, то есть, не прорастающим ткани.
Липомы образуются в тех органах и тканях, в которых имеется жировая ткань. Поэтому локализация липом может быть различной, ведь жировая ткань имеется во многих органах и структурах организма. Наиболее часто опухоль локализуется в следующих структурах с относительно большим процентом жировой ткани:
- Кожный покров и подкожная жировая клетчатка;
- Участки жировой ткани между пучками мышц;
- Жировая сумка, окружающая почки;
- Забрюшинный жир (слой жира в животе у тучных мужчин и женщин);
- Молочная железа;
- Кишечник;
- Средостение (область середины грудной клетки в непосредственной близости от сердца).
Реже липомы образуются в следующих органах и анатомических структурах:
- Миокард (сердечная мышца);
- Мозговые оболочки;
- Легкие;
- Нервные стволы;
- Кости.
Липомы всех перечисленных выше частых и редких локализаций являются топическими, то есть, образуются из той жировой ткани, которая имеется в органе.
Помимо топических имеются, так называемые, гетеротопические липомы, встречающиеся крайне редко в полости черепа, матке или печени. Такие липомы образуются не из жировых клеток органа (в печени, матке и полости черепа таковых нет), а из эмбриональных зачатков жировой ткани, которые в процессе внутриутробного развития ребенка попали не в свои органы.
Тучность не играет большой роли в развитии липом, поскольку данные опухоли жировой ткани с одинаковой частотой встречаются у худых и тучных людей. Кроме того, при соблюдении жесткой диеты, даже если человек худеет, липома остается такой же, как и была или растет согласно своей средней скорости, отмечавшейся до резкого ограничения пищи.
Липомы могут формироваться у людей любого возраста, в том числе у детей. Однако наиболее часто данные опухоли развиваются у людей 30 – 50 лет. У женщин липомы появляются несколько чаще, чем у мужчин.
Клинические проявления зависят от размеров, разновидности и локализации липомы. Так, подкожные липомы не проявляются какой-либо симптоматикой, поскольку не болят, не нагнаиваются и т.д. Единственным признаком являются ее внешние характеристики.
При расположении липом во внутренних органах они также часто протекают бессимптомно и почти всегда являются случайными диагностическими находками, обнаруженными при выполнении обследований по другому поводу. Однако если опухоль становится слишком большой и сильно давит на ткани, то она будет проявляться различными симптомами нарушений работы органа, подвергшегося сдавливанию. Наиболее частым симптомом липом является боль в области ее локализации. Липомы на шее сдавливают мягкие ткани и вызывают трудности дыхания, поскольку воздух не может проходить по передавленным бронхам с нормальной скоростью.
При расположении больших липом подкожной жировой клетчатки в местах, где они могут травмироваться, например, подмышечные впадины, область пояса брюк, пах, воротниковая зона и другие, опухоль может воспаляться, кровоточить, болеть и изъязвляться.
Классификация липом
Существует несколько классификаций липом, которые используются как в клинической практике, так и для сугубо научных исследований.В зависимости от гистологического строения и особенностей роста липомы подразделяются на узловатые и диффузные. Узловатая липома представляет собой заключенный в капсулу узел, состоящий из долек различного размера. Дольки опухоли состоят из жировых клеток различного размера – от очень мелких до буквально гигантских, различаемых невооруженным глазом. Подавляющее большинство липом имеют именно такое узловатое строение.
Диффузная липома не имеет оболочки, встречается крайне редко и всегда формируется из жировых клеток, разрастающихся в любое свободное пространство между органами и тканями. Диффузная форма опухолей характерна только для липоматозов (болезнь Деркума, шея Маделунга) – системных заболеваний жировой ткани, при которых формируются новообразования и нарушен баланс процессов образования и разрушения жировых клеток.
В зависимости от наличия или отсутствия других тканей в опухоли, все липомы подразделяются на следующие разновидности:
- Липома классическая, состоящая исключительно из жировой ткани;
- Фибролипома, состоящая из жировой и соединительной ткани;
- Миолипома, состоящая из жировой и мышечной ткани;
- Ангиолипома, состоящая из жировой ткани и большого количества кровеносных сосудов;
- Миксолипома, состоящая из жировой и слизистой ткани;
- Миелолипома, состоящая из жировой ткани и компонентов костного мозга;
- Гибернома, состоящая из особого бурого жира, который имеется у новорожденных и накапливается у животных, впадающих в спячку.

- Симптомы при разных видах рака
- На какие конкретно явления следует обратить внимание Вам, если у Вас наследственная предрасположенность к раковым заболеваниям или если Вы работаете в сфере, повышающей риск заболевания?
Если болезнь развивается вблизи нервных окончаний или сосудов, то постепенно сдавливает орган и больной начинает чувствовать недомогание.
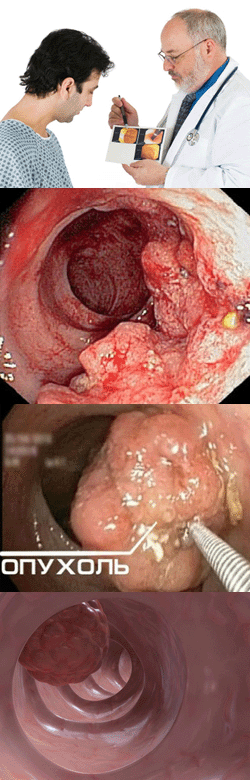 Под названием «рак толстой кишки» скрывается несколько различных по местонахождению, размеру и клеточному строению злокачественных новообразований, формирующихся в прямой, ободочной и слепой кишке, а также заднепроходном канале. Больше страдают от этого заболевания жители экономически благополучных стран, где этот вид рака занимает первые места в статистике злокачественных болезней. Например, в Великобритании только от колоректального рака каждый год погибает больше 15 тысяч жителей, в Америке в год обнаруживается около 145 тысяч новых случаев заболевания, а погибают от него больше 50 тысяч человек в год.
Под названием «рак толстой кишки» скрывается несколько различных по местонахождению, размеру и клеточному строению злокачественных новообразований, формирующихся в прямой, ободочной и слепой кишке, а также заднепроходном канале. Больше страдают от этого заболевания жители экономически благополучных стран, где этот вид рака занимает первые места в статистике злокачественных болезней. Например, в Великобритании только от колоректального рака каждый год погибает больше 15 тысяч жителей, в Америке в год обнаруживается около 145 тысяч новых случаев заболевания, а погибают от него больше 50 тысяч человек в год.
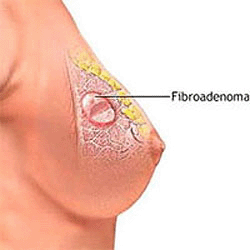 Фиброзно-кистозная болезнь занимает одно из центральных мест в онкологии, являясь фоновым заболеванием для развития рака молочной железы. Термин «фиброзно-кистозная болезнь» имеет следующие синонимы: кистозная мастопатия, болезнь Реклю, Шиммельбуша, хронический кистозный мастит, кистозная болезнь, фиброаденоматоз.В настоящее время многие из этих терминов не используются, а наиболее адекватным является термин «фиброзно-кистозная болезнь», именно он отражает процессы, происходящие в молочной железе.
Фиброзно-кистозная болезнь занимает одно из центральных мест в онкологии, являясь фоновым заболеванием для развития рака молочной железы. Термин «фиброзно-кистозная болезнь» имеет следующие синонимы: кистозная мастопатия, болезнь Реклю, Шиммельбуша, хронический кистозный мастит, кистозная болезнь, фиброаденоматоз.В настоящее время многие из этих терминов не используются, а наиболее адекватным является термин «фиброзно-кистозная болезнь», именно он отражает процессы, происходящие в молочной железе.
- Причины
- Происхождение рака яичников
- Классификация
- Диагностика рака яичников
- Лечение рака яичников
- Профилактика рака яичников
Причины
Как и для любого другого онкологического заболевания, причина рака яичника до настоящего момента пока еще не установлена. Развитию патологии может способствовать неблагоприятная наследственность, воздействие на организм женщины вредных веществ, некоторые вирусные инфекции. Известно, что, чем больше возраст женщины, тем более высокий риск развития рака яичников она имеет.
По происхождению рак яичников может быть первичным (опухоль изначально развивается как злокачественная), вторичным (злокачественная опухоль развивается на месте доброкачественной), метастатическим (злокачественная опухоль развивается в результате распространения с кровотоком или лимфотоком опухолевых клеток из других мест).
Происхождение рака яичников
Рак яичников у женщин может возникать первично, то есть опухоль изначально появляется и развивается как злокачественная. На самом деле это даже не одна, а целая группа опухолей, каждая из которых состоит из специфических клеток и имеет собственное название. Различают следующие первично злокачественные опухоли яичников у женщин:
• недифференцированная карцинома – злокачественная опухоль, которая происходит из
соединительной ткани;
• дисгерминома – опухоль, которая происходит из эмбриональных зачатков яичников, имеет высокую степень злокачественности;
• эмбриональная карцинома – опухоль, сходная с дисгерминомой – также обладает высокой степени злокачественности;
• гонадобластома – опухоль, возникновение которой связано с нарушением нормального развития яичников, вызванного чаще всего генетическими нарушениями;
• незрелая тератома – рак яичников, который развивается еще во время внутриутробного развития, состоит из разных тканей;
• хориноэпителиома – часто развивается у женщин в возрасте 25 – 30 лет, состоит из клеток плодного яйца, это одна из наиболее злокачественных разновидностей рака яичников.