- Введение (характеристика препаратов)
- Формы выпуска
- Показания к применению
- Противопоказания
- Побочные реакции и меры предосторожности
- Как применять кортикостероиды?
- Лечение кортикостероидами
- Кортикостероиды детям
- Кортикостероиды при беременности и лактации
- Кортикостероиды при бронхиальной астме
- ... при аллергии
- ... при псориазе
- Лекарственное взаимодействие
- Правила отмены кортикостероидов
- Цены препаратов
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Введение (характеристика препаратов)
Природные кортикостероиды
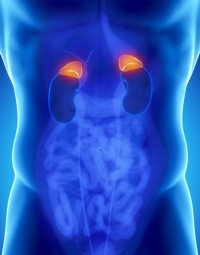 Кортикостероиды – общее название гормонов коры надпочечников, к которым относятся глюкокортикоиды и минералокортикоиды. Основными глюкокортикоидами, образующимися в корковом слое надпочечника человека, являются кортизон и гидрокортизон, а минералокортикоид – альдостерон.
Кортикостероиды – общее название гормонов коры надпочечников, к которым относятся глюкокортикоиды и минералокортикоиды. Основными глюкокортикоидами, образующимися в корковом слое надпочечника человека, являются кортизон и гидрокортизон, а минералокортикоид – альдостерон.Кортикостероиды выполняют много очень важных функций в организме.
Глюкокортикоиды относятся к стероидам, обладающим противовоспалительным действием, они участвуют в регуляции обмена углеводов, жиров и белков, контролируют половое созревание, функцию почек, реакцию организма на стресс, способствуют нормальному течению беременности. Инактивируются кортикостероиды в печени и выводятся с мочой.
Альдостерон регулирует обмен натрия и калия. Таким образом, под влиянием минералокортикоидов в организме задерживается Na+ и увеличивается выведение из организма ионов К+.
Синтетические кортикостероиды
Практическое применение в медицинской практике нашли синтетические кортикостероиды, обладающие теми же свойствами, что и природные. Они способны на время подавлять воспалительный процесс, но на инфекционное начало, на возбудителей заболевания они действия не оказывают. После прекращения действия кортикостероидного препарата инфекция возобновляется.Кортикостероиды вызывают в организме напряжение и стресс, а это приводит к снижению иммунитета, так как иммунитет обеспечивается на достаточном уровне только в расслабленном состоянии. Учитывая вышесказанное, можно сказать, что применение кортикостероидов способствует затяжному течению заболевания, блокирует процесс регенерации.
Кроме того, синтетические кортикостероиды подавляют функцию природных гормонов кортикостероидов, что влечет за собой нарушение функции надпочечников в целом. Кортикостероиды оказывают влияние на работу и других желез внутренней секреции, нарушается гормональный баланс организма.
Кортикостероидные препараты, устраняя воспаление, оказывают и обезболивающее действие. К синтетическим кортикостероидным препаратам относятся Дексаметазон, Преднизолон, Синалар, Триамцинолон и другие. Эти препараты обладают более высокой активностью и вызывают меньше побочных явлений, чем природные.
Формы выпуска кортикостероидов
Кортикостероиды выпускают в виде таблеток, капсул, растворов в ампулах, мазей, линиментов, кремов. (Преднизолон, Дексаметазон, Буденофальм, Кортизон, Кортинеф, Медрол).Препараты для внутреннего применения (в таблетках и в капсулах)
- Преднизолон;
- Целестон;
- Триамцинолон;
- Кенакорт;
- Кортинефф;
- Полькортолон;
- Кеналог;
- Метипред;
- Берликорт;
- Флоринеф;
- Медрол;
- Лемод;
- Декадрон;
- Урбазон и др.
Препараты для инъекций
- Преднизолон;
- Гидрокортизон;
- Дипроспан (бетаметазон);
- Кеналог;
- Флостерон;
- Медрол и др.
Препараты для местного применения (топические)
- Преднизолон (мазь);
- Гидрокортизон (мазь);
- Локоид (мазь);
- Кортейд (мазь);
- Афлодерм (крем);
- Латикорт (крем);
- Дермовейт (крем);
- Фторокорт (мазь);
- Лоринден (мазь, лосьон);
- Синафлан (мазь);
- Флуцинар (мазь, гель);
- Клобетазол (мазь) и др.
Топические кортикостероиды подразделяются на более и менее активные.
Слабоактивные средства: Преднизолон, Гидрокортизон, Кортейд, Локоид;
Умеренно активные: Афлодерм, Латикорт, Дермовейт, Фторокорт, Лоринден;
Высокоактивные: Акридерм, Адвантан, Кутерид, Апулеин, Кутивейт, Синафлан, Синалар, Синодерм, Флуцинар.
Очень высокоактивные: Клобетазол.
Кортикостероиды для ингаляций
- Бекламетазон в виде дозированных аэрозолей (Бекотид, Альдецим, Бекломет, Беклокорт); в виде бекодисков (пудра в разовой дозе, ингалируется при помощи дискхалера); в виде дозированного аэрозоля для ингаляций через нос (Беклометазон-назаль, Беконазе, Альдецим);
- Флунизолид в виде дозированных аэрозолей со спейсером (Ингакорт), для назального применения (Синтарис);
- Будезонид – дозированный аэрозоль (Пульмикорт), для назального применения – Ринокорт;
- Флутиказон в виде аэрозолей Фликсотид и Фликсоназе;
- Триамцинолон – дозированный аэрозоль со спейсером (Азмакорт), для назального применения – Назакорт.
Показания к применению
Кортикостероиды применяются для подавления воспалительного процесса во многих отраслях медицины, при многих заболеваниях.Показания к применению глюкокортикоидов
- Ревматизм;
- ревматоидный и другие виды артритов;
- коллагенозы, аутоиммунные заболевания (склеродермия, системная красная волчанка, узелковый периартериит, дерматомиозит);
- болезни крови (миелобластный и лимфобластный лейкозы);
- некоторые виды злокачественных новообразований;
- кожные заболевания (нейродермит, псориаз, экзема, себорейный дерматит, красная дискоидная волчанка, атопический дерматит, эритродермия, красный плоский лишай);
- бронхиальная астма;
- аллергические заболевания;
- пневмонии и бронхиты, фиброзирующие альвеолиты;
- гломерулонефрит;
- язвенный колит и болезнь Крона;
- острый панкреатит;
- гемолитическая анемия;
- вирусные заболевания (инфекционный мононуклеоз, вирусный гепатит и другие);
- наружный отит (острый и хронический);
- лечение и профилактика шока;
- в офтальмологии (при неинфекционных заболеваниях: ирит, кератит, иридоциклит, склерит, увеит);
- неврологические заболевания (рассеянный склероз, острая травма спинного мозга, неврит зрительного нерва;
- при трансплантации органов (для подавления отторжения).
Показания к применению минералокортикоидов
- Болезнь Аддисона (хроническая недостаточность гормонов коры надпочечников);
- миастения (аутоиммунное заболевание, проявляющееся мышечной слабостью);
- нарушения минерального обмена;
- адинамия и мышечная слабость.
Противопоказания
 Противопоказания для назначения глюкокортикоидов:
Противопоказания для назначения глюкокортикоидов:- повышенная чувствительность к препарату;
- тяжелые инфекции (кроме туберкулезного менингита и септического шока);
- ветряная оспа;
- иммунизация живой вакциной.
С осторожностью следует применять глюкокортикостероиды при сахарном диабете, гипотиреозе, язвенной болезни желудка и 12-перстной кишки, язвенном колите, повышенном артериальном давлении, циррозе печени, сердечно-сосудистой недостаточности в стадии декомпенсации, повышенном тромбообразовании, туберкулезе, катаракте и глаукоме, психических заболеваниях.
Противопоказания для назначения минералокортикоидов:
- повышенное кровяное давление;
- сахарный диабет;
- пониженный уровень калия в крови;
- глаукома;
- почечно-печеночная недостаточность.
Побочные реакции и меры предосторожности
Кортикостероиды могут вызывать самые разнообразные побочные эффекты. При использовании слабоактивных или умеренно активных средств побочные реакции менее выражены и возникают редко. Высокие дозы препаратов и использование высокоактивных кортикостероидов, длительное их применение могут вызвать такие побочные эффекты:- появление отеков в связи с задержкой натрия и воды в организме;
- повышение кровяного давления;
- повышение уровня сахара в крови (возможно даже развитие стероидного сахарного диабета);
- остеопороз в связи с усиленным выделением кальция;
- асептический некроз костной ткани;
- обострение или возникновение язвенной болезни желудка; желудочно-кишечные кровотечения;
- повышенное тромбообразование;
- увеличение массы тела;
- возникновение бактериальных и грибковых инфекций в связи со снижением иммунитета (вторичный иммунодефицит);
- нарушение менструального цикла;
- неврологические расстройства;
- развитие глаукомы и катаракты;
- атрофия кожи;
- повышенное потоотделение;
- появление угревой сыпи;
- подавление процесса регенерации тканей (медленное заживление ран);
- избыточный рост волос на лице;
- угнетение функции надпочечников;
- нестабильность настроения, депрессии.
Длительные курсы кортикостероидов могут привести к изменению внешнего вида пациента (синдром Иценко-Кушинга):
- избыточное отложение жира в отдельных участках туловища: на лице (так называемое "лунообразное лицо"), на шее ("бычья шея"), груди, на животе;
- мышцы конечностей атрофированы;
- кровоподтеки на коже и стрии (полосы растяжения) на животе.
При этом синдроме отмечается также задержка роста, нарушения образования половых гормонов (нарушения менструаций и мужской тип роста волос у женщин, и признаки феминизации у мужчин).
Для снижения риска развития побочных реакций важно своевременно реагировать на их появление, проводить коррекцию доз (применение малых доз по возможности), контролировать массу тела и калорийность потребляемых продуктов, ограничить употребление поваренной соли и жидкости.
Как применять кортикостероиды?
 Глюкокортикостероиды могут применяться системно (в виде таблеток и инъекций), локально (внутрисуставное, ректальное введение), местно (мази, капли, аэрозоли, кремы).
Глюкокортикостероиды могут применяться системно (в виде таблеток и инъекций), локально (внутрисуставное, ректальное введение), местно (мази, капли, аэрозоли, кремы).Режим дозирования назначает врач. Таблетированный препарат следует принимать с 6 часов утра (первая доза) и не позже 14 часов последующие. Такие условия приема необходимы для приближения к физиологическому поступлению глюкокортикоидов в кровь при выработке их корой надпочечников.
В некоторых случаях, при больших дозах и в зависимости от характера заболевания, доза распределяется врачом на равномерное поступление в течение суток за 3-4 приема.
Таблетки следует принимать во время еды или сразу после приема пищи, запивая небольшим количеством воды.
Лечение кортикостероидами
Выделяют такие разновидности терапии кортикостероидами:- интенсивная;
- лимитирующая;
- альтернирующая;
- интермиттирующая;
- пульс-терапия.
При интенсивной терапии (в случае острой, угрожающей жизни патологии) препараты вводят внутривенно и по достижению эффекта отменяют одномоментно.
Лимитирующую терапию применяют при длительных, хронических процессах – применяются, как правило, таблетированные формы в течение нескольких месяцев или даже лет.
Для снижения угнетающего действия на функцию желез внутренней секреции применяются схемы прерывистого приема препаратов:
- альтернирующая терапия – применяют глюкокортикоиды с короткой и средней длительностью действия (Преднизолон, Метилпреднизолон) однократно с 6 до 8 часов утра каждые 48 часов;
- интермиттирующая терапия – короткие, 3-4- дневные курсы приема препарата с 4-дневными перерывами между ними;
- пульс-терапия – быстрое внутривенное введение большой дозы (не менее 1 г) препарата для оказания неотложной помощи. Препаратом выбора для такого лечения является Метилпреднизолон (он более доступен для введения в пораженные участки и дает меньше побочных эффектов).
Суточные дозы препаратов (в пересчете на Преднизолон):
- Низкие – меньше 7,5 мг;
- Средние – 7,5 -30 мг;
- Высокие – 30-100 мг;
- Очень высокие – выше 100 мг;
- Пульс-терапия – выше 250 мг.
Лечение кортикостероидами должно сопровождаться назначением препаратов кальция, витамина D для профилактики остеопороза. Диета пациента должна быть богата белками, кальцием и включать ограниченное количество углеводов и поваренной соли (до 5 г в сутки), жидкости (до 1.5 л в сутки).
Для профилактики нежелательного воздействия кортикостероидов на желудочно-кишечный тракт перед приемом таблеток можно рекомендовать употребление Алмагеля, киселей. Рекомендуется исключить курение, злоупотребление алкогольными напитками; умеренные занятия физическими упражнениями.
Кортикостероиды детям
Системные глюкокортикоиды назначаются детям исключительно по абсолютным показаниям. При синдроме бронхообструкции, угрожающем жизни ребенка, применяется внутривенное введение преднизолона в дозе 2-4 мг на 1 кг массы тела ребенка (в зависимости от тяжести течения заболевания), и доза при отсутствии эффекта увеличивается на 20-50% каждые 2-4 часа до получения эффекта. После этого препарат отменяется сразу, без постепенного снижения дозировки.Детей с гормональной зависимостью (при бронхиальной астме, например) после внутривенного введения препарата постепенно переводят на поддерживающую дозу преднизолона. При частых рецидивах астмы применяют Бекламетазона дипропионат в виде ингаляций – доза подбирается индивидуально. После получения эффекта доза снижается постепенно до поддерживающей (подобранной индивидуально).
Топические глюкокортикоиды (кремы, мази, лосьоны) применяются в детской практике, но дети имеют более высокую предрасположенность к системному действию препаратов, чем взрослые пациенты (задержка развития и роста, синдром Иценко-Кушинга, угнетение функции желез внутренней секреции). Это связано с тем, что у детей отношение площади поверхности тела к массе тела больше, чем у взрослых.
По этой причине применять топические глюкокортикоиды у детей необходимо только на ограниченных участках и коротким курсом. Особенно это касается новорожденных. Для детей первого года жизни можно применять только мази, содержащие не более 1% гидрокортизона или препарат четвертого поколения – Предникарбат (Дерматол), а в возрасте до 5 лет – Гидрокортизона 17-бутират или мази с препаратами средней силы.
Для лечения детей старше 2 лет может использоваться по назначению врача Мометазон (мазь, имеет пролонгированное действие, наносится 1 р. в сутки).
Существуют и другие препараты для лечения атопического дерматита у детей, с менее выраженным системным действием, например, Адвантан. Он может применяться до 4 недель, но его применение ограничено из-за возможности появления местных побочных реакций (сухость и истончение кожи). В любом случае выбор препарата для лечения ребенка остается за врачом.
Кортикостероиды при беременности и лактации
 Применение глюкокортикоидов, даже кратковременное, может "запрограммировать" на десятилетия вперед работу многих органов и систем у будущего ребенка (контроль кровяного давления, обменные процессы, формирование поведения). Синтетический гормон имитирует сигнал стресса для плода со стороны матери и тем самым заставляет плод форсировать использование резервов.
Применение глюкокортикоидов, даже кратковременное, может "запрограммировать" на десятилетия вперед работу многих органов и систем у будущего ребенка (контроль кровяного давления, обменные процессы, формирование поведения). Синтетический гормон имитирует сигнал стресса для плода со стороны матери и тем самым заставляет плод форсировать использование резервов. Это отрицательное влияние глюкокортикоидов усиливается в результате того, что современные препараты длительного действия (Метипред, Дексаметазон) не дезактивируются ферментами плаценты и оказывают длительное действие на плод. Глюкокортикоиды, подавляя систему иммунитета, способствуют снижению сопротивляемости беременной женщины к бактериальным и вирусным инфекциям, которые также могут отрицательно воздействовать на плод.
Глюкокортикоидные препараты могут назначаться беременной только в том случае, когда результат их применения превышает в значительной степени риск возможных отрицательных последствий для плода.
Такими показаниями могут быть:
1. Угроза преждевременных родов (короткий курс гормонов улучшает готовность недоношенного плода к рождению); применение сурфактанта для ребенка после рождения позволило свести до минимума применение гормонов при этом показании.
2. Ревматизм и аутоиммунные заболевания в активной фазе.
3. Наследственная (внутриутробная) гиперплазия у плода коркового слоя надпочечников – трудно диагностируемое заболевание.
Ранее существовала практика назначения глюкокортикоидов для сохранения беременности. Но убедительных данных о эффективности такой методики не получено, поэтому в настоящее время она не применяется.
В акушерской практике чаще применяются Метипред, Преднизолон и Дексаметазон. Через плаценту они проникают по-разному: Преднизолон разрушается ферментами в плаценте в большей степени, а Дексаметазон и Метипред – всего лишь на 50%. Поэтому, если гормональные препараты используются для лечения беременной – предпочтительнее назначать Преднизолон, а если для лечения плода – Дексаметазон или Метипред. В связи с этим Преднизолон и побочные реакции у плода вызывает реже.
В грудное молоко глюкокортикоиды в малых дозах проникают плохо и не представляют для ребенка опасности.
Препараты в более высоких дозах и длительный курс лечения кормящей матери гормонами могут стать причиной задержки роста ребенка и угнетения у него функции желез внутренней секреции (гипофиза, гипоталамуса, надпочечников).
Кортикостероиды при бронхиальной астме
 Применение кортикостероидов при бронхиальной астме связано с их выраженным противовоспалительным действием, а бронхорасширяющим действием они не обладают. Глюкокортикоиды парентерально или внутрь назначаются при приступе бронхиальной астмы, который не удается устранить с помощью интенсивного применения бронхорасширяющих средств, или же в случае тяжелых и частых приступов (при неэффективности других препаратов).
Применение кортикостероидов при бронхиальной астме связано с их выраженным противовоспалительным действием, а бронхорасширяющим действием они не обладают. Глюкокортикоиды парентерально или внутрь назначаются при приступе бронхиальной астмы, который не удается устранить с помощью интенсивного применения бронхорасширяющих средств, или же в случае тяжелых и частых приступов (при неэффективности других препаратов).Для купирования приступа доза подбирается индивидуально. В США назначают Метилпреднизолон внутривенно по 40-60 мг через каждые 6 часов. В Великобритании применяют Преднизолон внутрь 30-40 мг 1 р. в сутки. Высокие дозы не более эффективны, чем обычные, а внутренний прием не менее эффективен, чем внутривенное введение.
Действие глюкокортикоидов наступает через 6 часов после приема. При быстром снижении дозы препарата может возобновиться приступ. Оптимальным вариантом является снижение дозы в 2 р. каждые 3-5 дней после купирования приступа.
При необходимости длительного применения глюкокортикоидов лучше использовать альтернативную схему лечения – принимать их через день. Это снизит риск развития побочных эффектов, что особенно важно при лечении детей, т.к. гормоны могут вызвать задержку роста. Глюкокортикоиды длительного действия не следует использовать для лечения бронхиальной астмы, так как они угнетают функцию гипофиз-надпочечниковой системы.
Для лечения бронхиальной астмы широко используются ингаляционные глюкокортикоиды. Они дают максимальный местный эффект и наименьшее число осложнений за счет минимального всасывания. Они применяются для облегчения отмены гормонального препарата после длительного его приема, снижения частоты приступов при физических нагрузках.
Ингаляционные препараты быстрого эффекта не дают – их надо применять несколько недель или даже месяцев. Дозу ингаляционного препарата можно повышать, но при этом возрастает риск возникновения побочных явлений. Их можно комбинировать с приемом глюкокортикоидов внутрь – потребность в препаратах для внутреннего приема при этом снижается.
Растворы глюкокортикоидов для ингаляций можно вводить с помощью распылителей – это обеспечит более глубокое проникновение препарата. При таком способе применения снижается риск развития побочных эффектов – кандидозного стоматита и нарушения голоса. С целью профилактики кандидозного стоматита следует после ингаляции хорошо прополоскать водой рот. После отмены внутреннего приема препарата ингаляционное лечение продолжается в качестве поддерживающей терапии.
Подробнее о бронхиальной астме
Кортикостероиды при аллергии
Глюкокортикоиды широко применяются при лечении аллергических реакций на введение анестетиков для наркоза во время операции. При тяжелых аллергических проявлениях хороший эффект дает внутривенное введение глюкокортикоидов, но начало их действия отсрочено на 2-8 часов. Поэтому, во избежание выраженного бронхоспазма параллельно необходимо немедленно вводить Эпинефрин.Глюкокортикоиды при тяжелой форме аллергии назначаются и системные (инъекции или таблетки), и местные (мази, гели, капли, ингаляции). Они оказывают мощное противоаллергическое действие. В основном используются такие препараты: Гидрокортизон, Преднизолон, Дексаметазон, Бетаметазон, Беклометазон.
Из топических глюкокортикоидов (для местного лечения) в большинстве случаев применяются интраназальные аэрозоли: при поллинозе, аллергическом рините, заложенности носа (чихании). Обычно они оказывают хороший эффект. Широкое применение нашли Флютиказон, Дипропионат, Пропионат и другие.
При аллергических конъюнктивитах в связи с более высоким риском развития побочных эффектов глюкокортикоиды применяются редко. В любом случае, при аллергических проявлениях применять гормональные лекарственные средства самостоятельно нельзя во избежание нежелательных последствий.
Подробнее об аллергии
Кортикостероиды при псориазе
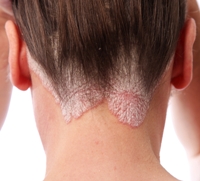 Глюкокортикоиды при псориазе должны применяться в основном в виде мазей и кремов. Системные (инъекции или таблетки) гормональные препараты могут способствовать развитию более тяжелой формы псориаза (пустулезной или гнойничковой), поэтому их использовать не рекомендуется.
Глюкокортикоиды при псориазе должны применяться в основном в виде мазей и кремов. Системные (инъекции или таблетки) гормональные препараты могут способствовать развитию более тяжелой формы псориаза (пустулезной или гнойничковой), поэтому их использовать не рекомендуется.Глюкокортикоиды для местного применения (мази, кремы) используют обычно 2 р. в день: кремы в течение дня без повязок, а на ночь вместе с каменноугольным дегтем или антралином с использованием окклюзионной повязки. При обширных поражениях на обработку всего тела используется примерно 30 г препарата.
Выбор глюкокортикоидного препарата по степени активности для местного применения зависит от тяжести течения псориаза и его распространенности. По мере уменьшения в процессе лечения очагов псориаза следует менять препарат на менее активный (или реже использовать) для минимизации возникновения побочных эффектов. При получении эффекта примерно через 3 недели лучше заменить гормональный препарат смягчающим средством на 1-2 недели.
Применение глюкокортикоидов на больших площадях в течение длительного периода может усугублять процесс. Рецидив псориаза после прекращения применения препарата наступает раньше, чем при лечении без применения глюкокортикоидов.
Подробнее о псориазе
Лекарственное взаимодействие
- Антациды (препараты, снижающие кислотность желудочного сока) снижают всасывание глюкокортикоидов, принимаемых внутрь.
- Барбитураты, Дифенин, Гексамидин, Карбамазепин, Рифампицин, Димедрол ускоряют метаболизм (превращения) глюкокортикоидов в печени, а Эритромицин и Изониазид замедляют его.
- Глюкокортикоиды ускоряют выведение из организма Бутадиона, салицилатов, барбитуратов, Дигитоксина, Дифенина, Пенициллина, Изониазида, Хлорамфеникола.
- Глюкокортикоиды при совместном приеме с Изониазидом могут вызывать нарушения психики; с резерпином – депрессивные состояния.
- Трициклические антидепрессанты (Амитриптилин, Коаксил, Имипрамин и другие) в комбинации с глюкокортикоидами могут вызвать повышение внутриглазного давления.
- Глюкокортикоиды (при длительном их приеме) усиливают эффективность адреномиметиков (Адреналин, Дофамин, Норадреналин).
- Теофиллин в сочетании с глюкокортикоидами способствует появлению кардиотоксического эффекта; усиливает противовоспалительный эффект глюкокортикоидов.
- Амфотерицин и мочегонные препараты в сочетании с кортикостероидами повышают риск возникновения гипокалиемии (снижение уровня калия в крови) и усиление мочегонного действия (а иногда задержка натрия).
- Совместное применение минералокортикоидов и глюкокортикоидов усиливает гипокалиемию и гипернатриемию. При гипокалиемии возможно появление побочных эффектов сердечных гликозидов. Слабительные средства могут усиливать гипокалиемию.
- Непрямые антикоагулянты, Бутадион, Этакриновая кислота, Ибупрофен в сочетании с глюкокортикоидами могут вызвать геморрагические проявления (кровоточивость), а салицилаты и Индометацин – образование язв в органах пищеварения.
- Глюкокортикоиды усиливают токсическое действие на печень парацетамола.
- Препараты Ретинола снижают противовоспалительный эффект глюкокортикоидов и улучшают заживление ран.
- Применение гормонов вместе с Азатиоприном, Метандростенолоном и Хингамином повышает риск развития катаракты и других побочных реакций.
- Глюкокортикоиды снижают действие Циклофосфана, противовирусное действие Идоксуридина, эффективность сахароснижающих препаратов.
- Эстрогены усиливают действие глюкокортикоидов, что может позволить снизить их дозировку.
- Андрогены (мужские половые гормоны) и препараты железа усиливают эритропоэз (образование эритроцитов) при комбинации их с глюкокортикоидами; снижают процесс выведения гормонов, способствуют появлению побочных эффектов (повышение свертывания крови, задержка натрия, нарушение менструального цикла).
- Начальная стадия наркоза при применении глюкокортикоидов удлиняется и сокращается продолжительность наркоза; дозы Фентанила уменьшаются.
Правила отмены кортикостероидов
При длительном приеме глюкокортикоидов отмена препарата должна быть постепенной. Глюкокортикоиды подавляют функцию коры надпочечников, поэтому при быстрой или внезапной отмене препарата может развиться надпочечниковая недостаточность. Унифицированной схемы для отмены кортикостероидов нет. Режим отмены и снижения дозы зависит от длительности предшествующего курса лечения.Если длительность курса глюкокортикоида до нескольких месяцев, то можно снижать дозу Преднизолона на 2,5 мг (0,5 таблетки) каждые 3-5 дней. При большей продолжительности курса доза снижается более медленно – на 2,5 мг каждые 1-3 недели. С большой осторожностью снижается доза ниже 10 мг – по 0,25 таблетки каждые 3-5-7 дней.
Если исходная доза Преднизолона была высокой, то вначале снижение производят более интенсивно: на 5-10 мг каждые 3 дня. По достижению суточной дозы равной 1/3 исходной дозу снижают на 1,25 мг (1/4 таблетки) каждые 2-3 недели. В результате такого снижения пациент получает поддерживающие дозы в течение года и более.
Режим снижения препарата назначает врач, и нарушение этого режима может привести к обострению заболевания – лечение придется начинать снова с большей дозы.
Цены на кортикостероиды
 Поскольку кортикостероидов в различных формах имеется в продаже великое множество, здесь приведены цены лишь на некоторые из них:
Поскольку кортикостероидов в различных формах имеется в продаже великое множество, здесь приведены цены лишь на некоторые из них:- Гидрокортизон – суспензия – 1 флакон 88 рублей; глазная мазь 3 г – 108 рублей;
- Преднизолон – 100 таблеток по 5 мг – 96 рублей;
- Метипред – 30 таблеток по 4 мг – 194 рубля;
- Метипред – 250 мг 1 флакон – 397 рублей;
- Тридерм – мазь 15 г – 613 рублей;
- Тридерм – крем 15 г – 520 рублей;
- Дексамед – 100ампул по 2 мл (8мг)– 1377 рублей;
- Дексаметазон – 50 таблеток по 0.5 мг – 29 рублей;
- Дексаметазон – 10 ампул по 1 мл (4 мг) – 63 рубля;
- Офтан Дексаметазон – глазные капли 5 мл – 107 рублей;
- Медрол – 50 таблеток по 16 мг – 1083 рубля;
- Фликсотид – аэрозоль 60 доз – 603 рубля;
- Пульмикорт – аэрозоль 100 доз – 942 рубля;
- Бенакорт – аэрозоль 200 доз – 393 рубля;
- Симбикорт – аэрозоль с дозатором 60 доз – 1313 рублей;
- Беклазон – аэрозоль 200 доз – 475 рублей.