Последние новости
Симптомы и методы терапии дискинезии кишечника
06 августа, 2011
4
спасибо
Спасибо
 Дискинезия кишечника представляет собой целый ряд кишечных расстройств, возникающих вследствие тех или иных нарушений двигательной активности данного органа при отсутствии каких-либо изменений органического плана. Современные специалисты выделяют две формы данного патологического состояния, а именно первичную и вторичную. В первом случае речь идет о самостоятельной патологии, а вот во втором случае дискинезия является результатом другого патологического состояния, причем чаще всего желудочно-кишечного тракта. Сразу же отметим, что в медицине первичная дискинезия носит название «раздраженной толстой кишки».
Дискинезия кишечника представляет собой целый ряд кишечных расстройств, возникающих вследствие тех или иных нарушений двигательной активности данного органа при отсутствии каких-либо изменений органического плана. Современные специалисты выделяют две формы данного патологического состояния, а именно первичную и вторичную. В первом случае речь идет о самостоятельной патологии, а вот во втором случае дискинезия является результатом другого патологического состояния, причем чаще всего желудочно-кишечного тракта. Сразу же отметим, что в медицине первичная дискинезия носит название «раздраженной толстой кишки».В список причин, которым свойственно провоцировать развитие данного недуга, можно занести как частые психотравмирующие ситуации, так и острые кишечные инфекции, нерациональное питание, изменения в уровнях гастроинтестинальных гормонов и некоторые другие. Что же касается признаков данного заболевания, то в этом случае они могут быть как местными, так и общими. Особенно часто больные с дискинезией кишечника жалуются на болевые ощущения в области живота. Помимо этого их нередко беспокоит и метеоризм, урчание, а также нарушения стула. Все эти симптомы обязаны Вас насторожить и подтолкнуть на получение консультации специалиста. Немаловажно отметить и тот факт, что болевые ощущения могут быть весьма разнообразными. Они могут носить как тянущий, так и острый, ноющий, режущий либо сверлящий характер. Соблюдение диеты в данном случае чаще всего необходимого терапевтического эффекта не оказывает.
При развитии данной патологии пациентов могут беспокоить и боли в суставах, сердце и спине. Обследуя данные органы, выявить какие-либо изменения, конечно же, не удается. Объективное исследование в таких случаях также является малоинформативным. Чтобы выявить данное патологическое состояние следует обратиться за помощью к копрологическому исследованию, эндоскопии, биопсии толстой кишки, ирригоскопии и некоторым другим методам. В совокупности данные методы диагностики помогут поставить поистине точный диагноз.
Если говорить о курсе терапии дискинезии кишечника, то в данном случае все зависит от формы имеющейся патологии, а также степени ее тяжести. При первичных формах очень часто используются психотропные фармацевтические препараты, а также некоторые методы психотерапии. Для каждого пациента подбирается определенный вид психотерапии. Это может быть как поведенческая, так и рациональная или суггестивная психотерапия. Нередко применяют в борьбе с данным недугом и биологически обратную связь.
Другим методом лечения данного заболевания является патогенетическая терапия, при помощи которой удается восстановить нормальную двигательную активность толстой кишки. Эта же терапия позволяет избавиться и от всех неприятных симптомов, которые сопровождают данный недуг. Специальную диету прописывают только тем больным, у которых дискинезия сопровождается запорами. Такая диета основывается на регулярном употреблении пшеничных отрубей, а также других продуктов питания, в состав которых входит большое количество балластных компонентов.
Бактериальные препараты в борьбе с дисбактериозом у детей
06 августа, 2011
10
спасибо
Спасибо
 Дисбактериоз у детей – это достаточно распространенное явление, бороться с которым необходимо своевременно. Особенно часто в борьбе с данным недугом специалисты прописывают малышам бактериальные медикаменты, которым свойственно благоприятно воздействовать в самую первую очередь на различные функции кишечника. К числу таких медикаментов можно отнести как пребиотики, так и пробиотики. Что касается пребиотиков, то они представляют собой продукты метаболизма нормальных микроорганизмов, которые помогают усилить колонизационное противостояние собственной микрофлоры человеческого организма. А вот под пробиотиками скрываются жизнеспособные живые микроскопические организмы, которым свойственно значительно улучшать баланс микрофлоры кишечника.
Дисбактериоз у детей – это достаточно распространенное явление, бороться с которым необходимо своевременно. Особенно часто в борьбе с данным недугом специалисты прописывают малышам бактериальные медикаменты, которым свойственно благоприятно воздействовать в самую первую очередь на различные функции кишечника. К числу таких медикаментов можно отнести как пребиотики, так и пробиотики. Что касается пребиотиков, то они представляют собой продукты метаболизма нормальных микроорганизмов, которые помогают усилить колонизационное противостояние собственной микрофлоры человеческого организма. А вот под пробиотиками скрываются жизнеспособные живые микроскопические организмы, которым свойственно значительно улучшать баланс микрофлоры кишечника.Современный фармацевтический рынок представлен пятью поколениями пробиотиков, за помощью к которым можно обратиться в случае развития у ребенка дисбактериоза.
Пробиотики первого поколения представляют собой классические бактериальные медикаменты, в состав которых входят монокультуры нормальной микрофлоры.
Пробиотики второго поколения – это лекарственные средства являющиеся продуктами метаболизма микроорганизмов.
Пробиотики третьего поколения – это ни что иное, как самоэлиминирующиеся антагонисты.
Четвертое поколение пробиотиков представляет собой комбинированные медикаменты, в состав которых входят различные виды пробиотических микроорганизмов.
И, наконец, под пробиотиками пятого поколения скрываются комплексные медикаменты, которые содержат в своем составе как пробиотические микроорганизмы, так и дополнительные вещества, которым свойственно усиливать профилактический, а также лечебный эффект. В список бактериальных фармацевтических средств можно занести такие препараты как хилак-форте, дуфалак, бифи-форм и многие другие.
Говоря более подробно о таком медикаменте как хилак-форте, следует отметить, что в его состав входят как продукты обмена бактерий, так и молочная кислота. Если ребенку меньше трех месяцев, тогда данный медикамент рекомендуется давать по пятнадцать – двадцать капель на один прием. Если возраст малыша варьирует в пределах от трех до двенадцати месяцев, тогда ему прописывают данное лекарственное средство в количестве двадцати – тридцати капель за прием. Детям старше года его можно давать по двадцать – сорок капель, а вот подросткам – по сорок – шестьдесят капель.
Наряду с бактериальной терапии во время курса лечения дисбактериоза кишечника не будет лишним подумать и о питании. Если ребенку еще нет и года, тогда продолжайте кормить его грудью. В случае если грудное вскармливание по каким-либо причинам было прекращено, тогда приобретите для малыша такой заменитель грудного молока, которому будет присуще как иммуномодулирующее, так и гипоаллергенное действие. Не будет лишним воспользоваться помощью и специальных кисломолочных вариантов адаптированных смесей. Такие смеси разрешается давать уже с семи – восьми месяцев. Нередко чтобы усилить антибиотическое действие таких кисломолочных продуктов в них рекомендуют добавить один – три миллиграмма токоферола, четыре – шесть миллиграмм тиамина бромида либо шесть – восемь миллиграмм никотиновой кислоты. Данное количество этих веществ рассчитано на один литр кисломолочного продукта.
Повышенное газообразование в кишечнике и желудке
06 августа, 2011
24
спасибо
Спасибо
 Различного рода проблемы, напрямую связанные как с желудком, так и с кишечником принято считать весьма неприятными. К числу таких проблем можно отнести и повышенное газообразование, контролировать которое порой просто-напросто не удается. В итоге, люди непроизвольно «портят воздух» прямо на людях. На самом деле газы – это весьма неоднозначный диагноз. Газы с легкостью могут накапливаться в различных внутренних органах, так что в данном случае очень важно установить истинную причину их образования. Нередко газы возникают только из-за того, что человек заглатывает очень большое количество воздуха. В данном случае специалисты рекомендуют навсегда забыть как о жевательной резинке, так и о газированных напитках. Во время приема пищи от разговоров стоит воздержаться. Все продукты питания следует тщательно пережевывать.
Различного рода проблемы, напрямую связанные как с желудком, так и с кишечником принято считать весьма неприятными. К числу таких проблем можно отнести и повышенное газообразование, контролировать которое порой просто-напросто не удается. В итоге, люди непроизвольно «портят воздух» прямо на людях. На самом деле газы – это весьма неоднозначный диагноз. Газы с легкостью могут накапливаться в различных внутренних органах, так что в данном случае очень важно установить истинную причину их образования. Нередко газы возникают только из-за того, что человек заглатывает очень большое количество воздуха. В данном случае специалисты рекомендуют навсегда забыть как о жевательной резинке, так и о газированных напитках. Во время приема пищи от разговоров стоит воздержаться. Все продукты питания следует тщательно пережевывать.Желудок каждого человек должен вмещать в себя примерно пятьдесят миллилитров газа. Урчание в желудке – это признак того, что количество газа превзошло допустимые нормы. Что касается кишечника, то в нем имеется около ста миллилитров газа. Увеличение уровня газа в данном органе является следствием не до конца переваренной пищи. С целью профилактики данного явления очень важно любыми способами улучшить перистальтику данного органа. Вы можете прогуляться на свежем воздухе либо сделать легкий массаж живота. Существуют и другие меры профилактики повышенного образования газов в кишечнике и желудке, о которых мы поговорим с Вами прямо сейчас.
Начнем с того, что при повышенном газообразовании в данных органах очень важно употреблять в пищу больше клетчатки. В ежедневном рационе ее должно быть около тридцати пяти граммов. Это даст возможность сохранять нормальную работоспособность Вашей пищеварительной системы. Большое количество клетчатки содержится как в цельных зернах, так и в овощах, а также фруктах. Употребляйте в пищу цветную капусту, сушеные абрикосы, фасоль, чеснок, сливы, лук, яблоки и изюм. Все эти продукты питания являются очень полезными, однако употреблять их следует в небольших количествах. Переусердствовать не стоит, дабы не получить обратный эффект.
Проследите за тем, как именно Ваш организм реагирует на молоко, а точнее на сахар, который входит в его состав. Все дело в том, что организм достаточно большого количества людей не переносит лактозу. В итоге, именно у них отмечается повышенное газообразование как в желудке, так и в кишечнике. Объясняется данный факт тем, что у таких людей практически не вырабатывается лактаза. Под лактазой скрывается фермент, который помогает переварить те или иные молочные продукты.
Всем таким людям следует более аккуратно вести себя и с жирами. Запомните, организм намного легче усваивает нежирные продукты, нежели жирные. Снизьте до минимума употребление как жирного мяса, так и жареных блюд, а также жирных сортов сыра.
Вполне возможно использование и некоторых фармацевтических средств, которые помогут намного быстрее вывести скопившиеся газы, а также улучшить процесс пищеварения. Вы можете обратиться за помощью как к дротаверину, так и к симетикону либо к экстракту мяты, мелиссы, фенхеля либо зверобоя.
В борьбе с повышенным газообразованием в кишечнике можно использоваться и такое домашнее средство: возьмите одну чайную ложку семян укропа и запарьте сырье в течение пятнадцати минут в половине стакана кипяченой воды. Принимайте данное средство по половине стакана дважды – трижды в день.
Оперативные вмешательства на кишечнике
06 августа, 2011
9
спасибо
Спасибо
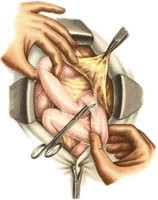 На сегодняшний день существует достаточно большое количество весьма разнообразных типов оперативных вмешательств на кишечнике. Это и энтерография, и энтеротомия, и еюностомия, и колостомия, и резекция кишок, и многие другие. Что касается энтерографии, то во время такой операции специалист зашивает раны кишки. Под резекцией кишок подразумевается удаление поврежденной части кишки с последующим ее восстановлением. Во время еюностомии осуществляют наложение стомы. Под стомой скрывается искусственный наружный свищ кишки. Если в кишечнике имеется инородное тело, тогда производят энтеротомию. В ходе такого оперативного вмешательства кишку поначалу вскрывают, а затем зашивают.
На сегодняшний день существует достаточно большое количество весьма разнообразных типов оперативных вмешательств на кишечнике. Это и энтерография, и энтеротомия, и еюностомия, и колостомия, и резекция кишок, и многие другие. Что касается энтерографии, то во время такой операции специалист зашивает раны кишки. Под резекцией кишок подразумевается удаление поврежденной части кишки с последующим ее восстановлением. Во время еюностомии осуществляют наложение стомы. Под стомой скрывается искусственный наружный свищ кишки. Если в кишечнике имеется инородное тело, тогда производят энтеротомию. В ходе такого оперативного вмешательства кишку поначалу вскрывают, а затем зашивают.Оперативные вмешательства на данном органе во всех случаях сопровождаются загрязнением поля операционной кишечным содержимым. Чтобы защитить тот или иной кишечный участок, который будет подвержен оперативному вмешательству, специалист для начала тщательно опорожняет его, после чего отгораживает от всех остальных зон тампонами и салфетками. Зажимы не используются только в том случае, если зашить необходимо рану кишки небольших размеров.
Как только все необходимые действия на кишках будут закончены, врач снимает зажимы, меняет тампоны и салфетки, а затем берет в руки и другие необходимые ему инструменты, а именно скальпель и прямые ножницы с тупым концом. Данные инструменты используются с целью вскрытия и пересечения кишки. Все остатки, которые вытекают из кишок во время проведения таких манипуляций, удаляют с использованием марлевых шариков и аспиратора. Затем кишки зашивают и сшивают. Если говорить об обходном анастомозе, то его накладывают, соединяя кишки бок о бок.
Если кишка повреждена очень сильно, тогда производят ее резекцию. Сильное повреждение кишки может наблюдаться как при актиномикозе, так и при туберкулезе, злокачественных либо доброкачественных новообразованиях и некоторых других патологических состояниях. Резекция до нескольких метров проводится в большинстве случаев при гангрене кишечника, а также при наличии язвенного колита. Петлю поначалу изолируют, после чего удаляют. Сразу же обратим внимание читателей на тот факт, что резекция маленьких участков данного органа никак не сказывается в дальнейшем на процессе пищеварения. Если же речь идет об обширной резекции, тогда на лицо различные нарушения как переваривания, так и усвоения различных продуктов питания. Если у больного была отрезана достаточно большая часть толстой кишки, тогда его постоянно будут беспокоить поносы. Такие больные в обязательном порядке должны четко следовать рекомендациям своего лечащего врача. В противном случае неприятностей им не избежать.
Говоря о послеоперационном периоде, невозможно не отметить, что чаще всего он длится от восьми до двенадцати дней, конечно же, если о себе не дают знать какие-либо послеоперационные осложнения. Продолжительность данного периода может увеличиться в случае, если больной после такого хирургического вмешательства резко ослабевает либо у него возникают какие-либо далеко не самые приятные осложнения.
Четыре вида спаек кишечника
06 августа, 2011
3
спасибо
Спасибо
 Под спайками подразумевают состояние, характеризующееся сращиванием между собой тех или иных полостей в человеческом теле. Данного рода сращения могут наблюдаться как в женских половых органах, так и в области спинного мозга. Нередко их же удается выявить и в кишечнике. Одной единственной причиной их возникновения принято считать постоянный рост соединительной ткани вследствие ее повреждения либо негативного воздействия на нее каких-либо внешних факторов. К числу таких факторов можно отнести как сгустки крови, так и инородные тела, острые инфекции, химические вещества, механические повреждения и тому подобное. Чаще всего они формируются в результате механических травм, которые пациенты получают при открытых повреждениях данной области либо во время оперативных вмешательств в брюшной полости. Согласно данным, которые предоставляет нам статистика, спайки после различных оперативных вмешательств формируются в девяноста трех – девяноста четырех процентах случаев из ста. Что касается непосредственно спаек кишечника, то их удается обнаружить после хирургических вмешательств в двух – пятнадцати процентах случаев.
Под спайками подразумевают состояние, характеризующееся сращиванием между собой тех или иных полостей в человеческом теле. Данного рода сращения могут наблюдаться как в женских половых органах, так и в области спинного мозга. Нередко их же удается выявить и в кишечнике. Одной единственной причиной их возникновения принято считать постоянный рост соединительной ткани вследствие ее повреждения либо негативного воздействия на нее каких-либо внешних факторов. К числу таких факторов можно отнести как сгустки крови, так и инородные тела, острые инфекции, химические вещества, механические повреждения и тому подобное. Чаще всего они формируются в результате механических травм, которые пациенты получают при открытых повреждениях данной области либо во время оперативных вмешательств в брюшной полости. Согласно данным, которые предоставляет нам статистика, спайки после различных оперативных вмешательств формируются в девяноста трех – девяноста четырех процентах случаев из ста. Что касается непосредственно спаек кишечника, то их удается обнаружить после хирургических вмешательств в двух – пятнадцати процентах случаев.На самом деле соединительная ткань обязана расти. В противном случае, ни одна рана на теле никогда бы не заживала. При всем при этом ее рост должен быть ограниченным. Как только недостающий кусок ткани в месте повреждения будет заполнен, процесс роста ткани должен завершиться. В случае если этого не происходит, тогда формируются спайки. При наличии спаек в области кишечника о себе дают знать весьма разнообразные функциональные проблемы, напрямую связанные с данным органом. В список возможных проблем можно занести как расстройство стула, так и метеоризм, запоры, болевые ощущения. Некоторые пациенты совсем не жалуются на какие-либо признаки. Виды спаек определяются имеющейся симптоматикой. Современные специалисты выделяют всего четыре вида данного патологического состояния, а именно болевой, болевой с симптомами, бессимптомный, а также острую непроходимость.
Прямо сейчас мы поговорим о каждом из этих видов более подробно. Начнем с бессимптомной формы. В данном случае наличие спаек в кишечнике не вызывает никаких явных признаков. Диагностируют такие спайки совершенно случайно во время исследования брюшной полости. Бывают и такие случаи, когда бессимптомную форму спаек удается выявить во время оперативного вмешательства в данной области.
Болевая форма спаек характеризуется достаточно сильными болевыми ощущениями в брюшной области. Боль в данном случае может носить весьма разнообразный характер. Порой она мучает пациентов постоянно, у других же возникает только время от времени.
При болевой форме спаек с симптомами о себе дают знать не только болевые ощущения, но еще и весьма разнообразные признаки нарушения нормальной работоспособности кишечника.
Непроходимость кишечника относят к категории самых опасных видов спаек. Все дело в том, что при этом виде спаек возможно полное перекрытие данного органа. В итоге, на лицо как скопление очень большого количества газов, так и острый запор. Все эти признаки опасны для жизни пациента, особенно если они возникают во время вынашивания плода.
Полезная микрофлора кишечника
06 августа, 2011
3
спасибо
Спасибо
 Как нормальное физическое состояние человека, так и процесс пищеварения напрямую зависят от микрофлоры кишечника, на которую возложены три очень важные функции. Именно микрофлора выполняет как защитную, так и пищеварительную, а также синтетическую функцию. Полезная кишечная микрофлора как синтезирует, так и выделяет различные пищеварительные ферменты, которые значительно улучшают процесс переваривания пищи. Под воздействием данных ферментов происходит и более быстрое всасывание тех или иных продуктов питания.
Как нормальное физическое состояние человека, так и процесс пищеварения напрямую зависят от микрофлоры кишечника, на которую возложены три очень важные функции. Именно микрофлора выполняет как защитную, так и пищеварительную, а также синтетическую функцию. Полезная кишечная микрофлора как синтезирует, так и выделяет различные пищеварительные ферменты, которые значительно улучшают процесс переваривания пищи. Под воздействием данных ферментов происходит и более быстрое всасывание тех или иных продуктов питания.Особенно важную роль играет синтетическая функция кишечной флоры. На сегодняшний день ученым удалось доказать, что именно кишечная микрофлора обеспечивает человеческий организм огромным количеством жизненно важных витаминов. Это и тиамин, и никотиновая кислота, и пиридоксин, и рибофлавин, и некоторые другие витамины. Если говорить о синтетической функции микрофлоры, то в данном случае сразу же стоит отметить, что она является самой уязвимой. Любые неблагоприятные факторы могут за достаточно короткий промежуток времени значительно снизить либо вообще прекратить данную функцию этого органа. Синтетическая функция может пошатнуться даже тогда, когда в ежедневном рационе человека начнут доминировать рафинированные продукты питания в лице манной крупы, сахара и риса. Особенно опасна для данной функции патогенная микрофлора кишечника. Полезная микрофлора перестает вырабатывать необходимое количество биологически активных компонентов и в случае нерегулярного опорожнения кишечника.
Полезная кишечная микрофлора – это еще и защитный барьер, который ограждает организм от негативного воздействия различных инфекционных недугов. Даже если патогенным микроорганизмам и удается проникнуть в пищеварительный тракт, полезная микрофлора тут же их уничтожает, при этом предупреждая их массовое размножение. Получается, что роль кишечной микрофлоры многолика. Именно поэтому очень важно, чтобы в организме доминировала именно полезная, а не патогенная кишечная микрофлора.
В случае же если сохранить полезную микрофлору по тем или иным причинам не удается, тогда различного рода расстройствам подвергаются практически все органы и системы человеческого организма. К причинам, которые могут оказать отрицательное воздействие как на состав, так и на функции кишечной микрофлоры, можно отнести как нерациональный прием антибиотических препаратов, так и малоподвижный образ жизни, некачественное питание и многие другие.
Чтобы восстановить полезную кишечную микрофлору, стоит обратиться за помощью в самую первую очередь к кисломолочным продуктам, которым свойственно оказывать на нее целебное воздействие при любых кишечных недугах. Все дело в том, что именно кисломолочные продукты уничтожают гнилостную микрофлору. Помимо этого они за достаточно короткий промежуток времени восстанавливают нормальный состав полезной микрофлоры. Особенно полезно употреблять в таких случаях кефир и простоквашу. Нормализуют микрофлору и пектиновые вещества. Под пектиновыми веществами скрываются высокомолекулярные полигалактуроновые кислоты, которым присущ достаточно мощный адсорбционный эффект. При доминировании патогенной микрофлоры рекомендуются употреблять в пищу больше свеклы, яблок, картофеля, апельсинов, капусты, а также зерновых продуктов.
Липиды и жирные кислоты
06 августа, 2011
10
спасибо
Спасибо
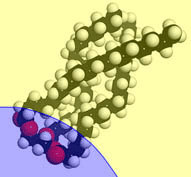 Жирные кислоты относятся к простым липидам. Называются они так потому, что их получают из жиров. В природе существует масса жирных кислот, которые отличаются друг от друга по строению. Поэтому их разделили на следующие виды:
Жирные кислоты относятся к простым липидам. Называются они так потому, что их получают из жиров. В природе существует масса жирных кислот, которые отличаются друг от друга по строению. Поэтому их разделили на следующие виды:1. Подавляющее число жирных кислот – это монокарбоновые кислоты, в которых присутствуют линейные углеводные цепи с четным количеством атомов.
2. Также нередки кислоты, в которых присутствуют этиленовые связи.
3. В ненасыщенных жирных кислотах практически всегда существует цис-конфигурация.
Природных жирных кислот сегодня изучено около восьми сотен, но чтобы иметь грамотное представление о липидах, можно изучить около десяти основных жирных кислот.
Основные жирные кислоты различают по величине насыщенности на три категории:
1. Насыщенные (наиболее распространенные ее представители – стеариновая и пальмитиновая),
2. Моноеновые (например, олеиновая),
3. Полиеновые (арахидоновая, линолевая).
Пальмитиновой кислоты более всего в пальмовом масле. А в жирах животного происхождения и хлопковом масле ее приблизительно 25%. Стеариновой кислоты в различных жирах меньше десяти процентов, кроме бараньего жира, где этой кислоты больше трети. Кроме этих двух насыщенных жирных кислот, достаточно часто в продуктах можно встретить лауриновую (в кокосовом масле больше половины), миристиновую.
Самое высокое содержание олеиновой кислоты в оливковом и подсолнечном маслах (почти восемьдесят процентов). В иных жирах кислоты этой от пяти до сорока процентов. А в семенах рапса и горчицы пятьдесят процентов составляет эруковая кислота, также относящаяся к моноеновым.
Основной кислотой, присутствующей в большинстве растительных жиров, является линолевая. В кукурузном, соевом, подсолнечном и хлопковом маслах ее присутствует от пятидесяти до семидесяти процентов.
В жире рыб и моллюсков много полиеновых кислот: докозагексаеновой и эйкозапентаеновой.
В печени теплокровных животных содержится арахидоновая кислота, которая присутствует в формуле фосфолипидов. В липидах красных водорослей грациллярии присутствует до пятидесяти процентов арахидоновой кислоты.
Холестерин и липиды крови
06 августа, 2011
17
спасибо
Спасибо
 В составе крови есть четыре наиболее значимые группы жиров:
В составе крови есть четыре наиболее значимые группы жиров:1. Холестерин и его эфиры
2. Фосфолипиды
3. Триглицериды
4. Неэтерифицированные жирные кислоты.
Холестерин близок гормонам и желчным кислотам и включен в одну с ними группу стероидов. Связано это со структурной формулой холестерина, обладающей цикличностью.
Эфир холестерина - это холестерин в соединении с жирной кислотой.
Триглицериды – это липиды, которые в непрофессиональной среде именуют жирами. Триглицерид представляет собой молекулу глицерина и три молекулы жирных кислот.
Глицерин присутствует в большинстве моющих и косметических препаратов и является многоатомным спиртом.
А жирные кислоты – это кислоты органического происхождения, которые включены в формулу жира и обычно обладающие углеводным хвостом (пятнадцать или даже семнадцать атомов углерода).
Фосфолипиды – это сложные липиды, в состав которых входят жирные кислоты, глицерин, фосфорная кислота и азотистый компонент. Эти вещества присутствуют в клеточных оболочках всех живых организмов на планете.
Если фосфолипид, триглицерид или холестерин соединяется с протеином, образуется сложное соединение – липопротеид.
Холестерин необходим для работы организма, так как он контролирует проницаемость клеточной оболочки, а также контролирует выработку ферментов оболочки. Кроме этого, холестерин необходим для производства витаминов группы Д, стероидных гормонов, а также желчных кислот.
В организм холестерин попадает с продуктами питания (сливочное масло, яйца и другие продукты животного происхождения), а также вырабатывается в кишечнике и в печени самого организма.
Для устранения из организма излишков холестерина в нем вырабатываются липопротеины высокой плотности. Они эвакуируют холестерин в печень, где тот расщепляется до состояния жирных кислот и выводится в кишечник.
Холестерин не обязательно вызывает появление атеросклероза, так как без этого вещества не может существовать никакая структурная единица человеческого тела. Плохо, если вместе с пищей в организм поступает столько холестерина, что организм самостоятельно с ним справиться не может.
При этом даже достаточно большое количество холестерина в крови не обязательно вызывает атеросклероз. Так как для появления заболевания нужно нарушение целостности внутренней поверхности сосудов. Подобное наблюдается при длительных нервных напряжениях, а также при гипертонии. Чем больше в крови липопротеидов высокой плотности, тем меньше вероятность заболевания.
Здоровью может навредить не только собственно холестерин, как комбинация его высокого уровня и малого количества липопротеидов высокой плотности, а также нарушения целостности сосудистой стенки. В связи с этим предпочтительнее удерживать количество холестерина в пределах нормы.
Нормы холестерина в крови:
| До года | От 1,3 до 2,6 |
| 1 – 2 года | От 1,82 до 4,94 |
| 2 - 14 лет | От 3,74 до 5,2 |
| От 14 и выше | От 3,9 до 5,2 |
Количество холестерина в крови увеличивается при сахарном диабете, атеросклерозе, недугах печени, гиперхолестеринемии генетического характера.
Устанавливается легкая гиперхолистеринемия при уровне холестерина от 5,2 до 6,5 ммоль\л,
Средняя гиперхолестеринемия при содержании от 6,7 до 7,8 ммоль\л,
Высокая гиперхолестеринемия при содержании в крови более 7,8 ммоль\л.
Количество холестерина в крови может и понижаться при: тиреотоксикозе, остром панкреатите, кахексии. В том случае, если тиреотоксикоз появился у человека преклонного возраста, существует вероятность сохранения нормального количества холестерина.
Липопротеиды высокой плотности служат для транспорта фосфолипидов, жирных кислот, холестерина, а также триглицеридов. В этих структурах высок уровень протеина, этим объясняется прочность данных соединений. Попадая в стенку артерии, они не разрушаются, «выпуская» в кровь холестерин, а еще и притягивают дополнительные молекулы, выводя их в печень.
Нормы содержания липопротеидов высокой плотности в крови человека:
| До года | От 0,7 до 1,8 |
| От года до 12 лет | От 0,8 до 2,8 |
| От 12 и старше | От 1,5 до 3,3 |
Увеличивается количество липопротеидов высокой плотности при хроническом алкоголизме.
А уменьшается уровень при лимфогранулематозе, недугах печени, а также при парентеральном получении питательных веществ.
Коэффициент атерогенности указывает на количество липопротеидов высокой плотности. Чем меньше коэффициент, тем выше уровень липопротеидов высокой плотности и тем меньше риск развития атеросклероза.
- Для людей от двадцати до тридцати лет - 2,5
- Для людей от сорока до шестидесяти лет, не имеющих симптомы атеросклероза – 3,0 – 3,5
- Для людей с ишемической болезнью сердца выше 4,0.
Отложение липидов под кожей
06 августа, 2011
8
спасибо
Спасибо
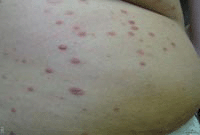 Ксантелазма – это заболевание, которое развивается при увеличенном количестве липидов в крови (встречается и при нормальном количестве жиров в крови). Более подвержены заболеванию женщины зрелого и преклонного возраста с нарушением работы печени.
Ксантелазма – это заболевание, которое развивается при увеличенном количестве липидов в крови (встречается и при нормальном количестве жиров в крови). Более подвержены заболеванию женщины зрелого и преклонного возраста с нарушением работы печени.Проявлением заболевания является образование немного выпуклых округлых бляшек желтого цвета под кожей век.
Ксантоматоз кожи – это заболевание, появляющееся на фоне сбоя липидного метаболизма и проявляющееся в виде отложения жиров в сосочковом слое кожи с формированием пенистых клеток или вне клеток. Существует две формы ксантоматоза: первичный (обусловлен генетическими факторами), вторичный (появляется в качестве признака иного заболевания).
Ксантоматоз первичный в свою очередь различается на пять типов. Согласно проявлению заболевания различаются следующие виды ксантомы: сухожильные, плоские, эруптивные, туберозные, ксантелазма (жир накапливается не в клетках, вероятно появление воспалений в месте скопления жира).
Симптомы заболевания отличаются при разных видах гиперлипопротеидемии. Если в организме генетически обусловленная нехватка липопротеинлипазы с увеличением в крови количества триглицеридов и хиломикронов, ксантоматоз развивается в детском возрасте. На спине, ягодицах и внешних сторонах суставов и слизистых оболочках рта обнаруживаются мелкие узелки. Перед высыпаниями может наблюдаться жжение. Данные ксантомы появляются только, если уровень триглицеридов увеличен.
Также вероятно появление сухожильной ксантомы у людей старше двадцати лет, страдающих явным и стойким повышением холестерина в крови. При этой форме заболевания на теле появляются узлы от двух миллиметров до пяти сантиметров величиной. Ксантомы этого вида не исчезают самостоятельно. Они могут лишь расти в количестве и в диаметре.
Терапия ксантоматоза осуществляется с помощью лечебного меню, полного отказа от липидов животного происхождения. Также назначаются медикаментозные средства: клофибрат и холестирамин, никотиновая кислота и гепарин (показан при плоском виде ксантомы и при ксантелазме).
Существуют и оперативные методы удаления ксантомы: диатермокоагуляция, криодеструкция и классическое хирургическое вмешательство.
Отложение липидов в печени: неалкогольный стеатогепатит
06 августа, 2011
9
спасибо
Спасибо
 Стеатоз печени – это усиленное депонирование липидов в клетках печени. Если количество жиров составляет более пяти процентов массы печени, процесс называется ожирением печени. При этом заболевание может никак не проявлять себя и обнаружение его возможно лишь с использованием специальных диагностических методов. Липиды и триглицериды в превышающих норму объемах отложенные в печени обнаруживаются у людей с печенью, пораженной алкоголем, нарушением обмена веществ, с вирусным гепатитом в хронической форме, а также у тех, кто принимает препараты, отравляюще действующие на печень. Таким образом, ожирение печени можно считать наиболее распространенным признаком заболевания этого органа. Например, если в печени избыточно депонируются эфиры холестерола, это указывает на болезнь Вольмана. А если депонируются сфингомиелины, это может указывать на болезни Тая-Саша, Гоше, Фарбера, передаваемые генетически.
Стеатоз печени – это усиленное депонирование липидов в клетках печени. Если количество жиров составляет более пяти процентов массы печени, процесс называется ожирением печени. При этом заболевание может никак не проявлять себя и обнаружение его возможно лишь с использованием специальных диагностических методов. Липиды и триглицериды в превышающих норму объемах отложенные в печени обнаруживаются у людей с печенью, пораженной алкоголем, нарушением обмена веществ, с вирусным гепатитом в хронической форме, а также у тех, кто принимает препараты, отравляюще действующие на печень. Таким образом, ожирение печени можно считать наиболее распространенным признаком заболевания этого органа. Например, если в печени избыточно депонируются эфиры холестерола, это указывает на болезнь Вольмана. А если депонируются сфингомиелины, это может указывать на болезни Тая-Саша, Гоше, Фарбера, передаваемые генетически.Лечение кортикостероидами, кордароном и некоторыми другими медикаментами также вызывает усиленное депонирование липидов в печени.
Стеатоз печени чаще всего говорит о сбое в выработке и выделении триглицеридов, процесс этот пока еще недостаточно изучен. Также ученые затрудняются назвать явления, которые являются толчками этих изменений.
Разделяются две формы ожирения печени: крупнокапельное и мелкокапельное. При первой форме в гепатоците скапливается большая капля жира, которая сдвигает в сторону ядро. И менее распространенной является мелкокапельная форма, при которой капли жира собираются вокруг ядра гепатоцита. Чаще всего у пациента обнаруживаются обе формы заболевания. При этом крупнокапельная форма наблюдается при большинстве хронических недугов печени и говорит о том, что заболевание протекает в доброкачественной форме с редкими обострениями. Вторая же форма ожирения печени более опасна и говорит о серьезных функциональных изменениях в клетках печени, вероятности комы, энцефалопатии и даже летального исхода.
Стеатоз печени обнаруживается у семидесяти процентов пациентов, страдающих тяжелыми степенями ожирения (вес в два раза и более превышает норму), у пациентов с сахарным диабетом. При сочетании обоих факторов вероятность развития ожирения значительно увеличивается. Также приводят к стеатозу печени хирургические операции по снижению веса (в частности перетяжка желудка).
Сидячий образ жизни, употребление большого количества калорий, а также наследственная предрасположенность – это три фактора, которые приводят к ожирению печени. Представительницы слабого пола страдают ожирением печени в три раза чаще мужчин. Причем более всего подвержены ему женщины после пятидесяти. Хотя, обнаружиться ожирение печени может даже у ребенка.
Выявить заболевание можно лишь, посетив консультацию гепатолога и сдав ряд специальных анализов. Лечение стеатоза осуществляется с помощью медикаментозных средств, которые уменьшают количество жиров в крови, а также компенсируют сахарный диабет. Кроме этого необходимо нормализовать массу тела с помощью диеты с минимальным количеством калорий, а также разрешенных физических упражнений. Очень важно настроить пациента на ведение иного образа жизни, в противном случае результаты лечения могут быть минимальными.
Анализ на липиды
06 августа, 2011
14
спасибо
Спасибо
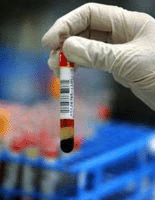 Анализ крови на липиды определяет количество липидов – жиров, а также жироподобных компонентов, используемых организмом в качестве источника энергии. К липидам крови относят холестерин, липопротеиды низкой плотности, липопротеиды высокой плотности, триглицериды.
Анализ крови на липиды определяет количество липидов – жиров, а также жироподобных компонентов, используемых организмом в качестве источника энергии. К липидам крови относят холестерин, липопротеиды низкой плотности, липопротеиды высокой плотности, триглицериды.Данный анализ крови определяет:
- общее количество холестерина
- количество триглицеридов
- количество липопротеидов высокой плотности (полезны для организма)
- количество липопротеидов низкой плотности (опасны для организма)
Кроме этого в ходе анализа крови на жиры можно измерить:
- количество липопротеидов сверхнизкой плотности
- пропорцию общего количества холестерина и липопротеидов высокой плотности
- пропорцию липопротеидов низкой плотности и липопротеидов высокой плотности
- уровень содержания фосфолипидов.
Кровь для определения уровня жиров изымается из вены только на голодный желудок. Последняя трапеза должна быть за двенадцать – четырнадцать часов до забора крови. Иначе жиры, которые содержались в еде, всосутся в кровь и результаты обследования не будут объективными. Чаще всего в таких случаях наблюдается повышенный уровень липидов в крови.
Для диагностирования общего состояния здоровья пациента самым важным показателем в анализе является уровень общего холестерина. Это вещество присутствует практически во всех тканях человеческого тела и вырабатывается самим организмом. Но большая часть его производится в печени, а также попадает в организм с едой. В организме за двадцать четыре часа производится около одного грамма холестерина, который присутствует в клеточных оболочках, а также липопротеина, который необходим для производства стероидных гормонов. У людей, считающихся почти здоровыми, две трети холестерина крови – это липопротеиды низкой плотности, которые провоцируют развитие атеросклероза. И лишь одна треть – это липопротеиды высокой плотности, которые предохраняют организм от атеросклероза.
Физиологические нормы содержания жиров в организме человека:
| Хиломикроны (на голодный желудок) | Почти нет | Почти нет |
| Триглицериды | Меньше 2,3 | Меньше 200 |
| Общий холестерин | Меньше 5,2 | Меньше 200 |
| Липопротеиды низкой плотности | Меньше 3,4 | Меньше 130 |
| Липопротеиды высокой плотности (мужчины) | Больше 0,9 | Больше 35 |
| Липопротеиды высокой плотности (женщины) | Больше 1,0 | Больше 40 |
Нарушение липидного обмена и атеросклероз
06 августа, 2011
10
спасибо
Спасибо
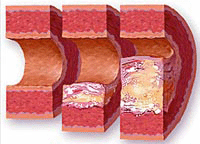 Сбой в метаболизме липидов – это одна из главных причин атеросклероза, а также осложнений, вызываемых этим заболеванием (инсульт мозга, ишемия, облитерация сосудов ног). Увеличение содержания холестерина и триглицеридов в крови – это явление, которое увеличивает вероятность развитие атеросклероза. Далее будут изложены сведения о главных видах липидов, присутствующих в крови, а также о том, каким образом сбои в метаболизме жиров влекут за собой развитие атеросклероза.
Сбой в метаболизме липидов – это одна из главных причин атеросклероза, а также осложнений, вызываемых этим заболеванием (инсульт мозга, ишемия, облитерация сосудов ног). Увеличение содержания холестерина и триглицеридов в крови – это явление, которое увеличивает вероятность развитие атеросклероза. Далее будут изложены сведения о главных видах липидов, присутствующих в крови, а также о том, каким образом сбои в метаболизме жиров влекут за собой развитие атеросклероза.Липиды или жиры – это одна из важнейших составляющих любого живого организма. Жиры в организме нужны для обеспечения целого ряда необходимых физиологических процессов. Так, жиры – это депо энергии, из них выстраиваются клеточные оболочки, они нужны для термоизоляции внутренних органов, а также для выработки ряда важнейших биологически активных веществ.
Строение различных видов липидов отличается разнообразием. Подавляющее число жиров включает в себя одну молекулу многоатомного спирта, а также ряд цепочек жирных кислот (простые жиры). Есть и иной разряд жиров, к которым относится и холестерин, строение молекулы которых более сложно и базируется на углеродном каркасе.
Жиры не взаимодействуют с водой. При этом кровь на девяносто процентов состоит именно из воды. В связи с этим для передвижения с кровотоком жиры покрываются особыми оболочками, и в целом это соединение называется липопротеидами. Для их создания используются особые протеины, которые определенным образом взаимодействуя с жирами, дают возможность последним растворяться в крови.
Существует несколько классов липопротеидов.
Большинство из них представлено хиломикронами – девяносто процентов триглицеридов, применяемых организмом в качестве источника энергии. Те, что не перерабатываются тканями, используются печенью.
Липопротеины сверхнизкой плотности – эти жировые конгломераты включают в себя липиды, вырабатываемые печенью. До двадцати процентов этих веществ состоит из холестерина. Данные вещества используются в качестве источников энергии тогда, когда триглицериды заканчиваются.
Липопротеины низкой плотности – включают до пятидесяти процентов холестерина. Данная разновидность липопротеинов, также как и свободный холестерин, являются фактором риска по возникновению атеросклероза. Именно такие жиры окисляются и после этого приклеиваются к внутренним поверхностям сосудов, то есть создаются условия для образования склеротической бляшки. Итак, увеличение концентрации этого вида липопротеинов в крови – это первое условие для развития атеросклероза.
Липопротеины высокой плотности – включают малую долю холестерина и достаточно много протеинов, которые крепко удерживают холестерин. Главное значение этих веществ в том, что они транспортируют холестерин из клеток в печень, где он перерабатывается в желчь и эвакуируется из тела. Присутствие этого вида липопротеинов необходимо для предотвращения атеросклероза, поэтому при уменьшении его уровня существует высокая вероятность развития атеросклероза. Уменьшение уровня этих липопротеинов в крови чаще всего наблюдается у представителей сильного пола, курящих, с лишним весом и сахарным диабетом.
Итак, изменение липидного обмена нередко является основным фактором, вызывающим развитие атеросклероза. К факторам, провоцирующим заболевание, также относятся:
- Увеличение общего количества холестерина в крови,
- Увеличение уровня липопротеинов низкой плотности,
- Уменьшение количества липопротеинов высокой плотности,
- Вредные привычки, пренебрежение здоровым образом жизни, меню, основанное на углеводах и жирах, диабет.
Чтобы кишечник ребенка работал как часы
05 августа, 2011
3
спасибо
Спасибо
 Нередко родители сталкиваются с такими ситуациями, когда их дети по непонятным для них причинам становятся какими-то вялыми, рассеянными и раздражительными. Они вроде бы и витамины малышу регулярно дают, и гулять с ним каждый день ходят, и не запрещают вдоволь играть, однако это никак не улучшает общее самочувствие их любимого чада. Вне всякого сомнения, причина такого поведения ребенка может быть любой. Довольно часто она кроется в том, что ребенок испытывает некоторые сложности, связанные непосредственно с актом дефекации. Поверьте, далеко не каждый ребенок может обсудить данную проблему со своей мамой. Некоторые дети считают это нормой, поэтому и не говорят родителям о том, что не могут сходить в туалет. И все бы ничего, да вот только запоры – это прямой путь к интоксикации организма. Именно они нередко приводят к тому, что ребенок начинает чахнуть на глазах.
Нередко родители сталкиваются с такими ситуациями, когда их дети по непонятным для них причинам становятся какими-то вялыми, рассеянными и раздражительными. Они вроде бы и витамины малышу регулярно дают, и гулять с ним каждый день ходят, и не запрещают вдоволь играть, однако это никак не улучшает общее самочувствие их любимого чада. Вне всякого сомнения, причина такого поведения ребенка может быть любой. Довольно часто она кроется в том, что ребенок испытывает некоторые сложности, связанные непосредственно с актом дефекации. Поверьте, далеко не каждый ребенок может обсудить данную проблему со своей мамой. Некоторые дети считают это нормой, поэтому и не говорят родителям о том, что не могут сходить в туалет. И все бы ничего, да вот только запоры – это прямой путь к интоксикации организма. Именно они нередко приводят к тому, что ребенок начинает чахнуть на глазах.Если Вы заметили, что Ваш ребенок проводит в туалете очень много времени, обязательно выяснить причину происходящего. Запомните, ребенок с нормальной работой кишечника опорожняется ежедневно. Если же стул ребенка, возраст которого варьирует в пределах от одного года до трех лет, происходит менее чем шесть раз в неделю, тогда на лицо хронический запор, которой ни в коем случае нельзя оставлять без внимания. Если ребенок старше трех лет, тогда на факт наличия у него хронического запора указывает стул, который имеется менее трех раз в неделю. Сразу же обратим внимание читателей на тот факт, что других признаков запора в детском возрасте может и не наблюдаться. Не стоит ждать, когда Ваш ребенок начнет жаловаться на боли в животе либо изменения характера кала. Таких жалоб на самом деле может и не быть. Нередко запоры, обусловленные нарушением работы кишечника, отмечаются у ребенка наряду с другими патологическими состояниями типа миастении, сахарного диабета, неврологических недугов, гипотиреоза и некоторых других.
Чтобы избавить ребенка от запора, а также нормализовать работу его кишечника, Вам нужно в самую первую очередь сделать его питание здоровым. Снизьте до минимума употребление всех тех продуктов питания, которые обладают вяжущим эффектом, а также наделены большим количеством калорий. Покупайте ребенку больше свежих фруктов и овощей. Свой выбор стоит остановить на сливах, капусте, абрикосах, свекле, бананах. Помимо этого готовьте ребенку рассыпчатые каши. Что касается хлеба, то он должен быть грубого помола.
Прекрасным средством борьбы с запорами принято считать и воду. Если ребенок не пьет достаточное количество воды, тогда не удивительно, что его мучают запоры. Не стоит думать, что чистая вода оказывает такой же эффект что и газированная. На самом деле это не так. Замените газировку чистой водой и тогда дела сразу же подойдут на поправку.
Чтобы улучшить работу кишечника можно обратиться за помощью и к методу контрастных температур. Так, к примеру, дайте ребенку съесть чего-нибудь горячего, после чего пускай он выпьет стакан прохладной воды. Если и это не поможет, тогда в качестве скорой помощи можете воспользоваться услугами клизмы. Клизмы следует проводить только в исключительных случаях. Для проведения клизмы возьмите кипяченую воду комнатной температуры. Сколько именно воды должна вмещать в себя такая клизма, расскажет Вам специалист данной области.
Кишечник во время беременности
05 августа, 2011
2
спасибо
Спасибо
 Практически у всех будущих мамочек наблюдаются некоторые сбои в работе кишечника. Это и не удивительно, так как во время беременности тем или иным изменениям подвергается весь организм. Какие же именно функции данного органа изменяются в период вынашивания плода, Вы сможете узнать, прочитав данную статью.
Практически у всех будущих мамочек наблюдаются некоторые сбои в работе кишечника. Это и не удивительно, так как во время беременности тем или иным изменениям подвергается весь организм. Какие же именно функции данного органа изменяются в период вынашивания плода, Вы сможете узнать, прочитав данную статью.Для начала разберемся в функциях, которые на него возложены. Прежде всего, данный орган несет ответственность за нормальную работоспособность желудочно-кишечного тракта. Помимо этого на него возложена всасывательная функция. Всасывает он преимущественно аминокислоты и витамины, которые синтезируются кишечными микроорганизмами. Выполняет он и выделительную, а также эвакуаторную функции. Что касается выделительной функции, то в данном случае стенки кишечника синтезируют соки, а также некоторые ферменты. А вот эвакуаторная функция предусматривает выведение из данного органа тех или иных продуктов распада, которые проникают в него вследствие процесса пищеварения.
Основную часть микрофлоры данного органа составляют лактобактерии и бифидобактерии. Данные полезные микробы формируют специальную защитную пленку. Микрофлора данного органа отвечает как за моторику пищеварительного тракта, так и за регулировку всасывания питательных компонентов и воды, а также за распад углеводов, белков и жиров. Она оказывает прямое воздействие и на функционирование вегетативной нервной системы.
Каковы особенности работы кишечника во время беременности?
Так как матка беременной женщины постоянно растет, со временем она начинает сдавливать данный орган, при этом провоцируя нарушение процесса кровообращения в сосудах, расположенных в малом тазу. В итоге, на лицо достаточно вялая перистальтика. Помимо этого матке свойственно давить и на прямую кишку. Организм будущей мамочки начинает синтезировать специальные компоненты, которые помогают усилить работу данного органа, однако организм во время беременности далеко не всегда реагирует на предложенную ему помощь. Перистальтика данного органа снижается и под воздействием такого гормона как прогестерон, то есть гормона беременности. Нередко при беременности женщинам приходится принимать и некоторые спазмолитические, а также седативные средства либо медикаменты железа. Запомните, все эти препараты опять таки снижают моторику данного органа. Нередко кишечник не может вернуться к нормальной работе и из-за регулярной плаксивости, а также тревожности будущих мамочек.
Понятно, что все эти нарушения рано или поздно становятся причиной развития некоторых проблем. К числу возможных проблем со стороны кишечника, которые могут возникнуть во время беременности, можно причислить как дисбактериоз, так и запоры, а также геморрой. Все эти явления следует лечить своевременно. В противном случае все закончится развитием далеко не самых приятных осложнений. Так, к примеру, длительное отсутствие терапии запоров может спровоцировать развитие кишечной непроходимости. Если не лечить дисбактериоз, тогда уже очень скоро Вас начнут беспокоить многочисленные неприятные симптомы данного состояния типа изжоги, болевых ощущений в области живота, отрыжки, метеоризма и тому подобное. Не забывайте, что в данный период Вы несете ответственность не только за Ваше здоровье, но и за здоровье Вашего малыша, так что будьте благоразумны.
Рак кишечника – причины, симптомы, диагностика и лечение
05 августа, 2011
10
спасибо
Спасибо
 Рак кишечника особенно часто удается выявить у людей, возраст которых перешагнул через сорокалетний барьер. У людей младше сорока лет данное патологическое состояние удается диагностировать только в крайне редких случаях. Под данным недугом скрывается злокачественная опухоль кишечника, которой свойственно очень быстро расти и поражать близлежащие ткани. Помимо этого она нередко пускает метастазы в отдаленные органы, что еще больше усугубляет общее положение дел. Несмотря на то, что методов терапии злокачественных новообразований различных органов с каждым годом становится все больше, общий прогноз при таком диагнозе, увы, не самый благоприятный. Все дело в том, что такие больные чаще всего очень поздно приходят на консультацию онколога. В итоге, на лицо многочисленные метастазы, при которых полное выздоровление просто-напросто невозможно.
Рак кишечника особенно часто удается выявить у людей, возраст которых перешагнул через сорокалетний барьер. У людей младше сорока лет данное патологическое состояние удается диагностировать только в крайне редких случаях. Под данным недугом скрывается злокачественная опухоль кишечника, которой свойственно очень быстро расти и поражать близлежащие ткани. Помимо этого она нередко пускает метастазы в отдаленные органы, что еще больше усугубляет общее положение дел. Несмотря на то, что методов терапии злокачественных новообразований различных органов с каждым годом становится все больше, общий прогноз при таком диагнозе, увы, не самый благоприятный. Все дело в том, что такие больные чаще всего очень поздно приходят на консультацию онколога. В итоге, на лицо многочисленные метастазы, при которых полное выздоровление просто-напросто невозможно.Каковы же причины развития данного рода злокачественных новообразований?
Ни один специалист до сих пор не может назвать истинной причины развития данной формы рака. Бытует мнение, что такие злокачественные новообразования являются результатом полипов, которые длительный промежуток времени не подвергались необходимому курсу терапии. Нередко от специалистов можно услышать и слова о том, что такая форма рака может передаваться по наследству, а также возникать на фоне продолжительного неспецифического язвенного колита либо болезни Крона.
Каковы признаки данного злокачественного новообразования?
К числу симптомов, которые могут возникнуть на самых ранних стадиях развития данной формы рака, можно отнести как чередование запоров и поносов, так и ощущение тяжести в животе, снижение аппетита, болевые ощущения в области живота, общую слабость, выделение крови из прямой кишки. У таких больных нередко наблюдается и головокружение. Помимо этого они могут испытывать отвращение к мясной пище. На более поздних стадиях может быть отмечено длительное повышение температуры, а также анемия. Вне всякого сомнения, все эти признаки могут сигнализировать о развитии и совершенно другого недуга пищеварительного тракта. Именно поэтому без помощи врача в данном случае никак не обойтись.
Диагностика данной формы рака предусматривает в самую первую очередь обследование прямой кишки. Если в ходе такого обследования врачу удается прощупать опухоль, тогда он направляет пациента на сдачу анализа крови на скрытую кровь. В последующем не обходится и без таких методов исследования как ирригоскопия, колоноскопия, а также ректороманоскопия. В случае если опухоль все же удастся обнаружить, тогда больного направляют еще и на ультразвуковое исследование грудной клетки. Данное обследование необходимо для того, чтобы врач имел все сведения о том, насколько сильно распространилось злокачественное новообразование.
В большинстве случаев при раке кишечника не обходится без помощи хирургического вмешательства. В ходе такой операции хирург удаляет не только опухоль, но еще и все лимфатические узлы, которые к ней прилегают. Это необходимо для того, чтобы снизить до минимума риск дальнейшего распространения рака.
Лечение дисбактериоза кишечника
05 августа, 2011
14
спасибо
Спасибо
 Дисбактериоз кишечника принято считать достаточно распространенным патологическим состоянием, которое встречается в девяноста процентах случаев среди взрослых и в девяноста пяти процентах случаев среди детей.
Дисбактериоз кишечника принято считать достаточно распространенным патологическим состоянием, которое встречается в девяноста процентах случаев среди взрослых и в девяноста пяти процентах случаев среди детей.Что же представляет собой данное явление?
Под данным явлением срывается состояние, характеризующееся чрезмерным микробным обсеменением тонкой кишки, а также изменениями микробного состава толстой кишки. Данное явление практически всегда отмечается у всех тех пациентов, которые имеют в наличии какое-либо заболевание кишечника или любого другого органа пищеварительного тракта. Сразу же отметим, что данный недуг поддается коррекции, причем достаточно легко. Самое главное подобрать для больного поистине эффективный курс терапии.
Каким же образом следует лечить данное состояние?
Сразу же отметим, что курс терапии данного явления во всех случаях должен быть комплексным. В данном случае никак не обойтись как без антибактериальных, так и без бактериальных средств. Помимо этого в борьбе с дисбактериозом используются и регуляторы процесса пищеварения, а также моторики кишечника.
Для начала поговорим об антибактериальных препаратах, которые помогают подавить чрезмерный рост патогенной микрофлоры в области тонкой кишки. С этой целью чаще всего используются антибиотические средства из группы пенициллинов, цефалоспоринов либо тетрациклинов. Применение антибиотических препаратов уместно только в том случае, если на лицо патология, характеризующаяся явными нарушениями как всасывания, так и моторики данного органа. Антибиотики при дисбактериозе прописываются в обычной дозировке. Принимать их следует перорально в течение семи – десяти дней.
Если на лицо патология, при которой дисбактериоз затронул толстую кишку, тогда на помощь приходят такие антисептические средства как фуразолидон, интетрикс, нитроксолин и некоторые другие. Именно этим медикаментам свойственно вести усиленную борьбу как с дрожжевыми грибами, так и со стафилококком, а также многими другими патогенными микроорганизмами.
Бактериальные препараты при дисбактериозе необходимы для того, чтобы взять на себя функцию нормальной микробной флоры. В список таких медикаментов можно занести как линекс, так и лактобактерин, бифидумбактерин, энтерол, бификол, бактисубтил и другие. Курс терапии данными лекарственными средствами составляет от одного до двух месяцев.
Чтобы усилить функцию всасывания, больным прописывают такие регуляторы как легалон, карсил либо эссенциале. Все дело в том, что данным медикаментам свойственно стабилизировать мембраны эпителия кишечника. А вот такие лекарственные средства как тримебутин и имодиум помогают значительно улучшить пропульсивную работоспособность данного органа. Немаловажно в данном случае укрепить и защитные силы всего организма.
Достичь укрепления иммунитета помогут такие препараты как иммунал, тактивин, иммунофан, тимоген и некоторые другие. Курс терапии данными лекарственными средствами составляет около четырех недель. Наряду с ними больному рекомендуется принимать и витамины.
Питание при заболеваниях кишечника
05 августа, 2011
12
спасибо
Спасибо
 Как острые, так и хронические патологии кишечника характеризуются ухудшением усвоения пищевых веществ, а также нарушением двигательной, секреторной, а также всасывательной функции кишок. Длительное отсутствие терапии данных недугов приводит к минеральной, белковой, а также витаминной недостаточности организма. Помимо этого у таких пациентов наблюдается нарушение углеводного и жирового обмена. Нередко организм и истощается. При энтероколитах наблюдаются усиленные процессы гниения и брожения в кишечнике, которые особенно часто провоцируют развитие кашицеобразного либо жидкого стула, который периодически сменяется запорами или поносами.
Как острые, так и хронические патологии кишечника характеризуются ухудшением усвоения пищевых веществ, а также нарушением двигательной, секреторной, а также всасывательной функции кишок. Длительное отсутствие терапии данных недугов приводит к минеральной, белковой, а также витаминной недостаточности организма. Помимо этого у таких пациентов наблюдается нарушение углеводного и жирового обмена. Нередко организм и истощается. При энтероколитах наблюдаются усиленные процессы гниения и брожения в кишечнике, которые особенно часто провоцируют развитие кашицеобразного либо жидкого стула, который периодически сменяется запорами или поносами.Диета при разнообразных заболеваниях кишечника должна в самую первую очередь снабжать организм всеми необходимыми питательными компонентами. Помимо этого она должна способствовать восстановлению нормального функционирования кишечника. Выбирая из всего разнообразия пищевых продуктов, стоит с особым вниманием отнестись к тому, каким именно образом они воздействуют на всю пищеварительную систему.
Для начала предоставим Вам список продуктов, которым свойственно усиливать перистальтику кишок:
1. Продукты, обогащенные поваренной солью – соленые овощи, закусочные консервы, соленая рыба, копчености и так далее;
2. Продукты, обогащенные сахарами – варенье, мёд, сахар и сиропы;
3. Продукты, обогащенные соединительной тканью – мясо;
4. Продукты, обогащенные органическими кислотами – квашеные и маринованные овощи, морс, кислые плоды и их соки, квас, кисломолочные напитки с повышенной кислотностью;
5. Продукты, обогащенные пищевыми волокнами, преимущественно клетчаткой – орехи, сухофрукты, крупы, сырые овощи и фрукты, отруби, хлеб грубого помола, бобовые, пшено;
6. Все холодные блюда – окрошка, мороженое, свекольник, холодные заливные блюда, напитки;
7. Все напитки, имеющие в своем составе углекислый газ;
8. Жиры, которые применяются в свободном виде – растительные масла, сливки, желтки яиц, сметана.
А теперь, что касается продуктов и блюд, которым свойственно замедлять двигательную активность кишок. В их список можно занести:
1. блюда и напитки в теплом виде;
2. продукты, в состав которых входят вяжущие дубильные компоненты – какао на воде, кисели и отвары из кизила, черники, айвы, груш или черемухи, крепкий чай;
3. все блюда, которым не свойственно вызывать механического и химического раздражения желудка – протертые каши, слизистые супы, кисели.
Диетотерапия при наличии какого-либо заболевания кишечника преследует сразу же несколько задач. Прежде всего, она помогает исключить из ежедневного рациона все те пищевые компоненты, которые не переносятся организмом больного. Помимо этого с ее помощью удается восстановить нормальный обмен веществ. И, наконец, правильно подобранное питание восстанавливает нарушенные функции кишок, а также снижает до минимума силу проявления всех неприятных симптомов, которые сопровождают то или иное патологическое состояние кишечника. Диеты могут быть весьма разнообразными. Состав рациона определяется как общим состоянием здоровья, так и имеющейся патологией, а также степенью ее выраженности.
Основные симптомы заболеваний кишечника
05 августа, 2011
11
спасибо
Спасибо
 Явным признаком патологий кишечника принято считать болевые ощущения, которые в большинстве случаев носят схваткообразный характер. В медицине данное явление именуют кишечной коликой. Помимо боли у таких пациентов могут наблюдаться и такие признаки как понос либо запор, метеоризм, а также урчание в животе, которое чаще всего сопровождается еще и ощущением распирания. Порой больные жалуются и на отрыжку, тошноту, а также некоторые другие диспептические явления.
Явным признаком патологий кишечника принято считать болевые ощущения, которые в большинстве случаев носят схваткообразный характер. В медицине данное явление именуют кишечной коликой. Помимо боли у таких пациентов могут наблюдаться и такие признаки как понос либо запор, метеоризм, а также урчание в животе, которое чаще всего сопровождается еще и ощущением распирания. Порой больные жалуются и на отрыжку, тошноту, а также некоторые другие диспептические явления.Что касается диареи, то она дает о себе знать в виде частого жидкого стула, характеризующегося не до конца оформленными каловыми массами. Механизм развития диареи может быть весьма разнообразным. Усиленная перистальтика может наблюдаться как при наличии воспаления, так и на фоне чрезмерной возбудимости кишечника вследствие употребления не до конца созревших фруктов либо жирных блюд. Нередко диарея возникает и из-за сбоя нормального функционирования центральной нервной системы. Довольно часто можно услышать слова о том, что у человека возник понос сразу же после испуга либо на фоне переживаний.
Если говорить о запорах, то под ними скрывается задержка кала в кишечнике более двух – трех дней. Причин развития запоров намного больше. Это могут быть как воспалительные патологии, так и конституционные изменения, наличие опухолей либо язв, различные расстройства двигательной функции толстой кишки, употребление некачественных продуктов питания, несоблюдение правильного режима питания и многие другие. Дискинетические запоры чаще всего являются результатом нарушения координации различных видов моторики. В данном случае речь идет об одновременных спазмах в одних участках кишки и атонии, которая в это же время отмечается в других ее участках.
Запоры эндокринного происхождения в большинстве случаев являются следствием нарушения нормального функционирования щитовидной железы либо гипофиза. Они дают о себе знать преимущественно в климактерическом периоде. Токсические запоры практически всегда возникают на фоне приема чрезмерного количества фармацевтических средств либо при никотиновой интоксикации. Нередко запоры обусловлены и профессиональной деятельностью человека.
Во время осмотра больных с теми или иными патологиями кишечника очень важно с особым вниманием отнестись к общему состоянию их кожного покрова. Все дело в том, что у таких больных практически всегда кожа является как сухой, так и бледной. Помимо этого врач внимательно должен осмотреть и живот. Чаще всего он вздут. Особо пристальное внимание уделяется и питанию. Очень важно понять, что именно больной регулярно употребляет в пищу, и в каких именно количествах.
Диагностировать ту или иную патологию кишечника при помощи пальпации удается довольно часто и все потому, что именно при помощи пальпации врач устанавливает как месторасположение болевых ощущений, так и положение различных отделов толстой кишки, а также некоторые симптомы мышечной защиты. Если обычной пальпации оказывается недостаточно, тогда больного направляют еще на ректороманоскопию и копрологическое исследование.
Общие сведения о непроходимости кишечника
05 августа, 2011
3
спасибо
Спасибо
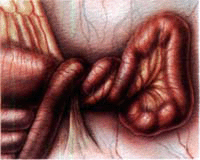 Под непроходимостью кишечника скрывается синдром, сопровождающийся явным нарушением пассажа содержимого кишечника в результате функционального нарушения моторики данного органа либо механического препятствия. Современные специалисты выделяют две формы данного патологического состояния, а именно острую и хроническую. Помимо этого нарушение пассажа может быть механическим либо динамическим. Что касается хронической формы данного недуга, то она чаще всего обусловлена наличием спаек в брюшной полости. К числу предрасполагающих факторов, которые могут привести к развитию непроходимости кишечника, можно отнести как приобретенные, так и врожденные анатомические, а также морфологические изменения желудочно-кишечного тракта.
Под непроходимостью кишечника скрывается синдром, сопровождающийся явным нарушением пассажа содержимого кишечника в результате функционального нарушения моторики данного органа либо механического препятствия. Современные специалисты выделяют две формы данного патологического состояния, а именно острую и хроническую. Помимо этого нарушение пассажа может быть механическим либо динамическим. Что касается хронической формы данного недуга, то она чаще всего обусловлена наличием спаек в брюшной полости. К числу предрасполагающих факторов, которые могут привести к развитию непроходимости кишечника, можно отнести как приобретенные, так и врожденные анатомические, а также морфологические изменения желудочно-кишечного тракта.Какова клиническая картина данного синдрома?
Признаки данного патологического состояния во всех случаях определяются его формой, а также уровнем непроходимости. Самыми частыми симптомами данного недуга принято считать задержку газов, болевые ощущения в животе, нарушения стула, а также рвоту. Боль в данном случае является достаточно интенсивной. Она может возникнуть в любое время суток, причем ее возникновение не зависит от приема пищи. Если говорить о рвоте, то она чаще всего носит рефлекторный характер и дает о себе знать наряду с болевыми ощущениями. Выраженность рвоты зависит от того, насколько велик уровень непроходимости. В моменты между рвотой пациенты чаще всего отмечают отрыжку, тошноту и икоту. Немаловажно отметить и тот факт, что даже после рвоты общее самочувствие таких больных не улучшается.
При хронической непроходимости кишечника у пациентов наблюдается чрезмерное вздутие живота, болевые ощущения, носящие схваткообразный характер, а также периодические запоры. В данном случае периоды ремиссии сменяются обострениями, однако после консервативного курса терапии общее самочувствие таких пациентов сразу же улучшается. Нередко запоры сменяются и поносами, от которых исходит зловонный запах. Температура тела при данном синдроме поначалу является невысокой, однако в случае возникновения перитонита она может превысить отметку тридцати девяти градусов.
Диагноз в данном случае основывается на имеющихся симптомах. Помимо этого проводят также рентгеноконтрастное обследование, полипозиционное исследование и некоторые другие методы диагностики.
Лечение такие больные проходят в хирургических отделениях. Поначалу специалисты обращаются за помощью к очистительным и сифонным клизмам. Затем проводят дренирование желудка тонким зондом. В случае если консервативный курс терапии необходимых результатов не дает, тогда проводят хирургическое вмешательство, в ходе которого устраняется причина, приведшая к развитию непроходимости кишечника. Если всему виной спайки, тогда осуществляют пересечение тяжа. При инвагинации кишечника производят дезинвагинацию и тому подобное.
В заключение отметим, что прогноз при данном синдроме напрямую зависит от того, насколько быстро пациент среагировал на имеющуюся проблему, так что Ваше здоровье в этом случае зависит от Вас самих, а точнее от того, насколько быстро Вы окажетесь в кабинете врача.
Синдром раздраженного кишечника – что это такое?
05 августа, 2011
2
спасибо
Спасибо
 Синдром раздраженного кишечника представляет собой хроническую функциональную патологию пищеварительной системы, при которой специалисты не могут обнаружить то или иное анатомическое либо биохимическое нарушение со стороны органов пищеварения. Если верить данным статистики, то данный синдром встречается в медицинской практике в двадцати процентах случаев из ста. Чаще всего им страдают люди, чей возраст варьирует в пределах от шестнадцати до тридцати лет.
Синдром раздраженного кишечника представляет собой хроническую функциональную патологию пищеварительной системы, при которой специалисты не могут обнаружить то или иное анатомическое либо биохимическое нарушение со стороны органов пищеварения. Если верить данным статистики, то данный синдром встречается в медицинской практике в двадцати процентах случаев из ста. Чаще всего им страдают люди, чей возраст варьирует в пределах от шестнадцати до тридцати лет.К числу причин, которые могут спровоцировать развитие данного недуга, можно отнести как неправильное питание, так и несоблюдение всех правил здорового образа жизни, психологические нарушения, регулярные стрессовые перегрузки, неблагоприятные условия окружающей среды и многие другие. Под воздействием всех этих факторов происходит явное нарушение нормального функционирования центров головного мозга, которые несут ответственность за работу тех или иных внутренних органов. При данном синдроме нарушениям подвергаются те центры, которые отвечают за работу непосредственно пищеварительной системы.
Что касается признаков синдрома раздраженного кишечника, то в данном случае сразу же стоит отметить, что они могут быть весьма разнообразными. В список самых распространенных симптомов можно занести переходящие нарушения стула, повышение температуры тела, болевые ощущения в области живота, которые ослабевают после акта дефекации, присутствие примеси крови в кале, учащенные позывы к дефекации.
Чтобы выявить данную патологию, нужно в самую первую очередь обратиться за помощью к гастроэнтерологу. Данный специалист осмотрит Вас, после чего в случае необходимости направит на некоторые обследования. К числу методов диагностики синдрома раздраженного кишечника можно отнести колоноскопию, а также фиброгастродуоденоскопию. Помимо этого у таких больных берут анализ мочи, развернутый анализ крови, а также паразитологический анализ кала. Тест на содержание в кале крови также проводят с целью постановки поистине точного диагноза. Немаловажное значение в данном случае имеет и дифференциальная диагностика, которая помогает отличить данный недуг от других заболеваний пищеварительного тракта. Это очень важно, так как в противном случае терапевтического эффекта придется ждать очень долго.
Курс терапии синдрома раздраженного кишечника предусматривает в самую первую очередь соблюдение специальной диеты. Таким пациентам категорически запрещено употреблять в пищу как сухофрукты, так и молочные продукты, фасоль, шоколад, капусту, а также кофе. Упорная борьба ведется и с поносом либо запором. Если больного беспокоят запоры, тогда ему назначают специальные слабительные средства, а также обогащают его ежедневный рацион продуктами питания растительного происхождения. Если же пациента беспокоит понос, тогда специалисты чаще всего прописывают такое антидиарейное лекарственное средство как лоперамид. Нередко проводят и психотропное лечение, так как большое количество больных с синдромом раздраженного кишечника отлично реагирует на успокоительные препараты, а также антидепрессанты.