- Что такое дисбактериоз?
- Причины дисбактериоза кишечника
- Классификация дисбактериоза
- Симптомы и признаки дисбактериоза
- Диагностика дисбактериоза
- Лечение дисбактериоза
- Профилактика дисбактериоза
- Дисбактериоз влагалища
- Дисбактериоз ротовой полости
- Дисбактериоз кожи
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Что такое дисбактериоз?
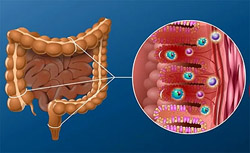 Сам термин «дисбактериоз» предполагает нарушение нормального баланса среди различных видов бактерий в организме. Некоторые авторы называют это состояние также дисбиозом. В принципе данные термины являются синонимами. Дисбактериоз в целом является, скорее, не самостоятельным заболеванием, а синдромом, который характерен для тех или иных патологий и нарушений в организме. Он может стать причиной каких-либо симптомов и проявлений, а иногда и серьезно ухудшить общее состояние пациента. Но выделение дисбактериоза как самостоятельного заболевания затруднительно из-за очень расплывчатых и условных диагностических критериев.
Сам термин «дисбактериоз» предполагает нарушение нормального баланса среди различных видов бактерий в организме. Некоторые авторы называют это состояние также дисбиозом. В принципе данные термины являются синонимами. Дисбактериоз в целом является, скорее, не самостоятельным заболеванием, а синдромом, который характерен для тех или иных патологий и нарушений в организме. Он может стать причиной каких-либо симптомов и проявлений, а иногда и серьезно ухудшить общее состояние пациента. Но выделение дисбактериоза как самостоятельного заболевания затруднительно из-за очень расплывчатых и условных диагностических критериев.В подавляющем большинстве случаев под дисбактериозом понимают дисбактериоз кишечника. Именно в просвете кишечника обитает наибольшее количество различных микроорганизмов, которые вместе представляют собой сложную биосистему. Кишечная микрофлора в норме выполняет множество полезных для организма функций. При дисбактериозе же этот процесс нарушается.
Таким образом, в медицинской практике наибольшее значение имеет именно дисбактериоз кишечника. Другие виды данного синдрома встречаются реже, хуже изучены и не имеют такого клинического значения. Другими словами, дисбактериоз других органов и отделов организма не представляет обычно серьезной угрозы для здоровья.
Наряду с дисбактериозом кишечника выделяют следующие виды данного синдрома:
- дисбактериоз влагалища;
- дисбактериоз ротовой полости;
- дисбактериоз кожи.
Дисбактериоз кишечника
Дисбактериоз кишечника является весьма распространенной в мире проблемой. Данный синдром встречается более чем у 75% пациентов с различными заболеваниями желудочно-кишечного тракта (ЖКТ). Практически с одинаковой частотой он встречается у мужчин и женщин. Также дисбактериоз кишечника может возникать в любом возрасте (в том числе у грудных малышей). Чтобы лучше понять, что именно представляет собой данная проблема, нужно сначала понять нормальный состав и функции кишечной микрофлоры.Кишечная микрофлора – это совокупность различных микроорганизмов, которые населяют просвет тонкого и толстого кишечника. Их количество у взрослого человека очень велико. По некоторым данным суммарный вес микроорганизмов в кишечнике человека превышает 2 кг. Разумеется, такое большое количество микробов не может не влиять на организм хозяина (макроорганизм).
Все микроорганизмы, составляющие нормальную микрофлору кишечника, можно разделить на две большие группы:
- Облигатная микрофлора. Облигатными (обязательными) называются микроорганизмы, которые всегда присутствуют в кишечнике. Они составляют приблизительно 95 – 98% из всех микроорганизмов. Благодаря особенностям жизнедеятельности эти микробы принимают участие в переваривании пищи, отчасти стимулируют работу кишечника и выполняют другие полезные функции. Облигатная микрофлора не вызывает каких-либо патологических процессов. Наоборот, она препятствует размножению болезнетворных бактерий по принципу конкуренции. Видовой и количественный состав облигатной микрофлоры относительно постоянный. Часть ее выделятся естественным путем при дефекации (опорожнении кишечника), но компенсируется делением оставшихся микроорганизмов.
- Факультативная микрофлора. К данной группе относится также довольно большое количество микроорганизмов, которые обитают в кишечнике здоровых людей. Однако видовой и количественный состав факультативной микрофлоры непостоянны. Это может зависеть от образа жизни и питания, региона проживания человека и др. К факультативной микрофлоре относятся также некоторые условно-патогенные микроорганизмы. Они могут привести к развитию различных заболеваний и нарушений в случае, если их накопится слишком много. Это отчасти объясняет ряд симптомов, которые появляются у человека при дисбактериозе. Факультативная микрофлора составляет всего несколько процентов от суммарного количество микроорганизмов кишечника и не выполняет тех полезных функций, которые выполняет облигатная микрофлора.
Нормальная микрофлора в кишечнике здорового человека выполняет следующие полезные функции:
- Создание специфической среды в кишечнике. В желудке кислую среду создают особые железы, вырабатывающие соляную кислоту. В тонком кишечнике щелочную реакцию среды (рН) создают отчасти микроорганизмы. В толстом кишечнике рН равен в норме 5,3 – 5,8. Это препятствует размножению многих опасных микробов. Попадая сюда, они не выживают и не приводят к развитию болезней. Кроме того, оптимальная среда нужна для биохимических процессов (переваривание и всасывание пищи, формирование каловых масс).
- Переваривание пищи. Многие представители облигатной микрофлоры кишечника (лактобактерии, бифидобактерии и др.) обладают ферментами, способными помочь в усвоении пищи. В частности, они омыляют жиры, способствуют брожению углеводов, помогают расщепить клетчатку.
- Усвоение витаминов. Некоторые представители микрофлоры кишечника не только улучшают усвоение витаминов, но и сами вырабатывают их. В первую очередь, это касается витаминов К и некоторых витаминов группы В. Также без кишечной микрофлоры организм хуже усваивает никотиновую кислоту и фолиевую кислоту. В меньших количествах может образовываться также аскорбиновая кислота и другие важные для организма вещества.
- Сокращения кишечника. Жизнедеятельность кишечной микрофлоры отчасти стимулирует сокращения гладкомышечных волокон в стенке кишечника. В результате кишечник лучше сокращается (улучшается перистальтика), пища хорошо переваривается, а непереваренные остатки вовремя удаляются.
- Детоксикация. Доказано, что вещества, которые выделяются (секретируются) бифидобактериями и лактобактериями блокируют и расщепляют некоторые токсины, которые могут попасть в организм с пищей. Также нейтрализуются токсичные вещества, которые производят болезнетворные микробы. Все эти токсины не всасываются и не попадают в кровь.
- Метаболизм холестерина. С желчью в кишечник попадает значительное количество желчных кислот и холестерина. Они необходимы для переваривания жиров, но в случае повторного всасывания могут нанести вред организму. Некоторые бактерии в процессе жизнедеятельности превращают холестерин в другие соединения (стерин - копростанол и др.), которые не всасываются повторно клетками слизистой оболочки.
- Синтез биологически активных веществ. Кишечная микрофлора также способна производить ряд веществ, играющих вспомогательную роль в работе многих систем организма. Они влияют на работу кроветворной, сердечно-сосудистой и пищеварительной системы.
- Укрепление иммунитета. Жизнедеятельность бифидобактерий и лактобактерий стимулирует многие механизмы, связанные с работой иммунной системы. В частности, лучше выделяются такие важные для организма вещества как цитокины, иммуноглобулины, интерферон и др. В результате улучшается иммунная защита организма в целом, и он становится устойчивее не только по отношению к заболеваниям кишечника, но и к другим инфекционным заболеваниям.
В целом в органах желудочно-кишечного тракта микроорганизмы распределяются следующим образом:
- Ротовая полость. Этот отдел контактирует с окружающей средой наиболее часто, и количество бактерий здесь в норме составляет до 10 миллиардов в 1 мл жидкости. Видовой и количественный состав обусловлены бактерицидным действием слюны и ее биохимическими свойствами. Наиболее типичны нейссерии, стрептококки, стафилококки, микрококки, лактобактерии, дифтероиды и др.
- Желудок. Здесь микрофлора относительно бедная из-за чрезвычайно кислой среды (рН в норме 1,5 – 2,0), в которой погибает большинство бактерий, поступающих из ротовой полости. Тем не менее, некоторые микроорганизмы выживают в этих условиях. В норме из 1 мл жидкости в желудке может выделяться от 100 до 10 миллионов микроорганизмов. Наиболее типичны для желудка лактобактерии и бифидобактерии в небольших количествах, дрожжевые грибы, бактероиды. Также в кислой среде желудка хорошо размножается распространенная патогенная (болезнетворная) бактерия Helicobacter pylori.
- Двенадцатиперстная кишка. Щелочная среда этого отдела лучше подходит для бактерий. Здесь количество микроорганизмов сильно варьирует даже в течение суток (меняется в зависимости от приема пищи). В среднем оно составляет от 10 до 100 тысяч микроорганизмов на 1 мл. Из бактерий наиболее характерны лактобактерии и бифидобактерии, фекальный стрептококк, дрожжи.
- Тонкий кишечник. Количество микроорганизмов здесь может варьировать в очень широких пределах – от 1000 до 100 миллионов в 1 мл и более. Здесь обитает не так много условно-патогенных видов (они более характерны для толстого кишечника). Наиболее типичны в этом отделе ЖКТ энтеробактерии, стрептококки, клостридии, стафилококки. Есть также значительное количество лактобактерий и бифидобактерий.
- Толстый кишечник. В этом отделе ЖКТ микрофлора наиболее богата. Количество микроорганизмов на 1 мл составляет более 100 миллиардов, а их разнообразие очень велико. Доминируют анаэробные микробы, которым для размножения не нужен кислород. Здесь обитает большое количество условно-патогенных видов. Наиболее типичными представителями у здорового человека являются лактобактерии и бифидобактерии, пептококки, клостридии, кишечная палочка, энтеробактерии и др.
Однозначная постановка такого диагноза как кишечный дисбактериоз – очень сложная задача. Дело в том, что множество исследований, проведенных в этой области, дало неоднозначные результаты. В европейских странах и США дисбактериоз не диагностируется как отдельное самостоятельное заболевание, так как нет четких критериев и границ нормы. На постсоветском пространстве дисбактериоз могут считать как синдромом, так и отдельной патологией. Однако критерии постановки этого диагноза отличаются в зависимости от страны, национальных стандартов, способов проведения анализа. Далее в таблице приведен один из наиболее актуальных шаблонов, в котором указаны основные кишечные микроорганизмы и норма их содержания в кишечнике. Норму измеряют в так называемых колониеобразующих единицах на 1 г (КОЕ/г). Это значит, что при посеве на питательную среду каждая бактерия даст рост собственной колонии. По количеству этих колоний приблизительно можно судить о количестве микроорганизмов в кишечнике.
В принципе, единичные отклонения от вышеперечисленных нормативов не могут расцениваться как дисбактериоз. Микрофлора кишечника – достаточно индивидуальный показатель, и у некоторых людей после перенесенных заболеваний или в силу других факторов имеются некоторые отклонения. Поэтому результаты проведенных анализов для постановки диагноза будут не только сравниваться с нормальными показателями, но и сопоставляться с клинической картиной. Другими словами, решение о том, имеется ли у пациента дисбактериоз, является во многом субъективным. Врач обязательно рассмотрит возможные причины этого заболевания, а также его проявления.
Причины дисбактериоза кишечника
 Причин, которые могут повлиять на качественный и количественный состав кишечной микрофлоры, существует очень много. В целом их можно разделить на две большие группы. Первая – это факторы, имеющие отношение к внутренней среде организма. Сюда относятся некоторые заболевания, особенности работы иммунной системы, некоторые особые состояния организма (например, беременность у женщин). Вторая группа встречается несколько чаще. Это факторы, воздействующие на организм извне. Сюда можно отнести употребление некоторых лекарственных средств, изменения рациона или образа жизни. На практике дисбактериоз почти всегда является следствием комбинации из нескольких возможных факторов. В подавляющем большинстве случаев основную причину, приведшую к дисбактериозу кишечника, найти не удается. Поэтому, если болезнь не носит затяжной характер, а проявляется лишь общими симптомами, врачи чаще всего не ищут причину. Полноценная и точная диагностика важна в случае повторяющихся или затяжных эпизодов дисбактериоза, а также при тяжелом течении заболевания.
Причин, которые могут повлиять на качественный и количественный состав кишечной микрофлоры, существует очень много. В целом их можно разделить на две большие группы. Первая – это факторы, имеющие отношение к внутренней среде организма. Сюда относятся некоторые заболевания, особенности работы иммунной системы, некоторые особые состояния организма (например, беременность у женщин). Вторая группа встречается несколько чаще. Это факторы, воздействующие на организм извне. Сюда можно отнести употребление некоторых лекарственных средств, изменения рациона или образа жизни. На практике дисбактериоз почти всегда является следствием комбинации из нескольких возможных факторов. В подавляющем большинстве случаев основную причину, приведшую к дисбактериозу кишечника, найти не удается. Поэтому, если болезнь не носит затяжной характер, а проявляется лишь общими симптомами, врачи чаще всего не ищут причину. Полноценная и точная диагностика важна в случае повторяющихся или затяжных эпизодов дисбактериоза, а также при тяжелом течении заболевания.В медицинской практике наиболее распространены следующие причины дисбактериоза кишечника:
- Прием медикаментозных препаратов. Существует довольно большое количество различных лекарств, которые могут повлиять на состав и количество микрофлоры кишечника. В первую очередь, это антибиотикотерапия, которая будет рассмотрена отдельно как наиболее вероятная причина болезни. Помимо антибиотиков нормальную микрофлору кишечника могут частично уничтожить противопаразитарные препараты, химиотерапия или радиотерапия (лечение направленным ионизирующим излучением). Чаще всего облучение и химиотерапия применяются для лечения пациентов с онкологическими заболеваниями (раковыми опухолями). Из других препаратов, нарушающих работу кишечника, можно отметить длительный прием цитостатиков (лекарства, подавляющие клеточный рост) и глюкокортикоидов (гормональные средства). На микрофлору эти лекарства действуют косвенно, так или иначе, влияя на работу кишечника. Дисбактериоз во всех этих случаях является побочным эффектом от лечения и встречается далеко не у всех пациентов, проходивших подобный курс.
- Профессиональные риски. Медицинские работники, работники микробиологических лабораторий и некоторые работники из области сельского хозяйства могут в процессе работы сталкиваться с антибиотиками, которые попадают в их организм в небольших дозах длительное время. В их случае дисбактериоз может развиваться постепенно.
- Инфекционные заболевания ЖКТ. В принципе любая острая кишечная инфекция может рассматриваться как тяжелый дисбактериоз. В кишечник попадает сильный болезнетворный микроорганизм, который начинает доминировать и активно размножаться. В результате нарушаются процессы переваривания и всасывания пищи, растет концентрация определенных химических веществ. В активной фазе самого инфекционного процесса доминировать будут симптомы данного заболевания (сальмонеллез, холера, иерсиниоз и др.). После устранения патогенного микроорганизма некоторое время микрофлора будет восстанавливаться. Соответственно, у пациентов будут симптомы дисбактериоза.
- Неинфекционные заболевания ЖКТ. Язвенная болезнь желудка, гастриты, гепатиты или панкреатиты различным образом нарушают процесс переваривания и усвоения пищи. Может расти концентрация определенных химических соединений в кишечнике, меняется реакция среды. Например, при гастрите в кишечник попадает плохо переваренная пища, которая плохо подходит для нормальной кишечной микрофлоры. В результате появится дисбактериоз. Существуют также заболевания аутоиммунной природы (болезнь Крона, колиты и др.), которые нарушают работу кишечника и влияют на состояние микрофлоры кишечника.
- Изменения рациона. Люди, внезапно меняющие режим питания, также рискуют заработать дисбактериоз. Например, у вегетарианцев микрофлора кишечника отличается от микрофлоры людей, употребляющих много мяса. Это объясняется концентрацией белков, жиров и углеводов, поступающих с пищей. Каждый вид микроорганизмов в той или иной степени адаптирован для усвоения конкретных веществ. Нередко изменения рациона становятся одной из причин дисбактериоза во время беременности.
- Ослабление иммунитета. Рост микрофлоры кишечника регулируется отчасти и самим организмом через иммунную систему. В крови каждого человека имеются особые вещества – антитела, а также набор клеток, которые подавляют избыточный рост какого-либо микроорганизма. При тяжелых онкологических заболеваниях, болезнях кроветворной системы, ВИЧ-инфекции (СПИД) работа иммунной системы серьезно нарушается. В результате меняются и своеобразные «законы», по которым идет развитие микрофлоры кишечника. Доминирование тех или иных микробов в итоге приводит к дисбактериозу, который в этих случаях тяжело поддается коррекции.
- Голодание. Длительное голодание или недоедание также может стать причиной дисбактериоза. Не получая питательных веществ, некоторые виды бактерий погибают, а другие – наоборот, размножаются.
- Стресс. Длительный психоэмоциональный стресс может повредить работе иммунной системы, модифицировать работу желудка (выработка желудочного сока) и желез внутренней секреции (эндокринных желез). Как следствие такой комплексной реакции у пациентов нередко развивается дисбактериоз. Причиной стресса могут также стать тяжелые травмы, перенесенные хирургические операции. В частности, у пациентов в послеоперационном периоде дисбактериоз – весьма распространенная проблема. Кроме того, такие пациенты какое-то время получают парентеральное питание (питательные вещества вводятся в виде капельницы прямо в кровь), и кишечник определенное время не работает.
- Акклиматизация. Смена географической зоны или страны проживания также может отразиться на составе кишечной микрофлоры. Это связано не только с изменениями в рационе (что часто совпадает), но с показателями влажности, давления, средней температуры. Полость кишечника хоть и является внутренней полостью организма, но все же во многом зависит от показателей окружающей среды. Как правило, после недолгого периода акклиматизации симптомы дисбактериоза постепенно проходят.
- Радиация. Ионизирующие излучения (помимо дозы при радиотерапии) могут воздействовать на людей, работающих на АЭС, в физических и химических лабораториях. Также возможны аварии и чрезвычайные происшествия, когда облучению подвергается большое количество людей. При лучевой болезни одним из первых поражается кишечник. В частности, повреждаются клетки слизистой оболочки органа, нарушаются процессы пищеварения. Бактерии, составляющие микрофлору кишечника, очень чувствительны к радиации. Поэтому после выздоровления пациента еще долго могут беспокоить симптомы, характерные для дисбактериоза.
- Анатомические и физиологические аномалии развития. У детей причиной дисбактериоза могут быть некоторые врожденные нарушения (сужение различных отделов ЖКТ), недостаточность определенных ферментов, отсутствие клеток и др. Таких врожденных синдромов существует очень много. Например, при глютеновой энтеропатии пациенты не в состоянии переваривать продукты из злаковых, а при недостаточности фермента лактазы – не переносят молоко. В результате их рацион с рождения индивидуален, и микрофлора кишечника имеет свои особенности. Употребление же продуктов, на которые имеется непереносимость, вызывает острый воспалительный процесс, признаки аллергии и другие патологические проявления. В результате может появиться и дисбактериоз.
Дисбактериоз после антибиотикотерапии
Дисбактериоз после приема антибактериальных препаратов является все же наиболее распространенной формой данного заболевания. Основное действие антибиотиков направлено как раз на уничтожение определенных микроорганизмов, поэтому лечение часто затрагивает и кишечную микрофлору. В этих случаях дисбактериоз может рассматриваться как побочный эффект от лечения, с которым приходится мириться и врачам, и пациентам.Изменение состава кишечной микрофлоры при антибиотикотерапии происходит по следующим причинам:
- Многие пациенты и некоторые врачи не считают необходимым делать антибиотикограмму, чтобы подобрать наиболее эффективный антибиотик. Большинство используемых средств имеют довольно широкий спектр действия и затрагивают не только болезнетворный микроорганизм, который необходимо уничтожить, но и представителей нормальной микрофлоры.
- Среди более чем 500 представителей кишечной микрофлоры есть бактерии, чувствительные к самым разным антибиотикам. Поэтому теоретически любой антибактериальный препарат может стать прямой или косвенной причиной дисбактериоза. На практике же чем шире спектр препарата, тем серьезнее последствия для кишечника.
- Некоторые инфекции требуют длительного антибактериального лечения. Например, пациенты с туберкулезом принимают антибиотики не менее 3 месяцев, а иногда и по несколько лет без перерыва. Разумеется, за это время препараты уничтожают значительную часть кишечной микрофлоры, вызывая хронический дисбактериоз.
- Дисбактериоз может быть вызван введением антибиотиков любым способом. Наиболее высок его риск при пероральном (в таблетках и капсулах) приеме, так как лекарство попадает прямо в кишечник. Однако при внутривенном или внутримышечном введении действующее вещество через кровь все равно воздействует на микрофлору кишечника (хоть и в меньших дозах), поэтому дисбактериоз не исключается.
- Многие пациенты и врачи не придают значения препаратам, которые должны назначаться параллельно с антибиотиками. Это противогрибковые средства и средства для защиты кишечной микрофлоры. В большинстве случаев такая профилактика своевременно предотвратит дисбактериоз.
- Часто болезнетворные микробы являются более устойчивыми к антибиотикам, чем нормальная микрофлора кишечника. Нарушение режима приема (пациент забыл вовремя выпить препарат) или дозировки может привести к тому, что возбудитель болезни выживет, а нормальная микрофлора кишечника погибнет. В результате курс антибиотикотерапии затянется, а дисбактериоз будет более выраженным.
По статистике наиболее вероятно развитие дисбактериоза после курса лечения следующими антибиотиками:
- сульфаниламидные препараты;
- рифампицин;
- тетрациклин;
- неомицин;
- синтомицин;
- полимиксин;
- эритромицин;
- левомицетин.
Кроме собственно дисбактериоза существует еще одна серьезная проблема. Бактерии, резистентные (устойчивые) к применяемому препарату, не только дают избыточный рост, но и становятся еще более устойчивыми. Другими словами, у пациентов, которые часто лечатся антибиотиками, имеются штаммы условно-патогенных кишечных бактерий, которые устойчивы к наиболее распространенным антибактериальным препаратам. Если такой штамм (вид, образующий колонию) вызовет заболевание, то будет трудно подобрать антибиотик, к которому он чувствителен.
Таким образом, антибиотикотерапия всегда должна назначаться с оглядкой на возможный побочный эффект в виде дисбактериоза. Желательно делать антибиотикограмму, чтобы выбрать наиболее «узкоспециализированный» антибиотик, который быстро уничтожит возбудителя болезни и не затронет микрофлору кишечника. К сожалению, у врачей не всегда есть возможность сделать такой анализ, а у пациентов не всегда есть финансовая возможность приобрести наиболее безопасный и эффективный препарат. Возможно, именно этим объясняется высокая распространенность дисбактериоза после антибиотикотерапии.
Классификация дисбактериоза
 Классификация дисбактериоза кишечника является очень условной, так как нет четких границ нормы для данного синдрома. Кроме того, для каждого человека в той или иной степени имеются индивидуальные показатели состава и количества микрофлоры. Также создают трудности клинические проявления заболевания. Они слабо связаны с лабораторными данными. У некоторых пациентов при анализе не выявляют серьезных отклонений, но симптомы при этом могут указывать на дисбактериоз. В то же время, выраженные отклонения в анализах далеко не всегда означают тяжелое состояние пациента. Многие при этом чувствуют себя хорошо и даже отказываются от какого-либо лечения. Поэтому с практической точки зрения любая классификация дисбактериоза кишечника не имеет серьезного основания.
Классификация дисбактериоза кишечника является очень условной, так как нет четких границ нормы для данного синдрома. Кроме того, для каждого человека в той или иной степени имеются индивидуальные показатели состава и количества микрофлоры. Также создают трудности клинические проявления заболевания. Они слабо связаны с лабораторными данными. У некоторых пациентов при анализе не выявляют серьезных отклонений, но симптомы при этом могут указывать на дисбактериоз. В то же время, выраженные отклонения в анализах далеко не всегда означают тяжелое состояние пациента. Многие при этом чувствуют себя хорошо и даже отказываются от какого-либо лечения. Поэтому с практической точки зрения любая классификация дисбактериоза кишечника не имеет серьезного основания.По виду возбудителя дисбактериоз кишечника можно разделить на следующие группы:
- стафилококковый;
- клостридиозный (обычно доминирует бактерия Clostridium difficile);
- протейный (род энтеробактерий);
- клебсиеллезный (доминирует Klebsiella);
- бактероидный;
- кандидомикозный (доминируют грибы из рода Candida);
- смешанный.
Также дисбактериоз можно разделить по степени выраженности. Этот показатель оценивается врачом-микробиологом после анализа культур, которые выросли на питательных средах. Критерием будет соответственно количество колоний.
По степени выраженности различают следующие виды дисбактериоза:
- Слабо выраженный дисбактериоз. Рост нормальной кишечной палочки несколько снижен, а колонии условно-патогенных бактерий занимают не более четверти чашки Петри (особая емкость с питательной средой, куда производят посев микробов).
- Умеренно выраженный дисбактериоз. Видимое снижение роста кишечной палочки, колонии условно-патогенных бактерий занимают половину чашки Петри.
- Выраженный дисбактериоз. Рост кишечной палочки сильно уменьшен, а колонии условно-патогенных бактерий занимают ¾ чашки Петри.
- Резко выраженный дисбактериоз. Кишечная палочка практически не растет, а вся поверхность питательной среды занята колониями условно-патогенных микроорганизмов (стафилококк, протей, кандида, лактозонегативные эшерихии и др.).
- Нормальная микрофлора кишечника. Обильно растут колонии кишечной палочки, а колонии условно-патогенных микроорганизмов на среде появляются редко.
Стадии дисбактериоза
Развитие дисбактериоза кишечника занимает некоторое время, поэтому некоторые исследователи выделяют несколько стадий данного заболевания. На первых этапах болезни обычно отмечается уменьшение количества нормальных непатогенных микроорганизмов, которые составляют основную массу микрофлоры кишечника. Далее начинается рост условно-патогенных микроорганизмов, которые, лишившись конкуренции, активно колонизируют просвет кишечника. Замечено, что некоторые бактерии начинают расти раньше других. Им достаточно незначительных изменений в химическом и биологическом состоянии среды. Другие же активно растут только при запущенной болезни, так как их рост и размножение в целом происходят медленнее.Исходя из количественного и качественного состава микрофлоры кишечника, можно выделить следующие стадии дисбактериоза:
- Первая стадия. Наблюдается уменьшение количества лактобактерий и бифидобактерий, которые в норме сдерживают рост других микроорганизмов. На этой стадии еще не удается выделить других доминирующих представителей микрофлоры.
- Вторая стадия. На этой стадии выделяются преимущественно колибактерии (E. сoli и др.). Среди них встречаются также виды с атипичной ферментной активностью. Каждый вид бактерий имеет свой набор ферментов, которые можно выявить в ходе микробиологического анализа.
- Третья стадия. В этой стадии результаты микробиологического исследования могут быть наиболее разнообразными. Кишечник колонизирован смешанной микрофлорой, состоящей в основном из условно-патогенных микробов.
- Четвертая стадия. При отсутствии лечения начинается выраженный рост бактерий рода Proteus (протей) и Pseudomonas (синегнойная палочка).
Также некоторые авторы делят дисбактериоз по времени появления нарушений:
- Первичный дисбактериоз. При первичном дисбактериозе у здорового человека вследствие воздействия внешних факторов начинает меняться микрофлора кишечника. Это приводит к размножению условно-патогенных бактерий, способных повредить клетки слизистой оболочки и вызвать воспалительный процесс. Таким образом, при первичном дисбактериозе качественные и количественные нарушения в микрофлоре предшествуют воспалению как таковому.
- Вторичный дисбактериоз. О таком дисбактериозе говорят при кишечных инфекциях, после некоторых аутоиммунных процессов, после перенесенных операций. Воспалительный процесс в кишечнике возникает первым из-за воздействия различных факторов (агрессивные болезнетворные бактерии, собственные антитела, травматизм и др.). На фоне воспаления меняется среда обитания нормальных микроорганизмов, и развивается вторичный дисбактериоз.
Из-за низкой практической ценности классификации дисбактериоза большинство западных медицинских школ и лабораторий не имеют каких-либо критериев. При формулировке диагноза попросту не указывают стадию, так как это не сильно влияет на процесс лечения пациента. Некоторые лаборатории и клиники имеют собственные критерии, которые в целом совпадают с вышеперечисленными классификациями.
Отзывы