Последние новости
Лишние килограммы – причина боли в коленях.
07 июля, 2008
6
спасибо
Спасибо
 Те, кто страдает избыточной массой тела, знают как болят суставы. Малейшая нагрузка, и неприятности с суставами возвращают Вас в лучшем случае домой, а нередко и к врачу. Недавнее исследование, проведенное учеными в США, убедительно доказало, что уменьшение боли при нормализации массы тела – это не только субъективные ощущения, но и объективная реальность.
Те, кто страдает избыточной массой тела, знают как болят суставы. Малейшая нагрузка, и неприятности с суставами возвращают Вас в лучшем случае домой, а нередко и к врачу. Недавнее исследование, проведенное учеными в США, убедительно доказало, что уменьшение боли при нормализации массы тела – это не только субъективные ощущения, но и объективная реальность.
Признаки и симптомы лейкозов у детей
06 июля, 2008
33
спасибо
Спасибо
 При лейкозе, у ребенка возникает повышенная утомляемость и бледность кожи, вызванная уменьшением эритроцитов в крови. В случае дефицита нормальных лейкоцитов, особенно зрелых гранулоцитов, у ребенка с данным заболеванием появляется инфекция, характеризующаяся высокой не снижающейся температурой. Еще одним симптомом болезни является кровоточивость, а также появление синяков. В следствии малой выработки тромбоцитов, по отношению с нормой, у детей возникают частые носовые кровотечения, кровоточивость при небольших порезах и ушибах. Возникают боли в костях, в некоторых случаях даже - в суставах. Происходит это из-за скопления лейкозных клеток под надкостницей или внутри суставов.
При лейкозе, у ребенка возникает повышенная утомляемость и бледность кожи, вызванная уменьшением эритроцитов в крови. В случае дефицита нормальных лейкоцитов, особенно зрелых гранулоцитов, у ребенка с данным заболеванием появляется инфекция, характеризующаяся высокой не снижающейся температурой. Еще одним симптомом болезни является кровоточивость, а также появление синяков. В следствии малой выработки тромбоцитов, по отношению с нормой, у детей возникают частые носовые кровотечения, кровоточивость при небольших порезах и ушибах. Возникают боли в костях, в некоторых случаях даже - в суставах. Происходит это из-за скопления лейкозных клеток под надкостницей или внутри суставов.Живот увеличивается, так как печень и селезенка становятся крупнее. Иногда у детей присутствует недостаточно хороший аппетит. Следует отметить и тот факт, что увеличиваются лимфатические узлы и вилочковая железа. В последнем случае - возникают отек и посинение головы, отек верхних конечностей и верхних отделов грудой клетки. Среди симптомов лейкоза у детей, необходимо выделить такие , как: головная боль, припадки, рвота. В некоторых случаях, лейкоз выходит за пределы костного мозга. В этом случае он проникает в головной и спинной мозг, что вызывает у детей нарушение баланса при ходьбе.
Возможно ли выявить и предотвратить лейкоз?
06 июля, 2008
19
спасибо
Спасибо
 До сих пор, медицина не располагает такой возможностью, как выявление лейкозов на первоначальной стадии. Единственной возможностью определить заболевание на ранней стадии - является своевременное распознавание признаков и симптомов данного заболевания. Необходимо уделять повышенное внимание взрослым и детям, находящимся в группе риска. К ним относятся: дети со всевозможными генетическими отклонениями; больные, проходящие курс лучевой химиотерапии; пациенты, прошедшие трансплантацию органов и принимающие иммуносупрессирующие препараты. В настоящее время не существует рекомендаций для предотвращения лейкозов у взрослых и детей, у которых не наблюдаются всевозможные известные факторы риска. Дети с синдромом Ли-Фраумени, а также с синдромом Дауна должны находится под постоянным контролем, так как, наличие данных синдромов относит их к потенциальным больным лейкозом. Но, следует заметить, что в сравнении со здоровыми детьми, которые болеют намного реже, эти дети также не характеризуются высоким уровнем заболеваний. Следует еще опасаться длительного пребывания на солнце, чрезмерного употребления спиртных напитков, курения, нездорового питания. Так, как все эти факторы приводят к возникновению лейкозов.
До сих пор, медицина не располагает такой возможностью, как выявление лейкозов на первоначальной стадии. Единственной возможностью определить заболевание на ранней стадии - является своевременное распознавание признаков и симптомов данного заболевания. Необходимо уделять повышенное внимание взрослым и детям, находящимся в группе риска. К ним относятся: дети со всевозможными генетическими отклонениями; больные, проходящие курс лучевой химиотерапии; пациенты, прошедшие трансплантацию органов и принимающие иммуносупрессирующие препараты. В настоящее время не существует рекомендаций для предотвращения лейкозов у взрослых и детей, у которых не наблюдаются всевозможные известные факторы риска. Дети с синдромом Ли-Фраумени, а также с синдромом Дауна должны находится под постоянным контролем, так как, наличие данных синдромов относит их к потенциальным больным лейкозом. Но, следует заметить, что в сравнении со здоровыми детьми, которые болеют намного реже, эти дети также не характеризуются высоким уровнем заболеваний. Следует еще опасаться длительного пребывания на солнце, чрезмерного употребления спиртных напитков, курения, нездорового питания. Так, как все эти факторы приводят к возникновению лейкозов.
Основные советы родителям, при лечении лейкоза у ребенка
06 июля, 2008
22
спасибо
Спасибо
 Если у ребенка, в случае осмотра, был выявлен лейкоз, его необходимо поместить в специализированное отделение, для проведения лечения, с применением современных методик и оборудования. Родителям, перед началом терапии, следует выяснить все последствия данного лечения. То есть - необходимо узнать о возможных негативных сторонах лечения: побочные эффекты, осложнения, серьезность и длительность. Следует узнать у врача, о возможности применения других дополнительных методов лечения, в совокупности с проводимыми; о надобности принятия каких либо препаратов или же трав, так как они могут негативно отразиться на лечении, на процессе уничтожения опухолевых клеток противолейкозной химиотерапией, что может повредить положительному исходу лечения. Является уместным проведение сопроводительной терапии. Это комплекс лечебных мероприятий, предотвращающий и уменьшающий осложнения, так как у многих детей на момент диагностики или лечения, наблюдается достаточно тяжелое самочувствие. При снижении количества лейкоцитов существует вероятность появления инфекции. А при уменьшении количества тромбоцитов, во многих случаях возникают кровотечения. Нехватка эритроцитов, приводит к недостаточности кислорода в крови, в результате чего может быть нарушено нормальное функционирование сердечной мышцы. Для того, чтобы предотвратить вышеуказанные осложнения, необходимо принимать антибиотики, проводить переливания эритроцитов и тромбоцитов.
Если у ребенка, в случае осмотра, был выявлен лейкоз, его необходимо поместить в специализированное отделение, для проведения лечения, с применением современных методик и оборудования. Родителям, перед началом терапии, следует выяснить все последствия данного лечения. То есть - необходимо узнать о возможных негативных сторонах лечения: побочные эффекты, осложнения, серьезность и длительность. Следует узнать у врача, о возможности применения других дополнительных методов лечения, в совокупности с проводимыми; о надобности принятия каких либо препаратов или же трав, так как они могут негативно отразиться на лечении, на процессе уничтожения опухолевых клеток противолейкозной химиотерапией, что может повредить положительному исходу лечения. Является уместным проведение сопроводительной терапии. Это комплекс лечебных мероприятий, предотвращающий и уменьшающий осложнения, так как у многих детей на момент диагностики или лечения, наблюдается достаточно тяжелое самочувствие. При снижении количества лейкоцитов существует вероятность появления инфекции. А при уменьшении количества тромбоцитов, во многих случаях возникают кровотечения. Нехватка эритроцитов, приводит к недостаточности кислорода в крови, в результате чего может быть нарушено нормальное функционирование сердечной мышцы. Для того, чтобы предотвратить вышеуказанные осложнения, необходимо принимать антибиотики, проводить переливания эритроцитов и тромбоцитов.
Лейкоз - факторы риска
06 июля, 2008
17
спасибо
Спасибо
 Факторы риска способствуют возникновению лейкоза. Например: употребления алкоголя во время беременности приводит к риску заболевания ребенка острым миелоидным лейкозом. В настоящее время существуют различные факторы риска. В первую очередь - генетические, то есть наследуемые. Это наследственные заболевания, способствующие возникновению данного заболевания у детей. К ним относится - Синдром Ли-Фраумени, синдромом Дауна - при данном заболевании риск возникновения острого лейкоза у ребенка в 15 раз выше, чем у остальных. Синдром Клинфельтера, данное генетическое состояние характеризуется дополнительной "x" хромосомой у лиц мужского пола и приводит к возникновению данного заболевания. Следует отметить, что у идентичных близнецов, где брат или сестра заболели острой формой данного заболевания до 6 лет, 20-25% составляет возможность возникновения данного заболевания у здорового ребенка. К следующему фактору риска, возникновения лейкоза, относится - окружающая среда. Это - воздействие радиации: лучевое повреждение, облучения в случаях аварий на атомных реакторах. Также, высок риск развития заболевания у взрослых и детей, прошедших лучевую и химиотерапию, в ходе лечения от других видов опухолей. Такие препараты, как: циклофосфан, хлорамбуцил, этопозид, тенипозид, способствуют возникновению данного заболевания. Терапия угнетения иммунных функций и контакт с химическими веществами (бензин), также являются причинами этого заболевания.
Факторы риска способствуют возникновению лейкоза. Например: употребления алкоголя во время беременности приводит к риску заболевания ребенка острым миелоидным лейкозом. В настоящее время существуют различные факторы риска. В первую очередь - генетические, то есть наследуемые. Это наследственные заболевания, способствующие возникновению данного заболевания у детей. К ним относится - Синдром Ли-Фраумени, синдромом Дауна - при данном заболевании риск возникновения острого лейкоза у ребенка в 15 раз выше, чем у остальных. Синдром Клинфельтера, данное генетическое состояние характеризуется дополнительной "x" хромосомой у лиц мужского пола и приводит к возникновению данного заболевания. Следует отметить, что у идентичных близнецов, где брат или сестра заболели острой формой данного заболевания до 6 лет, 20-25% составляет возможность возникновения данного заболевания у здорового ребенка. К следующему фактору риска, возникновения лейкоза, относится - окружающая среда. Это - воздействие радиации: лучевое повреждение, облучения в случаях аварий на атомных реакторах. Также, высок риск развития заболевания у взрослых и детей, прошедших лучевую и химиотерапию, в ходе лечения от других видов опухолей. Такие препараты, как: циклофосфан, хлорамбуцил, этопозид, тенипозид, способствуют возникновению данного заболевания. Терапия угнетения иммунных функций и контакт с химическими веществами (бензин), также являются причинами этого заболевания.
Прогноз острого лейкоза у детей
06 июля, 2008
27
спасибо
Спасибо
 При диагностике лейкоза, больные подразделяются на принадлежащих к стандартному риску и высокому. К первому типу относятся дети до 2-х лет и старше 10 лет, у которых на момент прогноза периферические лимфатические узлы увеличены более, чем на 2 см в диаметре, а селезенка и печень — более 4 см. В случае обнаружения инициального бластного гиперлейкоцитоза, нейролейкоза, всевозможных аномалий кариотипа лейкозных клеток, результат диагностики - неблагоприятен.
При диагностике лейкоза, больные подразделяются на принадлежащих к стандартному риску и высокому. К первому типу относятся дети до 2-х лет и старше 10 лет, у которых на момент прогноза периферические лимфатические узлы увеличены более, чем на 2 см в диаметре, а селезенка и печень — более 4 см. В случае обнаружения инициального бластного гиперлейкоцитоза, нейролейкоза, всевозможных аномалий кариотипа лейкозных клеток, результат диагностики - неблагоприятен. Но, если исходить из слов американского гематолога D. Pinuelа, каждый случай этого заболевания, при котором не проводилось лечение - приводит к неизбежной смерти, если же болезнь правильно лечить, то существуют все шансы на выздоровление. Поэтому не следует полностью полагаться на тип риска, каким бы он не был - стандартным или высоким, течение болезни полностью зависит от эффективности лечения. Но, в некоторых случаях, пациенты со всевозможными изменениями кариотипа, отличаются по прогнозу и продолжительности болезни от пациентов с нормальным кариотипом.
В настоящее время у 85—90% заболевших наступает полная ремиссия. Происходит это - благодаря следованию всем методам современной терапии. У 50—80% пациентов с положительным прогнозом наблюдается безрецидивное течение на протяжении 5 лет. В случае безрецидивного течения на протяжении 6—7 летнего периода, практически наступает выздоровление, от острого лимфобластного лейкоза.
Лейкоз - этиология
06 июля, 2008
19
спасибо
Спасибо
 В настоящее время этиология острого лейкоза полностью не изучена. Современная трактовка этиологии и патогенеза представлена в виде гипотезы этиологической роли всевозможных эндо- и экзогенных факторов. Это - онкогенные вирусы, ионизирующая радиация, неблагоприятное воздействие внешней среды, которые способствуют мутации соматических или зародышевых клеток системы кроветворения. В результате того, что у человека был обнаружен вирус лимфомы Беркитта, а также транскриптаз, способствующий синтезу ДНК на вирусной РНК, образующий эндосимбиоз онкогенного вируса, была подтверждена вирусная этиология лейкозов. Р. Хабнер предположил, что в геноме каждой клетки заключена информация в виде ДНК-провируса, которая в результате влияния концерогенных факторов, активизируется, способствуя тем самым изменению формы клетки. Следует отметить, что провирус является наследственным. В этиологии данного заболевания основная роль принадлежит состоянию контролирующих систем и определенных стимулирующих факторов. Возникновение лейкоза напрямую зависит от эндогенных моментов: гормональных, иммунных нарушений. Данное заболевание стимулируют определенные причины, являющиеся последствием неблагоприятных факторов внешней среды. Это - хромосомные изменения, происходящие примерно у 60-70 % заболевших. Дети школьного возраста наиболее чувствительны к влиянию электромагнитного излучения. Несколько часов в неделю за компьютером, могут привести к возникновению лейкоза.
В настоящее время этиология острого лейкоза полностью не изучена. Современная трактовка этиологии и патогенеза представлена в виде гипотезы этиологической роли всевозможных эндо- и экзогенных факторов. Это - онкогенные вирусы, ионизирующая радиация, неблагоприятное воздействие внешней среды, которые способствуют мутации соматических или зародышевых клеток системы кроветворения. В результате того, что у человека был обнаружен вирус лимфомы Беркитта, а также транскриптаз, способствующий синтезу ДНК на вирусной РНК, образующий эндосимбиоз онкогенного вируса, была подтверждена вирусная этиология лейкозов. Р. Хабнер предположил, что в геноме каждой клетки заключена информация в виде ДНК-провируса, которая в результате влияния концерогенных факторов, активизируется, способствуя тем самым изменению формы клетки. Следует отметить, что провирус является наследственным. В этиологии данного заболевания основная роль принадлежит состоянию контролирующих систем и определенных стимулирующих факторов. Возникновение лейкоза напрямую зависит от эндогенных моментов: гормональных, иммунных нарушений. Данное заболевание стимулируют определенные причины, являющиеся последствием неблагоприятных факторов внешней среды. Это - хромосомные изменения, происходящие примерно у 60-70 % заболевших. Дети школьного возраста наиболее чувствительны к влиянию электромагнитного излучения. Несколько часов в неделю за компьютером, могут привести к возникновению лейкоза.
Эпидемиология острого лейкоза у детей
06 июля, 2008
18
спасибо
Спасибо
 Детский острый лейкоз - представляет собой злокачественное заболевание кроветворной ткани. В случае данной болезни: незрелые бластные клетки проникают в костный мозг и поражают его. Исходя из схемы кровотворения, все подобные заболевания идентичны, их общим свойством является то, что бластные клетки составляют субстрат опухоли. Острые лейкозы, согласно генезису, классифицируются на лимфоидные и миелоидные. В случаях такого острого заболевания у детей, чаще всего встречается острый лимфоидный лейкоз, 75—85% всех случаев. Поэтому в детской лейкозологии большее внимание уделено данному типу заболевания. Следует отметить, что дети в возраст от 2 до 5 лет чаще всего болеют лимфоидным видом данного заболевания, но чем ребенок взрослее, тем меньше риск подвергнуться заболеванию. Среди детей 10—13 лет наблюдается наименьшее число заболевших. Этот недуг наиболее характерен для мальчиков, особенно в возрасте от 2 до 5 лет. Данный период времени называется - младенческим пиком заболевших этой болезнью. В 10—13 лет среди мальчиков и девочек наблюдается примерно одинаковый уровень заболеваний. Из 100 000 детей такой болезнью заболевают лишь 3,2—4,4 ребенка. Рассматривая мировую статистику следует отметить, что из 100 тысяч детей 3,3-4,7 болеют до 15 лет, а в 40-46% - в возрасте от 2 до 6 лет.
Детский острый лейкоз - представляет собой злокачественное заболевание кроветворной ткани. В случае данной болезни: незрелые бластные клетки проникают в костный мозг и поражают его. Исходя из схемы кровотворения, все подобные заболевания идентичны, их общим свойством является то, что бластные клетки составляют субстрат опухоли. Острые лейкозы, согласно генезису, классифицируются на лимфоидные и миелоидные. В случаях такого острого заболевания у детей, чаще всего встречается острый лимфоидный лейкоз, 75—85% всех случаев. Поэтому в детской лейкозологии большее внимание уделено данному типу заболевания. Следует отметить, что дети в возраст от 2 до 5 лет чаще всего болеют лимфоидным видом данного заболевания, но чем ребенок взрослее, тем меньше риск подвергнуться заболеванию. Среди детей 10—13 лет наблюдается наименьшее число заболевших. Этот недуг наиболее характерен для мальчиков, особенно в возрасте от 2 до 5 лет. Данный период времени называется - младенческим пиком заболевших этой болезнью. В 10—13 лет среди мальчиков и девочек наблюдается примерно одинаковый уровень заболеваний. Из 100 000 детей такой болезнью заболевают лишь 3,2—4,4 ребенка. Рассматривая мировую статистику следует отметить, что из 100 тысяч детей 3,3-4,7 болеют до 15 лет, а в 40-46% - в возрасте от 2 до 6 лет.
Кетанов - особые рекомендации
05 июля, 2008
22
спасибо
Спасибо
 Особые указания к применению препарата Кетанова во время беременности и в период лактации
Особые указания к применению препарата Кетанова во время беременности и в период лактацииИспользование лекарственного средства во время беременности рекомендовано лишь по жизненным показаниям, когда предполагаемая польза для матери выше вероятного риска для плода.
В случае необходимости использования данного препарата во время лактации требуется прекратить грудное вскармливание.
Особые рекомендации к применению препарата
Кетанов осторожно назначается больным с нарушениями функций почек/печени.
Стоит знать, что при продолжительной терапии препаратом повышается вероятность развития побочных явлений со стороны пищеварения.
Препарат не вызывает развития лекарственной зависимости.
Передозировка препаратом
Информации о летальных исходах в случаях передозировки данным лекарственным средством нет.
Согласно результатам испытаний после разового введения 100 мг препарата на килограмм веса тела у животных появлялись такие признаки, как уменьшение активности, понос, расстройства пищеварительной и дыхательной систем, угнетения дыхания, рвота.
Взаимодействие препарата с другими лекарственными средствами
При параллельной терапии препаратом Кетанов с другими нестероидными противовоспалительными лекарственными средствами повышается вероятность развития побочных явлений.
Компонент препарата кеторолак понижает степень связывания варфарина с белками плазмы.
Кетанов отпускается по рецепту врача.
Кетанов - побочные эффекты, противопоказания
05 июля, 2008
102
спасибо
Спасибо
 Во время терапии препаратом Кетанов возможны следующие побочные эффекты:
Во время терапии препаратом Кетанов возможны следующие побочные эффекты:Расстройства пищеварительной системы в виде стоматита, тошноты, запора, диспепсии, эрозии желудочно-кишечного тракта, чувства сухости в ротовой полости.
Расстройства центральной нервной системы в виде сонливости, вялости, головокружений, повышенной нервозности, парестезии.
Поражения мочеполовой системы в виде учащенных позывов к мочеиспусканию, нарушениях функции почек.
Нарушения обмена веществ в виде увеличения уровня креатинина/мочевины в плазме.
Поражения сердечно-сосудистой системы в виде брадикардии, повышения или понижения артериального давления.
Расстройства кровеносной системы в виде тромбоцитопении, появлении гематом, кровотечений из носа, плохой свертываемости крови.
Угнетения дыхания, одышка.
Могут наблюдаться такие аллергические реакции как сыпь на коже, зуд.
Кетанов противопоказан:
- при язвенных поражениях ЖКТ и 12-перстной кишки в тяжелой форме;
- при кровотечениях из ЖКТ;
- при бронхиальной астме;
- при дисфункциях почек, повышенная вероятность развития почечной недостаточности при гиповолемии и дегидратации;
- при наличии в истории болезни информации о нарушениях свертываемости крови;
- при одновременном применении с другими нестероидными противовоспалительными препаратами;
- во время беременности или родов;
- в период лактации;
- детям младше 16;
- при гиперчувствительности к кеторолаку и другим нестероидным противовоспалительным средствам.
Кетанов - фармакология
05 июля, 2008
28
спасибо
Спасибо
 Фармакологический эффект
Фармакологический эффектКетанов является нестероидным противовоспалительным лекарственным средством. Оказывает противовоспалительный и выраженный обезболивающий эффект. Принцип действия заключен в ингибировании катализатора циклооксигеназы и блокировании синтеза простагландинов.
Препарат не оказывает седативного эффекта, не воздействует на опиоидные рецепторы. Данное лекарственное средство не угнетает дыхание и не воздействует на психомоторные реакции.
Препарат показан для кратковременного блокирования болевых ощущений, вызванных различными причинами, в том числе:
- при послеоперационном болевом синдроме (в том числе после хирургических вмешательств в области гинекологии, ортопедии);
- при болевых ощущениях при вывихах суставов, переломах костей и ранах;
- при зубной боли (в том числе после хирургических операций в области стоматологии);
- при болевых ощущениях после родов;
- болях при онкозаболеваниях;
- болевые ощущения при остеоартрозе;
- при ишалгии.
Препарат не рекомендован для блокирования хронических болевых синдромов
Дозировка препарата
Для внутреннего применения взрослым назначают по 10 мг каждые 4-6 часов. При выраженных болевых ощущениях дозировку разрешено увеличить до 20 мг 3-4 раза в сутки. Раствор для уколов вводят внутримышечно в первый раз дозировкой от 10 до 30 мг (в зависимости от степени тяжести болевых ощущений), далее по 10-30 мг каждые 4-6 часов. Максимальная длительность терапии уколами - 2 суток.
Предельная дневная дозировка Кетанова составляет 90 мг.
Метронидазол - особые показания
05 июля, 2008
34
спасибо
Спасибо
 Препарат противопоказан при органических нарушениях центральной нервной системы, заболеваниях кровеносной системы, при печеночной недостаточности, в первые три месяца беременности, при гиперчувствительности к данному лекарственному средству.
Препарат противопоказан при органических нарушениях центральной нервной системы, заболеваниях кровеносной системы, при печеночной недостаточности, в первые три месяца беременности, при гиперчувствительности к данному лекарственному средству.Показания к применению препарата во время беременности и в период лактации
Препарат за незначительное время просачивается через плацентарный барьер. В последние шесть месяцев беременности препарат применяют тогда, когда предполагаемая польза для матери превышает вероятный риск для плода.
Препарат Метронидазол выводится с материнским молоком. В случае необходимости лечения Метронизадолом во время лактации требуется прекратить грудное вскармливание.
Особые рекомендации к применению
Осторожно проводить лечение препаратом при болезнях печени.
В сочетании с амоксициллином не советуют применять больным, в возрасте до 18 лет. В период курса лечения требуется регулярный контроль картины периферической крови.
При терапии вагинита (вызванного трихомонадами) у женщин и уретрита (вызванного трихомонадами) у мужчин следует воздерживаться от половых контактов; единовременная терапия обоих половых партнеров партнеров считается обязательной.
В период курса лечения замечено более темное окрашивание урины.
Во время терапии препаратом не рекомендуется употреблять спиртные напитки.
Препарат в форме таблеток, порошка для уколов, суппозиториев входит в список Жизненно-Необходимых и Важнейших Лекарственных средств.
Метронидазол - дозировка, побочные эффекты
05 июля, 2008
70
спасибо
Спасибо
 Дозировка препарата
Дозировка препаратаДля внутреннего применения взрослым и подросткам от 12 - по 7.5 мг на килограмм веса, кратность приема 1 раз в 6 часов, или по 250-750 мг 3-4 раза в сутки. Детям до 12 лет назначают по 5-15 мг на килограмм массы тела 3 раза в сутки.
Для внутривенного введения препарата взрослым и подросткам от 12 лет доза первого приема составляет 15 мг на килограмм массы тела, далее по 7.5 мг на килограмм веса через каждые 6 часов или в зависимости от причины болезни - по 500-750 мг, кратность приема 1 раз за 8 часов. Продолжительность терапии препаратом назначается лечащим врачом индивидуально для каждого пациента.
Внутривагинально препарат назначают по 0,5 г 1 раз перед сном.
В сочетании метронидазола с амоксициллином (2.25 г в сутки) суточная дозировка метронидазола - 1.5 г каждые 8 часов. Больным с почечной или печеночной недостаточностью суточная дозировка препарата - 1 г (амоксициллин - 1.5 г в сутки) каждые 12 часов.
Предельная суточная доза препарата для внутривенного или внутреннего применения составляет 4 грамма.
Побочные эффекты
Растройства пищеварения в виде тошноты, рвоты, потери аппетита, металлического привкуса в ротовой полости.
Расстройства центральной нервной системы в виде головных болей, спутанности и нарушения сознания, неспокойного сна, головокружений, вероятно развитие депрессии.
Возможно появление аллергических реакций в виде сыпи, зуда.
Может наблюдаться чувство жжения в мочевыводящих путях.
Профилактика диатеза
04 июля, 2008
16
спасибо
Спасибо
 Следует упомянуть еще раз, что рацион беременной женщины - существенный фактор возникновения диатеза у ребенка. Будущая мама должна находить золотую середину в еде - не переедать и не недоедать. Требуется изъять из рациона пищевые аллергены, способные спровоцировать данное заболевание, к примеру апельсины, лимоны и другие цитрусовые. Это не значит, что от цитрусовых необходимо полностью отречься - один апельсин или лимон в чае не будет вреден. А вот несдержанность и переедание только поможете аллергену скопиться в организме беременной женщины. И когда малыш родится, - накопившийся аллерген вызовет у него диатез. Немаловажно, чтобы в диете будущей мамы присутствовало поменьше углеводов (хлебобулочные изделия, изделия из сдобного теста), и как можно больше натуральной пищи - салатов (хотя бы 2 вида в день), свежих овощей, вареного мяса (белок), кисломолочных продуктов. Профилактика для ребенка, уже перенесшего диатез, тоже должна иметь место. В диету не следует включать новые продукты. Пища должна быть хорошо обработанной, дезинфицированной, в умеренных порциях.
Следует упомянуть еще раз, что рацион беременной женщины - существенный фактор возникновения диатеза у ребенка. Будущая мама должна находить золотую середину в еде - не переедать и не недоедать. Требуется изъять из рациона пищевые аллергены, способные спровоцировать данное заболевание, к примеру апельсины, лимоны и другие цитрусовые. Это не значит, что от цитрусовых необходимо полностью отречься - один апельсин или лимон в чае не будет вреден. А вот несдержанность и переедание только поможете аллергену скопиться в организме беременной женщины. И когда малыш родится, - накопившийся аллерген вызовет у него диатез. Немаловажно, чтобы в диете будущей мамы присутствовало поменьше углеводов (хлебобулочные изделия, изделия из сдобного теста), и как можно больше натуральной пищи - салатов (хотя бы 2 вида в день), свежих овощей, вареного мяса (белок), кисломолочных продуктов. Профилактика для ребенка, уже перенесшего диатез, тоже должна иметь место. В диету не следует включать новые продукты. Пища должна быть хорошо обработанной, дезинфицированной, в умеренных порциях.Прогноз по диатезу при следовании всем вышеуказанным рекомендациям и соблюдении необходимой диеты - благоприятный.
Метронидазол - фармакология
04 июля, 2008
51
спасибо
Спасибо
 Фармакология препарата
Фармакология препаратаМетронидазол является противопротозойным препаратом. Считается, что принцип действия заключается в нарушении структуры ДНК нерезистентных бактерий. Эффективен по отношению к трихомонадам, Gardnerella vaginalis, Giardia intestinalis, лямблиям, Entamoeba histolytica, а также по отношению к облигатным анаэробным микрооргаизмам и другим бактериям. К препарату резистентны аэробные возбудители заболеваний.
В сочетании с препаратом амоксициллином эффективен по отношению к Helicobacter pylori. Считается, что амоксициллин тормозит развитие сопротивляемости этого микроорганизма к препарату метронидазолу.
Фармакодинамика препарата
Метронидазол достаточно хорошо абсорбируется при внутреннем применении. Проникает в ткани и жидкости организма. Просачивается сквозь плацентарный, гематоэнцефалический барьер. Связывается с протеинами плазмы примерно на 20%. Остается в печени в виде метаболитов. Время полувыведения из организма - 8 часов. Из организма препарат выводится преимущественно с уриной на 65-85 процентов и со стулом (от 6 до 15 процентов препарата).
Препарат показан при трихомонадных вагинитах у женщин; уретритах, вызванных трихомонадами, у мужчин и женщин; при лямблиозе, амебной дизентерии, анаэробных инфекциях, которые были вызванные нерезистентными к препарату бактериями.
В сочетании метронидазола с амоксициллином назначают при лечении хронического гастрита в тяжелых формах, эрозивно-язвенных поражениях ЖКТ и 12-перстной кишки, вызванные с Helicobacter pylori.
Лечение диатеза
04 июля, 2008
32
спасибо
Спасибо
 Неверное представление имеют те, кто полагает, что главной частью терапии данного заболевания является применение разнообразных мазей. При этом их использование нередко проводится без рекомендаций педиатра. Это совсем небезопасно, - следует отметить еще раз, что диатез - не болезнь, а ее предвестник. Какой именно - может сказать только дерматолог. Наиважнейшим условием успешной терапии диатеза является правильная диета. На втором месте стоит употребление нужных ферментов, и уже как дополнение - мази.
Неверное представление имеют те, кто полагает, что главной частью терапии данного заболевания является применение разнообразных мазей. При этом их использование нередко проводится без рекомендаций педиатра. Это совсем небезопасно, - следует отметить еще раз, что диатез - не болезнь, а ее предвестник. Какой именно - может сказать только дерматолог. Наиважнейшим условием успешной терапии диатеза является правильная диета. На втором месте стоит употребление нужных ферментов, и уже как дополнение - мази.Стандартного, общепринятого режима питания нет. Просто диета кормящей мамы должна быть сбалансированной: необходимы ограничения в потреблении углеводов, жиров, соли, различных аллергенов. Если диатез возник у ребенка уже по истечении грудного возраста, также изъять определенные продукты из его диеты, - кисели, яйца, свинину, рыбу. В питании должны преобладать: гречневая каша, салаты, овощные блюда.
Также прописывается медикаментозное лечение. Главным образом - это препараты, ликвидирующие зуд, а после - седативные средства и витамины.
Рекомендуются местные процедуры - примочки, мазевое лечение. Помимо вышеперечисленного для терапии нужны ванны с дубовой корой, чередой, чистотелом, или марганцовкой. Допустима практика ультрафиолетового облучения.
Лейкоз - лечение
04 июля, 2008
28
спасибо
Спасибо
 Острый лейкоз лечат при помощи химиотерапии, лучевой терапии, гормонами, а также общеукрепляющими средствами. Комплексное лечение продлевает период ремиссии и жизнь больных. Главное условие выживания пациентов со сниженным количеством лейкоцитов в крови - профилактика инфекций. При лечении пациент должен быть полностью изолирован. Необходим строгий санитарно-дезинфекционный режим. Для профилактической цели прописываются противовирусные препараты и антибиотики. При острых миелобластных лейкозах и при рецидивах всех острых лейкозов, в некоторых случаях проводится трансплантация. Перед операцией в сверхвысоких дозах применяется химиотерапия. При данном методе возникают острые и отсроченные реакции, отторжение трансплантата. Если нет совместимых доноров, то используется аутотрансплантация костного мозга самого пациента периода ремиссии. Применяется данный метод только в возрасте до 50 лет. При клинических проявлениях анемии используется заместительная терапия. В случае хронического лимфолейкоза проводится консервативное лечение, данное лечение не меняет продолжительность жизни. Химиотерапия не используется на ранних стадиях, на поздних же применяется в сочетании с глюкокортикоидами или без них. Происходит полное облучение организма в низких дозах.
Острый лейкоз лечат при помощи химиотерапии, лучевой терапии, гормонами, а также общеукрепляющими средствами. Комплексное лечение продлевает период ремиссии и жизнь больных. Главное условие выживания пациентов со сниженным количеством лейкоцитов в крови - профилактика инфекций. При лечении пациент должен быть полностью изолирован. Необходим строгий санитарно-дезинфекционный режим. Для профилактической цели прописываются противовирусные препараты и антибиотики. При острых миелобластных лейкозах и при рецидивах всех острых лейкозов, в некоторых случаях проводится трансплантация. Перед операцией в сверхвысоких дозах применяется химиотерапия. При данном методе возникают острые и отсроченные реакции, отторжение трансплантата. Если нет совместимых доноров, то используется аутотрансплантация костного мозга самого пациента периода ремиссии. Применяется данный метод только в возрасте до 50 лет. При клинических проявлениях анемии используется заместительная терапия. В случае хронического лимфолейкоза проводится консервативное лечение, данное лечение не меняет продолжительность жизни. Химиотерапия не используется на ранних стадиях, на поздних же применяется в сочетании с глюкокортикоидами или без них. Происходит полное облучение организма в низких дозах.
Лейкоз - частота распространения у взрослого населения
04 июля, 2008
24
спасибо
Спасибо
 Рассматривая статистику России 2002 года, следует отметить, что в данный период времени было выявлено 8149 случаев таких заболеваний, острые лейкозы составили 3257 случаев, а хронические и подострые - 4872 случая. Острые являются наиболее распространенными. У взрослых чаще встречается острый миелоидный тип острого лейкоза. Средний возраст больных данным заболеванием составляет 65 лет. Поэтому его еще называют заболеванием пожилых людей. Выявлено, что вероятность развития данного заболевания у 50-летнего человека составляет 1 к 50000, а у 70-летнего - 1 к 7000. Острый миелоидный тип болезни наиболее распространен среди мужчин. У женщин данное заболевание встречается намного реже. У детей, в особенности, в возрасте до 10 лет, острый лимфобластный лейкоз выявляется намного чаще, чем у взрослых. У 50-летнего человека вероятность диагностики острого лимфобластного лейкоза составляет 1 к 125000, а для 70-летнего - 1 к 60000. У афроамериканцев вероятность заболеть острым миелоидным типом заболевания ниже, чем у белого населения и они 2 раза реже болеют острым лимфобластным типом. В случае острого миелоидного и острого лимфобластного типов заболевания, в 20-30% случаях заболевания, у взрослых происходит выздоровление или же длительная ремиссия. У больных ОМЛ и ОЛЛ прогноз может быть как положительным, так и отрицательным, в зависимости от некоторых особенностей лейкозных клеток.
Рассматривая статистику России 2002 года, следует отметить, что в данный период времени было выявлено 8149 случаев таких заболеваний, острые лейкозы составили 3257 случаев, а хронические и подострые - 4872 случая. Острые являются наиболее распространенными. У взрослых чаще встречается острый миелоидный тип острого лейкоза. Средний возраст больных данным заболеванием составляет 65 лет. Поэтому его еще называют заболеванием пожилых людей. Выявлено, что вероятность развития данного заболевания у 50-летнего человека составляет 1 к 50000, а у 70-летнего - 1 к 7000. Острый миелоидный тип болезни наиболее распространен среди мужчин. У женщин данное заболевание встречается намного реже. У детей, в особенности, в возрасте до 10 лет, острый лимфобластный лейкоз выявляется намного чаще, чем у взрослых. У 50-летнего человека вероятность диагностики острого лимфобластного лейкоза составляет 1 к 125000, а для 70-летнего - 1 к 60000. У афроамериканцев вероятность заболеть острым миелоидным типом заболевания ниже, чем у белого населения и они 2 раза реже болеют острым лимфобластным типом. В случае острого миелоидного и острого лимфобластного типов заболевания, в 20-30% случаях заболевания, у взрослых происходит выздоровление или же длительная ремиссия. У больных ОМЛ и ОЛЛ прогноз может быть как положительным, так и отрицательным, в зависимости от некоторых особенностей лейкозных клеток.
Лейкоз - общая информация
04 июля, 2008
19
спасибо
Спасибо
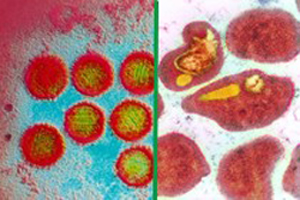 Лейкоз, иначе лейкемия, представляет собой группу заболеваний, в случае которых, происходит трансформация определенных кроветворных клеток в злокачественные. При их неограниченном размножении происходит замещение ими нормальных клеток костного мозга, повышается уровень содержания в крови измененных лейкоцитов. Существует несколько форм лейкемии, различающихся тем, какие клетки подверглись злокачественному перерождению. Лимфолейкоз - это превращение лимфоцитов в лейкозные клетки. В случае заболевания миелолейкоз, происходит перерождение миелоцитов. Намного реже можно встретить лейкозную трансформацию других типов лейкоцитов. Измененные клетки можно распознать под микроскопом, так как они различаются своим видом, также данные клетки отличаются содержащимися в них белками. Данные заболевания делятся на острые и хронические. В случае, когда клетки остаются очень незрелыми, а функции нормальных клеток у них не развиваются - это острый тип заболевания. Данный недуг требует незамедлительного лечения и протекает крайне тяжело.
Лейкоз, иначе лейкемия, представляет собой группу заболеваний, в случае которых, происходит трансформация определенных кроветворных клеток в злокачественные. При их неограниченном размножении происходит замещение ими нормальных клеток костного мозга, повышается уровень содержания в крови измененных лейкоцитов. Существует несколько форм лейкемии, различающихся тем, какие клетки подверглись злокачественному перерождению. Лимфолейкоз - это превращение лимфоцитов в лейкозные клетки. В случае заболевания миелолейкоз, происходит перерождение миелоцитов. Намного реже можно встретить лейкозную трансформацию других типов лейкоцитов. Измененные клетки можно распознать под микроскопом, так как они различаются своим видом, также данные клетки отличаются содержащимися в них белками. Данные заболевания делятся на острые и хронические. В случае, когда клетки остаются очень незрелыми, а функции нормальных клеток у них не развиваются - это острый тип заболевания. Данный недуг требует незамедлительного лечения и протекает крайне тяжело. Если недуг хронический - клетки являются более зрелыми и, в данном случае, заболевание характеризуется многолетней длительностью, даже при минимальной поддерживающей терапии. Все данные состояния, на сегодняшний день, встречаются частотой 25 человек на каждые 100 000.
Супрадин - описание
04 июля, 2008
105
спасибо
Спасибо
 Фармакологический эффект
Фармакологический эффектСупрадин является восполняющим недостаток витаминов и полезных микроэлементов лекарственным средством. Этот препарат восстанавливает нормальный обмен веществ в организме после нарушений метаболизма, вызванных нехваткой витаминов, минералов и других необходимых веществ.
Фармакокинетика препарата
Препарат Супрадин увеличивает резистентность организма к инфекционным заболеваниям, восстанавливает нормальный аппетит, снимает усталость, устраняет симптомы гиповитаминоза и нарушениях метаболизма.
Препарат показан при недостаточном поступлении витаминов в организм (например, во время продолжительного лечения ожирения, при диетах, болезнях ЖКТ, при алкоголизме); во время лечения тяжелых и хронических болезней (когда необходимо поступление в организм повышенного количества витаминов), в период и после химиотерапии.
Дозировка препарата
При внутреннем применении Супрадин в форме драже употребляют во время приема пищи (как правило, сутра), запивая достаточным количеством воды; препарат в форме шипучей таблетки надо растворить в стакане воды. Взрослым и детям от 12 лет рекомендованная суточная доза - 1 драже или одна шипучая таблетка (если нет других показаний врача).
Побочные эффекты
В редких случаях при приеме препарата в форме шипучих таблеток наблюдаются нарушения пищеварительного процесса, пожелтение урины (из-за содержания рибофлавина).
Препарат противопоказан при повышенной чувствительности, гипервитаминозе витамина А, D, нарушениях функции почек.