Последние новости
Диклофенак - побочные явления при использовании
20 июля, 2008
102
спасибо
Спасибо
 Побочные явления при терапии препаратом Диклофенак
Побочные явления при терапии препаратом ДиклофенакПобочные эффекты могут отразится на органах пищеварения в виде тошноты, рвоты, снижения веса, болях в области эпигастрия, вздутия живота, запора, поноса; в некоторых случаях вероятно развитие эрозии, кровотечения желудочно-кишечного тракта; в редких случаях возможно развитие печеночной недостаточности. При введении препарата в анус бывали исключительные случаи, когда наблюдались воспалительные процессы толстой кишки с излиянием крови, усиление симптомов язвенного колита.
Поражения центральной и периферической нервной системы могут наблюдаться в виде головокружения, головной боли, потери сна, раздраженности, вялости; в редких случаях возможно чувство онемения кожи, ухудшение зрения, нервный тик, расстройства психики.
Поражения органов кровеобразования в редких случаях проявляются в виде снижения уровня гемоглобина, уменьшения количества тромбоцитов, лейкоцитов и гранулоцитов в периферической крови.
Поражения органов мочеполовой системы могут проявиться в виде возникновения почечной недостаточности.
В редких случаях вероятно выпадение волос.
Также возможно проявление аллергических реакций в виде сыпи на коже, зуда; при использовании капель для глаз может наблюдаться зуд, повышение чувствительности слизистой оболочки глаза к действию ультрафиолетовых лучей.
В области внутримышечного введения может появиться чувство жжения, при наружном использовании редко - кожные высыпания, чувство зуда, раздражение.
Фурункулы, карбункулы и панариции
20 июля, 2008
11
спасибо
Спасибо
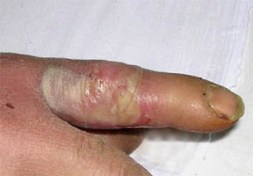 Фурункулы – это локальные абсцессы, появившиеся в коже или в субдермальных прослойках. Они развиваются на районах тела, покрытых волосяным покровом. Микроорганизмы как правило попадают внутрь через фолликулы волосяных луковиц. Фурункулез нередко проявляется у страдающих сахарным диабетом и в большинстве случаев провоцируется стафилококком.
Фурункулы – это локальные абсцессы, появившиеся в коже или в субдермальных прослойках. Они развиваются на районах тела, покрытых волосяным покровом. Микроорганизмы как правило попадают внутрь через фолликулы волосяных луковиц. Фурункулез нередко проявляется у страдающих сахарным диабетом и в большинстве случаев провоцируется стафилококком.Карбункул занимает более крупную площадь ткани и имеет более одного исходного отверстия, тогда как фурункул обладает только одним. Карбункулы как правило появляются на шее и провоцируются не стафилококками, как фурункулы, а более токсичными микроорганизмами.
Как только обнаружен гной, карбункулы и фурункулы необходимо искуственно разрывать. Временами появление гноя в фурункуле можно остановить горячими компрессами и применением химиопрепаратов.
Панариции – это явления, спровоцированные микроорганизмами, развивающиеся в пальцах. Зарождаясь в мягких тканях фаланги, они разрываются во внешнюю среду посредством очень узкого канала; в некоторых случаях разрастаются внутрь и доходят до кости; инфекция околоногтевого ложа именуется паронихией. Как правило их фактором является стафилококк, попадающий сквозь трещины дермы. Проявлениями служат боль, возникающая при пальпации, маленькая опухоль и небольшой рост температуры. Пациенту прописывают антибиотики и при наличии гноя немедленно искуственно разрывают панариций, чтобы не допустить излияние гноя на кость.
Диклофенак, показания, дозировка
20 июля, 2008
63
спасибо
Спасибо
 Диклофенак прописывают при болевых ощущениях в суставах:
Диклофенак прописывают при болевых ощущениях в суставах: - при ревматоидных артритах, анкилозирующих спондилитах, заболеваниях, связанных с нарушением обмена мочевой кислоты;
- при дегенеративных и хронических воспалениях подхрящевых отделов длинных трубчатых костей, суставного хряща, при периартропатии;
- при воспалительных процессах мягких тканей костно-мышечной системы после перенесенных травм.
- при болевых ощущениях в позвоночнике, поражениях периферических нервов,
- при заболеваниях миалгей, артралгией,
- при послеоперационных и посттравматических болевых ощущениях,
- при головной боли, болях при менструации, при воспалениях слизистой прямой кишки, воспалительных процессах придатков матки,
- при желчной и почечно коликах,
- при инфекционных заболеваниях и воспалениях ЛОР-органов.
Рекомендуемая дозировка Диклофенака
Взрослым для внутреннего применения назначают разовую дозировку количеством 25-50 мг 2-3 раза в день. Кратность приема устанавливается с учетом используемой лекарственной формы препарата, степени тяжести хода инфекционного процесса и составляет от 1 до 3-х раз в день, анально применяется 1 раз в день. Для терапии тяжелых форм заболевания назначают внутримышечно в дозировке 75 мг.
Детям от 6 лет дневная дозировка назначается по 2 мг на килограмм массы.
Наружное использование рекомендуют в дозировке 2-4 г (с учетом размера болезненного участка) на больное место 3-4 раза в день.
При использовании препарата в офтальмологии кратность приема и продолжительность терапии назначается индивидуально.
Предельная доза для внутреннего применения взрослым составляет 150 мг в 24 часа.
Формы абсцессов
19 июля, 2008
9
спасибо
Спасибо
 Аппендикулярный абсцесс. Фактором данного явления служит острое нагноение слепого отростка кишки - аппендикса. Пораженный орган покрывается сальником, то есть слоем жира, проникшего из брюшины, и при исходе гноя из слепой кишки, возникает локальное воспаление.
Аппендикулярный абсцесс. Фактором данного явления служит острое нагноение слепого отростка кишки - аппендикса. Пораженный орган покрывается сальником, то есть слоем жира, проникшего из брюшины, и при исходе гноя из слепой кишки, возникает локальное воспаление.Абсцесс лимфоузла. Подобные явления зачастую обнаруживаются у детей и как правило страдают лимфатические узлы шеи. Такие воспаления развиваются как следствие воспаления гланд или сопутствуют туберкулезу лимфоузлов.
Абсцесс молочной железы характерен для женщин, вскармливающих детей. Микроорганизмы попадают в молочные железы через маленькие трещинки на сосках. В отдельных случаях подобные воспаления возникают как следствие заражения кист молочных желез.
Поддиафрагмальный абсцесс возникает ввиду инфицирования различных органов, расположенных в брюшной полости. Характерные факторы – аппендицит, прободение желудочной язвы или язвы двенадцатиперстного отдела кишечника, а также печеночный абсцесс. Поддиафрагмальный абсцесс образуется в промежутке печени и диафрагмы в большинстве случаев справа, при этом растет температура тела и повышается количество фагоцитов в плазме крови. Болевые рефлексы слабо ощутимы или не присутствуют. Немалой важностью в нахождении гнойного воспаления обладают результаты рентгеноскопии, изображающие повышение диафрагмы.
Лечение абсцессов
19 июля, 2008
12
спасибо
Спасибо
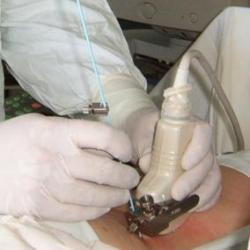 Обязательным условием удачного лечения каких бы то ни было абсцессов служит их своевременное обнаружение и соответствующая терапия. Это реально только при своевременно полученной консультации у соответствующего медика.
Обязательным условием удачного лечения каких бы то ни было абсцессов служит их своевременное обнаружение и соответствующая терапия. Это реально только при своевременно полученной консультации у соответствующего медика.Диагноз абсцесса служит указанием для хирургической операции, в ходе которой (вне зависимости от размещения воспаления) производится искуственный разрыв полости воспаления, изъятие гноя и отсос всего содержимого. Терапию подкожных гнойных воспалений малых размеров осуществляют в амбулаториях.
При возможном гнойном воспалении внутренних органов пациента необходимо немедленно направить в хирургический отдел госпиталя. При определенных абсцессах, к примеру печени, легкого, в некоторых случаях производят пункцию с высасыванием гнойной жидкости и после этого осуществляют инъекцию внутрь воспаления антибиотиков, ферментных средств. При оформленных абсцессах мозга с явно оформленной капсулой допустимо вырезание самой капсулы.
Терапия после разрыва гнойного воспаления не отличается от терапии загноившихся травм. Пациентам предоставляют здоровое раздельное питание, иногда им прописывают переливание препаратов крови, заменителей крови. Антибиотики прописывают, учитывая уровень восприимчивости к ним микрофлоры. При гнойных воспалениях, появившихся как результат сахарного диабета, требуется восстановление инвертированного обмена веществ.
Проявления и исходы абсцессов
19 июля, 2008
12
спасибо
Спасибо
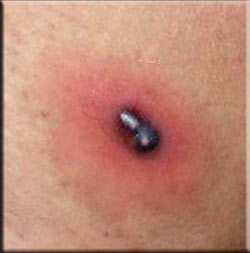 Основные патологические признаки абсцессов схожи с общими гнойно-воспалительными патологиями, вне зависимости от локализации: рост температуры тела от 37-38° до 41° (в острых фазах), плохое самочувствие, быстрая утомляемость, отсутствие аппетита, головные боли. В крови регистрируется лейкоцитоз с нейтрофилезом. Уровень этих инверсий прямопропорционален серьезности развития патологии. В медицинском плане гнойные воспаления разных органов и полостей тела обладают индивидуальными характеристиками, зависящими от районирования патологического процесса. Завершающей стадией воспаления часто бывает случайный разрыв с выходом гноя во внешнюю среду (абсцесс субдермальной клетчатки, мастит, парапроктит и так далее); разрыв и выход гноя в различные полости (брюшную, плевральную, в суставную полость и так далее); исход гноя в часть органа, имеющую связь с внешней средой (кишка, желудок, мочевой пузырь, трахея и так далее). Опустошенное место абсцесса при отсутствии негативных влияний теряет прежний объем и через некоторое время покрывается рубцами. При частичном опустошении абсцесса и слабом высасывании гноя воспаление может стать хроническим с последующим развитием свища. Исход гноя в ограниченные полости провоцирует возникновение в них различных гнойных воспалений.
Основные патологические признаки абсцессов схожи с общими гнойно-воспалительными патологиями, вне зависимости от локализации: рост температуры тела от 37-38° до 41° (в острых фазах), плохое самочувствие, быстрая утомляемость, отсутствие аппетита, головные боли. В крови регистрируется лейкоцитоз с нейтрофилезом. Уровень этих инверсий прямопропорционален серьезности развития патологии. В медицинском плане гнойные воспаления разных органов и полостей тела обладают индивидуальными характеристиками, зависящими от районирования патологического процесса. Завершающей стадией воспаления часто бывает случайный разрыв с выходом гноя во внешнюю среду (абсцесс субдермальной клетчатки, мастит, парапроктит и так далее); разрыв и выход гноя в различные полости (брюшную, плевральную, в суставную полость и так далее); исход гноя в часть органа, имеющую связь с внешней средой (кишка, желудок, мочевой пузырь, трахея и так далее). Опустошенное место абсцесса при отсутствии негативных влияний теряет прежний объем и через некоторое время покрывается рубцами. При частичном опустошении абсцесса и слабом высасывании гноя воспаление может стать хроническим с последующим развитием свища. Исход гноя в ограниченные полости провоцирует возникновение в них различных гнойных воспалений.
Леворин - общее описание препарата
19 июля, 2008
9
спасибо
Спасибо
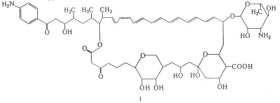 Леворин является антибиотиком полиеновой группы, применяемым при терапии грибковых заболеваний. Из-за большого количества сопряженных двойных связей оказывает хорошее избирательное действие на стероловые образования мембран клеток микроорганизмов. Препарат связывается с ними, понижает сопротивляемость мембраны, что приводит к уничтожению клетки. Максимальную эффективность препарат оказывает по отношению к грибам Candida albicans, которые вызывают молочницу и некоторым другим простейшим (амебам, лейшманиям, трихомонадам). При увеличении размера предстательной железы понижает дизурические эффекты, иногда уменьшает размеры опухолей.
Леворин является антибиотиком полиеновой группы, применяемым при терапии грибковых заболеваний. Из-за большого количества сопряженных двойных связей оказывает хорошее избирательное действие на стероловые образования мембран клеток микроорганизмов. Препарат связывается с ними, понижает сопротивляемость мембраны, что приводит к уничтожению клетки. Максимальную эффективность препарат оказывает по отношению к грибам Candida albicans, которые вызывают молочницу и некоторым другим простейшим (амебам, лейшманиям, трихомонадам). При увеличении размера предстательной железы понижает дизурические эффекты, иногда уменьшает размеры опухолей.Внутреннее применение Леворина назначается при кандидозе желудочно-кишечного тракта, при хроническом носительстве candida. Это лекарство используется в сочетании с другими лекарственными препаратами при лечении увеличения размеров предстательной железы. Локально препарат наносится при кандидозах слизистой оболочки ротовой полости; при кандидозе женских половых органов (при вульвовагините, при инфекционных воспалениях слизистой оболочки мочеиспускательного канала, мочевого пузыря). Наружное применение показано при воспалении ногтевых валиков, эрозивных поражениях кожи между пальцамии в скаладках.
Применение препарата противопоказано:
- при повышенной чувствительности к леворину,
- при нарушениях функций почек/печени,
- при тяжелых негрибковых болезнях кишечника,
- при язвенных поражениях желудка и двенадцатиперстной кишки, - при воспалении поджелудочной железы. Следует осторожно назначать данный лекарственный препарата женщинам в период беременности и во время лактации (кормлении грудью), а также детям до 2 лет.
Абсцесс - общая информация
18 июля, 2008
15
спасибо
Спасибо
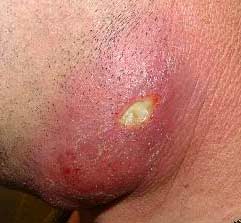 Абсцесс - гнойное воспаление тканей с их загниванием и возникновением полости, наполненной гноем. Данное воспаление необходимо дифференцировать с флегмоной (нелокализованной гнойной патологией) и эмпиемой (накоплением гноя в теле и полостях органов).
Абсцесс - гнойное воспаление тканей с их загниванием и возникновением полости, наполненной гноем. Данное воспаление необходимо дифференцировать с флегмоной (нелокализованной гнойной патологией) и эмпиемой (накоплением гноя в теле и полостях органов).Провоцирует эту разновидность гнойного воспаления как правило стафилококк (как единственная инфекция, или вместе со стрептококком, кишечной палочкой, протеем и иными разновидностями болезнетворных бактерий).
Пути попадания бактерий и факторы прогрессирования абсцессов разнообразны: микротравмы дермы, переход заражения от первичного источника (фурункул), загноение гематомы (оформленный участок крови, образовавшийся в результате внутреннего излияния), кисты, внедрение в мягкие ткани медикаментозных средств, лимфогенное метастазирование загноившегося воспаления и т.д..
Характерным признаком абсцесса служит присутствие пиогенной мембраны — внутреннего ограничителя гнойной полости, появляющейся как защитная мера благодаря окаймляющим воспаление тканям. Пиогенная мембрана состоит из грануляционной ткани, она отделяет гнойно-некротические явления и производит экссудат.
В зависимости от места образования дифференцируют внешние и внутренние (в органах или в полости тела) абсцессы. Поверхностные гнойные воспаления обладают стандартными признаками сильного воспаления: покраснением дермы, вздутостью, болью при пальпации, локальным ростом температуры тела и изменением функциональности. При туберкулезном спондилите гнойная масса зачастую расходится по межтканевым отверстиям в самые дальние уголки организма.
Профилактика мастита
18 июля, 2008
2
спасибо
Спасибо
 Эта тема женщинам как правило редко приходит в голову. По всей видимости большинство уверены, что их такая беда не затронет. Но медики в курсе, к каким проблемам ведет легкомысленное отношение к здоровью и своевременно не предпринятые меры.
Эта тема женщинам как правило редко приходит в голову. По всей видимости большинство уверены, что их такая беда не затронет. Но медики в курсе, к каким проблемам ведет легкомысленное отношение к здоровью и своевременно не предпринятые меры.Очень мило, что новоиспеченная роженица счастлива чувствовать себя мамой, и полагает, что важнее ее ребенка ничего не существует. Однако заботясь о малыше, необходимо заботиться и о себе. Это не трудно, зато очень полезно.
* Ваша еда должна быть сбалансированной - это всегда обеспечивает хорошее здоровье.
* Регулярно принимайте душ.
* Перед вскармливанием необходимо вымыть руки и соблюсти правила гигиены в отношении груди.
* Даже очень мелкая трещинка должна быть обезопасена - продезинфицируйте ее бактерицидными веществами. В этих целях можно использовать зеленку (но не забывайте, что она также сушит кожу), масло шиповника или облепихи, в роддоме - ультрафиолетовые лучи или микроволновое лечение.
* Следите, чтобы малыш был в правильном положении при вскармливании, и после кормления всегда сцеживайте остатки молока.
* Необходимо постараться не болеть. Если присутствует какая-либо патология - с ней необходимо немедленно бороться.
* Если у вас повысилась температура, и вы чувствуете боли в груди, молочные железы покраснели или загрубели - немедленно обращайтесь к медику. Своевременно предпринятая терапия предотвращает многие неприятные последствия, особенно если дело касается мастита.
Возможно ли кормление грудью при мастите?
18 июля, 2008
6
спасибо
Спасибо
 Данный вопрос беспокоит кормящих мам в первую очередь. Но как бы кормящая мать не ратовала за грудное вскармливание, медики единогласны: при прогрессировании мастита, вне зависимости от его стадии, вскармливать малыша противопоказано - ни здоровой молочной железой, ни тем более страдающей. Так как в молоке содержатся болезнетворные бактерии, у ребенка ухудшится функциональность ЖКТ, появится дисбактериоз. Плюс ко всему, терапия мастита осуществляется с использованием антибиотиков, что для ребенка также опасно. И поэтому на время терапии молоко необходимо сцеживать и пастеризовать, и только после пастеризации давать его малышу.
Данный вопрос беспокоит кормящих мам в первую очередь. Но как бы кормящая мать не ратовала за грудное вскармливание, медики единогласны: при прогрессировании мастита, вне зависимости от его стадии, вскармливать малыша противопоказано - ни здоровой молочной железой, ни тем более страдающей. Так как в молоке содержатся болезнетворные бактерии, у ребенка ухудшится функциональность ЖКТ, появится дисбактериоз. Плюс ко всему, терапия мастита осуществляется с использованием антибиотиков, что для ребенка также опасно. И поэтому на время терапии молоко необходимо сцеживать и пастеризовать, и только после пастеризации давать его малышу.В отдельных ситуациях медики советуют кормящей матери даже подавить лактацию. Это необходимо, если:
* по прошествии трех суток терапии при серозном или инфильтративном мастите выздоровления не наблюдается;
* недуг сосредоточен прямо под соском;
* недуг развивается у матери, уже однажды переболевшей гнойной формой;
* недуг перешел в гнойную стадию;
* самочувствие женщины ухудшается из-за какой-либо иной тяжелой патологии.
На сегодняшний день отсутствует надобность в пережатии груди и ограничении в приеме жидкости для подавления лактации. В целях остановки образования молока медики предлагают особые лекарственные средства, как правило парлодел. Но его употребление имеет перечень важных противопоказаний, поэтому прописать его имеет право только соответствующий специалист.
Мастит (гнойная стадия)
18 июля, 2008
8
спасибо
Спасибо
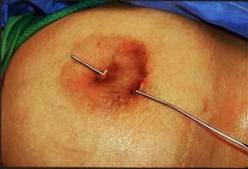 Гнойная стадия мастита - наиболее опасная фаза воспаления молочной железы, сопровождается неожиданным ухудшением самочувствия кормящей мамы, сильной интоксикацией. Формы молочной железы меняются в зависимости от места и объема, захватываемого воспалительным процессом. Дерма над местом нагноения обычно бывает ярко-красного или даже красно-синего цвета, патологически отекшая и болезненная. При пальпации воспаленных участков можно заметить размягчение груди в гнойных центрах. Если присутствует гной, его необходимо удалить - а это происходит через разрез или хирургическое вмешательство.
Гнойная стадия мастита - наиболее опасная фаза воспаления молочной железы, сопровождается неожиданным ухудшением самочувствия кормящей мамы, сильной интоксикацией. Формы молочной железы меняются в зависимости от места и объема, захватываемого воспалительным процессом. Дерма над местом нагноения обычно бывает ярко-красного или даже красно-синего цвета, патологически отекшая и болезненная. При пальпации воспаленных участков можно заметить размягчение груди в гнойных центрах. Если присутствует гной, его необходимо удалить - а это происходит через разрез или хирургическое вмешательство.На сегодняшний день среди разнообразных видов гнойного мастита чаще всего регистрируется инфильтративно-гнойный вид заболевания, при котором отсутствует четко прослеживающиеся границы гнойника, а в тканях молочной железы содержится гной.
Чтобы удостовериться в присутствии мастита, проделывают микробиологический анализ молока из обеих грудей для вычисления микроорганизма и определения степени микробной колонизации. Чем острее патология, тем больше коэффициент обсемененности молока микроорганизмами. Анализируют женское молоко и на присутствие фагоцитов (лейкоцитов) - при мастите их номинал намного выше нормы.
Для точного определения болезни производят также ультразвуковое исследование молочных желез.
Мастит - течение болезни
18 июля, 2008
4
спасибо
Спасибо
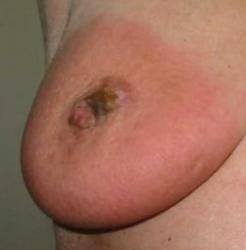 Как правило мастит возникает через 15-20 дней после родов. В этот момент женщина уже покинула роддом, занята заботой о ребенке и бытовыми делами, и не сразу обнаруживает симптомы воспаления. Однако при нынешнем образе жизни данное заболевание развивается довольно быстро.
Как правило мастит возникает через 15-20 дней после родов. В этот момент женщина уже покинула роддом, занята заботой о ребенке и бытовыми делами, и не сразу обнаруживает симптомы воспаления. Однако при нынешнем образе жизни данное заболевание развивается довольно быстро.При мастите медики дифференцируют серозную, инфильтративную и гнойную стадии, которые идут по порядку как единая инфекционная патология молочной железы.
Первая стадия заболевания - серозная, когда неожиданно растет температура тела, как правило до 38-39 градусов, возникает озноб. Общее самочувствие заметно ухудшается. Кормящая мама ощущает боль в груди, участок дермы над районом воспаления становится грубым и покрасневшим. Во время этой формы функции образования и отдачи молока сохраняются в относительной норме.
На инфильтративной стадии начинается интоксикация всего организма, заметно падает самочувствие, имеет место быстрая утомляемость. В молочной железе можно нащупать твердый болезненный комок - инфильтрат - с оформленными границами. Циркуляция молока нарушается, патология препятствует его выделению, что ведет к лактостазу. Но в сравнении с патологическим лактостазом при мастите огрубение наступает небольшими островками, а не полностью на всей молочной железе. В большинстве случаев инфильтрат появляется в верхней наружной части груди.
Мастит (возбудители, предвестники)
18 июля, 2008
2
спасибо
Спасибо
 Возбудители мастита
Возбудители маститаВ основном виновником данного заболевания служит стафилококк. Но если у пациентки есть в организме какой-либо источник инфекции, то спровоцировать патологию способны и иные микроорганизмы; одна из них - кишечная палочка. Как уже упоминалось, грамотное сцеживание не дает 100%-й уверенности в защите от мастита. Хронический тонзиллит, эндометрит (возникающий после родов), инфекционные патологии мочевыводящих путей - все это способствует распространению болезнетворных микроорганизмов, которые через плазму крови доставляются в молочную железу и провоцируют воспаление. Даже пресловутый зубной кариес на фоне слабого иммунитета способен стать фактором инфекции в молочной железе, ведь он сам по себе уже является признаком того, что в ротовой полости обитают болезнетворные бактерии.
Патологический лактостаз - предвестник мастита
Предрасполагающим фактором возникновения данного заболевания способен стать застой молока в молочной железе, обычно обусловленный неправильным режимом вскармливания и недостаточным опорожнением молочной железы при сцеживании и вскармливании. Патологический лактостаз как правило предшествует маститу. Он обычно обнаруживается через 3-4 дня после рождения ребенка, когда молоко начинает накапливаться в груди. Характерными признаками Лактостаза как правило являются повышенная температура, озноб и равномерное огрубение всей груди. В этом случае необходимо полностью расцедить грудь - чтоб она стала мягкой. После расцеживания температура выравнивается. Способность вырабатывать молоко при патологическом лактостазе не пропадает, и мать имеет возможность продолжать вскармливать малыша.
Мастит и трещинки на сосках
18 июля, 2008
3
спасибо
Спасибо
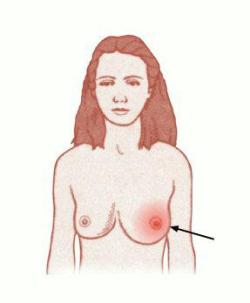 Медики зачастую именуют трещины на сосках, которые возникают, когда молодая женщина начинает прикладывать малыша к груди, "воротами инфекции". Даже через малые трещинки молочной железы вероятно проникновение инфекции. Тонкая и незащищенная кожа вокруг сосков сушится во время подхода молока и по этой причине возникают трещинки. Они появляются ввиду неумелого сцеживания и неправильного положения малыша при кормлении. В первое время после рождения ребенка, его необходимо прикладывать к груди только на 10-15 минут. Ведь ему требуется еще очень малое количество молока и этого времени достаточно для насыщения. Но безудержно счастливые женщины прикладывают малыша к груди на 40-50 минут. Такое резкое воздействие на женский неподготовленный сосок также вызывает появление трещин.
Медики зачастую именуют трещины на сосках, которые возникают, когда молодая женщина начинает прикладывать малыша к груди, "воротами инфекции". Даже через малые трещинки молочной железы вероятно проникновение инфекции. Тонкая и незащищенная кожа вокруг сосков сушится во время подхода молока и по этой причине возникают трещинки. Они появляются ввиду неумелого сцеживания и неправильного положения малыша при кормлении. В первое время после рождения ребенка, его необходимо прикладывать к груди только на 10-15 минут. Ведь ему требуется еще очень малое количество молока и этого времени достаточно для насыщения. Но безудержно счастливые женщины прикладывают малыша к груди на 40-50 минут. Такое резкое воздействие на женский неподготовленный сосок также вызывает появление трещин.Трещины нужно залечивать, нанося на них масло облепихи или масло шиповника.
При пренебрежении правилами гигиены бактерии также могут проникнуть в полость молочной железы при вскармливании ребенка или сцеживании молока.
В роддомах доктора в большинстве случаев не позволяют женщинам выглядывать из окна для переговоров с близкими и тем паче выходить из родовых палат. Все эти запреты накладываются по причине возможного заражения. Более того, новоиспеченные мамы почему-то предпочитают общаться с близкими и друзьями, едва одевшись, не придавая значения сквознякам. А как же простуда? Это то же заражение, которое легко проникло в слабый организм с невысоким иммунитетом.
Мастит - общие сведения
18 июля, 2008
1
спасибо
Спасибо
 Во время грудного кормления ребенка женщине необходимо постараться ничем не болеть, так как практически любые болезнетворные микроорганизмы, проникшие в организм, способны спровоцировать воспалительные патологии молочной железы, например ту, что в народе именуют грудницей, а в медицине - маститом. По статистическим исследованиям, им болеют 5 процентов кормящих женщин.
Во время грудного кормления ребенка женщине необходимо постараться ничем не болеть, так как практически любые болезнетворные микроорганизмы, проникшие в организм, способны спровоцировать воспалительные патологии молочной железы, например ту, что в народе именуют грудницей, а в медицине - маститом. По статистическим исследованиям, им болеют 5 процентов кормящих женщин.Многие кормящие мамы уверены, что это болезнь только ленивых и недалеких женщин, которые неполностью сцеживают молоко. Но это лишь частично правда, так как недостаточное сцеживание - лишь один из факторов, провоцирующих прогрессирование патологии. На самом деле главным фактором в развитии мастита служит слабый иммунитет. Если организм женщины здоровый и ничем не ослаблен, он легко справится с микроорганизмами, больному же организму сложнее препятствовать инфекции и поэтому достаточно легкого заражения, чтобы развилось воспаление.
Как правило маститом заболевают кормящие матери: переболевшие маститом при кормлении предыдущего ребенка; у которых присутствует гнойное острое или хроническое воспаление того или иного органа; которые во время беременности перенесли патологические осложнения вне половой системы; страдающие мастопатией; с мутациями строения соска, так как не выпирающие плоские соски препятствуют полному выходу молока из молочной железы.
Халязион (описание, лечение)
18 июля, 2008
81
спасибо
Спасибо
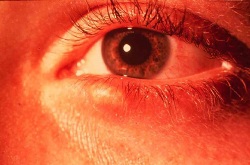 Халязион – это постоянное воспаление хряща в районе мейбомиевой железы века. Прогрессирует данная патология как правило довольно медленно. Данное заболевание развивается по причине закупорки выходного канала железы и скопления в ней секретной жидкости. Закупорка канальца как правило бывает после сильной воспалительной патологии века, которой переболел пациент, а временами и без явных факторов.
Халязион – это постоянное воспаление хряща в районе мейбомиевой железы века. Прогрессирует данная патология как правило довольно медленно. Данное заболевание развивается по причине закупорки выходного канала железы и скопления в ней секретной жидкости. Закупорка канальца как правило бывает после сильной воспалительной патологии века, которой переболел пациент, а временами и без явных факторов.Когда халязион проявляется, пациент ощущает прочное образование на поверхности века. На глазу можно почувствовать болезненную припухлость, которая по размеру составляет 2-4 мм, при этом кожа века над ним является подвижной. Новообразование временами может воспаляться, после чего возникает покраснение века, неприятные чувства и даже нагноение.
Терапия данного заболевания происходит следующим образом. При ранних проявлениях патологии прописываются глазные капли, а также специфическая мазь, которая наносится за веко. В ситуации если халязион не воспаляется, иногда практикуют инъекции.
Самым верным способом терапии халязона является оперативный, то есть вырезание халязиона. Хирургическое вмешательство происходит в амбулатории хирургом-офтальмологом как правило единовременно. Под местным наркозом страдающее веко фиксируется особым зажимом, и вся внутренняя часть припухлости извлекается через маленький надрез на внутренней стороне века. Вся операция осуществляется за считанные минуты.
Жанин (побочные эффекты, противопоказания)
18 июля, 2008
77
спасибо
Спасибо
 Побочные эффекты жанина
Побочные эффекты жанинаРеакция пищеварительной системы: тошнота, рвота.
Реакция половой системы: нарушения вагинальных выделений.
Реакция эндокринной системы: грубение, болезненность молочных желез, секреция из них жидкости; повышение/понижение веса тела, повышение/понижение либидо.
Реакция центральной нервной системы: плохое настроение, головные боли, мигрени.
Остальные: хлоазма, дискомфорт при ношении контактных линз, задержка жидкости в теле, аллергические проявления.
Противопоказания
– присутствие тромбозов в момент приема или в анамнезе;
– присутствие в момент приема или в анамнезе признаков, говорящих о будущем тромбозе (пример: транзиторные ишемические атаки, стенокардия);
– сахарный диабет с последствиями на сердечно-сосудистой системе;
– присутствие достаточного количества причин для возникновения венозного или артериального тромбоза;
– присутствие в момент приема или в анамнезе желтухи или опасных патологий печени (до выздоровления печени);
– присутствие в момент приема или в анамнезе доброкачественных или раковых патологий печени;
– вычисленные гормонозависимые раковые патологии гениталий или молочных желез или вероятность их наличия;
– выделение крови из влагалища неопределенного происхождения;
– беременность или ее признаки;
– высокая восприимчивость к составляющим средства.
Жанин (передозировка, взаимодействие)
18 июля, 2008
27
спасибо
Спасибо
 Передозировка
ПередозировкаПроявление: тошнота, рвота, легкое вагинальное кровотечение (у подростков).
Терапия: осуществляют симптоматическое лечение. Конкретного антидота не существует.
Лекарственное взаимодействие
При единовременном употреблении Жанина со средствами, индуцирующими микросомальные вещества печени, растет клиренс этинилэстрадиола и диеногеста, что способно уменьшить защиту от зачатия. Как правило наибольший рост деятельности ферментов проявляется приблизительно через 15-20 суток после начала употребления вышеуказанных средств, но может иметь место еще около одного месяца после прекращения их приема.
При единовременном употреблении Жанина с антибиотиками группы ампициллинов и тетрациклинов регистрируется падение концентрации этинилэстрадиола.
Необходимо знать, что женщины, употребляющие какие-либо из вышеперечисленных средств быстрым курсом, кроме данного препарата должны применять барьерные способы защиты от зачатия в период непосредственного употребления средства и еще около 7 суток после прекращения приема.
В период применения рифампицина и в продолжение 28 суток после прекращения его приема, кроме Жанина должен применяться барьерный метод защиты. Если одновременное употребление средства начато при завершении приема пачки Жанина, вторая пачка принимается без завсегдатой паузы в приеме.
Жанин - фармакокинетика (этинилэстрадиол), показания
18 июля, 2008
19
спасибо
Спасибо
 Этинилэстрадиол
ЭтинилэстрадиолВсасывание
После употребления драже перорально этинилэстрадиол оперативно и целиком всасывается из желудочно-кишечного тракта.
C max этинилэстрадиола устанавливается через 1,5-4 часа после употребления одной драже, он равен 67 пг/мл, и растет до 118 пг/мл после многоразового употребления. Подлежит процессу "первого прохождения", что является фактором невысокой абсолютной биодоступности (около 44 процента).
Распределение
Приблизительно 1,5 процента этинилэстрадиола содержится в крови в свободном виде, 98,5 процентов - соединены с альбумином. Этинилэстрадиол способствует выработке ГСПГ и КСГ, но не соединяется с данными транспортными белками.
Метаболизм
Приблизительно 50-60 процентов этинилэстрадиола трансформируются в сульфатные метаболиты в в стенках кишечника и в печени.
Этинилэстрадиол подвержен процессу метаболизации через гидроксилирование с истекающим процессом конъюгирования с глюкуроновой или серной кислотами. Некоторое количество этинилэстрадиола, конъюгированного с глюкуроновой кислотой, после выхода посредством желчи, рециркулируются кишечно-печеночным путем.
Выведение
T1/2 равен около 10 часов после употребления одной драже и растет до 15 ч после 3 циклов терапии.
С мочой выходит 30-50 процентов метаболитов, вместе с калом - 30-40 процентов.
Показания
В основном Жанин применяют как гормональный контрацептив.
Средство эффективно используется при подростковых угрях, себорее, гирсутизме и андрогенной алопеции.
Жанин (фармакология, фармакокинетика)
17 июля, 2008
18
спасибо
Спасибо
 Фармакологический эффект
Фармакологический эффектМонофазное комбинированное гестаген-эстрогенное противозачаточное средство. Тормозит синтез гонадотропных гормонов гипофиза, угнетает развитие фолликулов и тормозит овуляцию. Увеличивает вязкость цервикальной жидкости, что мешает попаданию сперматозоидов в матку.
При употреблении данного средства менструальный цикл становится более регулярным, реже случаются менструации, сопровождающиеся болью, падает частота менструальных выделений, в итоге падает вероятность появления железодефицитной анемии.
Гестагенная составляющая Жанина - диеногест - служит гестагеном и является дериватом нортестостерона с антиандрогенным эффектом (что было вычислено в клинических опытах у пациентов с воспалительной угревой сыпью). Диеногест поднимает уровень ЛПВП в плазме крови.
Фармакокинетика
Диеногест
Всасывание
После употребления перорально 1 драже диеногест оперативно и целиком всасывается из желудочно-кишечного тракта. Полная биодоступность диеногеста - 96 процентов и не изменяется в сочетании с этинилэстрадиолом.
Распределение
Приблизительно 10 процентов диеногеста содержится в крови в свободном виде, около 90 процентов - неспецифически смешаны с альбумином.
Диеногест в минимальных количествах скапливается при ежедневном употреблении. Среднее количество в крови составляет приблизительно 30 нанограммов на миллилитр после 3 циклов терапии.