- Плод
- Шевеления плода
- УЗИ и анализы
- Посещение врача акушера-гинеколога
- Тревожные признаки
- Ощущения, признаки беременности и изменения в состоянии организма
- Выделения
- Кровотечение
- Матка и живот
- Боли в животе и других частях тела
- Секс
- Вес
- Разрешенные лекарства
- Роды на 39-й неделе
- 39 неделя беременности. Как начинаются роды: схватки, излитие вод, кесарево сечение (рекомендации акушера-гинеколога) – видео
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Плод
 Вес тела плода на 39-й неделе может колебаться в пределах 3403 плюс-минус 415 г, наиболее часто в среднем составляя 3300 г. Длина тела малыша на 39-й неделе колеблется в границах 50,8 плюс-минус 1,6 см, наиболее часто в среднем составляя 51 – 52 см. В целом, размеры плода на 39-й неделе могут значительно разниться у разных женщин, так как они зависят от индивидуальных особенностей конституции и характера питания матери. Например, ребенок крупных ширококостных родителей, естественно, будет иметь больший рост и вес по сравнению с малышом, папа с мамой которого невысокие, худенькие и тонкокостные.
Вес тела плода на 39-й неделе может колебаться в пределах 3403 плюс-минус 415 г, наиболее часто в среднем составляя 3300 г. Длина тела малыша на 39-й неделе колеблется в границах 50,8 плюс-минус 1,6 см, наиболее часто в среднем составляя 51 – 52 см. В целом, размеры плода на 39-й неделе могут значительно разниться у разных женщин, так как они зависят от индивидуальных особенностей конституции и характера питания матери. Например, ребенок крупных ширококостных родителей, естественно, будет иметь больший рост и вес по сравнению с малышом, папа с мамой которого невысокие, худенькие и тонкокостные.В целом, к 39-й неделе развитие плода уже завершилось, все органы сформированы и работают в тренировочном режиме, они полностью готовы к нормальному функционированию вне утробы матери. А на последних неделях нахождения в матке плод усиленно тренирует работу внутренних органов, добиваясь их согласованной и отлаженной деятельности.
Легкие на 39-й неделе полностью созрели и начнут работать, как только в них попадет порция воздуха с первым вдохом. Пищеварительные органы также готовы к приему и перевариванию пищи, хотя кишечник малыша еще стерилен, в нем нет полезных бактерий, составляющих микрофлору. Но в течение нескольких часов после рождения кишечник малыша заселится бактериями, которые и составят его нормальную микрофлору.
Эндокринные органы вырабатывают все необходимые гормоны, сердце сокращается, качая кровь по сосудам, а почки вырабатывают и выводят мочу. Зрение уже прекрасно развито. Малыш не просто различает свет и тьму – он видит предметы и способен фокусировать взгляд на определенной точке.
Кожа стала гладкой и розовой, с нее практически исчезла смазка и пушковые волосы. Зато выросли волосы на голове, ногти, брови и реснички. У мальчиков яички опустились в мошонку, а у девочек малые половые губы прикрыли большие.
А вот нервная система продолжает развиваться. Более того, ее развитие продолжится еще в течение целого года после появления малыша на свет.
Количество околоплодных вод на 39-й неделе уменьшается, а процесс их обмена замедляется – теперь они полностью обновляются за 3 часа, а не за 2, как это было ранее.
Шевеления плода
 На 39-й неделе плод имеет уже крупный размер и занимает все свободное пространство в матке, вследствие чего его движения весьма ограничены. Кроме того, малыш копит силы к родам, ведь не только матери, но и ему тоже придется потрудиться для появления на свет. Именно эти два фактора обуславливают то, что шевеления на 39-й неделе – относительно редкие, медленные, плавные и аккуратные. Малыш уже не кувыркается, не пинает с размаху ножками и ручками стенку матки, а совершает малоамплитудные тычки, хлопки, пошевеливания или упирается различными частями тела в стенки органа. Малыш находится в матке в позе эмбриона – то есть подтянув согнутые в бедрах и коленях ножки к животу, а ручки скрестив на груди и шее. Плод может подолгу находиться в одной позе без движения.
На 39-й неделе плод имеет уже крупный размер и занимает все свободное пространство в матке, вследствие чего его движения весьма ограничены. Кроме того, малыш копит силы к родам, ведь не только матери, но и ему тоже придется потрудиться для появления на свет. Именно эти два фактора обуславливают то, что шевеления на 39-й неделе – относительно редкие, медленные, плавные и аккуратные. Малыш уже не кувыркается, не пинает с размаху ножками и ручками стенку матки, а совершает малоамплитудные тычки, хлопки, пошевеливания или упирается различными частями тела в стенки органа. Малыш находится в матке в позе эмбриона – то есть подтянув согнутые в бедрах и коленях ножки к животу, а ручки скрестив на груди и шее. Плод может подолгу находиться в одной позе без движения.Однако, несмотря на то, что движения малыша стали редкими и не такими резкими, мать все равно отчетливо и очень хорошо ощущает каждое шевеление ребенка. Причем даже медленные и редкие шевеления нередко доставляют беременной дискомфорт и боль в области ребер, желудка, печени и кишечника, поскольку именно в эти участки тела чаще всего толкает, пинает и упирается малыш. Дискомфорт от шевелений плода неудивителен – малыш толкается с ощутимой и внушительной силой, так как его мышцы уже окрепли.
В некоторых случаях малыш и на 39-й неделе может совершать неожиданно резкие, активные движения, которые болезненны для матери. Причем такие резкие движения, как правило, носят характер целой серии сильных ударов ножкой или ручкой в стенку матки. Практически во все случаях резкие движения ребенка являются его реакцией на внешний раздражитель, который ему не нравится, и своим поведением он дает понять, что хочет, чтобы пугающий и раздражающий его фактор был удален. А поскольку малыш на данном сроке отлично видит через растянутую стенку живота, прекрасно слышит, ощущает запахи и прикосновения к животу, а также чувствует эмоции матери, то и среагировать негативно он может на любой внешний фактор (например, слишком яркий свет, неприятный запах, громкие звуки, стресс, страх или другие сильные эмоции у матери). Чтобы успокоить ребенка, необходимо постараться устранить раздражитель и самой прийти в хорошее расположение духа.
Бывают ситуации, когда плод начинает резко и активно двигаться на фоне отсутствия внешнего раздражителя. Причем его активность может продолжаться несколько минут, ничуть не ослабевая. В таких случаях активность плода обусловлена дефицитом кислорода (гипоксией), который он пытается устранить за счет физической нагрузки. Нагрузка ускоряет ток крови по сосудам, и за счет этого малыш получит больше кислорода в единицу времени. Если возникает подобная ситуация, подозрительная на гипоксию плода, нужно выполнить упражнения дыхательной гимнастики и на 10 – 15 минут встать на четвереньки, чтобы устранить передавливание сосудов и восстановить нормальный приток крови к матке и плаценте.
Малыш двигается не постоянно и с неодинаковой частотой и интенсивностью в течение суток, поскольку у него имеется режим сна и бодрствования. То есть плод попеременно спит и бодрствует. Соответственно, когда он спит, он неподвижен, а когда бодрствует – шевелится. Предугадать, когда малыш будет спать, а когда двигаться, практически невозможно – у него собственный режим сна и бодрствования. Однако имеется ряд интересных закономерностей, учитывая которые, можно примерно спрогнозировать, когда малыш будет двигаться, а когда спать.
Итак, когда мать активно двигается, например, идет по улице, работает по дому или периодически встает и садится, то ее живот колышется, что создает для ребенка эффект укачивания. Поэтому малыш во время движений матери обычно спит и не шевелится. Его попросту укачивает легкое и мерное колыхание живота. Но стоит матери присесть или прилечь отдохнуть, как малыш начинает двигаться. Это объясняется тем, что в сидячем или лежачем положении живот матери не колышется, эффект укачивания отсутствует, плод просыпается и начинает шевелиться. Соответственно, женщине стоит ожидать более активного и частого шевеления малыша, когда она находится в состоянии полного покоя: отдыхает, спит и т.д. А вот когда мать сама активно двигается, стоит ожидать, что плод будет спокойно лежать и не шевелиться.
Кроме того, после приема пищи матерью малыш также обычно начинает активно шевелится. Это обусловлено тем, что в крови повышается концентрация глюкозы, которую он использует для выработки энергии, а потом расходует эту энергию для своих движений и шевелений.
Помимо движений малыша, женщина может периодически ощущать ритмические вздрагивания внутри живота. Ничего страшного, ребенок просто икает. Такая икота не опасна для малыша и обычно быстро проходит.
Шевеления плода женщина должна чувствовать каждый день, однако не стоит подсчитывать их количество ежечасно, поскольку это принесет только лишнее беспокойство и никоим образом не поможет контролировать состояние малыша. Ведь, как уже говорилось выше, малыш попеременно спит и бодрствует, а в тот час, когда он спит, частота шевелений будет низкой или плод не будет двигаться совсем. Поэтому считать шевеления каждый час не нужно, достаточно подсчитать их количество в течение 12 часов. Если за 12 часов плод шевелится 10 – 12 раз, то все в порядке. Если же малыш шевелится менее 10 раз за 12 часов, то необходимо вызывать "Скорую помощь" и госпитализироваться в родильный дом, чтобы врачи смогли оказать помощь и спасти ребенка от гибели.
УЗИ и анализы
На 39-й неделе женщинам, которые проходили обследования и наблюдались в консультации в течение беременности, УЗИ в плановом порядке не назначается, так как в этом нет необходимости. УЗИ на данном сроке может быть назначено только с конкретной целью: для подтверждения или выявления осложнений беременности, которые были заподозрены только на 39-й неделе. Кроме того, УЗИ может быть назначено женщинам, которым необходимо госпитализироваться в родильный дом заранее, до предполагаемой даты родов.
Если же женщина не обследовалась ни разу за всю беременность, то ей могут назначить УЗИ в плановом порядке для того, чтобы оценить состояние матки, шейки матки, плаценты, пуповины и плода, выявить положение и предлежание плода, а также для определения соответствия развития малыша норме.
Гораздо чаще на 39-й неделе могут назначить кардиотокографию, которая позволяет выявлять гипоксию плода и нарушения, обусловленные расстройствами кровообращения в системе мать-плацента-плод. При подозрении на гипоксию плода назначают КТГ, чтобы своевременно подтвердить это и произвести досрочное родоразрешение, чтобы малыш не страдал еще некоторое время в утробе матери от дефицита кислорода.
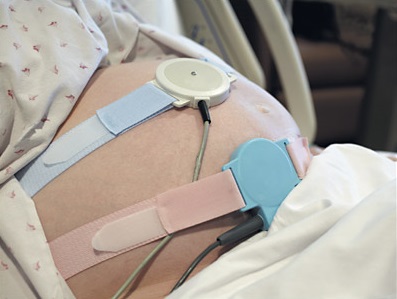 Кардиотокографию на 39-й неделе могут назначать при наличии у женщины следующих состояний или заболеваний:
Кардиотокографию на 39-й неделе могут назначать при наличии у женщины следующих состояний или заболеваний:- Подозрение на обвитие шеи плода пуповиной;
- Ненормальное сердцебиение (частое или редкое) у малыша;
- Косое или поперечное расположение плода в матке;
- Подозрение на пороки развития сердца или ЦНС у плода;
- Подозрение или ранее выявленная патология плаценты (раннее старение, малая толщина, предлежание плаценты);
- Одна пуповинная артерия;
- Маловодие или многоводие;
- Гестоз;
- Отставание плода в росте по данным фетометрии;
- Сахарный диабет или гипертоническая болезнь у беременной женщины;
- Резус-конфликт у женщин с отрицательным резус-фактором крови, выявленный на основании определения титра антител.
На 39-й неделе беременным женщинам нужно сдать только два анализа – общий анализ мочи и общий анализ крови, которые позволяют выявлять тяжелые осложнения. В частности, общий анализ мочи необходим для оценки риска преэклампсии (грозное осложнение беременности, которое может привести к смерти плода и матери) и выявления скрыто протекающих заболеваний органов мочевыделительного тракта. А общий анализ крови необходим для выявления анемии.
Риск преэклампсии считается высоким, если в моче имеется белок. В таких ситуациях назначается профилактическое лечение, направленное на профилактику данного осложнения, которая заключается в приеме кальция (по 1 г в сутки до 40-й недели включительно). Риск преэклампсии считается низким, если белок в моче отсутствует, и в таком случае профилактической терапии не проводят.
Если, помимо белка в моче, у женщины имеются сильные отеки, повышено артериальное давление и имеются нарушения зрения по типу мелькания мушек и пятен перед глазами, то это свидетельствует о наличии гестоза. А гестоз – это также грозное осложнение беременности, течение которого непредсказуемо: в любой момент состояние женщины может ухудшиться настолько, что погибнет и она сама, и плод. Поэтому при выявлении гестоза врач немедленно направляет женщину в родильный дом, где акушеры проводят медикаментозную подготовку, чтобы организм матери перенес роды, после чего производят досрочное родоразрешение путем кесарева сечения или индукции естественных родов. Лечить гестоз на 39-й неделе бесполезно, так как это осложнение не вылечивается, и устранить его можно только путем прекращения беременности. А поскольку на 39-й неделе плод уже зрелый, то можно прекратить беременность, тем самым устранив осложнение у матери и минимизировав риск гибели плода.
Когда в мочевом осадке выявляются лейкоциты, эритроциты, цилиндры, слизь, бактерии или эпителиальные клетки, то это является признаком заболеваний органов мочевыделительной системы. В этом случае нужно обязательно пройти курс лечения до родов, чтобы не заразить малыша и нормально перенести родовой процесс.
Других анализов на 39-й неделе сдавать не нужно, если их не назначит врач.
Посещение врача акушера-гинеколога
На 39-й неделе нужно в плановом порядке посетить акушера-гинеколога в консультации, если не нужно ложиться в родильный дом на дородовую госпитализацию. При этом дату визита нужно рассчитать таким образом, чтобы с момента прошлого посещения прошло 7 – 8 дней. Если эта дата приходится на выходные дни, то лучше пойти к гинекологу в понедельник на следующей, 40-й неделе, так как промежуток между визитами с 37-й о 40-ю недели допустимо варьировать от 7 до 10 дней.
С собой к врачу нужно взять документы и все результаты анализов и обследований, которые еще не видел врач – на их основании он сделает вывод о том, нужно ли ложиться в родильный дом для родоразрешения или можно доносить беременность дома, дождавшись естественного начала родов.
В начале приема врач задает целый ряд вопросов, которые позволяют выявить признаки осложнений беременности, а также оценить состояние женщины, плода и их готовность к родам. Акушер-гинеколог в ходе беседы обычно задает вопросы примерно следующего содержания:
- Какие симптомы беспокоят женщину, как часто они появляются, что их провоцирует, чем удается их купировать?
- Как часто женщина ощущает шевеления плода, сколько шевелений чувствуется в течение 12 часов, когда чувствовала движения малыша в последний раз?
- Бывают ли кровянистые выделения из влагалища?
- Изменялся ли характер выделений, было ли в них что-то необычное, были ли выделения, доставляющие дискомфорт, боль, зуд или жжение?
- Какой характер носят выделения из половых путей (цвет, запах, количество, консистенция, примеси и т.д.)?
- Выделяется ли из влагалища время от времени относительно большое количество мутноватой желтоватой воды со сладким привкусом и запахом (сладость вызывает ощущение липкости кожи в промежности и на внутренней поверхности бедер)?
- Имеется ли ощущение влажности в промежности или периодическое беспричинное намокание нижнего белья?
- Бывают ли частые или упорно непроходящие головные боли?
- Бывают ли нарушения зрения по типу мелькания мушек, пятен, вспышек, прозрачных спиралек перед глазами?
- Имеется ли краснота, отечность, жжение или зуд в области половых органов?
- Имеются ли боли и/или жжение при мочеиспускании и боли в пояснице?
- Какой характер имеют боли в животе, как они изменились за последнюю неделю, когда возникают, сколько длятся, от чего проходят?
- Бывают ли внезапные сильные отеки рук и лица?
Закончив опрос, акушерка или врач измеряют артериальное давление на обеих руках, взвешивают женщину, высчитывают прибавку массы тела и осматривают грудь, ноги, кожу и переднюю брюшную стенку.
Осмотр груди производится с целью оценки ее состояния и готовности к грудному вскармливанию, а также для выявления уплотнений и мастита. Ноги осматриваются для выявления варикозного расширения вен и оценки степени отечности. Кожа осматривается для выявления любых высыпаний, покраснений или воспалений. Передняя брюшная стенка осматривается для оценки степени эластичности мышц, наличия их расхождения и грыж.
Если женщина страдает от сильных отеков, усталости и болей в ногах, то врач может порекомендовать ей носить компрессионное белье, а также подберет нужный размер и степень компрессии. Если женщина страдает варикозным расширением вен, то ей нужно в обязательном порядке носить компрессионное белье, учитывая, что при этой патологии очень высок риск тромбозов в родах. А ношение компрессионного белья позволяет снизить риск этого грозного осложнения.
 Далее врач производит наружный акушерский осмотр, который заключается в выслушивании сердечных тонов плода, подсчете частоты сердцебиений, определении положения и предлежания плода, измерении окружности живота и высоты стояния дна матки.
Далее врач производит наружный акушерский осмотр, который заключается в выслушивании сердечных тонов плода, подсчете частоты сердцебиений, определении положения и предлежания плода, измерении окружности живота и высоты стояния дна матки.При помощи акушерского стетоскопа, прикладываемого к животу, врач выслушивает тоны сердца малыша, определяет их звонкость, ритмичность, наличие шумов, подсчитывает частоту сердцебиений. Данный простой метод позволяет выявлять и заподазривать гипоксию плода, обвитие шеи пуповиной и ряд других патологий. Если в ходе выслушивания тонов сердца врач заподозрил наличие какой-либо патологии у плода, то женщину направляют на дополнительные обследования (УЗИ, КТГ, допплер и др.), которые позволят уточнить имеющиеся заболевания или рассеять все подозрения на их предмет, выявив, что малыш здоров.
Положение и предлежание плода определяется руками путем прощупывания головки и попки через переднюю брюшную стенку. Положение и предлежание важно знать для предстоящих родов, эти параметры важны для выбора правильной тактики родоразрешения.
Под положением понимают то, каким образом малыш расположился в матке – по длине матки, по ширине или по диагонали. Если плод одним концом (головой) упирается в один бок, а другим (попкой) – в другой бок, причем попка и голова находятся на одном уровне, то он расположился в матке по ширине, и такое положение называется поперечным. Если же плод головой упирается в один бок, а попкой в другой, но при этом попка и голова расположены на разных уровнях, то он расположился в матке по диагонали, и такое положение называется косым. Косое и поперечное положение плода считаются патологическими, ненормальными – из них невозможны нормальные роды через естественные пути. Поэтому если малыш не перевернется из косого или поперечного положения до родов, то женщину будут родоразрешать путем кесарева сечения.
Когда плод располагается в матке по ее длине, при этом один конец (головка/попка) упирается в диафрагму, а второй конец находится в малом тазу, то такое положение называется продольным. Именно продольное положение считается нормальным – из него возможны нормальные роды через естественные пути.
Для продольного положения определяют также предлежание плода, под которым понимают то, какая часть плода (головка или попка) находится в малом тазу. Если в малом тазу находится головка, то предлежание головное, и в это случае малыш родится на свет головой вперед. Если же в малом тазу попка, то предлежание ягодичное, и в этом случае малышу предстоит родиться на свет ножками вперед.
После определения положения и предлежания врач производит измерение окружности живота и высоты стояния дна матки (ВСДМ) при помощи обычной сантиметровой ленты. Окружность живота на 39-й неделе составляет 94 – 99 см. ВСДМ на 39-й неделе в среднем составляет 34 – 35 см, но может колебаться от 33 до 38 см, в зависимости от индивидуальных особенностей женщины.
Следует отметить, что на 39-й неделе живот уже должен немного опуститься вниз за счет того, что головка или попка плода входят в малый таз и прижимаются к тазовым костям, готовясь к предстоящим родам. За счет того, что малыш опускается вниз живота, и весь живот женщины спускается, а ВСДМ уменьшается, этот параметр оказывается меньше, чем на 36-й неделе. Однако не у всех женщин живот опускается в последний месяц беременности. Некоторые так и ходят с высоким и поднятым животом до самых родов. Как правило, живот не опускается у женщин с узким тазом, поскольку голове или попке плода не хватает места между слишком тесно стоящими тазовыми костями.
После осмотра и опроса врач, при необходимости, производит гинекологическое обследование и забирает мазки. Эти манипуляции производятся только по необходимости, например, если женщину беспокоят неприятные ощущения в половых органах или если ее нужно госпитализировать в родильный дом заранее. Как правило, гинекологический осмотр проводят перед госпитализацией, чтобы оценить состояние, степень зрелости, раскрытие шейки матки и ее готовность к родам.
На основании всех данных осмотра, анализов и обследований врач делает заключение о состоянии женщины и о необходимости дородовой госпитализации. Так, если беременность протекала с осложнениями, или на 39-й неделе выявлены какие-либо незначительные нарушения, то женщину направляют на дородовую госпитализацию, чтобы в условиях родильного дома врачи подготовили ее организм к родам и выбрали оптимальную тактику и сроки родоразрешения.
Но если беременность протекала нормально, то врач решает, что женщине можно доносить беременность дома, а в родильный дом поехать только тогда, когда начнутся схватки. В этом случае акушер-гинеколог назначает дату следующего визита, которая приходится на 40-ю неделю.
Тревожные признаки
 В течение беременности, а особенно на поздних сроках, могут развиваться заболевания или осложнения, ведущие к гибели матери или плода, если их срочно не лечить в условиях стационара. Подобные тяжелые состояния всегда сопровождаются симптомами, совокупность которых называют тревожными признаками, так как они свидетельствуют о развитии очень опасных состояний для жизни и здоровья как матери, так и плода. Соответственно, каждая женщина должна знать такие тревожные признаки, чтобы при их появлении немедленно вызвать "Скорую помощь" и госпитализироваться в стационар для получения квалифицированной медицинской помощи, которая позволит сохранить собственную жизнь и спасти ребенка.
В течение беременности, а особенно на поздних сроках, могут развиваться заболевания или осложнения, ведущие к гибели матери или плода, если их срочно не лечить в условиях стационара. Подобные тяжелые состояния всегда сопровождаются симптомами, совокупность которых называют тревожными признаками, так как они свидетельствуют о развитии очень опасных состояний для жизни и здоровья как матери, так и плода. Соответственно, каждая женщина должна знать такие тревожные признаки, чтобы при их появлении немедленно вызвать "Скорую помощь" и госпитализироваться в стационар для получения квалифицированной медицинской помощи, которая позволит сохранить собственную жизнь и спасти ребенка.На 39-й неделе беременности тревожными признаками являются следующие:
- Кровянистые выделения из влагалища в любом количестве и любого характера (цвета, запаха, консистенции и т.д.);
- Обильные жидкие выделения из влагалища (они могут быть похожи на непроизвольно выделившуюся мочу);
- Часто появляющаяся головная боль, которая сочетается с нарушением зрения по типу мелькания пятен, вспышек и мушек перед глазами;
- Рвота, особенно неоднократная;
- Внезапный сильный отек лица или рук;
- Повышение температуры тела выше 38oС;
- Зуд и/или жжение во влагалище или в промежности;
- Жжение и/или боль при мочеиспускании;
- Сильная боль в животе, которая не уменьшается с течением времени и в состоянии полного покоя;
- Сильный удар в живот любого происхождения (например, падение на живот, удар в живот рукой или предметом);
- Появление более 4 – 5 схваток в течение одного часа;
- Отсутствие шевелений или менее 10 шевелений плода в течение последних 12 часов.
Ощущения, признаки беременности и изменения в состоянии организма
На 39-й неделе женщина испытывает разнообразные ощущения в различных органах и системах, обусловленные физиологическими изменениями, произошедшими в ее организме. Эти ощущения, хотя и неприятны, и дискомфортны, являются физиологическими, то есть совершенно нормальными, и не свидетельствуют о развитии заболевания. Рассмотрим нормальные ощущения женщины на 39-й неделе беременности, а также их отличия от патологических, которые на первый взгляд очень похожи на нормальные.
В первую очередь необходимо акцентировать внимание на том, что на 39-й неделе нормальные, но неприятные ощущения со стороны пищеварительного тракта и легких уже не беспокоят женщину, так как матка опустилась вниз и больше не давит с такой силой на легкие, диафрагму, желудок, верхние отделы кишечника и другие органы, расположенные выше пупка. Вследствие этого на 39-й неделе изжога, отрыжка, расстройства пищеварения (вздутие живота, метеоризм и т.д.) и нарушения дыхания (частая одышка, невозможность глубоко вдохнуть, приступы ощущения нехватки воздуха) либо отсутствуют, либо бывают очень редко.
Кроме того, уменьшение давления матки на тонкую кишку и увеличение этого давления на прямую кишку приводит к тому, что запоры проходят, но зато часто появляется опорожнение кишечника неоформленным, мягким, кашеобразным или, реже, колбасовидным стулом. Это объясняется тем, что по тонкой кишке пищевой комок теперь движется без задержек, и на него не так сильно давит увеличенная матка. А вот когда содержимое доходит до прямой кишки, оно не может накапливаться в ней, поскольку матка очень сильно давит на этот отдел, что и заставляет кишечник опорожняться довольно часто и не очень большими порциями. Иногда походы в туалет бывают столь частыми, что напоминают "медвежью болезнь".
Однако, помимо некоторого облегчения в связи с опущением живота вниз и входом головки или попки плода в малый таз, у женщины на 39-й неделе появляются и другие ощущения, которых ранее не было. Эти новые ощущения, как и исчезновение других, присутствовавших ранее, обусловлены входом головки или попки плода в малый таз и их давлением на тазовые кости, внутренние органы и мягкие ткани, расположенные ниже пупка.
Во-первых, нахождение головки или попки в малом тазу вызывает сильное ощущения давления, тяжести и распирания в нижней части живота и промежности. Некоторые женщины даже чувствуют головку или попку плода в тазу между бедрами, так как она очень сильно давит и распирает промежность. Давление головки или попки плода на кости таза и промежность провоцирует довольно сильные, хорошо ощутимые и неприятные ноющие, тянущие, колющие и стреляющие боли в нижней части живота, крестце и пояснице. Эти боли часто отдают в ноги и вызывают трудности при ходьбе.
Во-вторых, давление матки на окружающие ткани часто приводит к сдавлению бедренного нерва, вследствие чего женщина страдает от упорной боли в крестце и на задней поверхности ноги до самого колена.
В-третьих, еще более усилившееся давление матки на мочевой пузырь приводит к частым мочеиспусканиям малыми порциями – орган просто не в состоянии скопить больше мочи ввиду отсутствия свободного места в малом тазу. Чтобы уменьшить частоту походов в туалет, необходимо в процессе мочеиспускания немного наклоняться вперед и мочиться, не торопясь. Это способствует более полному опорожнению мочевого пузыря и, соответственно, несколько урежает посещение уборной по естественной надобности.
Вышеперечисленные ощущения, являющиеся следствием опускания головки в малый таз, совершенно нормальны, хотя и неприятны, и, кроме того, они свидетельствуют о приближении родов, являясь их предвестниками.
На 39-й неделе шейка матки начинает укорачиваться, размягчаться и частично раскрываться так, что пропускает кончик пальца акушера.
Помимо описанных новых ощущений, у женщины на 39-й неделе имеются еще и старые, которые появились в начале третьего триместра и остаются до родов. Так, по-прежнему на 39-й неделе имеются ощущения, обусловленные увеличенным объемом крови и жидкости в тканях, высокой нагрузкой на сердечно-сосудистую систему и интенсивным обменом веществ (периодическое ощущение жара во всем теле, усиленное потоотделение, закладывание ушей, отеки, кровотечения из носа и десен). Среди вышеперечисленных симптомов только отеки могут быть как нормальными, так и патологическими, а все остальные – абсолютно нормальны и физиологичны.
При наличии нормальных отеков не нужно ничего предпринимать – они не опасны и сойдут либо за 1 – 2 недели перед родами, либо после родов. А если отеки патологические, то они свидетельствуют о наличии заболевания, и в таком случае необходимо срочно госпитализироваться в родильный дом. Отличить нормальные отеки от патологических относительно просто: патологический отек увеличивается со временем, часто внезапно возникает на руках и лице и может сочетаться с белком в моче. А нормальный отек может локализоваться на любой части тела, никогда внезапно не появляется на руках и лице и практически не увеличивается со временем, оставаясь на одном и том же уровне.
 Сильное давление на кости таза, бедер и ног, растяжение связок и сухожилий, а также выступание живота вперед обуславливает боли в спине, пояснице, крестце, копчике, бедрах, лобке и тазу и дискомфорт при ходьбе, которые могут быть и патологическими, и нормальными. Нормальные боли такой локализации в той или иной степени выраженности и с различной частотой бывают у всех беременных женщин. А отличить патологические боли в спине, пояснице, крестце, копчике, бедрах, лобке и тазу от нормальных просто: если боль проходит после отдыха – то она нормальная, а если даже не уменьшается – то патологическая. Соответственно, при наличии нормальных болей указанных локализаций необходимо почаще отдыхать в положении лежа на левом боку и вставать на четвереньки на 10 – 15 минут. Но если боли патологические, то нужно обращаться к врачу для диагностики и терапии.
Сильное давление на кости таза, бедер и ног, растяжение связок и сухожилий, а также выступание живота вперед обуславливает боли в спине, пояснице, крестце, копчике, бедрах, лобке и тазу и дискомфорт при ходьбе, которые могут быть и патологическими, и нормальными. Нормальные боли такой локализации в той или иной степени выраженности и с различной частотой бывают у всех беременных женщин. А отличить патологические боли в спине, пояснице, крестце, копчике, бедрах, лобке и тазу от нормальных просто: если боль проходит после отдыха – то она нормальная, а если даже не уменьшается – то патологическая. Соответственно, при наличии нормальных болей указанных локализаций необходимо почаще отдыхать в положении лежа на левом боку и вставать на четвереньки на 10 – 15 минут. Но если боли патологические, то нужно обращаться к врачу для диагностики и терапии.Боли в ногах являются привычным ощущением для женщин на 39-й неделе беременности, причем они могут быть нормальными и патологическими. Нормальные боли в ногах обусловлены отеками и высокой нагрузкой, и всегда уменьшаются или проходят после отдыха. Поэтому, чтобы минимизировать боль в ногах, нужно по несколько раз в день ложиться отдыхать с приподнятыми вверх ногами, не носить высокие каблуки, не поднимать тяжести, не сидеть на стульях без спинки, не стоять и не ходить подолгу и не совершать других действий, которые увеличивающих нагрузку на опорно-двигательный аппарат.
Проявлением патологических болей в ногах являются судороги икроножных мышц, при появлении которых следует натянуть стопу на себя и удерживать ее в этом положении до купирования боли, после чего помассировать икру. Возможными причинами судорог могут быть дефицит кальция, витамина В12, низкая концентрация глюкозы в крови и сильная нагрузка на ноги. Поэтому для профилактики их появления рекомендуется принимать препараты кальция, витамины группы В и избегать сильной нагрузки на ноги.
Часто на 39-й неделе у женщин бывает периодическое ощущение онемения рук и ног, которое вызывается неизвестными причинами, но неопасно.
Также часто на 39-й неделе женщин мучают головные боли, головокружения и обмороки, которые могут быть нормальными и патологическими. Причем главным отличием нормальных указанных симптомов от патологических является то, что они уменьшаются или проходят после отдыха в темной, прохладной комнате. Нормальные головные боли, головокружения и обмороки провоцируются пониженным артериальным давлением, характерным для беременных на больших сроках, а также анемией, голодом и высокой нагрузкой на сосуды. А патологические головные боли, обмороки и головокружения (а иногда и судороги) вызываются синдромом сдавления нижней полой вены, при котором к сердцу, легким и мозгу поступает недостаточное количество крови, так как она скапливается в ногах из-за пережатия полой вены. При синдроме сдавления нижней полой вены симптомы не проходят после отдыха, а в положении лежа на спине могут только усиливаться. При появлении подозрения на наличие синдрома сдавления нижней полой вены необходимо немедленно обратиться к врачу.
Соответственно, для купирования нормальных головных болей, головокружений и обмороков нужно почаще отдыхать в прохладной и темной комнате, а для профилактики развития синдрома сдавления нижней полой вены необходимо лежать только на боку, не лежать на спине, не сидеть нога на ногу и избегать любых поз, в которых могут сильно сдавливаться сосуды ног.
Сильное растяжение кожи вызывает зуд, растяжки, высыпания, сухость кожи на животе, бедрах и боку. Причем растяжки и сухость кожи – это всегда нормально, а вот зуд и высыпания могут быть как нормой, так и патологией. Отличить патологические зуд и высыпания от нормальных просто – они усиливаются со временем и распространяются на другие участки кожи. А нормальный зуд и высыпания не усиливаются и не захватывают новые участки кожи.
Таким образом, при наличии нормальных растяжек, сухости кожи, зуда и высыпаний ничего предпринимать не нужно, достаточно просто для уменьшения степени их выраженности регулярно смазывать кожу живота, боков и бедер питательным кремом, специальными косметическими средствами или растительными маслами (например, оливковым, подсолнечным, миндальным, кунжутным, льняным, маслом косточек винограда). Если же появился патологический зуд и высыпания, то следует обратиться к врачу.
Молочные железы активно готовятся к грудному вскармливанию, поэтому на 39-й неделе, помимо выделения из сосков молозива, они могут начать болеть, что совершенно нормально. При выделении молозива нужно обтирать грудь чистой, сухой и мягкой тряпочкой. Нельзя выдавливать молозиво руками из груди, поскольку это может спровоцировать мастит.
Матка интенсивно готовится к предстоящим родам, поэтому на 39-й неделе женщины чувствуют ложные схватки, которые нерегулярны, но уже стали болезненными, довольно частыми и продолжительными. Однако если схватки стали регулярными и ритмичными, то они уже не ложные, а вполне настоящие, что означает начало родов. При появлении ритмичных схваток нужно ехать в родильный дом.
На 39-й неделе могут вернуться перепады настроения, раздражительность, бессонница, так как женщина волнуется перед родами, сильно устала от своего положения, грузности, неповоротливости, болей и мучительного ожидания рождения малыша. У некоторых женщин появляется желание как можно лучше подготовить квартиру к появлению малыша, для чего они начинают тщательно убираться, переставлять мебель и т.д. Такое поведение – нормально, и называется "синдромом гнездования".
На 39-й неделе женщина может ощутить потерю или снижение аппетита, что также нормально. Организм копит силы перед родами и не желает отвлекаться на переваривание большого количества пищи. Однако кушать нужно, просто желательно выбирать высококалорийные продукты, обеспечивающие длительное ощущение сытости и дающие много энергии, такие, как мясо, рыба, овощи и т.д.
Выделения
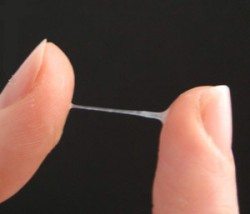 На 39-й неделе из половых путей должно выделяться обильное отделяемое с кисловатым запахом, беловато-молочного полупрозрачного цвета. В нормальных выделениях может присутствовать небольшая примесь слизи. Консистенция выделений может быть жидкой, если пробка из канала шейки матки не начала отходить, или же вязкой и слизистой, если пробка выходит частями. Пробка из канала шейки матки может выходить и цельной. В таком случае она имеет вид густого комка слизи белого, желтоватого, кремового или розоватого цвета с примесью крови. После отхождения пробки нельзя заниматься сексом и купаться в стоячей воде, поскольку полость матки больше не защищена от проникновения патогенных бактерий.
На 39-й неделе из половых путей должно выделяться обильное отделяемое с кисловатым запахом, беловато-молочного полупрозрачного цвета. В нормальных выделениях может присутствовать небольшая примесь слизи. Консистенция выделений может быть жидкой, если пробка из канала шейки матки не начала отходить, или же вязкой и слизистой, если пробка выходит частями. Пробка из канала шейки матки может выходить и цельной. В таком случае она имеет вид густого комка слизи белого, желтоватого, кремового или розоватого цвета с примесью крови. После отхождения пробки нельзя заниматься сексом и купаться в стоячей воде, поскольку полость матки больше не защищена от проникновения патогенных бактерий.Кроме того, на 39-й неделе могут изливаться или подтекать воды. При подтекании воды выделяются небольшими порциями в виде беловатой мутноватой жидкости, оставляющей на коже лобка и промежности липкие и блестящие следы. Иногда женщина замечает подтекание вод, а иногда нет, и чувствует только постоянно мокрые трусики и липкую кожу на лобке и в промежности. Когда появляется подтекание вод, нужно в ближайшие дни госпитализироваться в родильный дом, чтобы врач принял решение о том, дожидаться ли начала родов, или стимулировать их.
Излитие вод представляет собой одномоментное выделение большого количества жидкости из влагалища, которая может содержать белые хлопья и быть окрашенной в желтоватый, зеленоватый или коричневатый полупрозрачный цвет. При излитии вод необходимо немедленно ехать в родильный дом, так как это означает скорое начало родов.
Помимо нормальных выделений, подтекания или излития вод, у женщины на 39-й неделе могут быть патологические выделения, вызванные не естественными процессами, а заболеваниями.
К патологическим относят кровянистые выделения, при наличии которых следует немедленно ехать в родильный дом – они могут быть признаком тяжелых заболеваний, провоцирующих гибель плода и матери.
Также к патологическим относят выделения, которые содержат примеси гноя и/или крови, имеют желтоватую, зеленоватую, сероватую или землистую окраску, издают неприятный запах (тухлой рыбы, пива и т.д.), содержат комочки, хлопья, пузырьки или же на вид нормальны, но провоцируют зуд, жжение, отек и покраснение в области половых органов. Подобные выделения – это признак инфекционно-воспалительных заболеваний половых органов. Поэтому при их появлении нужно в кратчайшие сроки обратиться к врачу, чтобы вылечить инфекцию до родов.
Подробнее о выделениях из влагалища
Кровотечение
Вне зависимости от количества выделяющейся крови, любое кровотечение на 39-й неделе необходимо считать опасным. Такая позиция обосновывается тем обстоятельством, что незначительное кровотечение в любой момент может усилиться и стать опасным. А сильное кровотечение на последних неделях беременности приводит к кровопотере, несовместимой с жизнью, из-за чего и плод, и мать могут погибнуть. Достаточно сказать, что обильное кровотечение может привести к потере 500 – 1000 мл крови за 20 минут. Таким образом, очевидно, что позиция считать любое кровотечение на 39-й неделе опасным, вполне оправдана.
Это означает, что при появлении крови из половых путей на 39-й неделе беременности нужно немедленно вызывать "Скорую помощь" и госпитализироваться в родильный дом, чтобы врачи смогли произвести необходимые для спасения женщины и ребенка манипуляции. После вызова врачей следует взять документы и лечь в постель. Нельзя ходить по дому и собирать вещи, поскольку любая физическая активность провоцирует усиление кровотечения. Поэтому ожидать врачей необходимо в позе лежа.
Подробнее о кровотечениях
Матка и живот
 Высота стояния дна матки (ВСДМ) на 39-й неделе составляет в среднем 34 – 35 см, но может колебаться от 33 до 38 см, в зависимости от индивидуальных особенностей женщины. Некоторое уменьшение ВСДМ за счет опускания живота вниз происходит из-за того, что головка или попка плода спустились в малый таз, подготавливаясь к родам.
Высота стояния дна матки (ВСДМ) на 39-й неделе составляет в среднем 34 – 35 см, но может колебаться от 33 до 38 см, в зависимости от индивидуальных особенностей женщины. Некоторое уменьшение ВСДМ за счет опускания живота вниз происходит из-за того, что головка или попка плода спустились в малый таз, подготавливаясь к родам.Окружность живота на 39-й неделе составляет 94 – 99 см, а сам живот очень сильно выступает вперед. Такое выступание достигается за счет того, что мышцы брюшного пресса расслабляются, и матка отклоняется вперед.
Кожа на животе сильно растянута, вследствие чего часто шелушится, чешется, на ней могут быть высыпания и растяжки. Посередине живота от пупка вниз идет широкая темная полоса, которая делит живот на две половинки. Эта линия после родов пройдет. Пупок стал выглядеть, как растянутая бесформенная окружность, или вовсе вывернулся наружу. Однако после родов пупок вернется к своим размерам и форме.
Тренируясь перед родами, матка периодически сокращается, что ощущается женщиной как ложные схватки. Такие схватки по характеру похожи на боли при менструациях, только сильнее. Они возникают по несколько раз в течение дня, довольно болезненны, недлительны и нерегулярны.
Боли в животе и других частях тела
 Высокая физическая нагрузка на опорно-двигательный аппарат и на внутренние органы, увеличившийся вес, а также сильное давление матки на ткани приводит к тому, что женщина испытывает боли в различных частях тела. Такие боли, однако, совершенно нормальны, так как обусловлены физиологическими изменениями, характерными для беременности, а не какими-либо заболеваниями. Рассмотрим такие нормальные боли, характерные для 39-й недели беременности, а также их отличия от похожих на них патологических (вызванных заболеваниями).
Высокая физическая нагрузка на опорно-двигательный аппарат и на внутренние органы, увеличившийся вес, а также сильное давление матки на ткани приводит к тому, что женщина испытывает боли в различных частях тела. Такие боли, однако, совершенно нормальны, так как обусловлены физиологическими изменениями, характерными для беременности, а не какими-либо заболеваниями. Рассмотрим такие нормальные боли, характерные для 39-й недели беременности, а также их отличия от похожих на них патологических (вызванных заболеваниями).Во-первых, в связи с опусканием головки или попки плода в малый таз у женщины уменьшается выраженность и частота болей в ребрах и подреберье, но зато появляются боли в промежности, а боли в животе меняют свой характер по сравнению с тем, что был на 36-й неделе.
Боли в подреберье и в ребрах проходят или уменьшаются в связи с тем, что малыш уже не достает ножками этих частей тела, когда шевелится. Боль в животе меняет свой характер, поскольку головка или попка плода опускается в малый таз и давит на другие участки живота, а также вследствие того, что матка чаще и активнее сокращается, готовясь к родам. Так, на 39-й неделе боль от давления матки и головки плода локализуется внизу живота, носит характер тянущей, ноющей, а иногда стреляющей и колющей. Такая боль в животе является нормальной и предвещает скорое наступление родов.
Также нормальной является боль в животе, провоцируемая шевелениями малыша. Но в этом случае боли могут быть локализованы в любой части живота, носят характер резких, сильных, колющих, но длятся короткий промежуток времени. Кроме того, нормальны боли в животе, возникающие при изменении позы, попытке встать или резко сесть. Без сомнения, совершенно нормальны боли в животе, обусловленные тренировочными схватками, которые стали уже довольно длительными, чувствительными, но по-прежнему остаются нерегулярными.
При наличии нормальных болей в животе не нужно ничего предпринимать, кроме того, что несколько раз в день отдыхать лежа на боку или стоя на четвереньках по 10 – 15 минут.
К сожалению, боли в животе могут быть не только нормальными, но и патологическими, отражая развитие тех или иных заболеваний. Нормальные боли, в отличие от патологических, никогда не усиливаются с течением времени, уменьшаются или проходят после отдыха в позе лежа на боку или стоя на четвереньках. А вот патологические боли усиливаются со временем, не уменьшаются после отдыха, могут локализоваться в любой части живота, носят тянуще-ноющий, режущий или резкий схваткообразный характер и сочетаются с болями в пояснице, повышенной температурой тела, выделениями из влагалища крови, большого количества мутной воды или резким ухудшением самочувствия. При появлении патологической боли в животе нужно срочно вызывать "Скорую помощь" и госпитализироваться в больницу, поскольку в этом случае необходима квалифицированная медицинская помощь, которая позволит спасти жизнь и здоровье и самой женщины, и плода.
Из-за давления головки плода на кости и ткани таза женщина на 39-й неделе ощущает чувство распирания, давления, тяжести и тянуще-ноющую боль в области промежности, в тазовых костях, в лобке, в крестце и пояснице. Некоторые женщины даже чувствуют сильно давящую на ткани головку плода между своих бедер. Боль в промежности и лобке часто отдает в ноги, особенно при ходьбе. Отдающая в ноги боль носит характер резких и сильных прострелов, которые очень неприятны. Кроме того, давление головки на кости таза и окружающие ткани и органы приводит к тому, что женщина может испытывать боли в боку, животе и спине при смене позы или попытке резко встать. Боль, тяжесть, давление и распирание в промежности, тазовых костях, лобке, крестце и пояснице – нормальны. Они вызваны естественным процессом, а не каким-либо заболеванием. Поэтому при наличии этих ощущений ничего предпринимать не нужно, достаточно просто несколько раз в день отдыхать в положении лежа на боку или стоя на четвереньках.
Высокая нагрузка на кости, суставы и мышцы, расхождение костей таза в стороны, размягчение связок и сухожилий, а также выступание живота вперед провоцируют боли в костях таза, бедрах, спине, пояснице, крестце, копчике, тазобедренных суставах, ногах, лобке и промежности, а также дискомфорт при ходьбе. Эти боли нормальны, не свидетельствуют о патологии, а потому не требуют лечения. Для их минимизации рекомендуется несколько раз в день отдыхать лежа на боку или стоя на четвереньках. Боли проходят при уменьшении нагрузки.
Однако, к сожалению, боль в лобке, крестце, ногах и пояснице не всегда является нормальной. Если боль в лобке сочетается с "утиной походкой" и не уменьшается после отдыха, то это патологическая боль, являющаяся признаком симфизита (воспаления лонного сочленения). Боль в пояснице считается патологической, обусловленной заболеваниями органов мочевыделительной системы, если она сочетается с болями при мочеиспускании и/или с повышенной температурой тела. Боли в крестце колюще-режущего характера, отдающие в ногу, не стихающие ни на минуту, также являются патологическими. Как правило, такие боли возникают вследствие защемления седалищного нерва (ишиаса) или сдавления бедренного нерва. При появлении описанных патологических болей следует обращаться к врачу.
Боль в ногах бывает патологической при наличии гестоза (осложнение беременности). Однако гестоз характеризуется наличием следующих симптомов: боли в ногах, сильный отек рук и лица, мелькание мушек и пятен перед глазами или нечеткость зрения, повышенное артериальное давление, белок в моче. Если боли в ногах сочетаются с каким-либо одним любым из указанных признаков гестоза, то они патологические, и в такой ситуации нужно обращаться к врачу.
Довольно часто женщин на 39-й неделе беременности беспокоят боли в груди, которые, однако, совершенно нормальны, так как обусловлены распиранием тканей вырабатывающимся молоком, которое очень скоро понадобится новорожденному младенцу для питания.
Секс
 Половые контакты на 39-й неделе противопоказаны в следующих случаях:
Половые контакты на 39-й неделе противопоказаны в следующих случаях:- Вышла слизистая пробка;
- Подтекают или излились воды;
- Женщина или мужчина страдают заболеваниями половых органов;
- Вынашивание двойни, тройни и т.д.;
- Имеются какие-либо осложнения беременности (например, предлежание плаценты, гестоз, угроза выкидыша или преждевременных родов в прошлом и настоящем).
Если же противопоказаний нет, то вопрос о том, можно ли вступать в половые сношения, придется решить супругам. Дело в том, что среди врачей нет единого мнения о этому вопросу. Одни врачи полагают, что секс на 39-й неделе запрещен, поскольку половые пути женщины могут воспалиться от контакта с пенисом даже постоянного партнера, а ребенок перевернуться в неправильное положение. Другие врачи полагают, что секс на 39-й неделе разрешен (если у женщины хорошее самочувствие), так как положительно сказывается на состоянии матери, а сперма размягчает шейку матки, благодаря чему она легче раскрывается в родах.
Вес
 Прибавка веса на 39-й неделе в норме составляет 8,8 – 14,8 кг, считая от массы, существовавшей до беременности. Учитывая, что пределы нормальной прибавки веса варьируют широко, нужно помнить, что чем полнее женщина, тем ближе к нижней границе нормы у нее должна быть прибавка веса. Необходимо стараться удерживать прибавку веса в пределах нормы. Если же вес прибавится сверх нормы, то роды будут протекать тяжелее и с более высоким риском осложнений.
Прибавка веса на 39-й неделе в норме составляет 8,8 – 14,8 кг, считая от массы, существовавшей до беременности. Учитывая, что пределы нормальной прибавки веса варьируют широко, нужно помнить, что чем полнее женщина, тем ближе к нижней границе нормы у нее должна быть прибавка веса. Необходимо стараться удерживать прибавку веса в пределах нормы. Если же вес прибавится сверх нормы, то роды будут протекать тяжелее и с более высоким риском осложнений.На последних неделях беременности прибавка веса незначительна – примерно по 300 г в неделю, так как идет процесс выведения избытка жидкости из тканей перед родами. За несколько дней до родов женщина вообще может похудеть на 1 – 2 кг, что совершенно нормально.
Разрешенные лекарства
В зависимости от того, какое действие оказывает лекарственное средство на плод и течение беременности, всю совокупность препаратов по классификации FDA подразделяют на пять групп – А, В, С, D и Х. Причем все препараты каждой группы оказывают одинаковое действие на плод, а соответственно, на основании этого регламентировано их применение при беременности.
На 39-й неделе можно спокойно применять препараты групп А и В, которые не оказывают негативного влияния на плод. Препараты группы С теоретически могут оказывать негативное влияние на плод, но таковое не подтверждено, поэтому риск отрицательного воздействия на малыша – только теоретический. В связи с этим препараты группы С на 39-й неделе беременности могут применяться исключительно по назначению и под контролем врача, когда состояние женщины тяжелое, а на фоне отсутствия терапии обязательно еще более ухудшится. Препараты группы D оказывают отрицательное действие на плод, которое было точно подтверждено практическим опытом их применения. Поэтому препараты группы D на 39-й неделе применяют исключительно при угрозе смерти у беременной женщины. А вот препараты группы Х никогда не применяют для лечения беременных женщин – они губительны для плода.
Соответственно, чтобы понять, можно ли применять тот или иной конкретный препарат на 39-й неделе беременности, нужно узнать, к какой группе по классификации FDA он относится. А для этого необходимо прочесть раздел "Применение при беременности и грудном вскармливании" официальной инструкции.
Инструкции препаратов группы А содержат указание на то, что они безопасны для плода и могут применяться в течение всей беременности. Инструкции препаратов группы В могут содержать какое-либо из следующих указаний: "препарат разрешен к применению во втором и третьем триместрах", или "препарат запрещен в первом триместре", или "учитывая теоретически возможное отрицательное воздействие на плод, препарат можно принимать исключительно по назначению врача после оценки соотношения риск/польза".
Инструкции препаратов группы С содержат указание, что "выявлено негативное влияние на плод по результатам экспериментов на животных, поэтому он противопоказан к применению при беременности". Инструкции препаратов группы D всегда содержат указание, что "препарат оказывает негативное влияние на плод, поэтому противопоказан к применению в течение всей беременности". В инструкциях к препаратам группы Х содержится указание, что препараты губительны для плода, а потому запрещены к применению в течение всего периода беременности.
 Учитывая вышесказанное, очевидно, что, просто прочитав инструкцию, можно понять, допустимо ли применение какого-либо конкретного препарата на 39-й неделе беременности. Однако в реальной жизни не всегда удается прочесть инструкцию и сделать необходимые выводы. Поэтому ниже мы приводим перечень наиболее часто используемых в обыденной жизни препаратов, относящихся к группам А и В, которые можно применять на 39-й неделе беременности:
Учитывая вышесказанное, очевидно, что, просто прочитав инструкцию, можно понять, допустимо ли применение какого-либо конкретного препарата на 39-й неделе беременности. Однако в реальной жизни не всегда удается прочесть инструкцию и сделать необходимые выводы. Поэтому ниже мы приводим перечень наиболее часто используемых в обыденной жизни препаратов, относящихся к группам А и В, которые можно применять на 39-й неделе беременности:- Жаропонижающие препараты – средства с активными веществами парацетамолом (Акамол-Тева, Далерон, Ифимол, Калпол, Панадол, Лупоцет и др.) или ацетилсалициловой кислотой (Аспирин, Ацетилсалициловая кислота и т.д.). Согласно данным последних исследований, ацетилсалициловая кислота признана безопасной на любых сроках беременности, хотя ранее считалось, что ее нельзя применять в третьем триместре гестации.
- Средства для купирования сухого кашля без отхождения мокроты – препараты, содержащие активное вещество декстрометорфан (Акодин, Падевикс, Парацетамол ДМ, Туссин плюс).
- Отхаркивающие препараты (для выведения мокроты из бронхов и легких) – средства, содержащие активные вещества гвайфенезин или бромгексин (Бронхикум, Бронхипрет, Гербион, Геделикс и др.).
- Средства от заложенности носа и насморка – используют местные формы (капли в нос и спреи) с активными веществами псевдоэфедрином, фенилэфрином (Виброцил, Оринол Плюс, Ринопронт и т.д.), ксилометазолином или оксиметазолином (Для Нос, Галазолин и т.д.).
- Противоаллергические препараты – антигистаминные средства с любыми активными веществами, которые относятся к III-му поколению (Аллегра, Дезлоратадин, Норастемизол, Телфаст, Эзлор, Эриус и др.).
- Обезболивающие препараты (для купирования различных болей) – средства с активным веществом дротаверином (Но-Шпа, Дротаверин), папаверином (Папаверин) или магнезия (магния сульфат).
- Антацидные препараты (для купирования изжоги) – средства с активным веществом магния-алюминия гидроксидом (Алмагель, Алюмаг, Гастрацид, Маалокс, Фосфалюгель).
- Противогрибковые препараты (для лечения кандидоза/молочницы) – используют местные формы (свечи, крема и мази для вагинального введения): Клотримазол, Микогал, Миконазол, Натамицин, Нистатин, Сертаконазол, Эконазол.
- Противогеморройные препараты – используют местные формы (свечи, крема и таблетки для введения в прямую кишку): Гепатромбин, Добезилат кальция, Проктогливенол, Релиф, Троксевазин, Эскузан.
- Слабительные средства (от запоров) – сиропы с лактулозой (Дюфалак, Порталак, Нормазе и др.).
- Противодиарейные препараты (для прекращения поноса) – пробиотики (Линекс) и сорбенты (Смекта).
- Антибиотики – можно принимать внутрь и вводить инъекционно препараты из группы пенициллинов (Амоксициллин, Амоксиклав и т.д.), группы цефалоспоринов (Цефуроксим, Цефалексин), а также Нитрофурантоин, Эритромицин, Полимиксин, Линкомицин, Клиндамицин.
- Гипотензивные препараты (для снижения артериального давления) – средства с активными веществами метилдопой (Метилдопа, Допегит), метопрололом (Беталок, Метолол, Метопролол, Эгилок и т.д.) или атенололом (Атенол, Атенолол, Бетакард, Тенормин и т.д.), а также Нифедипин. Нифедипин – это препарат для быстрого снижения артериального давления, поэтому его применяют эпизодически, разово, время от времени. А препараты с метилдопой, атенололом и метопрололом применяют для поддержания давления в пределах нормы, и поэтому их принимают длительно, курсами. Всем женщинам для курсового применения всегда в первую очередь назначают препараты с метилдопой, которые наиболее безопасны. И только если метилдопа оказывается неэффективной, то подбирают препарат с атенололом или метопрололом, которые, хотя и безопасны, но все же хуже для плода по сравнению с метилдопой.
- Противовирусные препараты (для лечения гриппа и ОРВИ) – средства с активными веществами осельтамивиром (Тамифлю) или занамивиром (Реленза). Препараты относятся к группе С, поэтому применять их можно только под контролем врача.
- Противоотечные препараты (для купирования отеков) – любой аптечный почечный чай и препараты магния (Магне В6, Магнерот и др.).
Роды на 39-й неделе
Роды на 39-й неделе совершенно нормальны, поэтому бояться начала схваток и родовой деятельности на данном сроке не нужно. Более того, женщины должны знать, что только 5% беременных рожают в вычисленную врачами предполагаемую дату родов. А остальные 90% женщины рожают в течение двух недель до или после предполагаемой даты родов. Поэтому роды в 39 недель – нормальны. Малыш, появившийся на свет на данном сроке, будет считаться доношенным, а роды срочными, то есть произошедшими в срок.
Подробнее о родах
39 неделя беременности. Как начинаются роды: схватки, излитие вод, кесарево сечение (рекомендации акушера-гинеколога) – видео
