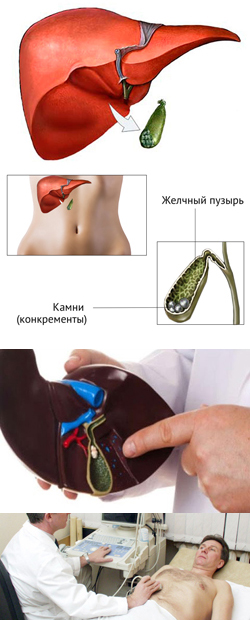
- Что такое желчекаменная болезнь?
- Причины желчекаменной болезни
- Классификация желчекаменной болезни
- Симптомы и признаки желчекаменной болезни
- Осложнения желчекаменной болезни
- Диагностика желчекаменной болезни
- Лечение желчекаменной болезни
- Профилактика желчекаменной болезни
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Диагностика желчекаменной болезни
 В большинстве случаев диагностика желчекаменной болезни в клинической стадии не представляет особых трудностей. Характерные боли в правом подреберье сразу заставляют врачей подозревать именно эту патологию. Однако полноценная постановка диагноза не ограничивается лишь обнаружением самих камней. Важно также выяснить, какие причины и нарушения могли привести к данному заболеванию. Также уделяются внимание своевременному обнаружению осложнений болезни.
В большинстве случаев диагностика желчекаменной болезни в клинической стадии не представляет особых трудностей. Характерные боли в правом подреберье сразу заставляют врачей подозревать именно эту патологию. Однако полноценная постановка диагноза не ограничивается лишь обнаружением самих камней. Важно также выяснить, какие причины и нарушения могли привести к данному заболеванию. Также уделяются внимание своевременному обнаружению осложнений болезни.Обычно желчекаменную болезнь диагностирует хирург или терапевт, когда к нему обращается пациент с характерными симптомами. Иногда первым специалистом становится также врач, проводящий УЗИ или рентгенографию (случайное обнаружение камненосительства).
При первичном обследовании пациента врач обычно обращает внимание на следующие симптомы, которые могли остаться незамеченными самим пациентом:
- Симптом Мерфи. Боли возникают, если врач слегка надавливает на область желчного пузыря и просит пациента сделать глубокий вдох. Из-за увеличения объема брюшной полости желчный пузырь прижимается к пальцам. Симптом обычно говорит о наличии воспалительного процесса.
- Симптом Ортнера. Болезненность в проекции желчного пузыря появляется при несильном постукивании пальцем по правой реберной дуге.
- Симптом Щеткина-Блюмберга. Данный симптом обнаруживается, если после постепенного надавливания рукой на живот и резкого снятия давления у пациента вдруг возникает боль. Обычно это говорит о воспалительном процессе, затрагивающем брюшину. При желчекаменной болезни его можно расценивать как признак холецистита или некоторых воспалительных осложнений болезни.
- Гиперестезия кожи. Гиперестезией называется повышенная чувствительность кожи, которая определяется при прикосновении или поглаживании. Иногда это резкое чувство дискомфорта, а иногда и умеренная болезненность. Гиперестезия при желчекаменной болезни является обычно следствием воспалительного процесса. Она обнаруживается у правого подреберья, плеча и лопатки справа.
- Ксантелазмы. Так называются небольшие пятна или бугорки желтоватого цвета, иногда появляющиеся в области верхнего века. Данные образования указывают на повышенный уровень холестерина в крови и являются собственно его отложениями в коже.
- Сухой обложенный язык выявляется при осмотре ротовой полости.
- Пониженное артериальное давление (гипотензия) иногда обнаруживается при затянувшемся приступе желчекаменной болезни. Чаще гипотензия обнаруживается у пожилых пациентов.
В целом в процессе диагностики желчекаменной болезни могут быть назначены следующие методы исследования:
- лабораторные анализы;
- ультразвуковое исследование;
- рентгенография;
- лапароскопия.
Анализы крови при желчекаменной болезни
Анализ крови является рутинным методом исследования, который, тем не менее, очень информативен. Клеточный и химический состав крови красноречиво говорят о различных патологических процессах в организме. Как правило, та или иная картина анализов более или менее характерна для определенных патологий. При желчекаменной болезни анализы призваны уточнить возможную природу образования камней. Некоторые отклонения в анализах крови могут насторожить специалиста еще на стадии предзаболевания, когда сами камни еще не сформировались. Хороший врач не станет игнорировать такие изменения, а постарается их скорректировать, а также предупредит пациента о риске образования камней в будущем (необходимость профилактического обследования).При желчекаменной болезни в общем и биохимическом анализе крови следует обратить внимание на следующие показатели:
- Уровень лейкоцитов. Лейкоциты – белые клетки крови, которые выполняют в организме множество различных функций. Одной из основных является борьба с болезнетворными микробами и развитие воспалительного процесса. Повышение уровня лейкоцитов (10 – 15 млрд. на 1 л) обычно наблюдается при сопутствующем холецистите и ряде осложнений болезни.
- Скорость оседания эритроцитов (СОЭ). СОЭ обычно растет при воспалительных процессах, причем ее уровень напрямую зависит от масштабов воспаления. Как правило, СОЭ выше 20 мм/час встречается при различных осложнениях желчекаменной болезни. Во время беременности этот показатель не информативен, так как СОЭ будет высокой и у здоровой женщины.
- Билирубин. Высокий уровень билирубина при отсутствии камней можно расценивать как предрасположенность к их образованию в будущем. При нарушениях же оттока желчи, уже во время клинической стадии болезни, обычно повышается уровень связанного (прямого) билирубина. Норма составляет до 4,5 мкмоль/л.
- Щелочная фосфатаза. Данный фермент присутствует во многих тканях человека, но наибольшая его концентрация содержится в клетках печени и желчных протоков. При их повреждении фермент попадает в кровь в больших количествах, и растет его концентрация при проведении анализа. Норма составляет 20 – 140 МЕ/л. У беременных женщин норма данного фермента выше, поэтому он не так показателен для обнаружения желчекаменной болезни.
- Холестерин. Определение уровня холестерина может помочь обнаружить болезнь на ранних стадиях, когда камни только образуются. В норме содержание этого вещества в крови составляет 3,6 – 7,8 ммоль/л, но рекомендуется поддерживать его уровень до 5 ммоль/л.
- Триглицериды. Уровень триглицеридов косвенно отражает риск образования камней. Норма варьирует в зависимости от пола и возраста и составляет у взрослого человека в среднем 0,5 – 3,3 ммоль/л.
- Гамма-глутамилтранспептидаза (ГГТ). Данный фермент содержится в высоких концентрациях в почках и печени. Повышение этого показателя в сочетании с другими симптомами часто говорит о закупорке желчного протока камнем. Норма составляет 5 – 61 МЕ/л и варьирует в зависимости от техники проведения анализа (в различных лабораториях), а также от пола и возраста пациента.
- Печеночные трансаминазы. АЛТ (аланинаминотрансфераза) и АСТ (аспартатаминотрансфераза) содержатся в клетках печени и могут повышаться при разрушении этих клеток. В диагностике желчекаменной болезни это важно для отслеживания осложнений, отражающихся на работе печени (реактивный гепатит). Норма составляет для АСТ 10 – 38 МЕ/л, а для АЛТ – 7 – 41 МЕ/л. Уровень АСТ может подниматься и при других патологиях, не затрагивающих работу печени (например, при инфаркте миокарда).
- Альфа-амилаза. Данный фермент содержится в основном в клетках поджелудочной железы. Норма составляет 28 – 100 ЕД/л. При диагностике желчекаменной болезни этот фермент важен для отслеживания некоторых осложнений (панкреатит).
Кровь для общего анализа берут обычно из пальца, а для биохимического – из вены. Перед сдачей крови на анализ желательно не есть, не курить, не употреблять спиртное (за 24 – 48 часов) и не выполнять тяжелые физические нагрузки. Все эти факторы могут в различной степени повлиять на результаты анализа и несколько исказить истинную картину в заключении. Отклонения в этих случаях могут составлять до 10 – 15%.
В анализе мочи при желчекаменной болезни, как правило, обнаруживают повышенный уровень билирубина. Это является следствием его высокого содержания в сыворотке крови. Не имея выхода с желчью, билирубин выделяется с мочой, придавая ей характерный цвет. Данный симптом называется билирубинурией.
Также для углубленной диагностики причин желчекаменной болезни может быть проведен анализ желчи. Желчь собирают при помощи особой процедуры – зондирования. Полученные образцы могут быть отправлены в лабораторию, где желчь исследуют на содержание холестерина, лецитина и желчных кислот. В результате можно вычислить особый индекс литогенности. Если его показатель выше 1, то идет процесс образования камней (даже если самих камней еще нет). Таким образом, именно биохимический анализ желчи дает возможность распознать болезнь на стадии предзаболевания. К сожалению, данная процедура проводится редко из-за сравнительно высокой стоимости и относительной сложности.
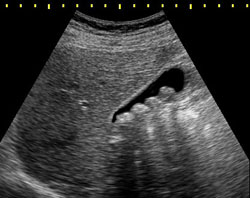
Ультразвуковое исследование (УЗИ) при желчекаменной болезни
УЗИ брюшной полости является, пожалуй, золотым стандартом в диагностике желчекаменной болезни. Этот метод является недорогим, информативным, не имеет противопоказаний и дает результат непосредственно после проведения процедуры. В основе метода лежит способность ультразвуковых волн отражаться от плотных тканей. Аппарат воспринимает отраженные волны, обрабатывает данные и выводит на монитор изображение, понятное для специалиста.Обычно УЗИ назначается при появлении тупых болей или тяжести в области правого подреберья, а также после желчной колики для подтверждения диагноза. Часто УЗИ проводят и в профилактических целях, если пациент, по мнению врача, предрасположен к различным заболеваниям органов брюшной полости.
С помощью УЗИ можно определить следующие особенности заболевания:
- наличие камненосительства даже при отсутствии симптомов;
- количество камней в желчном пузыре;
- размеры камней;
- расположение камней в полости пузыря;
- размеры самого органа;
- толщину стенок органа;
- наличие камней в желчевыводящих протоках или во внутрипеченочных протоках;
- помогает выявить некоторые осложнения.
Существует целый ряд исследований, в основе которых лежит использование рентгеновского излучения. Все их объединяет общий принцип получения изображения. Через ткани организма проходят мельчайшие частицы (составляющие само излучение). Чем плотнее ткань, тем больше этих частиц задерживается в ней и тем меньше попадает на пленку или поверхность-детектор. В результате получается снимок тела, на котором можно различить контуры различных органов и патологических образований.
Наиболее простым и распространенным из методов, использующих рентгеновское излучение, является обзорная радиография брюшной полости. Пациент находится в положении стоя или лежа (в зависимости от его общего состояния). Снимок представляет собой всю брюшную полость, на которой в зависимости от настроенных характеристик излучения можно получить изображение тех или иных тканей. Сам снимок на современных аппаратах получают быстро. На более старых моделях может потребоваться некоторое время.
При желчекаменной болезни обзорная радиография брюшной полости может обнаружить интенсивный воспалительный процесс в области желчного пузыря и собственно камни. На ранних стадиях болезни формирующиеся камни небольших размеров могут не обнаруживаться рентгеном. Это объясняется их низкой плотностью (рентгенонегативные камни), которая близка к плотности окружающих тканей. Также рентгенография не обнаружит камни небольших размеров.
Также в диагностике желчекаменной болезни могут применяться следующие рентгенологические исследования:
- Пероральная холецистография. Данный метод заключается во введении в организм особого контрастного вещества (йодогност, билитраст, холевид и др.). Пациент выпивает на ночь несколько таблеток, контраст всасывается в кишечнике, попадает в печень и выделяется с желчью. Примерно через 12 часов делается снимок. За счет наличия в желчи контраста на рентгеновском снимке становятся хорошо видны контуры желчного пузыря и желчевыводящих путей. При обнаружении камней процедуру могут продолжить. Пациент принимает средства, стимулирующие отток желчи. За счет опорожнения желчного пузыря становятся лучше видны даже небольшие камни. Данная процедура может не дать ожидаемых результатов, если имеются проблемы с печенью (плохо образуется желчь) или проток закупорен камнем (тогда контраст не распределится нормально).
- Внутривенная холангиохолецистография. Может быть проведена, если пероральная холецистография не дала нужного результата. Контрастные вещества вводятся в кровоток капельно (0,5 – 0,9 мл/кг массы тела пациента). После этого через 20 – 30 минут контраст распределяется по желчевыводящим протокам, а через 1,5 – 2 часа – по желчному пузырю. Камни на снимках выглядят как «зоны просветления», так как они не заполняются контрастом.
- Ретроградная холангиопанкреатография. Данный метод исследования более сложен, так как контраст вводится непосредственно в желчевыводящие протоки. Пациента госпитализируют, готовят к процедуре (нельзя кушать, требуются успокоительные препараты), после чего врач вводит через рот в двенадцатиперстную кишку специальную трубку (фиброскоп). Ее конец подводится непосредственно к большому сосочку, куда и впрыскивается контраст. После этого делается рентгеновский снимок, на котором очень хорошо видны желчные протоки. Из-за сложности проведения ретроградной холангиопанкреатографии ее назначают далеко не всем пациентам. Этот метод может понадобиться при подозрении на холедохолитиаз (наличие камней непосредственно в желчных протоках).
Рентгенография с использованием контраста противопоказана пациентам со следующими нарушениями:
- тяжелые заболевания печени и почек, сопровождающиеся нарушением функций этих органов;
- индивидуальная непереносимость йода (так как большинство рентгеноконтрастных веществ содержит йод);
- выраженная сердечная недостаточность;
- некоторые заболевания щитовидной железы;
- уровень белков крови ниже 65 г/л;
- уровень альбуминов (вид белков крови) ниже 50%;
- уровень билирубина более 40 мкмоль/л.
Лапароскопия при желчекаменной болезни
Лапароскопия в диагностических целях применяется очень редко. В большинстве случаев она используется как метод лечения, так как сама процедура представляет собой полноценное хирургическое вмешательство. Суть метода заключается во введении в брюшную полость специального аппарата (эндоскопа), снабженного камерой и источником света. Для этого в передней брюшной стенке делается один или несколько небольших надрезов. Разумеется, процедура проходит в операционной, в стерильных условиях с соответствующими методами обезболивания.Лапароскопия является наиболее информативным методом, так как врач во время процедуры видит проблему своими глазами. Он может оценить состояние тканей, состояние соседних органов, определить вероятность различных осложнений. Однако из-за существующих рисков (инфицирование брюшной полости при процедуре, осложнения анестезии и др.) диагностическая лапароскопия назначается только тогда, когда другие методы исследования не дали достаточно информации.
Лечение желчекаменной болезни
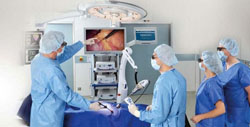 Лечение желчекаменной болезни на разных этапах может происходить по-разному. На стадии камненосительства, когда камни в желчном пузыре обнаруживают в первый раз, речь не идет о срочной операции. Во многих случаях эффективными оказываются профилактические меры в сочетании с безоперационными методами лечения. Однако перед большинством пациентов рано или поздно встает вопрос об операции. В целом удаление желчного пузыря вместе с камнями является наиболее эффективным методом лечения. После него камни уже не образуются вновь, хотя пациенту придется до конца жизни придерживаться некоторых ограничений в питании.
Лечение желчекаменной болезни на разных этапах может происходить по-разному. На стадии камненосительства, когда камни в желчном пузыре обнаруживают в первый раз, речь не идет о срочной операции. Во многих случаях эффективными оказываются профилактические меры в сочетании с безоперационными методами лечения. Однако перед большинством пациентов рано или поздно встает вопрос об операции. В целом удаление желчного пузыря вместе с камнями является наиболее эффективным методом лечения. После него камни уже не образуются вновь, хотя пациенту придется до конца жизни придерживаться некоторых ограничений в питании.На стадии желчной колики лечением пациента чаще всего занимается хирург. Он определяет, имеет ли смысл немедленное хирургическое вмешательство либо пациента следует какое-то время наблюдать в условиях стационара. При наличии осложнений (особенно воспалительных процессов в брюшной полости) операция является наилучшим выходом, так как риск серьезных последствий для пациента возрастает.
В целом все мероприятия по лечению желчекаменной болезни можно разделить на следующие направления:
- Профилактические меры. Сюда обычно входит особая диета и прием некоторых лекарств. Целью профилактики является предотвращение серьезных осложнений. Например, при камненосительстве пациент может вовсе отказаться от конкретных лечебных мер (его ничего не беспокоит), но будет соблюдать профилактические меры, чтобы не допустить воспаления и обострений.
- Медикаментозное (консервативное) лечение. Данное направление подразумевает лечение с помощью фармакологических препаратов - таблеток, уколов и других средств. Обычно оно направлено на устранение симптомов болезни. Различные средства могут назначаться при инфекционных осложнениях, желчной колике и в других случаях. В целом это не решает проблему, а лишь устраняет проявления болезни, так как сами камни в желчном пузыре остаются.
- Оперативное лечение. В данном случае речь идет об удалении желчного пузыря тем или иным способом в ходе хирургической операции. Данный метод самый надежный, так как устраняет первопричину болезни. Однако существуют риски операционных и послеоперационных осложнений. Кроме того, у пациентов могут быть различные противопоказания к операции.
- Радикальное безоперационное лечение. Существует ряд методов, которые могут устранить камни без проведения операции с рассечением тканей. В данном случае речь идет о химическом растворении камней или их дроблении с помощью специальной аппаратуры. Данные методы применимы далеко не ко всем пациентам с желчекаменной болезнью.
Госпитализация пациента требуется далеко не во всех случаях. Чаще всего пациента доставляют в больницу только для уточнения диагноза. Даже после перенесенной желчной колики некоторые больные отказываются от госпитализации. Тем не менее, существует ряд состояний, при которых пациента обязательно надо класть в больницу для более интенсивного лечения.
Врачи скорой помощи обычно руководствуются следующими критериями для госпитализации пациента:
- повторные частые приступы желчной колики;
- острый панкреатит на фоне желчекаменной болезни;
- гангренозная и другие опасные формы холецистита;
- первый приступ желчекаменной болезни (для подтверждения диагноза);
- беременность;
- сопутствующие тяжелые заболевания.
Какой врач занимается лечением желчекаменной болезни?
В принципе, заболевания желчного пузыря относятся к области гастроэнтерологии – разделу медицины, который занимается патологиями желудочно-кишечного тракта. Соответственно, основным специалистом, с которым необходимо консультироваться навсех этапах болезни, является врач-гастроэнтеролог. Остальные специалисты могут привлекаться для консультаций при наличии различных осложнений или для проведения особого лечения.В лечении пациентов с желчекаменной болезнью могут принимать участие следующие врачи:
- Семейный врач или терапевт – могут заподозрить или самостоятельно диагностировать заболевание и консультировать пациента длительное время.
- Хирург – проводит оперативное лечение, если в этом возникает необходимость. Также может привлекаться для оценки риска различных осложнений.
- Физиотерапевт – иногда привлекается для проведения профилактических мероприятий или безоперационного лечения.
- Эндоскопист – проводит ФЭГДС и некоторые другие диагностические исследования, которые требуют навыков работы с эндоскопом.
- Педиатр – обязательно привлекается при обнаружении камней в желчном пузыре у детей.
- Гинеколог – может консультировать женщин, у которых желчекаменную болезнь диагностировали во время беременности.
Что делать при приступе желчекаменной болезни?
При внезапном появлении острых болей в правом подреберье наиболее вероятным диагнозом является приступ желчекаменной болезни – желчная колика. Первую помощь пациенту надо оказать немедленно, еще до приезда врачей скорой помощи. Это уменьшит болевые ощущения, облегчит работу врачей после их прибытия и замедлит патологический процесс.В качестве первой помощи при желчной колике рекомендуется прибегать к следующим мероприятиям:
- Больного следует уложить на правый бок, подогнув колени. Если это положение не приносит ему облегчения, то он может принять любую позу, в которой боли ослабевают. Не следует лишь много двигаться (некоторые пациенты сильно возбуждены и начинают резко менять позы или ходить).
- К правому боку можно приложить теплую грелку. Тепло может снять спазм гладких мышц, и боль постепенно ослабнет. Если боль не ослабевает через 20 – 30 минут, нужно срочно обратиться к врачу. Тепло дольше применять не рекомендуется, так как это может уже ухудшить состояние пациента. Если приступ боли появился впервые, и пациент не уверен, что он вызван именно камнями в желчном пузыре, то тепло лучше не прикладывать до уточнения диагноза.
- Пациенту раскрывают воротник, снимают ремень или другие элементы одежды, которые могут мешать нормальному кровообращению.
При желчной колике наиболее эффективными для снятия боли будут следующие средства:
- Атропин. В качестве первой помощи вводят 1 мл раствора с концентрацией 0,1%. При необходимости дозу можно повторить через 15 – 20 минут. Препарат снимает спазм гладкой мускулатуры, и боль постепенно уменьшается.
- Эуфиллин. Доза подбирается индивидуально. Обычно вводится внутримышечно в виде раствора при отсутствии атропина. Также может снимать спазм гладкой мускулатуры.
- Промедол. Является наркотическим обезболивающим средством, которое при коликах часто комбинируют с атропином. Обычная доза для взрослого человека – 1 мл раствора с концентрацией 1 – 2%.
- Морфин. Также может вводиться в тяжелых случаях для обезболивания в комбинации с атропином. Обычно применяют 1 мл однопроцентного раствора.
- Папаверин. Может применяться как в таблетках, так и в уколах. Это спазмолитическое средство, быстро устраняющее спазм гладких мышц. При желчной колике обычно делается внутримышечный укол, 1 – 2 мл раствора 2%.
- Омнопон. Является комбинированным препаратом, содержащим наркотическое обезболивающее средство (морфин), спазмолитическое средство (папаверин) и ряд других компонентов.
Следует отметить, что обезболивающие и спазмолитические средства во время приступа желчекаменной болезни лучше вводить в виде уколов. У пациентов может быть рвота (иногда многократная), которая сведет на нет эффект от таблеток.
Операция при желчекаменной болезни
Оперативное лечение желчекаменной болезни, по мнению многих специалистов, является наиболее эффективным и рациональным. Во-первых, удаление желчного пузыря вместе с камнями гарантирует избавление от основного симптома – желчной колики. Во-вторых, в желчном пузыре уже не будут образовываться камни. По статистике частота рецидивов (повторного образования камней) после медикаментозного лечения или дробления составляет около 50%. В-третьих, исключается ряд опасных осложнений, которые могут появиться со временем (фистулы, рак желчного пузыря и др.).Сама операция при желчекаменной болезни называется холецистэктомией. Она предполагает рассечение тканей передней брюшной стенки и удаление всего желчного пузыря вместе с камнями. Желчный проток перевязывается, и в будущем желчь будет попадать напрямую из печени в двенадцатиперстную кишку. При необходимости могут быть прооперированы и желчные протоки (например, если камень застрял в одном из них).
В целом холецистэктомия считается рутинной операцией, во время которой редко встречаются какие-либо осложнения. Это объясняется высокой распространенностью желчекаменной болезни и большим опытом у врачей. В настоящее время существует несколько способов удаления желчного пузыря. Каждый из них имеет свои преимущества и недостатки.
По способу удаления желчного пузыря операционные методы можно разделить следующим образом:
- Эндоскопическое удаление (малоинвазивное). Эндоскопическое удаление желчного пузыря в наше время считается оптимальным способом лечения желчекаменной болезни. Оно предполагает выполнение четырех небольших отверстий в передней стенке брюшной полости, через которые вводятся специальные инструменты (маленькая камера, специальный электрический скальпель и др.). В брюшную полость закачивают небольшое количество углекислого газа, чтобы живот надулся, и у врача было пространство для маневров. После этого желчный пузырь удаляют и вытаскивают через одно из отверстий. Основное преимущество лапароскопического метода – минимальный травматизм. Пациенты уже через несколько дней могут вести практически полноценную жизнь. Нет риска расхождения швов, послеоперационные осложнения встречаются достаточно редко. Главным недостатком этого метода является ограниченное поле деятельности у врача. Лапароскопическим способом не рекомендуют удалять желчный пузырь при различных осложнениях (гнойных осложнениях, фистулах и др.).
- Лапаротомия. В данном случае производится рассечение передней брюшной стенки, которое обеспечивает хирургу широкий доступ к области желчного пузыря. Разрез делается параллельно реберной дуге (косо), у края мышцы брюшного пресса справа либо по срединной линии живота. Вид разреза обычно зависит от предполагаемого объема операции. При наличии различных осложнений предпочтительнее будет срединный разрез, который даст более широкий доступ хирургу. Лапаротомия при желчекаменной болезни в настоящее время используется не так часто. После операции дольше срастаются разрезы, выше риск послеоперационных осложнений. Как правило, лапаротомия необходима при наличии фистул, гнойников и других осложнений желчекаменной болезни, которые требуют более скрупулезного подхода. При неосложненной желчекаменной болезни стараются использовать лапароскопические методы, а лапаротомию используют лишь при отсутствии необходимого оборудования или специалистов.
Весьма спорной является необходимость хирургического удаления камней при бессимптомном камненосительстве. В данном случае операция может показаться неоправданным риском. Однако чаще всего у пациентов с камненосительством рано или поздно все же случаются желчные колики, и встает вопрос об операции. Удаление же желчного пузыря при бессимптомном течении позволяет провести плановую операцию, при которой риск значительно ниже, чем при срочной (пациента постепенно готовят к хирургическому вмешательству).
В целом существуют следующие показания для хирургического лечения желчекаменной болезни:
- плановое удаление при камненосительстве (по желанию пациента);
- большое количество мелких камней, так как они могут стать причиной острого панкреатита;
- пациенты с сахарным диабетом (после надлежащей подготовки), так как у них осложнения болезни развиваются быстро и представляют большую опасность;
- признаки кальцификации стенок желчного пузыря (считается, что со временем высок риск развития рака);
- гнойные осложнения (эмпиема, перитонит и др.);
- желчные фистулы и ряд других осложнений.
Препараты при желчекаменной болезни
Лекарственное лечение при желчекаменной болезни в основном борется не с самими камнями в желчном пузыре, а с проявлениями болезни. Из эффективных радикальных методов лекарственной терапии существует лишь медикаментозное растворение камней, о котором будет рассказано далее. В целом же пациентам с желчекаменной болезнью назначают обезболивающие средства при желчных коликах и поддерживающую терапию для печени и других органов желудочно-кишечного тракта.В большинстве случаев симптоматическое медикаментозное лечение может быть назначено врачом-терапевтом. Симптомы представляют собой определенные нарушения в работе организма, которые можно скорректировать. Лекарственное лечение назначают уже на стадии камненосительства, чтобы улучшить состояние больного и не допустить по возможности перехода болезни в следующую стадию.
В целом при желчекаменной болезни могут применяться следующие группы препаратов:
- Обезболивающие средства (анальгетики). Необходимость в их использовании возникает обычно во время сильных желчных колик. В этот период пациентам могут назначить и наркотические обезболивающие средства (обычно однократно). Также анальгетики применяются на послеоперационном этапе.
- Спазмолитические средства. Данная группа медикаментов вызывает расслабление гладкой мускулатуры. Обычно их назначают также во время обострения болезни.
- Ферменты поджелудочной железы. Эта группа препаратов содержит ферменты, которые отвечают за расщепление питательных веществ. Необходимость в них может возникнуть при сопутствующем панкреатите или некоторых других нарушениях переваривания пищи.
- Жаропонижающие средства (антипиретики). Данные средства назначают обычно при сопутствующем остром холецистите или холангите, когда температура может повышаться до 38 градусов и более. Чаще всего используют нестероидные противовоспалительные средства, которые сочетают противовоспалительное и обезболивающее действие.
- Успокоительные средства (седативные препараты). Необходимость в успокоительных средствах может возникнуть при появлении болей, так как многие пациенты становятся беспокойными.
- Противорвотные средства. Нередко желчекаменная болезнь вызывает повторяющиеся приступы рвоты. Чтобы улучшить состояние больного, рвоту останавливают медикаментозно.
- Противодиарейные или слабительные средства. Препараты этих групп принимают по необходимости при соответствующих нарушениях стула.
- Гепатопротекторы (средства для защиты печени). Данная группа средств улучшает работу печени и защищает ее клетки от токсичных воздействий. Также нормализуется образование желчи и ее отток. Гепатопротекторы назначают при сопутствующем гепатите или для его профилактики.
- Антибиотики. Антибактериальные препараты назначают некоторым пациентам с острым холециститом, чтобы снизить вероятность инфекционных осложнений. В профилактических целях антибиотикотерапия может быть назначена в послеоперационном периоде (обычно в течение 2 – 3 дней).
Лечение желчекаменной болезни без операции
Существует два основных метода лечения желчекаменной болезни без операции. Во-первых, это растворение камней особыми препаратами. В данном случае речь идет о химическом воздействии на компоненты камней. Длительный курс лечения часто приводит к полному растворению камней в желчном пузыре. Вторым способом безоперационного лечения является дробление камней. Более мелкие их фрагменты беспрепятственно покидают желчный пузырь естественным путем. В обоих случаях лечение считается радикальным, так как речь идет об устранении самого субстрата болезни – желчных камней. Однако каждый из методов имеет собственные преимущества и недостатки, показания и противопоказания.Растворение желчных камней называется пероральной литолитической терапией. Она подразумевает длительный (1 – 2 года) курс лечения особыми препаратами, которые способствуют постепенному растворению камней. Наиболее эффективны препараты на основе урсодезоксихолевой и хенодезоксихолевой кислоты. Эти лекарства снижают обратное всасывание холестерина в кишечнике (больше желчи выделяется с калом), уменьшают выработку желчи, способствуют постепенному превращению камней обратно в компоненты желчи. Метод является оптимальным, так как не вызывает серьезных побочных эффектов и не сопряжен с серьезными рисками для пациента (как при операции). Однако пероральная литолитическая терапия подходит далеко не всем пациентам. На практике врачи назначают такое лечение лишь 13 – 15% пациентов с желчекаменной болезнью.
Успешное консервативное лечение возможно лишь при соблюдении следующих условий:
- лечение начинают пациентам, у которых болезнь еще на ранней стадии (камненосительство);
- камни по химическому составу должны быть холестериновыми, а не пигментными;
- у пациента нет признаков осложнений болезни (допустимы редкие колики);
- камни должны быть единичными и не превышать в диаметре 1,5 см;
- желчный пузырь не должен быть атоничным или отключенным (его мускулатура нормально сокращается, желчь выделяется);
- камни не должны содержать много кальция (кальцификацию определяют по степени затемненности на рентгеновском снимке, лечение назначают при коэффициенте ослабления на КТ менее 70 условных единиц по шкале Хаунсфилда).
Схема лечения при пероральной литолитической терапии выглядит следующим образом (выбирают один из возможных вариантов):
- Хенодезоксихолевая кислота - 1 раз в день (вечером) 15 мг на 1 кг массы тела (то есть доза для человека весом 70 кг соответственно 1050 мг).
- Урсодезоксихолевая кислота – также 1 раз в день вечером по 10 мг на 1 кг массы тела.
- Комбинация из хенодезоксихолевой и урсодезоксихолевой кислот. Принимаются вечером перед сном в равных дозах – по 7 – 8 мг на 1 кг массы тела каждая.
Пероральная литолитическая терапия не назначается пациентам, у которых есть следующие противопоказания:
- женщинам во время беременности;
- лишний вес (ожирение);
- цирроз, острые и хронические гепатиты;
- частые обострения желчекаменной болезни (колики);
- серьезные нарушения пищеварения (длительная диарея);
- воспалительные осложнения желчекаменной болезни (острый холецистит);
- выраженные нарушения работы желчного пузыря («отключенный» пузырь, который не сокращается и плохо выделяет желчь даже без закупорки протоков);
- наличие язвы желудка или двенадцатиперстной кишки (особенно во время обострений);
- некоторые опухоли желудочно-кишечного тракта;
- множественные камни, которые в сумме занимают более половины объема пузыря;
- крупные камни диаметром более 15 мм;
- пигментные камни и камни с высоким содержанием кальция.
По сравнению с растворением желчных камней их дробление имеет больше недостатков и применяется реже. Данный метод называется ударно-волновой литотрипсией. Камни дробят с помощью направленных ультразвуковых волн. Основной проблемой при этом является то, что фрагменты раздробленных камней могут закупорить желчные протоки. Также данный метод не снижает вероятность рецидивов (для этого после дробления назначают урсодезоксихолевую кислоту) и не исключает вероятность некоторых осложнений (карцинома желчного пузыря и др.).
Ударно-волновая литотрипсия применяется по следующим показаниям:
- наличие одного или нескольких камней при условии, что сумма их диаметров не превышает 3 см;
- холестериновые камни;
- желчный пузырь нормально функционирует, нет сопутствующих осложнений;
- гладкая мускулатура желчного пузыря обеспечивает его сокращение как минимум на 50% (важно для удаления фрагментов).
Существует также третий вариант безоперационного лечения. Это введение особых растворяющих препаратов непосредственно в желчный пузырь (обычно через желчные протоки). Однако из-за сложности выполнения процедуры и отсутствия видимых преимуществ (также есть высокий риск рецидива и противопоказания практически те же) такой метод лечения применяется крайне редко. В большинстве случаев врачи абсолютно обоснованно стараются убедить пациента в целесообразности эндоскопической холецистэктомии. К безоперационным методам лечения чаще прибегают при наличии серьезных противопоказаний к хирургическому лечению.
Лечение желчекаменной болезни народными средствами
Поскольку желчекаменная болезнь вызвана образованием камней в полости желчного пузыря, эффективность народных средств в лечении данного заболевания весьма ограниченная. По сути, лекарственные растения лишь повышают или понижают концентрацию определенных веществ в крови и таким образом воздействуют на некоторые органы и ткани. Однако растворить камни таким способом невозможно.Тем не менее, народная медицина может оказать существенную помощь пациентам в борьбе с проявлениями болезни. Например, некоторые лекарственные растения снижают уровень билирубина в крови (уменьшают желтуху), другие – расслабляют гладкие мышцы в стенках органа, уменьшая боль. Также существуют растения с умеренной противовоспалительной и антибактериальной активностью, которые уменьшают вероятность осложнений.
В лечении желчекаменной болезни могут быть использованы следующие народные средства:
- Сок капусты. Из хорошо вымытых листьев белокочанной капусты выжимают сок, который пациенты принимают по 0,5 стакана дважды в день. Сок рекомендуется пить теплым перед едой.
- Рябиновый сок. Сок получают из спелых плодов рябины. Его пьют немного охлажденным (около 15 градусов) до еды по 25 – 50 мл. Считается, что это уменьшает воспалительный процесс при холецистите.
- Настой из овса. 0,5 кг промытого овса заливают 1 л крутого кипятка. Настаивать смесь нужно примерно 1 час, периодически помешивая. После этого настой процеживают и пьют воду по полстакана трижды в день. Данное средство нормализует выработку и отток желчи при заболеваниях желчевыводящих путей и желчного пузыря.
- Отвар свеклы. Спелую свеклу средних размеров очищают и нарезают тонкими ломтями, стараясь не потерять сок. Ломти заливают небольшим количеством воды (до полного погружения) и варят на медленном огне. Постепенно отвар густеет. Полученный сироп остужают и пьют по 30 – 40 мл трижды в день.
- Настой будры. 5 г будры плющевидной заливают 200 мл кипятка и настаивают в темном месте не менее 1 часа. Затем настой фильтруют через бинт или марлю. Полученную жидкость пьют по 50 мл перед каждым приемом пищи (3 – 4 раза в день).
Существуют также некоторые средства не на основе растений, которые могут с успехом использоваться для вспомогательного лечения желчекаменной болезни. Например, после удаления камней (дроблением или растворением, когда желчный пузырь сохранен) очень полезной может оказаться моршинская ропа и аналогичные ей по свойству минеральные воды. Ропа с успехом используется для проведения слепого зондирования, чтобы усилить отток желчи. Это полезно после ее длительного застоя, а также позволяет взять пробы желчи для биохимического и микробиологического исследования.
Диета при желчекаменной болезни
Диета является очень важным компонентом в лечении пациентов с желчекаменной болезнью. Основной целью диетического питания является своеобразная «разгрузка» печени. Различная пища воспринимается организмом по-разному. Пациентам рекомендуется исключить те продукты, для переваривания которых требуется обильное выделение желчи. Их употребление может спровоцировать желчную колику, различные осложнения, а при камненосительстве ускоряет рост камней.При желчекаменной болезни на всех стадиях рекомендуется соблюдать диетический стол №5 по Певзнеру. Он призван обеспечить достаточное поступление в организм всех необходимых питательных веществ, не давая при этом избыточной нагрузки на печень и желчный пузырь.
Диета №5 основывается на следующих принципах:
- Пищу принимают 4 – 5 раз в течение дня. Порции при этом должны быть примерно равными по объему.
- В перерывах между приемами пищи (натощак) рекомендуется пить теплую воду. Достаточное количество жидкости несколько разжижает желчь. Общий объем должен составлять не менее 2 л в сутки.
- Большинство блюд должно быть приготовлено на пару, разрешено отварное мясо. Любые жареные продукты либо жирные запеченные блюда следует исключить.
- Не рекомендуются продукты, которые могут вызвать метеоризм (вздутие кишечника).
- Следует ограничить употребление соли как в чистом виде, так и при приготовлении различных блюд (в сумме до 10 г в сутки).
- Соблюдают примерно равную пропорцию между жидкой и полужидкой пищей.
- Пища при употреблении должна быть теплой (комнатной температуры или теплее), но не горячей. Чрезмерно горячая или холодная пища могут спровоцировать спазм мускулатуры желчного пузыря с появлением острых болей.
Чай (в том числе сладкий или с лимоном), травяные отвары, кисель (в небольшом количестве). | |
Вегетарианские супы, зеленый борщ, щи, супы из бобовых, молочные супы. | Наваристые бульоны, жирная уха, окрошка. |
Большинство каш, злаковые культуры. | Отварные бобы или другие бобовые, кукурузная крупа, перловая каша. |
Макаронные изделия и паста без приправ. | Кетчуп и другие приправы к пасте. |
Нежирные виды мяса (говядина, курятина, крольчатина и др.) отваренные или запеченные. В целом употребление мяса немного ограничить. | Внутренние органы (сердце, печень, язык и др.) |
Пельмени, плов или сосиски в небольшом количестве. | Жирные сорта мяса, жареные мясные блюда. |
Паровые котлеты, тефтели другие нежирные изделия из мясного фарша. | Большинство морепродуктов - креветки, раки, мидии, икра и др. |
Овощные консервы ограниченно. | Мясные и рыбные консервы. |
Сухари, ржаной или отрубной хлеб, печенье. | Любые свежие хлебобулочные изделия. |
Яйца (в виде омлета) и молочные продукты. | Вареные яйца, соленые и жирные сыры, сливки. |
Большинство салатов из фруктов и овощей. | Приправы, грибы, сырые редька, морковь, редис, репа (корнеплоды с жесткими растительными волокнами), капуста. |
Повидло или варенье из разрешенных фруктов, мармелад и большинство изделий на основе сахара. | Десерты из шоколада и какао, мороженное, сгущенное молоко. |
Соблюдение диеты №5 не может избавить пациента от камней в желчном пузыре. Однако она поможет бороться с такими симптомами болезни как тошнота, боли и дискомфорт в правом подреберье, нарушения стула. Кроме того, она предполагает профилактику различных осложнений. Пациентам после удаления камней безоперационными методами рекомендуется придерживаться этой диеты всю жизнь.
Профилактика желчекаменной болезни
 Профилактические меры для предотвращения желчекаменной болезни направлены в основном на улучшение работы печени и предотвращение застоя желчи в желчном пузыре. Если речь идет о камненосительстве, то целью является отсрочка острой стадии заболевания. В большинстве случаев эффективность профилактических мер будет не слишком высока. Дело в том, что при наличии предрасположенности к желчекаменной болезни или при наличии сопутствующих заболеваний (которые стимулируют образование камней) камни, так или иначе, будут формироваться. Повлиять можно лишь на скорость их образования. Также профилактические меры необходимы, чтобы сделать реже приступы болезни и снизить риск различных осложнений. Правильный образ жизни при данной патологии может остановить болезнь на стадии камненосительства на всю жизнь. Другими словами, камни у пациента будут, но не будет никаких серьезных симптомов, и операция в этих случаях зачастую не требуется.
Профилактические меры для предотвращения желчекаменной болезни направлены в основном на улучшение работы печени и предотвращение застоя желчи в желчном пузыре. Если речь идет о камненосительстве, то целью является отсрочка острой стадии заболевания. В большинстве случаев эффективность профилактических мер будет не слишком высока. Дело в том, что при наличии предрасположенности к желчекаменной болезни или при наличии сопутствующих заболеваний (которые стимулируют образование камней) камни, так или иначе, будут формироваться. Повлиять можно лишь на скорость их образования. Также профилактические меры необходимы, чтобы сделать реже приступы болезни и снизить риск различных осложнений. Правильный образ жизни при данной патологии может остановить болезнь на стадии камненосительства на всю жизнь. Другими словами, камни у пациента будут, но не будет никаких серьезных симптомов, и операция в этих случаях зачастую не требуется.Для предотвращения желчекаменной болезни и ее осложнений рекомендуется соблюдать следующие профилактические меры:
- поддержание нормальной массы тела;
- рациональное употребление гормональных препаратов (в основном эстрогенов);
- достаточная физическая активность (занятия спортом, прогулки и др.);
- исключение жирной пищи, алкоголя;
- соблюдение диеты;
- употребление достаточного количества жидкости;
- ограничение тяжелых физических нагрузок и резких движений на стадии камненосительства;
- периодические консультации специалиста и УЗИ по необходимости (особенно для пациентов с камненосительством);
- удаление желчного пузыря на стадии камненосительства (чтобы не допустить обострений и осложнений в будущем);
- своевременное обращение к врачу при видимых изменениях состояния пациента;
- урсодезоксихолевая кислота по 250 мг/сут (медикаментозная профилактика для пациентов, у которых обнаружена литогенная желчь).
Можно ли заниматься спортом при желчекаменной болезни?
Как уже отмечалось выше, физическая нагрузка является одним из основных противопоказаний в профилактике желчекаменной болезни. Поскольку большинство видов спорта, так или иначе, сопряжены с такой нагрузкой, пациентам с данным заболеванием рекомендуется от них воздержаться. Однако на самом деле многое зависит от стадии заболевания.Разрешенные и запрещенные виды спорта на разных стадиях желчекаменной болезни выглядят следующим образом:
- На стадии камненосительства, если камни небольшие, можно практиковать плавание, бег трусцой и другие умеренные нагрузки. Активные движения будут отчасти профилактикой увеличения камней. Однако если камни достаточно велики, не стоит злоупотреблять даже умеренными нагрузками.
- Во время выраженных симптомов болезни нагрузка может спровоцировать желчную колику, поэтому практически любые виды спорта рекомендуется исключить. Само изменение положения тела в пространстве может стать причиной смещения камней и спазма гладких мышц.
- В послеоперационном периоде нагрузку также следует ограничить, так как была травмирована передняя стенка брюшной полости. При эндоскопическом удалении камней травматизм минимален, но есть риск, что может развиться внутреннее кровотечение. Если же во время операции рассекали брюшную стенку, то высок риск расхождения швов. После эндоскопической операции рекомендуется воздержаться от активных видов спорта как минимум 6 – 8 недель. После лапаротомии этот период может затянуться на несколько месяцев. В каждом конкретном случае следует оговорить срок реабилитации с лечащим врачом.
В целом можно сказать, что у здорового человека различные виды спорта являются профилактикой желчекаменной болезни. При отсутствии сопутствующих расстройств в организме движение улучшает отток желчи и уменьшает вероятность образования камней. Наиболее подходящими для такой профилактики являются плавание, бег трусцой, велосипедный спорт. При наличии же камней наиболее опасными видами спорта будут тяжелая атлетика, пауэрлифтинг, спортивная гимнастика, контактные виды спорта. В этих случаях высок риск предельных нагрузок, ударов в область желчного пузыря, а также характерно быстрое изменение положения тела в пространстве. Все это может спровоцировать приступ желчекаменной болезни.
Сколько воды можно пить при желчекаменной болезни?
В принципе особенных ограничений в потреблении воды при желчекаменной болезни нет. Они существуют при почечнокаменной болезни (нефролитиаз), когда камни расположены в почечной лоханке. Тогда избыточное образование мочи легко может спровоцировать движение камней и привести к почечной колике. При желчекаменной болезни аналогичного механизма нет. Большое количество жидкости может немного разбавлять желчь, но не связано напрямую с ее количеством. Таким образом, большое количество выпитой воды не повышает риск желчной колики или развития каких-либо осложнений.У здоровых людей нормальное потребление воды (не менее 1,5 – 2 л жидкости) может расцениваться как профилактика желчекаменной болезни. Замечено, что недостаток жидкости может сделать желчь более концентрированной, из-за чего начнет выпадать осадок. Особенно важно потреблять достаточное количество жидкости тем людям, у которых обнаружили выделение литогенной желчи (еще до стадии формирования камней). Для них это является прямой профилактической мерой, отсрочивающей начало самой желчекаменной болезни.
В среднем норма потребления воды для взрослого человека (в том числе с желчекаменной болезнью) должна составлять около 2 л. Однако следует принимать во внимание различные факторы. Интенсивная физическая нагрузка связана с дополнительными потерями жидкости. Летом в жаркую погоду норма потребления воды также увеличивается (примерно до 3 л).
Какие-либо ограничения в потреблении жидкости могут быть в послеоперационном периоде. Вода проходит по желудочно-кишечному тракту, отчасти стимулируя его сокращения. Непосредственно после операции это может создать риск осложнений. В каждом отдельном случае количество жидкости, разрешенное после операции, нужно уточнить у хирурга. После лапароскопического удаления желчного пузыря никаких ограничений может не быть, а после хирургического лечения некоторых осложнений ограничения, наоборот, могут быть достаточно жесткими.
Можно ли алкоголь при желчекаменной болезни?
Употребление алкоголя при желчекаменной болезни запрещено, так как это может спровоцировать различные осложнения. Связано это с токсическим действием алкоголя на желудочно-кишечный тракт и клетки печени. Наиболее распространенным осложнением при употреблении крепких алкогольных напитков является панкреатит. Затруднения оттока желчи, вызванные камнями, уже создают для этого предпосылки. Поступление же алкоголя (которое и у здорового человека может вызвать панкреатит) часто провоцирует начало острого воспалительного процесса.На стадии камненосительства, когда явных симптомов болезни еще нет, но пациент уже знает о своей проблеме, употребление алкоголя также не рекомендуется. Риск осложнений в данном случае ниже, но он все равно существует. При этом речь идет не только о крепких алкогольных напитках. Пиво, например, может стать причиной метеоризма (скопления газов). Повышенное же давление в брюшной полости иногда вызывает смещение камней и желчную колику. Кроме того, употребление большого количества пива нарушает работу ферментных систем, может вызвать нарушения стула и повышает риск инфекционных осложнений (холецистит).
Еще одним важным фактором, исключающим прием алкоголя, является его несовместимость со многими лекарственными препаратами, которые принимают пациенты. При остром холецистите это антибиотики, действие которых ослабевает в сочетании с этиловым спиртом и может даже быть токсичным.
Если пациент страдает от желчекаменной болезни с периодическими обострениями (хронический холецистит), то периодическое употребление алкоголя, во-первых, вызовет учащение и усиление болей. Во-вторых, у таких пациентов быстрее развиваются такие осложнения как карцинома (рак) желчного пузыря и цирроз печени.