Последние новости
Удаление гланд у взрослых с помощью лазера
30 июня, 2011
68
спасибо
Спасибо
 Современная медицина все больше использует лазер для устранения самых разнообразных заболеваний. Используют лазер и для лечения лор-органов. Преимущество лазерной терапии при воспалении гланд в том, что подобная процедура снимает воспаление, боль, ускоряет регенерацию тканей, поврежденных при операции. При этом лазер совершенно безвреден для организма и не нарушает никакие процессы, проходящие в нем.
Современная медицина все больше использует лазер для устранения самых разнообразных заболеваний. Используют лазер и для лечения лор-органов. Преимущество лазерной терапии при воспалении гланд в том, что подобная процедура снимает воспаление, боль, ускоряет регенерацию тканей, поврежденных при операции. При этом лазер совершенно безвреден для организма и не нарушает никакие процессы, проходящие в нем.Операция с использованием лазера протекает почти без выделения крови, так как капилляры «запаиваются», а кровь под действием лазера сворачивается. Формируется лазерный тромб.
Нередко к помощи лазера прибегают в тех случаях, когда однажды уже была попытка удалить миндалины хирургическим методом, но остались частички желез и их тоже требуется удалить.
Процедура по лазерному удалению гланд практически не вызывает неприятных ощущений у пациента, не вызывает осложнения, это очень аккуратная манипуляция, которая не затрагивает близлежащие ткани. После такой процедуры не нужно употреблять антибиотики, так как нет открытой раны, и не существует опасности инфицирования. Пациент может практически на следующий день вставать с постели и вести нормальный образ жизни.
Удаление миндалин с помощью лазера дает возможность не только устранить источник инфекции в организме, но еще и зловоние из полости рта, которым страдают многие пациенты.
Нередко хронический тонзиллит вызывает увеличение объема лимфоидной ткани и на гортани, вызывая гранулезный фарингит. Это заболевание, при котором даже порция мороженого или стакан газировки может спровоцировать острое першение в горле. Пациент не может употреблять орехи, сухари и печенье, а также пряные и соленые блюда. Подобное заболевание также можно излечить с помощью лазера.
Лазерное удаление гланд осуществляется под местным обезболиванием и длится всего четверть часа. С помощью лазера можно удалить миндалины взрослым пациентам, а также детям с десяти лет.
Гланды у взрослых – причина бесплодия
30 июня, 2011
18
спасибо
Спасибо
 Тем женщинам, которые мечтают о малыше и не могут забеременеть, следует посетить консультацию отоларинголога. Это удивительно, но в подобных случаях нередко помогает удаление гланд. Нередко бесплодие у представительниц сильного пола объясняется наличием очага хронической инфекции в лор-органах. Специалисты из Медицинской Академии им. Сеченова рекомендуют при бесплодии изначально посещать консультацию отоларинголога. Причем ни что иное, как хронические ангины вызывают еще более сотни различных нарушений в организме.
Тем женщинам, которые мечтают о малыше и не могут забеременеть, следует посетить консультацию отоларинголога. Это удивительно, но в подобных случаях нередко помогает удаление гланд. Нередко бесплодие у представительниц сильного пола объясняется наличием очага хронической инфекции в лор-органах. Специалисты из Медицинской Академии им. Сеченова рекомендуют при бесплодии изначально посещать консультацию отоларинголога. Причем ни что иное, как хронические ангины вызывают еще более сотни различных нарушений в организме.Инфекция, присутствующая в миндалинах, нарушает большинство проходящих в организме реакций. Изменяется гормональный фон, сбиваются менструации, что в конечном итоге вызывает невозможность забеременеть. Годами женщина посещает лечение гинеколога, хотя вылечить болезнь можно за пару часов – удалив гланды. Между прочим, нередко врачи обходятся даже без удаления.
Конечно, однозначно нельзя посоветовать всем бесплодным женщинам бежать на тонзилэктомию. Однако уже не является секретом, что хронические воспаления гланд и гормональные нарушения – это тесно взаимосвязанные между собой явления. Перманентно существующая в миндалинах инфекция является источником токсинов, которые достигают самых важных уголков организма, в том числе и головного мозга. Нарушается работа долей, ответственных за производство гормонов.
Не следует пугаться при обычном воспалении миндалин. Если процесс вовремя вылечить и он не станет хроническим, такая ангина не опасна для человека. А вот при появлениях воспаления чаще раза в полгода можно говорить о хроническом процессе. Хронизация ангин обычно приходится на возраст двенадцати – четырнадцати лет и объясняется некоторыми особыми процессами, проходящими в детском организме в этот период.
Не каждая женщина хочет удалять миндалины даже при наличии бесплодия. Поэтому необходимо тщательно обследовать пациентку и, возможно, существуют консервативные методы решения проблемы. По подсчетам специалистов из Российской Академии Наук у ста двадцати из двухсот бесплодных женщин обнаруживается хронический тонзиллит. Причем пятьдесят процентов женщин, прошедших удаление миндалин, смогли на протяжении полугода забеременеть.
После удаления гланд
30 июня, 2011
41
спасибо
Спасибо
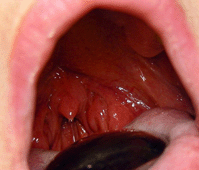 Операция по удалению гланд называется тонзилэктомия. Тонзилэктомия – это оперативное вмешательство, в ходе которого удаляется вся ткань миндалин и соединительнотканная капсула.
Операция по удалению гланд называется тонзилэктомия. Тонзилэктомия – это оперативное вмешательство, в ходе которого удаляется вся ткань миндалин и соединительнотканная капсула.Назначается операция в следующих случаях:
- Если ангина часто возвращается и протекает с сильными увеличениями температуры тела,
- Если ангина осложняется абсцессами паратонзиллярными или заглоточными,
- Если ангина осложняется заболеваниями суставов, почек или сердца,
- Если медикаментозная терапия не эффективна и заболевание переходит в хроническую форму,
- Если у пациента очень ослаблен иммунитет.
В тех случаях, когда гланды очень велики и мешают нормально дышать (вызывают храп во сне), но они действуют нормально, назначается частичное удаление гланд, называемое тонзиллотомией.
Запрещается полное или частичное удаление гланд при недугах крови, сложных недугах внутренних органов, стенокардии, сложных видах гипертонии, диабете, открытой форме туберкулеза, острых инфекциях, в период менструаций или в третьем триместре вынашивания плода.
Операция проводится под общим наркозом. Чаще всего ткань миндалин иссекается механически или на нее воздействуют с помощью электрического тока, ультразвука, лазера, жидкого азота, радиоактивных лучей.
После операции по удалению гланд пациента поворачивают на правую сторону, на шею делают ледяную примочку, которая уменьшает выделение крови. Также вводят антибиотики в виде инъекции, которые профилактируют развитие микробов в ранах. После операции одни сутки можно только пить воду. После чего можно употреблять еду в виде жидких каш, не подогретую, а даже наоборот холодную. Иногда советуют давать больным мороженое. Спустя четверо - пятеро суток рана закрывается.
После операции следует опасаться кровотечения, которое нередко развивается у пациентов, страдающих ревматизмом. Есть достаточное количество методов предупреждения кровотечения, в связи с этим на сегодняшний день кровотечение не является угрозой для жизни больного.
Еще одним достаточно неприятным явлением после удаления миндалин является попадание инфекции через раневую поверхность в шейные лимфатические узлы. Это заболевание называется лимфаденитом. При этом заболевании назначается лечение, которое обычно на протяжении семи дней купирует все болезненные проявления.
Не следует относиться к удалению миндалин, как к норме. Это оперативное вмешательство, являющееся крайней мерой. Для предупреждения воспаления миндалин и хронизации процесса следует тщательно следить за своим здоровьем, вести здоровый образ жизни и заниматься физкультурой.
Гланды у детей и гомеопатия
30 июня, 2011
13
спасибо
Спасибо
 Чаще всего к гомеопатии родители детей, страдающих воспалением гланд, обращаются лишь после того как все «обычные» методы лечения оказались бесполезными. А удалять миндалины малышу не хочется. В большом количестве случаев никакие медикаментозные, физиотерапевтические меры не устраняют воспаление. Физиотерапия вообще влияет на воспаление лишь локально, не охватывая весь организм. А ведь хроническое воспаление миндалин представляет собой заболевание, затрагивающее весь организм ребенка.
Чаще всего к гомеопатии родители детей, страдающих воспалением гланд, обращаются лишь после того как все «обычные» методы лечения оказались бесполезными. А удалять миндалины малышу не хочется. В большом количестве случаев никакие медикаментозные, физиотерапевтические меры не устраняют воспаление. Физиотерапия вообще влияет на воспаление лишь локально, не охватывая весь организм. А ведь хроническое воспаление миндалин представляет собой заболевание, затрагивающее весь организм ребенка.Курс физиотерапии на некоторое время может облегчить состояние больного, но через короткий промежуток времени воспаление вновь даст о себе знать.
Большинство современных врачей против удаления миндалин, так как их отсутствие делает организм малыша открытым для любых болезнетворных микробов.
Гомеопаты не пытаются воздействовать конкретно на воспаленные миндалины. Врачи этого направления лечат весь организм ребенка. Все лечебные воздействия направлены не на то, чтобы устранить больные ткани, а на то, чтобы вернуть им функциональность. То есть миндалины опять должны начать работать. После курса гомеопатии ребенок перестает постоянно болеть ангинами, миндалины очищаются от пробок, усиливается защитная работа организма, пропадают боли в области сердца и суставов. Так как детский организм более восприимчив к любым воздействиям и быстрее восстанавливается, гомеопатическое лечение воспаления гланд эффективнее именно у этой группы пациентов. Лечение проходит без обострений, дети скорее становятся на ноги.
Не следует ожидать, что ситуация быстро нормализуется. Для того чтобы избавиться от диагноза «хронический тонзиллит» придется лечиться не меньше двенадцати месяцев. На успех и скорость излечения влияет в первую очередь стадия заболевания. Поэтому чем быстрее мамы и папы отведут свое чадо к врачу, тем быстрее будут заметны положительные результаты лечения. Ведь самостоятельно воспаление миндалин не излечится, надеяться на это просто глупо и преступно по отношению к малышу.
Лечение гланд
30 июня, 2011
50
спасибо
Спасибо
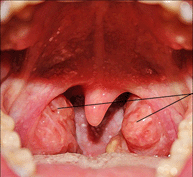 Первое, что следует сделать при воспалении гланд – это каждый час полоскать горло антисептическими растворами. Такое орошение позволяет удалить гной, болезнетворных агентов и токсины с миндалин. Через три четверти часа после орошения хорошо бы обработать миндалины раствором Люголя. Но это средство противопоказано тем, кто не переносит йод.
Первое, что следует сделать при воспалении гланд – это каждый час полоскать горло антисептическими растворами. Такое орошение позволяет удалить гной, болезнетворных агентов и токсины с миндалин. Через три четверти часа после орошения хорошо бы обработать миндалины раствором Люголя. Но это средство противопоказано тем, кто не переносит йод.Не следует пытаться устранить тяжелое воспаление миндалин народными методами. Такая ангина лечится только антибиотиками. А вот легкую форму воспаления гланд вполне можно побороть и без «тяжелой медикаментозной артиллерии». Но если семь дней терапии не дают результата – время посетить консультацию лор-врача. Иначе данное заболевание вполне может хронизироваться.
Не нужно самостоятельно подбирать себе антибиотик. Чаще всего используются антибиотики широкого спектра эффективности из группы макролидов. Длительность терапии от семи до десяти суток. Учитывая то, что антибиотики бессильны перед воспалениями, вызванными грибами или вирусами, не нужно пытаться самостоятельно вылечиться.
Первые несколько дней следует больше лежать в постели. Меню лучше составлять из протертых супов и полужидких каш. Они не должны быть горячими и тем более холодными.
Неграмотное употребление антибиотиков может спровоцировать развитие грибковой инфекции в организме, в том числе и на гландах. Чтобы не допустить этого, следует одновременно с антибиотиками принимать противогрибковые препараты, а также пробиотики.
В том случае, если воспаление миндалин является осложнением вирусной инфекции, терапию ее следует осуществлять с помощью вирусных средств (только по назначению врача).
Кроме антибиотиков следует употреблять еще антигистаминные средства, а также глюконат кальция длительностью от пяти суток и дольше.
Увеличенную температуру следует сбивать парацетамолом или ибупрофеном. А чтобы облегчить неприятные ощущения в горле, можно применять спреи для горла или травяные леденцы.
Если же никакие консервативные средства не помогают устранить воспаление миндалин окончательно, прибегают к удалению гланд.
Воспаление гланд
30 июня, 2011
14
спасибо
Спасибо
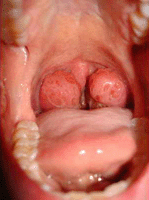 Воспаление гланд является аллергической реакцией ткани на проникновение в нее болезнетворных микробов. Обычными возбудителями являются кокковые инфекции. Это так называемые условно-болезнетворные возбудители стрептококки и стафилококки, которые начинают размножение при удобном стечении обстоятельств, постоянно находясь в организме и на коже.
Воспаление гланд является аллергической реакцией ткани на проникновение в нее болезнетворных микробов. Обычными возбудителями являются кокковые инфекции. Это так называемые условно-болезнетворные возбудители стрептококки и стафилококки, которые начинают размножение при удобном стечении обстоятельств, постоянно находясь в организме и на коже.Механизм воспаления миндалин таков: защитные силы организма снижаются, микроорганизмы начинают активно размножаться и вырабатывают ядовитые вещества. Чтобы затормозить проникновение ядовитых веществ в кровь, активизируется лимфатическая система, частью которой и являются гланды.
Воспаление гланд может быть разнообразным по этиологии и по течению. Ангина может быть очень тяжелой, когда миндалины поражаются по всей своей глубине, опухают, покрываются белым налетом. При такой тяжелой форме некоторые ткани миндалин могут даже начать отмирать.
Может воспаление быть и более слабым, когда глубокие слои не затрагиваются, миндалины немного распухают, болят, не покрываясь при этом гнойниками.
Если неграмотно лечить воспаление миндалин, оно может перейти в хроническую форму. Хронический тонзиллит – это очень распространенный недуг глотки.
Болезнетворные микробы, вызывающие воспаление гланд, могут попасть в ткани как снаружи из организма уже заболевшего человека, так и изнутри, с током крови из очага инфекции, дремлющей в организме. Больной человек может кашлянуть рядом и этого будет достаточно для заражения ангиной. Также опасно пользоваться чужими предметами гигиены, посудой. В связи с этим, при наличии в семье больного ангиной, следует обезопасить других членов семьи.
Что касается внутреннего очага инфекции – то это в большинстве случаев пораженные кариесом зубы, воспаление гайморовых пазух в хронической форме, а также воспалительные процессы десен.
При движении по организму микробы тормозятся в лимфатических узлах, являющихся фильтрами для микробов. Если микробов становится слишком много, гланды воспаляются.
Признаки заболевания развиваются вдруг и резко. У пациента увеличивается температура тела, ухудшается общее состояние, болит горло и ломит тело. Может очень резко увеличиться температура до сорока градусов, лимфатические узлы под нижней челюстью распухают. В начале заболевания миндалины, глотка, мягкое небо становятся алыми и немного припухают. Чаще всего пациент не может есть ничего, иногда активизируется выработка слюны.
Различают следующие разновидности бактериальной ангины: катаральная, фолликулярная, лакунарная. Самой тяжелой формой является лакунарная, а самой легкой катаральная.
Вызвать любую разновидность ангины могут как бактерии, так и вирусы и даже грибки. Одним из видов вирусной ангины является герпетическая. Такой форме воспаления миндалин более подвержены малыши. Эта болезнь очень быстро распространяется в детских коллективах воздушно-капельным путем. Чтобы отличить герпетическое воспаление от любого другого, следует тщательно осмотреть глотку и гланды больного. Если они покрыты небольшими папулами с прозрачным содержимым, можно подозревать вирусную природу воспаления.
Удаление гланд: вред или польза?
30 июня, 2011
24
спасибо
Спасибо
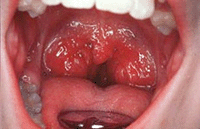 Десяток лет назад удаление гланд было обычной процедурой при ангине. В Соединенных Штатах Америки практически всем малышам до пятилетнего возраста удаляли и миндалины, и аденоиды. Сегодня данная процедура производится лишь по специальным показаниям, так как операция нередко провоцирует нежелательные явления в организме.
Десяток лет назад удаление гланд было обычной процедурой при ангине. В Соединенных Штатах Америки практически всем малышам до пятилетнего возраста удаляли и миндалины, и аденоиды. Сегодня данная процедура производится лишь по специальным показаниям, так как операция нередко провоцирует нежелательные явления в организме.В первую очередь удаление миндалин снижает иммунные механизмы. Миндалины фильтруют воздух, попадающий в органы дыхания, «контролируют» и еду, и воду, которые попадают в организм. Кроме этого, миндалины необходимы в качестве важного звена местного иммунитета.
На протяжении нескольких недель после процедуры удаления миндалин глотка «адаптируется» к новым условиям, горло болит, пациент испытывает значительные неудобства. В связи с этим сегодня удаляют миндалины лишь в особых случаях.
Еще одним фактором «за» консервативное лечение воспаления миндалин является обилие эффективных препаратов, которые за короткий срок помогут устранить болезнетворные микробы, вызывающие воспаление.
Сегодня удаление гланд назначают в тех случаях, когда человек переносит ангину чаще четырех раз за двенадцать месяцев или чаще пяти раз в двадцать четыре месяца.
Также удаляют миндалины, если они очень велики и мешают нормальному дыханию (во сне такой пациент сильно храпит, у него может развиться опасное осложнение – апноэ, остановка дыхания).
Более современным методом лечения является частичное удаление миндалин. Это довольно прогрессивный способ терапии хронической ангины. Ткань миндалины не вырезается скальпелем, а уничтожается жидким азотом или лазером. Уничтожается только самая больная часть миндалины. Процедура не вызывает неприятные ощущения у пациента. Но так как часть миндалины остается, пока она заживает, больной ощущает боль в горле. В некоторых случаях увеличивается и температура тела.
Следует ли удалять миндалины – этот вопрос решается на консультации отоларинголога. Обычно к данной процедуре прибегают в том случае, когда ангина может спровоцировать тяжелые, угрожающие жизни больного осложнения.
Кандидозный вульвовагинит при беременности
30 июня, 2011
16
спасибо
Спасибо
 Кандидозный вульвовагинит именуют также молочницей и кандидозом. Данное патологическое состояние является результатом воздействия на органы половой системы дрожжевых грибов рода кандида. Сразу же отметим, что данное инфекционное заболевание принято считать крайне опасным в случае, когда речь идет о его развитии во время беременности. Все дело в том, что данная патология может с легкостью передаться и малышу во время родов. Помимо этого неэффективное лечение данной патологии может привести к тому, что данный недуг рецидивирует практически сразу же после родов. В результате, грудное вскармливание будет осложнено. И, наконец, данное патологическое состояние сопровождается целым рядом неприятных симптомов, которые могут значительно ухудшить общее самочувствие будущей мамочки. Из всего этого можно сделать только один вывод – от кандидозного вульвовагинита нужно избавляться, причем, чем раньше Вы это сделаете, тем лучше.
Кандидозный вульвовагинит именуют также молочницей и кандидозом. Данное патологическое состояние является результатом воздействия на органы половой системы дрожжевых грибов рода кандида. Сразу же отметим, что данное инфекционное заболевание принято считать крайне опасным в случае, когда речь идет о его развитии во время беременности. Все дело в том, что данная патология может с легкостью передаться и малышу во время родов. Помимо этого неэффективное лечение данной патологии может привести к тому, что данный недуг рецидивирует практически сразу же после родов. В результате, грудное вскармливание будет осложнено. И, наконец, данное патологическое состояние сопровождается целым рядом неприятных симптомов, которые могут значительно ухудшить общее самочувствие будущей мамочки. Из всего этого можно сделать только один вывод – от кандидозного вульвовагинита нужно избавляться, причем, чем раньше Вы это сделаете, тем лучше.К числу жалоб, которые отмечаются у будущих мамочек при развитии данного недуга, можно отнести как жжение и сильный зуд в области наружных половых органов, так и синдром хронической усталости, обильные творожистые выделения из влагалища, белые сгустки во влагалище, а также боль и рези во время мочеиспускания. В случае возникновения каких-либо из симптомов, которые были представлены Вашему вниманию чуть выше, следует в самую первую очередь получить консультацию акушера-гинеколога. Все дело в том, что именно этот специалист сможет выписать такой курс терапии, который не навредит ни Вам, ни Вашему малышу. Самолечение в данном случае неуместно, так как теперь Вы отвечаете не только за свое здоровье, но и за здоровье Вашего малыша. Не стоит забывать, что на сегодняшний день существует целый ряд медикаментов, предназначенных для местного использования, которые категорически запрещено применять до двенадцатой недели беременности.
В случае если во время беременности у Вас возник кандидозный вульвовагинит, тогда четко придерживайтесь следующих рекомендаций:
1. Продолжайте вести активный образ жизни. Он поможет предупредить развитие застойных явлений в области малого таза, а, следовательно, и быстрее справиться с инфекцией.
2. Все время следите за тем, чтобы Ваша промежность была как сухой, так и чистой.
3. Ни в коем случае не надевайте обтягивающие брюки и нейлоновое белье.
4. При болевых ощущениях не стоит пользоваться мылом.
5. Ни в коем случае не ходите в мокром купальнике.
6. Место поражения регулярно смазывайте кефиром.
7. Не контактируйте с химическими раздражителями, то есть Ваше нижнее белье должно быть исключительно белого цвета. Постарайтесь не использовать ароматические прокладки, интим-гели, а также спреи.
8. Четко придерживайтесь и специальной диеты, предусмотренной непосредственно для лечения вульвовагинитов. В ежедневном рационе не должны присутствовать все те продукты, в составе которых имеется большое количество дрожжей и сахара. Снизить до минимума следует употребление и мёда, старого сыра, ореховой пасты, маринадов, шоколада, уксуса, молочных продуктов и картошки. На время нужно будет отказаться и от цитрусовых. Ежедневно употребляйте зеленый чай, овсяные отруби, рыбу, гречку, свежие овощи и пшенную кашу.
9. Для проведения гигиенических процедур в воду следует добавлять немного яблочного уксуса.
Народная медицина в борьбе с вульвовагинитом
30 июня, 2011
6
спасибо
Спасибо
 Методов терапии вульвовагинитов предостаточно. На фоне того курса лечения, который был прописан Вам Вашим лечащим врачом, Вы совершенно спокойно можете использовать и некоторые средства народной медицины, применение которых даст возможность избавиться от всех неприятных признаков данной патологии за более короткий промежуток времени. Некоторые средства из народа, помощью которых Вы можете воспользоваться в борьбе с вульвовагинитом, будут представлены Вашему вниманию прямо сейчас.
Методов терапии вульвовагинитов предостаточно. На фоне того курса лечения, который был прописан Вам Вашим лечащим врачом, Вы совершенно спокойно можете использовать и некоторые средства народной медицины, применение которых даст возможность избавиться от всех неприятных признаков данной патологии за более короткий промежуток времени. Некоторые средства из народа, помощью которых Вы можете воспользоваться в борьбе с вульвовагинитом, будут представлены Вашему вниманию прямо сейчас.Рецепт первый: возьмите по пять грамм травы зверобоя продырявленного, коры крушины ломкой и листьев крапивы двудомной, десять грамм листьев мать-и-мачехи, такое же количество травы тимьяна обыкновенного и корневищ аира обыкновенного. Все ингредиенты тщательно перемешиваем, после чего две столовых ложки полученной смеси трав засыпаем в термос и заливаем двумя стакана кипяченой воды. Уже через двенадцать часов настой будет готов к применению. Его следует принимать внутрь по сто миллилитров утром, в обед и вечером.
Рецепт второй: берем в одинаковых количествах листья березы обыкновенной, побеги малины лесной, траву мяты перечной, траву хвоща полевого и траву зверобоя продырявленного. Пять грамм полученной смеси трав следует залить одним стаканом кипяченой воды и томить на водяной бане в течение десяти минут. После этого отвар нужно будет процедить и принимать внутрь по сто миллилитров утром, в обед и вечером. Очень важно, чтобы прием данного средства осуществлялся за тридцать минут до еды. И еще, отвар следует пить в теплом виде.
Рецепт третий: возьмите несколько зубчиков чеснока и тщательно размельчите их, после чего полученную кашицу выкладываем на марлю и вводим во влагалище. Уже через три – четыре часа данный тампон нужно будет вынуть. Особенно эффективно данное средство борется с трихомонадным вульвовагинитом.
Рецепт четвертый: берем в равных количествах цветки ромашки аптечной, листья березы повислой, корневища девясила большого, солодки голой и гравилата речного, а также траву герани луговой, мяты перечной, чабреца садового, чистотела. Для этого же рецепта понадобится трава лапчатки гусиной и лабазника вязолистного, а также побеги барбариса обыкновенного. Двенадцать грамм полученной смеси трав заливаем двумя стаканами холодной воды и оставляем на шесть – восемь часов настаиваться. После этого смесь нужно будет слегка подогреть, но только не кипятить и оставить еще на шестьдесят минут в теплом месте. Затем настой процеживаем и пьем в течение дня через тридцать минут, после приема пищи.
Рецепт пятый: берем пятьдесят граммов листьев мать-и-мачехи и запариваем их в течение шестидесяти минут в одном литре кипяченой воды. После этого настой процеживаем и применяем для спринцевания. Особенно эффективно данное средство в борьбе с белями, которые довольно часто наблюдаются при вульвовагините.
Рецепт шестой: берем одну столовую ложку смеси пяти грамм цветков ромашки аптечной и такого же количества травы лапчатки прямостоячей и засыпаем сырье в термос. Заливаем смесь трав двумя стаканами кипяченой воды и оставляем на ночь настаиваться. Уже утром настой нужно будет процедить и применять для спринцеваний.
Рецепт седьмой: запариваем пятьдесят граммов листьев ежевики в одном литре кипяченой воды. Уже через шестьдесят минут средство процеживаем и используем для спринцеваний.
Диагностика и лечение вульвовагинитов у женщин
30 июня, 2011
7
спасибо
Спасибо
 Если у женщины возникли подозрения относительно развития такого патологического состояния как вульвовагинит, тогда ей в самую первую очередь следует получить консультацию гинеколога, который осмотрит ее половые органы и направит больную на все необходимые обследования. Что касается диагностики, то в данном случае, прежде всего, проводят посев выделений из влагалища. Для того чтобы отследить наличие микоплазм, хламидий либо других патогенных микроорганизмов, специалисты обращаются за помощью к иммуноферментным, а также иммунофлюоресцентным исследованиям. Некоторые дополнительные инструментальные методы дают возможность оценить общее состояние слизистой оболочки влагалища. В некоторых случаях используют и ДНК-диагностику, а также метод флуоресцирующих антител.
Если у женщины возникли подозрения относительно развития такого патологического состояния как вульвовагинит, тогда ей в самую первую очередь следует получить консультацию гинеколога, который осмотрит ее половые органы и направит больную на все необходимые обследования. Что касается диагностики, то в данном случае, прежде всего, проводят посев выделений из влагалища. Для того чтобы отследить наличие микоплазм, хламидий либо других патогенных микроорганизмов, специалисты обращаются за помощью к иммуноферментным, а также иммунофлюоресцентным исследованиям. Некоторые дополнительные инструментальные методы дают возможность оценить общее состояние слизистой оболочки влагалища. В некоторых случаях используют и ДНК-диагностику, а также метод флуоресцирующих антител.Каковы методы терапии вульвовагинитов у женщин?
Курс терапии данного патологического состояния предусматривает в самую первую очередь назначение специальных противомикробных препаратов. Антибиотические средства применяются наряду как с гепатопротекторами в лице карсила, эссенциале и других, так и с противогрибковыми средствами типа низорала или микосиста, иммуномодулирующими средствами типа виферона, поливитаминными комплексами. Дабы предупредить развитие дисбактериоза очень важно воспользоваться помощью и одного из таких препаратов как хилак форте либо линекс. Используют в таких случаях и специальные биологически активные добавки типа ламинолакта и флора дофилуса, а также ацидофильные кисломолочные продукты.
Помимо приема всех этих медикаментов женщинам рекомендуется еще и санация влагалища, которую следует осуществлять в стационаре, а именно в гинекологическом кресле. Санацию проводят с применением трехпроцентной перекиси водорода с дальнейшим местным применением специальных антибиотических медикаментов. Антибиотики в данном случае применяют в форме мази, присыпок либо водных растворов. Не обойтись в данном случае и без помощи противогрибковых медикаментов в лице нистатиновой либо левориновой мази, клотримазола и некоторых других медикаментов. Курс терапии одним из этих медикаментов длится на протяжении десяти дней.
После лечения вульвовагинита противомикробными медикаментами все усилия специалистов направляются на восстановление нормальной микрофлоры влагалища пациентки. Восстановить микрофлору помогает раствор лактобактерина в количестве десяти доз либо раствор биовестина-лакто. Уже через две – три недели женщину направляют на контрольное микробиологическое исследование. Во время менструации обработки влагалища чаще всего заменяют введением в пораженную область свечей под названием тержинан. Наружно в таких случаях рекомендуют применять препарат клотримазол, курс терапии которым составляет не более десяти дней.
Весьма эффективно борется с вульвовагинитом и лазеротерапия, а также фотофорез с использованием специальных фармацевтических препаратов. На фоне такого курса терапии пациенткам также прописывают иммуномодулирующие препараты, поливитаминные комплексы, а также противогрибковые средства.
5
спасибо
Спасибо
 Под генитальной аллергией подразумевают целый ряд весьма разнообразных аллергических реакций, которые отмечаются непосредственно в области органов половой системы. На сегодняшний день специалисты выделяют огромное количество аллергенов, которым свойственно провоцировать развитие аллергических реакций как кожного покрова, так и слизистой оболочки половых органов. Сразу же отметим, что все эти реакции могут развиваться как очень быстро, так и в замедленном темпе. Самое главное в борьбе с ними установить аллерген, дабы устранить его навсегда, а, следовательно, и предупредить рецидивы данных реакций.
Под генитальной аллергией подразумевают целый ряд весьма разнообразных аллергических реакций, которые отмечаются непосредственно в области органов половой системы. На сегодняшний день специалисты выделяют огромное количество аллергенов, которым свойственно провоцировать развитие аллергических реакций как кожного покрова, так и слизистой оболочки половых органов. Сразу же отметим, что все эти реакции могут развиваться как очень быстро, так и в замедленном темпе. Самое главное в борьбе с ними установить аллерген, дабы устранить его навсегда, а, следовательно, и предупредить рецидивы данных реакций.Начнем с такой формы генитальной аллергии как аллергический контактный вульвовагинит. Данное патологическое состояние принято считать одним из самых распространенных проявлений генитальной аллергии у представительниц слабого пола. Чаще всего аллергический контактный вульвовагинит является следствием использования вагинальных кремов, свечей либо таблеток, которые были прописаны в качестве курса терапии какого-либо заболевания либо с целью предупреждения нежелательного зачатия. Особенно часто данный недуг возникает на фоне применения препаратов йода, а также ноноксинола-9. Бывают и такие случаи, причем они встречаются довольно часто, когда аллергический контактный вульвовагинит протекает наряду с кандидозным вульвовагинитом. Объясняется данный факт тем, что дрожжеподобные грибы относятся к разряду достаточно мощных аллергенов.
Другой формой генитальной аллергии является аллергический контактный баланопостит, который наблюдается у представителей сильной половины человечества. Характеризуется данный недуг возникновением аллергических высыпаний в области головки, а также крайней плоти полового члена. Нередко данные высыпания атакуют и кожный покров бедер, мошонки, а также промежности. Высыпания вызывают развитие зуда и жжения. Помимо этого отмечается отечность пораженных участков. Длительное отсутствие лечения данной патологии может стать причиной развития фимоза.
Аллергический контактный уретрит также относят к категории генитальной аллергии. Данный недуг сопровождается такими же признаками, как и уретрит, наблюдающийся при половой инфекции. Самым главным отличием данной патологии принято считать самостоятельное исчезновение признаков через некоторое время после того, как контакт с аллергеном будет полностью прекращен.
Под термином «посткоитальная аллергия» скрывается возникновение аллергических баланопоститов, а также вульвовагинитов сразу же после полового сношения. В данном случае на лицо жжение, гиперемия, а также зуд в области влагалища, головки полового члена либо вульвы. Все эти симптомы наблюдаются в течение трех – четырех часов после полового акта, после чего самостоятельно исчезают. Возникает посткоитальная аллергия вследствие реакции полового члена мужчины на кислую среду влагалища либо в результате реакции влагалища женщины на сперму, а точнее антигены предстательной железы, которые в ней содержатся.
Другим классическим примером генитальной аллергии принято считать фиксированную эритему, которая возникает в ответ на парентеральное либо пероральное введение тех или иных фармацевтических средств. Особенно часто такие реакции дают о себе знать на фоне применения лекарственных средств, в составе которых имеются сульфаниламиды.
Суть вульвовагинита и причины его возникновения
30 июня, 2011
8
спасибо
Спасибо
 Под вульвовагинитом скрывается воспалительный процесс, поражающий наружные половые органы, а также слизистую оболочку вагины. Современные специалисты отмечают, что данное патологическое состояние может быть как инфекционного, так и неинфекционного характера. Что касается неинфекционных форм данной патологии, то в данном случае всему виной дисбактериоз, обменная нефропатия, различные нарушения работы эндокринной системы и тому подобное. К числу других причин, которые могут спровоцировать развитие данного недуга, можно отнести различные патологии мочевыводящих путей, трихомонады, стафилококковые и стрептококковые инфекции, аллергические недуги, гельминтоз. Встречаются в медицинской практике и случаи возникновения данной патологии под воздействием гонококков.
Под вульвовагинитом скрывается воспалительный процесс, поражающий наружные половые органы, а также слизистую оболочку вагины. Современные специалисты отмечают, что данное патологическое состояние может быть как инфекционного, так и неинфекционного характера. Что касается неинфекционных форм данной патологии, то в данном случае всему виной дисбактериоз, обменная нефропатия, различные нарушения работы эндокринной системы и тому подобное. К числу других причин, которые могут спровоцировать развитие данного недуга, можно отнести различные патологии мочевыводящих путей, трихомонады, стафилококковые и стрептококковые инфекции, аллергические недуги, гельминтоз. Встречаются в медицинской практике и случаи возникновения данной патологии под воздействием гонококков.Дабы снизить до минимума риск развития данного недуга, очень важно четко следовать всем правилам здорового образа жизни, не нарушать правила личной гигиены, а также придерживаться правильного режима питания. Не стоит забывать и о вредности бесконтрольного применения антибиотических средств, так как на фоне такого курса терапии вульвовагинит может возникнуть за достаточно короткий промежуток времени. Если говорить непосредственно о правилах гигиены, то их особенно важно соблюдать как детям, так и пожилым людям и все потому, что именно у этих возрастных групп отмечается значительное снижение защитных сил организма. В результате, любая инфекция может беспрепятственно проникнуть в организм.
В современной практике все чаще и чаще наблюдаются случаи развития данного недуга вследствие присутствия в организме скрытых инфекционных патологий. Это может быть как микоплазмоз, так и хламидиоз, уреаплазмоз и многие другие. Немаловажную роль в данном случае играют и такие состояния как сахарный диабет, нарушения эндокринной функции яичников, ожирение и так далее. Всем этим недугам свойственно значительно уменьшать сопротивляемость организма к различным патогенным микроорганизмам.
Если женщина полностью здорова, тогда ее половые пути способны вести борьбу с любыми инфекциями и микробами и все потому, что эндокринная функция яичников не нарушена. Вульвовагиниты у таких женщин встречаются крайне редко, чего нельзя сказать о детях и пожилых женщинах. У детей данное патологическое состояние развивается очень часто из-за чрезмерной нежности, а также рыхлости как влагалища, так и вульвы. Нередко это же заболевание дает о себе знать и на фоне скарлатины, кори, пиелонефрита и других патологий.
У женщин репродуктивного возраста данное патологическое состояние особенно часто развивается при повреждениях вульвы либо слизистой оболочки влагалища. Это могут быть как ссадины, так и трещины либо язвочки. Во время беременности о себе может дать знать и гонорейная форма этого недуга. Воспалительный процесс у маленьких девочек захватывает поначалу наружные половые органы, а затем и влагалище. С взрослыми женщинами дела обстоят иначе. В данном случае все начинается с выделений из влагалища, которые оказывают на вульву достаточно сильное раздражающее воздействие. Следом за этим к воспалительному процессу присоединяется и инфекция. Что касается возникновения данного недуга в пожилом возрасте, то в данном случае всему виной физиологические изменения, происходящие в области слизистой оболочки влагалища.
Кандидозный вульвовагинит у девочек - общие сведения
30 июня, 2011
10
спасибо
Спасибо
 Кандидозный вульвовагинит представляет собой патологию, являющуюся результатом воздействия на детский организм грибов рода кандида. Сразу же обратим внимание читателей на тот факт, что данный недуг занимает лидирующую позицию среди всех патологических состояний нижнего отдела полового тракта у девочек. Если верить данным статистики, то на сегодняшний день данную патологию удается выявить в двадцати пяти процентах случаев из ста. Немаловажно отметить и тот факт, что чаще всего данный недуг наблюдается у новорожденных, детей в возрасте трех и семи лет, а также у подростков. Что касается непосредственно новорожденных, то в данном случае инфекция чаще всего передается малышкам от матери. У детей в возрасте от двух до трех лет кандидозный вульвовагинит, как правило, является следствием слабого внимания родителей к туалету наружных половых органов их детей. В семь лет дети очень часто болеют им из-за регулярных простудных заболеваний, а также энтеробиоза. И, наконец, в подростковом возрасте всему виной гормональные сбои, возникающие на фоне начинающихся менструальных циклов.
Кандидозный вульвовагинит представляет собой патологию, являющуюся результатом воздействия на детский организм грибов рода кандида. Сразу же обратим внимание читателей на тот факт, что данный недуг занимает лидирующую позицию среди всех патологических состояний нижнего отдела полового тракта у девочек. Если верить данным статистики, то на сегодняшний день данную патологию удается выявить в двадцати пяти процентах случаев из ста. Немаловажно отметить и тот факт, что чаще всего данный недуг наблюдается у новорожденных, детей в возрасте трех и семи лет, а также у подростков. Что касается непосредственно новорожденных, то в данном случае инфекция чаще всего передается малышкам от матери. У детей в возрасте от двух до трех лет кандидозный вульвовагинит, как правило, является следствием слабого внимания родителей к туалету наружных половых органов их детей. В семь лет дети очень часто болеют им из-за регулярных простудных заболеваний, а также энтеробиоза. И, наконец, в подростковом возрасте всему виной гормональные сбои, возникающие на фоне начинающихся менструальных циклов.Какими признаками сопровождается данная патология?
Самым явным симптомом кандидозного вульвовагинита у девочек принято считать достаточно сильный зуд, отмечающийся в области промежности. Помимо этого у детей наблюдается и чувство жжения в момент мочеиспускания. Сразу же отметим, что зуд может быть как постоянным, так и временным. Особенно часто он усиливается после продолжительной ходьбы, горячей ванны, при использовании гигиенических прокладок, а также в момент нахождения в теплой постели. Так как девочки чувствуют достаточно сильные болевые ощущения во время мочеиспускания, они могут испытывать еще и страх, который приводит к возникновению различных признаков острой задержки мочи. Из-за постоянного зуда детям не удается уснуть. Даже если они и засыпают, сон качественным назвать невозможно. В результате, на лицо чрезмерная раздражительность, слабость, сонливость в дневное время суток. Длительное отсутствие лечения может стать причиной развития целого ряда достаточно выраженных невротических реакций.
При развитии кандидозного вульвовагинита наблюдается еще и достаточно сильная отечность, а также гиперемия наружных органов половой системы, а также стенок влагалища. Выделения из влагалища чаще всего являются сливкообразными. Порой своим внешним видом они напоминают и творожистую массу. Во всех случаях обильными их не назовешь, зато им присущ кисловатый запах. Бывают и такие случаи, когда у девочек отмечаются водянистые выделения, содержащие в своем составе творожистые крошки.
В детском возрасте чаще всего наблюдается псевдомембранозная форма этой патологии, которую в народе именуют молочницей. В данном случае пораженному участку присущ лиловый окрас, а также блестящая поверхность. В случае хронических форм данного заболевания в области клитора могут возникнуть еще и трещины. Такие же трещины могут появиться и в перианальной области, на половых губах либо промежности. В случае атрофического кандидозного вульвовагинита у девочек не наблюдается ни выделений, ни налета, зато на слизистой оболочке стенок влагалища удается обнаружить пятна. На фоне данного заболевания о себе может дать знать и кандидозная ангина, кандидозный стоматит либо кандидоз кишечника.
Средства от вульвовагинита для детей
30 июня, 2011
7
спасибо
Спасибо
 Бактериальные вульвовагиниты в большинстве случаев являются следствием стрептостафилококковой инфекции. Помимо этого они могут быть вызваны и кишечной палочкой. Сразу же отметим, что данная форма этой патологии чаще всего поражает девочек, которые страдают от тех или иных хронических патологий носоглотки. Это может быть как ринит, так и тонзиллит, аденоиды и некоторые другие заболевания. Все дело в том, что защитные силы организма таких детей значительно снижены, что становится причиной нарушения баланса между слизистой оболочкой и флорой влагалища. При развитии данного недуга в самую первую очередь удается отметить гиперемию малых половых губ, а также вульвы. Что касается выделений, то они в данном случае являются достаточно скудными, но при этом гноевидными.
Бактериальные вульвовагиниты в большинстве случаев являются следствием стрептостафилококковой инфекции. Помимо этого они могут быть вызваны и кишечной палочкой. Сразу же отметим, что данная форма этой патологии чаще всего поражает девочек, которые страдают от тех или иных хронических патологий носоглотки. Это может быть как ринит, так и тонзиллит, аденоиды и некоторые другие заболевания. Все дело в том, что защитные силы организма таких детей значительно снижены, что становится причиной нарушения баланса между слизистой оболочкой и флорой влагалища. При развитии данного недуга в самую первую очередь удается отметить гиперемию малых половых губ, а также вульвы. Что касается выделений, то они в данном случае являются достаточно скудными, но при этом гноевидными.В борьбе с бактериальным вульвовагинитом рекомендуется спринцевание с использованием раствора бикарбоната натрия, а также применение норсульфазолома. Что касается непосредственно спринцеваний, то в данном случае в одном стакане воды следует разбавить одну чайную ложку бикарбоната натрия. Курс терапии данным средством достаточно длительный. А вот норсульфазолом следует вводить всего лишь один раз в день в течение трех – пяти дней.
Что касается микотического вульвовагинита, то он встречается преимущественно у новорожденных, а также девочек в момент полового созревания. Явными признаками данной патологии принято считать жжение и зуд, которые отмечаются в области наружных половых органов. Выделения в данном случае являются творожистыми. В борьбе с данным недугом специалисты рекомендуют спринцеваться раствором бикарбоната натрия, а также осуществлять инсталляции двадцати процентным раствором буры в глицерине. Весьма эффективно в данном случае применение и трехпроцентного раствора метиленового синего, которым следует как можно лучше обрабатывать не только вульву, но и влагалище. Нередко в таких случаях девочкам прописывают и препарат под названием леворин, который следует принимать в течение семи – десяти дней.
Трихомонадный вульвовагинит встречается в большинстве случаев опять таки у новорожденных, а также у девочек, чей возраст перешагнул двенадцатилетний барьер. Данное патологическое состояние сопровождается гиперемией слизистой оболочки вульвы, зудом в области наружных половых органов, отеком девственной плевы, а также обильными белями желтого цвета. Девочкам в борьбе с данным недугом прописывают в самую первую очередь метронидазол. Если ребенку меньше пяти лет, тогда данный препарат следует принимать по половине таблетки утром и вечером. Если возраст ребенка варьирует в пределах от пяти до десяти лет, тогда назначают по две таблетки этого медикамента два раза в день в первый день и по одной таблетке утром и вечером в последующие пять дней лечения. Немаловажно в данном случае проводить и спринцевания с использованием тех или иных дезинфицирующих растворов.
Если говорить о слипчивом вульвовагините, то он отмечается чаще всего у девочек от одного года до пяти лет. Кстати, специалистам до сих пор не удается выяснить этиологию данного недуга. В данном случае не обходится без помощи мази с эстрогенами, которую следует использовать местно. Применять данную мазь рекомендуется дважды в сутки на протяжении десяти – двенадцати дней. Если такое лечение не помогает, тогда ребенку проводят оперативное вмешательство, во время которого рассекают спаянные края половых губ.
Диагностика вульвовагинитов у девочек
30 июня, 2011
9
спасибо
Спасибо
 Эффективность курса терапии вульвовагинита напрямую зависит от того, насколько качественно будет проведена лабораторная диагностика данного патологического состояния. К числу лабораторных методов, которые в обязательном порядке должны быть проведены для подтверждения наличия данного недуга, можно отнести как цитологический, так и бактериоскопический, иммунологический, а также бактериологический метод. Для того чтобы значительно облегчить кольпобактериоскопическую диагностику М.Л. Коршунов предложил три варианта влагалищных мазков у девочек.
Эффективность курса терапии вульвовагинита напрямую зависит от того, насколько качественно будет проведена лабораторная диагностика данного патологического состояния. К числу лабораторных методов, которые в обязательном порядке должны быть проведены для подтверждения наличия данного недуга, можно отнести как цитологический, так и бактериоскопический, иммунологический, а также бактериологический метод. Для того чтобы значительно облегчить кольпобактериоскопическую диагностику М.Л. Коршунов предложил три варианта влагалищных мазков у девочек.Первый тип, отражающий норму:
Если ребенку от одного года до трех лет, тогда уровень лейкоцитов должен составлять один – два в поле зрения; в возрасте от четырех до шести лет – один три в поле зрения; в возрасте семи – десяти лет – три – пять в поле зрения; в возрасте одиннадцати – пятнадцати лет – семь – десять в поле зрения. Что касается фагоцитоза, то он не должен быть выражен. Слизи до семи лет должно наблюдаться в незначительном количестве, после девяти лет ее уровень слегка увеличивается, и, наконец, с одиннадцати лет уровень слизи достаточно высок, так как в этом возрасте отмечается усиление выработки половым каналом секреторной жидкости. Флора влагалища у девочек, чей возраст варьирует в пределах от восьми до девяти лет чаще всего кокковая, причем в малых количествах. В возрасте до шести месяцев во флоре влагалища ребенка преобладают лактобациллы, после этого до десяти месяцев лактобацилл во флоре вообще не наблюдается. В препубертатном, а также пубертатном периоде отмечается смешанная флора, в которой лидирующие позиции занимает грамположительная палочковая флора.
Второй тип мазка, который приято считать переходным состоянием от первого типа к третьему типу:
В данном случае уровень лейкоцитов достигает до двадцати в поле зрения. Как слизь, так и клетки слущенного эпителия содержатся в среднем количестве. Фагоцитоз не является выраженным. Что касается выделений, то им присущ мутный окрас. Смешанная флора влагалища отмечается в больших количествах.
Третий тип мазка, наблюдающийся преимущественно при воспалительных процессах: уровень лейкоцитов в данном случае превышает двадцать в поле зрения. На лицо явная достаточно выраженная реакция слизистой оболочки влагалища. Фагоцитоз является активным. Очень много клеток слущенного эпителия, а также дегенеративно измененных клеток. Лактобациллы не наблюдаются. Выделения слизисто-гнойные либо гнойные.
При подозрении на вульвовагинит врач в обязательном порядке осматривает и половые органы девочки. Во время осмотра особо пристальное внимание уделяется общему состоянию уретры и вульвы. Помимо этого при вульвовагините важно отследить реакцию слизистой оболочки влагалища, а также уточнить наличие либо отсутствие синехий. Немаловажно пронаблюдать и за характером выделений. Вагиноскопия при вульвовагините дает возможность исключить факт наличия инородного тела, злокачественных новообразований либо аномалий. При помощи такого метода диагностики как вестибулоскопия врачу удается выявить воспалительные процессы в области шейки матки и влагалища. В общем, если у Вашей малышки появились признаки данной патологии, тогда в самую первую очередь запишитесь на консультацию специалиста, который обязательно Вам поможет.
Этиология и патогенез вульвовагинита
30 июня, 2011
4
спасибо
Спасибо
 Все воспалительные патологии вульвы в большинстве случаев являются следствием воздействия на данную область смешанной флоры, а именно энтерококков, кишечной палочки, трихомонад, гонококков и так далее. Патогенную флору принято считать симптомом патологического процесса только тогда, когда на лицо процесс воспаления, возникший в ответ на нее.
Все воспалительные патологии вульвы в большинстве случаев являются следствием воздействия на данную область смешанной флоры, а именно энтерококков, кишечной палочки, трихомонад, гонококков и так далее. Патогенную флору принято считать симптомом патологического процесса только тогда, когда на лицо процесс воспаления, возникший в ответ на нее.Что касается факторов, которым свойственно провоцировать развитие первичного вульвита, то к их числу можно отнести как опрелости, наблюдающиеся при ожирении, так и эндокринные патологии типа сахарного диабета, экземы, несоблюдение правил гигиены наружных половых органов, псориаз, геморрой. Опущение либо выпадение внутренних половых органов, воздействие химических, механических или термических факторов, воспалительные процессы в перинеальной области – все это также факторы, провоцирующие возникновение первичного вульвита.
Если же говорить о факторах, которым свойственно вызывать развитие вульвовагинита, то это, как правило, продолжительный прием антибиотических средств, использование гормональных средств с высоким содержанием эстрогенов, лучевая терапия, дисфункции яичников. К развитию вульвовагинита может привести применение и цитостатиков, а также глюкокортикоидов, беременность, эндокринные недуги, снижение защитных сил организма после травм, хирургических вмешательств либо тяжелых заболеваний и так далее.
Каков же патогенез вульвовагинита?
Очень большое значение в механизме развития тех или иных воспалительных недугов в области половых органов у женщин имеют различного рода изменения микроскопической экосистемы нормального биоценоза половых путей. Возникают данные изменения в виде ответной реакции на те или иные неблагоприятные воздействия. Нормальная микрофлора несет ответственность за то, чтобы организм женщины имел возможность бороться со всеми патогенными микроорганизмами. Данную функцию она выполняет наряду с иммунной системой. Во влагалище каждой здоровой представительницы слабого пола отмечается скопление достаточно большого количества микроскопических организмов. Прежде всего, это палочковидная флора, состоящая из коринебактерий и лактобацилл. Что касается непосредственно лактобацилл, то им свойственно поддерживать в норме кислую среду влагалища, защищая данную область от различного рода патогенов. Кроме этого присутствует во влагалище и кокковая флора, включающая в свой состав гемолитические и негемолитические стрептококки, аэробные и анаэробные кокки, а также энтерококки. Нередко в данной области наблюдаются и грибы рода кандида, клебсиеллы, протей, энтеробактерии, а также кишечная палочка.
Все защитные механизмы подразделяются на три вида, а именно конституционные, врожденные, а также приобретенные. Что касается приобретенных защитных механизмов, то они появляются в процессе регулярного взаимодействия с теми или иными инфекционными агентами. В случае если данным механизмам не удается своевременно побороть тот или иной патогенный микроорганизм, тогда у женщины развивается воспалительный процесс, который поражает как влагалище, так и вульву. На лицо вульвовагинит. Со временем инфекция атакует и внутренние половые органы.
Вульвовагинит – что это такое?
30 июня, 2011
8
спасибо
Спасибо
 Вульвовагинит представляет собой воспалительный процесс в области вульвы, а также слизистой оболочки влагалища. В большинстве случаев данная патология поражает девочек в возрасте младше восьми лет. Порой данное заболевание наблюдается и у пожилых представительниц слабого пола, а также у женщин репродуктивного возраста.
Вульвовагинит представляет собой воспалительный процесс в области вульвы, а также слизистой оболочки влагалища. В большинстве случаев данная патология поражает девочек в возрасте младше восьми лет. Порой данное заболевание наблюдается и у пожилых представительниц слабого пола, а также у женщин репродуктивного возраста.Какими симптомами сопровождается данный недуг?
Одним из самых явных признаков данного патологического состояния является достаточно сильный дискомфорт в области органов половой системы. Помимо этого больные могут жаловаться и на зуд, а также жжение, которые особенно остро ощущаются во время ходьбы, а также в момент мочеиспускания. Нередко клиническую картину дополняют и выделения слизисто-гнойного характера. Бывают и такие случаи, когда выделения из влагалища содержат в своем составе примесь крови и от них исходит весьма неприятный запах. Данного рода симптом является признаком того, что вульвовагинит перешел в хроническую стадию.
Если говорить непосредственно о причинах развития данной патологии, то в данном случае сразу же стоит отметить, что у детей в возрасте от двух до девяти лет она чаще всего является следствием несовершенства иммунной системы. Немаловажную роль в данном случае играют и весьма разнообразные особенности строения половых органов у детей. К числу других причин, которым свойственно вызывать развитие данного недуга, можно причислить грибки рода кандида, гельминтоз, стафилококковые инфекции, аллергические реакции, кишечные бактерии, стрептококки, гноеродную флору. Вульвовагинит может дать о себе знать и в результате интоксикации организма, нарушения правил гигиены, введения во влагалище каких-либо инородных предметов, инфекционных патологий, острых вирусных заболеваний, механического раздражения во время мастурбации и так далее. В общем, причин развития данного недуга предостаточно. Нередко инфицирование происходит и контактно-бытовым путем, а также от матери к ребенку.
Очень важно обратить внимание читательниц на тот факт, что данное патологическое состояние требует своевременного лечения и все потому, что в противном случае оно может спровоцировать развитие целого ряда далеко не самых приятных осложнений. Так, к примеру, нередко данное заболевание провоцирует возникновений синехий, то есть сращений, которые наблюдаются в области малых половых губ. Такие сращения могут полностью перекрыть мочевой канал, что крайне опасно. Длительное отсутствие терапии может привести и к развитию рубцовых образований, полипов, а также кондилом во влагалище. В результате, будет очень сильно нарушена репродуктивная функция.
Выявить данную патологию удается за счет имеющихся признаков. Нередко для ее выявления проводят и бактериологическое, а также бактериоскопическое исследование. В случае если данный недуг возник вследствие наличия инородного тела во влагалище, тогда никак не обойтись и без рентгенологического обследования, а также зондирования.
Курс терапии вульвовагинитов чаще всего является комплексным. Он предусматривает четкое соблюдение всех правил гигиены, использование специальных фармацевтических средств, а также соблюдение специальной диеты.
Если говорить о профилактики данного недуга, то в данном случае специалисты рекомендуют придерживаться трех основных рекомендаций:
1. личная гигиена;
2. здоровое и рациональное питание;
3. своевременное лечение всех хронических инфекций.
Грудной сбор №2
29 июня, 2011
35
спасибо
Спасибо
 Активными компонентами грудного сбора №2 являются: листья подорожника - тридцать процентов, мать-и-мачехи - сорок процентов, подземные части солодки - тридцать процентов.
Активными компонентами грудного сбора №2 являются: листья подорожника - тридцать процентов, мать-и-мачехи - сорок процентов, подземные части солодки - тридцать процентов.Назначается грудной сбор №2 при острых трахеитах и ларингитах, острых респираторных заболеваниях (ОРЗ), бронхите в любой форме, кашле, вызванном различными воспалительными процессами. Сбор реализуется в пачках по двадцать пять или тридцать пять граммов.
Грудной сбор №2 оказывает расслабляющее действие на мускулатуру бронхов, снимает воспаление, помогает вывести мокроту из бронхов, укрепляет организм.
Запрещено использовать данное лекарственное средство при индивидуальной реакции организма на один или несколько составляющих.
Препарат может спровоцировать аллергические проявления.
Сбор №2 употребляется орально. Для употребления его следует заварить: десять граммов сухого сырья (две столовых ложки) запарить одни стаканом кипящей воды (двести миллилитров) в неметаллической посуде, поставить на паровую баню на пятнадцать минут, после чего выдержать сорок пять минут, сцедить через несколько слоев марли. Долить воды до двухсот миллилитров. Употреблять сбор следует немного подогрев три – четыре раза в сутки по сто миллилитров. Длительность лечения две – три недели.
Не следует самостоятельно использовать препарат без консультации врача. Если лечение на протяжении рекомендованного срока не дает эффекта, нужно посетить специалиста.
Сбор №2 можно использовать на протяжении трех лет с момента выпуска. Держать его нужно при комнатной температуре, вдали от влаги и солнечных лучей. Отвар следует употребить за двое суток после изготовления.
Грудной сбор от кашля «Алтайский» и «Адонисовый»
29 июня, 2011
24
спасибо
Спасибо
 Кроме классических грудных сборов под номерами от первого по четвертый, сегодня в аптеках можно обнаружить и иные составы под названием "Грудной сбор". Одним из таких сборов является «Грудной фиточай Алтайский». В составе этого чая присутствуют как уже известные по «классическим» сборам цветы аптечной ромашки и корень алтея, так и липовый цвет, чабрец, ягоды шиповника.
Кроме классических грудных сборов под номерами от первого по четвертый, сегодня в аптеках можно обнаружить и иные составы под названием "Грудной сбор". Одним из таких сборов является «Грудной фиточай Алтайский». В составе этого чая присутствуют как уже известные по «классическим» сборам цветы аптечной ромашки и корень алтея, так и липовый цвет, чабрец, ягоды шиповника.Благодаря подобному сочетанию компонентов, Алтайский сбор не только помогает очистить бронхи от мокроты, смягчить и уменьшить кашель, но еще и укрепить защиту организма, снять воспаление. Сбор выпускается в очень удобной форме фильтр-пакетов. Такая форма значительно упрощает заваривание сбора.
Один или два пакетика запаривают 200 миллилитрами кипящей воды, оставляют на пять – десять минут и принимают. Разрешено заваривать сбор в термосе. Употреблять препарат следует по сто – двести миллилитров утром и вечером.
Вкус отвара очень приятен, ведь в нем присутствуют шиповник и липа. Но разрешается добавить в него немного мёда. Употреблять его следует подогретым, не спеша, медленно.
Запрещено принимать чай людям, имеющим аллергию на какие-либо травы, входящие в сбор.
Использовать его можно на протяжении двух лет с момента производства. В упаковке двадцать одноразовых пакетиков по два грамма.
Также можно найти в аптеках и грудной сбор «Адонисовый». Сбор включает в себя душицу, адонис, донник, цветы акации, медуницу, малиновый лист и лист мать-и-мачехи. Препарат оказывает благоприятное воздействие не только на органы дыхания, облегчая кашель, выводя мокроту из бронхов, но и сердце, сосуды, успокаивает.
Этот сбор выпускается в картонных пачках по сто граммов. Употребляют его внутрь, предварительно заваривая кипятком. Следует взять одну столовую ложку смеси, залить 200 миллилитрами кипятка, выдержать один час под крышкой. Употреблять вместо чая целый день после приема пищи. Этот сбор можно использовать всем приверженцам здорового образа жизни, так как он замечательно влияет на весь организм, помогая сопротивляться стрессу, укрепляя организм.
Отзывы о грудном сборе
29 июня, 2011
20
спасибо
Спасибо
 Грудной сбор представляет собой комбинацию нескольких целебных трав, используемых в виде отвара. Сбор обладает свойствами снимать воспаление, ускорять вывод слизи из бронхов, укреплять организм. Существует четыре варианта сборов, каждый из которых имеет свой номер от первого до четвертого. Действие сбора обусловливается эффектом от присутствующих в растениях биологически активных веществ: эфирных масел, смол, дубильных веществ, слизей, биофлавоноидов, витаминов. Среди трав, включаемых в сборы, корни солодки и алтея, трава подорожника большого, душицы, ромашки, календулы, фиалки, мяты, мать-и-мачехи. Используются сборы в комплексной терапии воспалительных процессов, инфекционных заболеваний, охватывающих органы дыхания: воспалениях легких, острых респираторных вирусных заболеваниях (ОРВИ), воспалениях трахей, бронхов, при насморке.
Грудной сбор представляет собой комбинацию нескольких целебных трав, используемых в виде отвара. Сбор обладает свойствами снимать воспаление, ускорять вывод слизи из бронхов, укреплять организм. Существует четыре варианта сборов, каждый из которых имеет свой номер от первого до четвертого. Действие сбора обусловливается эффектом от присутствующих в растениях биологически активных веществ: эфирных масел, смол, дубильных веществ, слизей, биофлавоноидов, витаминов. Среди трав, включаемых в сборы, корни солодки и алтея, трава подорожника большого, душицы, ромашки, календулы, фиалки, мяты, мать-и-мачехи. Используются сборы в комплексной терапии воспалительных процессов, инфекционных заболеваний, охватывающих органы дыхания: воспалениях легких, острых респираторных вирусных заболеваниях (ОРВИ), воспалениях трахей, бронхов, при насморке.Сборы производят в форме разовых фильтр-пакетиков, где травы перемолоты очень мелко, а также в форме смеси сухих нарезанных трав. Метод использования средства изложен на упаковке, он различен при разных формах расфасовки и у разных сборов. На упаковке обязательно изложена подробная аннотация к препарату, где указаны советы по употреблению, состав препарата.
Категорически запрещено принимать сбор тем людям, у кого есть индивидуальная реакция на компоненты сбора. У таких лиц вероятно появление высыпаний на теле, иных аллергических явлений, а может нарушиться и процесс переваривания пищи.
Наибольшее количество отзывов о грудном сборе можно обнаружить на форумах, созданных для будущих и молодых мам. Подавляющее число отзывов поступает от пользователей, которые используют сбор по назначению доктора. Зачастую назначают детский вариант сбора. Отзывы о сборах больше напоминают дискуссии о целесообразности фитопрепаратов вообще. Здесь же можно обнаружить массу советов по лечению кашля самыми различными методами. К сожалению, здесь можно напороться на массу псевдонародных методов, которые противоречат всяким научным теориям и с удовольствием используются людьми, не имеющих глубоких медицинских знаний.
Так, половина пользователей утверждает, что любые фитопрепараты можно применять совершенно бесконтрольно, так как вред они принести не могут. По мнению этой части пользователей, данные средства не только безвредны, но еще и оказывают замечательное действие на организм в целом. Поэтому терапия, по мнению данной части аудитории, вполне может ограничиться грудным сбором, дополненным другими народными методами.
Вторая часть пользователей не столь категорична. Эти люди высказывают опасения, что растения, присутствующие в каком-либо из сборов, могут нежелательно сказаться, например, на течении беременности. Существует и третья категория пациентов, утверждающих, что предпочтительнее применять домашние методы лечения кашля и простуды, не прибегая ни к каким средствам, купленным в аптеке.
Учитывая опыт использования этого и других растительных препаратов, можно посоветовать следующее:
- Использование растительных лекарств, в том числе и данных сборов, следует осуществлять только после консультации доктора. То же самое касается любых веществ, оказывающих действие на организм.
- Растения, присутствующие в сборах обладают бронхолитическим влиянием, что означает релаксацию гладких мышц. Такие же точно мышцы являются основой матки. В связи с этим, данные травы никак не могут спровоцировать гипертонус, а скорее даже могут помочь снять его. При этом следует учитывать, что в отварах грудного сбора компонентов, расслабляющих мышцы очень мало, в связи с чем они вряд ли вообще могут серьезно повлиять на состояние матки.
- Данные сборы следует использовать исключительно в качестве вспомогательного лечебного средства. Не нужно думать, что он может уменьшить температуру тела или уничтожит болезнетворные микробы. Данные проявления заболеваний следует устранять иными лекарственными способами.