Последние новости
Различные методы терапии варикоза
29 июля, 2011
5
спасибо
Спасибо
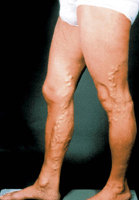 Чаще всего варикоз дает о себе знать крайне внезапно. В большинстве случаев люди, увидев венозный рисунок на нижних конечностях, не придают ему особого значения. На консультацию специалиста они приходят только тогда, когда их начинают беспокоить те или иные осложнения данного патологического состояния в лице воспаления либо закупорки вен. На самом же деле данную патологию очень важно лечить своевременно, так как только таким образом можно избежать развития далеко не самых приятных явлений. Длительное отсутствие лечения приводит к тому, что избавиться от данного недуга становится очень сложно.
Чаще всего варикоз дает о себе знать крайне внезапно. В большинстве случаев люди, увидев венозный рисунок на нижних конечностях, не придают ему особого значения. На консультацию специалиста они приходят только тогда, когда их начинают беспокоить те или иные осложнения данного патологического состояния в лице воспаления либо закупорки вен. На самом же деле данную патологию очень важно лечить своевременно, так как только таким образом можно избежать развития далеко не самых приятных явлений. Длительное отсутствие лечения приводит к тому, что избавиться от данного недуга становится очень сложно.Каковы же методы терапии данного заболевания?
В самую первую очередь стоит отметить, что курс терапии данной патологии в любом случае обязан быть комплексным. Он предусматривает укрепление венозной стенки, предупреждение повышения вязкости крови, усиление тонуса стенок вен, местное лечение возникших осложнений и тому подобное. В борьбе с варикозом больным в обязательном порядке назначают массаж, а также лечебную гимнастику. Если говорить о лечебной гимнастике, то с ее помощью удается как укрепить, так и тонизировать венозную стенку. В данном случае подойдут любые упражнения для нижних конечностей. Вы можете начать бегать, прыгать со скакалкой, ездить на велосипеде, плавать, танцевать и тому подобное. Во время выполнения всех этих действий Ваши мышцы будут активно сокращаться. Следовательно, кровь начнет проникать в более глубокие вены, при этом избавляя венозную систему от чрезмерного напряжения. Немаловажно обратить внимание читателей и на тот факт, что любое выбранное Вами упражнение должно выполнять регулярно. В противном случае, желаемого терапевтического эффекта Вам не достичь. Массаж также следует проводить курсами.
Компрессионная терапия – это еще один метод лечения варикоза, который предусматривает ношение специального белья. Это могут быть как специальные профилактические чулки, так и лечебные гольфы, обычные бинты либо колготки. Белье подбирается для каждого пациента отдельно.
Медикаментозная терапия основана на приеме медикаментов, которым свойственно снижать вязкость крови, улучшать процесс кровообращения в мелких венах, уменьшать проницаемость стенок. Нередко в борьбе с данной патологией используются и специальные мочегонные средства типа фуросемида.
Если говорить об основном методе терапии варикоза, то это, конечно же, оперативное вмешательство. Операцию следует проводить еще до того, как больного начнут беспокоить серьезные нарушения в области кожного покрова. В ходе таких оперативных вмешательств осуществляют перевязку и удаление пораженных вен.
И, наконец, склеротерапия – еще один весьма распространенный метод лечения варикоза. Сразу же отметим, что за помощью к нему обращаются только в том случае, если на лицо начальная форма развития данного недуга. В основе данного метода лежит специальный медикамент, которому свойственно вызывать «пересыхание» русла поврежденных сосудов. Самостоятельно данный метод используют крайне редко. В большинстве случаев он применяется наряду с хирургическим вмешательством.
Народная медицина – вот что поможет забыть о варикозе!
29 июля, 2011
11
спасибо
Спасибо
 Под варикозом скрывается самостоятельная патология, характеризующаяся прогрессирующим течением. При развитии данного недуга изменениям могут подвергнуться как подкожные вены, так и кожный покров, кости, а также мышцы. Пораженные вены чаще всего удается увидеть на голени, стопе и бедре. Немаловажно отметить и тот факт, что с каждым годом это заболевание становится все моложе. Если раньше его диагностировали только в пожилом возрасте, то уже сегодня все чаще и чаще им болеют совсем юные представители обоих полов. Методов терапии данного патологического состояния достаточно много. При всем при этом бороться с варикозом можно и при помощи народной медицины. Прочитав данную статью, Вы сможете ознакомиться с некоторыми народными средствами, которые в любой момент придут Вам на помощь в борьбе с данным заболеванием.
Под варикозом скрывается самостоятельная патология, характеризующаяся прогрессирующим течением. При развитии данного недуга изменениям могут подвергнуться как подкожные вены, так и кожный покров, кости, а также мышцы. Пораженные вены чаще всего удается увидеть на голени, стопе и бедре. Немаловажно отметить и тот факт, что с каждым годом это заболевание становится все моложе. Если раньше его диагностировали только в пожилом возрасте, то уже сегодня все чаще и чаще им болеют совсем юные представители обоих полов. Методов терапии данного патологического состояния достаточно много. При всем при этом бороться с варикозом можно и при помощи народной медицины. Прочитав данную статью, Вы сможете ознакомиться с некоторыми народными средствами, которые в любой момент придут Вам на помощь в борьбе с данным заболеванием.Рецепт первый: возьмите полулитровую банку и наполовину заполните ее листьями сирени. Заливаем сырье спиртом либо хорошей водкой и оставляем на неделю в темном месте настаиваться. Уже через семь дней периодического взбалтывания настойка будет готова. Ее следует использовать для натирания нижних конечностей. Сразу же отметим, что натирать нужно не только пораженные участки, а всю ногу полностью, начиная с пальцев. Курс терапии составляет один месяц.
Рецепт второй: возьмите три небольших яблока, тщательно промойте их и запарьте в одном литре крутого кипятка. Как только яблоки будут залиты кипятком, тут же закутайте их в одеяло и оставьте на четыре часа, после чего разомните их прямо в кастрюле. У Вас получится своего рода настойка, которую нужно будет поначалу процедить, а затем принимать внутрь по пятьдесят миллилитров утром и вечером. Немаловажно отметить и тот факт, что данную настойку следует принимать вместе с мёдом. Съешьте ложку меда и запейте его необходимым количеством настоя. И еще, данное средство великолепно справляется не только с варикозом, но еще и с тромбофлебитом.
Рецепт третий: берем пятьдесят грамм цветков акации, помещаем сырье в бутылку и заливаем пятьюстами миллилитрами водки. Уже через две недели настойка будет готова. Процеживаем ее и используем для растирания пораженных участков.
Рецепт четвертый: возьмите одну чайную ложку тщательно измельченного мускатного ореха и залейте сырье одним стаканом кипяченой воды. К полученному средству добавляем одну столовую ложку меда и все тщательно размешиваем. Такой настой следует принимать по одному стакану утром и вечером. Утром его следует употреблять за шестьдесят минут до приема пищи, а вот вечером через сто двадцать минут после еды.
Рецепт пятый: необходимо взять двести пятьдесят грамм чеснока, предварительно натерев его на мелкой терке, и залить сырье жидким медом в количестве трехсот пятидесяти грамм. Все тщательно перемешиваем и оставляем настаиваться на семь дней. Полученное средство в борьбе с варикозом рекомендуется принимать по одной столовой ложке утром, в обед и вечером за сорок минут до приема пищи. Курс терапии длится один – два месяца.
Рецепт шестой: смешиваем в одинаковом количестве листья березы и малины, траву донника, корень одуванчика и первоцвета, цветки клевера и створки фасоли. Две столовых ложки полученной смеси запариваем в течение ночи в пятистах миллилитрах кипяченой воды. Полученный настой процеживаем и принимаем его внутрь по третьей части стакана трижды в день.
Причины развития варикоза нижних конечностей
29 июля, 2011
11
спасибо
Спасибо
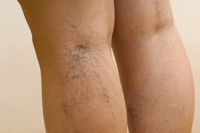 О варикозе было известно еще во времена Гиппократа. Уже тогда специалисты разыскивали возможные оперативные методы терапии данного заболевания. На сегодняшний день таких методов существует немало, причем многие из них являются совершенно безболезненными, однако данный факт далеко не всегда заставляет женщин вовремя обратиться за помощью к флебологу. Если верить данным статистики, то на сегодняшний день этот недуг имеется у каждой второй представительницы слабого пола. Запомните, даже если Ваши нижние конечности и не покрыты варикозными звездочками, это еще не факт, что данное заболевание обошло Вас стороной. Немаловажно отметить и то, что данное патологическое состояние является проблемой не только женщин, но еще и мужчин, причем любого возраста. При всем при этом особенно часто данную патологию удается выявить у лиц, чей возраст варьирует в пределах от двадцати пяти до сорока лет.
О варикозе было известно еще во времена Гиппократа. Уже тогда специалисты разыскивали возможные оперативные методы терапии данного заболевания. На сегодняшний день таких методов существует немало, причем многие из них являются совершенно безболезненными, однако данный факт далеко не всегда заставляет женщин вовремя обратиться за помощью к флебологу. Если верить данным статистики, то на сегодняшний день этот недуг имеется у каждой второй представительницы слабого пола. Запомните, даже если Ваши нижние конечности и не покрыты варикозными звездочками, это еще не факт, что данное заболевание обошло Вас стороной. Немаловажно отметить и то, что данное патологическое состояние является проблемой не только женщин, но еще и мужчин, причем любого возраста. При всем при этом особенно часто данную патологию удается выявить у лиц, чей возраст варьирует в пределах от двадцати пяти до сорока лет.Каковы причины развития варикоза нижних конечностей?
Современные специалисты выделяют сразу же несколько версий развития данного патологического состояния. Прежде всего, это механическое препятствие кровотоку. Помимо этого спровоцировать развитие данного заболевания может и врожденная слабость венозной сетки. Нередко данная патология дает о себе знать и на фоне развития тех или иных нейроэндокринных либо иммунологических нарушений. Недостаточность клапанного аппарата поверхностной венозной системы – еще одна версия развития данного заболевания, которая также является вполне обоснованной.
Специалисты говорят о том, что множество теорий – это полное отсутствие истинной причины. При всем при этом наибольшее их количество придерживаются мнения, что в данном случае всему виной именно наследственная предрасположенность. Данное патологическое состояние может возникнуть и у детей, и у внуков. Вполне возможно, что оно вообще не затронет Вашу семью, однако всегда следует помнить о том, что предрасполагающих факторов к его развитию предостаточно, так что всегда будьте настороже. К числу таких факторов можно отнести как малоподвижный образ жизни, так и длительное пребывание на ногах, гормональные нарушения либо изменения, прием гормональных средств, беременность, увеличение общей массы тела и так далее.
Варикоз – это достаточно серьезная патология, которая характеризуется утратой эластичности вен. Вены при этом как расширяются, так и растягиваются. Если говорить о венозных клапанах, то они в данном случае выступают в роли так называемых замков. Именно через эти клапаны и протекает кровь. Как только она заполняет вену, «замок» тут же закрывается, не допуская ее выхода наружу. В случае если процесс нарушается, тогда крови предоставляется возможность свободно стекать к нижним конечностям и застаиваться в них. Понятно, что для вен – это большое испытание, справиться с которым им удается далеко не всегда. В результате, на лицо варикозное расширение вен нижних конечностей. Заподозрить развитие данного патологического состояния можно сразу же по нескольким признакам. В самую первую очередь на ногах удается увидеть извитые вены. Помимо этого таких пациентов беспокоят болевые ощущения в нижних конечностях, которые особенно остро ощущаются во второй половине дня. Нередко при данной патологии наблюдаются и отёки, а также различные изменения кожного покрова. Кожа может как покрыться пятнами, так и потемнеть. На ней могут появиться и ранки, избавиться от которых не так уж просто.
Операции при варикозе
29 июля, 2011
12
спасибо
Спасибо
 Варикоз – это одно из тех патологических состояний, которое довольно часто беспокоит не только людей в возрасте, но и совсем еще молодых граждан. Согласитесь, на сегодняшний день нередко можно увидеть молодых женщин, у которых наблюдаются выпуклые узловатые вены на нижних конечностях. Сразу же отметим, что такие вены особенно сильно заметны в случае, если у женщины имеется еще и целлюлит. Это и не удивительно, так как оба данных состояния взаимосвязаны. При наличии целлюлита отток крови значительно затруднен. В итоге, риск возникновения варикоза увеличивается сразу же в несколько раз.
Варикоз – это одно из тех патологических состояний, которое довольно часто беспокоит не только людей в возрасте, но и совсем еще молодых граждан. Согласитесь, на сегодняшний день нередко можно увидеть молодых женщин, у которых наблюдаются выпуклые узловатые вены на нижних конечностях. Сразу же отметим, что такие вены особенно сильно заметны в случае, если у женщины имеется еще и целлюлит. Это и не удивительно, так как оба данных состояния взаимосвязаны. При наличии целлюлита отток крови значительно затруднен. В итоге, риск возникновения варикоза увеличивается сразу же в несколько раз.Что касается оперативных вмешательств, то в данном случае чаще всего проводят операции под тумесцентной анестезией. Под данным термином скрывается один из типов местной анестезии, который предусматривает применение сразу же нескольких анестетиков природного происхождения. На самом деле операциям под тумесцентной анестезией присущ целый ряд преимуществ. Прежде всего, это то, что больные после такого хирургического вмешательства могут уйти домой уже через два часа. Помимо этого такие оперативные вмешательства не оставляют гематом и не оказывают интоксикационного воздействия на организм пациента. Терапевтический эффект после их проведения сохранятся, как правило, на многие годы.
Нередко в борьбе с варикозом проводят и операции под общим наркозом, которые также являются весьма эффективными. Единственным их недостатком принято считать то, что после таких оперативных вмешательств человек приходит в себя гораздо труднее. Объясняется данный факт тем, что организм больных гораздо проще переносит местную анестезию, нежели общий наркоз.
Какие именно типы операций используются в борьбе с варикозом?
Для начала обратим Ваше внимание на такое оперативное вмешательство как минифлебэктомия. Сразу же отметим, что его проводят непосредственно под местной анестезией. В ходе минифлебэктомии специалист делает специальные проколы, через которые осуществляется удаление варикозно расширенных венозных притоков. Такие операции не оставляют рубцов, что очень важно. После их проведения специальное компрессионное белье следует носить всего лишь одну – две недели.
Другим типом оперативного вмешательства по поводу удаления вен при варикозе принято считать короткий скриппинг. В данном случае больному удаляют не всю вену, а только тот ее участок, который подвергнулся поражению. В ходе такого оперативного вмешательства очень важно в самую первую очередь установить точное месторасположение пораженной вены, а также ее длину, после чего хирург делает два маленьких надреза и удаляет варикозно расширенный венозный участок.
Весьма эффективно борется с варикозом и метод эндоскопической диссекции вен. При проведении такого хирургического вмешательства используется специальный препарат под названием эндоскоп, который дает возможность специалисту наблюдать истинную картину внутренней части пораженной вены.
К числу малотравматичных методов терапии данной патологии можно отнести и
внутрисосудистую лазерную коагуляцию. В ходе проведения такой операции используется световод, который вводят в пораженный участок при помощи ультразвукового сканера. Использование в данном случае лазера позволяет достаточно прочно закрыть больную вену и прекратить ее дальнейшее функционирование.
Старческий зуд
29 июля, 2011
37
спасибо
Спасибо
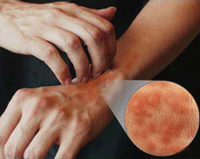 Старческий зуд поражает в большинстве случаев пациентов после шестидесяти лет. Зуд может быть разной силы, но чаще поражает он представителей сильного пола. Нередко интенсивность его такова, что пациент не может терпеть. Длительность заболевания может насчитываться месяцами. Но не всегда тело больного покрыто царапинами. У некоторых больных от непрерывного чесания ногти на руках полируются, а кожа становится сухой, покрывается фурункулами, пигментными пятнами, экзематозными очагами. Объясняется это неприятное явление нарушениями обменных процессов, иссушением дермы, атеросклеротическими процессами. Сильнее всего проявляется оно в темное время суток и может распространяться на любой части тела.
Старческий зуд поражает в большинстве случаев пациентов после шестидесяти лет. Зуд может быть разной силы, но чаще поражает он представителей сильного пола. Нередко интенсивность его такова, что пациент не может терпеть. Длительность заболевания может насчитываться месяцами. Но не всегда тело больного покрыто царапинами. У некоторых больных от непрерывного чесания ногти на руках полируются, а кожа становится сухой, покрывается фурункулами, пигментными пятнами, экзематозными очагами. Объясняется это неприятное явление нарушениями обменных процессов, иссушением дермы, атеросклеротическими процессами. Сильнее всего проявляется оно в темное время суток и может распространяться на любой части тела.У некоторых пациенток заболевание развивается в период климакса.
В связи с тем, что при данном виде зуда зачастую невозможно обнаружить фактор, его вызывающий, основным методом борьбы с ним является режим питания и жизни. Меню должно быть щадящим, в нем не должно присутствовать маринадов, солений, острых блюд, следует уменьшить количество соли в рационе. Здоровый образ жизни, посещение морских пляжей и сероводородных источников положительно влияют на состояние пациента.
При нарушениях работы нервной системы показаны препараты брома как орально, так и в виде инъекций, а также инъекции хлористого кальция.
Очень хорошо снимают зуд ванны с теплой водой, с отрубями или крахмалом в количестве сто пятьдесят граммов на ванну воды. Также назначаются сеансы дарсонвализации длительностью по пятнадцать – двадцать пять минут. Процедуры проводятся каждый день или через сутки, длительность курса – тридцать процедур.
Из лекарственных препаратов достаточно часто используется димедрол, никотиновая кислота внутрь.
Зудящие места обрабатывают цинковой мазью, борной мазью, мазями, включающими такие компоненты, как анестезин, карболовую кислоту, антипирин, ментол. Такими составами можно обрабатывать больные места несколько раз в сутки. Если же кожа очень суха, назначают болтушки с цинком и тальком.
Очень быстро снимают зуд деготь, антипирин и анестезин.
Также можно прибегнуть к психотерапевтическим методикам, например, внушению.
Зуд крайней плоти – признак баланопостита
29 июля, 2011
65
спасибо
Спасибо
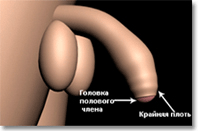 Баланопостит – это одно из самых распространенных заболеваний полового члена. При данном недуге воспаляется головка пениса, а также внутренний листок крайней плоти.
Баланопостит – это одно из самых распространенных заболеваний полового члена. При данном недуге воспаляется головка пениса, а также внутренний листок крайней плоти.Заболевание это очень неприятное и вызывается в большом количестве случаев недостаточной гигиеной полового члена. Под крайней плотью собирается смегма, в которой весьма благоприятны условия для развития патогенных микроорганизмов. При баланопостите обязательно проводят анализ на заражение возбудителем сифилиса. В некоторых случаях баланопостит может развиться у мужчины, партнерша которого страдает кандидозом.
Более подвержены данному недугу мужчины, страдающие фимозом – уменьшением диаметра крайней плоти пениса. При фимозе смегма задерживается на головке и начинается воспаление.
Также заболевание может развиваться на фоне воспалений органов мочевыделения, гнойных процессов на коже пениса, а также заболеваний общего характера, например, диабета, нехватки каких-либо витаминов или аллергии.
Первым признаком баланопостита является зуд и жжение пениса. Чуть позже головка припухает, краснеет, начинает болеть. При запущенном процессе наблюдаются выделения гноя, которые, как правило, зловонны. В некоторых случаях пациент испытывает вялость, у него увеличивается температура.
Как только появляется зуд и жжение, следует не медля посетить консультацию уролога. Если неграмотно лечить баланопостит, он может привести к появлению язв. Язвы образуются некрупные, но их много, они доставляют мучительную боль во время движения, совокупления и выделения мочи. Если не начать и на этой стадии лечить баланопостит, существует вероятность поражения близлежащих лимфатических узлов.
Для предупреждения зуда головки полового члена и развития баланопостита следует тщательно соблюдать гигиену половых органов. Если же заболевание уже началось, головку следует промывать с использованием мыла, а также орошать бледным раствором марганцовки, разведенной перекисью водорода или фурацилином.
Итак, при появлении гиперемии головки пениса и крайней плоти, зуда, творожистых выделений, а также при неприятных ощущениях при оголении головки следует более тщательно соблюдать требования гигиены и желательно посетить врача. Важным моментом в успешной терапии является определение возбудителя заболевания, так как при тяжелом течении непременно прибегают к антибиотикам и даже к оперативному вмешательству (при фимозе). Если причина воспаления головки в фимозе, назначается операция по обрезанию крайней плоти.
Зуд в носу
29 июля, 2011
14
спасибо
Спасибо
 Зуд в носу – это навязчивое явление, заставляющее чесать пораженное место и чихать. Чаще всего данное явление вызывается попаданием в полость носа пыли, пыльцы растений, мелких кусочков шерсти, вдыханием определенных запахов, попаданием болезнетворных микробов.
Зуд в носу – это навязчивое явление, заставляющее чесать пораженное место и чихать. Чаще всего данное явление вызывается попаданием в полость носа пыли, пыльцы растений, мелких кусочков шерсти, вдыханием определенных запахов, попаданием болезнетворных микробов.В том случае, если зуд в носу комбинируется с усложнением дыхания через нос, следует использовать сосудосуживающие капли. Применять их можно не чаще пяти раз в день. Выпускаются препараты как в виде капель, так и в виде аэрозоля. Очень эффективным может быть промывание полости носа специальными растворами, продающимися в аптеке.
При сильном зуде можно употреблять антигистаминные лекарства (зиртек, кларитин). Если же использование всех вышеперечисленных методов не помогает – следует посетить доктора.
Если применять только капли без антигистаминных препаратов, эффективность лечения может быть низкой. Также неприятные ощущения в носу могут быть, если использовать капли слишком часто, что может вызвать иссушение слизистой оболочки носа и усиление признаков ринита.
Бесконтрольное применение гормональных препаратов людьми, не страдающими аллергическими заболеваниями, может привести к ухудшению состояния. А тем пациентам, кому диагноз «аллергия» поставлен, следует четко придерживаться рекомендаций врача. Следует иметь в виду, что неграмотное использование спреев для лечения насморка может вызвать воспалительные процессы среднего уха.
Еще одной очень распространенной причиной зуда в полости носа является иссушение слизистой оболочки. При подобной ситуации следует увлажнять воздух в помещении, так как в холодное время года именно излишне сухой воздух отапливаемых квартир вызывает активизацию выработки носовой слизи. Увлажнять воздух в помещении можно с помощью специального увлажнителя воздуха, а можно, установив в помещении аквариум.
При мучительном зуде можно облегчить свое состояние, обрабатывая слизистую изнутри минеральным жиром или вазелином. Нужно следить за тем, чтобы малыши не ковыряли в носу, таким образом можно занести инфекцию. Иногда довольно лишь хорошенько выдуть нос, чтобы устранить все неприятные явления.
Отеки и зуд – сигнал о развитии застойного дерматита
29 июля, 2011
8
спасибо
Спасибо
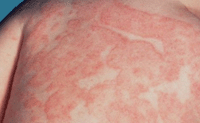 Застойный дерматит – это поражение кожи ног экзематозного вида, которое протекает с варикозным расширением вен, усилением выработки пигмента, отечностью, зудом. Этот недуг развивается в хронической возвратной форме.
Застойный дерматит – это поражение кожи ног экзематозного вида, которое протекает с варикозным расширением вен, усилением выработки пигмента, отечностью, зудом. Этот недуг развивается в хронической возвратной форме.Чаще всего застойный дерматит наблюдается у пациентов, перенесших неудачные операции, тромбоз глубоких вен, а также страдающие изъязвлением тканей. Больные говорят о дискомфорте и боли в нижних конечностях, которые особенно заметны после длительной прогулки или стояния на ногах. Часто к вечеру ноги отекают. Также обязательны зуд и нарушения состояния кожи по типу дерматита, которые не проходят со временем.
При осмотре ног больного, можно увидеть увеличенные и скрученные вены. Лучше заметно это, если пациент находится в позе стоя. Хроническая и подострая форма заболевания развивается возле язвы либо на голени. Заболевание явно заметно, так как кожа на больном участке видоизменена, красна и покрыта трещинами. В некоторых случаях дерматит может охватить всю поверхность тела.
Пациент замечает, что кожа на ногах приобретает коричневый оттенок, появляются язвы, больной жалуется на зуд, который приводит к инфицированию расчесанных мест.
Если дерматит развился на фоне язв, на икрах можно обнаружить белые шрамы, иногда напоминающие звезды по форме.
Очень часто ранки инфицируются золотистым стафилококком.
Для определения заболевания назначается ультразвуковое обследование по особой дуплексной методике. Также проводят специальные исследования по выявлению артериальной недостаточности. Если же у больного наследственная предрасположенность к тромбозу глубоких вен, ему назначают ряд анализов и обследований называемый коагуляционным каскадом.
Не следует путать заболевание с контактным дерматитом (на фоне использования некоторых медикаментозных средств), с целлюлитом, с микозами кожи.
Терапия застойного дерматита заключается в следующих процедурах:
1. Холодные примочки длительностью десять – двадцать минут утром и вечером при остром процессе.
2. Прием гормональных препаратов в виде мазей дважды в сутки на протяжении четырнадцати – двадцати одного дня. Лекарственная форма выбирается в зависимости от вида развития процесса.
3. Примочки с асептиками, а также оральное употребление антибиотиков используют при заражении ран болезнетворными микробами.
4. Если наблюдается генерализованная форма заболевания, прописывается системное гормональное средство на три недели, с медленным уменьшением дозировки.
5. Если зуд силен, можно применять антигистаминные препараты.
6. Для увлажнения кожи следует использовать препараты на основе вазелина. Кроме этого, следует избегать средств с обилием консервантов и отдушек, так как они нередко вызывают развитие аллергии. Лучше всего выбирать увлажняющие препараты с наименьшим количеством ингредиентов.
7. Используют компрессионное белье и бинты. При обычном течении заболевания до двадцати – тридцати миллиметров ртутного столба, а в некоторых случаях и до тридцати – сорока миллиметров ртутного столба на одну ногу.
Очень доступными методами терапии является ношение компрессионного белья, а также длительное нахождение в положении с приподнятыми ногами.
Многие больные стараются избегать применения гормональных средств группы топических стероидов. Это не совсем правильно, так как при грамотном подходе препараты значительно облегчают течение болезни, не нанося вреда организму. По поводу использования таких препаратов следует получить консультацию дерматолога. Важным моментом является очень старательное втирание препаратов в пораженные места при остром процессе. Длительность использования не должна быть меньше четырнадцати суток.
Ихтиоз арлекина
29 июля, 2011
22
спасибо
Спасибо
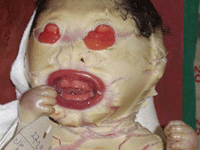 Данная разновидность ихтиоза считается самой тяжелой и неконтролируемой разновидностью. Заболевание является врожденным. Обнаруживается оно сразу при появлении на свет. У малышей, страдающих такой формой ихтиоза, жесткая, толстая кожа, напоминающая твердый панцирь. На ее поверхности формируются небольшие шелушения в виде ромбов, между которыми кожа трескается. Толщина кожи у детей может достигать одного сантиметра. У новорожденного неправильной формы рот, веки, совсем нет бровей, нос измененной формы, руки и ноги развиты неправильно. При такой болезни все тело вовлечено в болезненный процесс, таким образом, организм беззащитен от внешних воздействий. Организм не в состоянии регулировать водный баланс в тканях, не работает терморегуляция, организм не может сражаться и с болезнетворными микробами. В связи с этим большинство больных погибают вскоре после появления на свет от нехватки воды в организме или от микробов. Но если малыш не умер в первые месяцы после рождения, состояние его остается очень тяжелым, а вероятность дожить до двенадцати – тринадцати лет составляет два – три процента. До восемнадцати лет же доживает лишь один из нескольких сот больных. По мнению большинства специалистов, данная болезнь не совместима с жизнью.
Данная разновидность ихтиоза считается самой тяжелой и неконтролируемой разновидностью. Заболевание является врожденным. Обнаруживается оно сразу при появлении на свет. У малышей, страдающих такой формой ихтиоза, жесткая, толстая кожа, напоминающая твердый панцирь. На ее поверхности формируются небольшие шелушения в виде ромбов, между которыми кожа трескается. Толщина кожи у детей может достигать одного сантиметра. У новорожденного неправильной формы рот, веки, совсем нет бровей, нос измененной формы, руки и ноги развиты неправильно. При такой болезни все тело вовлечено в болезненный процесс, таким образом, организм беззащитен от внешних воздействий. Организм не в состоянии регулировать водный баланс в тканях, не работает терморегуляция, организм не может сражаться и с болезнетворными микробами. В связи с этим большинство больных погибают вскоре после появления на свет от нехватки воды в организме или от микробов. Но если малыш не умер в первые месяцы после рождения, состояние его остается очень тяжелым, а вероятность дожить до двенадцати – тринадцати лет составляет два – три процента. До восемнадцати лет же доживает лишь один из нескольких сот больных. По мнению большинства специалистов, данная болезнь не совместима с жизнью.Заболевание это известно людям с древних времен. В письменных источниках из Древнего Египта и Китая есть сведения о подобных младенцах. А в середине восемнадцатого века священник очень подробно описал младенца с ихтиозом арлекина. Его описание с подробностями содержит все основные признаки данного заболевания. В начале девятнадцатого века английский дерматолога Уилсон назвал это «заболеванием кожи в виде рыбьей чешуи».
Несмотря на то, что заболевание относится к очень редким, и причины патологии неизвестны, современная медицина может заранее обнаружить подобные нарушения и предотвратить рождение малыша, обреченного на мучения. Так, с помощью ультразвукового обследования во втором триместре беременности можно обнаружить некоторые патологические процессы в формировании лица плода, например, открытый рот и определенное положение ручек, неправильно развитые ушные раковины. Наилучшие результаты дает трехмерная эхография. Для точного обнаружения ихтиоза арлекина в подозрительных случаях назначают внутриутробную биопсию дермы плода. Этот метод дает возможность обнаружить заболевание уже на двадцатой неделе вынашивания.
Ихтиоз - лечение
29 июля, 2011
5
спасибо
Спасибо
 К сожалению, на сегодняшний день не разработано методов, которые бы помогли полностью избавиться от ихтиоза. Но существует способов, в том числе и нетрадиционной медицины, которые помогают уменьшить проявления, а также облегчить состояние больного. При легких формах ихтиоза рекомендовано здоровое питание, здоровый образ жизни и использование лекарственных трав.
К сожалению, на сегодняшний день не разработано методов, которые бы помогли полностью избавиться от ихтиоза. Но существует способов, в том числе и нетрадиционной медицины, которые помогают уменьшить проявления, а также облегчить состояние больного. При легких формах ихтиоза рекомендовано здоровое питание, здоровый образ жизни и использование лекарственных трав.1. Следует взять по 2 столовых ложки зелени крапивы и зерен овса, по 1 столовой ложке плодов рябины, цветов пижмы, зелени пустырника, подорожника, хвоща. Все ингредиенты следует истолочь и объединить. 2 столовых ложки смеси следует запарить 500 миллилитрами кипящей воды и выдержать 4 – 5 часов. 500 миллилитров – это доза на одни сутки. Ее следует употреблять внутрь, а также делать примочки (на тридцать минут). Лечение нужно осуществлять один раз в двое суток.
2. После того, как предыдущий отвар будет процежен, следует взять гущу, добавить постного масла в равных долях, выдержать 6 – 8 часов. Данной мазью следует обрабатывать пораженное болезнью тело до двух раз в сутки на протяжении восьми – шестнадцати недель.
3. Вместе с этим следует употреблять внутрь холосас трижды в сутки по чайной ложке, а также препарат аралии трижды в сутки по 10 или 30 капель натощак. Употребление лекарств следует осуществлять четыре – шесть недель.
4. Взять в равных частях зелень подорожника, пижмы, пустырника, хвощ и подземные части пырея. Все измельчить и две столовых ложки залить 500 миллилитрами кипящей воды. Выдержать один час, после чего пропустить через сито и употреблять внутрь трижды в сутки по 70 миллилитров. Употреблять средство следует четыре недели, одну неделю сделать отдых, а потом употреблять еще четыре недели.
5. Для того чтобы заболевание у малышей обострялось реже, следует давать им витамины А и Е. Малышам с пятилетнего возраста следует давать витамин А в виде масляного препарата по три – пять капель один или два раза в день натощак. Длительность приема четыре недели, столько же отдых, потом опять прием.
6. Можно принимать ванны с настоями трав: ромашки, тысячелистника, шалфея. Температура воды тридцать семь – тридцать восемь градусов. После ванны полезно обработать пораженные места мазями с мочевиной, салициловой кислотой.
7. При некоторых формах ихтиоза показаны обработки кожи мазями с глюкокортикоидами, дерматолом, нафталанной грязью, ретинолом.
Ихтиоз – что за болезнь?
29 июля, 2011
4
спасибо
Спасибо
 Ихтиоз представляет собой дерматологическое заболевание, вызванное мутацией генов. На сегодняшний день науке не известны способы терапии, а также факторы, вызывающие данное заболевание. Главным признаком данного недуга является изменение кожи. Она груба, покрыта чешуйками и напоминает немного кожу ящериц или рыб. Подавляющее число больных не могут избавиться от своего недуга и испытывают психологические трудности из-за него. Кроме того, что внешний вид кожи вызывает удивление, изменяются ее основные функции – она хуже испаряет жидкость, хуже отдает тепло, изменяется жидкостное равновесие во всем организме, обмен энергии и воды в организме. При особо тяжелых формах заболевания новорожденные погибают от нехватки жидкости в организме, а также от болезнетворных микробов.
Ихтиоз представляет собой дерматологическое заболевание, вызванное мутацией генов. На сегодняшний день науке не известны способы терапии, а также факторы, вызывающие данное заболевание. Главным признаком данного недуга является изменение кожи. Она груба, покрыта чешуйками и напоминает немного кожу ящериц или рыб. Подавляющее число больных не могут избавиться от своего недуга и испытывают психологические трудности из-за него. Кроме того, что внешний вид кожи вызывает удивление, изменяются ее основные функции – она хуже испаряет жидкость, хуже отдает тепло, изменяется жидкостное равновесие во всем организме, обмен энергии и воды в организме. При особо тяжелых формах заболевания новорожденные погибают от нехватки жидкости в организме, а также от болезнетворных микробов.Существует сорок разновидностей ихтиоза. Некоторые из них вызывают нарушение развития головного мозга, органов чувств, работы защитных сил. У пациента могут не вырасти волосы, искривиться скелет, появляться на теле пузыри с жидкостью, он становится инертным и равнодушным ко всему окружающему.
Из сорока видов главными являются четыре типа. Самым часто встречаемым является обыкновенный ихтиоз, частота появления таких малышей – один на двести пятьдесят. Заболевание, вызываемое изменением Х-хромосомы, может развиться только у представителей сильного пола с частотой один больной из шести тысяч рожденных. Чешуйчатая форма заболевания, а также эпидермолитический гиперкератоз наблюдается у одного из трехсот тысяч родившихся.
Любые разновидности заболевания представляют собой нарушения ороговения дермы. То есть заболевание затрагивает верхний слой кожи. Некоторые формы заболевания вызывают ускорение роста кожи, при других же кожа растет с обычной скоростью. Однако какими бы темпами кожа не росла, клетки во время деления не отделяются друг от друга. Такие прилипшие друг к другу клетки формируют плотную массу чешуйчатой дермы, в которой практически нет пигментов, которая покрывается трещинами.
Согласно исследованиям американских ученых пациенты с ихтиозом чаще всего испытывают следующие трудности:
- Плохая чувствительность кожи
- Беспомощность в некоторых ситуациях
- Подавленность и отсутствие широкого круга общения
- Осознание своего отличия от других
- Боязнь за то, что окружающие будут считать его физически больным или психически нездоровым
- Сложности с самоутверждением
- Недоверчивость к окружающим людям как в семье, так и на работе
- Проблемы в сексуальной жизни из-за невозможности наладить взаимоотношения.
Согласно мнению американских специалистов по ихтиозу, родители малышей с этим заболеванием могут обнаруживать некоторые психологические отличия своих детей от окружающих. Это нечуткость к близким, частое проявление ощущения вины, а также отстраненность ребенка.
В мире разработано несколько препаратов от данного заболевания, но цена их высока, поэтому для людей с небольшим достатком они недоступны. Существует и ряд рекомендаций для семей, в которых есть больные, следование которым несколько облегчает состояние больного, например, не держать дома кондиционер, который иссушивает воздух в помещении и ухудшает состояние больного.
Методы терапии диафрагмальных грыж
28 июля, 2011
15
спасибо
Спасибо
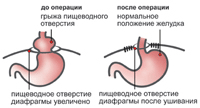 В большинстве случаев скользящие диафрагмальные грыжи достаточно легко поддаются консервативному методу терапии. Такого курса лечения специалисты предлагают придерживаться не менее трех месяцев. Он предусматривает четкое соблюдение диеты, регулярное применение специальных фармацевтических препаратов, а также прохождение курса физиотерапии. В случае же если такой подход не помогает, тогда никак не обойтись без помощи хирургического вмешательства. Его проводят только в том случае, если неисчезающие признаки данной патологии являются следствием непосредственно эзофагита, а не какого-то другого патологического состояния типа желчекаменной болезни. Операцию проводят и всем тем пациентам, у которых отмечается анатомическая недостаточность нижнего сфинктера пищевода.
В большинстве случаев скользящие диафрагмальные грыжи достаточно легко поддаются консервативному методу терапии. Такого курса лечения специалисты предлагают придерживаться не менее трех месяцев. Он предусматривает четкое соблюдение диеты, регулярное применение специальных фармацевтических препаратов, а также прохождение курса физиотерапии. В случае же если такой подход не помогает, тогда никак не обойтись без помощи хирургического вмешательства. Его проводят только в том случае, если неисчезающие признаки данной патологии являются следствием непосредственно эзофагита, а не какого-то другого патологического состояния типа желчекаменной болезни. Операцию проводят и всем тем пациентам, у которых отмечается анатомическая недостаточность нижнего сфинктера пищевода.Каковы же показания к проведению такого оперативного вмешательства?
Прежде всего, такую операцию в обязательном порядке проводят при наличии очень больших грыж, которые давят как на сердце, так и на легкие больного. Если наряду с грыжей у пациента отмечается еще и язва желудка либо пищевода, тогда ему также проводят операцию по удалению диафрагмальной грыжи. Специалисты рекомендуют ее проводить и при развитии данного дефекта, который сопровождается анемией. В ходе такого хирургического вмешательства хирург перетягивает обратно в брюшную полость желудок и пищевод. Что же касается отверстия диафрагмы, то его поначалу сужают, а затем и укрепляют при помощи специального метода. Если же говорить о доступе, который используется для проведения такой операции, то в данном случае сразу же стоит отметить, что он может быть как торакальным, так и чрезбрюшинным.
Каковы же цели такого оперативного вмешательства?
Данное оперативное вмешательство проводят для достижения сразу же нескольких целей, а именно:
- сузить грыжевые ворота;
- устранить грыжу;
- нормализовать взаимоотношения между пищеводом и желудком.
Дабы сузить грыжевые ворота, специалисты могут обратиться за помощью к одному из нескольких методов оперативного вмешательства. Это может быть как диафрагмокрурорафия, так и гастропексия либо хиатопластика. Под хиатопластикой подразумевают ушивание грыжевых ворот петлеобразными швами как слева, так и справа от пищевода. Диафрагмокрурорафия представляет собой сшивание ножек диафрагмы сзади от пищевода. Сразу же отметим, что после такого оперативного вмешательства рецидивы диафрагмальных грыж отмечаются довольно часто. Что же касается гастропексии, то она предусматривает фиксацию желудка к передней брюшной стенке сразу же после его репозиции в брюшную полость. Наряду с такими мероприятиями осуществляют также сужение пищеводного отверстия. Рецидивы также возможны.
Если говорить о методах нормализации взаимоотношений между пищеводом и желудком, то их всего два, а именно фундопликация по Ниссену и эзофагофундопексия. В первом случае муфту формируют дном желудка вокруг пищевода. А вот эзофагофундопексия предусматривает подшивание дна желудка к стенке пищевода. Затем к передней поверхности пищевода подшивают и второй ряд желудка, после чего дно желудка подшивают еще и к нижней поверхности диафрагмы. В общем, процедура весьма продолжительная. Такие оперативные вмешательства дают возможность как создать острый угол Гиса, так и зафиксировать желудок брюшной полости, а также сузить расширенное пищеводное отверстие диафрагмы.
Дородовая диагностика врожденных диафрагмальных грыж
28 июля, 2011
7
спасибо
Спасибо
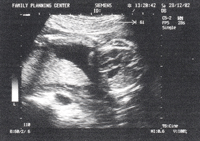 Основным способом дородового выявления диафрагмальной грыжи принято считать эхографию. При помощи ультразвукового исследования специалистам удается выявить всего-навсего аномальное изображение органов грудной полости. Вне всякого сомнения, данный факт настораживает и наталкивает на развитие подозрений относительно наличия этого патологического состояния. Явным эхографическим признаком наличия данного заболевания принято считать смещение сердца вправо. Помимо этого в ходе такого исследования удается установить наличие патологических анэхогенных образований непосредственно в области грудной клетки. Это могут быть как петли тонкого кишечника, так и желудок либо доля печени.
Основным способом дородового выявления диафрагмальной грыжи принято считать эхографию. При помощи ультразвукового исследования специалистам удается выявить всего-навсего аномальное изображение органов грудной полости. Вне всякого сомнения, данный факт настораживает и наталкивает на развитие подозрений относительно наличия этого патологического состояния. Явным эхографическим признаком наличия данного заболевания принято считать смещение сердца вправо. Помимо этого в ходе такого исследования удается установить наличие патологических анэхогенных образований непосредственно в области грудной клетки. Это могут быть как петли тонкого кишечника, так и желудок либо доля печени.Особенно сложно в перинатальный период выявить двустороннюю диафрагмальную грыжу. На самом деле данная патология встречается в медицинской практике крайне редко, именно поэтому она до сих пор остается изученной не до конца. Чаще всего новорожденные с таким диагнозом погибают. Своевременное ее диагностирование сложно только потому, что сердце больного малыша в данном случае практически не меняет своего месторасположения. Современным специалистам не так уж часто удается поставить такой диагноз до родов.
Немаловажно отметить и тот факт, что выявить данное патологическое состояние можно уже с конца первого триместра беременности. Самым ранним сроком выявления диафрагмальных грыж является двенадцать недель. Чаще всего, к сожалению, данное заболевание удается выявить только на двадцать шестой – двадцать седьмой неделе. В принципе, данный факт не удивителен, так как на сегодняшний день специалистам приходится работать еще не с самым высококачественным ультразвуковым оборудованием. Более того, далеко не все специалисты являются высококвалифицированными в данной области.
Перинатальное кариотипирование – еще один метод дородовой диагностики врожденных диафрагмальных грыж, который проводится наряду с эхографией. Не обходится в данном случае и без консультации синдромолога, в ходе которой удается выяснить, насколько велик риск развития у малыша того или иного генетического недуга. В заключение отметим, что следить за ходом беременности, которая сопровождается данным дефектом, довольно сложно, но все же возможно. Чтобы сохранить жизнь малыша огромные усилия придется приложить как врачам, так и самой будущей мамочке.
Суть консервативного лечения диафрагмальных грыж
28 июля, 2011
17
спасибо
Спасибо
 При наличии диафрагмальной грыжи пациенты чаще всего жалуются, прежде всего, на болевые ощущения, которые они испытывают за грудиной. Именно этот признак данной патологии отмечается в девяноста восьми процентах случаев. Сразу же отметим, что таким болям свойственно возникать либо усиливаться непосредственно при изменении первоначального положения тела. Такие симптомы как отрыжка воздухом либо срыгивание наблюдаются у сорока двух процентов больных. У тридцати одного процента пациентов отмечается весьма продолжительная дисфагия, которая дает о себе знать во время употребления горячей, жидкой либо холодной пищи. Она же возникает и при торопливом употреблении блюд. К числу менее распространенных признаков данного недуга можно отнести изжогу, жжение за грудиной, а также эзофагит. Обращаем внимание читателей на тот факт, что данное патологическое состояние во всех случаях требует своевременного курса терапии. В противном случае оно может спровоцировать развитие целого ряда далеко не самых приятных осложнений в лице кровотечения из грыжевой части желудка и пищевода, рефлюкса, пептической стриктуры либо язвы пищевода и тому подобное.
При наличии диафрагмальной грыжи пациенты чаще всего жалуются, прежде всего, на болевые ощущения, которые они испытывают за грудиной. Именно этот признак данной патологии отмечается в девяноста восьми процентах случаев. Сразу же отметим, что таким болям свойственно возникать либо усиливаться непосредственно при изменении первоначального положения тела. Такие симптомы как отрыжка воздухом либо срыгивание наблюдаются у сорока двух процентов больных. У тридцати одного процента пациентов отмечается весьма продолжительная дисфагия, которая дает о себе знать во время употребления горячей, жидкой либо холодной пищи. Она же возникает и при торопливом употреблении блюд. К числу менее распространенных признаков данного недуга можно отнести изжогу, жжение за грудиной, а также эзофагит. Обращаем внимание читателей на тот факт, что данное патологическое состояние во всех случаях требует своевременного курса терапии. В противном случае оно может спровоцировать развитие целого ряда далеко не самых приятных осложнений в лице кровотечения из грыжевой части желудка и пищевода, рефлюкса, пептической стриктуры либо язвы пищевода и тому подобное.Современные специалисты выделяют два метода терапии диафрагмальной грыжи, а именно консервативный и оперативный. Сразу же отметим, что при помощи консервативного метода навсегда забыть о данном патологическом состоянии не удастся. При всем при этом за помощью к нему обращаются довольно часто и все потому, что он помогает снизить до минимума риск развития тех или иных осложнений данной патологии, а также ликвидировать явления имеющегося рефлюкс-эзофагита. Именно консервативный курс терапии дает возможность уменьшить воспалительный процесс, устранить дискинезию желудка и пищевода, избавить от тех или иных сопутствующих недугов, снизить повышенный тонус привратника, предупредить повышение внутрибрюшного давления.
Прежде всего, такое лечение предусматривает соблюдение некоторых правил. Так, к примеру, таким больным следует спать в полусидячем положении. Помимо этого им стоит сбросить лишние килограммы. Не стоит забывать и о питании, которое должно быть частым, а также дробным. Тугие ремни, тяжелый физический труд, вредные привычки, продукты, которым свойственно усиливать выделение желудочного и кишечного сока – от всего этого придется отказаться.
Что касается медикаментов, которым свойственно снижать кислотность, то в их список можно занести как щелочные минеральные воды, так и холинолитики в лице атропина и платифиллина, а также спазмолитики типа папаверина либо но-шпы. К числу обволакивающих и вяжущих препаратов можно отнести как раствор азотнокислого висмута, так и раствор азотнокислого серебра либо жженой магнезии. Используются в борьбе с данным недугом и антигистаминные медикаменты, седативные средства, а также нейроплегики. Нередко проводят и специальный курс физиотерапии с использованием новокаина. Ионофорез с новокаином в данном случае накладывают на область грудины и эпигастрия. В случае же если такой метод терапии не помогает предупредить дальнейшее прогрессирование данного недуга, тогда специалисты начинают подготавливать больного к оперативному вмешательству.
Народная медицина в борьбе с диафрагмальными грыжами
28 июля, 2011
25
спасибо
Спасибо
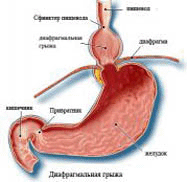 Современным специалистам нередко приходится сталкиваться с таким патологическим состоянием как грыжа. В большинстве случаев грыжи появляются у тех людей, которые регулярно подвергают свой организм тяжелым физическим нагрузкам. Объясняется все это довольно просто: человек поднимает тяжести, его живот повергается напряжению, значительно повышается давление в брюшной полости, мышцы расходятся, формируется щель. Именно эта щель и становится местом, через которое с легкостью могут выпятиться наружу те или иные внутренние органы. Особенно часто в медицинской практике наблюдаются брюшные грыжи. Не последнее место по своей распространенности занимают и так называемые диафрагмальные грыжи. Сразу же отметим, что диагноз «диафрагмальная грыжа» предусматривает проведение специального хирургического вмешательства. При всем при этом не стоит забывать и о средствах народной медицины. В данном случае их использование поможет Вам задержать развитие данного недуга, а также значительно укрепить защитные силы организма. Прямо сейчас Вашему вниманию будут представлены некоторые народные рецепты, помощью которых Вы можете воспользоваться в борьбе с диафрагмальной грыжей.
Современным специалистам нередко приходится сталкиваться с таким патологическим состоянием как грыжа. В большинстве случаев грыжи появляются у тех людей, которые регулярно подвергают свой организм тяжелым физическим нагрузкам. Объясняется все это довольно просто: человек поднимает тяжести, его живот повергается напряжению, значительно повышается давление в брюшной полости, мышцы расходятся, формируется щель. Именно эта щель и становится местом, через которое с легкостью могут выпятиться наружу те или иные внутренние органы. Особенно часто в медицинской практике наблюдаются брюшные грыжи. Не последнее место по своей распространенности занимают и так называемые диафрагмальные грыжи. Сразу же отметим, что диагноз «диафрагмальная грыжа» предусматривает проведение специального хирургического вмешательства. При всем при этом не стоит забывать и о средствах народной медицины. В данном случае их использование поможет Вам задержать развитие данного недуга, а также значительно укрепить защитные силы организма. Прямо сейчас Вашему вниманию будут представлены некоторые народные рецепты, помощью которых Вы можете воспользоваться в борьбе с диафрагмальной грыжей.Рецепт первый: возьмите одну чайную ложку травы таволги вязолистной и запарьте ее в одном стакане кипяченой воды. Уже через два часа настой можно будет процедить и использовать для приема внутрь. Принимать его следует по четвертой части стакана трижды – четырежды в день. Очень важно, чтобы прием данного народного средства осуществлялся до приема пищи.
Рецепт второй: берем одну столовую ложку коры молодых ветвей осины, заливаем их одним стаканом воды и даем покипеть на слабом огне в течение шестидесяти минут. Полученный отвар нужно будет процедить и принимать внутрь по одной – две столовых ложки три – пять раз в день до приема пищи. Сразу же отметим, что данный отвар весьма эффективно борется и с таким распространенным явлением как геморрой.
Рецепт третий: возьмите одну столовую ложку травы лапчатки гусиной и запарьте сырье в течение ста двадцати минут в одном стакане кипяченой воды. Полученный настой нужно будет тщательно процедить и принимать внутрь по третьей части стакана утром, в обед и вечером до приема пищи. Каждый раз перед приемом настоя его рекомендуется слегка подогревать.
Рецепт четвертый: возьмите тридцать граммов травы грыжника сладкого, залейте сырье одним литром кипяченой воды и дайте ему покипеть в течение трех – пяти минут. После этого оставляем отвар остыть, процеживаем его и принимаем внутрь по половине стакана утром, в обед и вечером.
В заключение отметим, что перед применением того или иного народного средства для борьбы с диафрагмальной грыжей лучше всего для начала получить консультацию специалиста.
Врожденные диафрагмальные грыжи у детей – общие сведения
28 июля, 2011
16
спасибо
Спасибо
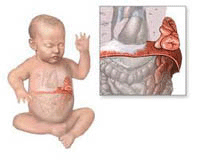 Врожденную диафрагмальную грыжу у новорожденных во всех случаях принято считать хирургическим патологическим состоянием. Очень важно отметить, что общее состояние здоровья таких детей крайне тяжелое, так что далеко не всех их удается спасти. Учитывая данный факт очень важно, чтобы данный недуг был выявлен еще до того, как ребенок появится на свет, то есть во время беременности. Роды у таких женщин принимаются в специализированных центрах, специалисты которых могут сразу же после появления на свет малыша оказать ему необходимую хирургическую помощь.
Врожденную диафрагмальную грыжу у новорожденных во всех случаях принято считать хирургическим патологическим состоянием. Очень важно отметить, что общее состояние здоровья таких детей крайне тяжелое, так что далеко не всех их удается спасти. Учитывая данный факт очень важно, чтобы данный недуг был выявлен еще до того, как ребенок появится на свет, то есть во время беременности. Роды у таких женщин принимаются в специализированных центрах, специалисты которых могут сразу же после появления на свет малыша оказать ему необходимую хирургическую помощь.Диафрагмальная врожденная грыжа представляет собой врожденную аномалию нормального развития диафрагмы. Современные специалисты выделяют три формы данного недуга, а именно грыжи пищеводного отверстия диафрагмы, передние грыжи и грыжи диафрагмы. Сразу же обратим внимание читателей на тот факт, что передние грыжи встречаются крайне редко и дают о себе знать уже после первого месяца жизни малютки. Что же касается непосредственно врожденных грыж пищеводного отверстия диафрагмы, то они могут быть как ложными, так и истинными.
Истинным грыжам присущ специальный грыжевой мешок. Признаки таких грыж намного безопаснее. Если же говорить о ложных грыжах, то им грыжевой мешок не присущ. При такой форме грыж органам брюшной полости свойственно проникать прямо в грудную клетку. Клиническая картина ложных грыж намного опаснее. Новорожденные с ложной формой данной патологии чаще всего погибают еще в роддоме. Объясняется данный факт тем, что у таких детей не до конца развиты органы грудной клетки. Почему? Да потому, что они все время подвергались сдавливанию со стороны органов брюшной полости. Так как данные органы являются недоразвитыми, нормально функционировать они просто-напросто не могут. В большинстве случаев в органы грудной клетки передвигаются петли кишечника, желудок и селезенка. Чуть реже в них наблюдается левая доля печени.
Что касается истинных причин развития врожденных диафрагмальных грыж у детей, то они, к сожалению, до сих пор неизвестны. Специалисты предполагают, что в данном случае, скорее всего, всему виной чрезмерные физические нагрузки во время беременности, несоблюдение будущей мамочкой всех правил здорового образа жизни, наличие у беременной женщины хронических патологий респираторных путей, тяжело протекающая беременность и так далее. В итоге, все эти факторы оказывают негативное воздействие на внутриутробное формирование внутренних органов, что и становится причиной развития данного патологического состояния.
Симптомы врожденной диафрагмальной грыжи определяются размерами дефекта. В случае если дефект незначительный, тогда первоначально все признаки данного недуга отсутствуют. Только через несколько лет дети начинают жаловаться на болевые ощущения в области живота и груди, изжогу, отрыжку. Чаще всего они плохо кушают. У таких же детей может наблюдаться кровь в стуле. При больших размерах дефекта клиническая картина проявляется сразу же. Прежде всего, о себе дает знать рвота. Помимо этого у таких детей отмечается набухшая грудная клетка, одышка, запавший живот, а также цианоз кожных покровов.
Причины развития диафрагмальных грыж
28 июля, 2011
17
спасибо
Спасибо
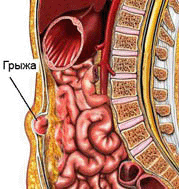 Под диафрагмой скрывается плотная перегородка, состоящая из мышц, которая отделяет грудную полость от брюшной полости. Сразу же следует обратить внимание читателей на тот факт, то через данный орган проходят как нервы, так и пищевод, а также крупные сосуды. Имеются в данном органе и так называемые отверстия, которые принято считать достаточно слабыми. Именно через эти отверстия и свойственно выходить грыжам. В результате на лицо диафрагмальные грыжи, которые напоминают собой выпячивания тонкого кишечника, желудка либо пищевода через эти самые слабые отверстия.
Под диафрагмой скрывается плотная перегородка, состоящая из мышц, которая отделяет грудную полость от брюшной полости. Сразу же следует обратить внимание читателей на тот факт, то через данный орган проходят как нервы, так и пищевод, а также крупные сосуды. Имеются в данном органе и так называемые отверстия, которые принято считать достаточно слабыми. Именно через эти отверстия и свойственно выходить грыжам. В результате на лицо диафрагмальные грыжи, которые напоминают собой выпячивания тонкого кишечника, желудка либо пищевода через эти самые слабые отверстия.Каковы же причины развития данного патологического состояния?
Прежде всего, отметим основную причину развития данного недуга в лице расширения отверстия диафрагмы. Как только отверстие расширяется, через него практически сразу же проходит в брюшную полость пищевод. Что же касается предрасполагающих факторов, которым свойственно провоцировать расширение отверстия, то их на самом деле достаточно много. Это и панкреатит, и язвенная болезнь желудка, а также двенадцатиперстной кишки, и хронические запоры, и хронический холецистит, и ожирение. Нередко диафрагмальное отверстие расширяется и из-за постоянного поднятия человеком тяжестей. Примерно в пятидесяти процентах случаев данное явление является следствием хронических патологий, которые сопровождаются постоянным кашлем. Тяжелые продолжительные роды, травмы диафрагмы, тяжелые виды спорта, беременность – все это также факторы, которые могут привести к развитию данного заболевания. Немаловажно отметить и тот факт, что не последнее место в данном случае занимает и возраст. Все дело в том, что диафрагмальные грыжи наблюдаются в большинстве случаев у людей старше пятидесяти лет. У некоторых пациентов данное патологическое состояние является результатом врожденной слабости соединительной ткани. В данном случае всему виной генетическая предрасположенность к формированию грыж.
На сегодняшний день существует несколько методов диагностики данного недуга. К их числу можно отнести как pH-метрию, которая используется для определения кислотности в желудке, так и рентгенологическое обследование желудка с бариевым контрастом, а также фиброгастроскопию. При помощи фиброгастроскопии специалистам удается оценить общее состояние слизистой оболочки как желудка, так и пищевода. А вот рентгенологическое обследование необходимо для получения изображения выпятившей в грудную клетку части пищевода и желудка.
Курс терапии данного патологического состояния предусматривает прием медикаментов, предназначенных для снижения кислотности желудка, соблюдение специального диетического питания, а также проведение оперативного вмешательства. При помощи специальных лекарственных средств удается избавиться от изжоги и отрыжки. Если есть необходимость, тогда больному прописывают медикаменты и для борьбы с хроническими запорами. Оперативное вмешательство по поводу удаления диафрагмальной грыжи проводят далеко не всем больным. Если же операцию все же назначают, тогда в ходе ее проведения хирург перетягивает обратно в брюшную полость брюшную часть пищевода, а также желудок. Во время оперативного вмешательства используется и специальный метод сужения, а также укрепления пищеводного отверстия диафрагмы.
Поведение при диафрагмальных грыжах пищевода
28 июля, 2011
58
спасибо
Спасибо
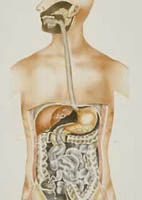 Диафрагмальные грыжи в большинстве случаев именуются грыжами пищевого отверстия диафрагмы. Именно такое название данного патологического состояния является поистине правильным. Имеется и другое название данной патологии, а именно пищеводная грыжа. Во всех случаях на лицо явное выпячивание нижнего отдела пищевода через диафрагмальное отверстие.
Диафрагмальные грыжи в большинстве случаев именуются грыжами пищевого отверстия диафрагмы. Именно такое название данного патологического состояния является поистине правильным. Имеется и другое название данной патологии, а именно пищеводная грыжа. Во всех случаях на лицо явное выпячивание нижнего отдела пищевода через диафрагмальное отверстие.Причин развития данного заболевания на самом деле предостаточно. В их список можно занести как чрезмерную физическую нагрузку, так и хронические запоры, регулярное переедание, метеоризм, ожирение, хронические патологии, сопровождающиеся продолжительным кашлем и некоторые другие. Так как признаки данного патологического состояния очень часто походят на симптомы других недугов, поставить больному поистине точный диагноз порой бывает довольно сложно. Нередко диафрагмальную грыжу путают с бронхиальной астмой, язвой желудка и ишемической болезнью сердца.
К числу самых частых признаков данной патологии можно причислить кашель, болевые ощущения в области груди, изжогу, одышку, отрыжку пищей либо воздухом, приступы удушья. Нередко такие пациенты указывают и на сбои в работе сердца, которые особенно сильно донимают их по ночам в случае, если на ужин они употребили очень большое количество пищи. Что касается болевых ощущений в области сердца, то им при наличии данной патологии свойственно усиливаться сразу же после того как человек принимает горизонтальное положение.
В случае если у Вас была выявлена диафрагмальная грыжа, тогда очень важно четко следовать некоторым достаточно простым правилам, а именно:
1. Не носите тугие пояса;
2. Не делайте резких наклонов вперед;
3. Не переедайте;
4. Не поднимайте тяжести;
5. Не допускайте развития запоров;
6. Последний раз принимайте пищу за три – четыре часа до отхода ко сну;
7. Регулярно выполняйте специальные гимнастические упражнения для восстановления мышечного тонуса диафрагмы;
8. Четко следуйте всем правилам здорового образа жизни.
Что же касается питания, то в данном случае сразу же стоит отметить, что таким больным следует кушать часто, но при этом маленькими порциями. Категорически запрещено при диафрагмальной грыже употреблять как спиртные напитки, так и крепкий чай, кофе, острые приправы, копчености, а также кислые соки. Снизить до минимума следует употребление и винограда, свежего хлеба, газированных напитков, гороха, кисломолочных продуктов. Как перед, так и после приема пищи специалисты рекомендуют таким пациентам принимать внутрь по одной чайной ложке нерафинированного масла. Ни в коем случае не ложитесь сразу же после того как поели. Чтобы нейтрализовать кислоту в пищеводе, стоит воспользоваться помощью минеральной воды под названием Боржоми.
Если же говорить о медикаментах, которые особенно эффективно ведут борьбу с диафрагмальной грыжей, то в данном случае особое внимание уделяют в самую первую очередь препарату под названием алмагель. Данному фармацевтическому средству свойственно нейтрализовать желудочный сок, который непрерывно выделяется при наличии диафрагмальной грыжи. Принимать данный медикамент рекомендуется по две чайных ложки трижды в день за полчаса до приема пищи.
15
спасибо
Спасибо
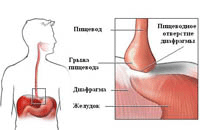 В современной медицинской практике различные врожденные пороки желудочно-кишечного тракта являются весьма распространенным явлением. О некоторых из этих пороков Вы сможете узнать, прочитав данную статью. Начнем с диафрагмальной грыжи, то есть порока, который сопровождается грыжевым выпячиванием брюшных органов в грудную полость. Данное выпячивание образуется непосредственно через дефект, который отмечается в диафрагме. Сразу же обратим внимание читателей на тот факт, что данное патологическое состояние наблюдается в одном случае из двух тысяч пятисот рождений. Что касается изолированных форм данного недуга, то причин их возникновения очень много. Довольно часто всему виной становятся и генные либо хромосомные синдромы. Немаловажно отметить и тот факт, что размеры диафрагмальных грыж могут быть весьма разнообразными. От их величины зависит то, какой именно орган переместится в диафрагму. Это может быть как левая доля печени, так и желудок, селезенка либо петли кишок.
В современной медицинской практике различные врожденные пороки желудочно-кишечного тракта являются весьма распространенным явлением. О некоторых из этих пороков Вы сможете узнать, прочитав данную статью. Начнем с диафрагмальной грыжи, то есть порока, который сопровождается грыжевым выпячиванием брюшных органов в грудную полость. Данное выпячивание образуется непосредственно через дефект, который отмечается в диафрагме. Сразу же обратим внимание читателей на тот факт, что данное патологическое состояние наблюдается в одном случае из двух тысяч пятисот рождений. Что касается изолированных форм данного недуга, то причин их возникновения очень много. Довольно часто всему виной становятся и генные либо хромосомные синдромы. Немаловажно отметить и тот факт, что размеры диафрагмальных грыж могут быть весьма разнообразными. От их величины зависит то, какой именно орган переместится в диафрагму. Это может быть как левая доля печени, так и желудок, селезенка либо петли кишок.Другим врожденным пороком желудочно-кишечного тракта принято считать атрезию. В медицине данное явление именуют также стенозом кишечника. В данном случае на лицо явное сужение пищевода без либо с трахеопищеводным свищом. Данное патологическое состояние наблюдается у новорожденных крайне редко. При всем при этом чаще всего оно протекает наряду еще с каким-нибудь пороком той или иной системы организма. Явными признаками стеноза кишечника принято считать приступы удушья, явное нарушение процесса дыхания, а также кашель, которые отмечается чаще всего во время кормления грудью.
Атрезия ануса – еще один порок новорожденных, который сопровождается полным отсутствием непрерывности аноректального канала. В некоторых случаях он характеризуется отсутствием сообщения между анусом и прямой кишкой. Если верить данным статистики, то данное заболевание наблюдается в двух – пяти случаях из десяти тысяч рождений. Что касается симптомов, которым свойственно сопровождать данный недуг, то в данном случае на лицо все признаки низкой кишечной непроходимости.
Примерно у одного ребенка из четырех тысяч новорожденных удается выявить и такой порок желудочно-кишечного тракта как омфалоцеле. Данное патологическое состояние характеризуется протрузией кишечника, а также некоторых других брюшных органов в полость пупочного канатика. В большинстве случаев данный недуг отмечается у детей, которые появились на свет от женщин старшего возраста. Размеры такой грыжи могут быть как незначительными, так и гигантскими. В последнем случае порок охватывает всю брюшную стенку. Смертность малышей при гигантских грыжах достигает пятидесяти – шестидесяти процентов. Что касается симптомов омфалоцеле, то в данном случае на лицо как различные расстройства процесса дыхания, так и очень маленькая грудная полость, а также гипоплазия легких.
В заключение стоит упомянуть и о гастрошизисе. Данный порок сопровождается выпячиванием органов брюшной полости через дефект, который отмечается в брюшной стенке. В большинстве случаев выпячиванию подвергаются непосредственно петли кишечника. Следует отметить и тот факт, что с каждым годом данное патологическое состояние встречается все чаще и чаще.
20
спасибо
Спасибо
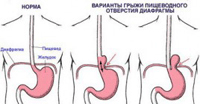 Под диафрагмальной грыжей скрывается перемещение органов брюшной полости в грудную полость через приобретенные либо врожденные дефекты. Современные специалисты выделяют несколько форм данного патологического состояния, а именно травматические, врожденные, а также приобретенные грыжи.
Под диафрагмальной грыжей скрывается перемещение органов брюшной полости в грудную полость через приобретенные либо врожденные дефекты. Современные специалисты выделяют несколько форм данного патологического состояния, а именно травматические, врожденные, а также приобретенные грыжи.Если говорить непосредственно о ложной форме этого заболевания, то в данном случае сразу же стоит отметить тот факт, что таким грыжам не присущ брюшинный грыжевой мешочек. Именно ложные диафрагмальные грыжи могут быть как врожденными, так и приобретенными. Что касается врожденных грыж, то они формируются вследствие неполного зарастания диафрагмы. Намного чаще специалистам приходится сталкиваться с травматическими приобретенными ложными грыжами. Их принято считать результатом ранения внутренних органов либо диафрагмы. Нередко они дают о себе знать и на фоне разрыва диафрагмы, размеры которого варьирует в пределах от двух до трех сантиметров. В данном случае разрыву может подвергнуться как мышечная, так и сухожильная часть данного органа.
Что касается истинных грыж, то им в свою очередь присущ грыжевой мешок, который покрывает те или иные выпавшие органы. Такие грыжи являются следствием повышенного внутрибрюшного давления. В грыжевом мешочке в таких случаях может наблюдаться как поперечная ободочная кишка, так и парастернальная липома либо сальник. Сразу же отметим и тот факт, что истинные грыжи атипичной локализации наблюдаются в медицинской практике только в очень редких случаях. Их отличительной чертой принято считать наличие грыжевых ворот.
Клиническая картина диафрагмальных грыж определяется сразу же несколькими факторами. К их числу можно отнести как объем перемещенных брюшных органов в плевральную полость, так и форму грыжи, размеры и тип грыжевых ворот, степень наполнения содержимым, особенности перемещенных органов и некоторые другие факторы. Нередко у пациентов не наблюдается совершенно никаких признаков данного патологического состояния. Встречаются и такие больные, которые жалуются на проблемы, связанные как с работой сердца, так и с нормальным функционированием легких, кишечника или желудка.
Одним из самых явных признаков данного заболевания принято считать болевые ощущения в грудной клетке, подложечной области и подреберьях, которые особенно сильно донимают больных после приема очень большого количества пищи. Помимо боли пациенты могут испытывать и чувство тяжести в этих же областях, сердцебиение и одышку, урчание в грудной клетке. Рвота – это еще один симптом диафрагмальной грыжи, который опять таки дает о себе знать после еды. Если происходит заворот желудка, тогда о себе дает знать и парадоксальная дисфагия. В данном случае организм больных намного лучше воспринимает твердую пищу, нежели жидкую. Если же на лицо ущемление грыжи, тогда не обходится и без достаточно острых болей в эпигастральной области, которые носят приступообразный характер. Нередко в этом же случае больные указывают и на признаки острой кишечной непроходимости. Если же происходит ущемление полого органа, тогда вполне возможно развитие некроза.