- Введение
- Что такое кератоконус - видео
- Причины
- Симптомы
- Стадии кератоконуса
- Диагностика
- Контактные линзы при кератоконусе
- Лечение кератоконуса
- Методы лечения кератоконуса: кросслинкинг, имплантация стромальных колец, пересадка роговицы - видео
- Инвалидность при кератоконусе
- Берут ли с кератоконусом в армию?
- Отзывы о лечении
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Введение
Кератоконус – тяжелое, прогрессирующее в течение нескольких лет, дегенеративное заболевание роговицы невоспалительной этиологии, при котором она истончается, приобретает конусовидную форму и со временем мутнеет.Данным заболеванием глаз чаще всего страдают люди в возрасте от 20 до 40 лет.
Вследствие разрушения одного из слоев роговица теряет свою упругость, а из-за давления на нее внутриглазной жидкости начинает постепенно выпячиваться и мутнеть. Поражение сначала всегда одностороннее, но потом в процесс вовлекается и второй глаз.
При кератоконусе зрение постепенно ухудшается, но никогда полностью не утрачивается.
Заболевание может развиваться медленно и сопровождаться длительными ремиссиями.
Что такое кератоконус - видео
Причины кератоконуса
Этиология заболевания до конца так и не выяснена. Большинство ученых склоняются к наследственно-метаболической гипотезе возникновения кератоконуса, при которой проявляется ферментопатия (отсутствие или нарушения активности ферментов). Она может развиться в результате следующих факторов:- Генетическая предрасположенность; кератоконус возникает при заболеваниях, передающихся по наследству. Например, синдром голубых склер, амавроз Лебера, болезнь Элерса-Данлоса. Также кератоконус диагностировали пациентам с синдромом Марфана, синдромом Дауна, пигментной ретинопатией (поражение сетчатой оболочки глаза), аниридией (отсутствие радужки), микрокорнеа (маленькая роговица) и другими генетическими нарушениями.
- Постоянное облучение роговицы ультрафиолетовыми лучами, которое чаще всего встречается у жителей южных или горных регионов.
- Радиационное излучение.
- Ношение неправильно подобранных контактных линз.
- Наличие в организме аутоиммунных процессов, таких, как бронхиальная астма, экзема, сенная лихорадка, атопический дерматит и другие нарушения иммунной системы.
- Длительный прием кортикостероидных препаратов, которые негативно влияют на работу иммунной системы.
- Частое пребывание в пыльных помещениях; частицы пыли приводят к микротравмам роговицы, что способствует возникновению кератоконуса.
- Болезнь Аддисона (нарушение работы коры надпочечников).
- Глазные болезни – кератоконъюнктивит, кератиты, вызванные различными причинами.
- Поражение желез внутренней секреции.
- Нарушения в обмене веществ.
- Частые стрессы.
- Привычка к трению глаз руками.
Симптомы кератоконуса
Кератоконус бывает острым и хроническим.При остром течении пациенты отмечают появление таких симптомов:
- сильная боль;
- внезапная потеря зрения.
Иногда происходит перфорация (разрыв) роговицы вследствие ее резкого отека.
Примерно через три недели острый процесс затихает, зрение улучшается, но на роговице остаются рубцы.
При хроническом течении заболевания наблюдаются несколько иные симптомы:
- ухудшение зрения сначала в темное время суток (снижение сумеречного зрения), а потом уже и при полном освещении;
- быстрое снижение зрения, преимущественно в одном глазу, причем коррекция очками малоэффективна;
- монокулярная диплопия (двоение в одном глазу);
- быстрая утомляемость глаз, при которой появляются чувство жжения, зуда и рези в них;
- раздражение глаз и слезотечение;
- объемность видимых предметов или букв во время чтения;
- монокулярная полиопия (пациент видит несколько очертаний предмета вместо одного);
- вокруг источника света больной видит ореол с неровными, размытыми очертаниями;
- повышенная светочувствительность и развитие светобоязни;
- очертания предметов для пациента становятся нечеткими, пульсирующими в такт сердечному ритму;
- частое посещение офтальмолога с целью подбора новых очков (вскоре становится заметно резкое и ассиметричное увеличение оптической силы одной из линз, а также переход от сферических линз к цилиндрическим);
- невозможность ношения мягких контактных линз из-за плохого прилегания их к конусообразной роговице.
Стадии кератоконуса
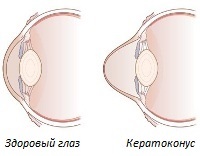 Существует несколько стадий кератоконуса, которые различаются состоянием роговицы:
Существует несколько стадий кератоконуса, которые различаются состоянием роговицы:I и II – небольшие изменения в структуре роговицы, при этом видны утолщенные нервные окончания;
III – помутнение роговицы, которое наблюдается только на вершине конуса, а также появление трещины в десцеметовой оболочке;
IV – помутнение и истончение большей части роговицы;
V – практически полное помутнение роговицы.
Также кератоконус классифицируют по величине кривизны роговицы:
- лёгкую (менее 45 Дптр);
- среднюю (от 45 до 52 Дптр);
- развитую (от 52 до 62 Дптр);
- тяжёлую (более 62 Дптр).
Различается кератоконус и по форме роговицы:
- сосцевидный, при котором конус располагается ближе к центру роговицы и имеет небольшой размер (до 5 мм);
- овальный – размер конуса 5-6 мм, и он смещен немного книзу от центра роговицы;
- шаровидный – размер больше 6 мм, патологическим процессом поражено 75% роговицы.
Диагностика кератоконуса
 Диагноз кератоконуса может быть поставлен только врачом-офтальмологом после тщательного обследования пациента, которое включает следующие этапы:
Диагноз кератоконуса может быть поставлен только врачом-офтальмологом после тщательного обследования пациента, которое включает следующие этапы:- тщательный опрос пациента;
- визуальный осмотр, при котором можно увидеть деформацию роговицы в виде конуса, вершина которого всегда направлена вниз;
- проверка остроты зрения;
- рефрактометрия, проведение которой указывает на астигматизм и близорукость, возникшие из-за нарушения формы роговицы;
- биомикроскопия позволит увидеть тонкую роговицу, степень ее помутнения, трещины в десцеметовой мембране, глубокую переднюю камеру, отложения гемосидерина (темно-желтого пигмента, образующегося при распаде гемоглобина) возле основания кератоконуса. Также обнаруживается наличие полос Вогта (тонких линий на поверхности роговицы, которые исчезают при нажатии на глаз) и классического симптома – "признака Мюнсена", когда при сильно развитом конусе на поверхности нижнего века роговица образует V-образную выемку;
- кератоскопия с помощью "диска Пласидо", который проецирует на роговицу концентрические круги, и при этом становится возможным зрительный анализ ее кривизны;
- скиаскопия – метод проверки зрения путем исследования рефракции глаза – при кератоконусе показывает специфическое движение теней навстречу друг другу – "симптом ножниц", "пружинистая" или "створчатая" тень;
- офтальмоскопия – исследование глазного дна;
- диафаноскопия показывает наличие на радужной оболочке клиновидной тени;
- кератопахиметрия – компьютерный метод, при котором измеряется толщина роговицы;
- фотокератометрия – еще один компьютерный способ обследования, показывающий наличие конической деформации на ранних стадиях;
- оптическая когерентная томография (ОКТ) – современное высокоинформативное исследование сетчатки и зрительного нерва, которые находятся в заднем отделе глаза;
- компьютерная кератотопография – метод, при котором определяется сферичность роговицы, ее конфигурация и рефракция на разных участках;
- УЗИ глаза;
- конфокальная и эндотелиальная (зеркальная) микроскопия – исследование роговицы на клеточном уровне, которое позволяет поставить диагноз на самых ранних стадиях заболевания.
Контактные линзы при кератоконусе
При начальных стадиях кератоконуса контактные линзы прекрасно корректируют нарушения зрения, вызванные заболеванием. Они накрывают роговицу и принудительно сглаживают ее поверхность. Но при этом следует заметить, что они практически не лечат, не останавливают и не замедляют патологический процесс.Линзы, использующиеся для коррекции зрения, могут быть самыми разными. Их подбор проводится врачом строго индивидуально. Каждый пациент должен чувствовать себя комфортно при их ношении.
Мягкие контактные линзы
Применение таких линз ограничено и зависит от степени выраженности конуса. Мягкая линза, покрывая роговицу, принимает ее неправильную форму. При этом не образуется пространство, заполненное слезной жидкостью. А это не повышает эффективность преломления света роговицей по сравнению с исходным состоянием.Жесткие газопроницаемые контактные линзы
 Именно эти линзы используются для коррекции зрения при кератоконусе, так как они отлично исправляют неправильную форму роговицы. Вместе со слезной пленкой, которая находится между линзой и роговицей, жесткие линзы начинают функционировать, как новая поверхность, корректируя зрение и позволяя проходящим световым лучам фокусироваться точно на сетчатке.
Именно эти линзы используются для коррекции зрения при кератоконусе, так как они отлично исправляют неправильную форму роговицы. Вместе со слезной пленкой, которая находится между линзой и роговицей, жесткие линзы начинают функционировать, как новая поверхность, корректируя зрение и позволяя проходящим световым лучам фокусироваться точно на сетчатке.Преимущества таких линз:
- простой уход, их легко снимать и надевать;
- отличная коррекция сопутствующих кератоконусу миопии и астигматизма;
- можно изготовить линзы по индивидуальному заказу;
- они хорошо пропускают кислород к роговице.
Двухслойные линзы
Комбинированные линзы, которые используются только в сложных ситуациях, таких, как индивидуальная непереносимость жестких газопроницаемых контактных линз, сильное помутнение роговицы, находящееся в ее центре, истонченная верхушка конуса или рецидивирующая эрозия. Такие линзы состоят из двух частей – жесткой части сверху и мягкой снизу. Они сочетают в себе комфорт при ношении (создаваемый мягкой нижней частью) с хорошей остротой зрения, которую придают жесткие линзы.Гибридная система линз
Это жесткие газопроницаемые линзы, обладающие мягким гидрогелевым краем. Их подбирают в случае индивидуальной непереносимости жестких линз. К тому же эта система обладает целым рядом преимуществ. Такие линзы обеспечивают хорошую остроту зрения и наилучший комфорт в сравнении с другими видами линз. Но так как их ношение может обернуться некоторыми осложнениями, назначают их только по острым показаниям.У этого вида линз есть и свои недостатки в виде возможных осложнений:
- развитие гигантского папиллярного конъюнктивита;
- отек роговицы;
- появление неоваскуляризации (патологическое разрастание сосудов там, где не должно бы быть);
- частые поломки линз в виде отслойки гидрофильного края – "юбки" линзы.
Изначально этот тип линз был создан для пациентов с нормальной роговицей, но со временем ими стали пользоваться пациенты с кератоконусом из-за комфорта, который обеспечивают эти линзы. Однако длительное и бесконтрольное ношение гибридных линз часто приводит к осложнениям заболевания.
Склеральные линзы
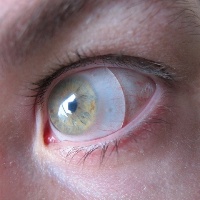 Это большие линзы, которые опираются на склеру, а не лежат на роговице, как остальные виды линз. Они частично уменьшают давление на роговицу, тем самым предупреждая травмирование конуса, и в тоже время полностью покрывают ее. В зависимости от диаметра они бывают склеральные (16-25 мм) и полусклеральные ( до 15-16 мм).
Это большие линзы, которые опираются на склеру, а не лежат на роговице, как остальные виды линз. Они частично уменьшают давление на роговицу, тем самым предупреждая травмирование конуса, и в тоже время полностью покрывают ее. В зависимости от диаметра они бывают склеральные (16-25 мм) и полусклеральные ( до 15-16 мм). Несмотря на большой диаметр, они обладают рядом преимуществ – не выпадают из глаза, не пропускают пыль и частицы грязи; они незаметны, так как их края скрыты веками.
Лечение кератоконуса
В зависимости от течения патологического процесса (рецидивы, скорость прогрессирования заболевания, наличие периодов ремиссии) выбирают способы лечения – консервативное или хирургическое.Медикаментозная терапия
Консервативное лечение назначают только в начальных стадиях заболевания. При этом подбирают контактные линзы и выписывают препараты, которые улучшают обменные процессы в организме – Тауфон, Офтан-катахром, ретинол, Квинакс, облепиховое масло, которые необходимо закапывать в глаза постоянно три раза в день.Хороший результат дают парабульбарные и субконъюктивальные инъекции АТФ и Эмоксипина.
При остром кератоконусе до кератопластики назначают закапывание мидриатиков (препаратов, которые расширяют зрачок) – Мидриацил, Мезатон, Тропикамид. А также накладывают на глаза давящую повязку с 0,5% мазью натрия хлорида, чтобы предупредить перфорацию роговицы.
В качестве местного лечения назначают:
- антибактериальные капли – Флоксал, Тобрекс;
- негормональные противовоспалительные препараты – Наклоф, Диклоф, Индоколлир;
- гормональные лекарства, например, раствор дексаметазона – Максидекс;
- иммуномодуляторы (лейкинферон, нуклеинат натрия) и антиоксиданты;
- гипотензивные препараты – Кузимолол, Арутимол, Тимолол 1-2 раза в день.
Во время медикаментозного лечения показан прием поливитаминов, а также проведение физиотерапевтических процедур – магнитотерапии или фонофореза с токоферолом.
Кросслинкинг
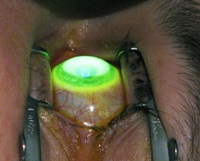 Кросслинкинг ("поперечное сшивание" роговицы) – один из методов консервативного лечения. После обезболивания врач снимает верхний слой эпителия, после чего роговицу насыщают многократными закапываниями рибофлавина. В конце процедуры на поврежденное место 30 минут воздействуют ультрафиолетовыми лучами с помощью лампы Зайлера и надевают на глаз специальную лечебную линзу.
Кросслинкинг ("поперечное сшивание" роговицы) – один из методов консервативного лечения. После обезболивания врач снимает верхний слой эпителия, после чего роговицу насыщают многократными закапываниями рибофлавина. В конце процедуры на поврежденное место 30 минут воздействуют ультрафиолетовыми лучами с помощью лампы Зайлера и надевают на глаз специальную лечебную линзу.В результате этой процедуры в роговице происходит цепочка биохимических реакций, из-за которых она уплощается, а коллагеновые волокна укрепляются. Этот метод лечения безопасен и малотравматичен. Его можно проводить в амбулаторных условиях и без применения наркоза. Впоследствии все же будет необходима коррекция зрения мягкими линзами или с помощью очков.
Коррекция линзами
Коррекция линзами – метод консервативного лечения, который заключается в механическом вдавливании конуса с помощью гибридной системы линз (см. выше).Эксимерлазерная коррекция зрения
Эксимерлазерная коррекция зрения, которая позволяет на ранних стадиях скорректировать астигматизм и повысить остроту зрения. Она укрепляет передние слои роговицы, что препятствует ее выпячиванию.Оперативное лечение
Оперативное лечение необходимо, когда зрение не подается коррекции контактными линзами, или выражено помутнение роговицы. Существует несколько методик хирургического лечения кератоконуса:- Сквозная кератопластика – самый распространенный метод хирургического лечения, который заключается в пересадке роговицы. Собственная истонченная и ослабленная роговица удаляется, а на ее место вживляется донорская. Выздоровление наступает в 90% случаев. Но после операции некоторое время пациент вынужден носить контактные линзы для быстрого заживления.
- Эпикератофакия – частичная кератопластика, при которой снимают эпителиальный слой и приживляют на это место кусочек донорской роговицы линзообразной формы.
- Имплантация внутристромальных роговичных колец или их сегментов – еще один классический метод хирургического лечения кератоконуса, альтернатива кератопластике. В роговице по периферии делается небольшой надрез, в него имплантируются кольца из полиметилакрилата по обе стороны от зрачка. Эти кольца растягивают роговую оболочку, появляется постоянное давление наружу от конуса, и при этом он уплощается. Такую операцию можно проводить амбулаторно под местной анестезией.
- Термокератопластика – нанесение по периметру роговицы точечных аппликаций с помощью термокоагулятора. В результате этой процедуры можно добиться уплощения роговицы.
- Радиальная кератотомия – микрохирургическая коррекция зрения, которая проводится в амбулаторных условиях. Ее суть заключается в создании небольших надрезов, которые расходятся из центра и изменяют ее форму. Но этот метод при кератоконусе используется редко, поскольку существует вероятность повредить истонченную и ослабленную роговицу.
Народные средства при лечении кератоконуса
Народные средства при лечении кератоконуса используются только с общеукрепляющей и профилактической целью во избежание осложнений болезни:- Промывание и примочки отварами шалфея, ромашки и мать-и-мачехи снимут утомляемость, жжение и зуд в глазах.
- Чай из листьев эхинацеи пурпурной повышает работу иммунной системы.
- Мед и остальные продукты пчеловодства полезны при многих болезнях, в том числе и при кератоконусе. Их можно применять местно (мед и прополис), а также в виде водного раствора. Регулярное потребление в пищу повышает иммунитет и укрепляет организм.
Методы лечения кератоконуса: кросслинкинг, имплантация стромальных колец, пересадка роговицы - видео
Инвалидность при кератоконусе
Инвалидность при кератоконусе оформляется только при значительном ухудшении зрения и наличии сопутствующих патологий зрения.Берут ли с кератоконусом в армию?
Пациенты с кератоконусом считаются непригодными к службе в армии. Но диагноз кератоконуса должен быть подтвержден полным стационарным обследованием.Отзывы о лечении
Согласно отзывам, в большинстве случаев пациенты с кератоконусом отмечают небольшое улучшение зрения после кросслинкинга и лазерных процедур коррекции, но это улучшение нестабильно, и болезнь часто продолжает прогрессировать. А после кросслинкинга возникает преходящее осложнение в виде затуманивания роговицы. Но чаще всего слабый эффект от лечения связан с нарушениями режима, например, запрета поднимать тяжести и заниматься спортом в восстановительный период. При несоблюдении этих врачебных рекомендаций роговица может мутнеть, и эффект от лечения пропадает.Больше всего положительных отзывов имеет оперативное хирургическое лечение (кератопластика), в результате которого зрение значительно улучшается, и пациент возвращается к обычному образу жизни – работе, вождению машины, активному отдыху и занятиям спортом.