
- Боли в челюсти при ношении ортезов
- Неправильный прикус
- Травма челюсти
- Гнойно-воспалительные заболевания
- Боль в челюсти возле уха – патологии височно-нижнечелюстного сустава
- Хронические боли в челюстях при опухолях
- Патологии зубов
- Воспаление слизистой оболочки десен
- Боли неврогенного происхождения
- Заболевания сосудов
- Причины болей под нижней челюстью
- Инфаркт миокарда и стенокардия
- Патологии гайморовых пазух и околоушных слюнных желез
- К какому врачу обращаться при боли в челюсти?
- Какие анализы и обследования может назначить врач при боли в челюсти?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
К какому врачу обращаться при боли в челюсти?
Боли в челюсти могут быть обусловлены различными заболеваниями, лечение и диагностика которых входят в сферу компетенции врачей разных специальностей, вследствие чего при возникновении данного симптома оказывается необходимым обращаться к разным врачам. В каждом конкретном случае для понимания того, к какому врачу обращаться, следует учитывать и другие имеющиеся, помимо боли в челюсти, симптомы, так как именно на их основании можно заподозрить определенное заболевание и, в соответствии с этим, определиться со специалистом, занимающимся его диагностикой и лечением.
Во-первых, необходимо знать, что если после любой травмы челюсти (удар, ушиб, падение на лицо тяжелого предмета и т.д.) одновременно с болью появляются синие круги вокруг глаз ("очки") или из ушей выделяется кровь или прозрачная жидкость, то подозревается перелом основания черепа, ушиб мозга или другое тяжелое повреждение центральной нервной системы. В таком случае необходимо немедленно вызывать "Скорую помощь" или на собственном транспорте добираться до ближайшей больницы.
Во-вторых, немедленно вызывать "Скорую помощь" необходимо, если сильная боль в нижней челюсти слева появляется резко, сочетается с одышкой, холодным потом, ощущением перебоев в работе сердца, возможно отдает в левую руку, лопатку или ключицу, так как подобная симптоматика может свидетельствовать о нетипичном течении инфаркта миокарда.
 Если боли в челюсти возникают у людей, которые носят какие-либо ортодонтические конструкции (брекеты, пластинки, зубные протезы, вставные челюсти и т.д.), то необходимо обратиться к врачу-стоматологу (записаться) (ортодонту (записаться) или протезисту (записаться)), который осмотрит пациента и скорректирует протезы, чтобы они больше не причиняли болевых ощущений. Ведь причиной болей при ношении ортодонтических конструкций может быть их плохая подгонка, слишком быстрое подкручивание брекетов и т.д., что провоцирует сильное давление на ткани ротовой полости, зубы и кости, тем самым вызывая боль в челюсти.
Если боли в челюсти возникают у людей, которые носят какие-либо ортодонтические конструкции (брекеты, пластинки, зубные протезы, вставные челюсти и т.д.), то необходимо обратиться к врачу-стоматологу (записаться) (ортодонту (записаться) или протезисту (записаться)), который осмотрит пациента и скорректирует протезы, чтобы они больше не причиняли болевых ощущений. Ведь причиной болей при ношении ортодонтических конструкций может быть их плохая подгонка, слишком быстрое подкручивание брекетов и т.д., что провоцирует сильное давление на ткани ротовой полости, зубы и кости, тем самым вызывая боль в челюсти.Если человека беспокоит только боль в челюсти без каких-либо иных сопутствующих симптомов и при этом у него неправильный прикус, то необходимо обратиться к стоматологу-ортодонту, который занимается исправлением неправильного смыкания зубов.
Если боль в челюсти появляется вследствие ее травмирования (удара, ушиба, падения на лицо и т.д.), сочетается с синяком и отеком, возможно усиливается при движении челюстью, иногда не дает открыть рот, то это свидетельствует об ушибе или переломе челюсти. В такой ситуации необходимо в кратчайшие сроки обращаться к стоматологу-хирургу или челюстно-лицевому хирургу (записаться). Если докторов этих специальностей нельзя посетить в ближайшие часы, то можно обратиться к травматологу (записаться) в дежурный травмпункт.
Если боли в нижней челюсти появились в результате резкого и широкого открывания рта или высокой физической нагрузки на челюсть (например, открывание зубами бутылки и т.д.), вследствие чего челюсть выдвинулась вперед или сместилась в бок, рот оказалось невозможно закрыть, то подозревается вывих нижней челюсти, и в таком случае для его вправления необходимо обращаться к стоматологу-хирургу или травматологу.
Когда сильная боль в верхней или нижней челюсти сочетается с болями под челюстью, высокой температурой тела, выраженным отеком в области болевых ощущений, болезненностью и увеличением подчелюстных лимфатических узлов, то подозревается остеомиелит костей челюсти, абсцесс или флегмона ротовой полости. В таком случае необходимо обращаться либо к стоматологу-хирургу, либо к челюстно-лицевому хирургу, либо к травматологу.
Если боль в челюсти обусловлена видимым на лице фурункулом, то обращаться следует либо к челюстно-лицевому хирургу, либо к общему хирургу (записаться) с целью вскрытия гнойника, но также можно идти и к дерматологу (записаться), который проведет медикаментозное лечение фурункула.
Когда человека беспокоит боль в челюсти в области уха или одновременная боль в челюсти и ухе, иногда отдающая в висок, щеку и лоб, сочетающаяся с хрустом, щелчками или другими шумами при движении челюстями, болями при сильном открывании рта, жевании, зевании, то подозревается заболевание височно-нижнечелюстного сустава (артрит, артроз, дисфункция). В таком случае необходимо обращаться к врачу-стоматологу, который занимается диагностикой и лечением данных заболеваний.
 Если человека беспокоит хроническая длительно не проходящая боль в челюсти, усиливающаяся со временем или при ощупывании лица, сочетающаяся с болями и трудностями при жевании и иногда выпадением зубов, то подозревается злокачественная опухоль. В таком случае необходимо обратиться к врачу-онкологу (записаться).
Если человека беспокоит хроническая длительно не проходящая боль в челюсти, усиливающаяся со временем или при ощупывании лица, сочетающаяся с болями и трудностями при жевании и иногда выпадением зубов, то подозревается злокачественная опухоль. В таком случае необходимо обратиться к врачу-онкологу (записаться).Если же человека беспокоит хроническая длительно не проходящая боль в челюсти, которая сочетается с болями или неприятными ощущениями при жевании, и с течением времени приводящая к видимой асимметрии лица, то подозревается доброкачественная опухоль. В таком случае необходимо обращаться к стоматологу-хирургу или челюстно-лицевому хирургу.
Когда человека беспокоит боль в челюсти, сочетающаяся с болями в зубах любой степени интенсивности, то подозревается патология зубов или окружающих их тканей. В таком случае необходимо обращаться к врачу-стоматологу.
Если боль в челюсти усиливается или проявляется при жевании твердой грубой пищи, сочетается с покраснением и припухлостью десен, то диагностируется гингивит (воспаление десен). В таком случае необходимо обращаться к врачу-стоматологу.
Если боль в челюстях сочетается с симптомами невралгии тройничного нерва (жгучая резкая приступообразная боль в челюсти с одной стороны, приступы в основном по ночам), верхнего гортанного нерва (сильная боль под челюстью справа или слева, распространяющаяся на лицо и грудь, сочетающаяся с кашлем, икотой и слюнотечением) или языкоглоточного нерва (боли локализуются в языке, распространяются с нижнюю челюсть, глотку, гортань, лицо, грудную клетку, провоцируются разговором, приемом пищи, длятся несколько минут; во время болевого приступа во рту сухо, но по его окончании обильно отделяется слюна), то необходимо обращаться к врачу-неврологу (записаться).
Когда в челюсти ощущаются жгучие боли, локализующиеся либо по нижнему краю нижней челюсти от угла до подбородка, либо по верхней челюсти в области верхней губы и крыльев носа, отдающие в глаз, то подозревается артериит лицевой артерии. В таком случае необходимо обращаться к врачу-ревматологу (записаться), так как заболевание относится к варианту системных васкулитов, а не патологии сердечно-сосудистой системы. Именно поэтому следует обращаться не к кардиологу (записаться) или терапевту (записаться), а к ревматологу, занимающемуся лечением и диагностикой системных патологий сосудов, соединительной ткани и т.д.
Когда боль локализуется в нижней челюсти, под нижней челюстью, в шее, зубах и ухе с одной стороны (справа или слева), то подозревается поражение сонной артерии, которое рассматривается, как одна из разновидностей мигрени, а значит, в таком случае необходимо обращаться к врачу-неврологу.
Если внезапно возникает острая боль под нижней челюстью в сочетании с высокой температурой тела, слабостью и недомоганием, то речь идет об остром лимфадените. Если же после нелеченного острого лимфаденита человека беспокоят периодические боли под нижней челюстью в сочетании с плотным увеличенным и хорошо прощупываемым лимфатическим узлом, то подозревается хронический лимфаденит. В обоих случаях (и хронического, и острого лимфаденита) необходимо обращаться к врачу-флебологу (записаться) или сосудистому хирургу (записаться).
Если человека беспокоят периодические приступы сильной боли в языке, отдающие в нижнюю челюсть, не сочетающиеся с другими симптомами, провоцирующиеся долгим разговором, пережевыванием твердой пищи, употреблением раздражающих блюд (кислых, острых, горячих и т.д.), или же имеет место сильная боль под нижней челюстью, сочетающаяся с утолщением и покраснением языка (окраска становится ярко-красной), то подозревается глоссалгия или глоссит соответственно. В таком случае необходимо обращаться к стоматологу.
Если человека беспокоят боли под нижней челюстью, которые могут сочетаться с припухлостью под нижней челюстью справа или слева, неприятным запахом во рту, повышенной температурой тела, недомоганием, то подозревается заболевание слюнной железы (сиалолиты, сиалоаденит). В таком случае необходимо обращаться к стоматологу.
 Если человека беспокоят боли, локализующиеся одновременно под нижней челюстью и в горле, сочетающиеся с першением, покраснением горла, высокой температурой тела, возможно кашлем и другими симптомами простудной инфекции, то подозревается фарингит или ангина. В таком случае необходимо обращаться к врачу-отоларингологу (записаться).
Если человека беспокоят боли, локализующиеся одновременно под нижней челюстью и в горле, сочетающиеся с першением, покраснением горла, высокой температурой тела, возможно кашлем и другими симптомами простудной инфекции, то подозревается фарингит или ангина. В таком случае необходимо обращаться к врачу-отоларингологу (записаться).Также к отоларингологу следует обращаться, если человека беспокоят боли в верхней челюсти справа или слева (редко с обеих сторон), сочетающиеся с заложенностью носа, периодическим отхождением большого количества соплей, припухлостью в области верхней челюсти со стороны ощущения боли, повышенной температурой тела и общим недомоганием, так как подобная симптоматика свидетельствует о гайморите.
Если взрослый или ребенок испытывает боли в области челюсти, которые сочетаются с сильной припухлостью в области шеи и нижней границы щек, повышенной температурой тела и недомоганием, то подозревается паротит. В таком случае необходимо обращаться к врачу-инфекционисту (записаться).
Если человека беспокоят усиливающиеся со временем боли в нижней челюсти, ухе и грудной клетке, сочетающиеся с ощущением "кома" или инородного тела в глотке, першением в горле, кашлем, нарушением голоса, то подозревается опухоль гортани. В таком случае необходимо обращаться к врачу-онкологу. Также к онкологу следует обращаться, если в течение длительного времени человека беспокоят несильные боли в верхней челюсти справа или слева, сочетающиеся с заложенностью носа и гнойным или кровянистым отделяемым из носа, поскольку подобная симптоматика может свидетельствовать о злокачественной опухоли в области гайморовых пазух.
Какие анализы и обследования может назначить врач при боли в челюсти?
Поскольку боль в челюсти провоцируется разными заболеваниями и состояниями, врач при наличии данного симптома может назначать различные анализы и обследования, которые считает необходимыми для выявления заболевания, проявляющегося болями в челюсти. А заподазривает врач заболевание, ставшее причиной болей в челюсти, на основании всех имеющихся у человека симптомов. Таким образом, перечень анализов и обследований при боли в челюсти в каждом случае определяется тем, какие еще сопутствующие симптомы имеются у человека. Ниже мы укажем, какие анализы и обследования может назначать врач-специалист при болях в области челюсти, в зависимости от других сопутствующих симптомов.
Когда боль в челюсти беспокоит человека, носящего ортодонтические конструкции (брекеты, зубные протезы и др.), то врач-стоматолог производит осмотр и назначает панорамный снимок челюсти и зубного ряда (ортопантомограмму (записаться)), чтобы оценить состояние тканей и наличие в них патологических процессов. Если на ортопантомограмме не выявляются патологии, то боль считается обусловленной сильным давлением ортодонтических конструкций на ткани, и в таком случае для ее облегчения производится либо подгонка протеза, либо уменьшается степень давления брекетов/пластинок на зубы.
Когда боль в челюсти без каких-либо других сопутствующих симптомов беспокоит человека с неправильным прикусом, врач обычно производит осмотр и специальные тесты на правильность смыкания зубов, а также назначает ортопантомограмму. На основании результатов обследования назначается лечение, заключающееся в выравнивании зубного ряда и исправлении прикуса.
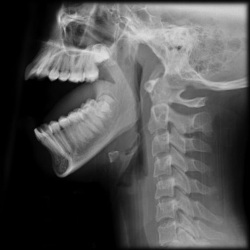 Когда боли в челюсти появляются после травматического воздействия в области лица (удара, падения, ушиба и т.д.), сочетаются с синяком и отеком в области травмы, возможно усиливаются при движении челюстью, не дают открыть рот, то врач подозревает ушиб или перелом челюсти, и в таком случае назначает и производит следующие обследования:
Когда боли в челюсти появляются после травматического воздействия в области лица (удара, падения, ушиба и т.д.), сочетаются с синяком и отеком в области травмы, возможно усиливаются при движении челюстью, не дают открыть рот, то врач подозревает ушиб или перелом челюсти, и в таком случае назначает и производит следующие обследования:- Рентген костей (записаться) челюсти в нескольких позициях;
- Ощупывание костей верхней и нижней челюсти (на ощупь врач выявляет неровность или западение кости в области перелома, а при ушибе таких неровностей нет);
- Легкое надавливание на подбородок и на углы челюсти справа и слева (при этом при переломе челюсти усиливается боль, а при ушибе нет);
- На жевательные поверхности нижних зубов ставят шпатель, просят больного сомкнуть зубы и легко постукивают по выступающей изо рта части инструмента (при переломе челюсти возникает боль в месте разлома кости, а при ушибе остается там же, где и ощущалась);
- Врач вводит пальцы в наружный слуховой проход и просит подвигать челюстями (при ушибе чувствуется движение головок костей, а при переломе – нет).
Несмотря на то, что перелом и ушиб можно диагностировать на основании обследования руками врача, наиболее точным и информативным способом диагностики, который всегда назначают доктора, был и остается рентген (записаться). Поэтому врач при подозрении на ушиб или перелом челюсти может и не проводить обследований руками, а вот рентген назначит обязательно.
Когда боль в нижней челюсти появилась после сильной нагрузки на челюсти (например, открывание зубами бутылки и т.д.), сочетается с выдвижением челюсти вперед или смещением ее вбок, раскрытым ртом, который невозможно закрыть, то врач подозревает вывих нижней челюсти, и в таком случае сначала производит осмотр, после чего назначает рентген или компьютерную томографию височно-нижнечелюстного сустава (записаться). Необходимо знать, что назначается какое-либо одно исследование – либо рентген, либо томография, так как они позволяют получить одинаковые данные, и поэтому применять оба метода нецелесообразно. В принципе, диагноз вывиха ставится на основании осмотра, а рентген или томография назначаются для уточнения положения головок костей и отличения патологии от перелома мыщелкового отростка.
Когда боль в челюсти спровоцирована видимым на коже лица фурункулом, врач производит его удаление, и при этом обычно не назначает никаких исследований, так как диагноз и так очевиден. Однако в некоторых случаях врач может назначить общий анализ крови (записаться) для оценки состояния организма в целом. После удаления фурункула врач назначает бактериологический посев (записаться) выделившегося из него гноя, чтобы выявить микроб, ставший возбудителей инфекционно-воспалительного процесса. Если же фурункулы появляются часто, то врач для выявления причины этого назначает следующие анализы и обследования:
- Общий анализ крови;
- Общий анализ мочи;
- Анализ крови на сахар;
- Бактериологический посев мочи (записаться);
- Посев крови на стерильность;
- Фарингоскопия (записаться);
- Риноскопия (записаться);
- Рентген околоносовых пазух (записаться);
- Флюорография (записаться);
- УЗИ органов брюшной полости (записаться) и почек (записаться).
Когда боль в нижней или верхней челюсти сильная, сочетается с болью под челюстью, высокой температурой, отеком в области боли, увеличением и болезненностью лимфатических узлов, то врач подозревает остеомиелит челюстных костей, абсцесс или флегмону ротовой полости, и в таком случае обязательно, в первую очередь, производит осмотр. Если речь идет об абсцессе, то он виден глазом, вследствие чего других дополнительных методов для его диагностики не требуется, поэтому они не назначаются. Соответственно, после выявления абсцесса, врач сразу же приступает к его лечению (вскрывает гнойник, выпускает гной, промывает полость и т.д.). Флегмона околочелюстных тканей также диагностируется на основании опроса и осмотра больного, но иногда для ее подтверждения врач производит пункцию отечного и болезненного участка. Если в ходе пункции из тканей изливается гнойное содержимое с кровью, то флегмона считается подтвержденной, и другие методы для ее выявления не назначаются, а врач сразу приступает к ее лечению. Однако перед началом лечения и абсцесса, и флегмоны врач может назначить общий анализ крови для того, чтобы оценить степень тяжести воспалительного процесса и его влияние на организм в целом. Гнойное отделяемое абсцесса и флегмоны обязательно отдается в бактериологическую лабораторию для посева с целью определения микроба-возбудителя инфекционно-воспалительного процесса.
 Если же в ходе осмотра и пункции врач не диагностировал абсцесса или флегмоны, то подозревается остеомиелит костей челюсти, и в таком случае для его подтверждения назначаются следующие анализы и обследования:
Если же в ходе осмотра и пункции врач не диагностировал абсцесса или флегмоны, то подозревается остеомиелит костей челюсти, и в таком случае для его подтверждения назначаются следующие анализы и обследования:- Общий анализ крови;
- Биохимический анализ крови (записаться) (общий белок, белковые фракции, мочевина, креатинин, билирубин (записаться), холестерин, АсАТ, АлАТ, амилаза и др.);
- Общий анализ мочи;
- Бактериологический посев отделяемого из очага воспаления;
- Рентген костей челюсти;
- Томография костей челюсти;
- Зондирование свищей (если таковые имеются).
В обязательном порядке назначаются анализы крови и мочи, так как они позволяют оценить общее состояние организма. Также назначается бактериологический посев отделяемого очага воспаления с целью определения микроба-возбудителя инфекционного процесса. Обязательно назначается либо рентген, либо компьютерная томография, в зависимости от возможностей медицинского учреждения. Если имеется возможность выбрать, то томография предпочтительнее, так как она дает более детальную информацию о состоянии костей, зубов и окружающих тканей. Если имеются свищевые ходы, то врач производит их зондирование с целью определения длины свища, места его начала, соединения с костью и т.д.
Если человек страдает от болей в челюсти рядом с ухом или от одновременной боли в челюсти и ухе, иногда распространяющейся в висок, щеку или лоб, сочетающихся с хрустом, щелчками или другими шумами при движении челюстями, болями при сильном открывании рта, жевании, зевании, то врач подозревает патологию височно-нижнечелюстного сустава (артрит, артроз, дисфункция), и в таком случае назначает следующие анализы и обследования:
- Рентген височно-нижнечелюстного сустава (записаться);
- Компьютерная томография височно-нижнечелюстного сустава;
- Конусно-лучевая компьютерная томография височно-нижнечелюстного сустава;
- Диагностическая модель челюстей;
- Артрография височно-нижнечелюстного сустава;
- Ортопантомограмма челюсти;
- Электромиография (записаться);
- Реография (записаться);
- Артрофонография;
- Аксиография;
- Гнатография;
- УЗИ височно-нижнечелюстного сустава (записаться);
- Магнитно-резонансная томография области височно-нижнечелюстного сустава (записаться);
- Допплерография сосудов (записаться) челюсти;
- Реоартрография сосудов;
- Анализ крови на возбудителей инфекций (записаться) методами ИФА и ПЦР (записаться).
Конечно, врач назначает не все вышеперечисленные исследования сразу, а проводит их поэтапно. Сначала выполняются первоочередные, а затем – дополнительные. Дополнительные обследования производятся только при недостаточной информативности первоочередных. Итак, в первую очередь при подозрении на патологию височно-нижнечелюстного сустава врач назначает рентген. Если в учреждении здравоохранения имеется соответствующее оборудование, то рентген заменяют на компьютерную томографию или конусно-лучевую компьютерную томографию. Одновременно рентген и томографию не назначают, так как эти исследования в основном дублируют друг друга, но томография позволяет получать несколько более широкий спектр информации по сравнению с рентгеном. По результатам рентгена или томографии безошибочно и однозначно диагностируется артрит височно-нижнечелюстного сустава. И в том случае, если после рентгена/томографии выявлен артрит, врач завершает обследование и не назначает других инструментальных обследований. Однако если имеются подозрения на специфический артрит, спровоцированный каким-либо системным инфекционным заболеванием, то врач назначает для выявления патогенного микроба в организме анализ крови методами ПЦР или ИФА.
Далее, если по результатам рентгена/томографии не были выявлены признаки артрита, то врач на основе данных исследования, осмотра и опроса пациента склоняется к подозрениям на артроз или дисфункцию височно-нижнечелюстного сустава. Если подозревается артроз, то делается модель челюстей для изучения окклюзионных контактов. Данных томографии, осмотра, опроса и модели челюстей обычно достаточно для постановки диагноза артроза. Но если необходимо получить более подробные данные о состоянии сустава, то дополнительно назначается артрография и ортопантомограмма, для оценки активности жевательных и височных мышц дополнительно проводится электромиография. А если нужно оценить функциональную активность сустава, то в качестве дополнительных методов обследования назначается реография, артрофонография, аксиография, гнатография.
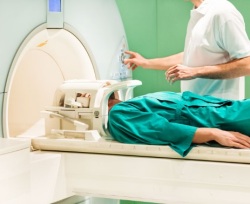 Когда же по результатам рентгена/томографии и данным осмотра и опроса подозревается дисфункция височно-нижнечелюстного сустава, то для ее окончательной диагностики назначается ортопантомограмма, УЗИ (записаться) и изготовление диагностической модели челюсти. Результатов УЗИ, рентгена, томографии, УЗИ и экспериментов с диагностической моделью челюстей достаточно для точной диагностики дисфункции височно-нижнечелюстного сустава. Но если имеет место повреждение мягких тканей около сустава, то дополнительно назначается магнитно-резонансная томография (записаться). Кроме того, если нужно оценить состояние кровотока в суставе и прилежащих тканях, то назначается допплерография (записаться) или реоартрография. А при необходимости оценки функциональной состоятельности сустава назначаются электромиография, артрофонография, гнатография.
Когда же по результатам рентгена/томографии и данным осмотра и опроса подозревается дисфункция височно-нижнечелюстного сустава, то для ее окончательной диагностики назначается ортопантомограмма, УЗИ (записаться) и изготовление диагностической модели челюсти. Результатов УЗИ, рентгена, томографии, УЗИ и экспериментов с диагностической моделью челюстей достаточно для точной диагностики дисфункции височно-нижнечелюстного сустава. Но если имеет место повреждение мягких тканей около сустава, то дополнительно назначается магнитно-резонансная томография (записаться). Кроме того, если нужно оценить состояние кровотока в суставе и прилежащих тканях, то назначается допплерография (записаться) или реоартрография. А при необходимости оценки функциональной состоятельности сустава назначаются электромиография, артрофонография, гнатография.Если человека беспокоят непроходящие в течение длительного времени постоянные, упорные боли в области челюсти, сочетающиеся с болями и трудностями при жевании, то подозревается доброкачественная или злокачественная опухоль, и в таком случае врач обязательно назначает рентген, томографию (компьютерную или магнитно-резонансную) и УЗИ для выявления места расположения и размеров новообразования, но самое главное - назначается биопсия (записаться) с гистологическим исследованием. Именно результат гистологии и дает окончательное заключение, доброкачественная или злокачественная опухоль у человека. Помимо методов выявления месторасположения и размеров опухоли, а также характера ее роста (злокачественный/доброкачественный), врач при подозрении на новообразование может назначить широчайший спектр различных анализов, которые ему покажутся необходимыми для оценки состояния организма в общем.
Если боль в челюсти сочетается с любыми по интенсивности и длительности болями в зубах, то врач подозревает какое-либо заболевание зубов или окружающих их тканей. В таких случаях стоматолог производит, прежде всего, осмотр, и именно на основании его данных и ставит диагноз (например, кариес, пульпит, периодонтит, травма зуба и т.д.). Далее, при выявлении пульпита, ограниченного остеомиелита, травмы зуба или периодонтального абсцесса врач назначает рентген для оценки степени и глубины поражения тканей. Кроме того, при ограниченном остеомиелите, травме зуба или периодонтальном абсцессе назначается общий анализ крови для оценки состояния организма в целом и бактериологический посев гноя (если таковой имеется) для выявления микроба-возбудителя инфекционно-воспалительного процесса.
Когда боль в челюсти появляется или усиливается при жевании грубой и твердой пищи, и при этом сочетается с покраснением и припухлостью десен, то врач на основании осмотра ставит диагноз гингивита. В таком случае дополнительные обследования для диагностики заболевания не нужны, поэтому их не назначают и не проводят.
Когда имеется подозрение на то, что боли в челюсти обусловлены невралгиями различных нервов, таких, как тройничный (приступы жгучей, резкой, сверлящей боли в челюсти справа или слева, возникающие, главным образом, в ночные часы), верхний гортанный (сильная боль под челюстью справа или слева, отдающая с лицо и грудь, сочетающаяся с кашлем, икотой и слюнотечением) и языкоглоточный (кратковременные (до трех минут) приступы боли вызываются разговором или приемом пищи, причем боль локализуется в языке, распространяется в нижнюю челюсть, глотку, гортань, лицо, грудную клетку, во время болевого ощущения во рту сухость, а после купирования болей появляется сильное слюноотделение), то врач-невролог производит тщательный осмотр, а также проводит специальные неврологические пробы, прося пациента принять ту или иную позу, совершить то или иное действие и т.д.
Далее по тому, как пациент может выполнить различные движения, насколько они ему удаются, врач делает заключение о том, какое именно заболевание нерва имеет место, и какой нерв поражен. В принципе, этими специфическими неврологическими пробами и данными осмотра и ограничивается постановка диагноза. Каких-либо инструментальных или лабораторных исследований для диагностики невралгии не применяют, так как в этом нет необходимости. Но для выяснения причины невралгии врач может назначить томографию (компьютерную (записаться) или магнитно-резонансную (записаться)) головного мозга, а если ее выполнить невозможно, то эхоэнцефалографию (записаться), электроэнцефалографию (записаться) и осмотр глазного дна (записаться).
 Если беспокоят жгучие боли либо по нижнему краю нижней челюсти от угла до подбородка, либо по верхней челюсти в области верхней губы и крыльев носа, отдающие внутрь глаза, то подозревается артериит лицевой артерии. В таком случае врач назначает следующие анализы и обследования:
Если беспокоят жгучие боли либо по нижнему краю нижней челюсти от угла до подбородка, либо по верхней челюсти в области верхней губы и крыльев носа, отдающие внутрь глаза, то подозревается артериит лицевой артерии. В таком случае врач назначает следующие анализы и обследования:- Общий анализ крови;
- Биохимический анализ крови (мочевина, креатинин, общий белок, альбумин, холестерин, липопротеины высокой и низкой плотности, билирубин, АсАТ, АлАТ, амилаза, липаза и др.);
- Осмотр глазного дна;
- Проверка остроты зрения (записаться);
- Биопсия артерии;
- Допплерография сосудов шеи (записаться), мозга (записаться), глаз;
- Ангиография сосудов головного мозга (записаться);
- Томография (компьютерная или магнитно-резонансная) головного мозга.
Обычно назначают все вышеуказанные обследования, так как они необходимы для постановки диагноза, а также для оценки степени сосудистых нарушений в сосудах, кровоснабжающих мозг, глаза, мягкие ткани черепа.
Если боль ощущается в области нижней челюсти и под ней, в также в шее, зубах, ухе с одной стороны (справа или слева), сочетается с непереносимостью света, шума, тошнотой или рвотой, то врач производит тщательный опрос и осмотр, на основании чего ставит диагноз поражения сонной артерии (разновидности мигрени). Однако для того, чтобы исключить патологии сосудов и мозга, врач назначает следующие исследования:
- Электроэнцефалография;
- Эхоэнцефалография;
- Реоэнцефалография (записаться);
- Допплерография сосудов головы (записаться);
- Осмотр глазного дна;
- Определение полей зрения (записаться);
- Магнитно-резонансная томография головного мозга и мозговых сосудов.
Обычно назначаются все вышеперечисленные исследования, кроме томографии, так как они необходимы для исключения или выявления органической патологии мозга и мозговых сосудов (опухоли, атеросклероз сосудов и т.д.). А томография назначается только в случае сомнительных или недостаточных данных ранее проведенных исследований.
Когда у человека появляется внезапная острая боль под нижней челюстью, сочетающаяся с повышенной температурой тела, слабостью и недомоганием – врач подозревает острый лимфаденит, и в таком случае назначает общий анализ крови, общий анализ мочи, а также пункцию лимфатического узла с последующим бактериологическим посевом его содержимого для определения микроба-возбудителя, ставшего причиной воспаления подчелюстных лимфоузлов. Если врач подозревает поражение также и лимфатических сосудов, то дополнительно, для всестороннего исследования состояния участка лимфатической системы, может назначить допплерографию лимфососудов, лимфосцинтиграфию, контрастную лимфографию и томографию области поражения.
Когда после эпизода плохого самочувствия с болями под нижней челюстью человека беспокоят плотные, увеличенные, хорошо прощупываемые, периодически болящие лимфоузлы под челюстью, то врач подозревает хронический лимфаденит, и в таком случае назначает следующие анализы и обследования:
- Биопсия лимфатического узла методом пункции с последующим гистологическим исследованием;
- Бактериологический посев содержимого лимфатического узла, полученного в результате пункции;
- Микроскопия содержимого лимфатического узла, полученного в результате пункции;
- Проба Манту (записаться) и Пирке;
- Рентген грудной клетки (записаться), шеи (записаться), подчелюстной, подмышечной и паховых областей;
- Допплерография лимфатических сосудов;
- Лимфосцинтиграфия;
- Рентгеноконтрастная лимфография;
- Томография (компьютерная или магнитно-резонансная) области поражения.
В первую очередь назначается пункция лимфатического узла с забором его содержимого. Далее полученное в ходе пункции содержимое засевают на питательные среды с целью выявления микроба-возбудителя инфекционно-воспалительного процесса. Также с целью выявления возбудителя инфекции обязательно назначается исследование под микроскопом содержимого лимфоузла. Кроме того, биопсию лимфоузла отдают для гистологического исследования, которое необходимо для отличения лимфаденита от опухоли или метастазов в лимфатический узел.
Когда по результатам гистологии, микроскопии и бактериологического посева будет выявлен лимфаденит и установлен возбудитель инфекционно-воспалительного процесса, врач может начать лечение. Однако если по результатам микроскопии и бактериологического посева выявлены бациллы Коха (возбудитель туберкулеза) или бледные трепонемы (возбудитель сифилиса), то дополнительно назначаются обследования для диагностики туберкулеза или сифилиса. Так, при подозрении на туберкулез назначаются пробы Манту и Пирке, а также рентген легких (записаться), шеи, подчелюстной, подмышечной, паховых зон. При подозрении на сифилис назначается выявление антител к трепонеме в крови методами ИФА и МРП.
После того, как диагноз окончательно поставлен и выявлен возбудитель инфекции, врач дополнительно для оценки состояния лимфатической системы может назначить допплерографию лимфатических сосудов, лимфосцинтиграфию, контрастную лимфографию и томографию пораженной области.
Когда имеются периодические приступы болей в языке, отдающих в нижнюю челюсть, которые не сочетаются с другими симптомами, а вызываются долгим разговором, пережевыванием твердой пищи, употреблением раздражающих блюд (кислых, острых, горячих и т.д.), то врач подозревает глоссалгию, и в таком случае для постановки диагноза проводит тщательный осмотр и опрос. Выясняется, не может ли быть причиной болевого синдрома неправильный прикус (выявляется осмотром), невриты или невралгии (для их выявления проводятся неврологические тесты, заключающиеся в выполнении определенных движений), остеохондроз шейного отдела позвоночника (для его выявления назначается рентген), травмы (выявляются осмотром). Когда все указанные возможные причины болей в языке и челюсти исключены, врач проводит тест на интенсивность болевых ощущений – для этого он проводит по языку пальцем или инструментом, что при глоссалгии вызывает очень сильные боли. Результат такого теста, когда интенсивность боли явно не соответствует наносимому раздражению, и считается основным признаком глоссалгии.
 Когда человека беспокоит сильная боль под нижней челюстью, а язык при этом утолщенный и ярко-красный, то врач подозревает глоссит, и назначает следующие анализы и обследования:
Когда человека беспокоит сильная боль под нижней челюстью, а язык при этом утолщенный и ярко-красный, то врач подозревает глоссит, и назначает следующие анализы и обследования:- Общий анализ крови;
- Биохимический анализ крови;
- Анализ слюны;
- Соскоб с языка на бледную трепонему;
- Цитологическое исследование соскоба с языка;
- Бактериологический посев соскоба с языка;
- УЗИ органов пищеварительного тракта;
- Гастроскопия (записаться);
- Колоноскопия (записаться).
Обязательно назначаются общий и биохимический анализы крови, анализ слюны, позволяющие оценить состояние организма, выявить наличие воспалительного процесса и т.д. Кроме того, в первую очередь врач также назначает бактериологический посев, цитологическое исследование и анализ на бледную трепонему соскоба с языка, которые необходимы для выявления микроба-возбудителя инфекционно-воспалительного процесса. Если бактериологический посев позволил выявить возбудителя инфекции, по результатам цитологии отсутствуют патологии органов пищеварительного тракта, а анализ соскоба с языка на бледную трепонему отрицателен, то на этом обследование заканчивается. Но если по результатам цитологии соскоба с языка врач заподазривает заболевание органов ЖКТ, то дополнительно для его выявления назначаются УЗИ, гастроскопия, колоноскопия. Если же в соскобе была обнаружена бледная трепонема, то дополнительно назначается анализ крови на сифилис (МРП, RPR-тест) (записаться). А если по результатам бактериологического посева получены сомнительные данные, то для выявления возбудителя инфекции языка врач может назначить анализ на обнаружение микробов или антител к ним в крови методами ПЦР или ИФА.
Когда имеются не слишком интенсивные боли под нижней челюстью, сочетающиеся с припухлостью под челюстью справа или слева, неприятным запахом изо рта, то подозревается слюнокаменная болезнь, и для ее диагностики врач назначает следующие анализы и обследования:
- Рентген слюнной железы с контрастным веществом или без такового;
- УЗИ слюнных желез;
- Компьютерная томография слюнной железы;
- Сиалосцинтиграфия;
- Сиалометрия;
- Биохимический анализ слюны с измерением ее кислотности.
Обязательно для диагностики слюнокаменной болезни врач назначает рентген и УЗИ слюнных желез, которые позволяют выявить патологию в подавляющем большинстве случаев. Также в обязательном порядке для оценки функциональной активности железы назначается сиалометрия, а для выявления свойств слюны назначается биохимический анализ слюны с измерением кислотности. На этом обычно обследование завершается, но в трудных случаях, когда результаты УЗИ и рентгена не позволяют с уверенностью поставить диагноз слюнокаменной болезни, в качестве дополнительных методов обследования назначают томографию и сцинтиграфию слюнной железы.
Когда появляются сильные боли под нижней челюстью, сочетающиеся с повышенной температурой тела и общим недомоганием, то подозревается сиалоаденит. В таком случае врач назначает следующие анализы и обследования:
- Анализ отделяемого слюнной железы на патогенные микробы методом ПЦР;
- Анализ крови на наличие антител (записаться) к патогенным микробам методом ИФА;
- Биохимическое исследование отделяемого слюнной железы;
- Цитологическое исследование отделяемого слюнной железы;
- Микробиологическое исследование отделяемого слюнной железы;
- Биопсия слюнной железы с гистологическим исследованием;
- УЗИ слюнной железы;
- Рентген слюнной железы;
- Сцинтиграфия слюнной железы;
- Томография слюнной железы;
- Сиалометрия.
В обязательном порядке в первую очередь для выявления возбудителя воспалительного процесса и оценки степени его активности врач назначает анализ отделяемого на патогенные микробы методом ПЦР, а также биохимическое, цитологическое, микробиологическое исследование отделяемого железы. С целью выявления патологических изменений в тканях железы назначается биопсия с гистологией. Затем, для оценки состояния и положения железы, врач назначает УЗИ и рентген, а если их данных оказалось недостаточно, то дополнительно еще и томографию. Для оценки функциональной активности железы врач назначает либо сиалометрию, либо сцинтиграфию.
Когда отмечаются боли, ощущаемые одновременно в горле и под нижней челюстью, сочетающиеся с першением, покраснением горла, высокой температурой тела, возможно кашлем и другими симптомами простудной инфекции, то подозревается фарингит или ангина. В таком случае врач, в первую очередь, производит осмотр горла и фарингоскопию. По результатам осмотра и фарингоскопии ставится диагноз ангины или фарингита, а далее назначаются различные обследования, необходимые для определения возбудителя воспалительного процесса, а также для оценки состояния организма и риска развития осложнения.
Так, при фарингите врач обычно назначает мазок из глотки на вирусологическое и бактериологическое исследование, в ходе которого определяется возбудитель воспалительного процесса. Если имеют место частые и длительно текущие фарингиты, то врач может назначить анализ крови на определение наличия антител к хламидиям (записаться) (к Хламидия трахоматис и Хламидия пневмоние), так как эти микроорганизмы способны провоцировать хронический, плохо поддающийся лечению фарингит.
Если же в результате осмотра и фарингоскопии выявлена ангина, то врач назначает общий анализ крови, общий анализ мочи, бактериологический посев мазка из зева, а также анализ крови на титр АСЛ-О (записаться), на С-реактивный белок, биохимический анализ крови (мочевина, креатинин). Общий анализ крови и анализ на С-реактивный белок необходимы для оценки активности и степени тяжести воспалительного процесса, общий анализ мочи и биохимический анализ крови позволяют выявлять, дала ли ангина осложнения на почки, бактериологический посев мазка из зева дает возможность выявить возбудителя инфекции, а анализ крови на титр АСЛ-О отвечает только на один вопрос – вызвана ли ангина стрептококками.
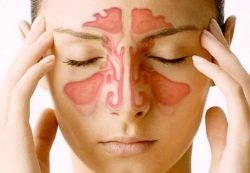 Если имеются боли в верхней челюсти справа или слева (иногда с обеих сторон), которые сочетаются с припухлостью в области челюсти на стороне боли, заложенностью носа, периодическим отхождением большого количества соплей, общим недомоганием и повышенной температурой тела, то подозревается гайморит. В таком случае врач может назначить следующие анализы и обследования:
Если имеются боли в верхней челюсти справа или слева (иногда с обеих сторон), которые сочетаются с припухлостью в области челюсти на стороне боли, заложенностью носа, периодическим отхождением большого количества соплей, общим недомоганием и повышенной температурой тела, то подозревается гайморит. В таком случае врач может назначить следующие анализы и обследования:- Общий анализ крови;
- Рентген околоносовых пазух;
- Компьютерная томография околоносовых пазух (записаться);
- Магнитно-резонансная томография (МРТ) околоносовых пазух (записаться);
- УЗИ околоносовых пазух (записаться);
- Томография (компьютерная или магнитно-резонансная) головного мозга.
Обычно в первую очередь назначается общий анализ крови и рентген. Если медицинское учреждение имеет такую возможность, то рентген заменяют компьютерной томографией, но оба этих исследования не назначают одновременно, так как они дают одинаковую по своей сути информацию, просто томография позволяет получить чуть больше данных, чем рентген. Как правило, результаты общего анализа крови и рентгена/томографии достаточны для постановки диагноза, поэтому в большинстве случаев на этом обследование заканчивается. Но если результаты рентгена/томографии оказались недостаточно информативными, и у врача имеются сомнения, то для уточнения он может назначить либо УЗИ, либо магнитно-резонансную томографию. Если же по результатам обследования врач подозревает осложнения гайморита, то назначается томография мозга.
Когда у взрослого или ребенка появляются боли в области челюсти в сочетании с сильной, видимой припухлостью на границе нижней части щеки и шеи, общим недомоганием и повышенной температурой тела, то врач на основании характерных симптомов ставит диагноз свинки (паротита). Как правило, назначается только общий анализ крови и мочи для оценки состояния организма в целом, а каких-либо тестов для диагностики самой свинки доктора не применяют, так как, во-первых, имеющиеся в настоящее время методы малоинформативны, а во-вторых, диагноз и так очевиден на основании характерной симптоматики. Однако если у врача имеются сомнения, то он может назначить анализ крови на антитела к вирусу свинки методами ИФА, РСК или РТГА, а также анализ на активность амилазы в крови и моче.