- Что такое ревматоидный артрит?
- Анатомия суставов
- Причины ревматоидного артрита
- Симптомы ревматоидного артрита
- Виды ревматоидного артрита по МКБ
- Диагностика ревматоидного артрита
- Лечение ревматоидного артрита
- Немедикаментозное лечение ревматоидного артрита
- Ортопедическое лечение ревматоидного артрита
- Последствия ревматоидного артрита
- Профилактика ревматоидного артрита
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Что такое ревматоидный артрит?
Ревматоидный артрит – это хроническое системное заболевание соединительной ткани с поражением суставов и внутренних органов.По статистике разных авторов, ревматоидным артритом страдает от 0,6 до 2 процентов всех жителей планеты. Исследователи отмечают, что ревматоидный артрит среди болезней соединительной ткани занимает второе место после ревматизма. Среди жителей Российской Федерации это заболевание встречается у 2 миллионов человек. В группу повышенного риска входят женщины, чей возраст превышает 45 лет. Спонтанная ремиссия наступает в редких случаях, количество которых не превышает 1 процента. Среди всех пациентов с ревматоидным артритом от 50 до 70 процентов получают инвалидность в течение 5 лет после дебюта болезни. Половина людей, ставших инвалидами, увольняются с работы и полностью прекращают трудовую деятельность в течение 10 лет. Годовые денежные затраты РФ на проведение профилактических мероприятий и организацию других мер борьбы с ревматоидным артритом составляют 5 миллиардов рублей.
Интересные факты
Первым, кто подробно описал ревматоидный артрит, был английский врач Стилл. Медик определил свойственные только этой форме артрита симптомы (симметричное поражение суставов, увеличение селезенки и лимфоузлов). В это же время также детально это заболевание описал французский врач Шоффар. Именно поэтому одним из названий ревматоидного артрита является болезнь Стилла-Шоффара. Спустя некоторое время было установлено, что болезнь Стилла является формой хронического поражения суставов невыясненного генеза (происхождения).Существует несколько теорий о том, какие обстоятельства провоцируют развитие ревматоидного артрита. В начале века основной причиной ревматоидного артрита считался туберкулез, и лечение таких пациентов сводилось к приему солей золота. В дальнейшем было обнаружено, что туберкулезные бактерии не имеют какого-либо отношения к данному заболеванию. К факторам, провоцирующим развитие этой формы артрита, стали относить очаги инфекции, располагающиеся в зубах, миндалинах или прямой кишке. Одним из самых распространенных методов лечения ревматоидного артрита было удаление пораженных кариесом зубов.
В начале 20 века несколько американских ученых пришли к выводу о том, что одним из основных триггерных факторов (пусковых механизмов) этого заболевания являются отрицательные эмоции. Этими исследователями были установлены некоторые черты характера, которые были выявлены у подавляющего количества больных с ревматоидным артритом.
Австралийский доктор из города Виктория считает, что уровень риска развития этой патологии напрямую связан с восприимчивостью организма к клейковине. По данным врача народы, гастрономическая культура которых предполагает значительное употребление ржи, пшеницы и овса, чаще других страдают ревматоидным артритом.
Интересное предположение сделали исследователи из Кембриджа, которые привели факты, подтверждающие связь между высоким уровнем заболеваемости и повышенным употреблением молока и сыра. Эту же версию поддержали ученые из Швеции, которые считают, что провокатором ревматоидного артрита может выступать такой компонент молока как diplostrectococcus agalactiae.
Интересным подходом к объяснению причин развития ревматоидного артрита обладает китайская медицина. На Востоке считается, что болезнь возникает по причине формирования «сырости» и застоя крови в организме. Отсутствие энергии ян (мужской энергии) приводит к тому, что сосуды не согреваются, снижается их проходимость и кровь начинает застаиваться, провоцируя ревматоидный артрит.
Анатомия суставов
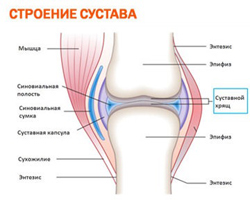 Суставами называют один из видов соединения костей, при котором сохраняется подвижность этих костей относительно друг друга. Суставы выполняют основную двигательную функцию скелета и отвечают за опору человеческого тела в целом.
Суставами называют один из видов соединения костей, при котором сохраняется подвижность этих костей относительно друг друга. Суставы выполняют основную двигательную функцию скелета и отвечают за опору человеческого тела в целом.С анатомической точки зрения большинство суставов имеют достаточно простое строение.
Основными элементами суставов являются:
- костные эпифизы (концы костей, участвующие в формировании сустава);
- суставная сумка;
- полость сустава.
Костные эпифизы
Костные эпифизы выступают в роли суставных поверхностей. Они представляют собой твердую суставную основу, выдерживая большие нагрузки. Костные эпифизы чаще всего конгруэнтны (подходят друг к другу как кусочки пазла). Выпуклые костные эпифизы называются суставными головками. В суставе они сочленяются с вогнутыми эпифизами – суставными впадинами или ямками. Суставные головки могут быть различных форм.Основными формами суставных головок являются:
- шаровидная форма;
- форма седла;
- эллипсоидная форма;
- блоковидная форма;
- цилиндрическая форма.
Суставная сумка
Суставная сумка представляет собой герметичный мешок, который прикрепляется по краям костных эпифизов сочленяющихся костей. Структурно ее можно разделить на два слоя – наружный и внутренний. Наружная поверхность сумки образована плотной фиброзной оболочкой, состоящей из продольного и кругового пласта соединительной ткани. Между этими пластами пролегают кровеносные сосуды, обильно снабжающие внутреннюю оболочку. В толщу фиброзной оболочки вплетаются связки и сухожилия мышц, находящихся вокруг суставов. Благодаря этому суставы предохраняются от разрывов и механических повреждений. В сочленениях, обладающих малой подвижностью наружная оболочка утолщена. Изнутри суставная сумка полностью выстлана синовиальной оболочкой. Исключением являются только хрящи. Синовиальная оболочка состоит из особых гладких клеток. Эти клетки выделяют в полость сустава синовий (прозрачную внутрисуставную жидкость). Синовий представляет собой «профильтрованную» кровь и лимфу, смешанные с особыми вяжущими веществами (муцином, мукополисахаридами и гиалуроновой кислотой). Синовиальная жидкость обволакивает все внутрисуставные поверхности, уменьшая трение при их движении. Также синовий питает все тканевые элементы сустава и участвует в обмене веществ.Полость сустава
Суставная сумка окружает сочленяющиеся кости, образуя внутри полость в виде щели. Полость сустава полностью заполнена синовиальной жидкостью. В зависимости от размеров сустава объемы синовия варьируют от 5 кубических миллиметров до 5 кубических сантиметров. В некоторых сложных суставах в полости располагаются дополнительные хрящевые элементы – диски (округлые двояковогнутые хрящи), мениски (полулунные хрящи коленного сустава).В анатомическом строении более сложных суставов встречается ряд вспомогательных элементов.
К вспомогательным элементам сложных суставов относятся:
- синовиальные сумки;
- связки;
- суставные хрящи (диски и мениски)
Синовиальные сумки образуются в более тонких зонах сустава за счет выпячивания синовиальной оболочки. Чаще всего они располагаются вокруг околосуставных сухожилий и мышц, уменьшая их трение при различных движениях. Величина синовиальных сумок может достигать 5 кубических сантиметров. Наибольшее их количество формируется в подвижных суставах конечностей.
Суставные связки
Связки представляют собой плотные соединительнотканные тяжи, укрепляющие соединения между костными эпифизами. Они находятся на внешней поверхности суставной сумки. Существуют также внутрисуставные связки, которые находятся в полости коленных и тазобедренных суставов. Как и вся суставная полость, эти связки покрыты синовиальной оболочкой. Внутрисуставные связки удерживают костные эпифизы относительно друг друга. Их основная задача – защита и обеспечение большей прочности.
Суставные хрящи
Суставные диски и мениски находятся в полости сустава между костными эпифизами. Диски разделяют полностью сустав на две камеры, мениски же разделяют его частично. Внутрисуставные хрящи увеличивают площадь соприкосновения костей и придают суставу большую стабильность. За счет своей эластичности диски и мениски укрепляют суставы при увеличенной нагрузке. Они также выступают в роли «подушек», которые смягчают толчки и удары на суставные поверхности.
Васкуляризация (кровоснабжение) и иннервация суставов
Снаружи суставы окружены мышцами, которые отвечают за все движения. В толщах этих мышц проходят кровеносные и лимфатические сосуды, питающие суставы. Ветви 8 – 10 мелких артерий тесно переплетаются в широкую сеть, проникающую в полость сустава. Отток крови происходит по такой же сети мелких вен и лимфатических сосудов.Иннервацию суставов обеспечивают симпатические и спинномозговые нервы, образующие густую суставную нервную сеть. Практически все элементы и ткани сустава содержат большое количество нервных рецепторов (окончания), отвечающих на любые внутренние раздражители. Поэтому даже малейшие внутрисуставные изменения могут вызвать выраженные болевые ощущения.
Физиология суставов
Все суставы выполняют три главные функции в жизнедеятельности человеческого организма.Главными функциями суставов являются:
- содействие в сохранении положения тела;
- перемещение частей тела относительно друг друга;
- перемещение тела в пространстве.
К главным осям движения в суставах относятся:
- вертикальная ось – собственная ось;
- сагиттальная (переднезадняя) ось – разделяет тело на правую и левую сторону;
- фронтальная ось – разделяет тело на переднюю и заднюю сторону.
Во время движений в суставах вокруг сагиттальной оси наблюдается отведение и приведение части тела. Отведение означает удаление движимой части тела от срединной плоскости, а приведение обеспечивает приближение к ней.
Подвижность сустава вокруг вертикальной оси обуславливает возникновение вращательных движений кнутри и кнаружи.
Виды суставов
В человеческом теле присутствует большое количество суставов, отличающихся по строению и функциям.Основными типами суставов, отличающихся по количеству костных эпифизов, являются:
- простые суставы;
- сложные суставы;
- комплексные суставы;
- комбинированные суставы.
Сложные суставы состоят из трех и больше сочлененных костных эпифизов, заключенных в одной суставной сумке. Между собой эпифизы соединены простыми суставами, что позволяет им осуществлять движения не только вместе, но и по отдельности. Одним из сложных суставов является локтевой. Он образован шестью костными эпифизами, которые между собой образуют три простых сустава.
Комплексными суставами считают суставы, дополненные внутрисуставным хрящом. При этом полость сустава разделяется диском либо мениском полностью или частично на две камеры. Крупным комплексным суставом является коленный сустав, в котором находятся два мениска.
Комбинированные суставы состоят из нескольких отдельных суставов, находящихся в изоляции друг от друга, но действующих вместе. Наиболее наглядным примером комбинированных суставов являются височно-нижнечелюстные суставы. Движение в обоих суставах возможно только одновременно.
Также суставы различаются по форме и типу движения в них.
Причины ревматоидного артрита
 Единых причин развития ревматоидного артрита, которые бы выявились у всех больных, в настоящее время не существует. В каждом отдельном случае определяются различные причины возникновения болезни. Часто в этиологии ревматоидного артрита отмечается комбинация различных причин и факторов риска.
Единых причин развития ревматоидного артрита, которые бы выявились у всех больных, в настоящее время не существует. В каждом отдельном случае определяются различные причины возникновения болезни. Часто в этиологии ревматоидного артрита отмечается комбинация различных причин и факторов риска.Все причины ревматоидного артрита можно условно разделить на несколько групп.
К основным группам причин, вызывающих ревматоидный артрит, относятся:
- генетические отклонения;
- хронические инфекционные атаки организма;
- аутоиммунные реакции человеческого организма;
- постоянные гормональные нарушения в организме;
- хронические воспалительные процессы в суставах.
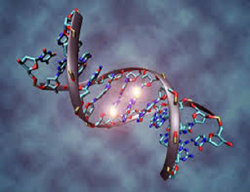
Генетические отклонения
Некоторые генетические отклонения в человеческом организме являются причиной развития ревматоидного артрита. Все гены человеческой ДНК (дезоксирибонуклеиновой кислоты) отвечают за создание и развитие структур различных клеток организма. При появлении «анормальных» генов создаются и развиваются измененные клетки. В случае ревматоидного артрита наблюдается отклонение в гене, кодирующем информацию особых рецепторов с поверхности клеток. Эти рецепторы, находящиеся на клеточных мембранах (внешних оболочках), видоизменяются. Под воздействием неблагоприятных факторов, иммунная система организма не распознает такие клетки и воспринимает их как чужеродные. Начинается выработка специальных антител, направленных на разрушение и удаление из организма этих видоизмененных клеток. Хроническое повреждение собственных клеток организма способствует развитию ревматоидного артрита.Хронические инфекционные атаки организма
Ревматоидный артрит нередко появляется на фоне различных хронических инфекционных атак организма. Чаще всего инфекционными агентами выступают вирусы.Основными вирусами, которые могут спровоцировать развитие ревматоидного артрита, являются:
- вирус гепатита В;
- вирус простого герпеса;
- цитомегаловирус;
- вирус Эпштейна-Барр;
- ретровирусы;
- парвовирусы.
Также некоторые вирусы способны проникать в иммунные клетки организма, изменяя их структуру и функции. Они начинают атаковать не сам вирус, а здоровые клетки синовиальной оболочки сустава.
Ревматоидный артрит может развиться не только на фоне острой инфекции, но и при скрытом вялотекущем инфекционном заболевании с частыми обострениями.
Аутоиммунные реакции человеческого организма
Одной из самых явных причин развития ревматоидного артрита являются аутоиммунные реакции организма. Эти реакции запускаются, когда происходят сбои в нормальном функционировании иммунной системы. В норме лимфоциты (клетки, отвечающие за иммунную защиту) должны бороться с чужеродными клетками, распознавая и уничтожая их. Из-за воздействия неблагоприятных факторов происходит сбой в работе лимфоцитов. Они начинают воспринимать за «врагов» клетки коллагена II типа (вещества, входящего в состав хрящей, костей, сухожилий) и атакуют их. Разрушение этих клеток приводит к развитию местных воспалительных реакций. Первыми страдают суставы, в которых воспаление приобретает выраженный характер. Чаще всего аутоиммунные реакции запускаются в результате инфекционных атак организма.Постоянные гормональные сбои в организме
Постоянные гормональные сбои в организме могут послужить пусковым элементом в развитии ревматоидного артрита. При гормональных нарушениях механизм развития ревматоидного артрита обычно идет по пути аутоиммунных реакций. Чаще всего эти реакции запускаются дисбалансом половых гормонов с доминированием эстрогенов (женских половых гормонов) и пролактина (гормона гипофиза). Главная задача этих гормонов состоит в регуляции работы половых органов и молочных желез, а также развития костей и суставов. После родов, абортов, при климаксе наблюдается повышение уровня этих гормонов. Это отрицательно сказывается на организме в целом и в частности на суставах. Нарушение местного гомеостаза в суставах запускает аутоиммунные реакции против собственных тканей.Хронические неинфекционные воспалительные процессы в суставах
При хронических неинфекционных воспалительных процессах в суставах также может развиться ревматоидный артрит, однако, редко.Причинами, которые вызывают хроническое неинфекционное воспаление суставов, являются:
- реактивные, аллергические артриты (воспаление суставов);
- хронические травмы костей и суставов;
- выраженные переохлаждения.
Факторы риска ревматоидного артрита
Исходя из причин ревматоидного артрита можно выделить большой ряд факторов риска этого заболевания.К факторам риска ревматоидного артрита относятся:
- половая принадлежность;
- возрастная группа старше 45 – 50 лет;
- острые и хронические инфекции;
- наследственная предрасположенность;
- психоэмоциональные перегрузки;
- неблагоприятные факторы внешней среды;
- постоянные травмы костно-суставного аппарата.
Одним из основных факторов риска появления ревматоидного артрита является принадлежность к женскому полу. У женщин это заболевание наблюдается в 3 -3,5 раза чаще, чем у мужчин. Это объясняется гормональными особенностями организма. Гормональный дисбаланс, который является одной из причин ревматоидного артрита, может быть вызван родами, абортами и климаксом. Во время беременности и в период кормления грудью риск развития болезни снижается во много раз. Женская гормональная контрацепция также уменьшает этот риск.
Возрастная группа старше 45 – 50 лет
Люди старше 45 – 50 лет страдают от ревматоидного артрита в 6 раз чаще, чем люди 20 – 30 лет. С возрастом риск развития заболевания возрастает в несколько раз.
Острые и хронические инфекции
Острые и хронические инфекции очень часто становятся факторами риска ревматоидного артрита.
Самыми распространенными инфекционными болезнями из групп риска ревматоидного артрита являются:
- грипп;
- парагрипп;
- ангина;
- вирусный гепатит;
- кожный герпес;
- цитомегаловирусная инфекция;
- корь;
- паротит;
- инфекционный мононуклеоз, вызванный вирусом Эпштейна-Барр.
Наследственная предрасположенность
Важным фактором риска ревматоидного артрита является наследственная предрасположенность. Заболевание может передаваться по наследству. Человек, у которого ближайшие кровные родственники диагностированы с ревматоидным артритом, подвержен риску заболеть в несколько раз выше остальных людей. Кроме того, тяжесть и исход болезни является менее благоприятным в случае наследственной передачи заболевания.
Психоэмоциональные перегрузки
Психоэмоциональные перегрузки относятся к самым частым факторам, провоцирующим проявления ревматоидного артрита. В более 50 процентах случаев начало заболевания наслаивалось на тяжелые психоэмоциональные удары. Длительные изматывающие переживания после разводов, смерти близких, увольнений повышают риск заболеть ревматоидным артритом. Все отрицательные эмоции вызывают ответную реакцию организма в виде гормональных сдвигов. Выделение большого количества «стрессовых» гормонов повышает риск аутоиммунного ответа организма.
Неблагоприятные факторы внешней среды
Некоторые неблагоприятные факторы внешней среды могут стать пусковым механизмом в развитии ревматоидного артрита. Более выраженным фактором риска является климат, а именно – холодные температуры. Сильное переохлаждение суставов, даже разовое, может стать решающим фактором появления болезни. Это относится, в частности, к лицам, которые ходят в тонких штанах или колготках в морозы.
Постоянные травмы костно-суставного аппарата
Одним из местных факторов риска ревматоидного артрита является постоянная травма костно-суставного аппарата. Большие нагрузки на кости и суставы наблюдаются у людей, занимающихся профессионально спортом. К этим людям относятся профессиональные бодибилдеры, тяжелоатлеты, бегуны. Постоянным травмам костно-суставного аппарата подвержены также некоторые рабочие. Наиболее неблагоприятной является интенсивная физическая работа с многократно повторяющимися однотипными движениями.
Симптомы ревматоидного артрита
 Клиническая симптоматика ревматоидного артрита включает суставные проявления и внесуставные (или же системные).
Клиническая симптоматика ревматоидного артрита включает суставные проявления и внесуставные (или же системные).Суставные проявления ревматоидного артрита
К суставным проявлениям ревматоидного артрита относятся все те симптомы (жалобы со стороны пациента), которые происходят в результате поражения соединительной ткани самого сустава.Для ревматоидного артрита специфично симметричное поражение одновременно нескольких суставов (то есть развитие полиартрита). Начинаться болезнь может с поражения любого сустава, но чаще всего это мелкие суставы кистей или стоп. Реже ревматоидный артрит проявляется поражением локтевых и коленных суставов.
Суставные проявления при ревматоидном артрите следующие:
- боль и скованность в суставах;
- припухлость в области суставов;
- снижение силы в тех конечностях, где поражаются суставы;
- суставные девиации;
- суставные деформации;
- анкилозы.
Боль возникает при пальпации (ощупывании) сустава или при совершении движений в нем. Она обусловлена воспалительным процессом в соединительной ткани, который отмечается при ревматоидном артрите. Ощущение скованности, в свою очередь, обусловлено развитием синовита. Синовитом называется воспалительный процесс синовиальной оболочки сустава. При этом в данной оболочке накапливается выпот (воспалительная жидкость). Эта жидкости и дает ощущение скованности, поскольку ограничивает движения в суставе. И боль, и скованность возникает в первой половине дня, а именно в утренние часы. Продолжительность скованности является критерием степени активности ревматоидного артрита. Так, при первой степени активности скованность длится от 15 до 30 минут, а при четвертой - более 12 часов.
Припухлость в области суставов
Данный симптом проявляется увеличением окружности суставов. Иногда чтобы увидеть это врачу необходимо с помощью сантиметровой ленты измерить их окружность и выявить увеличение или уменьшение. Но бывает и так, что суставы настолько отечны, что эта припухлость видна невооруженным глазом. Отек суставов также обусловлен явлением синовита и скоплением выпота в полости сустава.
Снижение силы
На начальных этапах болезни снижении функции суставов обусловлено болевым синдромом. Движение в суставах провоцирует боль и поэтому пациент пытается ограничить нагрузку, чтобы не вызывать ее. На более поздних этапах заболевания снижение силы обусловлено развитием деструкций (разрушений) в хрящевой ткани сустава. Из-за того, что структура сустава нарушается, снижается и его функции. Больные не могут выполнять элементарные движения - держать кружку, поставить чайник, самостоятельно одеться.
Суставные девиации
Девиацией называется отклонение сустава от срединной оси. Для ревматоидного артрита характерна ульнарная (локтевая) девиация, при которой пальцы кисти отклоняются в сторону локтевой кисти (симптом «плавник моржа»). Возникают они вследствие формирования угла между двумя смежными костями. Изначально девиации носят временный характер, но по мере прогрессирования болезни они становятся необратимыми.
Суставные деформации
Деформации суставов возникают вследствие развития мышечных контрактур. Поскольку воспалительный процесс переходит на костные сегменты, то в мышцах, которые прикреплены к хрящу и кости, развиваются контрактуры. Мышцы, напрягаясь, начинают тянуть и деформировать сустав. Таким образом, возникают суставные деформации.
Анкилозы
Анкилозом называется сращение обеих суставных поверхностей, в результате чего сустав становится неподвижным. Анкилоз является проявлением тяжелой стадии ревматоидного артрита. Данный симптом существенно лимитирует подвижность пациента.
Системные проявления ревматоидного артрита
При ревматоидном артрите поражаются не только суставы, но и большинство систем организма. Тяжесть системных проявлений зависит от степени активности ревматического процесса. Так, при умеренной и сильной степени активности выявляется снижение массы тела пациента от 10 кг и более за полгода. Наблюдается постоянная субфебрильная температура (около 37,2 градуса Цельсия), выраженная слабость, повышенная утомляемость.Выделяют следующие системные проявления ревматоидного артрита:
- поражение кожи;
- поражение мышц;
- анемия;
- ревматический васкулит;
- лимфаденопатия;
- поражение сердечно-сосудистой системы;
- поражение почек;
- поражение нервной системы;
- поражение легких;
При ревматоидном артрите происходят нарушения питания кожи, что проявляется ее сухостью, истончением, развитием подкожных кровоизлияний. Для ревматоидного артрита характерно развитие васкулита (поражение сосудов) с многочисленными геморрагическими высыпаниями на руках и ногах. Высыпания имеют мелкоточечный вид, локализуются преимущественно на нижней трети голени и называются livedo reticularis.
У 70 процентов больных наблюдается изменение окраски кожных покровов (кожа приобретает синий оттенок) и снижение местной температуры.
Для ревматоидного артрита специфично развитие так называемых ревматоидных узелков. Эти узелки представляют собой безболезненные плотные образования, которые располагаются подкожно. Размер узелков варьирует от 3 мм до 2 см в диаметре. Излюбленное место ревматоидных узелков - это разгибательная сторона суставов кисти, локтя, предплечья. На ощупь узелки плотные, подвижные, но безболезненные.
Такой симптом как ревматоидные узелки характерны для серопозитивного ревматоидного артрита, и их наличие зачастую ассоциировано с высоким титром ревматоидного фактора.
Поражение мышц
Поражение мускулатуры при ревматоидном артрите характеризуется развитием миозита и очагами некроза (омертвения). При этом пациент предъявляет жалобы на боль и слабость в мышцах. По мере развития заболевания развивается мышечная атрофия, для которой характерно нарушение структуры мышечных волокон. Считается, что мышечная атрофия развивается вследствие выраженного миолиза (разрушения мышечных элементов). Явление миолиза, в свою очередь, имеет место из-за разрушительного действия цитокинов, которые повышаются при ревматоидном артрите.
Многочисленные исследования в этой области доказали, что существует прямая корреляция между степенью мышечной атрофии и активностью ревматического процесса. Так, чем более максимальна активность ревматоидного артрита, тем сильнее мышечная атрофия.
Для ревматоидного артрита характерная так называемая «ревматоидная кисть», которая характеризуется атрофией межостных мышц кисти, а также мышц тенара и гипотенара.
Анемия
Более чем у 50 процентов больных развивается анемический синдром. Для него характерно снижение числа эритроцитов и концентрации гемоглобина крови. В крови таких больных концентрация гемоглобина становится менее 120 граммов на литр, а эритроциты падают ниже отметки 3,7 x 1012. Кроме этого, пациенты предъявляют многочисленные жалобы со стороны пищеварительной и нервной системы.
Жалобы пациентов с анемическим синдромом могут быть следующими:
- ломкость ногтей;
- выпадение волос;
- сухость кожи;
- трещины на пятках, в уголках рта;
- тошнота;
- извращение вкуса;
- слабость и головокружение.
Васкулитом называется воспаление эпителиальной стенки сосудов. Развитие васкулита в основном характерно для мужчин с ревматоидным артритом, но также встречается и у женщин. Проявляется данный симптом развитием многочисленных мелких кровоизлияний на коже и полиморфной геморрагической сыпью. В редких случаях он проявляется носовыми или маточными кровотечениями. Поскольку поражаются преимущественно мелкие сосуды, то затрагиваются такие органы как легкие (с развитием альвеолита и пневмонита), сердце (с развитием коронарита), печень (с развитием гепатита).
Лимфаденопатия
Данный симптом характеризуется увеличением лимфатических узлов. Отмечается он у 40 – 60 процентов больных ревматоидным артритом. Чаще всего увеличиваются передние шейные узлы, подчелюстные, надключичные, а также подмышечные. Лимфатические узлы при этом эластичные, безболезненные, подвижные, легко смещаются под кожей. Размеры узлов при ревматоидной лимфаденопатии варьируют от 1 до 3 сантиметров.
Поражение сердечно-сосудистой системы
Это системное проявление является одной из причин летальных исходов при ревматоидном артрите. Также поражение сердечной системы снижает продолжительность жизни таких пациентов на 15 лет. Изменения затрагивают в основном сосуды сердца, на которых отражается иммуновоспалительный процесс. В результате патологических изменений в самих сосудах развиваются миокардиты, перикардиты, эндокардиты, аортиты. Дисфункция эндотелия также увеличивает риск развития артериальной гипертензии (повышенного артериального давления). У пожилых пациентов на фоне артериальной гипертензии и существующих изменений в сердечной системе, быстро прогрессирует сердечная недостаточность.
Поражение почек
Поражение почек у больных с ревматоидным артритом отмечается в 20 процентах случаях. При этом изменения могут затрагивать как сосуды почек, так и сам интерстиций (основа органа). Все изменения, происходящие в почках, обусловлены иммунными нарушениями, которые наблюдаются при ревматоидном артрите. Чаще всего развивается мочевой синдром, для которого характерна протеинурия (белок в моче), гематурия (эритроциты в моче), цилиндрурия (появление цилиндров в моче). Амилоидоз почек также является одной из причин летальных исходов.
Поражение нервной системы
Дисфункция нервной системы при ревматоидном артрите проявляется развитием периферической полиневропатии. При этом поражаются нервные окончания преимущественно нижних конечностей. Пациенты предъявляют жалобы на чувство жжения, парестезии, ощущения ползания мурашек. Также отмечается снижение тактильной и болевой чувствительности. По мере прогрессирования болезни развиваются серьезные двигательные нарушения.
Поражение легких
Расстройства со стороны легочной системы отмечается у 30 – 50 процентов больных. Чаще всего развиваются плевриты, пневмониты, альвеолиты.
Плеврит – это наиболее частый вид поражения легких у пациентов с ревматоидным артритом. Больше чем в половине случаев отмечается сухой плеврит, при котором в плевральной полости отмечается небольшая концентрация фибринозной воспалительной жидкости. При исследовании этой жидкости в ней выявляется большое количество лимфоцитов, иммунных комплексов и ревматоидного фактора. При сухом плеврите пациенты жалуются на боль в подреберье, одышку, трудности в дыхании.
Гораздо реже развивается интерстициальный пневмонит, в основе которого лежит повреждение сосудов легких. Клинически он проявляется влажным кашлем, одышкой при физической нагрузке и развитием дыхательной недостаточности.
Самым тяжелым проявлением является развитие альвеолита. Симптомами альвеолита являются нарастающая отдышка, трудное дыхание, сухой кашель.
Течение ревматоидного артрита
Выделяют доброкачественное и злокачественное течение, а также медленно прогрессирующее течение. Доброкачественное течение с редкими обострениями отмечается у 10 процентов больных. У 60 – 70 процентов больных ревматоидный артрит протекает с периодическими ремиссиями (затуханием симптомов) и обострениями. Злокачественная форма наблюдается в 15 – 20 процентах случаев. Для нее характерно молниеносное течение с множественным поражением суставов и тяжелыми системными проявлениями. Ревматоидный артрит данной формы резистентен к различным видам лечения.Стадии ревматоидного артрита
В течении ревматоидного артрита различаются несколько стадий. В основе этих стадий могут лежать различные критерии. Так, различают стадии, которые основываются на степени активности ревматоидного артрита или же на рентгенологических признаках. Не менее важным является и классификация артрита по степени функциональности.Степени активности ревматоидного артрита
В основе этих степеней лежит концентрация С-реактивного белка, скорость оседания эритроцитов и выраженность болевого синдрома. Интенсивность последнего критерия оценивается по шкале ВАШ (визуальная аналоговая шкала).
Функциональные классы ревматоидного артрита
В основе функциональных классов лежит профессиональная деятельность пациента, способность к самообслуживанию, занятие спортом.
Прогноз при ревматоидном артрите
Ревматоидный артрит не относится к заболеваниям с благоприятным прогнозом. Существует многочисленные параметры, которые определяют степень «неблагоприятности».Факторами риска неблагоприятного исхода при ревматоидном артрите являются:
- поражение крупных суставов;
- множественные системные проявления;
- поражение почек и сердечно-сосудистой системы;
- высокие титры ревматоидного фактора;
- раннее появление костных эрозий;
- наличие ревматоидного васкулита.
Прогноз при ревматоидном артрите у детей несколько отличается от взрослых. Более чем у половины детей прогноз благоприятный. Характерны длительные ремиссии (отсутствие симптомов заболевания) от нескольких месяцев до нескольких лет.
Критериями неблагоприятного течения ревматоидного артрита у детей являются:
- наличие в анамнезе (истории болезни) лихорадки;
- присутствие в крови тромбоцитоза;
- длительное лечение глюкокортикостероидами;
- ранний дебют;
- отсутствие в сыворотке ревматоидного фактора, то есть серонегативный ревматоидный артрит;
- наличие увеита, который прогрессирует вплоть до слепоты.
Виды ревматоидного артрита по МКБ
 Существует несколько классификаций ревматоидного артрита. Чаще используют международную статистическую классификацию (МКБ) и классификацию, которая была предложена ассоциацией ревматологов России.
Существует несколько классификаций ревматоидного артрита. Чаще используют международную статистическую классификацию (МКБ) и классификацию, которая была предложена ассоциацией ревматологов России.Основываясь на Международной статистической классификации болезней десятого пересмотра (МКБ-10), ревматоидный артрит существует нескольких видов.
Виды ревматоидного артрита по МКБ-10 следующие:
- серопозитивный ревматоидный артрит – код М05
- серонегативный ревматоидный артрит – код М06
- юношеский (или ювенильный) ревматоидный артрит – код М08
Серопозитивный ревматоидный артрит (код М05)
Это наиболее часто встречающаяся форма ревматоидного артрита, отмечается у 80 процентов больных. При этом виде артрита в сыворотке пациента находится ревматоидный фактор. Ревматоидным фактором называется вид белков, которые вырабатываются собственной иммунной системой против собственных тканей.Для серопозитивного ревматоидного артрита характерно классическое постепенное начало. Болезнь развивается медленно и незаметно для самого больного. При этом изначально поражаются мелкие суставы, то есть развивается полиартрит. Как правило, поражаются мелкие суставы верхних и нижних конечностей. Высокая температура наблюдается редко, характерен лишь непродолжительный субфебрилитет (температура в пределах 37,2 градуса Цельсия).
Для развернутой клинической картины характерна выраженная утренняя скованность в суставах, которая продолжается более 15 – 30 минут. Суставы очень болезненны, часто отмечается их припухлость. Для серопозитивного ревматоидного артрита характерны множественные системные поражения. Часто поражается дыхательная, сердечно-сосудистая, нервная система.
Особенности течения серопозитивного ревматоидного артрита следующие:
- присутствие в крови ревматоидного фактора;
- постепенное медленное начало;
- на начальном этапе поражаются преимущественно мелкие суставы, чаще всего это суставы кистей и стоп.
- далее постепенно вовлекаются суставы среднего размера и более крупные.
- выраженная утренняя скованность, которая на начальных этапах длится от 15 – 20 минут, после чего затягивается до нескольких часов.
- жалобы со стороны пациента на потливость;
- характерны ревматоидные узелки и другие внесуставные поражения - спленомегалия, поражение легких, лимфаденопатия.
Серонегативный ревматоидный артрит (код М06)
Серонегативный ревматоидный артрит встречается в 15 – 20 процентах случаев. Течение его более легкое, но, в то же время, он хуже поддается лечению базисными препаратами. Чаще отмечается вторичный амилоидоз, что является критерием неблагоприятного прогноза. Начинается серонегативный ревматоидный артрит остро, с подъема температуры. При этом преобладают общие симптомы воспаления - температура, озноб, боль и ломота в мышцах. Суставной синдром на начальном этапе выражен слабо - может поражаться всего один сустав. Характерно преобладание моноартрита (поражение одного сустава). По мере прогрессирования заболевания вовлекаются новые суставы, и развивается полиартрит. Эта тенденция, переходя моноартрита в полиартрит, является основной характеристикой серонегативного ревматоидного артрита. Еще одной особенностью данной формы является отсутствие утренней скованности, которая так характерна для серопозитивного артрита.Особенности течения серонегативного ревматоидного артрита следующие:
- отсутствие в сыворотке пациента ревматоидного фактора;
- характерен острый дебют заболевания;
- в 10 процентах случаев отмечается лихорадка гектического типа (колебания температуры в течение дня в 2 – 3 градуса);
- поражаются крупные суставы (или сустав), чаще всего в иммуновоспалительный процесс вовлекается коленный сустав;
- впоследствии присоединяется поражение более мелких суставов;
- утренняя скованность не характерна, но даже если она присутствует, то выражена не сильно и продолжается минимальное количество времени;
- не характерен висцерит или лимфаденопатия;
- исключительно редко встречаются лимфатические узелки;
- течение болезни менее тяжелое, прогноз более благоприятный;
- деструктивные изменения выражены не сильно, в связи с чем функциональные расстройства наблюдаются реже.
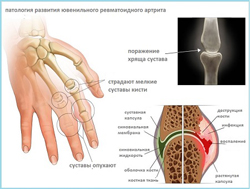
Ювенильный ревматоидный артрит (код М08)
Ювенильный ревматоидный артрит – это вариант ревматоидного артрита, который встречается у детей до 16 лет. Частота его встречаемости варьирует от 2 до 15 случаев на 100 000 детского населения. Для него также характерен суставной синдром и системные проявления.В 10 – 20 процентах случаев ювенильный артрит протекает с системными проявлениями. Начало такого заболевания острое либо подострое. Часто наблюдается лихорадка, которая длится от 7 до 14 дней. Подъемы температуры отмечаются в утренние часы, при этом они часто сопровождаются ознобом. Падение температуры сопровождается проливным потом. Для ювенильного ревматоидного артрита характерна кожная сыпь (что редко встречается у взрослых). Характер сыпи пятнисто-папулезный или просто пятнистый. Реже отмечается сыпь по типу крапивницы. Отличительной характеристикой сыпи при детском артрите является отсутствие зуда и изменчивый характер. Так, она может появляться на пике температуры и исчезать в течение суток.
Для детского ювенильного артрита характерно поражение сердечно-сосудистой системы, которое протекает по типу миоперикардита (поражение и миокарда и перикарда сердца).
Особенности течения ювенильного ревматоидного артрита следующие:
- в основном встречается у детей после 5 лет, чаще - это девочки;
- затрагиваются средние и большие суставы
- характерно развитие увеитов;
- сильная утренняя скованность;
- болевой синдром выражен максимально;
- ревматоидный фактор встречается редко;
- отмечается отставание в физическом развитии.
Осложнениями ювенильного ревматоидного артрита являются:
- задержка физического развития - асимметрия роста конечностей;
- офтальмологические осложнения - увеит, катаракта, глаукома;
- быстрое развитие контрактур.
| Гемоглобин менее 120 граммов на литр крови Эритроциты менее 3,7 x 1012 | |
| До 30 – 50 x 109 | |
| Появление новых форм лейкоцитов, до 30 процентов приходится на палочкоядерные лейкоциты. | |
| До 50 – 80 мм в час. | |
| Повышен более чем в 2 раза. |
Диагностика ревматоидного артрита
 Постановка диагноза ревматоидного артрита основывается на проведении лабораторных и инструментальных методов, рентгенограммы, ультразвукового исследования (УЗИ). Также врач-ревматолог использует для этого различные диагностические критерии.
Постановка диагноза ревматоидного артрита основывается на проведении лабораторных и инструментальных методов, рентгенограммы, ультразвукового исследования (УЗИ). Также врач-ревматолог использует для этого различные диагностические критерии.Критерии диагностики ревматоидного артрита
Критериями ревматоидного артрита являются:- утренняя скованность, которая отмечается на протяжении не менее 6 недель;
- ревматоидные узелки;
- положительный ревматоидный фактор;
- изменения на рентгенограмме;
- артрит суставов кисти;
- артрит более трех суставов.
Лабораторные методы диагностики (ревматоидный фактор, АЦПП, АМЦВ)
Лабораторные методы ревматоидного артрита основываются на общем и биохимическом анализе крови, выявлении ревматоидного фактора и других специфических маркеров.| Это белок, который появляется в острой фазе воспалительных заболеваний. Также он принимает участие в иммунных реакциях. Поэтому при ревматоидном артрите концентрация этого белка увеличивается в десятки раз. | |
| Является своеобразным маркером аутоиммунных заболеваний. По наличию этого фактора ревматоидный артрит может быть серопозитивным (при наличии этого фактора) и серонегативным (при отсутствии данного фактора). В 20 процентах случаев он оказывается негативным. | |
| Считается наиболее специфичным маркером ревматоидного артрита. Специфичность достигает 98 процентов, а чувствительность метода 80 процентов. Это дает возможность диагностировать ревматоидный артрит на ранних этапах. | |
| Также является высокоспецифичным маркером при ревматоидном артрите. | |
| Высокая концентрация этого лабораторного показателя коррелирует (взаимосвязана) со степенью активности ревматоидного процесса. Чем больше концентрация ЦИК, тем выше его активность. | |
| Заключается в определении количества Т-лимфоцитов, их субпопуляций, а также в исследовании ответа лимфоцитов на аллергены. | |
| Кроме вышеперечисленных специфических для ревматоидного артрита лабораторных показателей, проводится общий и биохимический анализ крови. В общем, выявляется анемический синдром со снижением количества эритроцитов, гемоглобина. Также может отмечаться лейкоцитоз или тромбоцитоз. В биохимическом анализе крови определяется снижение альбуминов крови, увеличение креатинина и дислипидемия. | |
Исследование синовиальной жидкости сустава
Заключается в пункции сустава и взятии на дальнейшее исследование определенного количества воспалительной жидкости (которая скапливается в полости сустава). Взятую жидкость отправляют на цитологическое исследование, где изучается ее состав.
| Преобладают лейкоциты и рагоциты (подвид гранулоцитов). | |
| Содержат ревматоидный фактор, белки и ядра клеток. | |
| Определяются методом преципитации. |
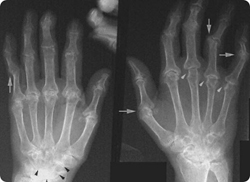
Рентгенологическое исследование
Является основным методом в диагностике ревматоидного артрита. Патологические изменения, которые выявляются на снимках, определяют стадию заболевания.Признаки ревматоидного артрита на рентгенограмме следующие:
- 1 стадия – отек мягких тканей и диффузный околосуставной остеопороз. Кистообразная перестройка костной ткани.
- 2 стадия – сужение суставных щелей, что говорит о деструкции суставного хряща. Поверхности сустава становятся нечеткими и неровными и начинают соприкасаться между собой.
- 3 стадия – множественные костные эрозии, которые постоянно увеличиваются. Разрушение эпифизов костей с подвывихами.
- 4 стадия – развитие костных анкилозов, что проявляется сращением суставных поверхностей.