- Что такое артрит суставов?
- Причины артрита суставов
- Ревматоидный артрит суставов
- Ювенильный артрит
- Реактивный артрит суставов
- Подагрический артрит суставов
- Псориатический артрит
- Посттравматический артрит
- Инфекционный (гнойный) артрит суставов
- Анкилозирующий спондилоартрит (болезнь Бехтерева)
- Аллергический артрит
- Наследственный артрит
- Артрит суставов при беременности
- Симптомы и признаки артрита суставов
- Боль при артрите суставов
- Отечность суставов при артрите
- Повышение температуры при артрите суставов
- Симптомы ревматоидного артрита
- Симптомы реактивного артрита
- Симптомы подагрического артрита
- Симптомы псориатического артрита
- Симптомы инфекционного (гнойного) артрита
- Симптомы анкилозирующего спондилоартрита (болезни Бехтерева)
- Симптомы аллергического артрита
- Диагностика артрита суставов
- Лечение артрита суставов
- Гимнастика при артрите суставов
- Диета при артрите суставов
- Последствия и осложнения артритов
- Профилактика артрита суставов
- Прогноз при артрите суставов
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Что такое артрит суставов?
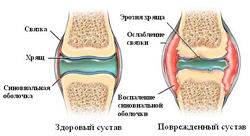 Артрит – это воспалительное заболевание, характеризующееся поражением (воспалением) тканей сустава. Развитие воспалительного процесса приводит к повреждению и нарушению функции различных внутрисуставных компонентов и всего сустава в целом, что обуславливает появление болей в суставах и других характерных симптомов.
Артрит – это воспалительное заболевание, характеризующееся поражением (воспалением) тканей сустава. Развитие воспалительного процесса приводит к повреждению и нарушению функции различных внутрисуставных компонентов и всего сустава в целом, что обуславливает появление болей в суставах и других характерных симптомов.При артрите могут поражаться:
- тазобедренные суставы;
- коленные суставы;
- голеностопные суставы;
- суставы стопы;
- плечевые суставы;
- локтевые суставы;
- лучезапястные суставы;
- суставы пальцев рук;
- суставы позвоночника;
- нижнечелюстные суставы и так далее.
В структуре суставов различают:
- Суставные поверхности костей. Любой сустав образуется посредством соединения суставных поверхностей двух костей. В различных суставах суставные поверхности имеют различные формы и размеры, однако все они покрыты гладкими суставными хрящами. Данные хрящи состоят из гиалиновой ткани, не содержат кровеносных сосудов или нервов. Основной их функцией является защита суставных поверхностей костей от деформации во время движений в суставе.
- Суставную капсулу. Суставная капсула – это плотная соединительнотканная оболочка, которая полностью окружает суставные поверхности костей и ограничивает суставную полость. Наружная ее поверхность более плотная и выполняет защитную функцию.
- Синовиальную оболочку (мембрану). Синовиальная оболочка представляет собой внутреннюю поверхность суставной капсулы, богатую сосудами и нервными окончаниями. Сосудистая сеть синовиальной мембраны постоянно вырабатывает так называемую синовиальную жидкость, которая заполняет полость сустава. Основной ее функцией является уменьшение трения между суставными поверхностями во время движений. Также она содержит множество минералов и питательных веществ, играя важную роль в питании суставных хрящей. Суставные хрящи имеют губчатую структуру, то есть синовиальная жидкость может проникать в них. Во время нагрузки на сустав хрящевая ткань сжимается и жидкость «выдавливается» из нее в полость сустава. После устранения нагрузки хрящ вновь расширяется, «всасывая» новую (богатую минералами и питательными веществами) синовиальную жидкость.
- Связки сустава. Суставные связки могут располагаться как в полости сустава (например, в коленном суставе), так и вне ее, прилегая к наружной поверхности суставной капсулы. Основной их функцией является обеспечение прочности сустава.
Патогенез артрита
Независимо от причины воспаления механизм развития воспалительного процесса в суставах протекает примерно одинаково. При воздействии патологического фактора происходит воспаление всех внутрисуставных структур. Развитие воспалительного процесса в синовиальной оболочке приводит к ее отеку и нарушению микроциркуляции в ней, что сопровождается застоем крови и расширением кровеносных сосудов. Проницаемость сосудистой стенки повышается, жидкая часть крови переходит из сосудистого русла в полость сустава и смешивается с синовиальной жидкостью, что нарушает ее питательные и защитные функции. По мере прогрессирования заболевания в очаг воспаления мигрируют клетки иммунной системы (лейкоциты), которые поддерживают воспалительный процесс и обуславливают дальнейшее повреждение внутрисуставных компонентов.Исход патологического процесса при артрите во многом зависит от его причины, а также от проводимого лечения. При своевременном устранении повреждающего фактора на ранних стадиях развития заболевания возможно полное восстановление поврежденных структур и исчезновение всех симптомов. В то же время, при достаточно длительном прогрессировании патологического процесса происходит утолщение синовиальной мембраны и уменьшение количества внутрисуставной жидкости, разрушение суставных хрящей и повреждение суставных поверхностей костей. Вначале это приводит к ограничению, а затем к полной утрате подвижности в пораженных суставах.
Причины артрита суставов
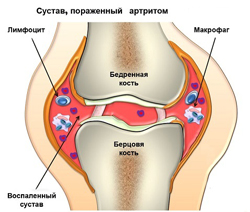 Артрит может развиваться как самостоятельное заболевание, однако чаще является проявлением или осложнением других болезней и патологических состояний. Воспаление компонентов сустава обычно происходит в результате их повреждения различными факторами. Данные повреждения могут быть как явными (например, при травме), так и скрытыми (при системных воспалительных заболеваниях).
Артрит может развиваться как самостоятельное заболевание, однако чаще является проявлением или осложнением других болезней и патологических состояний. Воспаление компонентов сустава обычно происходит в результате их повреждения различными факторами. Данные повреждения могут быть как явными (например, при травме), так и скрытыми (при системных воспалительных заболеваниях).Способствовать воспалению суставов могут:
- Длительные переохлаждения. При переохлаждении происходит сужение кровеносных сосудов, в результате чего может нарушаться микроциркуляция в тканях суставов (что особенно актуально для мелких суставов пальцев рук и ног). Нарушение микроциркуляции снижает активность иммунных клеток в пораженной области, что способствует развитию инфекционных заболеваний.
- Повышенные нагрузки. При частых и больших нагрузках могут повреждаться различные компоненты сустава (особенно суставные хрящи), что может способствовать развитию инфекционного или асептического (неинфекционного) воспалительного процесса. Это особенно актуально при развитии артритов коленных и голеностопных суставов, которые испытывают максимальные перегрузки (во время ходьбы, бега, поднятия тяжести и так далее).
- Пожилой возраст. Научно доказано, что с возрастом происходит истончение суставных хрящей и уменьшение расстояния между суставными поверхностями костей. В результате этого при определенных нагрузках (которые ранее легко переносились больным) кости в суставе могут начать соприкасаться и тереться друг о друга, что может привести к развитию воспаления.
- ревматоидный артрит;
- ювенильный артрит;
- реактивный артрит;
- подагрический артрит;
- псориатический артрит;
- посттравматический артрит;
- инфекционный (гнойный) артрит;
- анкилозирующий спондилоартрит (болезнь Бехтерева);
- аллергический артрит;
- наследственный артрит.
Ревматоидный артрит суставов
Это хроническое системное воспалительное заболевание, характеризующееся поражением суставов и многих других органов и тканей. Болеют преимущественно люди трудоспособного возраста, причем женщины в 2 раза чаще мужчин. Причина заболевания окончательно не установлена, однако не исключается роль генетической предрасположенности, вирусных инфекций (например, вируса Эпштейн-Барр) и нарушений в работе иммунной системы человека.В результате воздействия причинных факторов происходит патологическая активация иммунной системы, что приводит к усиленному образованию иммунокомпетентных клеток (Т-лимфоцитов). Т-лимфоциты проникают в синовиальную оболочку суставов, обуславливая развитие воспалительного процесса в ней, что сопровождается нарушением микроциркуляции, отеком внутрисуставных структур и увеличением количества внутрисуставной жидкости.
В результате развивающихся изменений нарушается целостность кровеносных сосудов синовиальной оболочки и активируется пролиферация (усиленное деление) ее клеток. Исходом описанных процессов является образование так называемого синовиального паннуса – разрастаний синовиальной оболочки, богатых мелкими кровеносными сосудами. Паннус может заполнять всю полость сустава, ограничивая подвижность в нем. При дальнейшем прогрессировании заболевания паннус может распространяться на суставные хрящи и даже достигать суставных поверхностей костей, что является причиной их деформации и возникновения хрящевых и костных эрозий (дефектов).
Ювенильный артрит
Данное заболевание характеризуется поражением суставов в течение не менее 6 недель у детей младше 16 лет. Причины заболевания неизвестны. Диагноз ювенильного артрита выставляется при исключении всех остальных известных артритов.Спровоцировать обострение заболевания могут:
- травмы;
- вирусные инфекции;
- бактериальные инфекции;
- профилактические прививки;
- переохлаждение.
Реактивный артрит суставов
Данным термином обозначается воспалительное поражение суставов, развивающееся через 2 – 6 недель после перенесенного инфекционного заболевания (хламидиоза, сальмонеллеза, дизентерии, гриппа, гепатита, кори и так далее). Артрит при этом развивается в результате усиленной активности иммунной системы и поражения внутрисуставных компонентов иммунокомпетентными клетками.Механизм развития артрита после перенесенной инфекции объясняется схожестью между различными антигенами (белковыми комплексами) инфекционных агентов и тканей собственного организма. При проникновении инфекционного агента в организм он контактирует с иммунитетом человека, в результате чего в организме начинают вырабатываться специфические (чувствительные только к данному микроорганизму) антитела, которые находят и уничтожают патогенный микроорганизм, одновременно уничтожая клетки суставных компонентов со схожим антигенным набором.
Подагрический артрит суставов
Подагра – это заболевание, характеризующееся нарушением обмена веществ (пуринов). Пурины входят в состав ДНК (дезоксирибонуклеиновой кислоты) и РНК (рибонуклеиновой кислоты) – основных элементов генетического аппарата клеток.В нормальных условиях пурины поступают в кровь при разрушении клеток либо вместе с пищевыми продуктами (с мясом, рыбой и так далее), после чего превращаются в мочевую кислоту и выделяются через почки. В случае увеличенного поступления пуринов в кровоток, а также в результате нарушения процесса выведения мочевой кислоты из организма ее концентрация в крови может значительно увеличиваться. При этом слаборастворимые соли мочевой кислоты (ураты) могут скапливаться и оседать в тканях, температура которых относительно низкая (например, в суставах пальцев ног, которые ввиду максимальной отдаленности от сердца являются самыми «холодными» суставами в организме). Это, в свою очередь, активирует защитные клетки тканей (фагоциты), которые поглощают и переваривают «чужеродное» для данной ткани вещество. Однако фагоциты не могут полностью переварить кристаллы уратов, в результате чего они погибают, выделяя в окружающие ткани ряд биологически-активных веществ. Данные вещества повреждают соседние клетки и запускают развитие воспалительного процесса, что и является непосредственной причиной артрита.
При длительном течении заболевания вблизи суставов могут образовываться целые скопления уратов, формируя так называемые тофусы – твердые узелковые образования, которые могут достигать значительных размеров и приводить к деформации суставов.
Причиной развития подагры может быть:
- Повышенное поступление пуринов с пищей – может наблюдаться при злоупотреблении мясными и рыбными продуктами, а также горошком, фасолью, бобами, соей.
- Усиленное разрушение клеток организма – после массивных операций, при химиотерапии или облучении (применяемых для лечения злокачественных опухолей).
- Нарушения процесса метаболизма (обмена) пуринов в организме – может наблюдаться при различных наследственных заболеваниях, характеризующихся дефектом ферментных систем, участвующих в процессе превращения пуринов в мочевую кислоту.
- Нарушение процесса выделения мочевой кислоты из организма – может наблюдаться при хронической почечной недостаточности.
Псориатический артрит
Псориаз – это хроническое воспалительное заболевание, основным проявлением которого является образование на коже участков покраснения неправильной формы (псориатических бляшек). Они возвышаются над поверхностью кожных покровов, сухие и обычно безболезненные, могут сливаться между собой, образуя при этом обширные участки поражения.Причины возникновения заболевания на сегодняшний день неизвестны, как неизвестен и механизм поражения суставов при псориатическом артрите. Предполагается, что заболевание возникает в результате нарушения процессов деления клеток кожи и скапливания иммунокомпетентных клеток (Т-лимфоцитов) в участках поражения, однако какой из этих факторов является первичным, установить не удалось. Не исключается также генетическая предрасположенность к псориазу, что подтверждается повышенной встречаемостью заболевания у лиц, родители или ближайшие родственники которых также страдали данной патологией.
Приступы артрита при псориазе могут быть обусловлены патологической активацией иммунной системы и поражением структурных компонентов сустава, что подтверждается эффективностью лечения при применении препаратов, угнетающих активность иммунной системы.
Спровоцировать обострение псориатического артрита могут:
- Инфекционные агенты – вирусы, грибки, бактерии, проникновение которых приводит к активации иммунной системы.
- Гормональные изменения – пик заболеваемости псориатическим артритом приходится на подростковый период и период менопаузы, в то время как наступление беременности может временно устранить все симптомы заболевания.
- Воспалительные заболевания пищеварительной системы – гастрит (воспаление желудка), энтероколит (воспаление кишечника), холецистит (воспаление желчного пузыря).
- Эмоциональный стресс – предшествует обострению артрита более чем в половине случаев.
- Прием некоторых медикаментов – например, нестероидных противовоспалительных препаратов.
Посттравматический артрит
Как следует из названия, посттравматический артрит развивается в результате травмирования суставных компонентов. При этом решающую роль в возникновении заболевания может играть как одномоментное повреждение (например, во время удара), так и длительное, часто повторяющееся травмирование (например, у боксеров, которые в процессе тренировок многократно бьют по спортивной груше, травмируя при этом лучезапястные суставы и суставы пальцев рук).В случае одномоментно полученной травмы происходит повреждение суставных компонентов (разрыв связок или суставной капсулы, перелом суставной поверхности кости, поражение суставного хряща и так далее). Часто такая травма сопровождается повреждением кровеносных сосудов и кровоизлиянием в полость сустава. Все это приводит к развитию воспаления, отеку тканей и нарушению микроциркуляции в суставе. При благоприятном течении заболевания и правильно проводимых лечебных мероприятиях воспалительный процесс обычно стихает в течение нескольких дней, а полноценное восстановление сустава происходит в течение нескольких недель (в зависимости от тяжести повреждений).
При хронических, часто повторяющихся мелких травмах явная клиника воспаления поначалу отсутствует. В то же время, наблюдаются мелкие повреждения внутрисуставных компонентов (хрящей, синовиальной оболочки, связок), могут возникать незначительные кровоизлияния из поврежденных сосудов и так далее. В области повреждения развивается местная воспалительная реакция, в результате чего поврежденные ткани со временем замещаются рубцовой (соединительной) тканью, что значительно снижает их функциональные способности и со временем приводит к нарушению функций сустава.
Инфекционный (гнойный) артрит суставов
Данное заболевание развивается в результате проникновения гноеродных бактерий (стафилококков, стрептококков и других) в полость сустава, что приводит к развитию гнойно-воспалительного процесса, поражению и разрушению внутрисуставных компонентов и нарушению функции сустава.Гноеродные бактерии могут проникнуть в полость сустава:
- При травмировании сустава и нарушении целостности суставной капсулы (при падении на колени или локти с большой высоты, при открытых переломах суставных поверхностей костей и так далее).
- При несоблюдении правил асептики (комплекса мероприятий, направленных на предотвращение инфицирования раны) во время медицинских манипуляций (при операции на суставе, при проколе сустава).
- При распространении инфекции на сустав из близлежащих гнойных очагов, расположенных в мягких тканях или костях.
- При распространении инфекции с током крови из отдаленных гнойных очагов.
Анкилозирующий спондилоартрит (болезнь Бехтерева)
Это заболевание неустановленной этиологии, характеризующееся преимущественным поражением суставов позвоночного столба, крестцово-подвздошных сочленений и других тканей. Важную роль в развитии болезни Бехтерева играет генетическая предрасположенность, что было доказано множеством проведенных исследований. Спровоцировать начало заболевания могут различные инфекции (вызванные клебсиеллой и другими энтеробактериями), которые активируют иммунную систему и запускают развитие воспалительного процесса. В результате этого образуются специфические антитела, которые взаимодействуют с имеющимися у предрасположенных лиц антигенами тканей суставов и связок позвоночника и крестцово-подвздошного сочленения. Это приводит к развитию и прогрессированию воспалительного процесса, который со временем обуславливает деформацию пораженных суставов и появление костных разрастаний (синдесмофитов), соединяющих позвонки между собой и ограничивающих подвижность в позвоночном столбе.Аллергический артрит
Данная форма артрита возникает при развитии аллергической реакции в ответ на введение различных лекарственных веществ белковой природы (сывороток, некоторых вакцин) или проникновение в организм других аллергенов (пищевых продуктов, пыльцы растений и так далее). Сами по себе аллергены не поражают суставы или другие ткани, однако они приводят к патологической, чрезмерно выраженной активации иммунной системы, характеризующейся образованием специфических антител. Антитела соединяются с чужеродными антигенами, в результате чего образуется большое количество иммунных комплексов. Данные комплексы могут циркулировать в крови и задерживаться в мелких сосудах синовиальных оболочек различных суставов, приводя к нарушению кровообращения и развитию воспалительного процесса, сопровождающегося отеком тканей, болезненностью и другими симптомами.В первую очередь поражаются мелкие суставы пальцев рук и ног, гораздо реже – более крупные суставы. При аллергическом артрите деформации суставных компонентов практически не наблюдается, поэтому своевременное и адекватное лечение может устранить все проявления заболевания в течение нескольких дней.
Наследственный артрит
Данная форма артрита развивается при некоторых наследственных заболеваниях (например, при синдроме Марфана или синдроме Элерса-Данлоса), характеризующихся повреждением генетического аппарата и проявляющихся целым рядом симптомов, одним из которых является повреждение и воспаление суставных структур. При указанных заболеваниях у ребенка наблюдается неправильное развитие соединительной ткани во всем организме. Проявляется это повышенной подвижностью всех суставов, что является предрасполагающим фактором для получения травм, подвывихов и вывихов, сопровождающихся развитием артрита.Лечения генетических заболеваний на сегодняшний день не существует, поэтому людям с данными патологиями рекомендуется вести спокойный образ жизни и избегать ситуаций, в которых можно получить травму сустава.
Артрит суставов при беременности
Причиной развития артрита у беременных могут быть те же факторы, которые приводят к возникновению данной патологии у других людей. Однако, в то же время, при вынашивании плода в женском организме наблюдается ряд изменений, которые способствуют повреждению определенных суставов и развитию артрита.Развитию артрита у беременных способствуют:
- Увеличение нагрузки на суставы. За время беременности вес женщины увеличивается на 10 и более килограмм, что обусловлено как ростом плода, так и увеличением количества жировой клетчатки в организме. Наибольшей нагрузке при этом подвергаются суставы ног и поясничного отдела позвоночника. Иногда они не успевают адаптироваться (приспособиться) к быстро возрастающей нагрузке, что может привести к сужению суставной щели и повреждению внутрисуставных структур. Способствовать этому может многоплодная беременность и избыточная масса тела.
- Гормональные изменения. Во время беременности в женском организме вырабатывается гормон релаксин, который снижает эластичность связок крестцово-подвздошного сустава и лобкового сочленения, что необходимо для нормального развития плода и родов. В то же время, наряду с увеличивающейся нагрузкой это может способствовать развитию артрита.
- Неполноценное питание. Растущий плод «забирает» из материнского организма множество пластических веществ и минералов, которые нужны для нормального роста и обновления хрящевой ткани. Если данные вещества не будут поступать с пищей в необходимых количествах, у матери могут развиться различные дистрофические процессы в хрящах по всему организму, следствием чего может стать артрит.
Симптомы и признаки артрита суставов
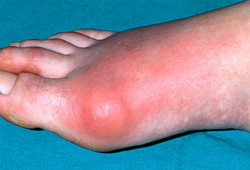 Симптомы артрита могут различаться в зависимости от основного заболевания. Тем не менее, при воспалении любой этиологии имеется ряд признаков, указывающих именно на воспалительный характер повреждения суставов.
Симптомы артрита могут различаться в зависимости от основного заболевания. Тем не менее, при воспалении любой этиологии имеется ряд признаков, указывающих именно на воспалительный характер повреждения суставов.Основными проявлениями артрита являются:
- боль в суставах;
- отечность тканей в области воспаления;
- повышение температуры.
Боль при артрите суставов
Боль в суставах возникает при артрите любой этиологии, причем механизмы ее возникновения во многом схожи. При воздействии причинного фактора в структурах сустава и в околосуставных тканях развивается воспалительная реакция, что приводит к расширению кровеносных сосудов. По ним с током крови в очаг воспаления доставляются лейкоциты, которые разрушаются и выделяют в окружающие ткани большое количество биологически-активных веществ (гистамина, серотонина, калликреина и других). Эти вещества с одной стороны поддерживают дальнейшее прогрессирование воспаления, а с другой стороны воздействуют на нервные окончания тканей в зоне поражения, приводя к возникновению острой, колющей или режущей боли, которая ощущается в области сустава и на некотором отдалении от него.Также в результате воздействия биологически-активных веществ значительно изменяется чувствительность нервных окончаний в воспаленных тканях, вследствие чего любой, даже обычно безболезненный стимул может восприниматься пациентом как болевой. Этим объясняется тот факт, что любое движение в воспаленном суставе или прикосновение к нему сопровождается усилением болей.
Отечность суставов при артрите
Отечность тканей вокруг сустава при артрите также объясняется развитием воспаления. В воспаленных тканях отмечается нарушение микроциркуляции и расширение кровеносных сосудов. В результате этого жидкая часть крови просачивается через растянутую сосудистую стенку (проницаемость которой повышена) и переходит в межклеточное пространство тканей, приводя к развитию отека. Застою жидкости в очаге воспаления и развитию отека также способствует нарушение функции лимфатической системы и ограничение подвижности в воспаленном суставе.Отек может затрагивать только область сустава или распространяться на близлежащие ткани, что определяется выраженностью воспалительного процесса. Отечные ткани обычно тестоватой консистенции, однако при инфекционных отеках могут быть напряжены и крайне болезненны при прикосновении.
Повышение температуры при артрите суставов
Повышение температуры при артрите может быть как местным (имеется в виду повышение температуры тканей над воспаленным суставом), так и общим (то есть повышение температуры тела в целом).Местное повышение температуры кожных покровов на 1 – 2 градуса по сравнению с невоспаленной тканью объясняется расширением кровеносных сосудов в тканях вокруг воспаленного сустава и переполнением их кровью (циркулирующая кровь имеет более высокую температуру, чем периферические ткани). Системное повышение температуры до 38 – 39 градусов может наблюдаться при артритах ревматической природы, когда системный воспалительный процесс развивается не только в суставах, но и во многих других органах. Также повышение температуры тела может отмечаться при гнойных артритах, когда патогенные бактерии и их токсины попадают в кровь. В данном случае происходит выраженная активация иммунной системы, в результате чего температура может подниматься до 39 – 40 градусов и даже выше (в зависимости от тяжести инфекции и проводимого лечения).
Симптомы ревматоидного артрита
Ревматоидный артрит характеризуется поражением многих суставов во всем организме, а также внесуставными проявлениями (со стороны других органов и систем).Поражение суставов при ревматоидном артрите характеризуется:
- Первичным поражением мелких суставов. Вначале поражаются суставы пальцев рук и стоп, которые в результате разрастания паннуса могут деформироваться, искривляться. Здесь важно отметить, что дистальные (самые крайние) суставы при ревматоидном артрите никогда не поражаются. На поздних стадиях заболевания в патологический процесс могут вовлекаться и крупные суставы (коленные, тазобедренные).
- Поражением суставов шейного отдела позвоночника. Шейный отдел является единственным участком позвоночного столба, поражаемым при ревматоидном артрите.
- Поражением височно-нижнечелюстных суставов. Характеризуется возникновением болей в области суставов. Боли усиливаются при жевании и во время разговора, могут иррадиировать (отдавать) в нижнюю челюсть или в височную область головы.
- Утренней скованностью в суставах. Данный симптом обусловлен отеком синовиальной оболочки и усиленной продукцией синовиальной жидкости во время сна, что приводит к повышению давления во внутрисуставной полости. После пробуждения пациент чувствует скованность в суставах, однако через 20 – 30 минут сустав «разрабатывается», количество жидкости в нем несколько уменьшается и скованность исчезает.
- Симметричностью поражения. После поражения одного сустава в течение максимум трех месяцев наблюдается поражение симметричного сустава на другой половине тела.
- Прогрессированием заболевания. Поражение суставов неуклонно прогрессирует, приводя к деформации внутрисуставных компонентов. Важным является тот факт, что новые суставы поражаются прежде, чем исчезнут воспалительные явления в уже пораженных суставах.
Помимо суставов при ревматоидном артрите могут поражаться:
- Кожные покровы – в результате воспаления мелких кровеносных сосудов образуются безболезненные подкожные узелки, которые располагаются преимущественно вблизи пораженных суставов.
- Легкие – может развиться плеврит (воспаление легочной плевры – оболочки, окружающей легкие), сопровождающийся скапливанием воспалительной жидкости в плевральной полости, фиброз легких (замещение легочной ткани рубцовой тканью), бронхит (воспалением бронхов).
- Сердце – ревматоидные узелки могут образовываться в перикарде (наружной оболочке сердца), миокарде (непосредственно в сердечной мышце) или на эндокарде (внутренней поверхности сердца, непосредственно контактирующей с кровью), что может привести к выраженным нарушениям кровообращения и даже стать причиной смерти пациента.
- Почки – вплоть до развития почечной недостаточности.
- Нервная система – поражение нервов может быть следствием нарушения их кровоснабжения (в результате поражения кровеносных сосудов), а также сдавливания нервных стволов, располагающихся вблизи деформирующихся суставов.
- Глаза – могут воспаляться различные структуры глаза (конъюнктива, склера и так далее).
- Костная система – помимо деформации суставных поверхностей костей, на поздних стадиях заболевания может наблюдаться генерализованный остеопороз (нарушение обмена веществ в костной ткани, приводящее к снижению прочности костей).
- Мышцы – отмечается мышечная атрофия (уменьшение мышц в размерах).
Симптомы реактивного артрита
Поражение суставов при реактивном артрите прогрессирует быстро (обычно в течение 12 – 24 часов). Вначале поражаются суставы нижних конечностей (суставы стоп, коленные суставы). Артрит при этом несимметричен (то есть поражение правого коленного сустава не обязательно будет сочетаться с поражением левого).Помимо суставного синдрома может отмечаться поражение других органов и систем, возникающее на фоне симптомов перенесенного инфекционного заболевания.
Реактивный артрит может проявляться:
- Увеличением лимфатических узлов – в результате проникновения в них инфекционных агентов.
- Поражением кожи – покраснением, шелушением или зудом кожных покровов вблизи пораженных суставов.
- Поражением почек – вплоть до нарушения мочевыделительной функции.
- Поражением сердца – в результате поражения сердечной мышцы может отмечаться нарушение частоты и ритма сердечных сокращений.
- Поражением нервов – проявляется нарушением чувствительности или болями в верхних или нижних конечностях.
- Поражением глаз – характеризуется их покраснением, сухостью или повышенной слезоточивостью, жжением или болью, светобоязнью.
Симптомы подагрического артрита
Как было сказано ранее, основным проявлением подагры является воспаление суставов пальцев ног, в первую очередь плюснефалангового сустава большого пальца ноги (он располагается в месте соединения пальца со стопой). В дальнейшем патологический процесс может распространяться на другие мелкие суставы (на голеностопный сустав, на суставы пальцев рук, позвоночника и так далее), практически никогда не затрагивая крупные суставы (коленный, плечевой, тазобедренный).Первым проявлением подагры обычно является приступ подагрического артрита, во время которого один из суставов стопы сильно опухает и становится крайне болезненным (боль настолько сильная, что не стихает даже после приема болеутоляющих препаратов). Кожа над воспаленным суставом краснеет, становится напряженной и блестящей (вследствие отека), температура ее значительно повышается. Любое прикосновение к воспаленному суставу или попытка пошевелить им сопровождается усилением болей.
К утру клинические проявления артрита несколько стихают, однако к вечеру могут возобновиться с новой силой. Средняя продолжительность приступа составляет от 2 до 7 дней, после чего симптомы заболевания исчезают. Повторное обострение при этом может произойти через 1 – 2 года.
Помимо поражения суставов подагра может проявляться:
- Приступами лихорадки – повышением температуры тела, повышенной потливостью, общей слабостью, болями в мышцах.
- Болями в пояснице – из-за образования уратных камней в почках.
- Появлением крови в моче – является следствием повреждения мелких кровеносных сосудов почек уратными камнями.
- Кожным зудом.
Симптомы псориатического артрита
Они практически всегда возникают на фоне длительно имеющихся проявлений кожного псориаза. После воздействия причинных факторов пациент в течение нескольких дней может жаловаться на неспецифические симптомы – общую слабость, разбитость, незначительное повышение температуры тела, после чего быстро развиваются признаки воспаления суставов.Клинически псориатический артрит проявляется:
- Преимущественным поражением мелких суставов.
- Поражением дистальных (концевых) суставов пальцев рук и ног, что не характерно для ревматоидного или реактивного артрита.
- «Осевым» характером поражения, при котором одновременно воспаляются все суставы одного и того же пальца.
- Поражением суставов позвоночника, встречающимся примерно у половины больных.
- Несимметричным поражением суставов пальцев кистей и стоп.
- Деформацией суставов.
- Болями по ходу связок и сухожилий в области пораженных суставов.
- Образованием псориатических бляшек на разгибательных поверхностях коленных и локтевых суставов, а также на волосистой части головы, в области пупочной ямки и крестца.
- Зудом в области бляшек, возникающим в результате выделения биологически-активных веществ (серотонина, гистамина и других) в кожных покровах.
- Поражением (деформацией и выпадением) ногтей.
- Воспалением мягких тканей пальцев рук или ног.
Симптомы инфекционного (гнойного) артрита
Развитие гнойного артрита всегда сопровождается ярко выраженной клинической симптоматикой. Пораженный сустав становится сильно болезненным, быстро (в течение нескольких часов) опухает, кожа над ним становится ярко-красной. Любые движения в пораженном суставе или прикосновения к тканям в области воспаления сильно болезненны. Если своевременно не начать лечение, гнойный процесс может распространяться и поражать соседние ткани (кости, мышцы, связки, кожу).К внесуставным проявлениям гнойного артрита относятся:
- Общая слабость, разбитость и повышенная утомляемость, возникающие в результате прогрессирования воспалительного процесса в организме.
- Повышение температуры тела до 38 – 40 градусов, возникающее в результате активации иммунной системы (особенно при проникновении гноеродных микроорганизмов или их токсинов в системный кровоток).
- Боли в мышцах и в костях.
- Нарушение функции других органов, которое может развиться при проникновении гноеродных бактерий в кровь и распространении их по всему организму.
Симптомы анкилозирующего спондилоартрита (болезни Бехтерева)
Клинические проявления заболевания впервые возникают еще в подростковом возрасте, со временем прогрессируют и, в конечном итоге, приводят к полной потере подвижности в пораженных участках позвоночного столба.Симптомами болезни Бехтерева являются:
- Двусторонний сакроилеит (воспаление крестцово-тазовых сочленений) – проявляется острыми болями в области крестца, ягодиц и по задней поверхности бедер, которые усиливаются по ночам.
- Боль в поясничной области – боли максимально выражены в утренние часы, однако проходят после выполнения нескольких движений или приема горячего душа.
- Скованность в поясничном отделе позвоночника – также максимально выражена утром и уменьшается в течение дня.
- Прогрессирование патологического процесса – со временем отмечается поражение вышерасположенных отделов позвоночника – грудного (проявляется болями по ходу ребер) и шейного (проявляется выраженным ограничением подвижности в шее и головными болями).
- Деформация физиологических изгибов позвоночника – формируется чрезмерно выраженный кифоз (изгиб позвоночника кзади) в грудном отделе и лордоз (изгиб позвоночника кпереди) в шейном отделе.
- Спазм мышц спины – выраженное мышечное сокращение, возникающее в ответ на развитие воспалительного процесса в позвоночном столбе и переход его на окружающие ткани.
- Поражение других суставов (плечевых, тазобедренных) – может периодически наблюдаться на любой стадии заболевания.
- Поражение других органов и систем – сердца (миокардит, перикардит), легких (пневмофиброз, то есть разрастание фиброзной ткани в легких), почек (вплоть до развития почечной недостаточности), глаз (увеит, иридоциклит) и так далее.
Симптомы аллергического артрита
Ключевым симптомом, указывающим на аллергическую природу артрита, является четкая связь между контактом пациента с аллергеном и обострением заболевания. Возникающие при этом изменения в суставах (отечность, покраснение, болезненность и нарушение функции) являются признаками прогрессирующей воспалительной реакции.Также при аллергическом артрите могут наблюдаться другие симптомы аллергии, обусловленные генерализованной активацией иммунной системы.
Внесуставными проявлениями аллергического артрита могут быть:
- кожная сыпь;
- кожный зуд;
- шелушение кожи;
- слезоточивость;
- чихание;
- насморк (обильное выделение слизи из носа);
- общая слабость;
- головные боли и мышечные боли;
- отек слизистых оболочек дыхательных путей (вплоть до появления приступов удушья).
Диагностика артрита суставов
 Диагностировать наличие воспалительного процесса в суставе довольно просто, часто для этого достаточно обычного клинического обследования. В то же время, для выявления причины артрита иногда требуется весь арсенал лабораторных и инструментальных исследований.
Диагностировать наличие воспалительного процесса в суставе довольно просто, часто для этого достаточно обычного клинического обследования. В то же время, для выявления причины артрита иногда требуется весь арсенал лабораторных и инструментальных исследований.Чтобы установить причину артрита, врачу необходимо:
- оценить жалобы больного;
- провести клиническое обследование;
- назначить лабораторные анализы;
- оценить данные рентгенологического исследования;
- провести магнитно-резонансную томографию (МРТ);
- провести ультразвуковое исследование (УЗИ);
- выполнить пункцию пораженного сустава (при необходимости).
Оценка жалоб больного при артрите
Оценка жалоб больного помогает врачу заподозрить причину поражения сустава и в соответствии с этим построить план дальнейших исследований. Так как основным проявлением артрита является болевой синдром, он будет интересовать врача в первую очередь.При первом посещении врач может задать пациенту следующие вопросы:
- Когда впервые возникли боли?
- Был ли травмирован пораженный сустав?
- Болит один сустав или сразу несколько?
- Каков характер болей (боли острые, колющие или тупые, ноющие)?
- Что провоцирует возникновение или обострение болей?
- Что делает пациент, чтобы уменьшить интенсивность болей?
- Страдает ли пациент или кто-либо из его ближайших родственников (родителей, бабушек и дедушек, братьев или сестер) ревматическими заболеваниями?
- Имеется ли скованность в суставах и когда она наиболее выражена (утром или в течение всего дня)?
Клиническое обследование при артрите
После опроса врач переходит к клиническому обследованию, во время которого оценивает характер поражения суставов, а также старается выявить симптомы поражения других органов и систем, которые могут наблюдаться при различных ревматических и инфекционных заболеваниях.Клиническое обследование пациента с артритом включает:
- Осмотр. При осмотре особое внимание уделяется форме суставов, причем оценивать следует не только пораженный, но все суставы организма. Начинается осмотр сверху вниз - вначале исследуют височно-нижнечелюстные суставы, затем суставы рук, позвоночника и ног. Во время осмотра врач оценивает форму и размеры суставов, цвет кожных покровов над ними, наличие сыпи или других патологических изменений. При этом суставы следует сравнивать с симметричными им на другой стороне тела.
- Пальпацию (прощупывание). Пальпация позволяет врачу выявить болезненность и припухлость сустава, наличие подкожных узелков или других структурных деформаций. Также во время пальпации врач оценивает местную температуру сустава, сравнивая ее с таковой на симметричном суставе (для этого необходимо тыльные поверхности ладоней приложить к обоим суставам одновременно на 3 – 5 секунд).
- Оценку подвижности суставов конечностей. Вначале оценивается объем активных (выполняемых самим пациентом) движений, при этом его просят совершать максимально возможные по амплитуде сгибательные, разгибательные или вращательные движения. После этого оценивается объем пассивных движений, Для этого врач просит пациента расслабить исследуемую конечность, после чего берет ее руками и исследует возможный объем движений в каждом суставе, оценивая при этом возникающие у пациента болевые ощущения.
- Исследование других органов и систем. После исследования суставов врач оценивает состояние кожных покровов, мышечную силу пациента, характер дыхания, сердцебиение и другие показатели.
Анализы при артрите суставов
После опроса врач может назначить лабораторные анализы, данные которых необходимы для исключения тех или иных заболеваний и для подтверждения диагноза.При артрите врач может назначить:
- Общий анализ крови (ОАК). Позволяет выявить изменения в организме при системных воспалительных или инфекционных заболеваниях. Так, например, при наличии в организме очага инфекции в общем анализе крови будет отмечаться увеличение концентрации лейкоцитов (клеток иммунной системы) более 9,0 х 109/л и увеличение скорости оседания эритроцитов (СОЭ) до 20 – 40 мм в час (при норме 10 – 15 мм в час). В то же время, при ревматических заболеваниях СОЭ может увеличиваться до 50 – 60 и более миллиметров в час, что обусловлено выбросом в кровь большого количества так называемых белков острой фазы воспаления (другими словами СОЭ свидетельствует об активности воспалительного процесса в организме).
- Биохимический анализ крови. Позволяет выявить увеличенные концентрации белков острой фазы воспаления – С-реактивного белка (более 5 мг/л), фибриногена (более 4 г/л), гаптоглобина (более 2,7 г/л) и так далее. Также биохимический анализ крови может быть полезен при подагрическом артрите, который характеризуется повышением концентрации мочевой кислоты в крови (более 0,36 ммоль/литр у женщин и более 0,42 ммоль/литр у мужчин).
- Иммунологическое исследование. Данный вид исследования позволяет обнаружить в крови различные антитела, имеющиеся при тех или иных ревматических заболеваниях. Особое значение имеет так называемый ревматоидный фактор, повышение концентрации которого наблюдается более, чем у 85% пациентов с ревматоидным артритом.
Рентген при артрите суставов
Рентгенологическое исследование позволяет подтвердить диагноз артрита, а также выявить другие (невоспалительные) изменения в суставах и в других тканях. В то же время, стоит помнить, что видимые на рентгене изменения возникают после нескольких недель или даже месяцев прогрессирования патологического процесса в суставах. Следовательно, отсутствие рентгенологических признаков артрита через 2 – 3 дня после появления болей не может быть поводом для исключения диагноза (в данном случае требуется повторное исследование).В зависимости от причины артрита локализация поражения и характер изменений в суставах будут различными. В то же время, существуют общие критерии, позволяющие подтвердить наличие воспалительного процесса в исследуемом суставе.
Рентгенологически воспаление сустава проявляется:
- Околосуставным уплотнением мягких тканей. Данный признак развивается в результате воспалительного отека и утолщения синовиальной оболочки и других структур сустава.
- Сужением суставной щели. Является следствием разрушения внутрисуставного хряща.
- Уплощением суставных поверхностей костей. Данный симптом появляется на поздних стадиях заболевания в результате перехода воспалительного процесса из полости сустава на костную ткань.
- Деформацией суставных поверхностей костей. Данный признак обычно наблюдается при длительном течении ревматоидного артрита и характеризуется очаговым разрушением хрящевой и костной ткани в области сустава, что на рентгене проявляется дефектом с неровными краями.
- Околосуставным остеопорозом (повышением прозрачности костной ткани). Развивается в результате поражения костной ткани воспалительным процессом, что приводит к вымыванию солей кальция и уменьшению прочности костей. Первыми рентгенологическими проявлениями остеопороза являются мелкие точечные участки просветления, располагающиеся в зоне суставных поверхностей костей. При дальнейшем прогрессировании заболевания данные зоны сливаются друг с другом, увеличивая общую площадь повреждения.
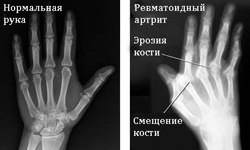
Рентгенологические стадии ревматоидного артрита
Рентгенологические проявления ревматоидного артрита схожи с таковыми при других артритах. В то же время, течение данной патологии характеризуется рядом признаков, которые позволили выделить несколько рентгенологических стадий. При каждой стадии наблюдаются определенные изменения в структуре суставных компонентов, что важно учитывать при назначении лечения.Рентгенологически в течении ревматоидного артрита выделяют:
- 1 стадию. Характеризуется уплотнением околосуставных тканей и единичными очагами остеопороза в мелких суставах кистей и стоп.
- 2 стадию. Характеризуется прогрессированием околосуставного остеопороза, который поражает и более крупные суставы (лучезапястный, голеностопный). Также отмечается сужение суставной щели и деформация (эрозия) суставных поверхностей костей в пораженных суставах.
- 3 стадию. На фоне описанных выше изменений может наблюдаться выраженная деформация суставных поверхностей костей, что может стать причиной подвывихов и вывихов в пораженных суставах.
- 4 стадию. Характеризуется разрушением суставных хрящей и полным сращением суставных поверхностей костей друг с другом, что приводит к утрате подвижности в пораженных суставах. Также наблюдается выраженная деформация костей стопы и запястья.
МРТ при артрите суставов
Магнитно-резонансная томография (МРТ) – это современное исследование, в основе которого лежит эффект ядерно-магнитного резонанса. Суть его заключается в следующем - при помещении тканей человеческого организма в сильное магнитное поле ядра их атомов претерпевают определенные изменения, а после выходи из данного поля они возвращаются в первоначальную форму, излучая при этом энергию, количество которой зависит от вида состава ткани. Излучаемая энергия фиксируется специальными датчиками, а на основании полученной информации компьютер создает высокоточное трехмерное изображение исследуемой области.При артрите МРТ позволяет обнаружить:
- воспалительное утолщение мягких тканей;
- деформацию суставных хрящей;
- деформацию суставных костей;
- наличие жидкости или гноя в суставной полости (при этом выявляется даже небольшое их количество);
- переход воспалительного процесса на околосуставные ткани (связки, мышцы и другие).
УЗИ при артрите
Ультразвуковое исследование (УЗИ) суставов позволяет выявить даже незначительное количество жидкости, скапливающейся в суставной полости на самых ранних стадиях артрита. Также данный метод эффективен для выявления утолщения синовиальной оболочки и обнаружения паннуса при ревматоидном артрите, определения толщины суставной щели и выявления костных деформаций.При необходимости также может быть применен метод ультразвуковой допплерографии (УЗИ-доплер). Данное исследование позволяет оценить характер кровоснабжения суставов, выявить повреждения кровеносных сосудов (артерий или вен) и спланировать тактику хирургического лечения.
Пункция (прокол) сустава при артрите
Пункция сустава позволяет получить из его полости определенное количество синовиальной жидкости, которую можно в дальнейшем исследовать в лаборатории. Нормальная синовиальная жидкость прозрачная, вязкая, имеет светло-желтый цвет, стерильна (не содержит бактерий и других микроорганизмов). Количество клеток в ней не превышает 180 миллионов в 1 литре (в основном это клетки синовиальной оболочки и лейкоциты).При инфицировании полости сустава цвет синовиальной жидкости может изменяться на желто-зеленый или серый, что обусловлено образованием гноя. Она становится менее вязкой, мутной, в ней появляется осадок, представленный в основном частицами разрушенных клеток синовиальной оболочки. Также значительно повышается количество клеток в синовиальной жидкости (при гнойном артрите этот показатель может в сотни раз превышать норму). Выявление ревматоидного фактора и С-реактивного белка обычно свидетельствует в пользу ревматических заболеваний.
Техника пункции сустава
Данная процедура относительно безопасна, однако требует от врача знаний анатомии суставов, чтобы не повредить иглой различные нервы и кровеносные сосуды. Процедура должна выполняться в стерильных условиях и с использованием одноразовых инструментов, что позволит максимально снизить риск инфицирования сустава.
Перед началом выполнения пункции пациент ложится или садится на кушетку в удобном положении (оно каждый раз разное и зависит от сустава, который планируется пунктировать). С целью дезинфекции врач несколько раз обрабатывает место предполагаемой пункции спиртовым раствором, после чего медленно и осторожно вводит в полость сустава толстую иглу, к которой присоединен шприц. Тонкие иглы при диагностических пункциях не используются, так как при заборе жидкости их просвет может забиться гнойными массами или клеточными сгустками.
Введя игру вглубь на 0,5 – 1,5 см (в зависимости от размера пунктируемого сустава) врач легонько оттягивает поршень шприца, набирая определенное количество синовиальной жидкости (или гноя при гнойном артрите). После этого шприц так же осторожно извлекается, а на область укола накладывается стерильная повязка.
Пациенту рекомендуется не мыть и не мочить место прокола в течение 1 – 2 суток, чтобы избежать занесения инфекции.
Другие исследования при артрите
В тяжелых или непонятных случаях врач может назначить более сложные исследования, которые позволят выявить причину заболевания.Для диагностики артрита может понадобиться:
- Артрография. При данном исследовании в полость сустава вводится специальное рентгеноконтрастное вещество. Это позволяет получить более четкое изображение суставных хрящей, внутрисуставных связок и синовиальной оболочки при последующем рентгенологическом исследовании.
- Артроскопия. При данном исследовании в полость сустава вводится тонкая трубка, на конце которой находится маленькая видеокамера. Это позволяет визуально исследовать полость сустава и внутрисуставные компоненты (синовиальную мембрану, связки, хрящи), а при необходимости даже выполнить некоторые лечебные вмешательства.
- Радиоизотопное исследование. Суть данного исследования заключается в следующем - в вену пациента вводят специальное вещество (например, пирофосфат или технеций), которое избирательно накапливается в очагах воспаления. Если при последующем исследовании (проводимом с помощью специального аппарата) будет выявлено повышение концентрации данного препарата в суставной полости, диагноз артрита можно будет считать подтвержденным. Главным преимуществом данного метода является возможность диагностики воспалительного процесса на ранних стадиях его развития.
- Термография. При данном исследовании проводится оценка местной температуры пораженных суставов с помощью специальной тепловой камеры (над воспаленными суставами температура будет повышена на несколько градусов).
- Костная денситометрия. С помощью данной процедуры можно исследовать плотность костей, что используется для оценки степени остеопороза.
- Биопсия. При биопсии производится прижизненное удаление небольшого кусочка одного или нескольких внутрисуставных компонентов (например, синовиальной мембраны) и дальнейшее изучение его в лаборатории. Это позволяет выявить кристаллы мочевой кислоты при подагре, различные иммунные комплексы при ревматоидном или реактивном артрите и так далее. Биопсия – относительно безопасный метод исследования, который сегодня выполняется при помощи артроскопии.
Отзывы
Колола метотрексат 15 мг в неделю. но пошла сильная сыпь по ногам, плечам, затем груди и по позвоночнику, не считая, что 2 дня после укола пластом. Таблетки от алллергии и мазь от дерматита не спасали от высыпаний. Сейчас ревматолог назначила Сульфасалазин. Олигоартрит ассоцированный HLA-B27