- Магнитно-резонансная томография (МРТ) легких – общая характеристика
- МРТ легких с контрастом
- МРТ легких и бронхов – целесообразность исследования
- Противопоказания к МРТ легких
- Что такое МРТ – видео
- Вредно ли делать МРТ – видео
- Виды рентгенографии легких: цифровой рентген, флюорография, компьютерный томограф – видео
- Подготовка к МРТ легких
- Как делают МРТ легких?
- МРТ легких детям
- Снимки МРТ легких
- Стоимость и учреждения, где сделать магнитно-резонансную томографию (МРТ) легких
- Подготовка к МРТ – видео
- Кальцинаты в легких: определение, причины образования, выявление, лечение и последствия – видео
- Необычные признаки рака легких – видео
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Магнитно-резонансная томография (МРТ) легких – общая характеристика
Что такое метод МРТ?
Метод магнитно-резонансной томографии, который может обозначаться аббревиатурами МРТ, ЯМР или ЯМРТ, является неинвазивным (не предполагающим проникновения медицинских инструментов в полости тела) способом исследования состояния различных органов и выявления в них разнообразных патологических процессов. Магнитно-резонансная томография относится к лучевым методам исследования, а это означает, что ее проведение основано на воздействии на тело человека безопасного спектра излучения (волн). Волны, прошедшие через ткани тела человека, фиксируются специальными датчиками, а затем компьютерная программа на основании того, насколько сильно уменьшилось или увеличилось излучение этих волн, выстраивает изображения исследуемых органов. Соответственно, в самом простом описании МРТ – это метод диагностики, основанный на получении изображений внутренних органов после прохождения через них магнитного излучения.
На заре своего появления в 80-е годы прошлого века магнитно-резонансная томография называлась ядерно-магнитно-резонансная томография (ЯМРТ) или ядерно-магнитный резонанс (ЯМР). Однако после произошедшей в апреле 1986 года трагедии на Чернобыльской атомной электростанции во всем мире в умах людей утвердилась прочная негативная ассоциация со словом "ядерный", которое воспринималось исключительно в качестве синонима проникающей радиации. Хотя в названии метода ЯМРТ слово "ядерный" относилось исключительно к ядрам атомов водорода, а не к ядерным реакциям, происходящим с выделением опасного радиационного излучения, тем не менее, ученым и практическим врачам пришлось немного модифицировать наименование метода обследования, убрав из него слово, вызывающее столь негативные ассоциации практически у всех без исключения пациентов. Именно таким образом описываемый метод диагностики получил современное название – магнитно-резонансная томография.
МРТ считается высокоточным диагностическим методом, поскольку она основана на регистрации излучения, исходящего от предварительно активированных атомов водорода, входящих в состав молекул воды, из которой тело человека состоит на 70 %. Соответственно, учитывая такое положение вещей, при использовании МРТ наиболее точные и информативные результаты можно получить относительно состояния тех тканей и органов, в которых много воды, таких, как почки, печень, головной и спинной мозг, мышцы, связки, сухожилия, кровеносные сосуды. А вот органы и ткани, содержащие мало воды (кости, легкие и др.), к сожалению, будут плохо отображаться на снимках МРТ. Однако на практике МРТ применяется для диагностики различных патологий в любых органах, так как имеющиеся в них патологические очаги могут содержать много воды и будут хорошо видны на снимках.
Физический принцип МРТ
Для того, чтобы хорошо себе представлять сущность МРТ, и на основании такого знания мочь самостоятельно принять решение о том, насколько нужно и информативно будет исследование в каждом конкретном случае, следует знать физический принцип этого метода.
В основе магнитно-резонансной томографии лежит физическое явление, которое называется ядерным магнитным резонансом (ЯМР). ЯМР заключается в том, что под влиянием магнитного поля (волн) протоны в атомах водорода входят в резонанс и начинают вращаться в одну сторону. Обычно же, без влияния магнитных волн, протоны в разных атомах водорода вращаются в разные стороны (по часовой или против часовой стрелки) с огромной частотой (около 40 МГц). Но когда атомы водорода попадают в магнитное поле, все их протоны начинают вращаться в одну сторону, что и называется резонансом. Когда магнитное поле перестает действовать на атомы водорода, их протоны расслабляются, наступает релаксация, и они вновь начинают вращаться в разные стороны. Процесс входа протонов атомов водорода в резонанс происходит с поглощением энергии, получаемой от внешнего магнитного поля, в которое помещен объект. А процесс релаксации протекает с высвобождением ранее поглощенной энергии.
В ходе магнитно-резонансной томографии сначала на тело человека воздействуют магнитным полем, вследствие чего протоны атомов водорода в исследуемых тканях входят в резонанс, а потом магнитное поле выключают и при помощи датчиков фиксируют значения энергии, испускаемой протонами атомов водорода в период их релаксации. Далее компьютерная программа выстраивает изображения изучаемых органов на основании разницы между поглощенной во время резонанса и выделенной в период релаксации энергии.
Вследствие того, что вода и входящие в ее состав атомы водорода имеются буквально в каждой точке различных органов, МРТ позволяет получать изображения тканей в любой плоскости и на любой глубине. В принципе, томография предполагает получение послойных изображений, то есть таких, будто изучаемый орган нарезали на тонкие пластинки подобно колбасе. Толщина таких слоев может быть различной, в зависимости от того, какие настройки задаст врач-радиолог магнитно-резонансному томографу. Оптимальными считаются слои толщиной 5 – 10 мм, так как, во-первых, они достаточно тонкие, чтобы увидеть мельчайшие патологические очаги, а во-вторых, не создают большого количества помех, среди которых трудно отличить артефакты магнитных волн от собственно патологических очагов.
Отдельным преимуществом магнитно-резонансной томографии является возможность получать послойные изображения по любым плоскостям (повдоль, поперек и по диагонали под любым углом). Иными словами, если исследуемый орган представить себе в виде палки колбасы, то в результате томографии получаются снимки, будто эту палку порезали на тонкие пласты повдоль, поперек и по диагонали. В реальности одну и ту же палку колбасы можно порезать только в одной плоскости, а вот виртуальная магнитно-резонансная томография позволяет получать послойные изображения срезов по разным плоскостям. Соответственно, врач может рассмотреть внутреннюю структуру органа с разных точек и увидеть в ней даже самые небольшие патологические очаги. Более того, послойные изображения в разных плоскостях позволяют очень точно определять размеры и расположение патологических очагов, их форму и соотношение с окружающими тканями.
Благодаря многочисленным снимкам МРТ в разных плоскостях врач-радиолог на основании строения, формы, размеров, распространенности, кровоснабжения, соотношения с окружающими тканями патологических очагов может определить, какой тип патологического процесса (воспаление, опухоль, киста, нарушение кровоснабжения, атрофия) имеется в обследуемом органе. А дальше, уже на основании сопоставления типа патологического процесса, обнаруженного по результатам МРТ и имеющихся у человека клинических симптомов, лечащий врач может поставить точный диагноз и определить степень тяжести заболевания.
Строение магнитно-резонансного томографа
 МРТ производится на специальном оборудовании, которое называется магнитно-резонансным томографом. Различные томографы могут иметь разные технические характеристики и обусловленную этим информативность, но все такие приборы состоят из принципиально одинаковых блоков. Так, любой томограф снабжен самодвижущейся кушеткой, которая заезжает в туннель. В стенках туннеля установлен мощный магнит, создающий магнитное поле вокруг исследуемой части тела и вызывающий явление ядерного магнитного резонанса. Сам магнит окружен специальным защитным экраном, не пропускающим радиопомехи. Кроме того, вокруг исследуемой части тела пациента размещаются небольшие катушки, которые также генерируют слабое радиочастотное магнитное поле, необходимое для усиления сигнала. Наконец, пациента окружает катушка, принимающая сигналы от протонов водорода во время резонанса и релаксации, которая передает их в соединенный с прибором компьютер. Далее при помощи специальной программы компьютер переводит цифровой код в послойные изображения изучаемого органа в различных плоскостях.
МРТ производится на специальном оборудовании, которое называется магнитно-резонансным томографом. Различные томографы могут иметь разные технические характеристики и обусловленную этим информативность, но все такие приборы состоят из принципиально одинаковых блоков. Так, любой томограф снабжен самодвижущейся кушеткой, которая заезжает в туннель. В стенках туннеля установлен мощный магнит, создающий магнитное поле вокруг исследуемой части тела и вызывающий явление ядерного магнитного резонанса. Сам магнит окружен специальным защитным экраном, не пропускающим радиопомехи. Кроме того, вокруг исследуемой части тела пациента размещаются небольшие катушки, которые также генерируют слабое радиочастотное магнитное поле, необходимое для усиления сигнала. Наконец, пациента окружает катушка, принимающая сигналы от протонов водорода во время резонанса и релаксации, которая передает их в соединенный с прибором компьютер. Далее при помощи специальной программы компьютер переводит цифровой код в послойные изображения изучаемого органа в различных плоскостях.Напряженность магнитного поля, создаваемого магнитом, установленным в томографе, определяет спектр диагностической информативности прибора. Так, в российских и советских томографах использовался магнит с напряженностью поля 0,15 Тл (Тесла), который позволял производить исследование только головного и спинного мозга, суставов, мышц и подкожной жировой клетчатки. Однако в последние годы в мире применяются томографы с напряженностью магнитного поля 2 – 5 Тл, которые позволяют исследовать любые органы и ткани тела человека.
Туннель томографа может иметь различную конструкцию – быть частично открытым (с "окошками" по бокам), полностью закрытым и т.д. Современные модели томографов имеют даже полуоткрытые туннели, в которые человек не заезжает на кушетке, а встает в положении стоя.
Режимы МРТ
Наиболее часто в ходе проведения МРТ используется режим получения Т1 и Т2-взвешенных изображений изучаемого органа в различных плоскостях. Т1-взвешенные изображения (Т1-ВИ) получаются в момент резонанса, то есть когда протоны атомов водорода поглощают энергию и вращаются в одну сторону. А Т2-взвешенные изображения (Т2-ВИ) получаются в момент релаксации, когда протоны атомов водорода вновь начинают вращаться хаотически в разные стороны с высвобождением энергии. Т1-ВИ и Т2-ВИ являются стандартными изображениями, которые всегда получают в результате МРТ.
Помимо стандартных режимов получения Т1-ВИ и Т2-ВИ, МРТ может проводиться и в других режимах, таких, как режим жироподавления (STIR), режим взвешивания по протонной плоскости (PD), режим взвешивания по протонной плоскости с жироподавлением (PD-f/s), режим диффузно-взвешенного изображения (DWI), режим FLAIR, режим с введением контрастного вещества (Gd-DTPA), Т2-взвешенное изображение с подавлением сигнала от жидкости (T2 flair), динамическая МРТ, прицельное исследование артерий (МР-артериография, 3D-TOF), прицельное исследование вен (МР-венография, 2D-TOF) и т.д.
Как правило, МРТ проводится только с получением Т1- и Т2-взвешеных изображений, так как этого оказывается вполне достаточно для диагностики. Применение всех остальных режимов МРТ осуществляется только по необходимости, когда врач-радиолог, проводящий исследование, считает, что нужно повысить информативность диагностики с помощью того или иного специального режима. Так, например, МРТ с контрастированием или динамическая МРТ проводятся для отличения злокачественных опухолей от доброкачественных, а также первичных раковых новообразований от метастазов. С целью отличения опухолей от жировой ткани применяется режим жироподавления. А для оценки кровотока в кровеносных сосудах применяются режимы артерио- и венографии.
Безопасность МРТ
Магнитные волны и радиоволны, которые применяются в ходе производства МРТ, не опасны для человека, не дают лучевой нагрузки на организм, не оказывают отрицательного воздействия на органы и ткани, а потому данное исследование может использоваться для обследования детей и пожилых людей. Что касается беременных женщин, то МРТ не рекомендуется проводить на любых сроках гестации, так как нет специальных исследований, доказывающих полную безопасность радиоволн и магнитного поля для плода. Хотя за несколько десятилетий применения МРТ и накопилось достаточно случаев его применения при беременности, по результатам которых не было зафиксировано отрицательного влияния на плод, тем не менее, беременность по-прежнему считается противопоказанием для МРТ. Соответственно, при беременности желательно не проводить МРТ, но если такое исследование совершенно необходимо, врачи его делают.
Хотя МРТ является в целом безопасным методом обследования, имеются ситуации, в которых он опасен. Так, МРТ опасна для людей с установленными кардиостимуляторами и ферромагнитными имплантами, а также металлическими предметами в тканях (осколки шрапнели, пули и т.д.) в силу того, что магнитное поле определенным образом влияет на такие приспособления. Например, магнитное поле и радиоволны нарушают работу кардиостимуляторов, а это значит, что МРТ приведет к остановке сердца у пациентов, носящих такое медицинское приспособление. А металлические предметы, имеющиеся в теле, под действием магнитного поля могут сдвигаться и ранить жизненно важные органы, что может привести к смертельному исходу в ходе МРТ. Ситуации, в которых МРТ опасна, являются противопоказаниями для производства данного исследования вне зависимости от возраста человека.
Что показывает МРТ легких?
 Поскольку МРТ основан на явлении ядерного магнитного резонанса, в ходе которого протоны атомов водорода резонируют и начинают вращаться вокруг своей оси в одну сторону, то, очевидно, что в результате проведения такого исследования наиболее точную и полную информацию можно получить о состоянии органов, содержащих большое количество воды. Ведь именно вода содержит два атома водорода, и именно на них, в первую очередь, влияет магнитное поле, заставляя протоны входить в резонанс. Это значит, что МРТ позволяет получать наилучшие и наикачественнейшие изображения "мокрых" органов, таких, как головной и спинной мозг, мышцы, связки, сухожилия, хрящи, подкожная жировая клетчатка, кровеносные сосуды, нервы, внутрисуставные элементы, печень, почки, сердце, матка, мочевой пузырь и др. А вот что касается относительно "сухих" тканей, содержащих мало воды (например, кости, камни в почках или желчном пузыре и т.д.), то МРТ дает их изображения низкого качества, вследствие чего для обследования таких тканей метод совершенно не подходит.
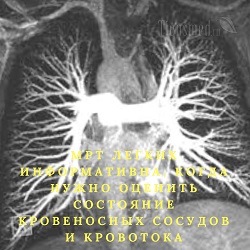
Поскольку МРТ основан на явлении ядерного магнитного резонанса, в ходе которого протоны атомов водорода резонируют и начинают вращаться вокруг своей оси в одну сторону, то, очевидно, что в результате проведения такого исследования наиболее точную и полную информацию можно получить о состоянии органов, содержащих большое количество воды. Ведь именно вода содержит два атома водорода, и именно на них, в первую очередь, влияет магнитное поле, заставляя протоны входить в резонанс. Это значит, что МРТ позволяет получать наилучшие и наикачественнейшие изображения "мокрых" органов, таких, как головной и спинной мозг, мышцы, связки, сухожилия, хрящи, подкожная жировая клетчатка, кровеносные сосуды, нервы, внутрисуставные элементы, печень, почки, сердце, матка, мочевой пузырь и др. А вот что касается относительно "сухих" тканей, содержащих мало воды (например, кости, камни в почках или желчном пузыре и т.д.), то МРТ дает их изображения низкого качества, вследствие чего для обследования таких тканей метод совершенно не подходит.В отношении информативности МРТ в обследовании легких нужно отдельно и особо выделить ряд важных аспектов. Так, сами легкие – достаточно "мокрый" орган, так как в них много кровеносных сосудов и, соответственно, воды. Но эти сосуды и вода находятся только на поверхности альвеол – маленьких пузырьков, из которых состоит собственно ткань легких. А альвеолы заполнены воздухом, который вообще не дает никакого сигнала и никак не отображается на снимках МРТ. Таким образом, очевидно, что на снимках МРТ легкие будут видны не лучшим образом. А потому, фактически, МРТ – не слишком информативное исследование в отношении состояния легких. МРТ оказывается информативной только в тех случаях, когда нужно оценить состояние кровеносных сосудов и кровотока в легких, а также выявить опухолевые образования, очаги фиброза в легочной ткани, плевриты, скопление жидкости в плевральной полости (гемоторакс, гидроторакс, пиоторакс). Иными словами, МРТ легких может показать патологические "мокрые" очаги, образовавшиеся в легких, такие, как опухоли, кисты, воспаления (в том числе пневмонии, туберкулез, плевриты и др.), инфаркты, гидроторакс, а также нарушения кровотока в легочных сосудах (тромбоэмболию легочной артерии и др.).
Когда делают МРТ-исследование легких?
Вследствие вышеописанного положения дел МРТ для диагностики заболеваний легких в настоящее время используется не слишком широко, это исследование обычно заменяют более информативной и дешевой компьютерной томографией (КТ) с контрастированием. Однако МРТ более информативна по сравнению с КТ, когда нужно выявить патологические очаги в корнях легких, плевре и грудной стенке (мышцах, связках и костях грудной клетки). Кроме того, МРТ легких гораздо информативнее любых других исследований в отношении выявления состояния легочного кровотока и сосудов.
В настоящее время МРТ легких применяют, главным образом, для диагностики опухолей и метастазов, а также для выявления тромбоэмболий легочной артерии и ее ветвей, в отношении которых у МРТ очень высокая и непревзойденная информативность.
МРТ легких с контрастом
Что такое МРТ с контрастированием?
Магнитно-резонансная томография может выполняться с введением в вену контрастного вещества, которое улучшает качество изображений на снимках и, соответственно, повышает информативность исследования. Такой вариант исследования, когда внутривенно вводится контрастное вещество, называется МРТ с контрастированием.
В каких случаях и зачем проводится МРТ легких с контрастированием?
Контрастное вещество после поступления в системный кровоток попадает в обследуемый орган, где распределяется неравномерно по его различным тканям. Такое неравномерное распределение контраста происходит вследствие того, что одни ткани или участки органа накапливают его в большем объеме, чем другие. Кроме того, из различных типов тканей контраст вымывается с разной скоростью. Соответственно, обычно контрастирование при производстве МРТ используется для выявления патологических очагов, которые способны накаливать контрастное вещество гораздо сильнее или слабее, чем нормальные ткани. Как правило, накапливают контраст весьма отлично от здоровых тканей опухоли, метастазы, очаги воспаления, участки травматического или дегенеративного повреждения. Это означает, что МРТ легких с контрастированием проводится для выявления объемных образований (кист, новообразований, метастазов), воспалительных процессов (туберкулез, пневмонии, плевриты, бронхопневмонии, бронхиолиты и т.д.), очагов дегенерации (фиброза, склероза), скопления жидкости в грудной полости (гидроторакс, гемоторакс, пиоторакс) и нарушений кровотока (тромбоэмболия легочной артерии и ее ветвей, инфаркт легкого и т.д.).
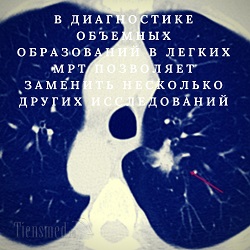 В практической медицине МРТ легких с контрастированием производится, как правило, для выявления объемных образований или нарушений кровотока, поскольку в таких случаях именно введение контраста позволяет получить очень точные данные, не прибегая к другим, более сложным и инвазивным методам (предполагающим введение в тело медицинских инструментов). Например, если МРТ легких с контрастированием применяется для выявления объемного образования, то по результатам исследования врач может точно указать тип такого образования (злокачественная опухоль, доброкачественная опухоль, метастаз или киста), его размеры, форму, расположение, соотношение с окружающими тканями. В принципе, МРТ с контрастом позволяет получить об объемном образовании такой спектр информации, как если бы была произведена биопсия, компьютерная томография и УЗИ легких одновременно. Поэтому в диагностике любых объемных образований в легких проведение МРТ показано и оправдано, ведь одно исследование позволяет заменить несколько других по качеству и объему даваемой им информации.
В практической медицине МРТ легких с контрастированием производится, как правило, для выявления объемных образований или нарушений кровотока, поскольку в таких случаях именно введение контраста позволяет получить очень точные данные, не прибегая к другим, более сложным и инвазивным методам (предполагающим введение в тело медицинских инструментов). Например, если МРТ легких с контрастированием применяется для выявления объемного образования, то по результатам исследования врач может точно указать тип такого образования (злокачественная опухоль, доброкачественная опухоль, метастаз или киста), его размеры, форму, расположение, соотношение с окружающими тканями. В принципе, МРТ с контрастом позволяет получить об объемном образовании такой спектр информации, как если бы была произведена биопсия, компьютерная томография и УЗИ легких одновременно. Поэтому в диагностике любых объемных образований в легких проведение МРТ показано и оправдано, ведь одно исследование позволяет заменить несколько других по качеству и объему даваемой им информации.Если же говорить о нарушениях кровотока, то МРТ с контрастом позволяет выявлять тромбозы, сужения сосудов, участки ишемии и кровоизлияний в легких, застой крови в малом круге, признаки легочной гипертензии и т.д. Если повреждены кровеносные сосуды, то МРТ с контрастом дает возможность оценить степень и локализацию таких повреждений. Также МРТ позволяет отличить гематому от кисты, которые по данным других исследований очень похожи и трудно различимы.
С целью диагностики воспалительных процессов в легких (пневмонии, плевриты, туберкулез и т.д.) МРТ с контрастированием применяется довольно редко, так как для их выявления оказывается вполне достаточно других, более простых и дешевых методов, таких, как рентген, компьютерная томография и УЗИ. МРТ же назначается только в сомнительных случаях, когда результаты других обследований не позволяют поставить точный диагноз.
Таким образом, очевидно, что при подозрении на объемное образование или нарушения кровотока нужно всегда проводить МРТ с контрастированием, а вот во всех остальных случаях обязательное введение контраста не показано. Однако следует знать, что врач-радиолог, проводящий МРТ, может принять решение о необходимости введения контраста в любом случае, если результаты покажутся ему сомнительными или малоинформативными.
Контрастные препараты для МРТ
В качестве контрастных веществ для МРТ применяют соединения редкоземельного металла группы лантаноидов – гадолиния. В России и странах бывшего СССР имеется несколько таких контрастных препаратов: Магневист, Дотарем, Омнискан и Проханс. Наилучшими среди них считаются Омнискан и Проханс, поскольку они обеспечивают отличное контрастирование тканей и реже других вызывают побочные эффекты. Тем не менее, не следует при производстве МРТ легких с контрастированием стремиться использовать только эти препараты, так как в каждом конкретном случае контрастное средство подбирается врачом индивидуально в зависимости от целей обследования, подозреваемого заболевания и состояния пациента.
Как вводится в организм контраст?
Контрасты для производства МРТ легких вводят внутривенно при помощи специального инжектора, обеспечивающего быстрое введение относительно большого объема жидкости (несколько миллилитров за секунды). В настоящее время для МРТ легких ведется разработка ингаляционных контрастных препаратов, которые можно было бы давать человеку вдыхать, а не вводить внутривенно.
Побочные эффекты контрастных препаратов
Несмотря на то, что гадолиний является элементом группы лантаноидов, практически все вещества из которой ядовиты, контрастные препараты на основе его соединений вполне безопасны, что подтверждено данными не только специальных исследований, но и многолетней практикой их применения. За десятилетия применения контрастных препаратов на основе гадолиния не было зафиксировано их значимого отрицательного воздействия на организм человека, такого, как, например, развитие тяжелых заболеваний после введения соединений гадолиния. В большинстве случаев такие контрастные препараты для МРТ хорошо переносятся и не вызывают тяжелых расстройств здоровья.
Однако контрастные препараты гадолиния, как и любые лекарственные препараты, могут вызывать ряд побочных эффектов, к которым относятся следующие:
- Металлический привкус во рту вскоре после введения контрастного препарата;
- Аллергические реакции (крапивница, зуд глаз);
- Тошнота;
- Рвота;
- Слезотечение;
- Прилив крови и жар в области инъекции;
- Сильное желание помочиться (пописать);
- Болезненность в области инъекции.
Наиболее часто люди испытывают только металлический привкус во рту, который быстро проходит, а другие побочные эффекты из вышеприведенного списка фиксируются довольно редко. Все побочные эффекты, за исключением аллергических реакций, неопасны, проходят самостоятельно в течение короткого времени и не требуют специального лечения. Аллергические же реакции опасны, так как могут усиливаться со временем или сразу проявляться в тяжелой форме с отеком дыхательных путей и риском смерти пациента от удушья, поэтому требуют специального лечения, направленного на их устранение. Это означает, что при малейших признаках развития аллергии после введения контрастного вещества исследование останавливают, а пациенту вводят антигистаминные средства (Супрастин, Клемастин и т.д., иногда в сочетании с Дексаметазоном), чтобы быстро остановить проявления аллергической реакции. После купирования аллергической реакции каких-либо проблем со здоровьем у человека не возникает, так как, во-первых, гадолиний выводится из организма в течение 1 – 2 суток, после чего попросту не может быть субстратом для развития аллергии, а во-вторых, гадолиний, как аллерген, ничем не отличается от других веществ-аллергенов. Соответственно, купирование аллергической реакции на гадолиний ничем не отличается от подавления аллергии, например, на цитрусовые или новокаин.
Различные побочные эффекты, в том числе аллергические реакции на соединения гадолиния, развиваются в течение первых 30 – 60 минут после введения контрастного препарата. Поэтому, чтобы врачи смогли оперативно оказать необходимую помощь, желательно после введения контраста на основе гадолиния в течение часа оставаться в медицинском учреждении. Если на протяжении часа после введения контраста аллергических реакций не развилось, то можно смело покидать медицинское учреждение, так как отсроченных аллергий, развивающихся через 1 – 10 дней после поступления аллергена, на гадолиний не бывает.
Противопоказания к МРТ легких с контрастом
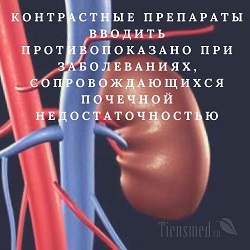 Несмотря на безопасность и малое количество относительно неопасных побочных эффектов, имеются противопоказания к применению контрастных веществ на основе гадолиния. Поскольку гадолиний выводится из организма человека почками, то контрастные препараты противопоказано вводить при заболеваниях, сопровождающихся почечной недостаточностью. Ведь при почечной недостаточности почки не в состоянии справиться с дополнительной нагрузкой по выведению контраста из организма, вследствие чего гадолиний задерживается в органах и системном кровотоке. Также из-за того, что почки вынуждены взять на себя дополнительную нагрузку по выведению соединений гадолиния, на фоне почечной недостаточности в организме начинают задерживаться вредные вещества, образующиеся в результате метаболизма, так как вместо них почечные структуры фильтруют и удаляют гадолиний. Естественно, задержка в организме токсинов, выводимых почками, негативно сказывается на общем состоянии пациента. Таким образом, очевидно, что введение контрастов на основе гадолиния противопоказано пациентам с тяжелыми нарушениями функций почек.
Несмотря на безопасность и малое количество относительно неопасных побочных эффектов, имеются противопоказания к применению контрастных веществ на основе гадолиния. Поскольку гадолиний выводится из организма человека почками, то контрастные препараты противопоказано вводить при заболеваниях, сопровождающихся почечной недостаточностью. Ведь при почечной недостаточности почки не в состоянии справиться с дополнительной нагрузкой по выведению контраста из организма, вследствие чего гадолиний задерживается в органах и системном кровотоке. Также из-за того, что почки вынуждены взять на себя дополнительную нагрузку по выведению соединений гадолиния, на фоне почечной недостаточности в организме начинают задерживаться вредные вещества, образующиеся в результате метаболизма, так как вместо них почечные структуры фильтруют и удаляют гадолиний. Естественно, задержка в организме токсинов, выводимых почками, негативно сказывается на общем состоянии пациента. Таким образом, очевидно, что введение контрастов на основе гадолиния противопоказано пациентам с тяжелыми нарушениями функций почек.Чтобы в каждом конкретном случае определить, противопоказано или допустимо введение контраста с гадолинием пациенту с патологией почек, нужно за 1 – 2 суток перед исследованием провести определение концентраций мочевины и креатинина в крови, а также пробу Реберга. Именно эти анализы позволяют оценить функциональное состояние почек, и на основании этого определить, допустимо ли введение контраста в конкретном случае. Так, контрастирование противопоказано в случаях, когда уровень креатинина в крови выше 130 мкмоль/л, а значение пробы Реберга менее 30 мл/мин. Если же креатинин в крови ниже 130 мкмоль/л, а проба Реберга более 30 мл/мин, то контраст на основе гадолиния допускается вводить с соблюдением осторожности.
Помимо нарушений функций почек, к противопоказаниям к введению контрастов для МРТ относится беременность на любом сроке. Хотя многолетние наблюдения за беременными женщинами, которым по жизненным показаниям было выполнено МРТ с контрастированием, не позволили выявить какого-либо отрицательного влияния контрастного препарата на плод, тем не менее, из-за теоретической вероятности такого негативного действия на будущего малыша, контрастирование при беременности противопоказано.
В некоторых странах бывшего СССР грудное вскармливание также является противопоказанием для введения контрастов на основе гадолиния, так как этот металл поникает в женское молоко и вместе с ним поступает в организм младенца. А точное действие гадолиния на развитие младенца, особенно его отдаленные последствия, неизвестны. Однако ввиду того, что гадолиний выводится из организма полностью в течение 1 – 2 суток, во многих странах грудное вскармливание не является противопоказанием для введения контрастов, если женщина выполнит одно простое условие. Так, после введения контраста женщина должна прекратить грудное вскармливание на двое суток, пока гадолиний полностью не выведется из организма. В течение этих двух суток ребенок должен получать искусственные смеси, а кормящая женщина сцеживать молоко. По прошествии двух суток после введения контраста для МРТ можно возобновить грудное вскармливание, так как препарат уже полностью вывелся из организма и отсутствует в молоке.
МРТ легких и бронхов – целесообразность исследования
Какой врач может назначить МРТ-исследование легких?
Данное исследование может быть назначено врачами тех специальностей, в профессиональную компетенцию которых входит диагностика и лечение легочной патологии. Это означает, что МРТ легких может быть назначено врачами-пульмонологами (записаться), терапевтами (записаться), фтизиатрами (записаться), онкологами (записаться) и, реже, хирургами (записаться).
В случаях, когда по результатам компьютерной томографии/рентгена/флюорографии, а также пробе Манту/диаскинтесту/квантифероновому тесту у человека заподазривается туберкулез, то МРТ легких для подтверждения данного заболевания назначается врачом-фтизиатром.
Если подозревается наличие опухоли или метастазов в легких, то МРТ в таких случаях назначается врачами-онкологами или хирургами.
В случаях, когда подозревается нарушение кровотока в легких (тромбоэмболия легочной артерии или ее ветвей, сужение просвета легочных сосудов и т.д.) или закупорка бронхов, МРТ назначается врачами-хирургами.
Во всех остальных случаях МРТ легких назначается терапевтами или пульмонологами, когда данные других обследований оказались недостаточно информативными для постановки точного диагноза.
Можно ли делать МРТ легких?
Да, МРТ легких можно делать, если имеется такая необходимость. Однако следует помнить, что МРТ в отношении легких является не самым информативным исследованием, и потому его практическое применение фактически ограничено выявлением опухолей, фиброзов, плевритов, труднодиагностируемых пневмоний, а также нарушений кровотока в легочных артериях. Соответственно, если у человека подозревается какая-либо из указанных патологий, а результаты других исследований оказались недостаточно информативными, то имеет смысл провести именно МРТ. Во всех других случаях проводить МРТ просто нецелесообразно, так как легочная патология с высокой степенью информативности выявляется другими более простыми и доступными методами, такими, как рентген, флюорография или компьютерная томография.
Показания к производству МРТ легких
 В настоящее время врачи и ученые полагают, что проведение МРТ легких показано в следующих случаях:
В настоящее время врачи и ученые полагают, что проведение МРТ легких показано в следующих случаях:- С целью выявления подозреваемого объемного образования (кисты, метастазов, опухолей) в легких или бронхах;
- С целью определения точного вида (киста, опухоль, метастаз) обнаруженного другими исследованиями объемного образования в легких или бронхах;
- С целью определения вида злокачественной опухоли и установки стадии онкологического процесса;
- Для оценки формы, размеров, точного расположения объемного образования перед планируемым оперативным вмешательством;
- Для выявления рецидивов рака легких, пролеченного ранее;
- Для контроля за состоянием пациентов, перенесших операцию, химио- и/или лучевую терапию по поводу рака легких, бронхов или органов средостения;
- Для отличения того, расположено ли объемное образование в легких, бронхах или других органах средостения (в пищеводе, трахее и т.д.);
- С целью выявления жидкости в плевральной полости (гидроторакса, гемоторакса, пиоторакса и др.);
- С целью выявления мягкотканных образований в легких (например, фиброза, склероза при эмфиземе, саркоидозе, пневмосклерозе и т.д.);
- С целью уточнения характера воспалительного процесса (плевриты, эмпиема плевры, пневмонии, туберкулез, альвеолиты, бронхиолиты и т.д.) в легких и бронхах, если это не удалось сделать другими методами диагностики;
- С целью выявления скрытых воспалительных изменений, которые не удалось обнаружить по результатам рентгена или компьютерной томографии, но о которых свидетельствуют имеющиеся у человека клинические симптомы (одышка, кашель, повышенная температура тела и т.д.);
- С целью выявления патологических изменений в лимфатических узлах в средостении, корнях легких, подмышками и в нижней части шеи;
- С целью выявления нарушений кровотока в малом круге кровообращения (тромбоэмболии легочной артерии и ее ветвей, сужения, аневризмы, разрывы сосудов легких, инфаркты, кровоизлияния в легкие, мальформация ветвей легочной артерии, хроническая тромбоэмболическая легочная гипертензия и т.д.).
Магнитно-резонансная томография легких абсолютно показана к выполнению только для диагностики злокачественных новообразований и нарушений кровотока, а во всех остальных случаях показаний МРТ считается как бы "запасным" методом диагностики, к которому прибегают, если результаты рентгена и КТ оказались недостаточно точными.
МРТ легких с контрастированием показана к проведению для оценки вида, распространенности, размеров, формы, количества метастазов злокачественных опухолей, а также для диагностики нарушения кровотока в малом круге.
МРТ или КТ легких – что лучше?
Диагностический поиск различных заболеваний легких, бронхов и средостения на практике начинается с проведения УЗИ и рентгена, причем в большинстве случаев именно эти простые методы оказываются вполне информативными и позволяют поставить точный диагноз. МРТ не применяется для первичного обследования, так как это бессмысленно и нецелесообразно по двум причинам. Во-первых, метод сложный, дорогостоящий и требующий высококвалифицированных врачей и рентген-лаборантов. Во-вторых, МРТ показывает далеко не все заболевания легких, а только некоторые из них, и поэтому применять такой метод на первичном этапе массового обследования нельзя, так как его информативность низка и все равно придется использовать дополнительно другие диагностические методики (рентген, УЗИ, КТ). А эти другие диагностические методики позволяют в большинстве случаев поставить диагноз. Таким образом, МРТ можно считать уточняющим и дополняющим методом исследования легких.
Более того, в отношении легких можно однозначно сказать, какой метод обследования лучше – КТ или МРТ, так как это одна из немногих ситуаций, в которых имеется вполне точный ответ, не зависящий от вида имеющейся у человека патологии. Итак, для обследования легких и выявления заболеваний этого органа лучше подходит КТ (компьютерная томография) по ряду причин.
Во-первых, КТ доступнее и проще, чем МРТ, поэтому для ее производства не придется сталкиваться с такими большими сложностями. Во-вторых, в ходе МРТ плохо видны структуры, находящиеся в движении, а легкие двигаются постоянно во время вдохов и выдохов. Движения грудной клетки и легких не так заметно влияют на результаты КТ, так как ее снимки можно получить за несколько заходов по 20 – 40 секунд, во время которых пациент будет задерживать дыхание. Во время производства МРТ бесполезно задерживать дыхание, поскольку в ходе этого исследования не дышать придется по несколько минут, что невозможно. Наконец, в-третьих, КТ информативнее МРТ в выявлении легочной патологии, так как рентгеновские лучи, являющиеся основой КТ, позволяют получать более точные снимки воздушной легочной ткани, чем МРТ. Ведь МРТ основана на возбуждении протонов атомов водорода магнитным полем, а в легких содержится много воздуха, на который магнитное излучение вообще не действует. И из-за этого МРТ-снимки легких вообще малоинформативны. Но при наличии патологических структур в легких, в которых имеются атомы водорода (опухоли, кисты, метастазы, участки фиброза, воспалительные уплотнения, жидкость в грудной полости и т.д.), МРТ становится относительно информативной, так как подобные структуры она "видит". В отличие от МРТ, при производстве КТ применяется рентгеновское излучение, которое ослабляется от взаимодействия с различными типами тканей и сред, в том числе с воздухом. Поэтому КТ-снимки легких получаются гораздо более информативными, чем МРТ.
В силу вышеуказанных обстоятельств, если стоит выбор между КТ и МРТ легких, специалисты однозначно склоняются к КТ. МРТ можно предпочесть КТ фактически только в двух следующих случаях:
- Подозрение на патологию лимфатических узлов, рак легкого, лимфому, тимому, загрудинный зоб, саркому, гемангиому или липому;
- Подозрение на нарушение кровотока в малом круге (тромбоэмболия легочной артерии и ее ветвей, инфаркт легкого, сужение сосудов легких и т.д.).
Но даже в двух вышеуказанных случаях, когда МРТ можно предпочесть КТ, специалисты рекомендуют это делать только в таких ситуациях, когда человеку нельзя сделать КТ с контрастированием. Если же введение контраста для КТ возможно, то даже в двух вышеуказанных случаях для обследования легких лучше КТ, чем МРТ.
Противопоказания к МРТ легких
Для проведения магнитно-резонансной томографии легких имеются противопоказания, обусловленные физическими эффектами магнитных волн и радиоволн. Магнитное поле и радиоволны полностью безопасны для обычных нормальных или патологических тканей человеческого тела, поэтому противопоказания к МРТ легких обусловлены несколько иными факторами.
Так, магнитное поле способно притягивать и сдвигать с места любые металлические или иные намагничивающиеся предметы. А это означает, что если в теле человека имеются любые намагничивающиеся предметы, как медицинского назначения, так и нет (например, протезы, импланты, осколки мин, пули и т.д.), то они под действием магнитного поля будут сдвигаться и травмировать окружающие ткани. Если такие предметы расположены рядом с жизненно важными органами и крупными сосудами, то МРТ абсолютно противопоказана в связи с возможным риском смертельного исхода из-за травматического повреждения таких органов и сосудов сдвинувшимися намагнитившимися предметами. Кроме того, магнитное поле способно нарушать работу медицинских приборов, работающих в автоматическом режиме, таких, как кардиостимуляторы, сердечные дефибрилляторы и т.д.
 Соответственно, магнитно-резонансная томография любой разновидности абсолютно противопоказана в следующих случаях:
Соответственно, магнитно-резонансная томография любой разновидности абсолютно противопоказана в следующих случаях:- Установленный кардиостимулятор или сердечный дефибриллятор;
- Ушные (кохлеарные) импланты, выполненные из любых материалов (имплант способен сдвинуться под действием магнитного поля и повредить головной мозг);
- Импланты или протезы различных органов (например, искусственный задний проход с магнитным затвором, искусственные клапаны сердца с металлическими элементами, искусственные тазобедренные суставы), выполненные из ферромагнитных материалов или имеющие электронное регулирование их работы;
- Импланты или протезы любых органов и тканей, имеющие большой размер и выполненные из различных металлов (кроме титана);
- Аппарат Илизарова или другие аппараты металлоостеосинтеза;
- Наличие в теле металлических инородных предметов (пули, куски шрапнели и т.д.), расположенных рядом с жизненно важными органами или крупными сосудами (например, рядом с глазами, аортой, сердцем);
- Установленные кровоостанавливающие клипсы/зажимы на сосудах головного мозга или аорте;
- Наличие на любых сосудах металлических стентов с ферромагнитными свойствами;
- Пересаженная почка.
При наличии любого из вышеперечисленных противопоказаний МРТ легких нельзя проводить ни при каких обстоятельствах, так как исследование смертельно опасно для пациента.
Кроме вышеозначенных абсолютных противопоказаний к МРТ, имеются еще и относительные, при наличии которых исследование проводить нежелательно, но все же в случае необходимости возможно с соблюдением осторожности. Подобными относительными противопоказаниями к МРТ являются следующие:
- Декомпенсированная сердечная недостаточность;
- Первый триместр беременности (с 1-ой до 13-ой недели включительно);
- Клаустрофобия (только для магнитно-резонансных томографов полностью закрытого типа);
- Татуировки, выполненные металлсодержащими красками (на месте татуировок могут возникнуть ожоги);
- Неадекватное поведение или психические расстройства у обследуемого;
- Эпилепсия или судорожный синдром иного происхождения;
- Тяжелое состояние пациента, при котором необходимо постоянно контролировать артериальное давление, частоту дыхания, сердечный ритм;
- Вес тела пациента более 120 – 200 кг (пациент с большой массой тела попросту не вмещается в туннеле магнитно-резонансного томографа).
При наличии вышеозначенных относительных противопоказаний к МРТ легких, исследование обычно проводится на фоне медикаментозной подготовки, например, введения успокоительных, наркозных препаратов, стимуляторов сердечной деятельности и т.д.
Отдельно следует указать про такое относительное противопоказание к МРТ легких, как наличие в теле имплантов/устройств из немагнитных материалов, так как это противопоказание не совсем обычное. Дело в том, что по отношению к подобным имплантированным медицинским неметаллическим приспособлениям действует простое правило – МРТ противопоказано проводить в течение первых 6 недель от момента установки таких имплантов, так как они еще не закрепились в тканях и могут сдвинуться под действием магнитного поля, вызывая повреждения в близлежащих анатомических структурах. А после того, как с момента установки неметаллических имплантов пройдет более 6 недель, МРТ легких можно производить без ограничений, так как чужеродные устройства уже закрепились в тканях, покрылись плотной и жесткой капсулой, и потому не будут сдвигаться со своего места под действием магнитного поля.
Подобное шестинедельное ограничение на производство МРТ действует для следующих медицинских приспособлений:
- Искусственные клапана сердца;
- Устройства для вливания лекарственных препаратов (например, инсулиновые помпы);
- Стимуляторы нервов;
- Протезы конечностей и суставов из любых материалов (в том числе металлические);
- Штифты, винты, пластины, скобки, стенты, кровоостанавливающие клипсы на сосудах (кроме мозговых и аортальных) и любые иные травматологические или ортопедические приспособления.
Следует знать, что МРТ легких не противопоказана при наличии у человека несъемных зубных протезов, зубных имплантов, зубных коронок, танталовых скрепок на груди, внутриматочных спиралей у женщин. Отдельно нужно оговориться, что МРТ легких может проводиться у женщин в период менструаций.
Все вышеописанные относительные и абсолютные противопоказания относятся к МРТ легких и с контрастированием, и без такового. Однако для МРТ с контрастом имеются дополнительные следующие противопоказания:
- Гемолитическая анемия;
- Аллергические реакции или индивидуальная непереносимость контрастных препаратов;
- Беременность на любом сроке;
- Хроническая почечная недостаточность (значение пробы Реберга менее 30 мл/мин).