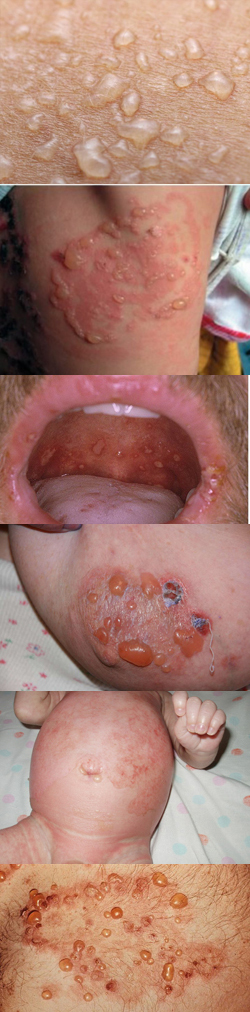
- Что такое пузырчатка? - (видео)
- Виды и клиническая картина истинной пузырчатки - (видео)
- Диагностика истинной пузырчатки - (видео)
- Лечение истинной пузырчатки - (видео)
- Пузырчатка у детей
- Другие виды пузырчатки
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Что такое пузырчатка?
Пузырчатка – это группа редких, тяжелых и хронических аутоиммунных заболеваний, которые поражают кожу и слизистые оболочки. Общим признаком заболеваний из данной группы является акантолиз (разрушение шиповатого слоя эпидермиса) с образованием внутриэпителиальных пузырей на слизистой оболочке полости рта и коже. В свою очередь, акантолиз связан с растворением межклеточного связывающего вещества эпителия, что приводит к расширению межклеточных пространств и отделению одной половины десмосом (межклеточных мостиков) от другой. Чаще всего данное заболевание наблюдается у женщин после 40 лет.
Пузырчатка МКБ-10
Согласно международной классификации болезней десятого пересмотра (МКБ-10) пузырчатка кодируется шифром L10. Вид пузырчатки поясняется дополнительной цифрой, например, вегетирующая пузырчатка - L10.1.Код пузырчатки по МКБ-10 может быть следующим:
- L10. Пузырчатка (пемфигус, истинная, акантолитическая пузырчатка).
- L10.0. Пузырчатка обыкновенная (вульгарная).
- L10.1. Пузырчатка вегетирующая.
- L10.2. Пузырчатка листовидная.
- L10.3. Пузырчатка бразильская.
- L10.4. Пузырчатка эритематозная.
- L10.5. Пузырчатка, вызванная лекарственными средствами.
- L10.8. Другие виды пузырчатки.
- L10.9. Пузырчатка неуточненная.
Механизм развития пузырчатки
Для того чтобы понять механизм развития такого заболевания как пузырчатка, необходимо иметь представление о строении кожи и ее функциях.Кожа состоит из трех слоев – эпидермиса, дермы и гиподермы. Наружная часть кожи представлена эпидермисом, который является многослойным плоским ороговевающим эпителием. Основными клетками эпидермиса являются кератиноциты. Эпидермис, в свою очередь, состоит из 5 слоев.
Выделяют следующие слои эпидермиса:
- Базальный слой. Этот слой самый внутренний, который состоит из одного ряда мелких клеток цилиндрической формы, и называются они базальными кератиноцитами. Между собой эти клетки соединены межклеточными мостиками (десмосомами).
- Шиповатый слой. Данный слой расположен над базальным слоем. Кератиноциты в шиповатом слое увеличиваются в размере и располагаются в 3 – 6 рядов, постепенно уплощаясь к поверхности кожи.
- Зернистый слой. Этот слой состоит из 2 – 3 рядов клеток, которые имеют цилиндрическую или кубическую форму, а ближе к поверхности кожи – ромбовидную.
- Блестящий слой. Данный слой можно увидеть на ладонях и подошвах, где он состоит из 3 – 4 рядов вытянутых по форме клеток.
- Роговой слой. Этот слой состоит из полностью ороговевших безъядерных клеток (корнеоцитов). Роговой слой наиболее развит там, где кожа подвергается наибольшему механическому воздействию (ладони, подошвы). Рогового слоя, как и зернистого, нет в эпителии слизистых оболочек (за исключением спинки языка и твердого неба).
И, наконец, третий слой кожи – это гиподерма (подкожная жировая клетчатка). Она состоит из рыхлой сети коллагеновых, эластических и ретикулярных волокон, в петлях которых располагаются скопления крупных жировых клеток. Толщина данного слоя составляет от 2 мм (на черепе, например) до 10 см и более (на ягодицах). На веках, под ногтевыми пластинами, на крайней плоти, малых половых губах и мошонке гиподерма отсутствует.
Кожа выполняет несколько функций:
- защитную (защита от внешних воздействий);
- иммунную (защита от чужеродных агентов при различных заболеваниях);
- рецепторную (восприятие при помощи нервных рецепторов болевого, температурного и тактильного раздражения);
- терморегулирующую (путем поглощения и выделения кожей тепла);
- обменную (участие в обмене углеводов, белков, жиров, воды, минеральных веществ и витаминов);
- секреторную (осуществляется сальными и потовыми железами);
- дыхательную (заключается в незначительном поглощении кислорода из воздуха и выделения углекислого газа).
Пузырчатка относится к заболеваниям, которые образуются в результате нарушения эпидермальных связей – акантолиза. Акантолиз – это процесс, при котором связь между кератиноцитами шиповатого слоя нарушается. Это приводит к образованию внутриэпидермальных полостей (пузырей), которые заполнены межклеточной жидкостью. Вследствие потери связей между собой, клетки шиповатого слоя называются акантолитическими клетками (клетками Тцанка). Метаболизм в них минимален, в дальнейшем они подвергаются разрушению и гибнут. Акантолиз является типичным процессом для пузырчатки.
Как было сказано ранее, в результате акантолиза образуются пузыри. Пузыри состоят из дна, покрышки и полости, которая содержит серозный или геморрагический экссудат (жидкость, которая при воспалении выделяется из мелких кровеносных сосудов в ткани). Покрышка пузыря может быть напряженной или дряблой, плотной или тонкой. Размер пузырей может составлять от 0,5 см до 7 см в диаметре. Они могут образоваться как на внешне неизмененной коже, так и на местах ее травматизации.
Диагностировать процесс акантолиза можно путем потягивания обрывка покрышки пузыря. При этом происходит отслойка верхних слоев эпидермиса, и данный феномен назван симптомом Никольского. Таким образом, если наблюдается данный феномен, то симптом Никольского считается положительным. Также симптом Никольского можно вызвать путем трения пальцем внешне здоровой кожи как вблизи пузыря, так и в отдалении от него.
Как передается пузырчатка и заразна ли она?
Как было сказано выше, пузырчатка относится к заболеваниям кожи, основным высыпным элементом которых является пузырь. Этиология (условия и причины происхождения) данного заболевания остается невыясненной. Существует ряд теорий развития пузырчатки – инфекционная, нейрогенная, наследственная, эндокринная, ферментная и токсическая. Однако ни одна и этих теорий не подтверждена.Но следует отметить, что возможно заразиться пузырчаткой при некоторых ее видах или она может носить наследственный характер (бразильская, эпидемическая пузырчатка новорожденных, семейная). Случаи заболевания здорового человека от больного бывают, но они встречаются крайне редко.
Факторы риска развития пузырчатки
Помимо патоморфологических процессов, которые происходят в коже, существует ряд факторов, при помощи которых может развиться и прогрессировать пузырчатка. В группе риска оказываются пациенты, которые имеют те или иные заболевания. Медицинский осмотр пациентов из группы риска должен проводиться один раз в 6 – 12 месяцев.Факторами риска развития пузырчатки являются:
- поражения слизистых оболочек;
- метаболические нарушения (сахарный диабет, тиреотоксикоз и другие);
- различные новообразования;
- аутоиммунные заболевания;
- лимфопролиферативные заболевания (острые лимфобластные лейкозы, хронический лимфолейкоз);
- поражение центральной нервной системы, желудочно-кишечного тракта, дыхательных путей, сердечно-сосудистой и мочеполовой систем;
- травматизмы;
- психические нарушения;
- инсоляция (солнечная радиация);
- стресс.
Виды и клиническая картина истинной пузырчатки
Истинная пузырчатка (другое название - пемфигус, пузырчатка акантолитическая) – это аутоиммунное заболевание, при котором в крови больного образуются пемфигусные антитела класса IgG к межклеточной склеивающей субстанции шиповатого слоя.По клиническому течению заболевания истинная пузырчатка делится на следующие виды:
- обыкновенную (вульгарную);
- вегетирующую;
- листовидную;
- бразильскую;
- эритематозную (себорейную);
- лекарственную.
Обыкновенная (вульгарная) пузырчатка
Данная патология встречается наиболее часто из других разновидностей пузырчатки. Происхождение данного вида пузырчатки до настоящего времени не выявлено. Как правило, начинается заболевание с поражения слизистых оболочек полости рта и зева. Образовавшиеся пузыри, быстро вскрываясь, превращаются в ярко-красные болезненные эрозии, окаймленные обрывками эпителия (остатками покрышки пузыря).
На коже высыпание в виде пузырей начинается, преимущественно, на груди и спине в небольшом количестве. Затем их становится больше, они располагаются на внешне неизмененной коже, наполнены прозрачным содержимым и имеют различную величину. Через несколько дней эти пузыри подсыхают и образуют корки или вскрываются, обнажая при этом эрозии ярко-красного цвета. Иногда содержимое пузырей становится мутным или даже гнойным. Вокруг пузырей образуется воспалительная кайма. В начальной стадии заболевания, образовавшиеся эрозии довольно быстро эпителизируются и оставляют после себя пигментацию различной интенсивности. Симптом Никольского при обыкновенной пузырчатке положительный.
Общими жалобами пациентов при вульгарной пузырчатке являются чувство болезненности в пораженных местах, особенно на слизистых оболочках (из-за этого затруднен прием пищи). Затем состояние пациентов ухудшается – появляется общая слабость, чувство беспокойства, потеря аппетита, нарушение сна, субфебрильная температура (около 37 градусов), а эрозии медленнее эпителизируются. Состояние больного может осложниться развитием гнойной инфекции. Если вовремя не начать лечение, то нарастающее истощение организма может привести к летальному исходу (в течение 1 – 2 лет).
Вегетирующая пузырчатка
Выделяют классическую (тип Нейманна) и доброкачественную (тип Аллопо) форму вегетирующей пузырчатки. Пузыри чаще всего возникают на слизистой оболочке рта, а затем располагаются, преимущественно, вокруг естественных отверстий и в кожных складках (паховые области, межпальцевые складки, подмышечные ямки, пупок, за ушными раковинами, под молочными железами). На коже вне складок и на слизистых оболочках вегетации встречаются редко, пузыри в таком случае такие же, как и при вульгарной пузырчатке.Вегетации образуются после вскрытия пузырей через 4 – 6 дней (на поверхности эрозий образуются папилломатозные разрастания, покрытые сероватым налетом, серозным или гнойным отделяемым, корками). Данные образования являются розово-красного цвета, мягкой консистенции, высотой 0,2 - 1 см и более. Они образуют между собой обширные вегетирующие поверхности (разрастания) в результате слияния между собой. Через некоторое время вегетации подсыхают, уплощаются, эрозии подвергаются эпителизации, оставляя на коже выраженную пигментацию. Пациент при этом ощущает боль, жжение и зуд в месте поражений.
Листовидная пузырчатка
Листовидная пузырчатка встречается гораздо реже, чем вульгарная. Данным типом пузырчатки болеют одинаково часто и мужчины, и женщины. Слизистые оболочки не поражаются в данном случае. Процесс может возникнуть в области лица и волосистой части головы. Для листовидной пузырчатки характерны плоские пузыри небольших размеров, которые имеют тонкую и дряблую покрышку. Эта покрышка очень легко разрывается (даже при незначительном травмировании или под действием давления пузырной жидкости). Кожа, на которой появляются пузыри, может оставаться неизмененной или может быть слегка гиперемирована (с покраснением). Затем пузыри вскрываются, обнажают сочные, ярко-красные эрозии с экссудатом, который ссыхается в слоистые корки. Признаком, который характерен для листовидной пузырчатки, является повторное, иногда непрерывное образование на месте прежних эрозий поверхностных пузырей под корками.Общее состояние больного при данном заболевании ухудшается (в течение многих месяцев, а иногда и лет), повышается температура тела, присоединяется вторичная инфекция, развивается кахексия (истощение организма) и пациент может даже погибнуть (без наличия адекватного лечения, например, кортикостероидами).
Бразильская пузырчатка
Данный тип пузырчатки назван именно так из-за его эндемического характера распространения (распространения в определенной местности) в юго-западных районах Бразилии и прилегающих к этой зоне государств. Бразильская пузырчатка клинически идентична листовидной пузырчатке. Она характеризуется появлением на коже лица или груди плоских пузырей, а затем распространяется на волосистую часть головы и конечности. Пузыри часто вскрываются и на их месте образуются серозно-кровянистые слоистые корки.Данное заболевание может иметь различные клинические и морфологические особенности.
Различают несколько форм бразильской пузырчатки:
- буллезную;
- пустулезную;
- листовидную;
- эритродермическую;
- герпетиформную.
Эритематозная (себорейная) пузырчатка
Называется также этот вид пузырчатки синдромом Сенира-Ашера. Клиническая картина данной патологии включает в себя отдельные симптомы эритематозной волчанки, пузырчатки и себорейного дерматита. Начинается заболевание с образования на коже лица, волосистой части головы и лишь в дальнейшем на туловище эритематозных очагов с четкими границами, на поверхности которых имеются тонкие или рыхлые сероватые корки. Корки образуются в результате ссыхания экссудата пузырей, которые быстро вскрываются (поэтому их возникновение часто остается незамеченным). Со временем появляются пузыри аналогичные таковым при обыкновенной и листовидной пузырчатке. Рядом с очагами и в их пределах хорошо выражен симптом Никольского.Лекарственная пузырчатка
Данный вид пузырчатки относится к редким вариантам заболевания. Клиническая картина лекарственной пузырчатки включает в себя симптомы вульгарной, листовидной и эритематозной пузырчатки.Выделяют 2 типа данной патологии:
- Первый тип. В этом случае лекарственное средство является сенсибилизатором и вызывает заболевание. Клиническая картина при этом не отличается от обыкновенной пузырчатки, но характеризуется более легким течением заболевания.
- Второй тип. Главным фактором в развитии данного типа служит лекарственное вещество, которое запускает процесс у пациентов, имеющих генетическую или иммунологическую предрасположенность к развитию пузырчатки.
После отмены препарата, который вызвал лекарственную пузырчатку возможно полное выздоровление пациента.
Диагностика истинной пузырчатки
Диагностика пузырчатки, как и других заболеваний, заключается в сборе анамнеза (истории болезни), осмотре и назначении дополнительных исследований.История болезни пациента играет важную роль в диагностике. Так, в ходе опроса врач интересуется, когда появились пузыри, обстоятельства их появления, есть ли у пациента сопутствующие заболевания. Также не менее важно врачу знать о наследственных заболеваниях (семейный анамнез) пациента, его аллергологический и иммунологический анамнез (наличие в прошлом каких-либо аллергических реакций или заболеваний иммунной системы).

Далее врач приступает к осмотру пациента. Особое внимание уделяется не только поражениям на коже, но и неизмененной коже. Диагностика пузырчатки основывается на наличии высыпаний в виде пузырей, эрозированных участков на слизистых оболочках и коже, а также положительного симптома Никольского, суть которого заключается в отслойке клинически неизмененного эпидермиса при скользящем надавливании (или трении) на его поверхность. Симптом Никольского считается наиболее информативным при диагностике всех видов пузырчатки.
Анализы и исследования при пузырчатке
Несмотря на то, что иногда диагноз очевиден, лечащий врач, как правило, назначает пациенту пройти дополнительное исследование и сдать анализы.Обязательными исследованиями в диагностике пузырчатки являются:
- Гистологическое исследование (обнаружение внутриэпидермального расположения щелей и/или пузырей). При гистологическом методе исследования необходимо биопсировать (иссекать) свежий пузырь или краевую зону эрозии с захватом видимо непораженной кожи.
- Цитодиагностика по Тцанку. Она заключается в исследовании поверхностного слоя клеток в мазках-отпечатках на акантолитические клетки. Данные клетки обладают некими морфологическими особенностями, которые хорошо выявляются при их окраске (величина меньше нормальных кератиноцитов, наличие одного или нескольких ядер, которые интенсивно воспринимают окраску и другие).
- Прямая и непрямая реакции иммунофлюоресценции. При методе прямой иммунофлюоресценции на срезах биоптата кожи в межклеточных пространствах выявляются отложения IgG (антитела класса G, которые обеспечивают гуморальный иммунитет при иммунных и инфекционных заболеваниях). При методе непрямой иммунофлюоресценции в сыворотке крови выявляют аутоантитела (IgG) к белкам десмоглеину-3 и десмоглеину-1 («антитела пемфигуса»).
Дополнительными исследованиями в диагностике пузырчатки являются:
- общий анализ крови, скорость оседания эритроцитов (СОЭ);
- печеночные пробы (исследование крови для определения концентрации билирубина, АсАТ, АлАТ, ГГТ и щелочной фосфатазы для оценки состояния печени);
- ультразвуковое исследование (УЗИ) внутренних органов;
- гликемия (определение концентрации глюкозы в крови);
- рентген органов грудной клетки и трубчатых костей;
- протеинограмма (определение белковых фракций сыворотки крови);
- ионограмма (исследование крови, которое определяет концентрацию натрия, калия, кальция, хлора, фосфора и магния);
- тестирование на ВИЧ;
- общий анализ мочи;
- бактериологическое исследование и антибиотикограмма (при наличии вторичной инфекции).
Дифференциальная диагностика истинной пузырчатки и других кожных заболеваний (как отличить пузырчатку от других кожных заболеваний?)
Для того чтобы правильно отличить пузырчатку, необходимо различать и другие схожие заболевания кожи. Ниже представлена таблица, в которой указано, чем отличаются другие кожные заболевания от пузырчатки.Вульгарная (обыкновенная) пузырчатка | Буллезный пемфигоид Левера |
|
Токсический эпидермальный некролиз Лайелла |
| |
Хроническая семейная доброкачественная пузырчатка |
| |
Вегетирующая пузырчатка | Вторичный рецидивный сифилис |
|
Лекарственные токсидермии |
| |
Листовидная пузырчатка | Вульгарная пузырчатка |
|
Бразильская пузырчатка |
| |
Универсальный эксфолиативный дерматит Вильсона-Брока |
| |
Вторичные эритродермии |
| |
Бразильская пузырчатка | Универсальный эксфолиативный дерматит Вильсона-Брока |
|
Вульгарная пузырчатка |
| |
Эритематозная (себорейная) пузырчатка | Себорейная экзема |
|
Красная волчанка |
|
Какой врач занимается лечением пузырчатки?
Основным специалистом, который занимается диагностикой и впоследствии лечит пузырчатку, является дерматолог (записаться). Так как пузырчатка – это кожное заболевание, то и лечит ее врач, который занимается диагностикой и лечением различных заболеваний кожи, а также слизистых оболочек и придатков кожи (волос и ногтей). Изначально заподозрить пузырчатку может и терапевт (семейный врач).Лечение истинной пузырчатки
Лечение истинной пузырчатки предполагает как лечение в стационаре (лечение пациента в больнице), так и дальнейшее лечение в амбулаторных условиях (лечение, проводимое на дому или при посещении самим пациентом лечебного учреждения). В настоящее время считается, что основным лекарственным средством лечения больных пузырчаткой являются глюкокортикостероидные гормоны. Также используются и другие терапевтические средства, но, преимущественно, для борьбы с осложнениями (ожирение, стероидный диабет, повышенное артериальное давление, тромбоз, остеопороз, бессонница, депрессия, инфаркт миокарда, инфекции и другие), которые могут быть вызваны применением глюкокортикостероидов. Лечение пузырчатки является как системным, так и наружным.
Существуют следующие принципы лечения истинной пузырчатки:
- Применение глюкокортикостероидов. Основным препаратом является преднизолон. Он обладает противовоспалительным, противоаллергическим и антиэкссудативным (направленным на устранение повышенной проницаемости сосудов и выхода жидкости в ткани) действием. Изначально применяется пульс-терапия (внутривенное ведение высоких доз глюкокортикостероидных гормонов) – 10 – 20 мг на 1 кг массы тела пациента в день (до 1 г в день) в течение 3 – 5 дней. Затем применяется внутрь 1,5 – 2,0 – 3,0 мг преднизолона на 1 кг массы тела пациента в день, в течение 2 – 3 недель. При наступлении адекватного терапевтического эффекта суточная доза снижается (на 20 – 30 % от первоначальной дозы), и последующие 2 недели дозу не меняют, достигая поддерживающей дозы, которая составляет 10 – 40 мг в день. Поддерживающую терапию пациент должен проводить длительное время, практически всю жизнь. Вместо преднизолона при истинной пузырчатке могут назначить метилпреднизолон, метипред, дексаметазон, бетаметазон и другие (в дозах, эквивалентных по действию преднизолону). Противопоказаниями к применению преднизолона являются язвенная болезнь, сахарный диабет, сердечная недостаточность и почечная недостаточность, артериальная гипертензия, беременность и период кормления грудью, остеопороз, туберкулез и другие заболевания.
- Применение цитостатиков и иммунодепрессантов. Препараты, которые применяются для лечения пузырчатки – это циклофосфамид, метотрексат, азатиоприн. Данные препараты дополняют кортикостероидную терапию. Метотрексат можно применять как внутрь (по 15 – 17,5 мг в неделю, курс из 4 – 6 приемов), так и внутримышечно (по 15 – 30 мг с интервалами в 1 неделю, курс из 6 – 8 инъекций). Противопоказаниями в применении метотрексата являются повышенная чувствительность к препарату, беременность, острые инфекции, язвы в желудочно-кишечном тракте, почечная и печеночная недостаточность. Азатиоприн и циклофосфамид назначают внутрь по 100 – 200 мг в сутки. Продолжительность их применения зависит от их переносимости пациентом и терапевтического эффекта. Нельзя применять метотрексат и азатиоприн при повышенной чувствительности к данным препаратам, беременности, нарушениях функции печени и почек и острых инфекциях. У пациентов могут наблюдать и некоторые побочные эффекты, такие как анемия, тошнота, рвота, понос, анорексия (отсутствие аппетита), алопеция (облысение), изъязвление слизистой оболочки желудочно-кишечного тракта, головная боль, озноб.
- Симптоматическое лечение. Данное лечение направлено на устранение определенных симптомов заболевания, которые наблюдаются у пациента. Для этого используются препараты калия (калия оротат, панангин), препараты кальция (кальция глюконат), анаболики (нандролон), дезинтоксикационная терапия (изотонический раствор натрия хлорида, плазмаферез), витамины В1, В6, В12, С, противогрибковые средства (флуконазол), антибактериальные препараты и другие.
- Местное лечение. При пузырчатке местное лечение играет вспомогательную роль. Для этого применяют антисептические и дезинфицирующие препараты (метиленовый синий, цитраль), противовоспалительные мази или эмульсии (гидрокортизон, оксикорт), антибактериальные мази (банеоцин, гиоксизон), местные анальгетики (лидокаин, бензокаин).
Питание при пузырчатке
При пузырчатке рекомендуются частые и дробные приемы пищи. Диета пациента должна предусматривать ограничение поваренной соли, углеводов и при этом содержать белки и витамины. Пациенту рекомендуется употреблять меньше сахара, выпивать не менее 1,5 литров жидкости в день, устраивать разгрузочные дни. При поражении полости рта в рацион включаются супы-пюре, а также слизистые каши с целью недопущения полного отказа от пищи.Профилактика пузырчатки
При пузырчатке отсутствует специфическая профилактика. Однако существуют некоторые принципы, которым необходимо следовать. К ним относится соблюдение личной гигиены (с целью устранения очагов инфекции), ведение здорового образа жизни (исключение курения, алкоголя) и другие. Так, при лекарственной пузырчатке, например, необходимо осторожно назначать препараты, которые обладают выраженным сенсибилизирующим эффектом.Прогноз при пузырчатке
Прогноз при пузырчатке является условно неблагоприятным. Течение данного заболевания является хроническим, а лечение является длительным и, в основном, уменьшает выраженность клинических проявлений, но не может устранить саму причину заболевания. Также, в зависимости от степени тяжести пузырчатки, снижается и трудоспособность пациента, иногда даже может привести к инвалидности.Инвалидность при пузырчатке
Признание инвалидности носит разрешительный характер со стороны государства, посредством медико-социальной экспертизы. Установление группы инвалидности зависит от степени нарушения функций организма, от степени ограничения жизнедеятельности и способности к общению, трудовой деятельности, самообслуживанию и передвижению пациента. Если заболевание протекает с частыми обострениями, которые плохо поддаются лечению или появляются осложнения (синдром Иценко-Кушинга, остеопороз), которые связаны с глюкокортикостероидной терапией, то устанавливают II группу инвалидности. При полном поражении кожи и слизистых оболочек, присоединении вторичной инфекции и выраженных симптомах интоксикации (лихорадка, понос, истощение организма) устанавливают I группу инвалидности.Пузырчатка у детей
К сожалению, пузырчатка встречается и в детском возрасте. Пузырчатка отмечается, в основном, среди новорожденных детей. Клинические проявления различных видов пузырчатки у детей описаны ниже.Эпидемическая пузырчатка новорожденных (пиококковый пемфигоид, импетиго новорожденных)
Это заболевание характерно для новорожденных детей и возникает в первые дни их жизни (период до 7 – 10 суток с момента рождения). Возбудителем данной патологии является золотистый стафилококк. Инфекция может развиться чаще всего через пупочную рану, а источником инфекции могут быть медицинский персонал или роженицы.
Эпидемическая пузырчатка новорожденных обычно начинается с появления пузырей на фоне гиперемии (покраснения). Покрышка пузырей беловатого цвета, тонкая, вялая, дряблая, морщинистая, лишь слегка поднимается над уровнем кожи. Содержимого в пузырях не так много, но это содержимое является сначала серозным, а затем становится серозно-гнойным. Покрышка пузырей легко разрывается и обнажает эрозивную поверхность (диаметр которой от 2 – 3 мм до нескольких сантиметров, края неровные, дно сочное, розово-красное). Поражение кожи обычно локализуется на коже туловища, волосистой части головы, кожных складках. При распространении заболевания обычно наблюдается повышенная температура тела, нарушение общего состояния ребенка (плаксивость, рвота, отказ от пищи, диспепсия), лейкоцитоз и увеличение скорости оседания эритроцитов (СОЭ). Нередко могут развиться осложнения в виде отита (воспалительный процесс в ухе), пневмонии (воспаление легких), а также возможен сепсис (общее заражение крови). При благоприятном течении болезни ее длительность составляет 2 – 4 недели.
Диагностика эпидемической пузырчатки новорожденных основана на клинической картине, подкрепленной в сомнительных случаях бактериологическим исследованием.
Лечение эпидемической пузырчатки новорожденных заключается в изоляции пациентов, антибиотикотерапии (пеницилиназорезистентные пенициллины, кефзол, цепорин), назначении гемодеза, полиглюкина, антистафилококкового гамма-глобулина, лактобактерина, бифидумбактерина, витаминов группы В, А, С, а также местно применяют водные растворы анилиновых красителей и присыпки ксероформом.
Сифилитическая пузырчатка у детей
Сифилитическая пузырчатка возникает в первые дни и недели жизни ребенка. Заражение плода происходит от матери, которая болеет сифилисом, и происходит данное заражение еще во время беременности. Высыпания при данном заболевании локализуются на ладонях, подошвах, предплечьях и голенях. Пузыри вначале являются серозными, а затем гнойными и располагаются на инфильтрированном основании медно-красного цвета, диаметром от 0,5 до 1 см, дряблые. Из содержимого пузырей выявляется бледная трепонема, а специфические серологические реакции на сифилис положительны. Общее состояние ребенка при сифилитической пузырчатке не нарушено. Главным методом лечения данного заболевания является применение производных пенициллина.Наследственная пузырчатка Брока (буллезный эпидермолиз)
Это группа наследственных буллезных заболеваний кожи, которые характеризуются образованием пузырей на слизистых оболочках или коже и возникают при незначительном травмировании или даже спонтанно. На основе особенностей образования пузырей и клинической картины выделяют несколько типов данного заболевания.Буллезный эпидермолиз (наследственная пузырчатка Брока) бывает 3 типов:
- Простой (нерубцующийся). Данный вид наследственной пузырчатки характеризуется образованием внутриэпидермальных пузырей в результате дезинтеграции (распада) и цитолиза (разрушения) кератиноцитов без признаков рубцевания, атрофии и образования милиумов (белых прыщей). Наследуется данное заболевание по аутосомно-доминантному типу (вид наследования, при котором болезнь проявляется, если у человека есть хоть один «дефектный» ген, и этот дефект унаследован от любого из родителей). Клиническая картина характеризуется проявлением первых признаков на первом году жизни ребенка, иногда сразу после рождения. На месте легкого травмирования появляются пузыри различных размеров (от 0,5 до 7 см и более) с плотной покрышкой и прозрачным содержимым. Через несколько дней эти пузыри вскрываются и образуют эрозии, которые покрываются корками и быстро эпителизируются. Чаще всего пузыри расположены в области кистей, спины, стоп, локтевых и коленных суставов и затылочной области. С возрастом пузыри располагаются, в основном, на конечностях, особенно на стопах и кистях. При простом буллезном эпидермолизе пузыри продолжают появляться на протяжении всей жизни. Диагностика простого буллезного эпидермолиза заключается в выявлении высокого содержания в сыворотке беременной женщины альфа-фетопротеина во II триместре.
- Соединительный. Он характеризуется аутосомно-рецессивным типом наследования (тип наследования, при котором болезнь проявляется в том случае, если «дефектный» ген был унаследован от обоих родителей). Данная патология характеризуется появлением пузырей и эрозий уже при рождении ребенка или сразу после рождения. В основном, поражения возникают на коже груди, головы, слизистой оболочке рта, гортани и трахеи. Следует отметить, что кожа кистей и стоп не поражена, но ногтевые пластины могут отсутствовать, и может развиться акроостеолиз (распад костной ткани, преимущественно, пальцев). На месте пузырей очень медленно образуются эрозивные поверхности, которые оставляют участки атрофии кожи. При данной патологии многие дети умирают в первые месяцы жизни от сепсиса и анемии.
- Дистрофический. Данное заболевание характеризуется как аутосомно-доминантным, так и аутосомно-рецессивным типом наследования. При аутосомно-доминантном варианте заболевания крупные пузыри располагаются на конечностях, а также могут быть на слизистых оболочках. Первые проявления болезни возникают в возрасте от 4 до 10 лет. Пузыри появляются после незначительной травмы, они напряженные, плотные, с серозным или геморрагическим содержимым. После вскрытия пузырей образуются эрозивно-язвенные поверхности, которые медленно заживают с образованием рубцовой атрофии. На месте пузырей в области суставов формируются поля поражения в виде рубцовой ткани с множеством милиумов. При этом варианте заболевания ногти, которые вовлечены в процесс, утолщены и дистрофичны, волосы и зубы обычно не изменяются. Аутосомно-рецессивный вариант заболевания характеризуется появлением первых признаков уже при рождении или в первые недели жизни. Спонтанно появляются крупные пузыри, нередко с геморрагическим содержимым, на любом участке кожи и слизистых оболочек. После вскрытия пузырей образуются обширные длительно не заживающие эрозивно-язвенные поверхности, и это затрудняет уход и вскармливание новорожденных. На данных поверхностях развиваются в дальнейшем вегетации (разрастание кожи, возвышающееся над поверхностью), заживление которых происходит очень медленно, и вскоре образуются рубцы. Эти рубцовые изменения могут появиться на слизистой оболочке пищевода, глотки, рта и, тем самым, они затрудняют прием пищи, ограничивают подвижность языка. У пациентов могут наблюдаться поражения глаз (в виде эрозивно-язвенного кератита с последующим рубцеванием), которые могут привести к потере зрения, рубцовому эктропиону (выворот нижнего века), закупорке протоков слезных желез. Также при данном варианте заболевания характерна дистрофия ногтей, волос, зубов, возможны нарушения эндокринной (пониженная активность щитовидной железы, гипофиза) и нервной (эпилепсия, отставание умственного развития) систем. При этом заболевании отмечается высокая смертность в раннем возрасте от сепсиса, анемии и нарушения питания, а в старшем возрасте от злокачественных новообразований кожи, пищевода и органов полости рта.
Другие виды пузырчатки
К другим видам пузырчатки относятся некоторые заболевания, которые имеют характерную клиническую картину. Первичным элементом при всех данных формах заболевания также является пузырь.
Хроническая доброкачественная семейная пузырчатка Гужеро-Хейли-Хейли
Данное заболевание встречается чаще у мужчин в возрасте 20 – 30 лет. Возникновение хронической доброкачественной семейной пузырчатки является невыясненным. Для этого заболевания типичен семейно-наследственный характер и доброкачественное течение при наличии акантолиза. Поражения кожи возникают в естественных складках (паховых, бедренных, межъягодичных, подмышечных, под молочными железами), а также на боковых поверхностях шеи, внутренней поверхности бедер, половых органах. Пузыри небольших размеров с серозным содержимым располагаются симметрично и часто их возникновение остается незаметным для пациента, так как покрышка быстро разрывается. На месте пузырей образуются эрозии, на поверхности которых возникают серозно-гнойные корки.Диагностика хронической доброкачественной семейной пузырчатки Гужеро-Хейли-Хейли основана на обнаружении акантолитических клеток в мазках с поверхности эрозии, которые отличаются от таковых при истинной пузырчатке отсутствием дегенеративных изменений. Симптом Никольского является положительным не у всех пациентов и только в пределах очагов поражения. При исследовании сыворотки крови пациента наблюдается высокая концентрация IgA, IgG и низкая концентрация IgM. Течение данного заболевания является длительным и цикличным, даже при удовлетворительном самочувствии больного. Также важным моментом диагностики являются сведения из истории болезни о возможности заболевания нескольких членов одной семьи.
Лечение хронической доброкачественной семейной пузырчатки включает в себя методы, которые дают временный эффект и полного излечения не наступает. На первом этапе, перед тем как начать лечение, необходимо обследовать пациента для исключения гипертонической болезни, сахарного диабета, заболеваний желудочно-кишечного тракта и печени, которые нередко могут отяготить течение пузырчатки. Следует также обратить внимание на наличие у пациента сопутствующей инфекции. Поэтому начальным этапом в лечении данного заболевания является назначение антибиотиков из группы макролидов (кларитромицин, азитромицин, доксициклин), которые принимаются внутрь в течение 10 - 12 дней. Также целесообразно наряду с антибиотиками назначать пациентам инъекции витаминов группы В, витамина С, витамина Е и ретинола (витамина А), препаратов кальция, антигистаминных средств. Назначать глюкокортикостероиды пациентам следует лишь в том случае, когда другие методы лечения не оказали положительного результата. Начальная доза глюкокортикостероидов должна составлять 40 мг преднизолонового эквивалента 2 раза в сутки. Однако, стоит отметить, что и при лечении глюкокортикостероидами можно не получить терапевтического эффекта.
Из наружных методов лечения данного заболевания в медицинской практике используют кремы и аэрозоли с глюкокортикостероидами, антибиотиками, анилиновыми красителями и другими средствами (дезинфицирующими и бактериостатическими).
При хронической доброкачественной семейной пузырчатке прогноз для жизни является благоприятным. Все пациенты должны быть трудоустроены и взяты под наблюдение специалистов, а также им противопоказан контакт с химическими раздражителями, сыростью, грязью.
Доброкачественная неакантолитическая пузырчатка слизистой оболочки только полости рта
Высыпания при данной патологии локализуются только на слизистой оболочке полости рта, не сопровождаются акантолизом и не приводят к образованию рубцов и спаек. Характеризуется данное заболевание развитием напряженных пузырей с плотной покрышкой, диаметром 0,1 – 1 см, с серозным или серозно-геморрагическим содержимым, которые располагаются на неизмененной или слегка гиперемированной слизистой оболочке полости рта. Пузыри через несколько дней лопаются и образуются эрозии с сочным ярко-красным дном. Спустя 1 – 2 недели эрозии эпителизируются, не оставляя рубцов, но через несколько месяцев могут возникнуть вновь.Диагностика данного заболевания основана на наличии подэпителиальных пузырей исключительно в полости рта. Эти пузыри не сопровождаются акантолизом и не приводят к рубцовым изменениям.
При лечении заболевания необходимо соблюдать диету, принимать поливитамины А и С, а также используются анилиновые красители.
Прогноз при доброкачественной неакантолитической пузырчатке полости рта является благоприятным.
IgА-зависимая пузырчатка
Данное заболевание является довольно редким и характеризуется везикуло-пустулезными высыпаниями, нейтрофильной инфильтрацией, акантолизом и наличием IgA-антител, которые направлены к антигенам межклеточной связывающей субстанции многослойного плоского эпителия. Высыпания (везикулы и пустулы) на коже располагаются как на гиперемированной, так и на видимо здоровой коже. Локализация высыпаний чаще всего на коже в области подмышечных впадин, мошонки, туловища, верхних и нижних конечностей. Пациенты часто жалуются на интенсивный зуд. Протекает данное заболевание, как правило, более доброкачественно по сравнению с IgG-зависимой пузырчаткой.Паранеопластическая пузырчатка
Паранеопластическая пузырчатка – это аутоиммунное заболевание, которое в 70% случаев развивается у пациентов с лимфопролиферативными заболеваниями (лимфогранулематоз, хронический лимфолейкоз, Т-клеточная лимфома, В-клеточная лимфома) и диагностика кожного процесса предшествует выявлению онкологического заболевания. Клиническая картина данного заболевания сходна с другими формами пузырчатки. Первым признаком является тяжелый постоянный стоматит с переходом на красную кайму губ. Затем на коже туловища и конечностей появляются вялые пузыри с прозрачным содержимым, которые располагаются, как правило, на неизмененной коже. Данные пузыри вскрываются довольно быстро и образуются болезненные эрозии, которые имеют красную мокнущую поверхность и увеличиваются при легкой травматизации.На основе клинической картины и гистологического исследования устанавливают диагноз паранеопластической пузырчатки.
Лечение данного заболевания является малоэффективным и для него характерна высокая смертность больных (примерно 75 – 80%). Тем не менее, пациентам назначают преднизолон, цитостатики (метотрексат, азатиоприн), наружные средства для ускорения заживления эрозий, а при инфицировании – антибиотики.
Пемфигоид (неакантолитическая пузырчатка)
Пемфигоид (неакантолитическая пузырчатка) – это доброкачественное хроническое заболевание кожи, которое характеризуется наличием пузырей, формирующихся субэпидермально без признаков акантолиза. В группу неакантолитической пузырчатки входят 2 заболевания, которые имеют сходные иммунологические механизмы, но различные клинические появления.Пемфигоид (неакантолитическая пузырчатка) бывает двух видов:
- Буллезный пемфигоид (собственно неакантолитическая пузырчатка, пемфигоид Левера, пузырчатка хроническая доброкачественная). Встречается гораздо реже, чем истинная пузырчатка. Данным заболеванием обычно страдают пациенты старше 60 лет, но может встречаться и у более молодых пациентов. Происхождение данного заболевания неизвестно. Клиническая картина характеризуется развитием крупных напряженных пузырей. Пузыри могут располагаться на туловище или конечностях и могут быть единичными или множественными. Их величина достигает 1 – 2 см в диаметре, полусферической формы, с плотной напряженной покрышкой, серозным или серозно-геморрагическим содержимым. После вскрытия пузырей образуются быстро эпителизирующиеся эрозии, не имеющие тенденции к периферическому росту. После подсыхания содержимого пузырей образуются корки желтоватого или желтовато-коричневого цвета различной величины и толщины.
- Рубцующий пемфигоид (пемфигус глаз, конъюнктивы, доброкачественный пемфигоид слизистых оболочек). Клиническая картина данного заболевания характеризуется поражением слизистых оболочек полости рта (преимущественно, щек, неба, гортани), затем носа, глотки, пищевода, органов мочеполового тракта, конъюнктивы и в дальнейшем кожи. Пузыри при рубцующем пемфигоиде залегают глубоко, напряжены и имеют плотную покрышку. При разрыве покрышки образуются эрозии красного цвета, не склонные к периферическому росту, покрытые плотным серовато-белым налетом. Главной особенностью данного заболевания является возникновение пузырей и эрозий на одних и тех же местах, что приводит к развитию рубцовых изменений, формированию спаек и сужений на слизистой оболочке глотки, пищевода, заднего прохода и мочеиспускательного канала.
Лечение данной патологии заключается в применении таких препаратов как преднизолон, дексаметазон, триамцинолон и дипроспан. Средняя суточная доза глюкокортикостероидов составляет 40 - 60 мг преднизолонового эквивалента (зависит от возраста пациента и его состояния). Наряду с глюкокортикоидами назначают цитостатики (азатиоприн, метотрексат или циклофосфамид) для ускорения терапевтического эффекта. Суточная доза цитостатиков должна составлять 100 – 150 мг (по 50 мг азатиоприна 3 раза в день) в течение 10 – 15 суток. После того как был достигнут нужный терапевтический эффект, цитостатические препараты отменяются, а доза глюкокортикоидов снижается. Необходимо также назначать препараты, которые направлены на устранение проявлений сопутствующих заболеваний. Также применяются витамины группы В, витамин А, витамин Е, сосудистые и антигистаминные препараты.
Отзывы
Оксана, хотела выразить свое восхищение вами. К сожалению, не нашла вас в контакте. Спасибо за стойкость и веру и за то, что помогаете другим!
1. Про понимаие болезни и её принятие Приблизьтесь к пониманию, что такая болезнь дается человеку не просто так, а для того чтобы он развивался С точки зрения психологии( я врач психиатр-нарколог) , аутоиммунное заболевание — это аутоагрессия, в прямом и переносном смысле. В прямом: иммунная система разрушает организм, убивает собственные ткани. В переносном — вы бессознательно наказываете себя за что-то и уничтожаете себя. В моём случае — я постоянно наказывала себя за все свои промахи и ошибки : в отношениях с людьми и за любые ошибки хоть в чем-то . После длительного самоанализа, я пришла к мысли, что я стремлюсь быть идеальной во всем, что естественно , в принципе невозможно. Выход из этой ситуации оказался неожиданно простым . Поскольку я всегда придерживалась идеи постоянного саморазвития, я пришла к простой мысли, ошибка это всего лишь указание на ту область, в которой мне нужно дальше плотно и безотлагательно обучиться и совершенствоваться дальше. Ясно, что такая концепция займет всю жизнь. В чём ,на мой взгляд, и есть её(жизни) смысл. Вторым тяжелым моментом была тревожность. Я и сейчас продолжаю работать со своей тревожностью. Здесь было всё сложнее. Мне помогли книги Зеланда и разных других авторов, которые дали мне знания, что все мысли материальны. И что все , возникающие в голове негативные сценарии, нужно волевым усилием заменить на картину желаемого события. Главная трудность здесь- в критической ситуации вспомнить об этом и волевым усилием управлять своими мыслями. Такой навык в результате постоянных тренировок закрепился и однажды я обнаружила, что я стала немного другим человеком — улыбающимся и спокойным. Здесь, я выражаю большую благодарность своей дочери Варе , которая очень поддерживала меня, всегда подсказывала, что мне еще почитать и работала со мной без устали. И вообще, когда ты овладеваешь этим навыком — мир распахивает перед тобой двери. (смотрите фильм «Секрет») - это действительно работает. Это трудно, потому что меня учили жить совершенно по другому. Тревожность и депрессия — это семейный сценарий, «паттерн поведения», выражаясь профессиональным языком. Я обнаружила, что я волевой человек и если я вижу свою цель, то я иду к ней изо всех моих сил. До победного конца.
2. Я принимала и возможно еще буду принимать моноклональные антитела ( в моем случае мабтера) при моем диагнозе они не внесены в стандарты и это очень дорого стоит ( на курс из 4-х систем — 130 тыс руб). Капать препарат не внесенный в стандарты было возможно, потому что я врач и мне помогали коллеги. На самом деле по мабтере имеются мощные исследования . При пузырчатке их внедрял Московский НИИ дерматологии. Но довести клинические исследования до конца , наверное из- за кризиса, не смогли. По дозировкам я ориентировалась на статью из медицинского журнала. Спасибо всем коллегам ,огромное !. Для обычного человека я думаю, можно обратиться в платную клинику к ревматологу. Ревматологи и гематологи умеют работать с мабтерой. Именно с момента начала лечения мабтерой, я почувствовала облегчение и начала снижать гормоны. Максимально- я принимала 12 таблеток полькортолона в сутки. Сейчас я принимаю — 1,5 . Снижать таблетки на таких малых дозах еще сложнее- организм привыкает к ним как закоренелый наркоман и выкидывает такие штуки, которые ставят врачей в тупик. Приходиться двигаться самой «на ощупь».
3. Изменение питания. Мой давний коллега подсказал мне, что при аутоиммунныз заболеваниях помогает голод. Но как голодать когда ты принимаешь гормоны? Дело даже не в повышенном аппетите. А в том, что стероидные гормоны разрушают в организме белок и без белка — нельзя. Но еще в самый тяжелый момент болезни, я заметила: чем больше ешь, тем хуже себя чувствуешь. Мне была рекомендована диета с ограничением сахара, соли и безглютеновая. Мне было трудно, очень..... От сахара я отказалась — легко. От соли - совсем не отказалась, но ем все мало соленое. Никто со мной вместе есть не может. Общее блюдо недосаливаем ( для меня) , а остальные досаливают себе в тарелках. Например, не могу съесть даже кусочек соленой селедки — сразу болит голова. Сложнее было с безглютеновой диетой. К этому пришла так : много читала про противовоспалительную диету. Тетя рекламировала мне сыроедение. С точки зрения врач — сыроедение — это бред. т. е — несбалансированное питание. Трудно отказаться от того , чему тебя научили с молодости и , что не подвергается никаким сомнениям. Однажды я наткнулась в сети на « Исповедь сыроеда» , автор — Изюм. Это перевернуло мое сознание. Там не только текст , но и фотографии. Не буду описывать, кому интересно — почитайте сами. Было лето и я попробовала это. Эффект был ошеломительным. Очень быстро я стала чувствовать себя лучше и похудела на на 10 кг — стала стройной, как в молодости. В нашем климате особенно не посыроедствуешь( я живу в Уфе), и сейчас я стараюсь есть сырых овощей и фруктов столько, сколько это возможно. Но кроме этого 1-2 раза в неделю ем легкий жидкий мясной овощной суп( но без мяса и картошки) или просто большую пиалу бульона. Не жирного. Ем гречневую и кукурузную кашу иногда. Иногда пью молоко или кефир, ем творог. Забыла сказать — я ничего не смешиваю. Ем один продукт и всё. Через час — другой. Не пью после еды ни чай, ни воду. Воды пью около 1, 5 литров в сутки. Я заметила, что кофе и шоколад — сильно ухудшают состояние. Соответственно, никаких конфет и шоколада , я не ем. , вместо конфет ем финики и очищенные кедровые орехи.
4. Про физкультуру. Я нашла, что от любых практически болезней помогает бег трусцой или интенсивная ходьба. Надо, сказать, что я всегда занималась каким-нибудь спортом, и это для меня — не проблема. Каждый день , с утра , я занимаюсь Йогой. 1 час примерно. Занимаюсь онлайн. Ставлю ноутбук на стол , расстилаю перед ним пенку и занимаюсь, вслед за инструктором. Начинала я это на 12 таблетках. Бессилие было такое, что если садилась на корточки, то встать не могла. Было трудно, но с каждым разом получалось все лучше. И вскоре, я уже успевала за инструктором. Постепенно я выучила все упражнения и теперь, я не представляю свою жизнь без этого. Комплексы я меняла. Вы спросите меня «Почему не фитнесс клуб?». Отвечу: На гормонах и мабтере- мощный иммунодефицит, и ты замечаешь, что все вокруг кашляют. Если заболеваешь ОРЗ, то оно превращается в пневмонию и становится хуже сама пузырчатка. И это откат назад в выздоровлении. Кроме того , в клубе все очень интенсивно, да и куда я со своей пузырчаткой пойду — больно то и не разденешься на людях. Хотя кожа у меня зажила на гормонах быстро, а вот слизистую изо рта , я регулярно выплевывала каждые 12- 14 дней и думала, что вот так с синим ртом (от синьки) я, наверное, и буду жить дальше. Слизистые прекратили сходитьт только когда я начала капать мабтеру. Сейчас я почти не бегаю, но хожу каждый день пешком — быстро . Около 6 километров в день, иногда — больше. Обычно , это путь с работы и обратно , ну куда — нибудь еще ( в магазин, к подруге, в театр, и т.д). Кстати, если в театре кто- нибудь рядом кашляет — я уже не стесняюсь надевать одноразовую медицинскую маску. Почти не езжу на машине. И она скучает без меня во дворе.
5. Про стрессы. Если расстраиваешься , то сразу хуже. Но как жить без стрессов?. Я уже писала — я работаю над депрессией и тревогой., но когда я чувствую, что мои чувства и эмоции , мои мысли отнимают у меня много энергии, я сажусь и начинаю по ноутбуку смотреть комедии . Я отсекла ненужные мне контакты- я не общаюсь с людьми, которые мне завидуют по каким -нибудь причинам или меня напрягают и расстраивают.( например, я уволилась с работы на которой я отработала 20 лет из -за конфликта с моим руководителем, понимая, что дальше она мне спокойно работать не даст). По мере моих материальных возможностей я путешествую по России — и это ,безусловно, самое лучшее лечение.
6. Я верю в Бога и я молюсь. В церковь хожу только для удовольствия или по зову сердца. Я придерживаюсь убеждения, что мне не нужны посредники между мной и Богом.
7. Про работу. Когда мне уже поставили этот диагноз ( а это произошло далеко не сразу, как обычно , на этот трудный диагноз у врачей уходит около полугода) я оформила инвалидность и полгода не работала. Именно наличие этого свободного времени и материальная поддержка родных и коллег дало мне возможность ПРОСТО ВЫЖИТЬ и изменить мою жизнь так как я вам здесь описала. Сейчас я работаю в частной клинике , и это лучше для меня во всех отношениях.
В заключение я хочу сказать следующее : Если бы не эта болезнь, то я бы никогда не совершила этот квантовый скачок в моей жизни. Я желаю всем больным тяжелыми аутоиммунными заболеваниями 1. не падать духом и бороться. Искать свою путь. Читать, читать. Читать. Мы живем в эпоху интернета и это дает возможность к общению и доступ к любой информации. 2. Найти «своего» врача. Того врача, который будет знать в силу своих профессиональных качеств , что ваша ремиссия — возможна и всегда поддержит вас морально, а не будет вас «топить» своим пессимизмом и профессиональной безграмотностью 3. Не замыкаться в своей болезни. 4. Понять, что болезнь пришла для того чтобы сделать нас лучше.
Если я могу я вам чем — то еще помочь и что-то подсказать - пишите мне «в контакте.» Оксана Бобкова Уфа 48 лет
Девочки, у которых был "герпес" беременных (он же "пузырчатка беременных"), напишите, какие у вас были симптомы, как вы лечились? Пожалуйста! Я очень переживают!!!