- Анатомия сердца
- Миокардиодистрофия – что это?
- Совместимость понятий миокардиодистрофия и кардиомиопатия
- Патологические изменения в сердце при миокардиодистрофии
- Причины заболевания
- Классификация
- Миокардиодистрофия у детей
- Симптомы заболевания
- Диагностика
- Лечение
- Лечение миокардиодистрофии у детей
- Миокардиодистрофия и армия
- Питание и режим дня при миокардиодистрофии
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Это означает, что по различным причинам обмен веществ в сердце протекает не оптимально и не сбалансированно, вследствие чего клеткам не хватает питательных веществ, кислорода и энергии для нормальной работы. Следствием такого нарушения обмена веществ является неспособность сердечной мышцы полноценно и с достаточной силой сокращаться, выталкивая кровь в аорту и легочной ствол. В результате возникают различные вариабельные нарушения, определяющие клинические проявления дистрофии миокарда.
Другой отличительной особенностью миокардиодистрофии является то, что это состояние спровоцировано не воспалением и не дегенеративным процессом, а некими другими причинами. Данными другими причинами могут быть какие-либо другие заболевания или расстройства функционирования органов и систем, которые косвенно оказывают неблагоприятное воздействие на миокард, провоцируя формирование миокардиодистрофии.
Миокардиодистрофия – что это?
 Термин "миокардиодистрофия" подразумевается не отдельное заболевание, а некую совокупность разнообразных нарушений работы миокарда, объединенных общими признаками, такими как:
Термин "миокардиодистрофия" подразумевается не отдельное заболевание, а некую совокупность разнообразных нарушений работы миокарда, объединенных общими признаками, такими как:- Дисбаланс обмена веществ в миокарде, на фоне которого клеткам сердечной мышцы не достает энергии и питательных веществ для выполнения своей основной функции – регулярных сердечных сокращений.
- Ухудшение сократительной активности миокарда, вследствие чего сердце может выбрасывать меньше крови в аорту и легочной ствол, растягиваться, деформироваться и т.д.
- Нарушения в обмене веществ в миокарде спровоцированы заболеваниями и состояниями, не имеющими непосредственного отношения к поражению сердца. Это означает, что причинами миокардиодистрофии не являются воспалительные и дегенеративные процессы в тканях сердца (например, миокардиты, перикардиты, дегенеративные пороки сердца, гемохроматоз, амилоидоз и т.д.), ИБС, артериальная гипертензия и другие заболевания сердечно-сосудистой системы.
- Нарушение работы миокарда спровоцировано заболеваниями и нарушениями функций других органов и систем.
Собственно, перечисленные признаки и являются основными составляющими понятия "миокардиодистрофия". То есть, когда кто-либо говорит о миокардиодистрофии, то он подразумевает функциональное нарушение работы сердца, соответствующее всем четырем указанным признакам.
Учитывая характерные признаки, на основании которых врачи диагностируют миокардиодистрофию, очевидно, что данное патологическое состояние миокарда всегда является вторичным. То есть, расстройство работы миокарда и дисбаланс обмена веществ в его клетках спровоцированы нарушениями в других органах и системах, а не патологическими процессами в самой сердечной мышце. Это обстоятельство довольно сложное для понимания, однако оно является ключевым для четкого представления того, что подразумевается под термином миокардиодистрофия.
Сформулируем это очень коротко и предельно просто еще раз: миокардиодистрофия – это нарушение работы и обмена веществ в сердечной мышце при отсутствии патологического процесса в самом сердце. То есть, фактически сами ткани и клетки сердца здоровы, в них отсутствует какой-либо патологический процесс, а нарушения работы миокарда и обмена веществ в нем имеются. Причем собственно нарушения работы миокарда обусловлены дисбалансом в обмене веществ. Это и есть миокардиодистрофия в современном понимании.
Понимая уникальную суть миокардиодистрофии, при которой патологические процессы в клетках миокарда отсутствуют, а сердечная мышца плохо функционирует из-за расстройства обмена веществ в ее клетках, становится очевидным, что данные состояния обусловлены разнообразными нарушениями в работе других органов и систем организма. То есть, какие-либо не сердечно-сосудистые заболевания (например, гипертиреоз, алкоголизм и др.) могут косвенно оказывать влияние на сердце, вызывая нарушение его работы, но не провоцируя непосредственно в нем патологического процесса. Поскольку нарушение работы сердца возникает на фоне другого заболевания, то миокардиодистрофию относят к вторичным состояниям.
Совместимость понятий миокардиодистрофия и кардиомиопатия
В настоящее время, помимо термина миокардиодистрофия, часто употребляется еще одно понятие – кардиомиопатия. Прочитав академические определения того, что подразумевается под кардиомиопатией и миокардиодистрофией, может сложиться впечатление, что эти термины отражают одни и те же патологические состояния сердца. Однако это не соответствует действительности.Во-первых, исторически сложилось так, что в бывшем СССР и настоящем СНГ употребляют термин миокардиодистрофия, введенный в 1936 году. А в странах Европы и США пользуются термином кардиомиопатия, введенным в 1957. На первый взгляд термины очень похожи, на основании чего многие считают, что кардиомиопатия и миокардиодистрофия являются синонимами и обозначают одни и те же патологические состояния. Но при более детальном анализе оказывается, что это не совсем так.
В состав кардиомиопатий включается более широкий спектр различных нарушений работы сердца, не связанных с заболеваниями сердечно-сосудистой системы. То есть, основным характерологическим признаком кардиомиопатий, на основе которых то или иное состояние относят к данной разновидности болезни сердца, является то, что они спровоцированы не сердечно-сосудистыми заболеваниями или вовсе неустановленными причинами. А основным признаком миокардиодистрофии является нарушение обмена веществ в клетках сердечной мышцы, также спровоцированное не сердечно-сосудистыми заболеваниями.
То есть, общим в понятиях миокардиодистрофии и кардиомиопатии является то, что к обоим группам заболеваний относят нарушения работы мышцы сердца, спровоцированные не сердечно-сосудистыми заболеваниями, а патологиями других органов и систем. Кроме того, имеются первичные кардиомиопатии, которые возникают по неизвестным причинам на фоне отсутствия каких-либо заболеваний других органов и систем. Но вот в группу миокардиодистрофий включаются только те из кардиомиопатий, которые характеризуются нарушением обмена веществ в клетках сердечной мышцы и спровоцированы каким-либо заболеванием другого органа или системы. Таким образом, очевидно, что кардиомиопатия – это гораздо более широкая группа патологических состояний по сравнению с миокардиодистрофией.
Именно поэтому в настоящее время врачи и ученые полагают, что термины миокардиодистрофия и кардиомиопатия не полностью тождественным друг другу и потому не могут использоваться в качестве синонимов. Согласно рекомендациям ведущих ученых, термину миокардиодистрофия соответствует только одна разновидность кардиомиопатии, а именно – кардиомиопатия при метаболических нарушениях и расстройствах питания. Именно так это заболевание называется по МКБ-10 (Международная классификация болезней 10 пересмотра).
Подробнее о кардиомиопатии
Патологические изменения в сердце при миокардиодистрофии
 При миокардиодистрофии всегда выявляются нарушения обмена веществ на уровне всего организма, концентрации электролитов (натрия, калия, хлора, кальция и др.) в крови и функционирования ферментных систем клеток. Из-за данных нарушений клетки миокарда и проводящей системы сердца подвергаются дистрофическим изменениям, что вызывает ухудшение всех свойств сердечной мышцы, таких как:
При миокардиодистрофии всегда выявляются нарушения обмена веществ на уровне всего организма, концентрации электролитов (натрия, калия, хлора, кальция и др.) в крови и функционирования ферментных систем клеток. Из-за данных нарушений клетки миокарда и проводящей системы сердца подвергаются дистрофическим изменениям, что вызывает ухудшение всех свойств сердечной мышцы, таких как:- Сократимость (способность миокарда сокращаться, выбрасывая кровь в аорту и легочной ствол);
- Возбудимость (способность генерировать электрический импульс, который при передаче клеткам миокарда будет вызывать их сокращение);
- Проводимость (способность проводить электрический импульс из одного источника ко всем отделам сердца);
- Автоматизм (способность автономно генерировать электрические импульсы, проводить их и обеспечивать регулярность сокращений сердца вне зависимости от постоянно изменяющихся параметров работы других органов и систем).
Данные изменения свойств сердечной мышцы и, соответственно, нарушения работы миокарда характерны для всех видов миокардиодистрофий, вне зависимости от их разновидности и причины.
Нарушения основных свойств сердечной мышцы (сократимости, возбудимости, проводимости и автоматизма) при миокардиодистрофии обусловлены постепенным развитием органических изменений в клетках миокарда. Данные изменения на начальных стадиях, как правило, не выявляются. Однако в дальнейшем при прогрессировании заболевания происходит накопление патологических изменений в клетках миокарда, что позволяет их выявлять в ходе микроскопического исследования образцов тканей, полученных при помощи биопсии.
Итак, для миокардиодистрофии любой разновидности и вне зависимости от причинного фактора характерны следующие изменения в клетках:
- Дистрофия мышечных волокон (волокна прерываются, становятся короткими и т.д.);
- Миоцитолизис (распад мышечных клеток миокарда);
- Эозинофилия кардиомиоцитов (большое количество эозинофилов в ткани миокарда);
- Гиперхромные ядра (хроматин ядра становится очень темным);
- Увеличенный диаметр мышечных волокон;
- Очаги скопления различных клеток между мышечными волокнами;
- Фиброз межклеточных пространств, разделяющих мышечные волокна;
- Жировая дистрофия (накопление жира клетками мышечных волокон);
- Очаги некроза мышечных волокон миокарда.
Перечисленные изменения можно выявить только при микроскопическом исследовании биоптата сердца, что не всегда возможно. Поэтому не менее важно знать макроскопические изменения, которые происходят с сердцем при миокардиодистрофии.
Итак, при миокардиодистрофии отмечаются следующие изменения в строении сердца:
- Расширение полостей сердца, за счет чего орган кажется большим, чем в норме;
- Деформация сердца из-за неравномерно расширения его желудочков и предсердий, из-за чего орган приобретает более округлую форму;
- Утолщение миокарда (гипертрофия), развивающееся в качестве попытки компенсировать слабость сокращений увеличением количества мышц сердца;
- Дряблость и отечность миокарда;
- Желтоватая исчерченность сосочковых мышц и трабекул, из-за чего орган приобретает характерную окраску, называемую "тигровым сердцем";
- Отложения жира в эпикарде (оболочка сердца, покрывающая миокард изнутри);
- Фиброз и кардиосклероз.
Перечисленные изменения могут быть более или менее выраженными на различных стадиях, однако они имеются при любом виде миокардиодистрофии. Также выраженность изменения в сердце зависит от причины, спровоцировавшей миокардиодистрофию.
Миокардиодистрофия – причины
Причины миокардиодистрофии различны и весьма разнообразны по характеру, поэтому их объединяют в группы на основании какого-либо общего ведущего механизма повреждений сердечной мышцы. В соответствии с этим выделяют следующие группы причин миокардиодистрофии:1. Чрезмерные физические нагрузки (патологическое спортивное сердце).
2. Острые и хронические интоксикации:
- Алкогольная интоксикация;
- Интоксикация, вызванная приемом лекарственных препаратов;
- Отравление различными токсическими веществами, выбрасываемыми в окружающую среду промышленными предприятиями (например, литий, мышьяк, кобальт, изопротиренол).
4. Стресс.
5. Эндокринные заболевания:
- Гипертиреоз и гипотиреоз;
- Сахарный диабет;
- Патологический климакс;
- Синдром Иценко-Кушинга и др.
- Ожирение;
- Авитаминоз или гиповитаминозы;
- Недостаток в пище животных белков и железа.
- Тонзиллиты;
- Менингиты;
- Пиелонефриты и т.д.
- Цирроз печени;
- Панкреатит;
- Синдром мальабсорбции.
- Атрофическая миотония;
- Мышечная дистрофия;
- Атаксия Фридрейха и др.
- Ревматоидный артрит;
- Системная красная волчанка;
- Узелковый периартериит;
- Склеродермия;
- Псориаз и др.
Кроме того, у детей раннего возраста, помимо вышеперечисленных причин, миокардиодистрофия может быть спровоцирована внутриутробными инфекциями, перинатальной гипоксией плода или синдромом дезадаптации сердечно-сосудистой системы на фоне гипоксии.
Классификация
В настоящее время существует несколько классификаций миокардиодистрофии, которые отражают различные характеристики патологических изменений, происходящих в сердце.Во-первых, миокардиодистрофии подразделяются на следующие три разновидности в зависимости от того, какая причина их спровоцировала:
1. Дисгормональная миокардиодистрофия;
2. Дисметаболическая миокардиодистрофия;
3. Смешанная (сложная) миокардиодистрофия;
4. Миокардиодистрофия неуточненная (невыясненного генеза).
Дисгормональная миокардиодистрофия
Дисгормональная миокардиодистрофия развивается на фоне любого дисбаланса выработки гормонов. То есть, к дисгормональным относят миокардиодистрофии, возникшие на фоне климакса у женщин, в результате уменьшения синтеза тестостерона у мужчин старше 50 лет, а также вследствие заболеваний яичников, яичек, щитовидной железы и других органов, продуцирующих гормоны.Поскольку гормоны регулируют обмен веществ в организме, то при их дефиците или избытке нарушается метаболизм белков, жиров, углеводов и электролитов, вследствие чего сердечная мышца не получает необходимого ей количества глюкозы, железа, фосфора, жирных кислоты и т.д. Это приводит к дисбалансу обмена веществ и формированию миокардиодистрофии.
Дисметаболическая миокардиодистрофия
 Дисметаболическая миокардиодистрофия развивается при разнообразных нарушениях обмена веществ, обусловленных неправильным или недостаточным питанием. То есть, дисметаболическая миокардиодистрофия является прямым следствием гиповитаминоза, авитаминоза, а также дефицита животных белков, железа и других микроэлементов в пище.
Дисметаболическая миокардиодистрофия развивается при разнообразных нарушениях обмена веществ, обусловленных неправильным или недостаточным питанием. То есть, дисметаболическая миокардиодистрофия является прямым следствием гиповитаминоза, авитаминоза, а также дефицита животных белков, железа и других микроэлементов в пище.Кроме того, к дисметаболическим миокардиодистрофиям относят состояния, развивающиеся на фоне различных заболеваний, провоцирующих нарушение обмена веществ, например, сахарный диабет, ожирение и др.
Миокардиодистрофия смешанного (сложного) генеза
Миокардиодистрофия смешанного (сложного) генеза развивается на фоне любых заболеваний и состояний, за исключением тех, которые приводят к дисгормональным и дисметаболическим формам миокардиодистрофии. То есть, к миокардиодистрофии сложного генеза относят и патологическое спортивное сердце, и нарушения работы сердца вследствие инфекций, интоксикаций, нейро-мышечных заболеваний и т.д.Миокардиодистрофия неуточненная
Миокардиодистрофия неуточненная развивается по неизвестной причине, которую не удалось выявить врачам после комплексного и всестороннего обследования.Данная классификация миокардиодистрофий, разделяющая их на дисметаболические, дисгормональные и смешанные довольна условна, поэтому на практике ее часто расширяют, выделяя различные клинические формы заболевания на основании причины, которая его спровоцировала. То есть, по сути расширенная классификация клинических форм миокардиодистрофии основана на причинах их развития. Согласно данной расширенной классификации на основании причины заболевания выделяют следующие формы миокардиодистрофии:
- Алкогольная;
- Токсическая (к ней относят миокардиодистрофии, вызванные приемом лекарственных препаратов, употреблением наркотиков, отравлениями и другими факторами, обладающими токсическими эффектами на организм);
- Тонзилогенная;
- Нейроэндокринная;
- Климактерическая;
- Анемическая;
- Миокардиодистрофия физических перегрузок;
- Миокардиодистрофия при гипертиреозе и гипотиреозе;
- Диабетическая и др.
Выше перечислены основные клинические формы миокардиодистрофии, выделяемые на основании вызвавшей их причины. Таких форм на самом деле гораздо больше, поскольку перечень причин миокардиодистрофий весьма широк. Однако все эти формы будут в какой-то степени производными от перечисленных, поэтому рассмотрим краткую характеристику только ряда миокардиодистрофий.
Алкогольная миокардиодистрофия
 Алкогольная миокардиодистрофия формируется при злоупотреблении алкогольными напитками. Однако при стрессах, частых инфекциях или наличии каких-либо иных заболеваний, способных гипотетически являться причиной миокардиодистрофии, заболевание развивается и при умеренном употреблении алкоголя. Однако риск алкогольной миокардиодистрофии пропорционален длительности и количеству употребляемых спиртных напитков.
Алкогольная миокардиодистрофия формируется при злоупотреблении алкогольными напитками. Однако при стрессах, частых инфекциях или наличии каких-либо иных заболеваний, способных гипотетически являться причиной миокардиодистрофии, заболевание развивается и при умеренном употреблении алкоголя. Однако риск алкогольной миокардиодистрофии пропорционален длительности и количеству употребляемых спиртных напитков.Токсическая миокардиодистрофия
Токсическая миокардиодистрофия развивается у людей, длительно принимающих лекарственные препараты с большим количеством тяжелых побочных эффектов, например, цитостатики для химиотерапии, глюкокортикоидные гормоны, антибиотики, транквилизаторы и т.д. Также токсическая миокардиодистрофия может развиваться при отравлениях различными химическими веществами, такими, как хлороформ, мышьяк, фосфор, угарный газ и др.Тонзилогенная миокардиодистрофия
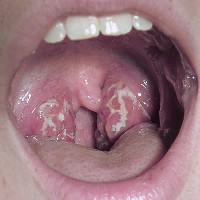 Тонзилогенная миокардиодистрофия развивается на фоне длительно существующих хронических ангин или тонзиллитов. Развитие миокардиодистрофии в данном случае связано с постоянным механическим раздражением миндалин, которое, в свою очередь, вызывает активацию различных отделов головного мозга. В результате мозг активирует поочередно симпатическую и парасимпатическую вегетативную нервную систему, вследствие чего в организме вырабатывается большое количество адреналина и норадреналина.
Тонзилогенная миокардиодистрофия развивается на фоне длительно существующих хронических ангин или тонзиллитов. Развитие миокардиодистрофии в данном случае связано с постоянным механическим раздражением миндалин, которое, в свою очередь, вызывает активацию различных отделов головного мозга. В результате мозг активирует поочередно симпатическую и парасимпатическую вегетативную нервную систему, вследствие чего в организме вырабатывается большое количество адреналина и норадреналина.А норадреналин и адреналин постоянно стимулируют сердечную мышцу, заставляя ее усиленно работать в течение длительного промежутка времени. В результате нарушается нормальный обмен веществ в клетках миокарда, поскольку мышца работает не в штатном режиме, а в усиленном, и формируется миокардиодистрофия.
Нейроэндокринная миокардиодистрофия
Нейроэндокринная миокардиодистрофия развивается на фоне неврозов и стрессов. В таких случаях нервная система постоянно находится в возбужденном состоянии, что провоцирует усиленную выработку адреналина, который заставляет сердечную мышцу работать интенсивнее, чем это требуется для выполнения текущей физической нагрузки.Естественно, что такая постоянная работа в усиленном режиме требует относительно большого количества питательных веществ и энергии. Однако постоянное поступление питательных веществ и энергии с последующей утилизацией продуктов жизнедеятельности клеток обеспечить невозможно, поскольку такой механизм усиленной работы сердца является не нормальным, а экстренным, включающимся на короткие промежутки времени в минуты опасности и т.д.
А при постоянной работе в режиме стресса обмен веществ в миокарде неизбежно нарушается. То есть, хроническая усиленная работа сердечной мышцы приводит к нарушению обмена веществ в ней и, соответственно, миокардиодистрофии.
Климактерическая миокардиодистрофия
Климактерическая миокардиодистрофия развивается вследствие уменьшения синтеза эстрогенов, которые оказывают существенное влияние на обмен веществ. Из-за постоянных колебаний уровня гормонов в крови женщины возникает дисбаланс обмена веществ и в сердечной мышце, что провоцирует развитие миокардиодистрофии.Анемическая миокардиодистрофия
Анемическая миокардиодистрофия развивается при длительном существовании анемии, как результат компенсаторной перегрузки сердца. Дело в том, что из-за анемии кровь приносит к тканям недостаточное количество кислорода, а сердечная мышца пытается компенсировать гипоксию, сокращаясь чаще, чем в норме. Постоянная работа в режиме увеличенной частоты сердечных сокращений приводит к перегрузке миокарда, вследствие чего развивается миокардиодистрофия.Миокардиодистрофия физических перегрузок
 Миокардиодистрофия физических перегрузок специфична для спортсменов, превышающих свои возможности на тренировках. Физические нагрузки вызывают увеличение частоты и силы сердечных сокращений, которые требуют усиленного снабжения питательными веществами и энергией. Кроме того, при усиленной работе миокарда требуется и своевременно утилизировать продукты распада и жизнедеятельности клеток, которых образуется довольно много. Однако не всегда сердце способно выдерживать высокие нагрузки, задаваемые ему спортсменом, особенно если человек много и часто тренируется или у него имеются какие-либо состояния, способствующие формированию миокардиодистрофии. Результатом частых и интенсивных тренировок, которые превышают биологические возможности человека, может стать миокардиодистрофия.
Миокардиодистрофия физических перегрузок специфична для спортсменов, превышающих свои возможности на тренировках. Физические нагрузки вызывают увеличение частоты и силы сердечных сокращений, которые требуют усиленного снабжения питательными веществами и энергией. Кроме того, при усиленной работе миокарда требуется и своевременно утилизировать продукты распада и жизнедеятельности клеток, которых образуется довольно много. Однако не всегда сердце способно выдерживать высокие нагрузки, задаваемые ему спортсменом, особенно если человек много и часто тренируется или у него имеются какие-либо состояния, способствующие формированию миокардиодистрофии. Результатом частых и интенсивных тренировок, которые превышают биологические возможности человека, может стать миокардиодистрофия.Миокардиодистрофия у детей
Миокардиодистрофия у детей классифицируется на те же разновидности, что и у взрослых людей и может развиваться в любом возрасте, даже у новорожденных. У детей первого года жизни причинами миокардиодистрофий могут быть внутриутробные инфекции, перинатальная энцефалопатия или синдром дезадаптации сердечно-сосудистой системы. В более старшем возрасте миокардиодистрофии, как правило, обусловлены частыми простудными заболеваниями, анемиями, хроническими инфекциями носоглотки, миокардитами, дефицитом движения, ожирением, физическими перегрузками и приемом различных лекарств.Течение миокардиодистрофии у детей более неблагоприятное по сравнению с таковым у взрослых, поскольку активно растущий организм постоянно требует повышения выносливости сердца, а это невозможно. Поэтому симптоматика миокардиодистрофии у детей выражено гораздо ярче и сильнее, чем у взрослых, однако сами проявления заболевания одинаковые вне зависимости от возраста человека. Механизмы формирования и принципы терапии миокардиодистрофии у детей такие же, как и у взрослых. Учитывая принципиально одинаковые течение, формирование и лечение, нецелесообразно рассматривать миокардиодистрофию у детей отдельно от таковой у взрослых. Поэтому все аспекты и нюансы миокардиодистрофии, описанные для взрослых, справедливы и для детей.
Миокардиодистрофия – симптомы
Симптоматика миокардиодистрофии может быть различной в зависимости от того, какова ее клиническая форма и причина заболевания. В настоящее время все возможные варианты клинических проявлений миокардиодистрофии подразделяются на три формы в зависимости от ведущего симптома:1. Кардиалгическая форма;
2. Аритмическая форма;
3. Застойная форма;
4. Сочетанная форма.
Кардиалгическая форма
Кардиалгическая форма характеризуется болями в грудной клетке щемящего или ноющего характера. Боли не зависят от физической и эмоциональной нагрузки, не отдают в руку или под лопатку, а также проходят самостоятельно без приема нитроглицерина или других препаратов группы нитратов. Помимо болей в грудной клетке, данная форма миокардиодистрофии проявляется следующими симптомами:- Периодическое ощущение жара;
- Зябкость рук и ног;
- Потливость;
- Общая слабость;
- Быстрая утомляемость;
- Низкая физическая выносливость;
- Головная боль;
- Головокружения.
Миокардиодистрофия с нарушением ритма
Миокардиодистрофия с нарушением ритма проявляется следующими клиническими симптомами:- Тахикардия (увеличение частоты сердечных сокращений);
- Ощущение неравномерного биения сердца;
- Различные виды аритмии (экстрасистолы, блокада ножек пучков Гисса и др.);
- Приступы фибрилляции или трепетания предсердий.
Застойная форма
 Застойная форма миокардиодистрофии характеризуется наличием сердечной недостаточности и потому проявляется следующими симптомами:
Застойная форма миокардиодистрофии характеризуется наличием сердечной недостаточности и потому проявляется следующими симптомами:- Одышка, особенно при напряжении;
- Кашель;
- Приступы стенокардии;
- Отеки на ногах;
- Гидроперикард (скопление жидкости между мышцами и наружной оболочкой сердца);
- Гидроторакс (скопление жидкости в легких);
- Гепатомегалия (увеличение печени);
- Асцит.
Сочетанная форма
Сочетанная форма миокардиодистрофии проявляется симптомами, характерными для кардиалгической и аритмической форм.Миокардиодистрофия не сразу проявляется вышеперечисленными симптомами, поскольку заболевание протекает медленно, в три последовательных стадии. На первой стадии у человека может не быть каких-либо симптомов, за исключением общей утомляемости и неудовлетворенности вдохом, который ощущается, как недостаточно глубокий. На второй стадии миокардиодистрофии сердце увеличивается в размерах, его полости расширяются и у человека появляются первые симптомы заболевания, соответствующие клинической форме, например, боли в грудной клетке, тахикардия или мерцательная аритмия. Однако если начать лечение на первой или второй стадии, то вполне возможно достичь полного выздоровления, поскольку все изменения в тканях сердца еще обратимы.
На третьей стадии миокардиодистрофии полное излечение уже невозможно, поскольку изменения в миокарде становятся необратимыми. На этой стадии у человека проявляется весь комплекс симптомов и развивается сердечная недостаточность, которая, в конечном итоге, становится причиной смерти.
Миокардиодистрофия – диагностика
Общие принципы диагностики
Для выявления и подтверждения диагноза "миокардиодистрофия" производятся следующие инструментальные обследования:1. Перкуссия области сердца;
2. Аускультация тонов сердца;
3. Рентгеновский снимок грудной клетки;
4. Электрокардиограмма (ЭКГ);
5. ЭхоКГ (УЗИ сердца);
6. Сцинтиграфия миокарда;
7. Коронарография;
8. Магнитно-резонансная томография;
9. Нагрузочные пробы (велоэргометрия и др.);
10. Биопсия миокарда.
Кроме того, дополнительно к перечисленным методам обследования с целью выявления глубины изменений в организме и тканях сердца производят биохимический анализ крови с определением следующих параметров:
- Концентрация калия, натрия, хлора, кальция, магния и железа в крови;
- Концентрация глюкозы крови;
- Липидограмма (концентрация общего холестерина, триглицеридов, липопротеинов высокой и низкой плотности);
- Концентрация гормонов щитовидной железы;
- Концентрация адреналина и норадреналина;
- Активность ферментов ЛДГ, КФК-МВ и АсАТ.
Анализы крови для диагностики миокардиодистрофии не имеют такого значения, как инструментальные методы обследования, поскольку не столько подтверждают диагноз, сколько создают представление о состоянии обмена веществ в организме. Поэтому ключевыми для диагностики миокардиодистрофии считают именно данные инструментальных обследований, наиболее важными среди которых являются ЭКГ, ЭхоКГ, рентген грудной клетки и магнитно-резонансная томография.
Рассмотрим подробно, какие именно показатели различных инструментальных методов обследования позволяют диагностировать миокардиодистрофию.
Перкуссия
Перкуссия представляет собой особый метод простукивания грудной клетки пальцами с целью определения границ того или иного органа. В настоящее время используется очень редко, поскольку имеются другие не менее информативные методы, такие, как магнитно-резонансная томография и др. Однако перкуссия при миокардиодистрофии позволяет выявить, что границы сердца нормальны или смещены влево.Аускультация
 Аускультация представляет собой выслушивание тонов сердца при помощи стетофонендоскопа ("слушалки"). При миокардиодистрофии в ходе аускультации обнаруживается приглушение тонов сердца, ослабление I тона на верхушке, систолический шум, экстрасистолии и нерегулярный пульс.
Аускультация представляет собой выслушивание тонов сердца при помощи стетофонендоскопа ("слушалки"). При миокардиодистрофии в ходе аускультации обнаруживается приглушение тонов сердца, ослабление I тона на верхушке, систолический шум, экстрасистолии и нерегулярный пульс.Рентген грудной клетки
При миокардиодистрофии на рентгене выявляется расширение полостей сердца и увеличение его границ.Подробнее о рентгене
ЭКГ при миокардиодистрофии
ЭКГ при миокардиодистрофии является очень важным исследованием, поскольку позволяет быстро и достаточно точно диагностировать заболевание. Так, на ЭКГ при миокардиодистрофии могут обнаруживаться следующие изменения:- Синусовая тахикардия или брадикардия;
- Экстрасистолы;
- Снижение вольтажа комплекса QRS;
- Уплощенный или отрицательный зубец Т;
- Депрессия или полное исчезновение интервала ST;
- Низкая амплитуда всех зубцов.
Эхокардиограмма
ЭхоКГ, как правило, не позволяет выявить каких-либо изменений в миокарде, специфичных для миокардиодистрофии. Данное исследование полезно только на поздних стадиях миокардиодистрофии, когда позволяет выявить следующие признаки заболевания:- Расширение полости левого желудочка;
- Утолщение стенок левого желудочка;
- Сильное утолщение межжелудочковой перегородки;
- Переднесистолическое движение створок митрального клапана.
Сцинтиграфия
Сцинтиграфия представляет собой высокоточное исследование, которое заключается в введении в организм меченого изотопа атома таллия, который распределяется в клетках сердечной мышцы. Затем делается специальный снимок, на котором таллий в клетках сердца светится. Поскольку таллий попадает только в активные, здоровые и функционирующие клеточные элементы, то по этому свечению можно точно определить форму сердца, а также оценить активность работы клеток и степень их поражения.Сцинтиграфия при миокардиодистрофии выявляет следующие признаки заболевания:
- Расширение полости левого желудочка;
- Дисфункция левого желудочка в систолу и в диастолу;
- Дефект кровенаполнения сердечной мышцы.
Коронарография
Коронарография используется с целью отличения миокардиодистрофии от ишемической болезни сердца.Подробнее о коронарографии
Магнитно-резонансная томография
 Магнитно-резонансная томография позволяет получить высокоточные изображения сердца, на основании которых врач сможет оценить состояние органа и подтвердить или опровергнуть миокардиодистрофию. К сожалению, данный метод обследования используется редко из-за дороговизны и отсутствия необходимого оборудования.
Магнитно-резонансная томография позволяет получить высокоточные изображения сердца, на основании которых врач сможет оценить состояние органа и подтвердить или опровергнуть миокардиодистрофию. К сожалению, данный метод обследования используется редко из-за дороговизны и отсутствия необходимого оборудования.Подробнее о магнитно-резонансной томографии
Нагрузочные пробы
Нагрузочные пробы при миокардиодистрофии обычно отрицательные, то есть, в их результатах отсутствуют специфичные для ишемического поражения миокарда признаки. Данные пробы проводят с целью отличить миокардиодистрофию от ИБС.Биопсия
Биопсия миокарда проводится исключительно в тех случаях, когда при помощи других методов обследования не удалось точно установить, имеется ли у человека миокардиодистрофия. Для биопсии из сердечной мышцы выщипывают несколько кусочков и изучают под микроскопом. Если в клетках имеются изменения, специфичные для миокардиодистрофии, то диагноз считается точным.Подробнее о биопсии
Миокардиодистрофия – лечение
Лечение миокардиодистрофии является комплексным и складывается из трех обязательных направлений:1. Лечение заболевания или состояния, являющегося причиной миокардиодистрофии;
2. Патогенетическое лечение, направленное на коррекцию имеющихся нарушений в функционировании миокарда;
3. Симптоматическая терапия, направленная на купирование проявлений миокардиодистрофии.
Лечение патологии, спровоцировавшей миокардиодистрофию, необходимо провести по возможности радикально, то есть, постараться полностью ее устранить. Для этого следует удалить миндалины, опухоли, продуцирующие большое количество гормонов и др. При недостатке гормонов, напротив, провести заместительную терапию, полностью излечить инфекционно-воспалительные заболевания, устранить анемию, авитаминоз и дефицит питательных веществ. Также следует обязательно полностью отказаться от алкоголя и курения, а также минимизировать психоэмоциональное и физическое перенапряжение.
Патогенетическая терапия заключается в применении препаратов, улучшающих функционирование сердечной мышцы и устраняющих нарушения обмена веществ в ее клетках. Наиболее эффективны для патогенетической терапии миокардиодистрофии следующие препараты:
- Витамины группы В;
- Кокарбоксилаза;
- Препараты калия и магния (Панангин, Аспаркам и др.);
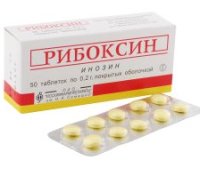
- Рибоксин;
- Анаболические стероиды (Ретаболил, Метандинон, Нандролон);
- Калия оротат;
- Растительные адаптогены (настойка женьшеня, элеутерококка, китайского лимонника, левзеи и родиолы розовой).
Кроме того, в комплексной терапии миокардиодистрофии огромное значение играет постоянное поступление в организм незаменимых аминокислот и белков животного происхождения. Поэтому неотъемлемой частью лечения миокардиодистрофии является особый, богатый животными продуктами рацион питания, в котором ежедневно должны присутствовать мясо, рыба и молочные продукты. Кушать при этом нужно по 4 – 5 раз в сутки маленькими порциями, не переедая.
Симптоматическая терапия проводится только при сильной выраженности клинических признаков или развившейся сердечной недостаточности. В этом случае применяют сердечные гликозиды, антикоагулянты, мочегонные средства, противоаритмические, седативные и антигипертензивные препараты, выбор которых осуществляется врачом-кардиологом.
Лечение миокардиодистрофии у детей
 Лечение миокардиодистрофии у детей проводится по тем же принципам, что и у взрослых. Это означает, что следует обязательно лечить заболевание или состояние, ставшее причиной миокардиодистрофии, и дополнительно устранять нарушения обмена веществ в сердечной мышце.
Лечение миокардиодистрофии у детей проводится по тем же принципам, что и у взрослых. Это означает, что следует обязательно лечить заболевание или состояние, ставшее причиной миокардиодистрофии, и дополнительно устранять нарушения обмена веществ в сердечной мышце.Если терапия причинных факторов миокардиодистрофии у взрослых и детей одинакова, то патогенетическое лечение в детском возрасте имеет ряд особенностей.
Итак, у детей для устранения нарушений белкового обмена в сердечной мышце применяют фолиевую кислоту, витамины В6 и С, а также препараты магния и калия (Аспаркам и Панангин). Одновременно с витаминами и микроэлементами следует применять препараты, улучшающие синтез белка, такие, как Ретаболил, Оротат калия, Рибоксин и Милдронат. Также очень важно ввести в рацион ребенка большое количество животного белка. Для этого нужно ежедневно давать ему мясо, рыбу, молочные продукты и субпродукты. Кормить ребенка следует по 5 – 6 раз в день маленькими порциями.
Для восстановления баланса электролитов назначают препараты калия и магния, например, Панангин, Магнерот, Аспаркам, МагнеВ6, Магнестресс и др.
Для устранения дефицита энергии детям дают витамины группы В, Кокарбоксилазу, АТФ, Рибоксин, Милдронат и антиоксидантный комплекс из витаминов А, Е и С.
При наличии симптомов миокардиодистрофии применяются различные препараты в зависимости от того, что именно беспокоит ребенка. При болях в грудной клетке ребенку назначают Валидол, Валокордин, Корвалол и какие-либо седативные успокаивающие препараты (например, Ново-Пассит, настойка валерианы и др.).
При тяжелых и упорных аритмиях или экстрасистолиях используют антиаритмические препараты под строгим контролем врача. Для устранения сердечной недостаточности применяют сердечные гликозиды и мочегонные препараты. В редких случаях используют препараты для снижения артериального давления из группы ингибиторов АПФ (Амприлан, Рамиприл и др.).
При тахикардии применяют препараты группы селективных бета-блокаторов (Атенолол, Метопролол и др.), а при брадикардии – Амизил или Беллатаминал.