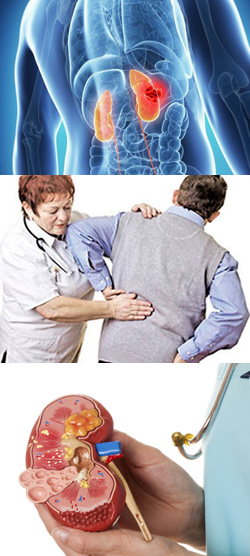
- Что такое гломерулонефрит?
- Причины гломерулонефрита
- Симптомы гломерулонефрита
- Синдромы при гломерулонефрите
- Виды гломерулонефрита
- Диагностика острого и хронического гломерулонефрита
- Лечение гломерулонефрита
- Диета при гломерулонефрите
- Профилактика гломерулонефрита
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Диагностика острого и хронического гломерулонефрита
 Диагностика гломерулонефрита основывается на жалобах пациента, объективных данных, полученных в ходе исследования, и данных, полученных при инструментальной диагностике.
Диагностика гломерулонефрита основывается на жалобах пациента, объективных данных, полученных в ходе исследования, и данных, полученных при инструментальной диагностике.Диагностическими симптомами (или жалобами пациента) гломерулонефрита являются:
- общая слабость и недомогание;
- боли и дискомфорт в пояснице;
- отеки лица, стоп, голеней;
- изменение цвета и прозрачности мочи - моча может приобретать красный, бурый или мутный оттенок, становится пенистой, содержать осадок;
- затрудненное мочеиспускание (вялая струя);
- уменьшение суточного диуреза (объема мочи);
- иногда полиурия, то есть увеличение суточного объема мочи;
- артериальная гипертензия (повышение артериального давления).
Анализы при гломерулонефрите
Для гломерулонефрита характерно наличие определенных лабораторных маркеров, которые отражают повреждение функции почек. Основными такими маркерами является протеинурия и альбуминурия. Так, одна из важнейших функций почек – это поддержание постоянства белкового состава крови. Мембрана капилляров, из которых сформированы клубочки, представляет собой своеобразное решето. Это решето способно пропускать или задерживать определенные компоненты крови. В норме через мембрану белки крови не проходят. Однако при гломерулонефрите эти функции нарушены, вследствие чего белки, а именно альбумины, попадают в мочу и выводятся из организма. Поэтому протеинурия (или же белок в моче), которая осуществляется преимущественно за счет альбуминов, является важным диагностическим маркером в пользу гломерулонефрита. Данный признак говорит и о нарушении функции фильтрации. Поэтому уровень белка в моче используется как маркер повреждения почек.Вторым по важности лабораторным признаком является гематурия – наличие эритроцитов в моче. Этот признак больше всего характерен для острого гломерулонефрита и реже встречается при хроническом.
Гломерулонефрит сопровождается изменениями не только со стороны общего анализа мочи, но и со стороны анализа крови.
Изменениями со стороны крови при гломерулонефрите являются:
- гипоальбуминемия – снижение альбуминов крови (менее 65 граммов на литр), происходит за счет массивной потери белков с мочой;
- анемия – снижение концентрации гемоглобина и эритроцитов, вследствие их потери с мочой при гематурии;
- диспротеинемия – нарушение соотношения альбуминов и глобулинов крови, происходит за счет массивной потери альбуминов;
- рост концентрации мочевины, аммиака, креатинина (признаки уремии);
- лейкоцитоз – увеличение лейкоцитов крови является индикатором острого процесса.
Исследования при гломерулонефрите
Ультразвуковое исследование (УЗИ) информативно лишь при хроническом гломерулонефрите, поскольку на этом этапе происходит сморщивание и уменьшение почек в размерах. При остром гломерулонефрите исследование бесполезно, так как не выявляет признаков воспаления.Основным методом исследования функции почек является измерение скорости клубочковой фильтрации, сокращенно СКФ. Для того чтобы вычислить данный показатель, проводится проба Реберга, которая осуществляется по концентрации креатинина и объему мочи, выделенному в единицу времени. В норме СКФ колеблется от 80 до 140 миллилитров в минуту у мужчин и от 75 до 130 у женщин. СКФ повышается при таких заболеваниях как сахарный диабет, гипертоническая болезнь, а также на ранних этапах нефротического синдрома. Снижение же СКФ говорит о почечной недостаточности, то есть о конечном этапе гломерулонефрита.
Показателями СКФ (скорости клубочковой фильтрации) при почечной недостаточности являются:
- начальная стадия (компенсированная) почечной недостаточности – от 30 до 50 миллилитров в минуту;
- умеренная стадия (субкомпенсированная) почечной недостаточности – от 15 до 30 миллилитров в минуту;
- конечная стадия (декомпенсированная) почечной недостаточности – менее 15 миллилитров в минуту.
Лечение гломерулонефрита
 Лечение острого гломерулонефрита начинается с госпитализации больного в медицинский стационар, где ему прописывается постельный режим, специальное лечебное питание и медикаментозное лечение.
Лечение острого гломерулонефрита начинается с госпитализации больного в медицинский стационар, где ему прописывается постельный режим, специальное лечебное питание и медикаментозное лечение.Если в организме присутствуют хронические очаги инфекции, например, ангина или отит, то для их устранения назначается антибактериальное лечение. Как правило, рекомендуются антибиотики пенициллинового ряда. Пенициллин назначается сроком на 7 – 10 дней. Доза препарата подбирается исключительно индивидуально - исходя из обширности очага инфекции и сопутствующих заболеваний. Если у пациента регистрируется повышенное артериальное давление, то назначаются мочегонные средства (диуретики), усиливающие выведение натрия из организма.
При выраженных отеках и снижении суточного диуреза до 500 мл показаны гипотиазид и фуросемид, иногда в сочетании с верошпироном. Иногда, а именно при нефротической форме острого гломерулонефрита, показаны глюкокортикоиды. Как правило, назначается преднизолон или дексаметазон. Схема их назначения также строго индивидуальна. Важно знать, что препараты из этой категории назначаются не ранее, чем через 3 – 4 недели от начала заболевания.
Лечение гломерулонефрита народными средствами
В терапии гломерулонефрита большой популярность пользуются методы народной медицины. Препараты, изготовленные по народной рецептуре, помогают укрепить иммунитет, уменьшить отечность и снизить воспалительный процесс. Вместе с тем, такие средства не следует использовать как самостоятельный вид лечения, так как они оказывают мягкое действие, и оздоровительный эффект наступает спустя длительный временной промежуток. Основным компонентом таких лекарств являются различные натуральные компоненты, из которых готовятся отвары, соки или другие формы препаратов. Все виды народных средств делятся на условные группы в зависимости от эффекта, который они оказывают.Группами народных препаратов при гломерулонефрите являются:
- средства для повышения иммунной функции;
- лекарства для снижения воспалительного процесса;
- продукты против отечности.
Средства для повышения иммунной функции
Для укрепления барьерной функции народная медицина предлагает различные рецепты на основе продуктов, богатых витаминами и другими ценными веществами. Популярностью при гломерулонефрите пользуются витаминные смеси на основе меда с добавлением сухофруктов и орехов, так как все это обладает приятным вкусом. Кроме того, такие средства не содержат жидкости, поэтому могут употребляться без ограничений (в соответствии с рецептом). При гломерулонефрите пациентам рекомендуется увеличивать количество сахара, который в достаточном количестве содержится в этих смесях, что также является их плюсом.
Компонентами рецепта для укрепления иммунитета являются:
- курага;
- изюм;
- инжир;
- чернослив;
- лимон;
- мед.
Чтобы приготовить смесь, следует пропустить через мясорубку все компоненты, кроме меда. Затем массу нужно залить медом и выложить в удобную емкость. Хранится средство в холодильнике на протяжении 1 – 2 месяцев. Принимать витаминную смесь нужно по чайной ложке за полчаса до трапезы. Продолжительность терапии составляет 2 – 3 месяца.
Лекарства для снижения воспалительного процесса
При гломерулонефрите применяются отвары из трав, в составе которых присутствуют различные активные соединения, подавляющие воспалительный процесс. Готовится напиток из столовой ложки измельченного растения и 500 миллилитров воды. Взвесь нужно выдержать на паровой бане, отфильтровать и пить по полстакана трижды в день.
Растениями, которые используются для противовоспалительных настоев, являются:
Кроме отваров из трав с противовоспалительным действием можно приготовить спиртовые настойки. Применение настойки позволит сократить объем употребляемой жидкости, что актуально для многих пациентов с гломерулонефритом. Для настойки необходимо использовать только сухие растения, которые заливаются спиртом в пропорции 10 к 1 и настаиваются в течение 2 недель. Отфильтрованную взвесь принимают по 10 – 15 капель трижды в день за 20 – 30 минут до трапезы.
Продукты против отечности
При гломерулонефрите показано включение в рацион различных натуральных продуктов, которые обладают мочегонным действием. Увеличение количества вырабатываемой мочи позволяет уменьшить отечность тканей и нормализовать уровень давления. Кроме мочегонного действия такие продукты отличаются ценным составом витаминов и других веществ, необходимых организму.
Продуктами, которые надо употреблять против отеков являются:
- Арбуз. При гломерулонефрите рекомендованы разгрузочные дни, в течение которых следует съедать от 1,5 до 2 килограмм мякоти арбуза. Проводить такие мероприятия следует не чаще одного раза в 2 – 3 недели. Мочегонным действием обладает и кожура арбуза. Чтобы принимать кожуру в пищу, с нее следует срезать мякоть, высушить и затем измельчить в пыль. Употреблять внутрь по одной столовой ложке, запивая порошок водой.
- Тыква, морковь. Уменьшить отеки поможет сок тыквы и/или моркови, который следует готовить самостоятельно и принимать по 100 миллилитров в день. Также овощи можно запекать или употреблять в сыром виде.
- Калина, клюква. Эти ягоды обладают выраженным мочегонным эффектом, а также оказывают противовоспалительное действие. Принимать внутрь калину и клюкву можно в виде морса, для которого ягоды следует растереть с сахаром и залить теплой водой. Также перетертые ягоды с сахаром можно употреблять в чистом виде (по столовой ложке после еды).
- Листовая зелень. Зелень петрушки, сельдерея и укропа в свежем виде следует добавлять в салаты и другие блюда, так как эти растения помогают уменьшить отеки и нормализовать давление. Из стеблей сельдерея можно готовить сок, который следует принимать по 100 – 200 миллилитров в день.
Санаторно-курортное лечение при гломерулонефрите
Пациентам с гломерулонефритом показано лечение в санаторно-курортных учреждениях. Посещение санатория актуально как при хронической форме, так и для лиц, перенесших острый гломерулонефрит. Оптимальным вариантом для санаторного лечения являются курорты, расположенные в приморских и пустынных зонах. Климатические условия таких регионов, а именно сухой и жаркий воздух, активизируют процессы потоотделения. Из организма выводятся продукты азотистого обмена, что благоприятно сказывается на функциональности почек. Санаторно-курортное лечение, которое проведено в соответствии со всеми правилами, позволяет восстановить кровообращение в почках, привести в норму артериальное давление и улучшить общее показатели состояния здоровья пациента.Показания для лечения в санатории при гломерулонефрите
Пациентам, которые перенесли острый гломерулонефрит, посещение санатория показано в случае, если на протяжении длительного времени сохраняются остаточные явления болезни. Также курорты рекомендованы тем больным, у которых лечение заболевания затянулось более чем на полгода. При хронической форме санаторное лечение актуально при любых формах болезни в случае если отсутствуют противопоказания. Оптимальным временем для посещения курортных зон является весна, лето и ранняя осень.
Процедуры в санаториях при гломерулонефрите
Помимо благоприятного воздействия сухого климата, оздоровительный эффект в санаториях достигается за счет проведения различных физиотерапевтических процедур. Воздействие электрического тока, магнитного поля и других факторов позволяет снизить отечность, уменьшить воспалительный процесс и укрепить иммунитет пациента. Существует большое разнообразие физиопроцедур, которые могут быть проведены пациентам с гломерулонефритом. В большинстве случаев больным назначается комплекс из нескольких процедур, которые проводятся с различным временным интервалом. Схема лечения составляется врачом, который учитывает форму болезни, состояние больного и другие факторы.
Видами физиотерапевтических процедур при гломерулонефрите являются:
- воздействие магнитного поля низкой частоты (проводники располагаются в зоне проекции почек);
- введение фармакологических препаратов через кожу при помощи тока (электрофорез);
- воздействие электрическим полем ультравысокой частоты (УВЧ-терапия);
- воздействие ультразвуком на область поясницы;
- аппликации из парафина и озокерита (лечебной смолы);
- применение медицинских пиявок (гирудотерапия);
- посещение парной, инфракрасной сауны;
- прием внутрь лечебных минеральных вод.
Санаторно-курортное лечение противопоказано в случае, когда у больного присутствует кровь в моче, которая видна невооруженным глазом (макрогематурия). Сильные отеки и тяжелая степень почечной недостаточности также относятся к состояниям, при которых не рекомендуется санаторное лечение. В случае, когда показатели артериального давления превышают 180/105 миллиметров ртутного столба, посещение курортов тоже не рекомендуется.
Диета при гломерулонефрите
 Пациентам с гломерулонефритом показан специальный рацион, соблюдать который необходимо как при острой, так и при хронической стадии. Целью диеты является снижение нагрузки на почки, уменьшение отеков и нормализация обменных процессов. Существует два типа рациона (для острой и хронической формы болезни), и каждый из них обладает особыми рекомендациями. Вместе с тем, существуют правила, которые идентичны для любого типа диеты при гломерулонефрите.
Пациентам с гломерулонефритом показан специальный рацион, соблюдать который необходимо как при острой, так и при хронической стадии. Целью диеты является снижение нагрузки на почки, уменьшение отеков и нормализация обменных процессов. Существует два типа рациона (для острой и хронической формы болезни), и каждый из них обладает особыми рекомендациями. Вместе с тем, существуют правила, которые идентичны для любого типа диеты при гломерулонефрите.Питание при гломерулонефрите
При выборе продуктов и приготовлении пищи пациентам с гломерулонефритом следует придерживаться ряда указаний. Главным положением всех видов диеты при этой патологии является отказ от таких термических обработок как жарка, копчение, вяление. Оптимальным методом является отваривание продуктов в воде или приготовление на пару. Можно запекать продукты в духовом шкафу, но нужно следить за тем, чтобы не образовывалась корочка (для этого лучше использовать фольгу). Кроме рекомендаций по методу приготовления пищи существуют и другие общие положения диеты при гломерулонефрите.Общие указания для рациона при гломерулонефрите следующие:
- температура еды должна быть средней;
- соль используется только для того, чтобы подсолить готовую еду;
- количество трапез должно варьировать от 5 до 6 в день;
- потребление блюд с высоким содержанием красителей, усилителей вкуса и других добавок должно быть сведено к минимуму;
- предпочтение следует отдавать сезонным овощам и фруктам;
- продукты и блюда экзотического происхождения следует ограничивать.
Диета при остром гломерулонефрите
При остром гломерулонефрите (на начальных стадиях болезни или в период обострения хронической формы) пациентам следует на 1 – 2 дня полностью отказаться от пищи. В дальнейшем необходимо придерживаться низкоэнергетического рациона с полным исключением некоторых продуктов. Уменьшение энергетической ценности осуществляется путем резкого ограничения объема потребляемой белковой пищи. Также следует умеренно сократить количество жиров и углеводов.Рекомендации по составу ежедневного меню следующие:
- Белки. При остром гломерулонефрите норма чистого белка равна 20 граммам, и половина из них должны быть животного типа.
- Жиры. В день нужно употреблять примерно 80 грамм жиров, среди которых 15 процентов должны быть растительными.
- Углеводы. Норма углеводов в день равна 350 граммам, из которых 25 процентов должно приходиться на долю сахара. Норму сахара следует восполнять путем потребления сладких фруктов и ягод. Также сахар можно использовать для подслащивания блюд и напитков.
- Энергетическая ценность. Общая калорийность продуктов не должна превышать 2200 калорий.
- Жидкость. При остром гломерулонефрите объем выпиваемой жидкости может превышать общее количество выделенной мочи за предыдущие сутки не больше чем на 300 миллилитров. Рекомендуемая норма жидкости включает не только питье в чистом виде, но и воду, которая использовалась для приготовления первых блюд.
- Соль. Ежедневная норма соли варьирует от 1,5 до 2 граммов.
Продукты при остром гломерулонефрите
При составлении ежедневного меню пациентам следует ориентироваться на перечень рекомендуемых продуктов и тех пищевых товаров, от которых следует отказаться.Хлеб и мучные изделия |
|
|
Мясо и изделия из него (при высокой степени тяжести заболевания полностью исключаются) |
В чистом (отварном или запеченном) виде, не более 50 грамм. |
|
Рыба, морепродукты и рыбные изделия (при высокой степени тяжести заболевания полностью исключаются) |
В чистом (отварном или запеченном) виде, не более 50 грамм. |
|
Яйца | Не более одного желтка в день. | Любые варианты блюд из яиц с неотделенным белком. |
Молоко и блюда из него |
|
|
Жиры |
|
|
Крупы, бобовые, макаронные изделия |
| Все виды бобовых культур. |
Овощи, листовая зелень |
| |
Фрукты, ягоды | ||
Десерты, сладости |
|
|
Напитки |
|
Норма того или иного продукта в таблице указана для одного дня.
Несмотря на значительные ограничения в выборе продуктов, рацион пациента должен быть разнообразным и полноценным, чтобы обеспечить организм всеми необходимыми ресурсами.
Примером ежедневного меню при остром гломерулонефрите может являться:
- Первый завтрак. Каша из любой крупы с маслом, слабый чай.
- Второй завтрак. Салат из свежих фруктов или овощей. В качестве заправки может быть использована сметана, растительное масло.
- Обед. Суп из овощей, отварное мясо с картофельным гарниром, кисель.
- Полдник. Оладьи из кабачка, моркови или тыквы.
- Ужин. Макароны на молоке. На десерт может быть кисель или желе.
- Поздний ужин. Салат из овощей, фруктовый сок.
Диета при хроническом гломерулонефрите
При хронической стадии гломерулонефрита энергетическая ценность рациона и нормы белков/жиров/углеводов (в сравнении с диетой при острой форме), увеличиваются. Следует отметить, что переход с одного вида диеты на другую должен осуществляться постепенно. Если при расширении рациона самочувствие пациента ухудшается (появляются отеки, уменьшается объем мочи), нужно вернуться к первоначальному меню.Рекомендации по составу ежедневного меню следующие:
- Белки. Норма чистого белка увеличивается до 40 грамм в день.
- Жиры. Количество жиров при хроническом гломерулонефрите должно варьировать от 90 до 100 грамм, из которых не менее 25 процентов должны быть растительными.
- Углеводы. В день следует потреблять не меньше, чем 500 грамм углеводов, среди которых должны присутствовать продукты, содержащие любые формы сахара (фруктозу, глюкозу).
- Энергетическая ценность. Калорийность рациона может варьировать от 2700 до 3000 калорий.
- Жидкость. Объем выпиваемой жидкости должен соответствовать количеству выделенной накануне мочи или быть больше на 300 – 400 миллилитров.
- Соль. Ежедневный объем потребляемой поваренной соли не должен превышать 3 грамма.
При хронической форме заболевания для составления ежедневного меню за основу берется список продуктов, рекомендованный при остром гломерулонефрите, который подвергается ряду изменений. Перечень разрешенных пищевых товаров дополняется несколькими позициями, и увеличивается ежедневная норма некоторых продуктов.
Дополнения ежедневного рациона при хроническом гломерулонефрите следующие:
- норма мяса/рыбы увеличивается до 100 грамм;
- в рацион вводится творог в количестве не больше 100 грамм;
- разрешается включать в меню одно целое яйцо;
- количество картофеля увеличивается до 300 грамм;
- норма яблок увеличивается до 2 – 3 штук.
Профилактика гломерулонефрита
 Характер профилактики гломерулонефрита зависит от того, с какой целью и в какой период проводятся предупреждающие меры. Если мероприятия предпринимаются до момента появления первых симптомов болезни, такая профилактика называется первичной. В случае, когда у пациента уже было проведено лечение по поводу гломерулонефрита, показана вторичная профилактика.
Характер профилактики гломерулонефрита зависит от того, с какой целью и в какой период проводятся предупреждающие меры. Если мероприятия предпринимаются до момента появления первых симптомов болезни, такая профилактика называется первичной. В случае, когда у пациента уже было проведено лечение по поводу гломерулонефрита, показана вторичная профилактика.Первичная профилактика гломерулонефрита
Целью всех проводимых мероприятий является устранение факторов, которые могут спровоцировать развитие болезни. Также первичная профилактика направлена на укрепление барьерной функции, для того чтобы повысить устойчивость организма к действию триггерных (провоцирующих заболевание) факторов.Меры первичной профилактики гломерулонефрита следующие:
- своевременная терапия инфекционных заболеваний;
- контроль состояния очагов хронической инфекции;
- повышение устойчивости организма к холоду.
Гломерулонефрит нередко развивается на фоне различных инфекционных заболеваний. Наиболее часто эта патология почек возникает после воспаления различных отделов дыхательных путей (небных миндалин, слизистой оболочки глотки, носовых пазух). Увеличивается вероятность поражения почечных клубочков, если возбудителем инфекции является стрептококк. Поэтому профилактика гломерулонефрита требует адекватной терапии всех инфекционных заболеваний с соблюдением времени лечения и других правил.
Общие правила лечения инфекционных заболеваний следующие:
- определение возбудителя болезни и применение соответствующего лечения (антибиотиков или противовирусных препаратов);
- соблюдение постельного режима на весь период лечения;
- соблюдение срока приема назначенных препаратов, даже если самочувствие пациента значительно улучшилось;
- проведение поддерживающей терапии после завершения лечения (витамины, иммуномодуляторы) с целью предупреждения повторных случаев заболевания и перехода болезни в хроническую стадию;
- во время лечения и после его завершения (спустя 10 – 30 суток) следует сдавать анализ мочи.
Хронические инфекционные заболевания, особенно дыхательных путей, значительно увеличивают вероятность развития гломерулонефрита. Часто такие болезни протекают без очевидных симптомов и пациенты не предпринимают каких-либо профилактических мер.
Общие признаки хронической инфекции следующие:
- субфебрильная температура (от 37 до 38 градусов);
- проблемы с засыпанием или пробуждением, неглубокий сон;
- повышенная утомляемость без увеличения нагрузок;
- снижение аппетита, тошнота;
- болевые ощущения в области сердца, шейных лимфатических узлов (при надавливании), крупных суставов;
- неприятный запах изо рта, откашливание гнойных сгустков (при хроническом тонзиллите).
Главным методом терапии при хронических инфекциях является укрепление иммунитета. Для этого следует придерживаться рационального питания, что подразумевает ежедневное потребление свежих овощей и фруктов, растительной клетчатки, медленных углеводов (каш, продуктов из цельного зерна). Также нужно контролировать потребление продуктов с высоким содержанием модифицированных жиров, кофеина, химических добавок, сахара, соли. Обязательным условием для крепкого иммунитета являются регулярные физические нагрузки (спорт, танцы, плавание, пешие прогулки).
При наличии хронических инфекций человеку рекомендована противорецидивная терапия, которая направлена на предупреждение обострений. Для этого пациенту назначается прием препаратов для укрепления иммунитета. Также могут быть показаны различные физиотерапевтические процедуры (орошения, промывания, прогревания). Проводится противорецидивная терапия чаще всего весной и осенью перед началом сезонных обострений.
Повышение устойчивости организма к холоду
Переохлаждение увеличивает риск развития респираторных заболеваний, которые, в свою очередь, могут привести к гломерулонефриту. Поэтому выработка устойчивости к воздействию холода является важной профилактической мерой этой патологии почек. Снизить чувствительность организма к низким температурам и увеличить иммунитет можно путем закаливания. Чтобы закаливание организма не нанесло вреда и было эффективным, проводить его необходимо, опираясь на ряд правил.
Правила закаливания организма следующие:
- нельзя приступать к процедурам в стадии обострения заболеваний;
- вначале продолжительность любой процедуры не должна превышать 1 – 2 минут;
- впоследствии время процедур следует постепенно увеличить - 5 – 7 минут для водных сеансов, 20 – 30 минут для всех остальных процедур;
- проводить закаливающие мероприятия следует регулярно (ежедневно или через день);
- при ухудшении самочувствия (повышении температуры, появления озноба) во время или после процедуры закаливание следует прекратить.
К закаливающим процедурам относятся:
- ходьба босиком по траве, песку;
- обтирание полотенцем, смоченным в прохладной воде;
- контрастный душ;
- обливание прохладной водой;
- воздушные ванны (обнажение торса при температуре воздуха 20 градусов, которую постепенно следует снизить до 14 градусов).
Вторичная профилактика гломерулонефрита
Целью вторичной профилактики является недопущение перехода гломерулонефрита в хроническую стадию. В случае если у пациента уже диагностирована хроническая стадия заболевания, профилактические меры предпринимаются, для того чтобы предупредить обострение болезни.Меры вторичной профилактики гломерулонефрита следующие:
- соблюдение специального режима в быту;
- отказ от определенных условий труда;
- следование правилам диетического рациона;
- наблюдение у врача.
Соблюдение специального режима в быту
Одним из важных условий профилактики гломерулонефрита является соблюдение особого режима. Физическое и нервное перенапряжение отрицательно отражается на функциональности почек. Поэтому люди, которые перенесли это заболевание, должны контролировать уровень нагрузок и обеспечивать организму качественный и своевременный отдых.
Пациентам, перенесшим острую форму гломерулонефрита, необходимо на протяжении определенного периода (продолжительность устанавливается врачом) соблюдать максимально щадящий режим физических нагрузок. Впоследствии физическую нагрузку следует постепенно увеличивать. По утрам рекомендуется выполнять комплекс несложных упражнений, а в вечернее время совершать пешеходные прогулки. При этом пациентам показан послеобеденный отдых в горизонтальном положении. Также рекомендуется отдыхать после любых физических нагрузок. В положении лежа кровоснабжение и обменные процессы в почках становятся более интенсивными, в результате чего их функциональность улучшается. Помимо режима отдыха и физических нагрузок, профилактика гломерулонефрита требует соблюдения ряда других правил.
Положения профилактики гломерулонефрита в быту следующие:
- отказ от водного спорта и любых мероприятий, связанных с длительным пребыванием в воде;
- предупреждение переохлаждения, особенно во время дневного и ночного отдыха;
- контроль сквозняков и уровня влажности в помещениях, где находится пациент;
- пациенткам женского пола после острой фазы заболевания следует отказаться от планирования беременности на срок не меньше, чем 3 года.
Людям, которые перенесли гломерулонефрит необходимо избегать на работе больших физических и умственных нагрузок. Нельзя длительное время находиться в сыром помещении или подвергаться воздействию холода. Вторичная профилактика гломерулонефрита требует отказа от работы, которая подразумевает контакт с вредными и ядовитыми веществами. Противопоказана работа в ночное время суток, а также те виды деятельности, которые связаны с продолжительными командировками.
Следование правилам диетического рациона
Профилактика гломерулонефрита требует соблюдения специальной диеты, благодаря которой снижается нагрузка на почки и улучшается их функциональность. Профилактическое питание при данном заболевании подразумевает снижение объема белковой пищи (рыбные, молочные и мясные продукты) и увеличение количества углеводов (фрукты, овощи, крупы) в рационе. Норма поваренной соли, которую разрешено употреблять без вреда для почек составляет 2 – 3 грамма в день.
При появлении отеков и повышении артериального давления рекомендуется на 1 – 2 дня полностью отказаться от еды, а суточный объем жидкости сократить до 250 – 300 миллилитров. Впоследствии количество жидкости увеличивается в соответствии с объемом выделяемой мочи.
Наблюдение у врача
Регулярная сдача анализов и контроль собственного состояния является важным условием профилактики гломерулонефрита. Пациентам, которые перенесли острую форму этой болезни, после выписки из стационара показано наблюдение у врача на протяжении 3 лет, в течение которых следует проходить ряд обследований. На протяжении первых 2 месяцев после выписки раз в 2 недели следует сдавать общий анализ мочи и крови. В дальнейшем регулярность сокращается до одного раза в 2 месяца, а спустя первый год анализы следует сдавать раз в 6 месяцев. Кроме анализов мочи и крови раз в полгода необходимо посещать таких специалистов как отоларинголог, уролог/гинеколог, окулист. Также врач, наблюдающий пациента, может назначить дополнительные лабораторные исследования.
В случае если на протяжении полутора лет анализы мочи не соответствуют норме, пациент переводится в группу больных с хроническим гломерулонефритом. С диспансерного учета при хронической форме человек снимается через 5 лет в случае наступления полной ремиссии, которая подтверждается лабораторными исследованиями.