- Анатомия желудка и тонкой кишки
- Причины
- Симптомы
- Классификация. Формы и стадии гастроэнтерита
- Диагностика
- Лечение
- Последствия гастроэнтерита
- Профилактика
- Какие симптомы и лечение гастроэнтерита у детей?
- Что такое хронический гастроэнтерит?
- Развивается ли иммунитет после гастроэнтерита?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Причины гастроэнтерита. Развитие гастроэнтерита связывают с различными факторами: бактериями, вирусами (кишечный или желудочный грипп), простейшими микроорганизмами, агрессивными химическими веществами или аллергенами в пище. Однако в большинстве случаев гастроэнтерит является инфекционным заболеванием. Больной представляет опасность для окружающих и должен быть изолирован.
Распространенность гастроэнтерита. Гастроэнтерит – одно из самых распространенных заболеваний. По уровню заболеваемости он уступает первенство лишь ОРВИ и гриппу. Считается, что 20% людей ежегодно переносят гастроэнтерит разной степени тяжести. Особенно это касается восприимчивых категорий – детей раннего и дошкольного возраста, беременных женщин и пожилых людей. Болезнь особенно широко распространена в странах с низким уровнем развития, где не соблюдаются правила гигиены и у людей нет доступа к качественным продуктам и питьевой воде.
Вспышки гастроэнтерита возникают в любое время года. В летнее время преобладают бактериальные формы, а в холодный период года – вирусные (аденовирусный гастроэнтерит).
Чем опасен гастроэнтерит? Острый инфекционный гастроэнтерит представляет опасность для жизни из-за риска обезвоживания организма. Хронический гастроэнтерит при тяжелом течении является причиной перевода на инвалидность. Случается, что гастроэнтерит – не самостоятельное заболевание, а синдром, возникающий при опасных кишечных инфекциях – холере, дизентерии, сальмонеллезе.
Анатомия желудка и тонкой кишки
Рассмотрим отделы пищеварительного тракта, которые поражаются при гастроэнтерите.
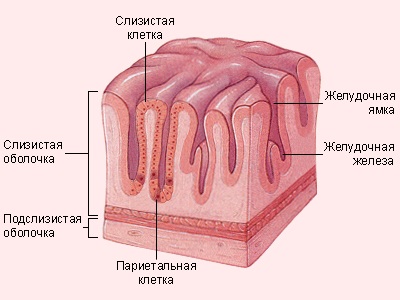
Желудок представляет собой мешкообразное расширение, в котором скапливается пища. В желудке она обрабатывается кислым желудочным соком и приобретает жидкую консистенцию. Здесь же происходит начальная стадия пищеварения.
Стенка желудка состоит из трех оболочек:
- Слизистая оболочка имеет три слоя:
- столбчатый железистый эпителий выстилает внутреннюю поверхность желудка;
- собственная пластинка представлена рыхлой волокнистой тканью, расположенной между железами;
- железы желудка вырабатывают компоненты желудочного сока. Виды желез: кардиальные, фундальные, пилорические, а также слизистые и эндокринные клетки.
- Мышечная оболочка, обеспечивающая перемешивание пищевых масс с желудочным соком и продвижение его содержимого в кишечник.
- Серозная оболочка, выполняющая защитную функцию.
Тонкая кишка – отдел пищеварительной системы, расположенный между желудком и толстой кишкой. Она обеспечивает основные процессы переваривания и усваивания пищи. В ее просвете пищевая масса обрабатывается желчью и пищеварительными ферментами поджелудочной железы и тонкой кишки. В результате чего питательные вещества становятся пригодными к усвоению.
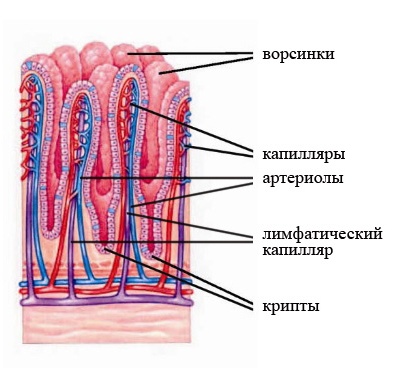
Тонкая кишка состоит из трех отделов:
- двенадцатиперстная кишка;
- тощая кишка;
- подвздошная кишка.
Тонкая кишка имеет те же оболочки, что и желудок:
- Слизистая оболочка, выстилающая внутреннюю поверхность, покрыта ворсинками и имеет складчатую поверхность. Ее составляющие:
- циркулярные складки – поперечные складки на поверхности слизистой;
- кишечные ворсинки – пальцеобразные выросты слизистой оболочки;
- кишечные железы, вырабатывающие важные для пищеварения компоненты (бруннеровы, либеркюновы).
- Мышечная оболочка имеет 2 слоя: продольный и циркулярный. Такое строение обеспечивает продвижение содержимого по направлению к толстой кишке;
- Серозная оболочка является наружным покровом и обеспечивает защитную функцию.
Тонкая кишка поддерживает нейро-рефлекторную связь с желудком. С ее помощью регулируется размер порции пищевой кашицы, поступающей из желудка в кишку, кислотность желудочного сока, количество пищеварительных ферментов и т. д.
Причины гастроэнтерита
 Гастроэнтерит могут спровоцировать различные факторы инфекционной и неинфекционной этиологии. Микроорганизмы и химические вещества оказывают раздражающее действие на слизистую желудка и тонкой кишки, нарушая ее функцию:
Гастроэнтерит могут спровоцировать различные факторы инфекционной и неинфекционной этиологии. Микроорганизмы и химические вещества оказывают раздражающее действие на слизистую желудка и тонкой кишки, нарушая ее функцию:- Вирусы:
- ротавирусы;
- калицивирусы;
- кишечние аденовирусы;
- астровирусы;
- коронавирусы.
- Бактерии:
- кампилобактерии;
- шигеллы;
- сальмонеллы;
- кишечные палочки.
- Простейшие:
- Гельминты:
- кривоголовки.
- Токсические вещества:
- грибы – мухоморы, ложные опята;
- мышьяк, сулема;
- рыбные продукты – печень налима, икра скумбрии.
- Пищевые аллергены:
- яйца;
- земляника;
- крабы.
- Лекарственные средства:
- нестероидные противовоспалительные средства;
- антибиотики;
- сульфаниламидные препараты;
- препараты брома и йода.
Располагающие факторы, способствующие развитию гастроэнтерита:
- холодные напитки;
- обильная грубая пища, богатая клетчаткой;
- острые приправы;
- алкогольные напитки;
- дефицит витаминов;
- дисбактериоз;
- общее переохлаждение.
Что происходит в организме при гастроэнтерите? Попадая в организм, вирусы или бактерии поселяются на эпителии слизистой оболочки желудка и тонкой кишки. Они проникают внутрь клеток и повреждают их, вызывая воспаление слизистой.
- Тошнота и рвота на раннем этапе возникают при раздражении чувствительных нервных окончаний на поврежденных участках слизистой. В дальнейшем рвота вызвана токсинами, циркулирующими в крови.
- Повреждение ворсинок кишки нарушает переваривание и всасывание пищи – в кале появляются непереваренные частицы.
- Повышается осмотическое давление и в просвет кишечника выделяется вода. Эти процессы приводят к развитию диареи (поноса).
- Токсины, образующиеся в кишечнике, попадают в кровь и вызывают ухудшение общего состояния и повышение температуры.
Аналогичные процессы происходят при попадании в ЖКТ токсических веществ или аллергенов.
Симптомы гастроэнтерита
Симптомы гастроэнтерита схожи между собой, независимо от причин, вызвавших заболевание.
| Симптом | Механизм возникновения | Проявления |
| Боль в животе | Поражение слизистой оболочки желудка и кишки вызывает раздражение нервных окончаний и рефлекторный спазм, который сопровождается сильной болью. | Как правило, болезнь начинается остро. Боль носит схваткообразный характер и усиливается перед дефекацией (опорожнением кишечника). |
| Тошнота | Развивается при отравлении организма продуктами жизнедеятельности возбудителя или химическими веществами. | Возникает неприятное ощущение в подложечной области между реберными дугами ниже грудины. Оно сопровождается глубоким нерегулярным дыханием, слюнотечением и повышенным потоотделением. |
| Рвота | Реакция системы пищеварения на воспаление и токсины, образующиеся во время болезни. Попадая в кровь, они активируют рвотный центр, находящийся в продолговатом мозге. Он подает команду сокращаться мышцам брюшного пресса и диафрагме, что приводит к извержению содержимого желудка. | Рвота при легких формах однократная. При тяжелом течении болезни – множественная, приводящая к значительной потере жидкости и обезвоживанию организма. |
| Диарея | Нарушение всасывания жидкости в тонкой кишке приводит к тому, что в содержимом кишечника в 3 раза увеличивается количество жидкости. Под воздействием инфекционных или химических факторов усиливается секреция воды в просвет кишечника, нарушаются процессы переваривания и всасывания пищи. Это приводит к ускоренному опорожнению кишечника. | Частый жидкий стул от 2 до 15 раз в сутки. Длится 3 и более суток, приводя к обезвоживанию и массивной потере минеральных веществ. Стул обильный водянистый, иногда пенистый, с примесью слизи. Стул зеленоватый при сальмонеллезе, в виде рисового отвара при холере, при амебиазе с примесью крови. |
| Диспепсические явления – нарушение пищеварения | Нарушается моторика желудочно-кишечного тракта. Ускоряются сокращения мышечного слоя, что приводит к быстрой эвакуации содержимого кишечника. | Неприятные ощущения в области желудка и тонкой кишки. Отрыжка воздухом или содержимым желудка – признаки обратной перистальтики ЖКТ. Отсутствие аппетита или чувство ускоренного насыщения. Урчание в животе, сопровождающееся болевыми ощущениями. Вздутие живота с минимальным отхождением газов. |
| Лихорадка | Подъем температуры вызван попаданием в кровь бактериальных или вирусных токсинов. | Повышение температуры до 39 градусов. Лихорадка сопровождается слабостью и ознобом. При легком течении болезни температура остается нормальной. |
| Симптомы общей интоксикации | Отравление токсинами, образующимися в процессе жизнедеятельности возбудителя, его смерти, либо токсическими веществами, попавшими в кишечник. | Общая слабость, разбитость, головокружение, снижение мышечного тонуса, отсутствие аппетита, сонливость, головная боль. |
| Респираторные симптомы – характерный признак ротавирусного гастроэнтерита | Вирусы, возбудители гастроэнтерита, могут поражать слизистые оболочки верхних дыхательных путей. | Заложенность носа, насморк, боль в горле, сухой кашель. |
Течение болезни зависит от возраста больных. Младенцы до 3-х месяцев и взрослые люди легче переносят заболевание. Дети от 6-ти месяцев до 3-4 лет и люди старше 50 переносят болезнь в тяжелой форме.
Классификация. Формы и стадии гастроэнтерита
Классификация по форме:
- Острый гастроэнтерит (острая кишечная инфекция) подразделяется по степени тяжести:
- Первая степень – диарея 3-5 раз в сутки, единичная или повторная рвота, нормальная температура, отсутствие признаков обезвоживания.
- Вторая степень – диарея и рвота 5-10 раз в сутки, боли в животе, повышение температуры до 38,5oС, признаки легкой дегидратации – жажда, сухость во рту, редкое мочеиспускание, учащенное сердцебиение, потеря до 3% массы тела.
- Третья степень – диарея и рвота до 15 раз в сутки, лихорадка до 40oС, выраженные признаки обезвоживания: бледность кожи, синюшный оттенок на кончиках пальцев, носа, мочках ушей, судороги икроножных мышц, головокружение, предобморочное состояние, редкое незначительное мочеиспускание, нарушение сознания, потеря 4-6% массы тела.
- Хронический гастроэнтерит: диарея, тошнота, признаки диспепсии. Местные поражения слизистой приводят к хроническому нарушению всасывания, что сопровождается похудением, слабостью, повышенной утомляемостью, раздражительностью, нарушением сна.
По фактору, вызвавшему заболевание:
 Вирусный гастроэнтерит – воспаление слизистой оболочки желудка и кишечника, вызванное вирусами.
Вирусный гастроэнтерит – воспаление слизистой оболочки желудка и кишечника, вызванное вирусами.
Сезонность – заболеваемость увеличивается в зимний период.
Источник заболевания – больной человек.
Инкубационный период – 1-3 дня.
Чаще всего встречается у детей от 3-х месяцев до 3-х лет.
Механизм передачи – воздушно-капельный с капельками слизи из дыхательных путей при разговоре, кашле. Фекально-оральный – через грязные руки, зараженную пищу, воду, предметы на которые попали выделения больного. Больной продолжает выделять вирус с фекалиями на протяжении 30 дней после выздоровления.
Симптомы вирусного гастроэнтерита описаны выше. Также характерны насморк, першение в горле, сухой кашель. При адекватном лечении симптомы исчезают через 1-3 дня.
Иммунитет – после болезни формируется специфический противовирусный иммунитет. При повторном заражении болезнь протекает в более легкой форме.- Бактериальный гастроэнтерит – воспаление слизистой органов пищеварения, связанное с попаданием в ЖКТ бактерий и/или их токсинов. К ним причисляют такие тяжелые инфекционные болезни, как холера и сальмонеллез.
Сезонность – заболеваемость увеличивается в летне-осенний период, когда высокая температура способствует размножению бактерий в продуктах и воде.
Источник заболевания – больной человек, бактерионоситель, животные, загрязненные продукты и вода.
Путь и механизм передачи – пищевой, водный, контактный. В эпидемическом отношении наиболее опасны мясные и молочные продукты, которые являются хорошей питательной средой для бактерий, зелень и овощи, которые могут быть загрязнены частицами грунта
Инкубационный период – от 2 до 24 часов.
Поражает все категории населения. Особенно чувствительны дети и пожилые люди – у них снижена ферментная активность.
Симптомы. Болезнь протекает тяжелее, чем при вирусном гастроэнтерите. Острое начало, резкий озноб и лихорадка, тошнота и многократная рвота, схваткообразная боль в животе, в области пупка. Диарея – частый водянистый стул со слизью и зеленью. Симптомы держатся 5-10 дней.
Иммунитет. После заражения определенными бактериями (шигеллы, сальмонеллы) развивается постинфекционный иммунитет, который, однако, не защищает от повторного заражения. - Токсический гастроэнтерит возникает при потреблении токсических веществ, которых насчитывается более 50. Среди них алкоголь, нестероидные противовоспалительные средства, травяные настои, бытовая химия и соли тяжелых металлов, препараты, используемые для рентгеноскопии.
Развивается при потреблении внутрь веществ, содержащих агрессивные токсические компоненты.
Сезонность – в любое время года.
Развивается в первые 48 часов с момента попадания вещества в организм.
Симптомы. Боль в области желудка и в левой половине живота, тошнота, рвота, частый стул с примесью крови или мелена (черные испражнения, напоминающие деготь). Симптомы сохраняются 2-5 дней.
Иммунитет не развивается. - Гельминтозный гастроэнтерит. Глисты вызывают хронический гастроэнтерит. Они повреждают слизистую оболочку тонкого кишечника, становясь причиной появления инфильтратов и нарушения функции органов ЖКТ.
Сезонность. Количество заражений увеличивается в летне-осенний период. Проявления болезни на протяжении всего года.
Источник заболевания – больные люди и животные.
Путь заражения при потреблении продуктов, содержащих яйца или личинки гельминтов.
Болезнь развивается через несколько недель или месяцев после заражения.
Симптомы. Болезнь протекает в легкой форме, характерны тошнота, учащенный кашицеобразный или жидкий стул, вздутие живота, сопровождающееся урчанием, увеличение или отсутствие аппетита.
Иммунитет не развивается. - Эозинофильный гастроэнтерит. Воспаление органов пищеварения, вызванное потреблением пищи, вызывающей аллергию. Характерно островковое поражение – образование инфильтратов, содержащих большое количество эозинофилов. При аллергизации эозинофилы (разновидность лейкоцитов) мигрируют в слизистую органов пищеварения, нарушая их структуру и функции.
Причиной могут стать цитрусовые, экзотические фрукты, клубника, крабы, арахис. Аллергию могут вызывать молочные продукты и злаки при отсутствии ферментов, необходимых для их усвоения (лактозная непереносимость).
Сезонность не выражена.
Гастроэнтерит развивается на протяжении первых 24 часов после потребления продукта.
Симптомы – тошнота, возможно рвота, боль в левой половине живота, урчание, частый обильный стул, температура нормальная. Может сопровождаться появлением сыпи. Длительность болезни 1-3 суток при условии исключения аллергена.
Иммунитет не развивается.
Лечение – исключение продуктов, вызвавших заболевание. Короткие курсы кортикостероидных гормонов (преднизолон по 20-40 мг). - Алиментарный гастроэнтерит. Расстройство пищеварения, вызванное чрезмерным потреблением жирной или острой пищи, раздражающей слизистую оболочку пищеварительных органов. Вызывается непривычной едой, приправленной острыми специями, алкоголем.
Симптомы – боль в желудке, верхней части живота и вокруг пупка, усиливающаяся перед опорожнением кишечника, тошнота, отказ от еды. Симптомы держатся 1-3 дня при соблюдении диеты.
Иммунитет не развивается.
Диагностика гастроэнтерита
В основе диагностики гастроэнтерита лежит анализ симптомов болезни и причин, вызвавших ее. Врач собирает анамнез, проводит опрос: "С потреблением каких продуктов может быть связано развитие болезни?", "Есть ли случаи подобного заболевания в окружении больного?". Значительная роль отводится выявлению возбудителя лабораторными методами.
 1. Обследование у врача
1. Обследование у врача Лечением болезни занимается врач-гастроэнтеролог или инфекционист. Он ощупывает живот больного, что помогает определить воспаленные участки кишечника и своевременно выявить увеличение печени или воспаление аппендикса.
На приеме врач уточняет:
- Когда появились первые симптомы?
- Какие признаки болезни – температура, частота и характер стула, наличие рвоты?
- Имело ли место отклонение от привычного питания?
- С появлением какой пищи больной связывает заболевание?
- Есть ли в его окружении аналогичные случаи заболевания?
2. Лабораторные методы исследования направлены на выявление возбудителя болезни.
- Клинический анализ крови выявляет признаки общего воспаления:
- ускорение СОЭ;
- повышены эозинофилы при аллергическом (эозинофильном) гастроэнтерите;
- лейкоцитоз (увеличение уровня лейкоцитов) – свидетельствует о воспалении;
- признаки гемоконцентрации – сгущения крови при обезвоживании – уменьшения количества воды и увеличение количества гемоглобина и форменных элементов (клеток) крови.
- Серологическое исследование крови – выявляет антитела к возбудителю болезни:
- Повышение титра антител в 4 и более раз указывает на возбудителя.
- Копрограмма – исследование кала. Выявляет признаки, указывающие на повреждение слизистой оболочки верхнего отдела кишечника, а также нарушение переваривания и усвоения пищи. В кале обнаруживаются следы:
- скрытой крови;
- слизи;
- мышечных волокон;
- непереваренной клетчатки, жиров и крахмалов.
- Общий анализ мочи может указывать на дегидратацию:
- повышенный удельный вес мочи;
- наличие кетонов, белка, единичных эритроцитов.
- Микроскопическое и бактериологическое исследование для выявления возбудителя болезни. Исследуемый материал:
- кал;
- рвотные массы;
- промывные воды желудка;
- содержимое 12-перстной кишки.
3. Инструментальные методы исследования применяются при хроническом гастроэнтерите.
- УЗИ брюшной полости – исследование органов брюшной полости с помощью ультразвука. Изучают состояние поджелудочной железы, печени, желчного пузыря. На УЗИ не определяется состояние слизистой тонкой кишки, но могут быть выявлены инородные тела, кисты и опухоли, участки нарушения кровоснабжения, непроходимость и т. д.
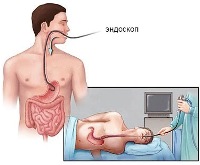 Эзофагогастродуоденоскопия – исследование состояния слизистой желудка и 12-перстной кишки с помощью тонкого гибкого зонда, оснащенного видеопередающим оборудованием. Для устранения рвотного рефлекса процедуру проводят с анестезией глотки или под наркозом. В ходе исследования могут быть выявлены участки атрофии слизистой, эрозии и язвы. Есть возможность брать образцы материала для биопсии.
Эзофагогастродуоденоскопия – исследование состояния слизистой желудка и 12-перстной кишки с помощью тонкого гибкого зонда, оснащенного видеопередающим оборудованием. Для устранения рвотного рефлекса процедуру проводят с анестезией глотки или под наркозом. В ходе исследования могут быть выявлены участки атрофии слизистой, эрозии и язвы. Есть возможность брать образцы материала для биопсии.- Внутрижелудочная pH-метрия – исследование кислотности желудочного сока с помощью зонда, оснащенного специальным датчиком. Проводится обязательно, так как отклонения pH требуют изменений в схеме лечения.
Лечение гастроэнтерита
Лечение гастроэнтерита во многом зависит от возбудителя болезни. При легких формах, вызванных вирусами, достаточно соблюдения диеты и потребления большого количества жидкости. Тяжелые бактериальные формы требуют изоляции больного в инфекционное отделение.
Показания к госпитализации при гастроэнтерите:
- неэффективность проводимого лечения – в течение 24 часов нарастает степень обезвоживания, сохраняется лихорадка, многократная рвота;
- затяжная диарея с обезвоживанием любой степени;
- признаки обезвоживания – объем выделяемой мочи менее 50 мл в сутки;
- признаки развития шока – снижение артериального давления ниже 80 мм. рт. ст., повышение температуры свыше 38,9 градусов, сыпь, напоминающая солнечный ожог, спутанность сознания, нитевидный пульс;
- развитие любых осложнений;
- тяжелые сопутствующие патологии у больного;
- невозможность изолировать больного по месту жительства – неблагополучные семьи, коммунальные квартиры, интернаты, казармы.
Лечение медикаментами
 Медикаментозное лечение должен назначать врач. Бесконтрольный прием лекарственных средств может привести к развитию осложнений – кишечной непроходимости, тяжелому обезвоживанию. Самостоятельно можно принять адсорбенты и пить растворы для пероральной регидратации.
Медикаментозное лечение должен назначать врач. Бесконтрольный прием лекарственных средств может привести к развитию осложнений – кишечной непроходимости, тяжелому обезвоживанию. Самостоятельно можно принять адсорбенты и пить растворы для пероральной регидратации.Медикаментозное лечение вирусного гастроэнтерита
| Группа препаратов | Механизм лечебного действия | Представители | Способ применения |
| Регидратирующие средства для перорального приема | Препараты для приготовления растворов, предназначенных для восполнения потерь жидкости и минералов. Растворы для питья позволяют бороться с обезвоживанием и выводить токсины. Дополнительно могут содержать спазмолитические, асептические и противовоспалительные компоненты | Гастролит | Содержимое 1-го пакетика растворяют в 200 мл кипяченой воды и остужают. Принимают 500-1000 мл за первые 4 часа. Далее по 200 мл после каждого жидкого стула |
| Орсоль | Принимают из расчета 10 мг на килограмм массы тела в час | ||
| Противодиарейные средства | Снижают тонус кишечника, замедляют скорость продвижения пищевой массы. Увеличивают тонус анального сфинктера | Лоперамид | По 2 таблетки после каждого жидкого стула. Но не более 8 таблеток в сутки. Не принимать свыше 2-х дней – могут развиться тяжелые запоры |
| Стоперан | По 2 капсулы после каждого случая диареи. Не больше 8 капсул в сутки | ||
| Противовирусные препараты | Подавляют активность вируса, ослабляют симптомы болезни | Арбидол | Принимают внутрь по 2 таблетки за полчаса до еды. Длительность лечения 3 дня |
| Ферментные препараты | Содержат ферменты, расщепляющие белки, жиры и углеводы. Обеспечивают переваривание пищи при недостаточной работе пищеварительных желез | Креон | Препарат принимают внутрь во время каждого приема пищи. Дозировка из расчета 10 тыс. ЕД липазы на килограмм массы тела в сутки |
| Панкреатин | Принимают во время еды, запивая большим количеством жидкости (сок, вода). Средняя суточная доза для взрослых 150 000 ЕД | ||
| Адсорбенты | Адсорбируют (поглощают) бактерии и токсины, находящиеся в просвете кишечника | Смекта | Содержимое 1-го пакетика растворяют в 100 мл воды. Принимают по 1-му пакетику 3 раза в день |
| Активированный уголь | Внутрь за час до еды по 1 г (4 таб) 4-5 раз в день | ||
| Противорвотные средства | Нормализуют тонус органов пищеварения. Оказывают противорвотное действие, способствуют продвижению пищи из желудка в кишечник | Церукал | По 10 мг (1 таб) 3-4 раза в день. Принимают за полчаса до еды |
| Пробиотики | Восстанавливают нормальную микрофлору кишечника, повышают местный иммунитет | Бифидумбактерин | Взрослые принимают внутрь по 1 пакету 3 раза в день за 20-30 мин до еды. Содержимое 1 пакета растворяют в 2 чайных ложках негорячей воды |
| Бификол | Принимают внутрь в виде разведенного порошка по 2-3 пакетика 2 раза в день независимо от еды. Курс лечения 3-5 дней |
Медикаментозное лечение бактериального гастроэнтерита
| Группа препаратов | Механизм лечебного действия | Представители | Способ применения |
| Антибиотики | Антибиотики препятствуют размножению бактерий, замедляя синтез их РНК и уничтожают возбудителей болезни. Назначают при бактериальной диарее. Не применяются при вирусных формах гастроэнтерита | Альфа Нормикс действует в просвете кишечника, практически не всасывается в кровь | Внутрь по 1-2 таблетки каждые 8 часов. Продолжительность лечения 5-7 дней |
| Полимиксина-М сульфат | Внутрь по 500 000-1000 000 ЕД 4 раза в сутки. Курс 5-10 дней | ||
| Левомицетин | Внутрь по 1 таблетке 4 раза в день. Принимают за 30 мин до еды. Длительность лечения 5-15 дней | ||
| Нитрофурановые производные | Оказывает противомикробное действие: замедляет рост бактерий и вызывает гибель возбудителя болезни | Нифуроксазид | По 2 таблетки каждые 6 часов. Не всасывается из кишечника, может применяться при беременности |
| Энтеросорбенты | Оказывают детоксикационное действие, нейтрализуя токсины. Препараты впитывают их и выводят из организма при дефекации. Также связывают и выводят микроорганизмы | Энтеросгель | Внутрь 3 раза в день. Принимают за 1 час до еды или через 2 часа после приема пищи. Разовая доза 15 г (1 ст. ложка). Курс лечения 5-14 дней |
| Полисорб | Принимают внутрь за 1 час до еды или приема других лекарственных препаратов. 1,2 г препарата (1 ст. ложку) растворить в стакане кипяченой воды. Суточная доза 12 г (10 ст. ложек). Курс 3-5 дней | ||
| Регидратирующие средства для перорального приема | Восстанавливают водный и электролитный баланс в организме. Снижают интоксикацию | Регидрон | 1 пакетик растворяют в 1 л воды. При диарее и рвоте небольшими дозами до 3,5 л в сутки |
| Противорвотные средства | Нормализуют сокращения желудочно-кишечного тракта и переход пищи в тонкий кишечник | Мотилиум | Внутрь по 20 мг (2 таб) 3-4 раза в сутки |
| Ферментные препараты | Улучшают пищеварение и способствуют усвоению пищи | Фестал | По 1-2 таблетки во время еды 3 раза в день. Курс длится от нескольких дней до нескольких месяцев |
| Мезим Форте | Внутрь по 1-2 таблетки перед едой 2-4 раза в день. Курс от 2-х дней до нескольких месяцев | ||
| Пробиотики | Восстанавливают нормальную микрофлору кишечника | Бификол | Перед употреблением 3-5 чайных ложек препарата развести в таком же количестве воды. Принимать 3 раза в день за 20-30 мин до еды. Курс 2-5 недель |
При бактериальном гастроэнтерите не назначают противодиарейные средства. Естественное очищение кишечника от возбудителя и токсинов способствует скорейшему выздоровлению. При этом следят, чтобы у больного не развилось обезвоживание. Для этого он должен получать в 2 раза больше жидкости, чем теряет при диарее и рвоте.
Для восстановления минерального баланса можно использовать растворы для пероральной регидратации, продающиеся в аптеке. Можно приготовить его аналог в домашних условиях: в 1 л воды растворить по 1 чайной ложке пищевой соды и соли, и 1 столовую ложку сахарного песка.
Народные методы лечения гастроэнтерита

- Настой листьев мяты. Обладает бактерицидным действием, уменьшает тошноту и вздутие кишечника, улучшает пищеварение. Для приготовления настоя 1 ст.л листьев мяты заливают стаканом кипятка. Дают настояться 30 минут и процеживают. Принимают небольшими порциями в течение дня.
- Отвар клюквы. Благодаря большому количеству дубильных веществ обладает противовоспалительными и противомикробными свойствами. Тонизирует организм и улучшает пищеварение. Усиливает действие антибиотиков и противомикробных препаратов. Клюква противопоказана людям с повышенной кислотностью желудочного сока и язвенной болезнью. Для приготовления отвара смешивают в равных пропорциях листья и ягоды клюквы. 3 столовые ложки растительного сырья заливают 0,5 л горячей воды. Проваривают 10 мин на слабом огне, остужают и процеживают. Принимают по 1/2 стакана 4 раза в день.
- Отвар травы зверобоя. Флавоноиды, эфирное масло и смолистые вещества обладают сильным бактерицидным действием. Дубильные вещества обеспечивают вяжущий и противовоспалительный эффект. Зверобой снимает спазм и улучшает выработку пищеварительных ферментов. Отвар готовят в эмалированной посуде из расчета 1,5 ст.л. (10 г) зверобоя на 100 мг воды. Нагревают на водяной бане в течение 30 мин., 10 мин. охлаждают, процеживают и отжимают. Объем доводят до полного стакана кипяченой водой. Принимают по 50-100 мл 3 раза в сутки за полчаса до еды.
Диета при гастроэнтерите
 Диета при гастроэнтерите является основным направлением лечения. В период поноса больным рекомендован стол №4. Питание подобрано таким образом, чтобы максимально уменьшить раздражение слизистой кишечника и исключить процессы брожения. В рационе содержится нормальное количество белка - 90 г, минимум жиров - 70 г, и углеводов - 250 г.
Диета при гастроэнтерите является основным направлением лечения. В период поноса больным рекомендован стол №4. Питание подобрано таким образом, чтобы максимально уменьшить раздражение слизистой кишечника и исключить процессы брожения. В рационе содержится нормальное количество белка - 90 г, минимум жиров - 70 г, и углеводов - 250 г.Способ приготовления: Продукты отваривают в воде или на пару, протирают или измельчают блендером.
Режим питания: 5-6 раз в день маленькими порциями.
Список рекомендованных продуктов:
- Сухарики из белого хлеба, черствый пшеничный хлеб;
- Протертые супы с добавление круп (рис, манка). В супы добавляют кнели, фрикадельки, яичные хлопья;
- Овощи только в виде отваров в супы;
- Нежирные сорта мяса и птицы – телятина, говядина, куриная грудка. Котлеты на воде, паровые тефтели;
- Рыба нежирные сорта, сваренные в воде или на пару. Изделия из рыбного фарша или куском;
- Яйца 1-2 в день в виде парового омлета или всмятку;
- Свежеприготовленный кальцинированный творог, протертый пресный творог;
- Каши из круп на воде – овсяная, манная, гречневая;
- Сливочное масло в первые и вторые блюда;
- Фрукты – протертые свежие яблоки;
- Напитки – чай черный или зеленый, разведенные фруктовые соки (кроме виноградного, сливового и абрикосового). Компоты, кисели, отвары из сушеных ягод шиповника, черной смородины, черники.
- Любые хлебобулочные изделия, кроме перечисленных выше;
- Овощи и фрукты в натуральном или вареном виде;
- Закуски;
- Острые, жирные, жареные и запеченные блюда;
- Холодные блюда и напитки;
- Молоко, кефир и жирные молочные продукты;
- Ячневая и перловая крупы, пшено, бобовые;
- Какао с молоком, сладкие и газированные напитки.
Диету №4 соблюдают 3-5 дней. Затем переходят к диете №2.
Стол №2 назначается в период выздоровления после острого гастроэнтерита и при хронической форме болезни. Цель диеты – нормализовать работу органов пищеварения и обеспечить больного полноценным питанием.
Способ приготовления: вареные, приготовленные на пару, запеченные и обжаренные (без корочки) блюда.
В рационе постепенно увеличивают количество углеводов до 400 г, и жиров до 100 г (25% растительные). Белка 90-100 г.
Разрешенные блюда:
- Хлеб вчерашний или подсушенный, несдобные булочные изделия. 2 раза в неделю остывшие несдобные пироги с творогом, мясом, джемом;
- Супы на некрепком бульоне (мясном, рыбном, грибном) с мелко нашинкованными или протертыми овощами;
- Мясо – нежирные сорта без фасций, сухожилий и кожи: говядина, телятина, крольчатина, мясо кур, индюков, отварной язык, молочные сосиски. Свинина и баранина в ограниченном количестве;
- Рыба – нежирные сорта. Рубленые изделия или целым куском;
- Молоко – кисломолочные напитки, творог и изделия из него, сыр, сметана для заправки блюд;
- Яйца – всмятку, в виде омлета, жареные без корочки. Исключают яйца вкрутую;
- Овощи – вареные, тушеные и запеченные, в виде запеканок, жаренные без корочки;
- Крупы – в виде полужидких и рассыпчатых каш, запеканок, котлет без корочки;
- Закуски – салаты из вареных овощей и свежих томатов с добавлением яиц, нежирной ветчины, мяса и рыбы, нежирное заливное, паштет из печени.
- Острые и жирные блюда;
- Соленые и маринованные блюда;
- Супы – с пшеном, фасолью, горохом, окрошку;
- Овощи – лук, чеснок, редис, сладкий перец, огурцы, грибы;
- Крупы – ячневую, перловую, пшено, кукурузную, бобовые.
Последствия гастроэнтерита
Ежегодно в мире от последствий гастроэнтерита умирает более миллиона человек. Основная опасность – это критическая потеря жидкости, в результате которой нарушаются все обменные процессы в организме.
- Обезвоживание (дегидратация) – патологическое состояние, вызванное потерей жидкости. Сильное обезвоживание организма может спровоцировать поражение почек, сгущение крови и связанное с ним нарушение работы сердечно-сосудистой системы, которое проявляется учащенным слабым сердцебиением. Нарушение сознания вызывается нарушением питания головного мозга. Может стать причиной летального исхода.
- Отек мозга – патологическое состояние, проявляющееся увеличением объема мозгового вещества и сдавливания его в черепной коробке. Развивается в результате обезвоживания и интоксикации. Происходит сбой в работе натрий-калиевого насоса, из-за чего нарушается пропускная способность мембран мозговых клеток. Внутри них накапливается жидкость и происходит отек мозга. Его проявления: сильные головные боли, вызывающие приступы рвоты, нарушение зрения и ориентации в пространстве, неравномерное поверхностное дыхание, мышечные судороги.
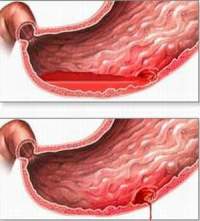 Желудочно-кишечные кровотечения возникают при глубоком повреждении слизистой оболочки верхних отделов ЖКТ. Редкое осложнение, возникающее у больных с язвенной болезнью и варикозным расширением вен органов пищеварения. Проявления: кровь в рвоте – ярко красная примесь крови, темные сгустки, либо рвота "кофейной гущей". Кровотечение из тонкой кишки вызывает мелену – черный мажущийся стул со специфическим зловонным запахом. Значительная кровопотеря вызывает падение артериального давления, тахикардию, бледность, беспокойство.
Желудочно-кишечные кровотечения возникают при глубоком повреждении слизистой оболочки верхних отделов ЖКТ. Редкое осложнение, возникающее у больных с язвенной болезнью и варикозным расширением вен органов пищеварения. Проявления: кровь в рвоте – ярко красная примесь крови, темные сгустки, либо рвота "кофейной гущей". Кровотечение из тонкой кишки вызывает мелену – черный мажущийся стул со специфическим зловонным запахом. Значительная кровопотеря вызывает падение артериального давления, тахикардию, бледность, беспокойство.- Перфорация кишечника и развитие перитонита. Сквозное нарушение кишечной стенки, при котором содержимое кишечника попадает в брюшную полость. Характеризуется равномерным вздутием живота, повышением температуры до 39 градусов, позывами к дефекации, отсутствием мочи (олигурия), болью при дыхании, возникающей при сокращении диафрагмы, учащенным сердцебиением.
- Токсический шок – шоковое состояние, связанное с отравлением организма бактериальными или вирусными токсинами. Проявляется лихорадкой свыше 39 градусов, снижением артериального давления, нарушением сознания. Также развивается гиперемия (покраснение) слизистых оболочек глаз, рта, половых органов, поражаются почки, печень, пищеварительная и нервная система. Возможно развитие комы.
Профилактика
- Соблюдение правил личной гигиены. Тщательно мойте руки после посещения уборной – это защитит от инфекций, передающихся фекально-оральным путем. Большое количество болезнетворных микроорганизмов находится на ручках дверей поручнях общественного транспорта, денежных купюрах. Поэтому всегда мойте руки по возвращению домой и перед едой.
- Соблюдение технологии приготовления блюд. Возбудители гастроэнтерита могут размножаться на продуктах питания. Заболевание вызывают недостаточно проваренные или прожаренные блюда, а также скоропортящиеся продукты, которые более 2-х часов находились при комнатной температуре. В эпидемическом плане наибольшую опасность представляют:
- мясные блюда;
- студни и заливные блюда;
- кондитерские изделия с кремом;
- молоко и молочные продукты.
 Соблюдение сроков хранения продуктов. Не покупайте и не потребляйте в пищу продукты, у которых истек срок годности.
Соблюдение сроков хранения продуктов. Не покупайте и не потребляйте в пищу продукты, у которых истек срок годности.- Использование чистой питьевой воды. Водопроводная вода не считается безопасной и может спровоцировать острые кишечные инфекции.
- Изоляция и лечение больных и носителей. Больной с гастроэнтеритом должен быть изолирован в отдельную комнату до выявления возбудителя. Чтобы не заразить домочадцев, он должен строго соблюдать правила личной гигиены.
- Дезинфекция в очаге инфекции:
- хлорсодержащими растворами ежедневно обрабатывают туалет (унитаз, стены, бачок, ручки дверей, пол), посуду для выделений больного;
- ежедневная влажная уборка с дезсредствами;
- больному выделяют отдельную посуду, которую кипятят после каждого приема пищи.
Советы путешественникам
- Пейте только бутилированную воду. Ее же используйте для мытья фруктов.
- Мойте руки как можно чаще.
- Пользуйтесь жидким мылом, на обычном содержится большое количество микробов.
- После посещения общественных мест вытирайте руки влажными салфетками и обрабатывайте антисептиком.
- Избегайте купания в стоячих водоемах, куда могли попасть канализационные стоки.
- Не покупайте еду на улицах. Выбирайте блюда, которые прошли термическую обработку и были приготовлены при вас.
- Откажитесь от стейков с кровью и других блюд из плохо прожаренного мяса, рыбы и моллюсков.
Вакцинация против гастроэнтерита
Разработана оральная вакцина для профилактики ротавирусного гастроэнтерита - Ротарикс. Ее рекомендуют капать в рот детям первого полугодья жизни. Вакцина представляет собой ослабленные ротавирусы. Попадая в организм, они провоцируют выработку антител, призванных защищать организм от заражения.
Схема. Вакцину вводят двукратно:
- Первый этап – в возрасте 6-14 недель;
- Второй этап – через 4-10 недель после первого в возрасте 14-24 недели.
Эффективность вакцинации. Если оба этапа вакцинации были сделаны до 1-го года, то эффективность превышает 90%. Если до 2-х лет, то эффективность составляет 85%. Исследования доказали, что на протяжении 2-х лет вакцина надежно защищает детей от развития заболевания. В более взрослом возрасте они переносят ротавирусную инфекцию в легкой форме. У них не развиваются тяжелые формы болезни, требующие лечения в больнице.
Побочные явления. На основе обследования 63.000 вакцинированных детей установлено, что вакцина не вызывает серьезных последствий и безопасна в использовании.
Какие симптомы и лечение гастроэнтерита у детей?
 Гастроэнтерит у ребенка – острое заболевание, связанное с поражением желудка и тонкой кишки. Проявляется болью в животе, поносом, рвотой, повышением температуры. Гастроэнтерит у детей – одно из самых распространенных заболеваний. До 3-х летнего возраста его переносят все дети.
Гастроэнтерит у ребенка – острое заболевание, связанное с поражением желудка и тонкой кишки. Проявляется болью в животе, поносом, рвотой, повышением температуры. Гастроэнтерит у детей – одно из самых распространенных заболеваний. До 3-х летнего возраста его переносят все дети.Инфекционный гастроэнтерит у детей
С октября по март самая распространенная причина гастроэнтерита у детей – ротавирус. Он вызывает около 60% случаев заболевания. Заразиться можно как воздушно-капельным путем, так и через грязные руки и предмеры, на которые попали частицы испражнений или рвоты.
В летние месяцы гастроентерит чаще связан с пищевыми токсикоинфекциями связанными с потреблением большого количества условно-патогенных микроорганизмов на продуктах питания. Особенно опасны изделия из фарша, паштеты, торты и пирожные с кремом, молочные продукты.
Ребенок может заразиться:
- От больного человека. Больной становится заразным с момента появления первых признаков болезни. При вирусном гастроэнтерите он остается заразным 5-7 дней, при бактериальном – на протяжении нескольких недель или месяцев. Поэтому если возник ротавирусный гастроэнтерит в саду, то может заразиться большое количество детей в группе.
- От носителя. Носителем называют человека, который внешне здоров, но выделяет вирусы или бактерии. Наибольшую опасность представляют носители, которые участвуют в приготовлении пищи.
- От животных. Бактерии могут попадать в организм с мясом и молоком больных животных. Гастроэнтерит, вызванный сальмонеллами, развивается после потребления яиц, особенно водоплавающей птицы.
- При потреблении зараженных продуктов и воды:
- Недостаточная термическая обработка – блюда плохо проварены, прожарены.
- Бактерии от больного или носителя попали на продукты после приготовления. Такие блюда становятся опасны после того, как постояли без холодильника 2 и более часов – время достаточное для размножения бактерий.
- Продукты, у которых вышел срок хранения. В этом случае количество бактерий резко увеличивается, даже если правильно соблюдались условия хранения.
Неинфекционный гастроэнтерит у детей
- Лекарственный гастроэнтерит. Может развиваться на фоне обычного ОРВИ или гриппа. В этом случае первыми симптомами будет повышение температуры, насморк, боль в горле и кашель. Понос и тошнота появляются через 12-24 часа после приема жаропонижающих средств (Нурофена, Панадола) или антибиотиков. Эти препараты раздражают слизистую, а обильное питье делает стул еще более жидким. В этом случае желательно применять жаропонижающие средства в виде свечей, а в схему лечения ОРВИ добавить сорбенты.
- Алиментарный гастроэнтерит связан с перееданием, потреблением слишком жирной, острой и грубой пищи, большого количества ягод и фруктов. У ребенка не достаточно вырабатывается пищеварительных ферментов для усвоения такой пищи. Кишечник пытается очиститься от нее с помощью усиления моторики.
- Аллергический гастроэнтерит развивается при потреблении продуктов, к которым организм имеет повышенную чувствительность. У 0,6% младенцев до 4-х месяцев развивается аллергия на коровье молоко, которое входит в состав смесей или используется в чистом виде. У детей дошкольного и школьного возраста аллергенами являются: земляника, шоколад, цитрусовые, киви, яйца, орехи.
Какие проявления гастроэнтерита у детей?
 При гастроэнтерите у детей отмечается:
При гастроэнтерите у детей отмечается:- рвота;
- понос;
- подъем температуры;
- вялость;
- отказ от пищи;
- вздутие живота, сопровождающееся урчанием;
- язык обложен белым налетом.
Через несколько часов или на следующий день могут появиться катаральные симптомы (насморк, боль в горле, кашель), свидетельствующие о ротавирусной природе болезни.
Острый гастроэнтерит у детей уже на протяжении первых суток приводит к обезвоживанию. Его признаки:
- сухая кожа;
- запавшие глаза;
- сухие красные потрескавшиеся губы;
- сухие слизистые рта;
- сильная жажда;
- потеря веса;
- редкое скудное мочеиспускание;
- учащение пульса и дыхания;
- запавший родничок.
Если вы заметили некоторые из этих симптомов, то необходимо срочно вызвать врача, а до его приезда принимать меры по восстановлению нормального объема жидкости в организме. Для этого ребенок должен получать 20 мл жидкости на 1 кг массы тела в час. Так, ребенок 15 кг должен выпивать 15 х 20 = 300 мл каждый час. Жидкость должна быть теплой и поступать небольшими порциями по 5-20 мл каждые 5 минут. Детей, находящихся на грудном вскармливании, прикладывать к груди каждые 15-20 минут.
Когда ребенку необходима срочная медицинская помощь?
- появились признаки обезвоживания;
- понос и рвота продолжаются более суток, несмотря на лечение;
- температура поднялась свыше 39 градусов;
- на протяжении 4-5 часов состояние ребенка ухудшается;
- в кале обнаруживается слизь или кровь;
- появилась сильная слабость, нарушение сознания.
Лечение
1. Регидратирующие растворы – для восстановления нормального уровня жидкости и солей. Способствуют выведению токсинов. Используются для профилактики и лечения обезвоживания.
- Хумана электролит. Содержимое 1 пакетика растворяют в 1 стакане кипяченой воды. Схема приема: около 500 мл за первые 4 часа - каждые 5 минут по чайной ложке. В дальнейшем по 100-150 мл после каждого жидкого стула.
- Регидрон. 1 пакетик растворяют в 1 л кипяченой воды. Количество раствора зависит от степени обезвоживания. За первые 6-10 часов ребенок должен получить порцию Регидрона, вдвое превышающую потерю массы тела, вызванную поносом и рвотой.
- Виферон ректальные свечи вводят в прямую кишку 2 раза в сутки на протяжении 10 дней. Разовая доза рассчитывается, исходя из площади тела ребенка.
- Лаферобион назальный раствор (капли в нос или спрей). Ребенку закапывают в каждую ноздрю по 5 капель препарата с активностью 50–100 тыс. МЕ каждые 2 часа.
- Нифуроксазид в форме сиропа рекомендован для детей до 6 лет. 2-6 месяцев – по 0,5 ч.л. 2 раза в сутки. 6 мес-6 лет – по 1 ч.л. 3 раза в день. Старше 6-ти лет – по 1 ч.л. 4 раза в день.
- Церукал. Разрешен для детей старше 3-х лет. Назначают из расчета 0,1 мг/кг массы тела. Препарат назначают в таблетках внутрь или в растворе для инъекций.
- Смекта содержимое пакетика растворяют в 50 мл воды. Суточная доза: дети до года 1 пакетик, 1-2 года – 2 пакетика, дети старше 2-х лет – 3 пакетика в сутки. Дозу разделяют на несколько приемов. Разрешается подмешивать в полужидкую пищу – каши, пюре.
- Полисорб. Порошок разводят водой (50-100 мл) до образования взвеси. Дозировка порошка – на каждые 10 кг массы тела 1 мерная ложка без верха. Применяют за час до еды. Взвесь готовят каждый раз перед применением.
- Энтерол 250. Детям 1-3-х лет по 1-й капсуле 2 раза в сутки. Старше 3-х лет – по 1 капсуле 3 раза в сутки. При необходимости капсулу можно раскрыть и развести ее содержимое в воде (50 мл). Принимают за 1 час до еды.
Диета при гастроэнтерите – важнейшая составляющая лечения. Практика показала, что голодание – не лучший выход.
Детям рекомендуется:
- грудное молоко без ограничения. Коровье, козье молоко и молочные продукты из них полностью исключают;
- рисовый отвар и вязкая рисовая каша;
- сухари;
- белковый паровой омлет.
Более подробные рекомендации по питанию описаны выше.
Профилактика
Профилактика гастроэнтерита у детей основывается на соблюдении правил гигиены и тщательной кулинарной обработке пищи:
- Для приготовления должны использоваться только качественные и свежие продукты.
- Продукты должны храниться в холодильнике в герметично закрытых емкостях.
- Овощи, фрукты и зелень перед едой необходимо ошпарить кипятком.
- Ребенку до года необходимо готовить перед каждым приемом пищи. Если нет такой возможности, то порцию необходимо довести до кипения.
- Необходимо тщательно мыть посуду ребенка. На остатках пищи быстро размножаются бактерии.
- Приучите ребенка мыть руки перед едой.
Что такое хронический гастроэнтерит?
Хронический гастроэнтерит – хроническое воспаление слизистой оболочки желудка и тонкой кишки. Может являться результатом острого гастроэнтерита, пищевой аллергии или систематического нарушения питания. Нарушение всасывания и усвоения пищи приводит к гиповитаминозам, снижению иммунитета и истощению. В тяжелых случаях больных переводят на инвалидность.
Причины
- неправильное питание;
- злоупотребление острой пищей и алкогольными напитками;
- аллергия на пищевые продукты;
- вредные условия труда;
- радиационное облучение;
- глистные инвазии.
Симптомы
 Признаки болезни обостряются после сбоев в питании:
Признаки болезни обостряются после сбоев в питании:- тошнота;
- жидкий стул 4 и более раз в сутки, в кале видны частицы непереваренных продуктов;
- боль в верхней части живота и вокруг пупка;
- вздутие живота;
- ухудшение аппетита;
- потеря в весе.
Лечение хронического гастроэнтерита
| Группа препаратов | Механизм лечебного действия | Представители | Способ применения |
| Витаминные препараты | Нормализуют метаболические процессы и улучшают питание тканей желудка и стенок кишки. Укрепляют иммунитет и общее состояние организма больного. | Пангексавит | По 1 таблетке 3 раза в день, курсом 30 дней. |
| Ундевит | Внутрь после еды по 2 драже 3 раза в сутки. Длительность 20-30 дней. | ||
| Противомикробные средства | Вызывают гибель бактерий и простейших организмов. | Энтеросептол | Внутрь по 1-2 таблетки после еды, курсом 10-12 дней. |
| Интестопан | Внутрь по 1-2 таблетки 3 раза в день, курсом 2 недели. Таблетки измельчают и запивают водой. | ||
| Вяжущие средства | На поврежденной слизистой оболочке образуют пленку, защищающую от раздражающих веществ. | Теальбин (танальбин) | Внутрь по 1 таб. (0,3—0,5 г) 3-4 раза в сутки. |
Во время лечения необходимо соблюдать диету 4 (4-а, б) и полностью исключить алкоголь.
В качестве вяжущего и противовоспалительного средства применяют отвары лекарственных растений:
- Отвар коры дуба. 2 ст.л. коры заливают стаканом кипятка и полчаса прогревают на водяной бане. Охлаждают, отжимают, доводят кипяченой водой до 200 мл. Принимают по 1/4 стакана 4 раза в день на голодный желудок.
- Настой плодов черемухи. 2 ст.л. высушенных ягод заливают стаканом кипящей воды. Дают настояться 20 мин. Принимают по той же схеме.
- Настой плодов черники. 2 ч.л. сухих или 4 ч.л. свежих ягод заливают стаканом холодной воды и оставляют на ночь. Принимают в течение дня по 2 ст.л.
Лечение гастроэнтерита минеральными водами малой и средней минерализации. Механизм воздействия минеральных вод до конца не изучен. В результате лечения нормализуется выработка желудочного сока и пищеварительных ферментов, уменьшается воспаление.
При хроническом гастроэнтерите рекомендуют:
- Екатерингофскую;
- Железноводскую;
- Ижевскую;
- Ессентуки №4;
- Нарзан.
Минеральные воды принимают за 20-30 минут до еды маленькими глотками 3-4 раза в день, по 100-150 мл. Курс лечения 30-45 дней. Лечение можно проходить на курорте или в домашних условиях.
Физиотерапия гастроэнтерита улучшает кровообращение и трофику в тканях желудка и тонкой кишки. В ходе лечения нормализуется иннервация и функционирование органов пищеварения:
- индуктометрия показана при сниженной кислотности желудочного сока;
- дециметровая терапия при гастрите с повышенной секрецией;
- гальванизация и электрофорез со спазмолитиками;
- воздействие диадинамическими токами;
- ультразвуковая терапия;
- парафиновые и озокеритовые аппликации;
- грелки на область желудка и тонкой кишки.
Лечение проводят курсами по 10-15 процедур с периодичностью 1 раз в полгода.
Профилактика хронического гастроэнтерита
- Соблюдение здорового питания;
- соблюдение режима дня;
- лечение заболеваний системы пищеварения.
- потребления алкоголя;
- курения;
- переедания;
- чрезмерно острой и жирной пищи;
- профессиональных вредностей.
Развивается ли иммунитет после гастроэнтерита?
Иммунитет после перенесенного гастроэнтерита не стойкий и не продолжительный. Этот же возбудитель может вызвать повторное заболевание через короткий промежуток времени.
После ротавирусного гастроэнтерита в крови людей остаются антитела, которые обеспечивают более легкое протекание болезни у взрослых людей.
Отзывы