- Что такое дыхательная недостаточность?
- Классификация дыхательной недостаточности
- Причины развития дыхательной недостаточности
- Патогенез дыхательной недостаточности
- Диагностика
- Симптомы
- Острая и хроническая дыхательная недостаточность
- Дыхательная недостаточность у детей
- Лечение
- Острая дыхательная недостаточность: что делать при попадании инородного тела в дыхательные пути ребёнка - видео
- Как правильно выполнять искусственную вентиляцию лёгких при дыхательной недостаточности - видео
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Что такое дыхательная недостаточность?
Патологическое состояние организма, при котором нарушается газообмен в легких, называется дыхательной недостаточностью. В результате этих нарушений в крови значительно снижается уровень кислорода и повышается уровень углекислого газа. Вследствие недостаточного снабжения тканей кислородом развивается гипоксия или кислородное голодание в органах (в том числе в головном мозгу и сердце).Нормальный газовый состав крови на начальных стадиях дыхательной недостаточности может обеспечиваться за счет компенсаторных реакций. Функции органов внешнего дыхания и функции сердца тесно связаны между собой. Поэтому при нарушении газообмена в легких начинает усиленно работать сердце, что является одним из компенсаторных механизмов, развивающихся при гипоксии.
К компенсаторным реакциям относятся также увеличение числа эритроцитов и повышение уровня гемоглобина, увеличение минутного объема кровообращения. При тяжелой степени дыхательной недостаточности компенсаторных реакций недостаточно для нормализации газообмена и устранения гипоксии, развивается стадия декомпенсации.
Классификация дыхательной недостаточности
Существует ряд классификаций дыхательной недостаточности по различным ее признакам.По механизму развития
1. Гипоксемическая или паренхиматозная легочная недостаточность (или дыхательная недостаточность I типа). Она характеризуется понижением в артериальной крови уровня и парциального давления кислорода (гипоксемия). Кислородотерапией устраняется трудно. Наиболее часто встречается при пневмонии, отеке легких, респираторном дистресс-синдроме.2. Гиперкапническая, вентиляционная (или легочная недостаточность II типа). В артериальной крови при этом повышено содержание и парциальное давление углекислого газа (гиперкапния). Уровень кислорода понижен, но эта гипоксемия хорошо лечится кислородотерапией. Она развивается при слабости и дефектах дыхательной мускулатуры и ребер, при нарушениях функции дыхательного центра.
По причине возникновения
- Обструктивная дыхательная недостаточность: этот тип дыхательной недостаточности развивается при наличии препятствий в воздухоносных путях для прохождения воздуха вследствие их спазма, сужения, сдавливания или попадания инородного тела. При этом нарушается функция аппарата дыхания: снижается частота дыхания. Естественное сужение просвета бронхов при выдохе дополняется обструкцией за счет препятствия, поэтому особенно затрудняется выдох. Причиной обструкции могут стать: бронхоспазм, отек (аллергический или воспалительный), закупорка просвета бронхов мокротой, разрушение бронхиальной стенки или ее склероз.
- Рестриктивная дыхательная недостаточность (ограничительная): такой тип легочной недостаточности возникает при наличии ограничений для расширения и спадания легочной ткани в результате выпота в плевральную полость, наличия воздуха в плевральной полости, спаечного процесса, кифосколиоза (искривления позвоночника). Дыхательная недостаточность развивается вследствие ограничения глубины вдоха.
- Комбинированная или смешанная легочная недостаточность характеризуется наличием признаков и обструктивной, и рестриктивной дыхательной недостаточности с преобладанием одной из них. Развивается она при длительных легочно-сердечных заболеваниях.
- Гемодинамическая дыхательная недостаточность развивается при циркуляторных расстройствах, блокирующих вентиляцию участка легкого (например, при тромбоэмболии легочной артерии). Такой тип легочной недостаточности может развиваться и при пороках сердца, когда артериальная и венозная кровь смешивается.
- Диффузный тип дыхательной недостаточности возникает при патологическом утолщении капиллярно-альвеолярной мембраны в легких, которое приводит к нарушению газового обмена.
По газовому составу крови
1. Компенсированная (нормальные показатели газового состава крови).2. Декомпенсированная (гиперкапния или гипоксемия артериальной крови).
По течению заболевания
По течению заболевания, или по скорости развития симптомов заболевания, различают острую и хроническую дыхательную недостаточность.По степени тяжести
Выделяют 4 степени тяжести острой дыхательной недостаточности:- I степень острой дыхательной недостаточности: одышка с затрудненным вдохом или выдохом в зависимости от уровня обструкции и учащение сердцебиений, повышение артериального давления.
- II степень: дыхание осуществляется с помощью вспомогательной мускулатуры; возникает разлитая синюшность, мраморность кожи. Могут быть судороги и затемнение сознания.
- III степень: резкая одышка чередуется с периодическими остановками дыхания и урежением числа дыханий; синюшность губ отмечаются в состоянии покоя.
- IV степень – гипоксическая кома: редкое, судорожное дыхание, генерализованный цианоз кожи, критическое снижение артериального давления, угнетение дыхательного центра вплоть до остановки дыхания.
Существует 3 степени тяжести хронической дыхательной недостаточности:
- I степень хронической дыхательной недостаточности: одышка возникает при значительной физической нагрузке.
- II степень дыхательной недостаточности: одышка отмечается при незначительной физической нагрузке; в состоянии покоя включаются компенсаторные механизмы.
- III степень дыхательной недостаточности: одышка и синюшность губ отмечаются в состоянии покоя.
Причины развития дыхательной недостаточности
 К возникновению дыхательной недостаточности могут привести разные причины при воздействии их на процесс дыхания или на легкие:
К возникновению дыхательной недостаточности могут привести разные причины при воздействии их на процесс дыхания или на легкие:- обструкция или сужение дыхательных путей, возникающее при бронхоэктатической болезни, хроническом бронхите, бронхиальной астме, муковисцидозе, эмфиземе легких, отеке гортани, аспирации и инородном теле в бронхах;
- повреждение легочной ткани при легочном фиброзе, альвеолит (воспаление легочных альвеол) с развитием фиброзных процессов, дистресс-синдроме, злокачественной опухоли, лучевой терапии, ожогах, абсцессе легкого, лекарственном воздействии на легкое;
- нарушение кровотока в легких (при эмболии легочной артерии), что уменьшает поступление в кровь кислорода;
- врожденные пороки сердца (незаращение овального окна) – венозная кровь, минуя легкие, попадает сразу к органам;
- мышечная слабость (при полиомиелите, полимиозите, миастении, мышечной дистрофии, повреждении спинного мозга);
- ослабление дыхания (при передозировке наркотиков и алкоголя, при остановке дыхания во сне, при ожирении);
- аномалии реберного каркаса и позвоночника (кифосколиоз, ранение грудной клетки);
- анемия, массивная кровопотеря;
- поражение центральной нервной системы;
- повышение кровяного давления в малом круге кровообращения.
Патогенез дыхательной недостаточности
Функцию легких можно условно поделить на 3 основных процесса: вентиляция, легочный кровоток и диффузия газов. Отклонения от нормы в любом из них неизбежно приводят к дыхательной недостаточности. Но значимость и последствия нарушений в этих процессах разные.Часто дыхательная недостаточность развивается при снижении вентиляции, в результате чего образуется избыток углекислоты (гиперкапния) и недостаток кислорода (гипоксемия) в крови. Углекислый газ имеет большую диффузионную (проникающую) способность, поэтому при нарушениях легочной диффузии редко возникает гиперкапния, чаще они сопровождаются гипоксемией. Но нарушения диффузии встречаются редко.
Изолированное нарушение вентиляции в легких возможно, но чаще всего отмечаются комбинированные расстройства, основанные на нарушениях равномерности кровотока и вентиляции. Таким образом, дыхательная недостаточность является результатом патологических сдвигов в соотношении вентиляция/кровоток.
Нарушение в сторону увеличения этого отношения ведет к увеличению физиологически мертвого пространства в легких (участки легочной ткани, не выполняющие свои функции, например, при выраженной пневмонии) и накоплению углекислого газа (гиперкапнии). Уменьшение отношения вызывает увеличение шунтирования или анастомозов сосудов (дополнительных путей кровотока) в легких, в результате чего развивается снижение содержания кислорода в крови (гипоксемия). Возникшая гипоксемия может и не сопровождаться гиперкапнией, но гиперкапния, как правило, ведет к гипоксемии.
Таким образом, механизмами дыхательной недостаточности являются 2 вида нарушений газообмена – гиперкапния и гипоксемия.
Диагностика
 Для диагностики дыхательной недостаточности используются такие методы:
Для диагностики дыхательной недостаточности используются такие методы:- Опрос больного о перенесенных и сопутствующих хронических заболеваниях. Это может помочь установить возможную причину развития дыхательной недостаточности.
- Осмотр пациента включает в себя: подсчет частоты дыхания, участие в дыхании вспомогательной мускулатуры, выявление синюшной окраски кожных покровов в области носогубного треугольника и ногтевых фаланг, прослушивание грудной клетки.
- Проведение функциональных проб: спирометрия (определение жизненной емкости легких и минутного объема дыхания с помощью спирометра), пикфлуометрия (определение максимальной скорости движения воздуха при форсированном выдохе после максимального вдоха с помощью аппарата пикфлуометра).
- Анализ газового состава артериальной крови.
- Рентгенография органов грудной клетки – для выявления поражения легких, бронхов, травматических повреждений реберного каркаса и дефектов позвоночника.
Симптомы дыхательной недостаточности
Симптомы дыхательной недостаточности зависят не только от причины ее возникновения, но и от типа и степени тяжести. Классическими проявлениями дыхательной недостаточности являются:- признаки гипоксемии (снижения уровня кислорода в артериальной крови);
- признаки гиперкапнии (повышения уровня углекислоты в крови);
- одышка;
- синдром слабости и утомления дыхательной мускулатуры.
Гипоксемия проявляется синюшностью (цианозом) кожных покровов, степень выраженности которой соответствует тяжести дыхательной недостаточности. Цианоз появляется при сниженном парциальном давлении кислорода (ниже 60 мм рт. ст.). При этом появляются также учащение пульса и умеренное снижение артериального давления. При дальнейшем понижении парциального давления кислорода отмечаются нарушения памяти, если же оно ниже 30 мм рт. ст., то у пациента отмечается потеря сознания. Вследствие гипоксии развиваются нарушения функции различных органов.
Гиперкапния проявляется учащением пульса и нарушением сна (сонливость днем и бессонница ночью), головной болью и тошнотой. Организм старается избавиться от избытка углекислого газа с помощью глубокого и частого дыхания, но и оно оказывается неэффективным. Если уровень парциального давления углекислоты в крови повышается быстро, то усиление мозгового кровообращения и повышение внутричерепного давления может привести к отеку головного мозга и развитию гипокапнической комы.
Одышка вызывает у пациентов чувство нехватки воздуха, несмотря на усиленные дыхательные движения. Она может отмечаться как при нагрузке, так и в покое.
Для синдрома слабости и утомления дыхательной мускулатуры характерным является учащение дыхания свыше 25 в минуту и участие в акте дыхания вспомогательной мускулатуры (брюшных мышц, мышц шеи и верхних дыхательных путей). При частоте дыхания 12 в минуту могут отмечаться нарушения ритма дыхания с последующей его остановкой.
Поздние стадии хронической легочной недостаточности характеризуются таким симптомом, как появление отеков вследствие присоединения сердечной недостаточности.
Острая и хроническая дыхательная недостаточность
Острая дыхательная недостаточность
Острая дыхательная недостаточность возникает и нарастает стремительно, в течение нескольких часов или даже минут. Это состояние опасно для жизни больного и требует незамедлительного проведения интенсивных лечебных (или реанимационных) мероприятий. Такое состояние может отмечаться и при обострении хронической дыхательной недостаточности. Компенсаторные механизмы и максимальное напряжение органов дыхания не могут обеспечить организм необходимым количеством кислорода и вывести из организма должное количество углекислоты.Острая дыхательная недостаточность может возникнуть у совершенно здоровых людей при воздействии экстраординарных факторах: асфиксия (удушье) вследствие аспирации инородного тела и закупорки воздухоносных путей; асфиксия при утоплении или повешении; при сдавливании грудной клетки в завалах, при травматических повреждениях грудной клетки.
Острая дыхательная недостаточность может развиться при отравлениях, неврологических заболеваниях, заболеваниях сердца и легких, в послеоперационном периоде.
Различают первичную и вторичную острую дыхательную недостаточность.
Первичную острую дыхательную недостаточность могут вызвать:
- угнетение внешнего дыхания вследствие болевого синдрома (травма грудной клетки);
- непроходимость верхних дыхательных путей (бронхит с нарушением выделения мокроты, инородное тело, отек гортани, аспирация);
- нарушение функции легочной ткани (массивная пневмония, ателектаз или спавшееся легкое);
- нарушение функции дыхательного центра (черепно-мозговая травма, электротравма, передозировка лекарственных средств и наркотических веществ);
- нарушение функции дыхательной мускулатуры (столбняк, ботулизм, полиомиелит).
Вторичная острая дыхательная недостаточность связана с патологическими состояниями, не относящимися к дыхательному аппарату:
- анемия и невозмещенная массивная кровопотеря;
- эмболия или тромбоз легочной артерии;
- отек легких при острой сердечной недостаточности;
- сдавливание легких внеплевральное (при паралитической непроходимости кишечника) и внутриплевральное (при пневмотораксе, гидротораксе).
Хроническая дыхательная недостаточность
Хроническая дыхательная недостаточность развивается исподволь в течение месяцев и лет, или же является следствием острой недостаточности при неполном восстановлении состояния. В течение длительного времени она может проявляться гипоксемией и одышкой I-II степени только в период обострений бронхолегочного заболевания, от течения которого и зависят темпы нарастания проявлений хронической дыхательной недостаточности.Причины хронической дыхательной недостаточности:
- бронхолегочные заболевания (пневмония, бронхит, туберкулез, эмфизема легких, пневмосклероз и другие);
- повышенное давление в малом кругу кровообращения;
- легочные васкулиты (воспаление сосудистой стенки кровеносных сосудов легких);
- патология периферических нервов, мышц (полиомиелит, миастения);
- заболевания центральной нервной системы.
Дыхательная недостаточность у детей
 Дыхательная недостаточность у детей – патологическое состояние, возникающее вследствие нарушения газового состава крови.
Дыхательная недостаточность у детей – патологическое состояние, возникающее вследствие нарушения газового состава крови.Причины и виды дыхательной недостаточности у детей
У детей причин для развития дыхательной недостаточности много. Ими могут быть:- заболевания верхних или нижних дыхательных путей;
- муковисцидоз (наследственное хроническое заболевание легких);
- нарушение проходимости воздухоносных путей (при рвоте или забросе в трахею или бронхи содержимого желудка, попадании инородного тела; при западении языка);
- пневмоторакс и пиоторакс (попадание воздуха или гноя в плевральную полость при повреждении или прорыве легкого);
- травма грудной клетки;
- травмы и заболевания центральной и периферической нервной системы;
- миастения (аутоиммунное заболевание с выраженной слабостью мышц) и мышечные дистрофии (врожденное заболевание со слабостью мышц).
Основными механизмами развития дыхательной недостаточности у детей являются гипо- или гиперкапния, и гипоксемия. Причем гиперкапнии не бывает без сопутствующей гипоксемии. Гипоксемия же нередко развивается в сочетании с гипокапнией.
Дыхательную недостаточность у детей делят на обструктивную, вентиляционную (внелегочного происхождения) и паренхиматозную.
Причиной обструктивной дыхательной недостаточности может быть бронхоспазм и отек слизистой при заболевании (бронхит, бронхиальная астма, ларинготрахеит); сдавливание совершенно здоровых воздухоносных путей (инородным телом в бронхах и в пищеводе); врожденные аномалии (удвоение аорты и др.). Может отмечаться и сочетание нескольких механизмов (отек слизистой и нарушение оттока мокроты).
При паренхиматозной дыхательной недостаточности поражаются преимущественно альвеолы и капилляры легочной ткани с возникновением блока для передачи кислорода из альвеол в кровь. Патофизиологическая основа синдрома – снижение податливости и уменьшение функциональной емкости легких.
Вентиляционная дыхательная недостаточность возникает при нарушении нейромышечного управления процессом внешнего дыхания. Причинами такого нарушения могут быть:
- угнетение дыхательного центра при воспалительном процессе (воспаление вещества мозга – энцефалит), отравлении (барбитуратами), опухолях мозга, черепно-мозговых травмах;
- поражение проводящей нервной системы (при полиомиелите);
- нарушение передачи импульса с нерва на мышцу (при миастении или под действием миорелаксантов);
- поражение дыхательной мускулатуры (при мышечной дистрофии). К гиповентиляции могут привести травмы реберного каркаса, парез кишечника (за счет высокого стояния диафрагмы), пневмоторакс или гемоторакс. Во всех этих случаях развивается сочетание гиперкапнии и гипоксемии.
У детей развитие дыхательной недостаточности происходит быстрее, чем при той же ситуации у взрослых. Это связано с анатомо-физиологическими особенностями детского организма: узкий просвет бронхов, более выраженная наклонность к отеку слизистой и выделению секрета слизистой. Эти факторы и приводят к быстрому развитию обструкции.
Более слабая дыхательная мускулатура, высоко стоящая диафрагма, недостаточно развитые эластические волокна в легочной ткани и бронхиальной стенке у детей обуславливают меньшую, чем у взрослых, глубину дыхания. По этой причине усиление вентиляции достигается у детей за счет учащения дыхания, а не увеличения его глубины.
У детей более интенсивный обмен веществ, поэтому и потребность в кислороде у них выше. Еще больше увеличивается потребность в нем при заболевании, что и способствует развитию дыхательной недостаточности. Гипоксемия быстро приводит к гипоксии и нарушению функции различных органов (особенно сердечно-сосудистой и центральной нервной систем). Дыхательная недостаточность быстро достигает стадии декомпенсации.
Степени тяжести дыхательной недостаточности у детей
Клиническая симптоматика дыхательной недостаточности в детском возрасте зависит от ее степени тяжести.Дыхательная недостаточность I степени проявляется одышкой, учащением сердцебиений, синюшным оттенком кожи носогубного треугольника и напряжением крыльев носа при малейшей физической нагрузке. Кровяное давление остается нормальным, парциальное давление кислорода снижается до 65-80 мм рт.ст.
Для II степени дыхательной недостаточности характерно появление одышки и учащения сердцебиения в покое, кровяное давление повышено, носогубный треугольник и ногтевые фаланги с синюшным оттенком, кожа бледная, отмечается возбуждение и беспокойство ребенка, (но могут отмечаться вялость и сниженный тонус мышц). Минутный объем дыхания повышен (до 150-160%), парциальное давление кислорода снижено до 51-64 мм рт.ст., парциальное давление углекислого газа нормальное или незначительно повышено (до 50 мм рт.ст.) Кислородотерапия оказывает эффект: улучшается состояние ребенка и нормализуется газовый состав крови.
При III степени дыхательной недостаточности выраженная одышка, дыхание с участием вспомогательной мускулатуры, нарушается ритм дыхания, пульс учащен, кровяное давление снижено. Соотношение числа дыхания за 1 минуту к частоте сердечных сокращений – 1:2. Частота дыхания снижается за счет аритмии и остановок дыхания. Кожа бледная, может отмечаться разлитая синюшность кожи и слизистых, мраморность кожи. Ребенок заторможенный, вялый. Парциальное давление кислорода снижено до 50 мм рт.ст., а углекислого газа повышено до 75-100 мм рт.ст. Кислородотерапия не дает эффекта.
Дыхательная недостаточность IV степени, или гипоксическая кома, характеризуется появлением землистой окраски кожи, синюшности лица, появлением синюшно-багровых пятен на туловище и конечностях. Сознание отсутствует. Дыхание судорожное с длительными остановками дыхания. Частота дыхания 8-10 в минуту. Пульс нитевидный, частота сердечных сокращений ускорена или замедлена. Артериальное давление значительно снижено или не определяется. Парциальное давление кислорода ниже 50 мм рт.ст., а углекислого газа – выше 100 мм рт. ст.
Острая дыхательная недостаточность в любом возрасте и по любой причине возникновения требует обязательной госпитализации ребенка. При хронической дыхательной недостаточности I –II степени тяжести возможно лечение ребенка на дому.
Дыхательная недостаточность у новорожденных
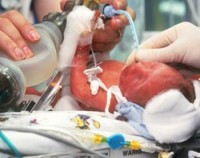 Дыхательная недостаточность у новорожденных проявляется в виде синдрома дыхательных расстройств. Чаще всего он наблюдается у недоношенных детей, т.к. у таких деток не успевает созреть система сурфактанта (биологически активное вещество, выстилающее альвеолы). Вследствие дефицита сурфактанта альвеолы на выдохе спадаются, снижается площадь газообмена в легких, что приводит к гиперкапнии и гипоксемии.
Дыхательная недостаточность у новорожденных проявляется в виде синдрома дыхательных расстройств. Чаще всего он наблюдается у недоношенных детей, т.к. у таких деток не успевает созреть система сурфактанта (биологически активное вещество, выстилающее альвеолы). Вследствие дефицита сурфактанта альвеолы на выдохе спадаются, снижается площадь газообмена в легких, что приводит к гиперкапнии и гипоксемии.Имеет значение не только гестационный возраст на момент рождения, но и гипоксия плода при внутриутробном развитии. Следствием гипоксии могут быть спазм сосудов, инактивация сурфактанта в альвеолах.
Дыхательная недостаточность у новорожденного может развиться и при аспирации (попадании в дыхательные пути) околоплодных вод, крови или мекония (первородного кала малыша), которые повреждают сурфактант и вызывают обструкцию воздухоносных путей. Возникновению дыхательных расстройств может способствовать и задержка с отсасыванием у новорожденного жидкости из дыхательных путей.
Пороки развития органов дыхания (заращение носовых ходов, свищи между трахеей и пищеводом, недоразвитие или отсутствие легких, диафрагмальная грыжа, поликистоз легких) являются причиной острого развития дыхательной недостаточности в первые дни и даже часы после рождения.
Проявлениями синдрома дыхательных расстройств у новорожденных наиболее часто являются:
- аспирационный синдром;
- ателектаз легких;
- болезнь гиалиновых мембран;
- пневмония;
- отечно-геморрагический синдром.
Ателектаз (спавшееся легкое) – нерасправившиеся за 48 часов с момента рождения или вторично спавшиеся после первого вдоха участки легкого. Причиной такой патологии являются: недоразвитый дыхательный центр, незрелость легкого или дефицит сурфактанта (у недоношенных детей). Ателектазы могут быть обширными и мелкими.
Гиалино-мембранозная болезнь заключается в отложении в альвеолах и мелких бронхиолах гиалиноподобного вещества. Способствуют развитию заболевания гипоксия плода, незрелость легких, нарушение синтеза сурфактанта. Через 1-2 часа с момента рождения появляются и постепенно нарастают нарушения дыхания. На рентгенограмме появляются однородные затемнения легких разной интенсивности, из-за чего становятся невидимыми диафрагма, контуры сердца и крупных сосудов.
Одно из самых тяжелых проявлений имеет отечно-геморрагический синдром. Гипоксемия приводит к повышенной проницаемости капилляров и накоплению избыточного количества жидкости в легочной ткани. Этому способствуют также снижение уровня белка, гормональные нарушения, сердечная недостаточность и накопление недоокисленных продуктов в организме. Клиническими проявлениями болезни являются: одышка с участием вспомогательной мускулатуры, нарушение ритма дыхания с остановками его, бледность и синюшный оттенок кожи, нарушения ритма сердечной деятельности, судороги, нарушение глотания и сосания.
Пневмонии новорожденных бывают внутриутробные и постнатальные. Внутриутробные развиваются редко: при цитомегаловирусной инфекции, листериозе. Чаще пневмонии возникают уже после рождения. Вызвать пневмонию могут различные возбудители: вирусы, бактерии, грибы, пневмоцисты, микоплазмы. В большинстве случаев имеется комбинация возбудителей. Пневмонии у новорожденных проявляются повышением температуры, гипоксией, гиперкапнией, повышением числа лейкоцитов в крови.
При появлении первых признаков дыхательных расстройств у новорожденного начинают проводить (обеспечивая контроль газового состава крови) кислородотерапию. Для этого используют кювез, маску и носовой катетер. При тяжелой степени дыхательных расстройств и неэффективности кислородотерапии подключают аппарат искусственной вентиляции легких.
В комплексе лечебных мероприятий используют внутривенные введения необходимых лекарственных средств и препараты сурфактанта (Куросурф, Экзосурф).
С целью профилактики синдрома дыхательных расстройств у новорожденного при угрозе преждевременных родов беременным назначают глюкокортикостероидные препараты.
Лечение
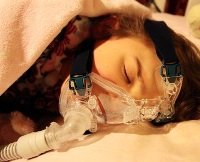
Лечение острой дыхательной недостаточности (Неотложная помощь)
Объем неотложной помощи в случае острой дыхательной недостаточности зависит от формы и степени дыхательной недостаточности и причины, вызвавшей ее. Неотложная помощь направлена на устранение причины, вызвавшей неотложное состояние, восстановление газообмена в легких, обезболивание (при травмах), предупреждение инфекции.- При I степени недостаточности необходимо освободить пациента от стесняющей одежды, обеспечить доступ свежего воздуха.
- При II степени недостаточности необходимо восстановить проходимость дыхательных путей. Для этого можно использовать дренаж (уложить в постель с приподнятым ножным концом, слегка поколачивать по грудной клетке при выдохе), устранить бронхоспазм (внутримышечно или внутривенно вводят раствор Эуфиллина). Но Эуфиллин противопоказан при сниженном кровяном давлении и выраженном учащении сердечных сокращений.
- Для разжижения мокроты применяют в виде ингаляции или микстуры разжижающие и отхаркивающие средства. Если добиться эффекта не удалось, то содержимое верхних дыхательных путей удаляют с помощью электроотсоса (катетер вводят через нос или рот).
- Если восстановить дыхание все же не удалось, используют искусственную вентиляцию легких безаппаратным методом (дыхание "рот в рот" или "рот в нос") или при помощи аппарата искусственного дыхания.
- При восстановлении самостоятельного дыхания проводится интенсивная кислородотерапия и введение газовых смесей (гипервентиляция). Для кислородотерапии используют носовой катетер, маску или кислородную палатку.
- Улучшения проходимости воздухоносных путей можно добиться и с помощью аэрозольной терапии: проводят теплые щелочные ингаляции, ингаляции протеолитическими ферментами (химотрипсин и трипсин), бронхолитическими средствами (Изадрин, Новодрин, Эуспиран, Алупен, Сальбутамол). При необходимости в виде ингаляций можно вводить и антибиотики.
- При явлениях отека легких создают полусидячее положение пациента со спущенными ногами или с приподнятым головным концом кровати. При этом используют назначение мочегонных средств (Фуросемид, Лазикс, Урегит). В случае сочетания отека легких с артериальной гипертензией внутривенно вводят Пентамин или Бензогексоний.
- При выраженном спазме гортани применяют миорелаксанты (Дитилин).
- Для устранения гипоксии назначают Оксибутират натрия, Сибазон, Рибофлавин.
- При травматических поражениях грудной клетки применяют ненаркотические и наркотические анальгетики (Анальгин, Новокаин, Промедол, Омнопон, Оксибутират натрия, Фентанил с Дроперидолом).
- Для ликвидации метаболического ацидоза (накопления недоокисленных продуктов обмена веществ) используют внутривенное введение Гидрокарбоната натрия и Трисамина.
- Для коррекции метаболических расстройств назначается также внутривенное введение поляризующей смеси (витамин В6, Кокарбоксилаза, Панангин, Глюкоза).
- При метеоризме (парезе кишечника), при высоком стоянии диафрагмы показана очистительная клизма, удаление из желудка содержимого с помощью зонда, массаж живота.
Параллельно с оказанием неотложной помощи проводится лечение основного заболевания.
Лечение хронической дыхательной недостаточности
 Основными задачами при лечении хронической дыхательной недостаточности являются:
Основными задачами при лечении хронической дыхательной недостаточности являются:- ликвидация причины (по возможности) или лечение основного заболевания, приведшего к дыхательной недостаточности;
- обеспечение проходимости воздухоносных путей;
- обеспечение нормального поступления кислорода.
В большинстве случаев устранить причину возникновения хронической дыхательной недостаточности практически невозможно. Но возможно предпринимать меры по профилактике обострений хронического заболевания бронхолегочной системы. В особо тяжелых случаях прибегают к трансплантации легких.
Для поддержания проходимости воздухоносных путей применяются лекарственные средства (расширяющие бронхи и разжижающие мокроту) и так называемая респираторная терапия, включающая разные методы: постуральный дренаж, отсасывание мокроты, дыхательные упражнения.
Выбор метода респираторной терапии зависит от характера основного заболевания и состояния пациента:
- Для постурального массажа пациент принимает положение сидя с упором на руки и наклоном вперед. Помощник проводит похлопывание по спине. Такую процедуру можно проводить дома. Можно использовать и механический вибратор.
- При повышенном образовании мокроты (при бронхоэктатической болезни, абсцессе легкого или муковисцидозе) можно также использовать метод "кашлевой терапии": после 1 спокойного выдоха надо сделать 1-2 форсированных выдоха с последующим расслаблением. Такие методы приемлемы для пожилых пациентов или в послеоперационном периоде.
- В некоторых случаях приходится прибегать к отсасыванию мокроты из дыхательных путей с подключением электроотсоса (при помощи пластиковой трубочки, введенной через рот или нос в дыхательные пути). Таким способом удаляют мокроту и при трахеостомической трубке у больного.
- Дыхательной гимнастикой необходимо заниматься при хронических обструктивных заболеваниях. Для этого можно использовать прибор "побудительный спирометр" или же интенсивные дыхательные упражнения самого пациента. Применяется также метод дыхания при полусомкнутых губах. Этот метод увеличивает давление в воздухоносных путях и предотвращает их спадение.
- Для обеспечения нормального парциального давления кислорода используется кислородотерапия – один из основных методов лечения дыхательной недостаточности. Противопоказаний к кислородотерапии нет. Используются для введения кислорода носовые канюли и маски.
- Из лекарственных средств применяется Алмитрин – единственное лекарственное средство, способное улучшать парциальное давление кислорода в течение длительного времени.
- В некоторых случаях тяжелобольные нуждаются в подключении аппарата искусственной вентиляции легких. Аппарат сам подает воздух в легкие, а выдох производится пассивно. Это спасает жизнь пациенту, когда он не может дышать самостоятельно.
- Обязательным в лечении является воздействие на основное заболевание. С целью подавления инфекции применяются антибиотики в соответствии с чувствительностью выделенной из мокроты бактериальной флоры.
- Кортикостероидные препараты для длительного применения используются у больных с аутоиммунными процессами, при бронхиальной астме.
При назначении лечения следует учитывать показатели работы сердечно-сосудистой системы, контролировать количество потребляемой жидкости, при необходимости использовать препараты для нормализации артериального давления. При осложнении дыхательной недостаточности в виде развития легочного сердца применяются мочегонные средства. С помощью назначения успокаивающих средств врач может уменьшить потребности в кислороде.