- Понятие. Определение
- Механизм развития кисты яичника
- Клинические симптомы
- Эпидемиология. Статистические данные
- Причины возникновения заболевания
- Классификация
- Осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение кисты яичника
- Прогноз
- Профилактические меры
Киста яичника, опасно ли это? Вот что на самом деле беспокоит женщину. Действительно, киста яичника бывает различной и в зависимости от этого такие пациентки нуждаются в каждом случае в индивидуальном подходе. Врачу необходимо не только поставить диагноз киста яичника, но и установить природу этого заболевания, постараться устранить как само заболевание, так и причины, к нему приведшие.
Опасения женщин понятны, ведь среди пациенток много таких, которые еще только собираются становиться матерями. В первую очередь, если есть киста яичника, можно ли забеременеть – вот главный вопрос, который тревожит женщину. Риск лишения возможности материнства пугает любую женщину, поэтому страхи и волнения всегда понятны, ведь базируются они на объективных причинах.
Тем не менее, в большинстве случаев киста яичника хорошо поддается лечению, протекает благоприятно и не приводит к развитию осложнений. Чтобы познакомить читательниц с этим заболеванием, мы постарались вкратце изложить основную информацию, которая имеет отношение к кисте яичника. Это не означает, что обладая данными, вы можете не обращаться к врачу. Настоятельно рекомендована консультация гинеколога в любых случаях, если есть подозрение и признаки кисты яичника, поскольку помочь вам может только квалифицированный специалист. Своевременное обращение к врачу также позволит избежать вероятных осложнений, таких, как разрыв кисты яичника и других.
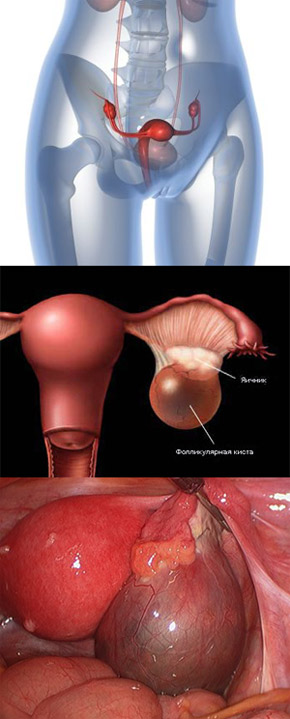
Понятие. Определение
Киста яичника представляет собой образование доброкачественной природы, локализующее непосредственно в тканях яичника. Киста по сути это капсула, которая заполнена жидкостью (секретом, накапливающимся в тканях яичника). В основном кисты являются фолликулярными, то есть развиваются из фолликулов, созревших в яичнике, и чаще всего проходят самостоятельно, без какого-либо вмешательства медиков. Лишь небольшая часть кист яичника имеет другую природу и требует лечения (в основном хирургического). Размер кисты может быть различным – от 1 до 20 сантиметров. Читать далее...
- Общие сведения
- Причины
- Признаки
- Последствия
- По утрам или ночью
- Сухость и горечь во рту
- Тошнота и сухость бывают при хеликобактерном гастрите
- Головокружение и сухость – признаки гипотонии
- При беременности
- Сухость вокруг рта – признак гландулярного хейлита
- Сухость, болит живот, понос – похоже на СРК
- Побочный эффект от приема антибиотиков
- При диабете
- При панкреатите
- При климаксе
- При ВИЧ
- Лечение с помощью домашних средств
- Как усилить производство слюны?
Ксеростомия - это сухость в полости рта, которая появляется при уменьшении или остановке выработки слюны.
Вызвать ксеростомию может заболевание слюнных желез, сбой в работе участков нервной системы, ответственных за выработку слюны (неврогенный характер), нарушение функции нервной системы, возрастная атрофия слюнных желез.
В начале развития ксеростомии пациенты жалуются зуд слизистой рта. Если же сухость не контролировать, атрофируется слизистая, на ней появляются трещины, цвет становится ярким. Нередко наблюдается множественный кариес, поражающий нижние части зуба. Ощущается и сухость в горле.
Причины
Сухость во рту является частым симптомом, далеко не всегда говорящим о неблагополучии, но иногда указывающим на серьезные заболевания.
Возможные причины сухости во рту:
1. Побочный эффект от употребления некоторых лекарств. Такой эффект не редкость для препаратов, реализуемых как по рецепту, так и без него. Сухость могут вызывать препараты против простуды, аллергии, антидепрессанты, обезболивающие, препараты, назначаемые при ожирении, для терапии угрей, нарушений психики, энуреза, бронхолитики, от поноса и рвоты. Кроме этого, некоторые успокоительные и миорелаксанты обладают таким же эффектом.
2. Ряд инфекционных недугов, а также заболеваний внутренних органов, в том числе: ВИЧ, диабет, болезнь Паркинсона, анемия, инсульт, синдром Шергена, свинка, гипертония, ревматоидный артрит, болезнь Альцгеймера.
3. Побочное действие при ряде терапевтических методов. Уменьшение выработки слюны может наблюдаться после облучения головы или химиотерапии при раковых заболеваниях.
4. Нарушение иннервации. В процессе операций или травм может нарушаться целостность нервов шеи или головы.
5. Обезвоживание. Иссушение слизистых оболочек может быть при обезвоживании, сопровождающем жар, понос, рвоту, термические поражения кожи, кровопотерю, усиленное потение.
6. Потеря слюнных желез вследствие оперативного вмешательства.
7. Некоторые вредные привычки, например, пристрастие к никотину.
8. Ротовое дыхание.
Читать далее...
- Причины боли
- Как развивается боль?
- В руке и плече – симптом плечелопаточного периартрита
- В шее и плече
- В мышцах плеча – это миалгия
- В суставе плеча – артроз
- В суставе плеча – артрит
- В груди и плече – признаки пневмонии или плеврита
- При остеохондрозе
- Лечение
- Упражнения
- Мази
- Народные средства
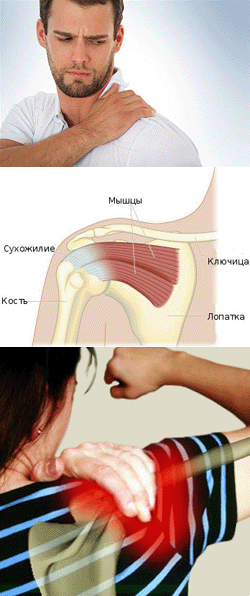
Плечевой сустав – один из самых сложных во всем организме. Природа наделила его максимальной функциональностью. Однако неправильное использование нарушает его работу, влечет за собой воспаления, припухлости, разрушение суставной сумки и даже нарушение целостности сухожилий. Как и любой другой механизм, плечевой сустав работает даже при неправильной эксплуатации некоторое время, после чего «ломается» - человек испытывает боль, подвижность сустава падает.
Как развивается боль?
Источником боли в верхних отделах плеча может быть заболевание шеи. Подобная боль охватывает всю верхнюю конечность до пальцев. Обостряется боль во время движения головой, нередко сочетается с частичным нарушением чувствительности. В таких случаях во время диагностики часто выявляются грыжи шейного либо грудного отделов позвоночника. Ухудшаются свойства пораженных дисков, промежутки между ними укорачиваются, нервные окончания пережимаются, человек чувствует боль. В это же время в месте передавливания нерва развивается припухлость тканей, они интенсивнее сжимаются и болят еще сильнее.
Капсулит – достаточно нечастое явление. При данном заболевании пациент испытывает боль в плече, сложность отведения руки за спину, поднимания ее вверх. Симптомы нарастают медленно и понемногу.
Нарушение функции манжетки бывает после нехарактерной работы рукой, например, отделочных работах на потолке. Больной чувствует боль не сразу, а спустя сутки при попытке поднять руку.
Тендобурсит – это заболевание, при котором воспаляется суставная сумка. При этом заболевании сухожилия мускулатуры кальцифицируются. Боль острая, движения рукой значительно затруднены, пациент жалуется на острые боли во всей конечности от шеи до кончиков пальцев.
Читать далее...
- Введение
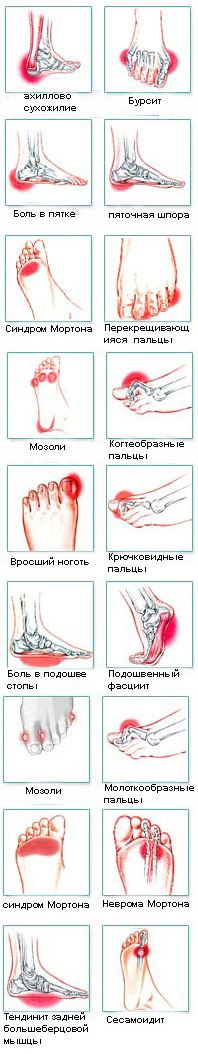
- Боль в стопе
- Боль в своде стопы
- Боль в пальцах стопы
- Боль в подошве стопы
- Боль в пяточной области стопы
- Общие рекомендации по профилактике заболеваний стопы
Введение
Человеческая стопа – совершеннейший инструмент для передвижения и опоры тела. Состояние наших стоп отражает здоровье всего организма. Так, например, при диабете, артрите, нервных расстройствах, нарушениях в позвоночнике или расстройствах циркуляции крови, первые симптомы начинают проявляться в стопе.Боль в стопе может быть первым или даже единственным признаком более серьезных проблем со здоровьем. Вот почему так важна ранняя диагностика причин болей в стопе!
Боль в стопе
Плоскостопие
Причина болей в стопе при плоскостопии кроется в повреждении и воспалении подошвенной фасции (мышцы, удерживающей кости стопы таким образом, чтобы при ходьбе она пружинила и смягчала удары).Факторы риска плоскостопия:
- врожденная слабость связочного аппарата организма, в т.ч. стопы;
- богатое калориями питание, избыточная масса тела;
- регулярная ударная нагрузка на свод стопы (фанатичный бег сверх меры на беговой дорожке, длительная стоячая работа);
- ношение узконосой обуви, в том числе на каблуке;
- сидячий образ жизни (за рулем автомобиля или компьютером).
Заболевания, приводящие к плоскостопию:
Еще один вариант плоскостопия – это плоскостопие беременной. Оно может быть преходящим, вследствие физиологической подготовки связок всего организма к рождению малыша, и ослабления их мышечной силы. Читать далее...

- Понятие. Определение
- Механизм развития дисменореи
- Клинические симптомы
- Эпидемиология. Статистические данные
- Причины
- Классификация
- Осложнения
- Диагностика дисменореи
- Лечение
- Народные способы лечения дисменореи
- Прогноз
- Профилактические меры, а также, что следует знать женщинам о болях во время менструации
Что же это за патология и как с ней бороться? Ответы на все вопросы, связанные с дисменореей, вы сможете найти в этой статье. Она поможет вам справляться с неприятными ощущениями, которые связаны со сложным и таким прекрасным женским организмом, предназначенным для продолжения рода.
Понятие. Определение
Дисменорея – это не заболевание, а состояние женского организма, которое развивается в дни, совпадающие с менструальным циклом женщины. Иногда под этим названием объединяют и другие нарушения менструального цикла (слишком обильные, нерегулярные менструации и т.д). Чаще всего подобные состояния испытывают молодые женщины и девушки. В отдельных случаях наблюдается даже потеря трудоспособности. То есть, данное состояние оказывает значительное влияние на качество жизни в период менструации. Ранее для определения подобного состояния существовал другой термин – альгодисменорея. Поскольку он отражал только один из признаков данного патологического состояния – болезненность, а фактически является следствием более глубоких изменений, впоследствии этот термин был заменен на ныне существующий.
Согласно современной точке зрения дисменорею рассматривают, как феномен психофизиологической направленности, который развивается в ответ на болевые раздражения.
Механизм развития дисменореи
Механизм возникновения дисменореи сложный и не до конца изученный. На сегодняшний день существует несколько различных мнений, которые объясняют этот феномен. Наиболее общепринятой является точка зрения, объясняющая развитие дисменореи связью с секрецией простагландинов. Ученые считают, что клиническая картина синдрома развивается за счет того, что в предменструальные дни повышается секреция простагландинов и соответственно повышается их выброс в полость матки, который продолжается во время менструации. Это приводит к тому, что повышается маточная активность, усиливаются ее спастические сокращения. В результате развивается ишемия тканей матки. Как следствие, нервные окончания раздражаются, повышается их чувствительность. Конечным результатом цепочки этих изменений является усиленное восприятие болевых ощущений. Читать далее...
- Понятие. Определение
- Эпидемиология. Статистические данные
- Клинические симптомы фолликулита
- Особенности различных видов фолликулитов
- Классификация
- Причины фолликулита
- Осложнения фолликулита
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактические меры
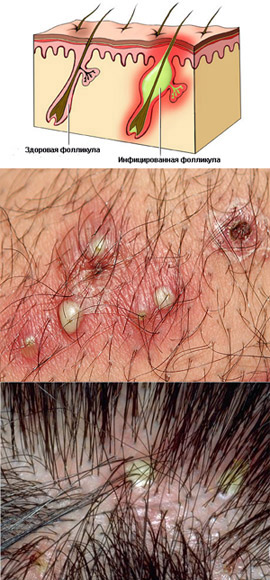
Понятие. Определение
Фолликулит относится к кожным заболеваниям и является одной из форм поверхностной пиодермии.
Фолликулит представляет собой воспаление верхних отделов фолликулов волос. Воспаление, возникающее при фолликулите, является инфекционным. Механизм развития заболевания заключается в том, что вначале образуется папула в устье фолликула, затем формируется пустула, которая в центре пронизана волосом. Следующий этап – образуется корка в области фолликула. Если воспалительный процесс идет глубже и затрагивает весь фолликул, а не только верхний его отдел, то заболевание называется сикозом. Заболевание имеет свои излюбленные места локализации, к которым относятся части тела с обилием пушковых волос. В связи с этим фолликулит чаще всего поражает разгибательные поверхности ног и рук, волосистую часть головы.
Эпидемиология. Статистические данные
Фолликулит чаще всего встречается в жарких странах, где климат благоприятствует развитию кожных заболеваний воспалительного характера. Также это заболевание встречается чаще в социально неблагоприятных слоях общества, чему способствуют антисанитарные условия быта.Фолликулиты часто являются профессионального характера и наблюдаются у лиц, чья работа связана с постоянным воздействием реактивных агентов: бензина, керосина, дегтя, смазочных масел и т.п.
Точные статистические данные не предоставлены, так как в большинстве случаев такие пациенты редко обращаются за медицинской помощью, предпочитая заниматься самолечением. В поле зрения медиков чаще всего попадают пациенты, у которых на фоне фолликулита развились осложнении: флегмона, абсцесс или лимфаденит.
Клинические симптомы фолликулита
В начальной стадии заболевания отмечается покраснение кожи в области воспаленных фолликулов и умеренная болезненность. Проще говоря, на коже образуются гнойнички вокруг волос. При отсутствии своевременного и адекватного лечения воспалительный процесс прогрессирует и вызывает образование инфильтрата в области поражения. Поверхность кожи в области воспаленного фолликула приобретает конусообразную или шаровидную форму, имеет желтоватый цвет, что связано со скоплением гноя. После удаления покрышки пустулы определяется гной, после удаления которого, виден участок насыщенного красного цвета.Число фолликулитов может быть различным: от 1-2 и до огромного значения. В некоторых случаях пациенты жалуются на выраженный зуд в области фолликулита. При тяжелом течении, когда число воспаленных фолликулов очень большое, у больного может наблюдаться увеличение лимфатических узлов (местных). Читать далее...
- Баланс воды в организме человека
- Потребность организма в воде
- Причины обезвоживания
- Типы обезвоживания
- Степени обезвоживания
- Симптомы обезвоживания
- Обезвоживание у детей
- Последствия обезвоживания для различных систем организма
- Диагностика обезвоживания
- Лечение обезвоживания
- Обезвоживание кожи
Учёные всегда заостряли внимание на том, что энергию организм получает из пищи, синтезируя аденозинтрифосфат (АТФ), при этом роль воды обычно не обсуждается. Но дело в том, что именно вода синтезирует энергию, заставляя функционировать ионные протеиновые “насосы” клеточных мембран, как в турбинах электростанций, способствуя получению клеткой питательных веществ и натрия, и выводя из неё калий продукты распада.
Человеческий организм способен накапливать и сохранять полезные вещества достаточно длительное время. Однако без потребления воды в том или ином виде человек может жить не более 3 дней. У здорового человека доля воды составляет 2/3 от массы тела. Малейшее снижение процентного содержания воды в организме влечёт за собой опасные патологические состояния, поскольку клетка не способна нормально функционировать в растворах с высокой вязкостью.
Гомеостаз - это сложная система поддержания равновесия биохимических процессов в организме. И, прежде всего, это касается обеспечения постоянства обмена, объёмов и качественного состава жидкостей. Нарушение гомеостаза неизбежно влечёт за собой нарушение в работе всех органов и систем.
Жидкости в человеческом организме находятся в трёх основных состояниях:
1. В виде крови, циркулирующей в сосудистом русле;
2. В виде межклеточной жидкости, заполняющей межклеточное пространство;
3. В виде внутриклеточной жидкости (цитозоль), в которой находятся все органоиды живой клетки.
На клеточном уровне вода выполняет важнейшую роль – она является питательной средой для клеток.
В человеческом организме, не испытывающем дефицита воды, содержится в среднем 94% воды. Клетка, между тем, содержит до 75% воды. Благодаря этой разнице возникает осмотическое давление, обусловливающее попадание воды в клетки.
Регуляцию объёма и электролитной структуры жидкостей организма осуществляют нейроэндокринные и почечные системы контроля. Стабильное равновесие осмотического давления крови, межклеточной и внутриклеточной жидкостей – один из ключевых факторов, обеспечивающих нормальное функционирование клеток.
Потребность организма в воде
Объём воды в организме человека постепенно уменьшается с возрастом. У новорождённого вода составляет более 80% веса тела, у взрослого – около 60%. Вместе с тем, ребёнок теряет жидкость намного быстрее. Это обусловлено несовершеством систем контроля водно-солевого метаболизма, повышенным объёмом межклеточной жидкости (до 50% веса новорождённого, 26% - у годовалого ребёнка и 16-17% - у взрослого). Межклеточная жидкость ребёнка не связана с протеинами, и потому интенсивно теряется при различных заболеваниях. Также неустойчивость водно-солевого равновесия у маленьких детей объясняется активным ростом и напряжённостью водно-солевого метаболизма. Так, младенцу в возрасте до 6 месяцев на каждый килограмм веса тела в сутки требуется в 3-4 раза больше жидкости, чем взрослому человеку. В среднем за сутки ребёнок выделяет объём мочи, равный 7% собственного веса, тогда как у взрослых данный показатель едва достигает 2%. Через кожу и дыхание взрослые теряют в среднем 0,45 мл жидоксти на килограмм в час. У грудного ребёнка этот показатель достигает 1-1,3 мл.
К 70-ти годам соотношение внутриклеточной и межклеточной жидкости уменьшается – с 1,1 до 0,8. Другими словами, потеря цитозоля негативно сказывается на эффективности работы клеток. Вот почему не следует доводить организм до состояния жажды – врачи рекомендуют пить воду чаще. Ведь вода – это питательная среда для клеток, и обезвоженные клетки, также как сухая кожа, не способны полноценно функционировать. Читать далее...
Основой теории диеты доктора Николаса Перриконе является утверждение о том, что противовоспалительные свойства некоторых продуктов приводят к омоложению организма и значительному похудению.
Согласно теории доктора Перриконе, такие продукты, с другой стороны, вмешиваются в естественные процессы организма (например, способность усваивать пищу), и, следовательно, похудеть становится труднее.
Людям, придерживающимся данной диеты, данная диета обещает контроль уровня сахара и инсулина в крови, а также сохранение и увеличение мышечной массы.

Низкоуглеводные диеты давно задействованы во всех программах похудения, так как считаются очень эффективными. Однако рацион традиционной низкоуглеводной диеты насыщен животными жирами и белками, поэтому касаемо этих диет возникают определённые проблемы.
Продукты животного происхождения преимущественно насыщены жирами, что приводит к повышению ЛНП-холестерина («плохого» холестерина). Такие проблемы, как ишемическая болезнь сердца, рак, камни в почках, связаны с большим потреблением мяса. Читать далее...

- Факторы, влияющие на возникновение
- Симптоматика
- Подозрение на приступ
- Лечение
- Осложнения
- Особые ситуации
- Профилактика
Если к сердцу перестаёт поступать кровь с растворённым в ней кислородом, то часть сердца, оставшаяся без питания, начнёт отмирать. Однако, сердечные приступы, хоть и являются опасными, не обязательно угрожают жизни. Быстрое принятие медицинских мер поможет возобновить кровоток и сохранить сердечную деятельность. Иногда сердечный приступ называют инфарктом миокарда, хотя это не совсем верно: приступ является симптомом, а инфаркт – это болезненное состояние, включающее в себя различные симптомокомплексы.
Стенокардия – это основная причина болевых приступов в сердце или в грудной клетке, возникающая при недостаточном кровотоке к сердцу. Стенокардия является опасным состоянием, при котором требуется экстренная помощь.
Выделяют две разновидности стенокардии: стабильная и нестабильная.
Стабильная стенокардия характеризуется типично возникающей болью в грудной клетке при совершении физических нагрузок (не только специальных физических упражнений, но и таких бытовых как подъём по крутой лестнице). При наступлении состояния покоя, боль проходит.
Нестабильная стенокардия отличается внезапной болью, возникающей вне зависимости от физических перегрузок, поэтому состояние покоя и приём нитроглицерина не гарантирует исчезновение боли. При диагностике нестабильной стенокардии имеют значение такие симптомы: усиливающаяся боль, её длительность, появление её в состоянии покоя. Нестабильная стенокардия является предвестником сердечных приступов. Поэтому запускать это состояние без лечения нельзя, иначе есть риск серьёзного нарушения сердечной деятельности.
Ишемическое заболевание сердца обусловлено сужением диаметра коронарных сосудов, из-за чего к сердцу подаётся недостаточное количество кислорода. Первый симптом этой болезни – стенокардия, то есть боль в груди.
Читать далее...

- Какой он бывает?
- Механизм
- Причины
- Диагностика и лечение
- Головокружение и звон
- Звон и давление
- При отите
- При остеохондрозе
- Что делать?
- Народные средства
- К какому врачу обращаться при звоне в ушах?
- Какие анализы и исследования может назначить врач при звоне в ушах?
Звон в ушах на языке профессионалов называется тиннитусом. Тиннитус не является самостоятельным заболеванием, а лишь одним или симптомов какого-либо заболевания. Нередко звон в ушах сочетается с гудением, жужжанием, треском. Существует две разновидности звона: субъективный – слышимый лишь самим человеком и объективный – такие звуки слышны и окружающим, но второй тип встречается крайне редко.
Кратковременный звон или транзиторный – он бывает практически у всех взрослых людей. Называется еще физиологическим шумом и слышно его лишь в полной тишине. Чаще всего мы не слышим его из-за массы различных звуков вокруг.
Если звон не проходит никогда, он может указывать на заболевание органов слуха (улитки, слуховых косточек, барабанной перепонки или слухового нерва). Звон также может говорить и о нарушении кохлеарной функции (передача нервных импульсов в органе слуха).
Нетональный звон – происхождение этих звуков: близлежащие лицевые или челюстные суставы, евстахиевы трубы, сосуды шеи.
Механизм
Для того чтобы разобраться с механизмом возникновения тиннитуса, следует сначала изучить строение органов слуха. Каждое ухо внутри затянуто тонкой перепонкой, называемой барабанной. Она полностью перекрывает вход во внутреннее ухо. Движения воздуха воздействуют на перепонку и сотрясают ее. Изнутри к перепонке примыкает небольшая «коробочка» из кости, в которой находятся 3 малюсенькие слуховые косточки, именуемые наковальней, стремечком и молоточком. Колебания от барабанной перепонки передаются этим косточкам, и они начинают двигаться.
Причины
1. Чаще всего причиной звона в ушах бывает резкий и громкий звук, после которого слуховой аппарат не может перестроиться на обычный ритм. Это может быть как хлопок или взрыв недалеко от уха, так и посещение шумного мероприятия (ночного клуба, концерта рок-музыки или прослушивания музыки в наушниках на большой громкости). Для избавления от этого звона обычно довольно поспать и шум уходит. Однако если злоупотреблять вышеперечисленными развлечениями, можно заработать глухоту. Ею страдают сотрудники шумных производств, например, текстильного.2. Отосклероз – это вторая причина звона. Довольно часто встречающееся заболевание, при котором внутренняя поверхность уха заполняется губчатой костью, нарушающей функцию органа.
3. Употребление возбуждающих веществ: кофеина, никотина, а также хинина может спровоцировать тиннитус. Хинин присутствует во многих энергетических коктейлях. Довольно всего одной порции, а если пить часто и помногу, то слух может значительно пострадать.
4. Отёк при остром респираторном заболевании (ОРЗ).
5. Высокое давление.
6. Употребление некоторых лекарственных средств, в частности антибиотиков (гентамицина), а также больших количеств ацетилсалициловой кислоты (аспирина).
7. Травма головы или органов слуха.
При ряде болезней сердца и сосудов также может нарушаться слух и появляться звон в ушах. Данное явление называется пульсирующим тиннитусом.
1. Атеросклероз. Нарастание холестериновых бляшек на внутренних стенках сосудов приводит к нарушению кровотока, кровь течет по сосудам с завихрениями. Появляется особый характерный звук.
2. Повышенное кровяное давление. Стресс, гипертония вызывают звон.
3. Турбулентное движение крови в сосудах. Уменьшение просвета яремной вены или сонной артерии способствует турбулентности кровотока.
4. Нарушение строения капилляров. В частности артериовенозные шунты иногда вызывают звон и гудение в ушах.
5. Новообразования шеи и головы. Зачастую звон в ушах является первым и единственным проявлением таких новообразований как невринома слухового нерва.
Может тиннитус наблюдаться при сахарном диабете, недугах почек.
Диагностика и лечение
Чтобы определить факторы, вызывающие звон, проводится беседа с больным. Важно то, как долго уже наблюдается шум, когда он обнаружился и есть ли факторы, усиливающие звон. Обязательно назначается общее обследование состояния здоровья, ведь причинами звона может быть не обязательно болезнь ушей. Непременно следует сказать врачу, какие лекарственные препараты принимаются постоянно.В первую очередь исследуется состояние органов слуха больного. Нужно обнаружить наличие серных пробок, которые могут спровоцировать звон. Нарушение состояния кровеносных сосудов можно выявить с помощью прослушивания фонендоскопом.
Терапия тиннитуса зависит в первую очередь от того, какие факторы его вызвали. В тех случаях, когда звон вызывается возрастными процессами в органах слуха или травмой, современная медицина бессильна помочь. Можно лишь несколько облегчить звон или научиться отвлечься от него. Советы о том, как это сделать, врач обязательно даст.
Если же причины звона иные, существует вероятность устранения их, тогда пройдет и звон. Необходимо почистить ушные проходы от скоплений серы. Также нужно провести терапию сосудистых заболеваний, если они обнаружены.
Если звон вызван употреблением каких-либо медикаментов, их следует заменить другими.
В ряде случаев терапия тиннитуса осуществляется медикаментозными средствами. В частности с помощью трициклических антидепрессантов (амитриптилин). Но лечение этими препаратами провоцирует некоторые побочные эффекты (нарушение дефекации, ухудшение зрения, иссушение слизистых оболочек полости рта).
Последние научные исследования говорят о том, что в некоторых случаях довольно эффективными могут быть препараты для лечения мигрени и алкоголизма акампросат и габапентин.
Головокружение и звон
Сочетание головокружения и звона в ушах может быть вызвано следующими факторами:1. Изменение движения или кумуляции нервных импульсов в слуховых нервах. Причина: травма, ухудшение кровотока, воспалительные процессы.
2. Уменьшение просвета кровеносного сосуда и изменение характера движения крови (появление турбулентности). Причиной этих явлений может быть атеросклероз.
3. Особой чувствительностью к различным звукам. Причиной этого состояния может быть нервно-психическое перенапряжение.
При головокружении у пациента создается ощущение, что он вращается или двигается (падает, летит). Обычно человек впадает в панику, теряет точку опоры и пытается схватиться за что-нибудь устойчивое. Его может тошнить, обильно выделяется пот. Часто подобное состояние вызвано сбоем в функционировании вестибулярного аппарата, который происходит при нарушении кровоснабжения внутреннего уха, головного мозга, отравлении, воспалениях внутреннего уха.
В половине случаев подобные явления наблюдаются на фоне хронического стресса, депрессии или невроза, в других же случаях могут быть следствием заболеваний почек, аллергии или интоксикации.
Чаще всего сочетание этих неприятных симптомов можно устранить.
Если звон в ушах и головокружение сочетаются с такими симптомами как:
- раздражительность,
- головокружение усиливается при движении головой,
- боль в области шеи, висках, затылке,
- ухудшение зрения в сумерках, «звездочки» в глазах,
Сочетание звона с головокружением и следующими симптомами указывает на вегето-сосудистую дистонию:
- головокружение может быть как перманентным, так приходящим,
- «прыгает» давление, часто бывает состояние предобморока,
- на фоне головокружений наблюдается тахикардия, лихорадка или жар, руки и ноги леденеют,
- активизируется работа потовых желез тела или только конечностей,
- метеочувствительность.
При неврозах и депрессии головокружение и звон в ушах сочетаются со следующими признаками:
- вялость, уменьшение работоспособности,
- пониженный эмоциональный фон, раздражительность,
- изменение либидо,
- изменение аппетита, изменение веса тела.
Звон и давление
 При гипертонии увеличенное давление нарушает функцию капилляров и мелких сосудов. Наиболее чувствительными к увеличению давления являются сосуды головного мозга – стенки их становятся жесткими, а просвет уже. Вследствие этого количество артериальной, богатой питательными веществами и кислородом, крови в сосудах уменьшается, мозг страдает от гипоксии. Вполне вероятно развитие головокружений, звона в ушах, гудения. Очень часто пациенты жалуются на пульсирующие шумы в ушах.
При гипертонии увеличенное давление нарушает функцию капилляров и мелких сосудов. Наиболее чувствительными к увеличению давления являются сосуды головного мозга – стенки их становятся жесткими, а просвет уже. Вследствие этого количество артериальной, богатой питательными веществами и кислородом, крови в сосудах уменьшается, мозг страдает от гипоксии. Вполне вероятно развитие головокружений, звона в ушах, гудения. Очень часто пациенты жалуются на пульсирующие шумы в ушах.Чаще головокружение и звон в ушах наблюдаются при резком скачке давления, причем, обычно человек в этот период становится нервозным, истеричным. У него перед глазами могут летать «мушки» или просто потемнеть, может быть рвота.
Читать далее...
- Понятие и определение
- Исторические сведения о спондилоартрите
- Статистические данные
- Симптомы спондилоартрита
- Классификация спондилоартрита
- Диагностика спондилоартрита
- Лечение спондилоартрита
- Осложнения и прогноз при спондилоартрите
- Особенности течения спондилоартрита у разных групп пациентов
- Прогноз
- Профилактика спондилоартрита
Понятие и определение
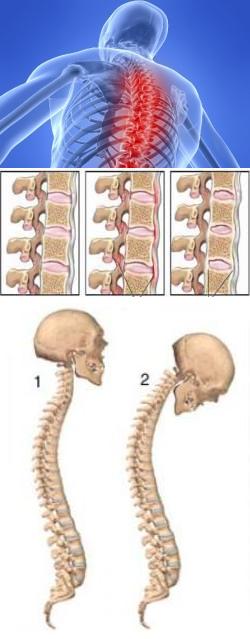
Спондилоартрит имеет еще одно название – болезнь Бехтерева. Это заболевание получило такое название в честь выдающегося русского ученого, который вложил огромный вклад в изучение, описание и попытки лечения этой патологии.
Анкилозирующий спондилоартрит – это хроническое заболевание системного характера, причиной которого являются воспалительно-дегенеративные изменения в позвоночнике с последующим формированием анкилозов (участков полной неподвижности, образующихся за счет сращения позвоночных костей друг с другом). Это в свою очередь приводит к ригидности позвоночника – он становится неподвижным и представляет собой единый конгломерат, напоминающий одну сплошную кость. При этом в грудном отделе развивается выраженное искривление (кифоз), а в поясничном отделе – лордоз (изгиб выпуклостью вперед). Такая осанка получила своеобразное название – «поза просителя».
Исторические сведения о спондилоартрите
Несмотря на то, что спондилоартрит изучается только последних пару столетий, это заболевание относится к очень древним и было известно еще с античных времен. Археологи, занимающиеся изучением египетских мумий, обнаружили останки, при изучении которых были найдены свидетельства спондилоартрита у наших далеких предков. Впервые описал данную патологию врач и ученый Реалдо Коломбо еще в 1559 году в своей книге «Анатомия». Позже, в 1693 году заболевание было описано ирландским врачом, который обнаружил скелет со сросшимися поясничными и грудными позвонками, тазовой костью и крестцом. Данные, предоставленные этими учеными, носили лишь описательный характер, а подробное изучение анкилозирующего спондилоартрита принадлежит русскому врачу Владимиру Бехтереву. С этого периода заболевание начало активно изучаться во всем мире, а термин болезнь Бехтерева стал популярным в медицинских кругах не только в России.
Статистические данные
Согласно статистическим данным спондилоартритом страдает от 0,5 до 1,4 % населения. Среди мужчин заболевание встречается в 2-3 раза чаще. Около 8 % из общего числа пациентов составляют пациенты детского возраста (10-15 лет). Читать далее...
- Причины возникновения пяточной шпоры
- Диагностика пяточной шпоры
- Признаки и симптомы пяточной шпоры
- Как определить, имеется ли у меня пяточная шпора?
- Пяточная шпора у детей
- Лечение пяточной шпоры
- Можно ли вылечить пяточную шпору?
- Ударно-волновая терапия пяточной шпоры
- Лучевая терапия пяточной шпоры
- Лазерное лечение пяточной шпоры
- Лечение пяточной шпоры аппаратом «Витафон»
- Лечение пяточной шпоры медицинской желчью
- Методы медикаментозного лечения пяточной шпоры
- Физиотерапия в лечении пяточной шпоры
- Блокада пяточной шпоры
- Хирургическое вмешательство
- Народные средства: рецепты, методы и способы лечения пяточной шпоры
- Питание и диета при пяточной шпоре
- Какой врач и где лечит пяточную шпору?
- Последствия пяточной шпоры
- Профилактика пяточной шпоры
- Как защитить свой организм от возникновения пяточных шпор?
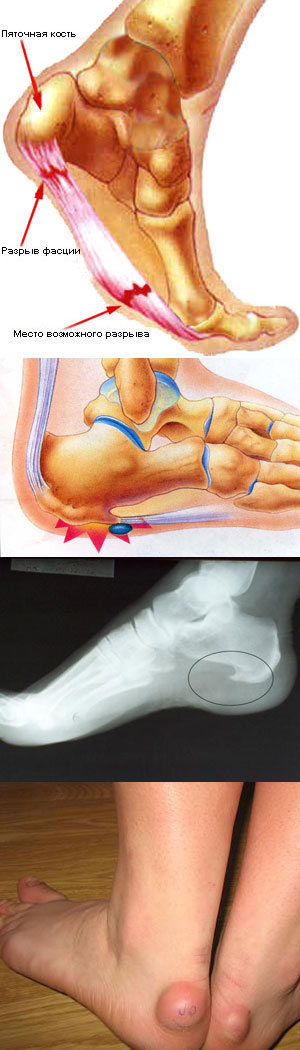
По сути, пяточная шпора выглядит как небольшой, но, тем не менее, весьма неприятный по ощущениям остроконечный нарост на подошве стопы и представляет собой остеофит (костное разрастание) на поверхности пяточной кости. Это разрастание выступает в виде шипа и при нагрузке сдавливает мягкие ткани стопы. Это и вызывает характерные мучительные боли.
Зачастую, особенно на ранних стадиях заболевания, такую шпору обнаружить трудно. Иногда это происходит только при проведении рентгенологического обследования. На рентгеновском снимке данный участок по плотности и яркости напоминает костную ткань. Поэтому складывается впечатление, что он продолжает пяточную кость и выглядит как ее заостренный выступ или шип. Пяточная шпора может быть различных размеров. Чаще всего ее длина составляет от 3 до 12 мм. Острый конец разрастания обычно смотрит в направлении пальцев стопы и несколько загнут вверх.
Причины возникновения пяточной шпоры
 Современная медицина считает, что пяточная шпора образуется в результате следующих причин:
Современная медицина считает, что пяточная шпора образуется в результате следующих причин:- высокая нагрузка на пяточную область, например, при плоскостопии,
- вследствие возрастных изменений,
- в молодом возрасте – как результат значительных нагрузок на стопу при занятиях спортом и слишком интенсивных тренировках,
- при избыточном весе,
- как осложнения травм, заболевания ревматизмом, сосудистых нарушений или патологий, связанных с поражением нервов нижних конечностей.
Плоскостопие
В 90% случаев пяточная шпора развивается на фоне плоскостопия. Причина этого в том, что при плоскостопии изменяется распределение нагрузки на кости стоп, что вызывает слишком сильное натяжение сухожилий. Следствием этого является их легкая травматизация при любом достаточно сильном воздействии при ходьбе – мелкими камнями или неровностями почвы. Читать далее...
- Действительно ли диета Аткинса вызывает быструю потерю веса?
- Обеспечивает ли диета Аткинса стабильную потерю веса?
- Легко ли придерживаться подобной диеты?
- Защищает ли диета Аткинса от болезней сердца?
- Правда ли, что диета Аткинса улучшает чувствительность к инсулину?
- Является ли диета Аткинса вредной?
- Обеспокоены ли диетологи потенциальной опасностью диеты Аткинса?
Что касается столь знаменитой диеты Аткинса, были опубликованы следующие результаты: революционная высокопротеиновая диета с высоким содержанием жиров, не раз описанная доктором Робертом Аткинсом во многих книгах, является одной из самых популярных. Люди, страдающие избыточным весом или ожирением, зачастую выбирают диету Аткинса, так как именно эта диета обещает быструю потерю веса. Тем не менее, в рацион по Аткинсу содержит большое количество жиров и белков, поэтому множество диетологов обеспокоены её использованием.
Недавние научные исследования диеты Аткинса доказали, что подобная диета не оказывает негативного влияния на количество жиров в крови, а даже, наоборот, способствует, снижению уровня триглицеридов в крови. Другие данные свидетельствуют о том, что диета Аткинса улучшает резистентность к инсулину. Сторонники диеты Аткинса только приветствуют такие результаты как доказательство того, что эта диета является безопасной и может использоваться всеми в течение длительного периода времени. Читать далее...
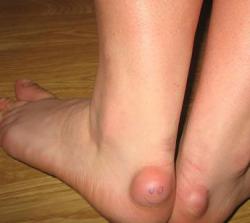
- Причины, по которым могут гореть ноги
- Аллергические состояния
- Варикозное расширение вен
- Грибковая инфекция
- Сахарный диабет
- Облитерирующий эндартериит
- Тромбофлебит
- Атеросклероз сосудов нижних конечностей
- Подагра
- Вегето-сосудистая дистония
- Почему горят ноги при беременности
- Горят ноги – о чем говорит этот симптом и как от него избавиться? - Видео
Причины, по которым могут гореть ноги
- Аллергия на материалы и вещества, которые соприкасаются с ногами.
- Болезни сосудов ног: варикозное расширение вен на ногах, тромбофлебит, облитерирующий эндартериит, атеросклероз сосудов нижних конечностей, вегето-сосудистая дистония.
- Кожные заболевания ног: грибковые поражения, бактериальная инфекция.
- Болезни мышц и костей ног: плоскостопие.
- Заболевания нервной системы: периферическая нейропатия.
- Болезни эндокринной системы: сахарный диабет.
- Заболевания обмена веществ: подагра.
- Дефицит витаминов группы В.
- Некоторые состояния во время беременности.
- Не связанные с болезнями ситуации: переутомление, длительное хождение в течение дня.
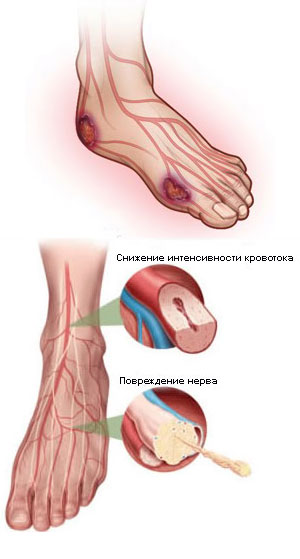
Если у вас горят ноги, не всегда причиной будет являться болезнь. Когда ноги горят вечером и эта ситуация возникает лишь в том случае, если вы в течение дня много ходили или стояли, о заболевании здесь речи не идет. Причина, по которой горят стопы ног, заключается в «игре сосудов». Если ноги целый день пережаты неудобной или тесной обувью, происходит сужение вен, а когда вечером вы снимаете туфли, происходит резкое расширение сосудов и приток крови к ногам. Именно поэтому и «горят» ноги вечером или ночью.
Стрессы, психическое и физическое переутомление – еще одна причина, отчего горят подошвы ног. И, тем не менее, если после тяжелого дня у вас болят и горят ноги, то, скорее всего, вы имеете предрасположенность к заболеваниям сосудов ног.
Если горят подошвы ног, а причиной не является какое-либо заболевание, помогут следующие способы устранения данного симптома:
- Можно принять контрастный душ или сделать контрастные ванночки: попеременно обливайте стопы холодной и теплой водой или поочередно опускайте ноги в ванночки с водой разной температуры. Важно помнить, что вода не должна быть слишком холодной и слишком горячей. Процедура должна быть комфортной и приносить удовлетворение. Контрастный душ можно принимать в течение 15-20 минут, после чего лучше смазать стопы увлажняющим кремом с ментолом.
- Для улучшения оттока крови (в этом случае ноги горят и отекают):
- приподнимите ноги чуть выше головы, оставайтесь в таком положении не менее 10 минут;
- смазывая ноги кремом, наносите его от кончиков пальцев вверх.
- Хорошим успокаивающим свойством обладают ванночки и примочки с такими травами, как полынь, календула, ромашка, хмель, а также с липовым цветом. Приготовьте отвар из расчета 1-2 столовых ложки на 1 литр кипятка, остудите его и поместите ноги в ванночку с раствором трав на 20 минут.
- Если горят подошвы ног, сделайте несколько простых упражнений: сгибайте и разгибайте пальцы на ногах, покрутите ступни по часовой стрелке и в обратном направлении. Эти упражнения улучшат кровообращение и избавят от жжения.
- Чтобы не горели ступни ног, нужно сделать самомассаж: размять и растереть стопу по направлению от пальцев к пятке, слегка потянуть каждый палец. Для массажа существует также множество деревянных и пластмассовых массажеров. Можно также использовать природные материалы: гальку, мелкие камешки, горох или гречку. Насыпьте их в лоток или тазик и пошагайте на месте.
Очень часто причиной, по которой горят ноги, являются описанные ниже состояния и заболевания.
Аллергические состояния
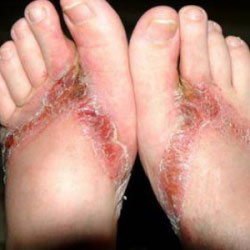 Любые вещества и материалы, которые соприкасаются с кожей ног, могут вызвать аллергическую реакцию. Чаще всего аллергия может возникнуть на некачественную обувь или материал стелек. После дня, проведенного в такой обуви, будут гореть ступни ног, особенно вечером и ночью. Также могут появиться красные пятна и будет беспокоить сильный зуд.
Любые вещества и материалы, которые соприкасаются с кожей ног, могут вызвать аллергическую реакцию. Чаще всего аллергия может возникнуть на некачественную обувь или материал стелек. После дня, проведенного в такой обуви, будут гореть ступни ног, особенно вечером и ночью. Также могут появиться красные пятна и будет беспокоить сильный зуд.Аллергия может быть также на некачественные ткани, из которых сделаны носки, колготки, обтягивающие штаны и т.д. Кроме одежды может возникнуть реакция и на косметические средства (лосьоны, крема-автозагары, средства для депиляции), которыми активно пользуются женщины, особенно в летний период. Если косметика некачественная или у неё закончился срок годности, после их нанесения практически сразу ноги начнут гореть и чесаться.
Лечение. Зачастую бывает достаточно устранения источника аллергии. Но при сильном зуде и жжении можно использовать противоаллергические мази или кремы (лоридел, элоком, адвантан).
Варикозное расширение вен
Варикозная болезнь – это состояние, которое проявляется удлинением и расширением поверхностных вен. Изменению могут подвергаться венозные сосуды практически любых органов и участков тела, но чаще всего страдают именно вены нижних конечностей.Факторы риска варикозной болезни.
- Наследственная предрасположенность (если у ближайших родственников были проблемы с сосудами).
- Женский пол.
- Период беременности.
- Избыточный вес.
- Трудовая деятельность, связанная с длительным стоянием на ногах.
- Частые травмы ног.
- Прием гормональных препаратов.
Симптомы заболевания. Первыми проявлениями обычно бывает отечность и тяжесть в ногах и ступнях. Люди с варикозной болезнью отмечают, что к вечеру горят икры ног, обувь становится тесной, на коже появляется отпечаток от носков. Особенностью варикоза является то, что ноги ниже колен горят только вечером и ночью, а после сна человек чувствует себя вполне комфортно. Также могут беспокоить и судороги в мышцах ног. Но даже если имеется лишь косметический дефект (т.е. вы видите, что на ногах есть вены, которые некрасиво выбухают), а проявлений болезни еще нет, лучше не дожидаться, пока начнут гореть вены на ногах и появятся судороги. При обращении к врачу вам будет назначен профилактический курс, направленный на предотвращение развития варикозной болезни.
Лечение. Состоит из нескольких этапов, каждый из которых назначается врачом после тщательного обследования организма.
- Консервативное (нехирургическое) лечение. Оно может быть назначено тем лицам, у которых вены еще не изменены, а есть только симптомы болезни. Также консервативные методы лечения применяют у тех пациентов, которым операция противопоказана или они добровольно отказались от хирургического лечения. К нехирургическим методам лечения относят:
- Исключение возможных факторов риска (ограничение длительного стояния на ногах, подъема тяжестей).
- Снижение веса. Лишние килограммы способствуют быстрому ухудшению состояния при варикозной болезни.
- Назначение сбалансированного питания: ежедневный рацион должен быть обогащен сырыми фруктами и овощами. Такая пища содержит большое количество клетчатки, из которой впоследствии образуются волокна, укрепляющие стенки сосудов. Необходимо по максимуму исключить употребление соленых, копченых и острых блюд. Опасны не столько сами продукты, сколько жажда, которая возникает после их употребления. Большое количество выпитой жидкости вызывает образование отеков, что усугубляет варикозную болезнь.
- Профилактика и лечение запоров, которые приводят к повышению давления в венах.
- Ношение компрессионного (сдавливающего) белья или эластичных бинтов. Здесь важно знать, что компрессионные гольфы, чулки или колготки назначает врач, а покупать их следует только в специализированных магазинах медицинской техники или в аптеках. Кому-то необходимо носить такое белье постоянно, а некоторым пациентам достаточно одевать его при длительных пеших прогулках или на работе, если она связана с долгим стоянием или сидением в одной позе.
- Лечебная физкультура. Полезны езда на велосипеде, плавание и ходьба на лыжах. Также врачом может быть назначен комплекс специальных упражнений.
- Медикаментозное лечение. Основу терапии составляют препараты венотоники, которые могут быть как растительными (венитан, антистакс), так и синтетическими (флебодиа, детралекс). Также используются местные мази и гели (Фастум Гель, Лиотон), витамины и микроэлементы.
- Склеротерапия. Этот метод лечения заключается во введении в просвет измененной вены специальных веществ, которые закупоривают сосуд, а со временем он зарастает здоровой тканью. Этот метод эффективен только на начальных стадиях заболевания.
- Лазерное лечение. Метод основан на разрушении варикозных вен лазером. Используется только для удаления тонких варикозных вен (до 1 мм).
- Хирургическое лечение. Назначается в том случае, когда перечисленные выше методы оказались неэффективными. Смысл операции заключается в перевязке и удалении измененных сосудов. Такое лечение может быть выполнено через небольшие разрезы на ногах или с помощью микроскопических проколов (эндоскопический способ).
Читать далее...
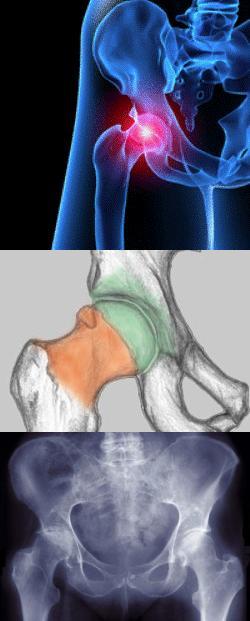
- Что такое дисплазия тазобедренного сустава
- Распространенность дисплазии тазобедренного сустава
- Причины дисплазии тазобедренного сустава у новорожденных
- Симптомы дисплазии тазобедренного сустава у детей
- Диагностика дисплазии тазобедренного сустава у детей
- Лечение дисплазии тазобедренного сустава у детей
- Профилактика дисплазии тазобедренного сустава
Определение понятия
В переводе с греческого слово «дисплазия» означает «нарушение образования». В медицинской традиции данным термином обозначают патологические состояния, вызванные нарушением развития тканей, органов и систем.
Дисплазия тазобедренного сустава – врожденная патология, в основе которой лежит более или менее выраженная недоразвитость всех его элементов и структур.
При отсутствии адекватного лечения дисплазия тазобедренного сустава приводит к прогрессирующим вторичным изменениям в пораженном соединении, а также к искривлению позвоночника и возникновению раннего остеохондроза, нарушению положения таза, подвывиху противоположного сустава, даже если он был здоров.
В конечном итоге развивается диспластический коксартроз – тяжелое дегенеративное заболевание, ведущее к ранней инвалидности.
Анатомия тазобедренного сустава
Тазобедренный сустав представляет собой подвижное соединение головки бедренной кости с вертлужной впадиной, образованной костями таза. Чашеобразная форма обеспечивает движения в нескольких плоскостях (сгибание вперед и назад, отведение конечности в сторону, повороты внутрь и наружу, круговое вращение).
Тазобедренный сустав соединяет крупнейшие кости человеческого организма и выдерживает большую нагрузку, поэтому он имеет прочную капсулу, дополнительно укрепленную четырьмя мощными связками. Кроме того, внутри сустава находится связка, соединяющая головку бедренной кости с краем вертлужной впадины. В глубине связки проходят сосуды и нервы, по этой причине ее ущемление или повреждение может привести к асептическому некрозу головки бедренной кости.
Развитие тазобедренного сустава в норме
Закладка тканей тазобедренного сустава происходит на шестой неделе внутриутробного развития. Подвижность в сочленении фиксируется уже у двухмесячного эмбриона. Несмотря на то, что тазобедренный сустав изменяется на протяжении всей жизни человека, наибольшее значение для его развития имеют внутриутробный период и первый год жизни.
Тазобедренный сустав у новорожденных даже в норме является незрелым и достаточно нестабильным соединением.
Краевые части костей таза, образующие вертлужную впадину, к моменту рождения ребенка частично сохраняют хрящевую структуру, так что в месте их соединения образуется хрящевая прослойка, которая носит название У-образной пластинки. Головка и часть шейки бедренной кости также имеют хрящевую структуру.
Вертлужная впадина у новорожденных овальной формы, мелкая и вмещает лишь треть головки бедренной кости (у взрослых 2/3). Угол вертикального наклона вертлужной впадины достигает 60 градусов (у взрослых 40).
Таким образом, головка бедренной кости удерживается в уплощенной вертлужной впадине за счет натяжения суставной капсулы и связочного аппарата. Смещению вверх препятствует хрящевая пластинка – лимб, расположенная по краю вертлужной впадины. Характерная для новорожденных общая слабость связочного аппарата способствует неустойчивости сочленения.
Однако уже на первом году жизни тазобедренный сустав частично стабилизируется: уменьшается угол вертикального наклона вертлужной впадины и скошенность ее крыши, улучшается центрация головки бедренной кости, происходит окостенение шейки бедренной кости, укрепляется капсула и связочный аппарат. Читать далее...
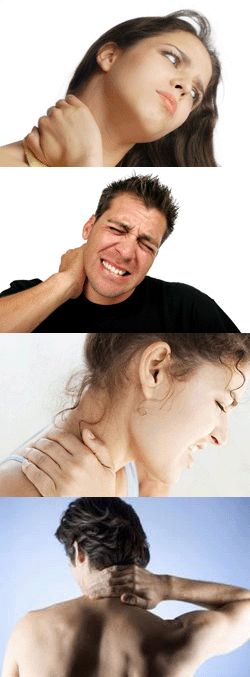
- Причины боли
- Боли при повороте шеи, воспалены лимфоузлы
- Болит в шее, руке и затылке – это может быть остеохондроз
- Болят мышцы - продуло
- Шея и голова болят – может это гипертония?
- Болит плечо и шея
- У ребенка
- Боли при глотании и температура
- Болит и опухла шея
- При беременности
- Боли при ВСД
- К какому врачу обратиться при болях?
- Что делать?
- Упражнения
- Массаж шиацу
- Народные средства
- После удара
Болями в шее страдает каждый третий взрослый человек. Строение шеи таково, что она достаточно уязвима для травм и различных заболеваний. Постоянное движение и давление головы приводит к болям и нарушению функции шейных позвонков. За сутки человек делает приблизительно 500 различных движений шеей. Через шею проходят нервы, передающие импульсы от головного мозга всему организму. Чаще всего при болях в шее причину следует искать в мышцах. Это лестничная мышца, трапециевидная и мышца, поднимающая лопатку. Они участвуют в движении не только головы, но и руки.
Болеть шея может по следующим причинам:
• защемление нервов шеи,
• спазм мускулатуры,
• миозит,
• шейный остеохондроз,
• протрузия диска,
• грыжа шеи,
• смещение позвонков или растяжение мускулатуры,
• ишемическая болезнь сердца (при болях передней поверхности шеи),
• тяжелые общие заболевания (ревматоидный артрит, ревматическая полимиалгия, болезнь Бехтерева).
Боли при повороте шеи, воспалены лимфоузлы
Острые тянущие боли при повороте шеи могут быть вызваны воспалительным процессом в лимфоузлах. Вероятной причиной недомогания может быть тонзиллит или отит, а также любая другая инфекция, наличие паразитов в организме, инфицирование грибками, заболевания соединительной ткани, заболевания щитовидной железы и многое другое. Для диагностики заболевания стоит посетить ЛОР-врача или терапевта. А боль пройдет лишь тогда, когда будет устранена первопричина.
Читать далее...
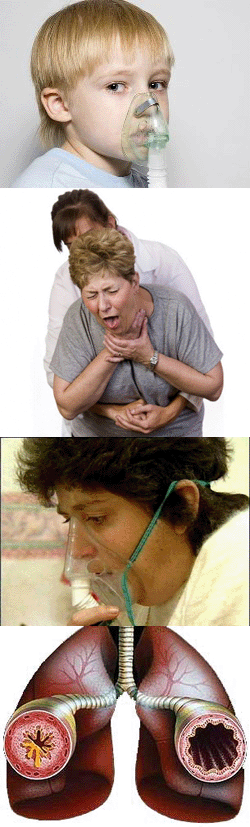
- Общие сведения
- Заболевания и состояния, при которых наблюдается такой симптом
- Бронхиальная астма
- Обструктивный синдром
- Пневмоторакс
- Инфаркт миокарда и его осложнение
- Анафилактический шок
- Инородные тела в респираторном тракте
- Опухоли трахеи, гортани, бронхов
- Дифтерия гортани, зева
- Отёк гортани
- Отёк лёгких
- Рак лёгкого
- Пневмония
- Паническая атака
- Карциноидный синдром
- Гипоксия плода и асфиксия у новорождённого ребёнка
- Травматическая асфиксия
- Гипервентиляционный синдром
Общие сведения
Удушье – это крайне мучительное состояние, характеризующееся недостатком воздуха и страхом смерти. В медицине для определения состояния удушья используется термин «асфиксия». Развивается данное состояние при острых стадиях различных заболеваний, как правило, затрагивающих дыхательные пути, сердечную систему, лёгкие.
При легочных заболеваниях асфиксия обусловлена нарушением проникновения кислорода в кровь и обструкцией дыхательных путей.
Астма проявляется резко возникающим ощущением нехватки воздуха. Больной человек начинает задыхаться. Поскольку дыхание – это базовая потребность человека, то при её нарушении организм сигнализирует о смертельной опасности, этим и объясняется чувство страха и боязнь смерти. Что характерно, удушье вне приступов астмы, как правило, не беспокоит больного человека.
Если после физических нагрузок появляется одышка, то это свидетельствует о серьёзной кислородной недостаточности органов кровообращения и дыхания. В зависимости от факторов, которые являются причиной астматического приступа, выделяют сердечную астму, возникающую из-за нарушения кровообращения малого круга; бронхиальную астму, связанную с острыми нарушениями проходимости в бронхах; смешанную астму, развивающуюся из-за патологий бронхиального дерева или из-за болезни миокарда.
Читать далее...

- Что такое недержание кала
- Механизм развития и причины возникновения недержания кала (патогенетическая классификация)
- Практическая классификация недержания кала
- Эпидемиология и статистика недержания кала
- Диагностика недержания кала
- Лечение недержания кала
- Прогноз при недержании кала
- Недержание кала, как симптом других заболеваний
- Рекомендации
Если рассматривать симптомы болезней с точки зрения пациента, то есть такие, которые вызывают болезненные или неприятные ощущения, а есть те, которые, кроме этого, вызывают и выраженный дискомфорт, в том числе психологический. К одним из наиболее неприятных и вызывающих моральные травмы симптомов относится недержание кала. Учитывая факт наличия этого симптома, ставится под угрозу социальное восприятие пациента окружающими, развивается угнетенное и подавленное состояние в тех случаях, когда устранить причину этого неприятного проявления болезни не удается в короткие сроки.
Недержание кала чаще всего не является самостоятельной болезнью, а лишь проявлением других патологий. Соответственно, при обнаружении такого симптома перед врачом встают две основные задачи: установить точную причину возникновения и провести эффективную терапию, которая могла бы вновь вернуть пациенту былое здоровье, избавив его от физических и моральных страданий. Недержание кала чаще всего не угрожает жизни больного, но в социальном плане значимое, поскольку создает множество проблем для пациента и его окружающих людей.
Данная проблема может быть актуальной у людей любого пола и возраста. В настоящее время участились случаи обращения к врачам по поводу недержания кала, поэтому медики ведут активное изучение проблемы и предлагают множество способов ее устранения.
Что такое недержание кала
Медицинское название этой проблемы носит название инконтиненция или энкопрез. Характеризуется недержание кала тем, что у человека нарушается по каким-либо причинам способность контролировать акт дефекации. Очень часто оно сочетается со смежным симптомом – неспособностью контролировать акт мочеиспускания. Это связано с тем, что нервная регуляция обоих процессов происходит при участии близких по характеру нервных центров. Тем не менее, недержание кала встречается в 15 раз чаще, чем недержание мочи и поражает в основном контингент мужского пола. Читать далее...
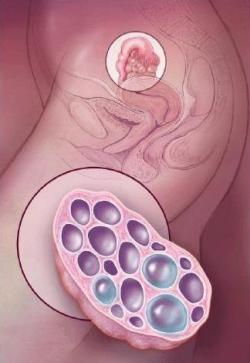
- Результаты новейших исследований
- Возможная польза от мио-инозитола
- Мио-инозитол и СПКЯ
- Мио-инозитол и метаболический синдром
- Что же такое мио-инозитол?
- Вопросы без ответа
Как и многие отчаявшиеся, которые спрашивают, как лечить синдром поликистозных яичников, как бороться с метаболическим синдромом и похудеть, я тоже иногда с сожалением узнаю очередную новость о том, что исследователи до сих пор так и не придумали простого решения - противодействия этим недугам. В конце концов, если мы хотим остановить нахлынувшую волну метаболических бедствий и ожирения, охватившую мир, то просто необходимо найти решение в лечении резистентности к инсулину, ведь это является одним из приоритетных направлений в научных исследованиях. Читать далее...