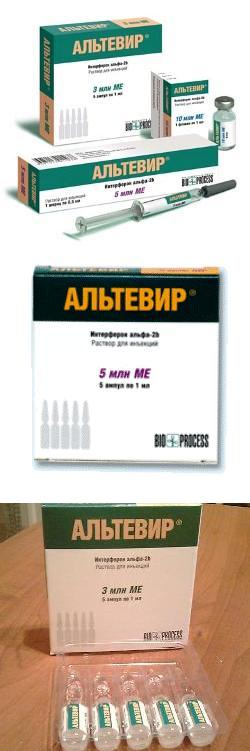
Альтевир – инструкция по применению, эффективность, цена и отзывы
Ампулы выпускаются в упаковках по 5 или 10 штук, во флаконах – по 1 или 5, а также по 1 или по 3 шприца в коробке. Объем препарата в любой форме выпуска (ампула, шприц или флакон) имеет два варианта – по 0,5 мл или по 1 мл. Активное вещество препарата Альтевир – интерферон альфа–2b, содержится в растворе в различной дозировке:
Вышеперечисленные дозировки имеются среди форм с объемом раствора 0,5 мл и 1 мл. Различные дозировки Альтевира применяются для дифференцированного подхода к лечению патологий, протекающих с разной степенью выраженности, длительностью, клинической симптоматикой, вовлечением определенных структур иммунной системы и т.д.
Для наилучшего растворения и сохранения свойств интерферона альфа–2b применяются вспомогательные вещества. Препарат Альтевир в качестве вспомогательных содержит следующие вещества:
Вспомогательные вещества содержатся в равном количестве, и одинаковы для всех дозировок препарата Альтевир. Читать далее...
Оглавление
Альтевир представляет собой лекарственный препарат, который относится к группе противоопухолевых и противовирусных средств, обладающих иммуномодулирующей активностью. Это означает, что Альтевир оказывает непосредственное влияние на различные структурные элементы иммунной системы человека, направляя их деятельность на борьбу с вирусами и опухолевыми клетками. Благодаря такой модулирующей активности препарат Альтевир успешно применяется для терапии вирусных гепатитов С и В, а также некоторых видов новообразований. Высокая эффективность в отношении вирусов и опухолевых клеток обуславливает использование препарата Альтевир в лечении инфекций и новообразований, которые поражают больных СПИДом.- Лекарственные формы
- Состав
- Всасывание, распределение и выведение препарата из организма
- Лечебные эффекты
- Показания
- Противопоказания
- Инструкция по применению
- Передозировка
- Взаимодействие с другими лекарственными препаратами
- Побочные эффекты
- Эффективность препарата Альтевир
- Отзывы
- Альтевир или Пегасис – что лучше?
- Цена
- Как купить?
- Аналоги
Лекарственные формы
Альтевир выпускается в ампулах, флаконах или стеклянных шприцах в виде готового к введению раствора. В норме раствор не окрашен и прозрачен, не имеет никаких примесей или взвесей.Ампулы выпускаются в упаковках по 5 или 10 штук, во флаконах – по 1 или 5, а также по 1 или по 3 шприца в коробке. Объем препарата в любой форме выпуска (ампула, шприц или флакон) имеет два варианта – по 0,5 мл или по 1 мл. Активное вещество препарата Альтевир – интерферон альфа–2b, содержится в растворе в различной дозировке:
- 1 000 000 МЕ;
- 3 000 000 МЕ;
- 5 000 000 МЕ;
- 10 000 000 МЕ;
- 15 000 000 МЕ.
Вышеперечисленные дозировки имеются среди форм с объемом раствора 0,5 мл и 1 мл. Различные дозировки Альтевира применяются для дифференцированного подхода к лечению патологий, протекающих с разной степенью выраженности, длительностью, клинической симптоматикой, вовлечением определенных структур иммунной системы и т.д.
Состав
В качестве активного вещества в препарат Альтевир входит рекомбинантный человеческий интерферон альфа – 2b. Термин "рекомбинантный" означает, что синтез интерферона альфа–2b производится с применением технологий генной инженерии, когда человеческий ген встраивают в клетки другого животного, которые и осуществляют выработку химического вещества. В этом случае полученный интерферон альфа–2b имеет структуру, полностью идентичную человеческому, то есть выработанному клетками организма человека. В качестве клеток-продуцентов интерферона альфа–2b используют бактерии кишечной палочки – Escherichia coli, которые быстро размножаются, и способны синтезировать достаточно большое количество необходимого вещества за относительно короткий срок. Помимо этого рекомбинантный интерферон, синтезированный Escherichia coli, обладает высокой активностью.Для наилучшего растворения и сохранения свойств интерферона альфа–2b применяются вспомогательные вещества. Препарат Альтевир в качестве вспомогательных содержит следующие вещества:
- ацетат натрия;
- поваренная соль (хлорид натрия);
- ЭДТА натрий;
- твин – 80;
- декстран – 40;
- вода очищенная, деионизированная (для инъекций).
Вспомогательные вещества содержатся в равном количестве, и одинаковы для всех дозировок препарата Альтевир. Читать далее...
Боль в сосках - основные причины, лечение и профилактика
У не беременных женщин боль в сосках часто свидетельствует о каких-либо патологиях. Встречается боль в сосках и у мужчин - как правило, это бывает при эндокринных расстройствах.
Существует большое количество патологий, которые могут приводить к появлению таких болей у женщин. Данный симптом может проявляться по-разному, и иметь в каждом отдельном случае определенные особенности. Чем подробнее женщина расскажет о них на приеме у врача, тем точнее доктор сможет выявить причину болей, установить правильный диагноз и назначить эффективное лечение:
1. Патологическая боль в сосках может беспокоить до, во время и после месячных, а может быть вообще не связана с менструальным циклом.
2. По характеру болевые ощущения могут быть острыми, колющими, тянущими, ноющими и пр.
Боли в сосках могут быть единственным симптомом, или сопровождаться выделениями, уплотнением и пр.
На ранних сроках беременности многие женщины отмечают боль, жжение, зуд, другие неприятные ощущения в сосках. Особенно они усиливаются, если носить не совсем удобное, сдавливающее или натирающее кожу нижнее белье. При раздражении бюстгальтером соски беременных женщин могут сильно уплотняться, и становится еще чувствительнее (состояние, обозначаемое в простонародье как "соски стоят"). Читать далее...
Оглавление
- Причины
- Боль в сосках во время беременности
- Боль в сосках во время кормления грудью
- Неправильный подбор нижнего белья
- Повышенная чувствительность сосков
- Боли в сосках перед месячными
- Боль в сосках после месячных
- Мастит
- Кожные заболевания
- Повреждение нерва
- Боли мышечного происхождения
- Болезнь Педжета
- Боли в сосках у мужчин
- К какому врачу обращаться при боли в сосках?
- Какие анализы и обследования может назначить врач при боли в сосках?
Причины
Боль в сосках – симптом, который чаще всего беспокоит женщин во время беременности и кормления ребенка грудью. В этих случаях проблема далеко не всегда бывает связана с какими-либо заболеваниями, и легко решается.У не беременных женщин боль в сосках часто свидетельствует о каких-либо патологиях. Встречается боль в сосках и у мужчин - как правило, это бывает при эндокринных расстройствах.
Существует большое количество патологий, которые могут приводить к появлению таких болей у женщин. Данный симптом может проявляться по-разному, и иметь в каждом отдельном случае определенные особенности. Чем подробнее женщина расскажет о них на приеме у врача, тем точнее доктор сможет выявить причину болей, установить правильный диагноз и назначить эффективное лечение:
1. Патологическая боль в сосках может беспокоить до, во время и после месячных, а может быть вообще не связана с менструальным циклом.
2. По характеру болевые ощущения могут быть острыми, колющими, тянущими, ноющими и пр.
Боли в сосках могут быть единственным симптомом, или сопровождаться выделениями, уплотнением и пр.
Боль в сосках во время беременности
Боль в сосках в период беременности – зачастую нормальное явление, которое, как правило, не свидетельствует ни о какой патологии. Обычно боль и другие неприятные ощущения начинают беспокоить уже тогда, когда еще не наступила первая задержка месячных. Это состояние носит название повышенной чувствительности сосков беременных женщин.Почему она возникает?
Практически сразу после того, как наступает оплодотворение, в организме женщины начинается гормональная перестройка. Выделяется большое количество гормона пролактина. Он вызывает быстрый рост тканей молочной железы, в том числе и соска. Увеличиваются его размеры, в нем развиваются молочные протоки. Нервы "не поспевают" в своем росте за остальными тканями. В итоге возникают болевые ощущения в сосках и груди.На ранних сроках беременности многие женщины отмечают боль, жжение, зуд, другие неприятные ощущения в сосках. Особенно они усиливаются, если носить не совсем удобное, сдавливающее или натирающее кожу нижнее белье. При раздражении бюстгальтером соски беременных женщин могут сильно уплотняться, и становится еще чувствительнее (состояние, обозначаемое в простонародье как "соски стоят"). Читать далее...
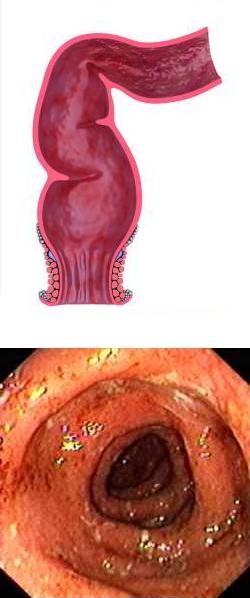
Сигмоидит - причины, симптомы, диета, лечение
Чтобы правильно проанализировать особенности течения воспалительных процессов в сигмовидной кишке, необходимо знать ее анатомические и физиологические особенности.
Как известно, кишечник состоит из тонкого и толстого отделов. В тонком кишечнике происходит переваривание пищи и всасывание основных питательных веществ. В толстом кишечнике пищеварение полностью отсутствует. Что же касается всасывания, то отсюда поступают в кровь лишь вода, основные электролиты, глюкоза, а также некоторые аминокислоты и витамины, вырабатываемые микрофлорой кишечника. Здесь же происходит формирование каловых масс.
Толстый кишечник состоит из ободочной и прямой кишки. Сигмовидная кишка представляет собой S-образный конечный отдел ободочной кишки. Соседство с прямой кишкой и некоторые анатомофизиологические особенности привели к тому, что изолированный сигмоидит встречается относительно редко.
Как правило, имеет место сочетанное поражение конечного отдела желудочно-кишечного тракта – проктосигмоидит. При этом воспалительный процесс может распространяться как напрямую, по ходу кишечника с сигмовидной кишки, так и в обратном направлении.
Сигмоидит встречается намного чаще, чем воспалительные поражения других частей кишечника. Это связано, в первую очередь, с тем, что именно в S-образной сигмовидной кишке происходит окончательное формирование кала. Физиологический застой каловых масс способствует развитию воспалительных процессов.
Другими факторами, обуславливающими повышенную частоту развития сигмоидитов, являются:
1. Особенности анатомического расположения (к примеру, часто происходит сдавление сигмовидной кишки беременной маткой).
2. Строения (природные изгибы и физиологические сфинктеры, затрудняющие продвижение каловых масс).
Именно сигмовидная кишка чаще всего поражается при недостаточности кровообращения толстого кишечника - этому способствуют особенности строения кровеносной сети отдела. Читать далее...
Оглавление
- Что такое сигмоидит?
- Симптомы
- Острый и хронический сигмоидит
- Катаральный и эрозивный сигмоидит
- Причины
- Диета
- Этиотропное лечение
- Местное лечение
Что такое сигмоидит?
В традиционной научной медицине суффиксом "-ит" принято обозначать воспалительные процессы. Таким образом, сигмоидит – воспалительное поражение одного из конечных отделов толстого кишечника, а именно сигмовидной кишки.Чтобы правильно проанализировать особенности течения воспалительных процессов в сигмовидной кишке, необходимо знать ее анатомические и физиологические особенности.
Как известно, кишечник состоит из тонкого и толстого отделов. В тонком кишечнике происходит переваривание пищи и всасывание основных питательных веществ. В толстом кишечнике пищеварение полностью отсутствует. Что же касается всасывания, то отсюда поступают в кровь лишь вода, основные электролиты, глюкоза, а также некоторые аминокислоты и витамины, вырабатываемые микрофлорой кишечника. Здесь же происходит формирование каловых масс.
Толстый кишечник состоит из ободочной и прямой кишки. Сигмовидная кишка представляет собой S-образный конечный отдел ободочной кишки. Соседство с прямой кишкой и некоторые анатомофизиологические особенности привели к тому, что изолированный сигмоидит встречается относительно редко.
Как правило, имеет место сочетанное поражение конечного отдела желудочно-кишечного тракта – проктосигмоидит. При этом воспалительный процесс может распространяться как напрямую, по ходу кишечника с сигмовидной кишки, так и в обратном направлении.
Сигмоидит встречается намного чаще, чем воспалительные поражения других частей кишечника. Это связано, в первую очередь, с тем, что именно в S-образной сигмовидной кишке происходит окончательное формирование кала. Физиологический застой каловых масс способствует развитию воспалительных процессов.
Другими факторами, обуславливающими повышенную частоту развития сигмоидитов, являются:
1. Особенности анатомического расположения (к примеру, часто происходит сдавление сигмовидной кишки беременной маткой).
2. Строения (природные изгибы и физиологические сфинктеры, затрудняющие продвижение каловых масс).
Именно сигмовидная кишка чаще всего поражается при недостаточности кровообращения толстого кишечника - этому способствуют особенности строения кровеносной сети отдела. Читать далее...
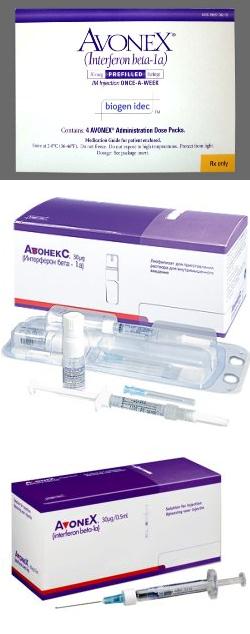
Авонекс – инструкция по применению, аналоги, цена и отзывы
Препарат Авонекс в основном применяется для лечения пациентов, страдающих рассеянным склерозом, и относится к группе лекарственных средств, которую называют ПИТРС (препараты, изменяющие течение рассеянного склероза).
Лиофилизированный порошок Авонекс выглядит как однородная масса, окрашенная в различные оттенки белого цвета.
В состав лекарства входит активное вещество интерферон бета–1а в количестве 30 мкг, обладающий активностью в 6 000 000 МЕ. В качестве вспомогательных компонентов в Авонекс входят следующие химические вещества:
В комплект поставки лекарственного препарата Авонекс входит специальная очищенная вода (для инъекций), упакованная в стеклянные шприцы, которой разводят порошок непосредственно перед применением. Флакон с порошком снабжен специальным устройством Bio-Set, предназначенным для удобства приготовления раствора для инъекций. Также в комплекте имеются одноразовые стерильные иглы для инъекций и пластмассовые лотки для выброса использованных материалов.
Оглавление
Лекарство Авонекс представляет собой иммуномодулирующее средство, обладающее широким спектром действия на различные функции и клетки иммунной системы. Авонекс относят к группе цитокинов - веществ, способных активировать деятельность некоторых генов, усиливать взаимодействие между клетками организма, и обеспечивать тем самым эффективную защиту от вирусных и бактериальных инвазий, а также от избыточного размножения патогенных клеток и организмов (в том числе раковых).- Описание и состав
- Производитель
- Всасывание, распределение и выведение препарата из организма
- Лечебные эффекты
- Интерферон бета-1а (активное вещество препарата Авонекс) - видео
- Показания
- Противопоказания
- Инструкция по применению
- Побочные эффекты
- Авонекс при беременности и кормлении грудью
- Отзывы
- Цена
- Аналоги
Препарат Авонекс в основном применяется для лечения пациентов, страдающих рассеянным склерозом, и относится к группе лекарственных средств, которую называют ПИТРС (препараты, изменяющие течение рассеянного склероза).
Описание и состав
Авонекс выпускается в форме высушенного специальным образом порошка (лиофилизированного), который насыпан во флаконы. Лиофилизированный порошок используется для приготовления раствора для внутримышечного введения. Флаконы упаковываются в картонные коробки, по четыре штуки.Лиофилизированный порошок Авонекс выглядит как однородная масса, окрашенная в различные оттенки белого цвета.
В состав лекарства входит активное вещество интерферон бета–1а в количестве 30 мкг, обладающий активностью в 6 000 000 МЕ. В качестве вспомогательных компонентов в Авонекс входят следующие химические вещества:
- сывороточный альбумин человека;
- одноосновной и двухосновной фосфаты натрия;
- соль поваренная (натрий хлор).
В комплект поставки лекарственного препарата Авонекс входит специальная очищенная вода (для инъекций), упакованная в стеклянные шприцы, которой разводят порошок непосредственно перед применением. Флакон с порошком снабжен специальным устройством Bio-Set, предназначенным для удобства приготовления раствора для инъекций. Также в комплекте имеются одноразовые стерильные иглы для инъекций и пластмассовые лотки для выброса использованных материалов.
Производитель
Препарат разработан и запатентован фирмой Гедеон Рихтер. Он производится на двух фармацевтических заводах – Biogen Aydec Frans и Biogen Aydec B.V. Первый расположен во Франции, а второй - в Голландии. Оба завода входят в состав концерна Гедеон Рихтер. Читать далее...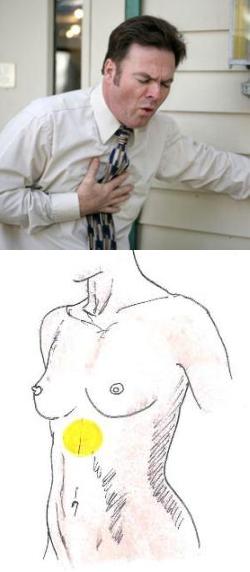
Боль в солнечном сплетении - причины, характер, диагностика и лечение
1. Поражения самого сплетения (травмы, невриты и пр.).
2. Болезни внутренних органов (причем, даже тех, которые находятся достаточно далеко - это более распространенная ситуация).
По характеру боли в районе солнечного сплетения могут быть острыми, сильными, резкими, либо напротив - тупыми, ноющими. Они могут возникать приступами или беспокоить постоянно, в течение длительного времени.
Подобная боль, которая развивается при неправильных занятиях спортом и тяжелой работе, не свидетельствует ни о каких патологиях. Достаточно просто отдохнуть, а на будущее составить правильную программу тренировок, не перетруждаться.
Если чрезмерные физические нагрузки повторяются постоянно, и всегда сопровождаются болями в районе солнечного сплетения, то это может приводить к более серьезному состоянию – невриту (см. ниже).
1. Удар в область солнечного сплетения. Чаще всего это случается у боксеров и некоторых других спортсменов, занимающихся единоборствами.
2. Попадание в область солнечного сплетения мяча (обычно во время игры в футбол).
3. Слишком сильное стягивание живота ремнем. Читать далее...
Оглавление
Солнечное сплетение – самое крупное нервное сплетение в организме. Оно находится в верхней части брюшной полости человека. Именно сюда отражаются болевые ощущения из многих внутренних органов, поэтому боль в солнечном сплетении является частым симптомом, с которым пациенты обращаются к врачу.- Причины
- Боли при поражениях самого солнечного сплетения
- Заболевания органов пищеварения
- Различные локализации боли в солнечном сплетении
- Диагностика и лечение
- Какие исследования могут назначить врачи при боли в солнечном сплетении?
- К какому врачу обращаться при боли в солнечном сплетении?
Каковы причины возникновения боли в области солнечного сплетения?
Боль в солнечном сплетении может быть вызвана двумя причинами:1. Поражения самого сплетения (травмы, невриты и пр.).
2. Болезни внутренних органов (причем, даже тех, которые находятся достаточно далеко - это более распространенная ситуация).
По характеру боли в районе солнечного сплетения могут быть острыми, сильными, резкими, либо напротив - тупыми, ноющими. Они могут возникать приступами или беспокоить постоянно, в течение длительного времени.
Боли при поражениях самого солнечного сплетения
Чрезмерные физические нагрузки
Боль в районе солнечного сплетения может возникать во время избыточных физических нагрузок. Она носит острый, как правило, колющий или жгучий характер. Ощущения достаточно интенсивны, они заставляют человека остановиться и отдохнуть.Подобная боль, которая развивается при неправильных занятиях спортом и тяжелой работе, не свидетельствует ни о каких патологиях. Достаточно просто отдохнуть, а на будущее составить правильную программу тренировок, не перетруждаться.
Если чрезмерные физические нагрузки повторяются постоянно, и всегда сопровождаются болями в районе солнечного сплетения, то это может приводить к более серьезному состоянию – невриту (см. ниже).
Острая боль при травмах солнечного сплетения
Травма солнечного сплетения всегда сопровождается характерными симптомами. Чаще всего боль в солнечном сплетении появляется в результате следующих видов травматических воздействий:1. Удар в область солнечного сплетения. Чаще всего это случается у боксеров и некоторых других спортсменов, занимающихся единоборствами.
2. Попадание в область солнечного сплетения мяча (обычно во время игры в футбол).
3. Слишком сильное стягивание живота ремнем. Читать далее...
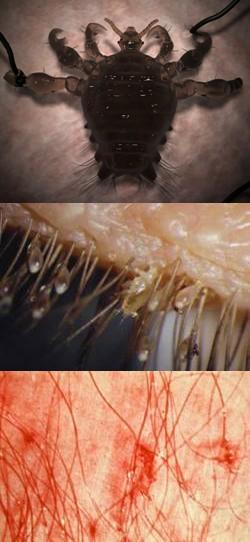
Лобковые вши (фтириаз) - пути заражения, симптомы, диагностика, лечение
Лобковые вши являются не только источником патологии кожи, но также переносят возбудителей различных инфекций, в том числе эпидемических и опасных - например, сыпного тифа, окопной лихорадки и т.д. Кроме того, если человек заражен лобковыми вшами, то иная инфекция, передающаяся половым путем, выявляется у каждого третьего индивида с фтириазом.
К сожалению, распространенность лобковых вшей в странах бывшего СССР составляет от 10 до 20%, в зависимости от местности. Окончательно ликвидировать данный паразитоз не удается вследствие игнорирования правил личной гигиены частью общества, и отсутствием эффективной диагностики. Многие люди просто стесняются пойти к врачу из-за стереотипа, что фтириаз - болезнь немытого тела. На самом деле это не так. Лобковая вошь поселяется на любом теле, вне зависимости от его чистоты.
Рост частоты заболеваемости лобковой вошью сопряжен с различными социальными потрясениями, сопровождающимися резким снижением уровня жизни, перемещением большого количества людей и т.д. Чем больше скученность населения, чем менее удовлетворительны условия проживания, тем более высок риск заражения лобковым педикулёзом. Читать далее...
Оглавление
- Что такое лобковая вошь - видео
- Распространенность лобковых вшей
- Кто наиболее подвержен риску заражения лобковым педикулезом?
- Пути заражения лобковой вошью
- Симптомы лобкового педикулеза
- Современная диагностика
- Принципы лечения и средства, применяемые для терапии лобковых вшей
- Осложнения
- Принципы профилактики лобкового педикулеза
Распространенность лобковых вшей
Фтириаз (лобковый педикулёз) представляют собой паразитарное заболевание, которое относится к группе половых инфекций, поскольку поражает волосяной покров гениталий, и передается при тесном контакте здорового человека с больным. Фтириаз относится к паразитозам. Это означает, что заболевание вызывается мелкими паразитами (вшами). Лобковые вши поражают область гениталий, подмышечных впадин, груди, живота, а также волосы бровей и ресниц.Лобковые вши являются не только источником патологии кожи, но также переносят возбудителей различных инфекций, в том числе эпидемических и опасных - например, сыпного тифа, окопной лихорадки и т.д. Кроме того, если человек заражен лобковыми вшами, то иная инфекция, передающаяся половым путем, выявляется у каждого третьего индивида с фтириазом.
К сожалению, распространенность лобковых вшей в странах бывшего СССР составляет от 10 до 20%, в зависимости от местности. Окончательно ликвидировать данный паразитоз не удается вследствие игнорирования правил личной гигиены частью общества, и отсутствием эффективной диагностики. Многие люди просто стесняются пойти к врачу из-за стереотипа, что фтириаз - болезнь немытого тела. На самом деле это не так. Лобковая вошь поселяется на любом теле, вне зависимости от его чистоты.
Рост частоты заболеваемости лобковой вошью сопряжен с различными социальными потрясениями, сопровождающимися резким снижением уровня жизни, перемещением большого количества людей и т.д. Чем больше скученность населения, чем менее удовлетворительны условия проживания, тем более высок риск заражения лобковым педикулёзом. Читать далее...
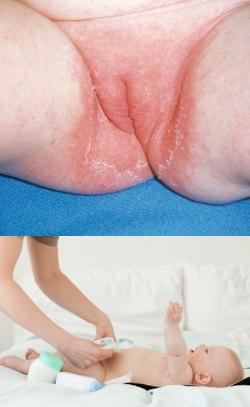
Пеленочный дерматит - причины, симптомы, лечение
Такое воспаление возникает из-за особенностей строения детской кожи, которая более подвержена негативному воздействию факторов внешней среды, чем у старших детей и взрослых. Воспаление происходит под воздействием механических, химических, физических, биологических причин. Что же это за причины?
2. Агрессивные компоненты мочи и кала (аммиак, соли желчных кислот, ферменты).
3. Микроорганизмы (грибки рода Кандида, стрептококк, стафилококк и др.).
Наиболее выражены симптомы в местах тесного соприкосновения подгузника с кожей, трения резинок в паховых складках.
Необходимо помнить, что при пеленочном дерматите симптомы (покраснение, пузырьки, шелушение) появляются на коже исключительно в области подгузника. Если похожие симптомы наблюдаются на щеках, за ушами, то нужно искать другое заболевание, а не списывать все на подгузник. Читать далее...
Оглавление
Что же такое пеленочный дерматит? Это воспаление кожи в местах соприкосновения с пеленкой или подгузником у детей, чаще всего новорожденных. - Причины
- Симптомы
- Пеленочный дерматит у детей
- Пеленочный дерматит у взрослых
- Лечение народными средствами
- Лекарственные средства от пеленочного дерматита
Такое воспаление возникает из-за особенностей строения детской кожи, которая более подвержена негативному воздействию факторов внешней среды, чем у старших детей и взрослых. Воспаление происходит под воздействием механических, химических, физических, биологических причин. Что же это за причины?
Причины
1. Влажная пеленка или подгузник, подобранный неверно или замененный невовремя.2. Агрессивные компоненты мочи и кала (аммиак, соли желчных кислот, ферменты).
3. Микроорганизмы (грибки рода Кандида, стрептококк, стафилококк и др.).
Симптомы
Основные симптомы пеленочного дерматита – это покраснение кожи, появление шелушения или мокнутия, пузырьков в области ягодиц и промежности, где есть непосредственный контакт с подгузником.Наиболее выражены симптомы в местах тесного соприкосновения подгузника с кожей, трения резинок в паховых складках.
Необходимо помнить, что при пеленочном дерматите симптомы (покраснение, пузырьки, шелушение) появляются на коже исключительно в области подгузника. Если похожие симптомы наблюдаются на щеках, за ушами, то нужно искать другое заболевание, а не списывать все на подгузник. Читать далее...

Как улучшить потенцию народными средствами?
Для повышения уровня потенции народная медицина предлагает применение как отдельных трав, так и сборов. В рецептах подразумевается использование высушенных трав.
Дубровник. Эта трава применяется в виде настоя: 5 столовых ложек травы дубровника, заваренные кипятком (одним стаканом), нужно настоять 3/4 часа. Приготовленный отвар выпивают за 1 день в 3-4 приема. Лечиться дубровником можно две недели.
Зверобой. Широко известное и популярное растение имеет свойство усиливать кровенаполнение органов малого таза. Для улучшения потенции можно пить настой зверобоя: стаканом кипятка заливают траву в количестве двух столовых ложек, и настаивают 1 час; выпить за 1 день в 3 приема. Также популярна настойка на водке: сухую траву заливают водкой в отношении 1:5; после 7-дневного настаивания можно принимать полученное средство в разовой дозе 40 капель; За 1 день прием повторяется 3 раза. Читать далее...
Оглавление
- Введение
- Фитотерапия
- Лечение с помощью продуктов питания
- Другие способы улучшения потенции
- Как повысить потенцию - видео
Введение
Проблема улучшения потенции, весьма актуальная сегодня, волновала мужчин с незапамятных времен. Поэтому в рецептах народной медицины скопилось множество средств и способов для решения этой проблемы. На первом месте стоит, конечно, лечение травами – фитотерапия. На втором – улучшение потенции с помощью продуктов питания. Ну, а на третьем – водные процедуры и некоторые совсем оригинальные способы повысить мужскую силу.Фитотерапия
Для улучшения потенции с помощью лекарственных растений, настои и настойки необходимо принимать систематическки. Нерегулярный приём, скорее всего, будет неэффективен.Для повышения уровня потенции народная медицина предлагает применение как отдельных трав, так и сборов. В рецептах подразумевается использование высушенных трав.
Использование отдельных трав
Женьшень. Это высокоэффективный, признанный с древности афродизиак (вещество, возбуждающее любовную страсть). Корень настоящего дикого женьшеня доступен немногим, но и аптечная настойка из корня женьшеня, выращенного на плантации, отлично помогает мужчинам справиться с временной слабостью. 30-40 капель настойки нужно выпить (с водой) утром, и повторить прием днем. Лечение может быть весьма длительным, при этом побочных эффектов не наблюдается.Дубровник. Эта трава применяется в виде настоя: 5 столовых ложек травы дубровника, заваренные кипятком (одним стаканом), нужно настоять 3/4 часа. Приготовленный отвар выпивают за 1 день в 3-4 приема. Лечиться дубровником можно две недели.
Зверобой. Широко известное и популярное растение имеет свойство усиливать кровенаполнение органов малого таза. Для улучшения потенции можно пить настой зверобоя: стаканом кипятка заливают траву в количестве двух столовых ложек, и настаивают 1 час; выпить за 1 день в 3 приема. Также популярна настойка на водке: сухую траву заливают водкой в отношении 1:5; после 7-дневного настаивания можно принимать полученное средство в разовой дозе 40 капель; За 1 день прием повторяется 3 раза. Читать далее...
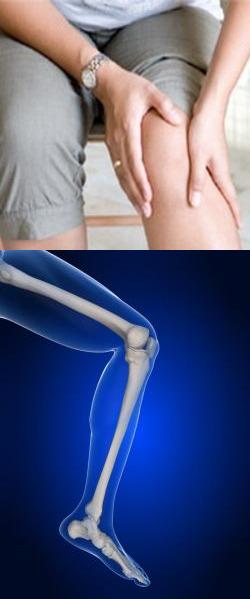
Боль в суставах ног - причины, характер, лечение
1. Тазобедренный, соединяющий бедренную и тазовую кость.
2. Коленный, соединяющий большеберцовую кость, бедренную кость и надколенник.
3. Голеностопный – соединение малоберцовой, большеберцовой и таранной костей.
4. Суставы стопы и пальцев ног.
Нарушений, следствием которых является появление боли в суставах ног, довольно много. Поэтому удобнее всего их описать, разделив на патологии, которые могут возникнуть в любом из перечисленных суставов, и заболевания, характерные для конкретной области.
Общие заболевания, вызывающие боли в суставах ног:
Поражения конкретных суставов:
Оглавление
- При каких заболеваниях возникает боль в суставах ног?
- Артриты
- Остеоартроз
- Воспаление связок и сухожилий суставов ног
- Боль в суставах ног при поражениях позвоночника
- Остеомиелит
- Боль в суставах рук и ног при хондрокальцинозе
- Острая боль в суставах ног при наличии остеофитов
- Бурситы
- Диффузный фасциит
- Плоскостопие
- Лечение боли в суставах ног
При каких заболеваниях возникает боль в суставах ног?
Основные суставы нижних конечностей – это:1. Тазобедренный, соединяющий бедренную и тазовую кость.
2. Коленный, соединяющий большеберцовую кость, бедренную кость и надколенник.
3. Голеностопный – соединение малоберцовой, большеберцовой и таранной костей.
4. Суставы стопы и пальцев ног.
Нарушений, следствием которых является появление боли в суставах ног, довольно много. Поэтому удобнее всего их описать, разделив на патологии, которые могут возникнуть в любом из перечисленных суставов, и заболевания, характерные для конкретной области.
Общие заболевания, вызывающие боли в суставах ног:
- артрит;
- остеоартроз;
- воспаление связок и сухожилий суставов;
- поражения позвоночника;
- остеомиелит;
- формирование остеофитов;
- опухоли суставов;
- хондрокальциноз;
- бурсит;
- диффузный фасциит;
- синовиальный хондроматоз;
- гемофилия.
Поражения конкретных суставов:
- вывихи в бедре, колене и голеностопном суставе;
- повреждения собственной связки надколенника;
- повреждения коленного мениска;
- разрыв подколенной кисты;
- повреждения ахиллова сухожилия;
- повреждения собственных связок голеностопного сустава;
- плоскостопие.
Мочеполовые инфекции - классификация, пути заражения, симптомы, лечение
Таким образом, мочеполовые инфекции касаются исключительно органов, составляющих данные системы организма человека.
Оглавление
- Что такое мочеполовые инфекции?
- Какие заболевания к ним относятся?
- Какие возбудители вызывают мочеполовые инфекции?
- Классификация инфекций: специфические и неспецифические
- Пути заражения
- Различия в протекании мочеполовых инфекций у мужчин и женщин
- Общие признаки
- Симптомы и особенности течения различных инфекций мочеполовых органов
- К какому врачу обращаться при мочеполовых инфекциях?
- Какие анализы и обследования может назначить врач при мочеполовых инфекциях, протекающих с воспалением определенных органов?
- Принципы лечения
- Контроль над излеченностью
- Возможные осложнения
Что такое мочеполовые инфекции?
Под инфекционными заболеваниями понимают патологии, которые вызываются определенными микроорганизмами, и протекают с развитием воспалительной реакции, которая может закончиться полным выздоровлением или хронизацией процесса, когда периоды относительного благополучия чередуются с обострениями.Какие заболевания относятся к мочеполовым инфекциям?
Зачастую пациенты и некоторые медицинские работники ставят знак равенства между мочеполовыми инфекциями и заболеваниями. Однако такие представления не совсем точно отражают суть каждого термина. Всемирная организация здравоохранения рекомендует относить к мочеполовым инфекциям конкретные клинические нозологии, при которых поражается орган половой или мочевыделительной системы. Причем возбудители могут быть различными. А к заболеваниям, передающимся половым путем относят группу, которая имеет соответствующий путь распространения, но может поражать многие органы, причем разделение инфекций определяется согласно типу возбудителя. Таким образом, речь идет о классификациях по разному признаку. Согласно рекомендациям Всемирной организации здравоохранения, под мочеполовыми инфекциями понимать следующие заболевания:- уретрит (воспаление мочеиспускательного канала);
- цистит (воспаление мочевого пузыря);
- пиелонефрит или гломерулонефрит (воспаление почек);
- аднексит (воспаление яичников);
- сальпингит (воспаление маточных труб);
- эндометрит (воспаление слизистой матки);
- баланит (воспаление головки полового члена);
- баланопостит (воспаление головки и крайней плоти полового члена);
- простатит (воспаление предстательной железы);
- везикулит (воспаление семенных пузырьков);
- эпидидимит (воспаление придатка яичка).
Таким образом, мочеполовые инфекции касаются исключительно органов, составляющих данные системы организма человека.
Какие возбудители вызывают мочеполовые инфекции?
Мочеполовые инфекции могут вызываться огромным количеством микроорганизмов, среди которых есть чисто патогенные и условно-патогенные. Патогенные микробы всегда вызывают инфекционное заболевание, и никогда не находятся в составе нормальной микрофлоры человека. Условно-патогенные микроорганизмы в норме являются частью микрофлоры, но не вызывают инфекционно-воспалительного процесса. При наступлении каких-либо предрасполагающих факторов (падение иммунитета, тяжелые соматические заболевания, вирусная инфекция, травмирование кожи и слизистых, и др.) условно-патогенные микроорганизмы становятся патогенными, и приводят к инфекционно-воспалительному процессу. Читать далее...
Инфекции полового члена - причины, симптомы, принципы лечения и профилактики
Подверженность полового члена инфицированию объясняется также особенностями его строения и функционирования. Так, в пенисе и области гениталий огромная сеть кровеносных и лимфатических сосудов, благодаря которым, при развитии инфекции, наблюдается сильный отек и скопление воспалительной жидкости в большом объеме. Между крайней плотью и головкой полового члена создается микросреда с высокой влажностью и щелочной реакцией, где постоянно присутствует секрет желез кожи и частички спермы. В результате создаются прекрасные условия для роста, развития и размножения патогенным микроорганизмов, в том числе вирусов. В такой ситуации мужчины, перенесшие циркумцизио (обрезание), меньше подвержены риску инфицирования полового члена.
В зависимости от поражаемой воспалительным процессом структуры полового члена, выделяют следующие основные инфекции пениса:
1. Баланит (воспаление головки полового члена).
2. Баланопостит (воспаление головки полового члена и крайней плоти).
3. Кавернит (воспаление пещеристых тел полового члена).
4. Флегмона (сливное гнойное воспаление).
5. Лимфаденит (воспаление лимфососудов полового члена). Читать далее...
Оглавление
- Риск развития инфекции полового члена
- Инфекция полового члена – что это?
- Причины
- Общие признаки
- Анализы для диагностики инфекции полового члена
- Кавернит – причины, симптомы, принципы лечения
- Разновидности и причины развития баланита и баланопостита
- Симптомы и принципы лечения различных видов баланопостита
- Принципы профилактики инфекций полового члена
- Возможные осложнения
Риск развития инфекции полового члена
Мужской половой член имеет высокий риск инфицирования. Это связано с тем, что пенис покрыт кожным покровом, снабжен слизистыми оболочками, имеет постоянный контакт с мочой, отделяемым влагалища, специальной смазкой, выделяющейся во время полового акта, спермой и др. Поэтому существует множество способов, при помощи которых болезнетворные микроорганизмы способны проникать в структуры полового члена, вызывая инфекционный воспалительный процесс.Подверженность полового члена инфицированию объясняется также особенностями его строения и функционирования. Так, в пенисе и области гениталий огромная сеть кровеносных и лимфатических сосудов, благодаря которым, при развитии инфекции, наблюдается сильный отек и скопление воспалительной жидкости в большом объеме. Между крайней плотью и головкой полового члена создается микросреда с высокой влажностью и щелочной реакцией, где постоянно присутствует секрет желез кожи и частички спермы. В результате создаются прекрасные условия для роста, развития и размножения патогенным микроорганизмов, в том числе вирусов. В такой ситуации мужчины, перенесшие циркумцизио (обрезание), меньше подвержены риску инфицирования полового члена.
Инфекция полового члена – что это?
Инфекция полового члена – это воспалительное заболевание какой-либо части (структуры) полового члена, вызванное определенным типом патогенного или условно-патогенного микроорганизма. Патогенные микроорганизмы никогда не присутствуют в составе микрофлоры человека, а при попадании в организм вызывают инфекционно-воспалительное заболевание. Условно-патогенные микроорганизмы присутствуют в норме в составе микрофлоры различных органов и систем человека, но при нарушении баланса, то есть развития дисбактериоза, также приводят к формированию инфекционно-воспалительного процесса.В зависимости от поражаемой воспалительным процессом структуры полового члена, выделяют следующие основные инфекции пениса:
1. Баланит (воспаление головки полового члена).
2. Баланопостит (воспаление головки полового члена и крайней плоти).
3. Кавернит (воспаление пещеристых тел полового члена).
4. Флегмона (сливное гнойное воспаление).
5. Лимфаденит (воспаление лимфососудов полового члена). Читать далее...
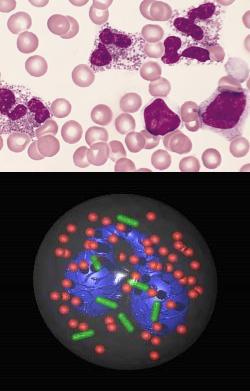
Эозинофилия - причины, формы, симптомы, диагностика и лечение
У взрослого человека нормальным считается количество эозинофилов в крови от 0,02х109/л до 0,3х109/л.
Выделяют следующие степени эозинофилии:
1. Небольшая – до 10% от общего количества лейкоцитов.
2. Умеренная – 10-20%.
3. Высокая – свыше 20%.
Стойкая эозинофилия – это чаще всего признак глистных поражений, аллергических реакций, некоторых лейкозов.
Итак, рассмотрим основные причины развития эозинофилии.
Оглавление
В медицинской практике под эозинофилией понимают состояние крови, при котором наблюдается повышение уровня особых клеток крови – эозинофилов. При этом наблюдается также инфильтрация (пропитывание) других тканей эозинофилами. Например, при аллергическом насморке эозинофилы можно обнаружить в отделяемом секрете из носа, при бронхиальной астме с бронхитом – в мокроте, при скоплении крови в легких или опухолях плевры – в легочной жидкости.- Эозинофилия – симптом или заболевание?
- Причины
- Симптомы
- Легочная эозинофилия
- Эозинофилия у детей
- Эозинофилия при беременности
- Диагностика
- Лечение
- Эозинофилия у кошек и собак
У взрослого человека нормальным считается количество эозинофилов в крови от 0,02х109/л до 0,3х109/л.
Выделяют следующие степени эозинофилии:
1. Небольшая – до 10% от общего количества лейкоцитов.
2. Умеренная – 10-20%.
3. Высокая – свыше 20%.
Стойкая эозинофилия – это чаще всего признак глистных поражений, аллергических реакций, некоторых лейкозов.
Эозинофилия – симптом или заболевание?
Эозинофилия является не самостоятельным заболеванием, а признаком (симптомом) многих инфекционных, аутоиммунных, аллергических и других заболеваний. Их список довольно широк.Итак, рассмотрим основные причины развития эозинофилии.
Причины
- Паразитарные заболевания (шистосомоз, аскаридоз, трихинеллез, фасциолез, анкилостомоз, описторхоз, филяриоз, малярия, токсокароз, стронгилоидоз, парагонимоз, филяриоз тропический обезьян и собак – синдром Вайнгартена, дифиллоботриоз, эхинококкоз);
- Кожные заболевания (пузырчатка, дерматит герпетиформный, кожный лишай, экзема, пемфигус);
- Аллергические заболевания (бронхиальная астма, атопический дерматит, сывороточная болезнь, сенная лихорадка, аллергический ринит, эозинофильный фасциит и миозит, поллиноз, отек Квинке, крапивница, колит новорожденных эозинофильный, эозинофильный цистит);
- Заболевания крови (лимфогранулематоз, лейкозы, истинная полицитемия, синдром Сезари, пернициозная анемия, семейный гистиоцитоз с эозинофилией и комбинированным иммунодефицитом);
- Болезни легких (эозинофильная пневмония, саркоидоз, аллергический аспергиллез, синдром Леффлера, инфильтрат легочный);
- Аутоиммунные заболевания (системная красная волчанка, склеродермия);
- Заболевания желудка и кишечника (язвенная болезнь, гастроэнтеропатия аллергическая, гастроэнтерит, стафилококковая инфекция у детей);
- Ревматические болезни (гранулематоз Вегенера, ревматоидный артрит, периартериит узелковый, фасциит эозинофильный);
- Злокачественные новообразования (опухоль Вильямса, карциноматоз, рак влагалища и полового члена, рак щитовидной железы, рак кожи, аденокарцинома матки и желудка);
- Иммунодефицитные состояния (Т-лимфопатии, синдром Вискотта-Олдриджа, дефицит иммуноглобулинов;
- Другие болезни (эозинофильный синдром, цирроз печени, врожденные пороки сердца, скарлатина, спленэктомия, перитонеальный диализ, период реконвалесценции после острых инфекционных заболеваний, хорея, туберкулез лимфатических узлов казеозный, реакция «трансплантант против хозяина», состояние гипоксии, семейный лейкоцитоз эозинофильный, дефицит магния, радиоактивное облучение, эозинофилия недоношенных);
- Прием некоторых лекарственных препаратов (аспирин, папаверин, димедрол, противотуберкулезные препараты, эуфиллин, антибиотики пенициллинового ряда, сульфаниламидные препараты, препараты золота, β-блокаторы, витамины группы В, фенибут, имипрамин, химотрипсин, мисклерон, хлорпропамид, препараты половых гормонов).
Боль в рёбрах - причины, характер, лечение
По характеру боли в ребрах слева могут напоминать сердечные боли. Зачастую разобраться в природе заболевания способен только профессиональный врач.
Боли в ребрах может иметь различный характер. Она может быть острой, колющей, либо продолжительной, ноющей, тянущей. Может беспокоит пациента постоянно, или возникает в определенных ситуациях (при физических нагрузках, при определенном положении тела и пр.).
Диагностикой причин и лечением болей в ребрах занимаются, в зависимости от характера заболевания, следующие врачи:
Выраженность болевых ощущений и других симптомов зависит от вида травмы:
1. При ушибе возникает резкая, но не сильная боль в ребрах справа или слева, в зависимости от вида травмы, которая затем становится ноющей, а потом и вовсе проходит. В месте травмы возникает припухлость, синяк, до него больно дотрагиваться. По внешнему виду пациента и выраженности боли не всегда удается точно установить, что имеет место ушиб без перелома. Помогает прояснить картину компьютерная томография.
2. Перелом ребра – более серьезная травма, которая сопровождается болями в ребрах во время вдоха и движений. В момент травмы возникают резкие болевые ощущения, которые остаются в течение длительного времени достаточно сильными, и могут распространяться на всю грудную клетку. Различают три разновидности переломов ребер:
Помимо болей в ребрах, переломы могут проявляться следующими признаками:
Оглавление
- Общее описание симптома
- Патологии непосредственно рёбер
- Болезни позвоночника, сопровождающиеся болями в ребрах
- Боль в ребрах при патологии межреберных нервов и мышц
- Боли в ребрах при заболеваниях плевры
- Психогенные боли
- Боль в ребрах во время беременности
- К какому врачу обращаться при боли в ребрах?
- Какие анализы и обследования может назначить врач при боли в ребрах?
- Лечение
Общее описание симптома
Боль в ребрах – это термин, которым чаще всего описывают болевые ощущения, возникающие в стенке грудной клетки, а не внутри ее. Источником боли в данном случае является само ребро (его костная или хрящевая часть), межреберный нерв, фасции и мышцы, прилегающие к ребрам.По характеру боли в ребрах слева могут напоминать сердечные боли. Зачастую разобраться в природе заболевания способен только профессиональный врач.
Боли в ребрах может иметь различный характер. Она может быть острой, колющей, либо продолжительной, ноющей, тянущей. Может беспокоит пациента постоянно, или возникает в определенных ситуациях (при физических нагрузках, при определенном положении тела и пр.).
Диагностикой причин и лечением болей в ребрах занимаются, в зависимости от характера заболевания, следующие врачи:
Патологии непосредственно рёбер
Травмы ребер
Боль в ребрах – характерный симптом их травм. Чаще всего они случаются во время падения или удара.Выраженность болевых ощущений и других симптомов зависит от вида травмы:
1. При ушибе возникает резкая, но не сильная боль в ребрах справа или слева, в зависимости от вида травмы, которая затем становится ноющей, а потом и вовсе проходит. В месте травмы возникает припухлость, синяк, до него больно дотрагиваться. По внешнему виду пациента и выраженности боли не всегда удается точно установить, что имеет место ушиб без перелома. Помогает прояснить картину компьютерная томография.
2. Перелом ребра – более серьезная травма, которая сопровождается болями в ребрах во время вдоха и движений. В момент травмы возникают резкие болевые ощущения, которые остаются в течение длительного времени достаточно сильными, и могут распространяться на всю грудную клетку. Различают три разновидности переломов ребер:
- трещина – самая безобидная разновидность травмы, когда происходит просто надлом ребра;
- поднадкостничный перелом – ломается ребро, но остается целой надкостница, которая его окружает - таким образом, отломки остаются на месте;
- полный перелом ребра – сам по себе не очень опасен, но острые края отломков способны повредить легкие и другие внутренние органы;
- сложные переломы ребер: перелом нескольких ребер, оскольчатые переломы – наиболее тяжелый вид травмы, который приводит к возникновению очень сильных болей в ребрах, шоковым состояниям и различным осложнениям.
Помимо болей в ребрах, переломы могут проявляться следующими признаками:
- болевые ощущения становятся сильнее во время глубокого дыхания, разговора, кашля, чихания, перемены положения тела, физических нагрузок;
- иногда у пациента отмечается нарушение дыхания и сердечного ритма, его кожа приобретает синюшный оттенок;
- если отломки ребра повреждают легкое, то возникает кровохарканье;
- при полном переломе и смещении на грудной стенке в месте травмы имеется неровность.
Грибковые и протозойные половые инфекции - пути передачи, симптомы, профилактика, лечение
Какие заболевания относятся к грибковым и протозойным половым
Данные две группы половых инфекций немногочисленны, поскольку в каждой из них имеется только одна патология. Протозойные инфекции представляют собой заболевания, которые вызываются микроорганизмами из группы простейших. К половым инфекциям, вызываемым простейшими, относится трихомониаз, причиной которого является микроорганизм трихомонада (Trichomonas vaginalis). Трихомониаз также называют трихомоноз или трихомонадный кольпит, но все это одно и то же заболевание.
К группе грибковых инфекций относятся заболевания, вызываемые патогенными и условно-патогенными грибками. Патогенные грибковые микроорганизмы никогда не входят в состав микрофлоры организма человека, а условно-патогенные постоянно присутствуют, но в небольшом количестве. В этом случае условно-патогенные грибки не вызывают инфекционно-воспалительного процесса, поскольку другие микроорганизмы не дают им этой возможности. При нарушении нормального состава и соотношения микроорганизмов микрофлоры человека условно-патогенные грибки провоцируют развитие микозов – грибковых инфекций. К половым грибковым инфекциям относят только один вид микозов – кандидоз, который развивается под влиянием дрожжевого грибка Candida albicans, Candida pseudotropicalis, Candida glabrata, Candida krusei, Candida parapsilosis. У кандидоза есть целый ряд альтернативных названий:
Существует несколько типов каждого вида Candida, но все они способны вызывать кандидоз половых органов. Течение заболевания и чувствительность к различным противогрибковым препаратам также определяется типом дрожжевого грибка. Читать далее...
Оглавление
- Какие заболевания относятся к грибковым и протозойным половым инфекциям?
- Особенности существования трихомонад и грибков рода Кандида в организме
- Пути передачи
- Причины кандидоза
- Симптомы кандидоза и трихомониаза
- Анализы для выявления кандид и трихомонад
- Принципы профилактики
- Принципы лечения
- Контроль над излечением
- Возможные осложнения
- Тесты на кандидоз - Видео
Какие заболевания относятся к грибковым и протозойным половым
инфекциям?
Данные две группы половых инфекций немногочисленны, поскольку в каждой из них имеется только одна патология. Протозойные инфекции представляют собой заболевания, которые вызываются микроорганизмами из группы простейших. К половым инфекциям, вызываемым простейшими, относится трихомониаз, причиной которого является микроорганизм трихомонада (Trichomonas vaginalis). Трихомониаз также называют трихомоноз или трихомонадный кольпит, но все это одно и то же заболевание.К группе грибковых инфекций относятся заболевания, вызываемые патогенными и условно-патогенными грибками. Патогенные грибковые микроорганизмы никогда не входят в состав микрофлоры организма человека, а условно-патогенные постоянно присутствуют, но в небольшом количестве. В этом случае условно-патогенные грибки не вызывают инфекционно-воспалительного процесса, поскольку другие микроорганизмы не дают им этой возможности. При нарушении нормального состава и соотношения микроорганизмов микрофлоры человека условно-патогенные грибки провоцируют развитие микозов – грибковых инфекций. К половым грибковым инфекциям относят только один вид микозов – кандидоз, который развивается под влиянием дрожжевого грибка Candida albicans, Candida pseudotropicalis, Candida glabrata, Candida krusei, Candida parapsilosis. У кандидоза есть целый ряд альтернативных названий:
- молочница;
- урогенитальный кандидоз;
- вульвовагинальный микоз;
- урогенитальный микоз;
- генитальный грибок.
Существует несколько типов каждого вида Candida, но все они способны вызывать кандидоз половых органов. Течение заболевания и чувствительность к различным противогрибковым препаратам также определяется типом дрожжевого грибка. Читать далее...
Заболевания, характеризующиеся болью в суставах пальцев рук
Болевые ощущения в суставах пальцев верхних конечностей могут быть вызваны следующими нарушениями:
Изолированное поражение пальцев рук с артритом встречается довольно редко. Чаще всего у таких больных в воспалительный процесс вовлекаются и другие суставы. Кроме того, для большинства артритов характерен симметричный болевой синдром, то есть поражение одинаковых суставов на обеих руках.
Артритные боли в воспаленных суставах обычно имеют довольно выраженную интенсивность. Появляются они не только при движениях пальцев, но и в покое. Кроме того, в области пораженных артритом суставов часто отмечается возникновение сильных отеков. Кожные покровы над зоной воспаления приобретают красный или багровый цвет. Характерно увеличение местной температуры.
Помимо боли, признаками артрита служат:
Оглавление
Наши руки – чрезвычайно точный и тонкий инструмент. А пальцы кисти – это именно то, что позволяет нам выполнять самые мелкие и скоординированные движения, без которых практически невозможно нормальное существование. Все эти движения обусловлены, в первую очередь, подвижностью суставов пальцев рук. Но по причине такой высокой активности именно эти области нашего тела подвержены большому риску возникновения различных заболеваний, травм и т.д. Все подобные патологические состояния неизменно будут сопровождаться болью в суставах пальцев рук.- Боль в суставах пальцев рук при артритах
- Остеоартроз
- Бурситы
- Травмы суставов пальцев рук
- Остеомиелит
- Что делать, если возникла боль в суставах пальцев рук?
Болевые ощущения в суставах пальцев верхних конечностей могут быть вызваны следующими нарушениями:
- артриты;
- артрозы;
- бурситы;
- травмы;
- остеомиелит.
Боль в суставах пальцев рук при артритах
Артритами называются хронические или острые воспаления суставов и окружающих их тканей. Эти патологии являются одним из проявлений ряда системных заболеваний соединительной ткани:- ревматизм;
- псориаз;
- нарушение обмена веществ;
- системная красная волчанка;
- аутоиммунные патологии.
Изолированное поражение пальцев рук с артритом встречается довольно редко. Чаще всего у таких больных в воспалительный процесс вовлекаются и другие суставы. Кроме того, для большинства артритов характерен симметричный болевой синдром, то есть поражение одинаковых суставов на обеих руках.
Артритные боли в воспаленных суставах обычно имеют довольно выраженную интенсивность. Появляются они не только при движениях пальцев, но и в покое. Кроме того, в области пораженных артритом суставов часто отмечается возникновение сильных отеков. Кожные покровы над зоной воспаления приобретают красный или багровый цвет. Характерно увеличение местной температуры.
Помимо боли, признаками артрита служат:
- изменения формы сустава;
- ограничение движений в нем;
- появление неестественного хруста при нагрузке.
Боль в промежности - причины, характер, лечение
Абсцесс (нагноение) предстательной железы также сопровождается резкой, сильной болью, отдающей в крестец и в прямую кишку. Характерна её односторонняя локализация: сильнее болит с той стороны, где расположен гнойный очаг. Картина заболевания дополняется затрудненным мочеиспусканием, задержкой стула. Температура тела значительно повышена. Читать далее...
Оглавление
- Введение
- Причины
- Характер болей в промежности при различных заболеваниях
- Боль в промежности у мужчин
- Боль в промежности у женщин
- Зуд и боль в промежности
- При мочеиспускании
- При ходьбе
- Во время и после секса
- Лечение
- К какому врачу обращаться при боли в промежности?
- Какие анализы и обследования может назначить врач при боли в промежности?
Введение
Поскольку промежность – место расположения наружных половых органов, выводного отверстия мочеиспускательного канала (уретры) и заднепроходного отверстия прямой кишки, боли в этой области связаны с заболеваниями или травмами перечисленных органов. Конкретных же причин болей в промежности достаточно много.Причины
Боли в области промежности могут быть вызваны следующими заболеваниями и состояниями:- острый или хронический простатит;
- уретрит (воспаление уретры);
- куперит (воспаление луковично-уретральной железы);
- колликулит (воспаление семенного бугорка у мужчин);
- орхит (воспаление яичек);
- вагинит (кольпит) – воспаление влагалища;
- бартолинит – воспаление желез преддверия влагалища;
- травма промежности (в том числе и травма в процессе родов);
- беременность;
- ущемление полового (срамного) нерва;
- абсцесс предстательной железы;
- рак предстательной железы;
- кожные заболевания: фурункулы, кондиломы, папилломы;
- заболевания прямой кишки: геморрой, трещины прямой кишки, проктит (воспаление прямой кишки), парапроктит (воспаление клетчатки, окружающей прямую кишку);
- синдром хронической тазовой боли.
Характер болей в промежности при различных заболеваниях
Резкие боли
Резкие, острые боли в области промежности у мужчин связаны чаще всего с острым простатитом. При этом заболевании боль может отдавать в крестец, в головку полового члена, в задний проход. Сильную, резкую боль вызывает также острый уретрит. Такая боль усиливается при мочеиспускании.Абсцесс (нагноение) предстательной железы также сопровождается резкой, сильной болью, отдающей в крестец и в прямую кишку. Характерна её односторонняя локализация: сильнее болит с той стороны, где расположен гнойный очаг. Картина заболевания дополняется затрудненным мочеиспусканием, задержкой стула. Температура тела значительно повышена. Читать далее...
Вирусные половые инфекции - пути передачи, анализы, симптомы, лечение
Среди всего многообразия вирусов, лишь очень немногие способны вызывать половые инфекции у человека. Итак, к вирусным половым инфекциям относятся следующие заболевания:
Вирус представляет собой совершенно уникальный микроорганизм, который состоит из генетического материала (ДНК или РНК), покрытого белковой оболочкой. Цепочка ДНК или РНК вируса - небольшая, в десятки раз меньше человеческой. Белковая оболочка вируса защищает генетический материал микроорганизма от любых негативных факторов, способных привести к уничтожению структуры генетического материала. В окружающей среде вирус находится в неактивном состоянии (как бы спит).
Когда вирус проникает в организм человека, он немедленно проникает внутрь клетки, так как самостоятельно питаться и размножаться он не способен. Вирус питается теми веществами, которые попадают в определённую клетку. В этот момент вирусный агент становится активным. Но для размножения ему необходимо проникнуть в ядро клетки, встроиться в цепочку ДНК человека и заставить ее работать на себя. Читать далее...
Оглавление
- Какие заболевания относятся к вирусным половым инфекциям?
- Персистенция вируса в организме и особенности его жизнедеятельности
- Пути передачи вирусных половых инфекций
- Анализы на вирусные половые инфекции
- Симптомы вирусных половых инфекций
- Принципы лечения вирусных половых инфекций
- Возможные осложнения вирусных половых инфекций
Какие заболевания относятся к вирусным половым инфекциям?
Вирусные половые инфекции представляют собой группу заболеваний, которые имеют инфекционно-воспалительную природу, и вызываются особыми микроорганизмами – вирусами. На сегодняшний день в мире существует огромное количество вирусов. Часть из них не оказывает никакого влияния на человека, часть может вызывать различные заболевания, а другие вирусы не оказывают видимых эффектов, поскольку их присутствие удается обнаружить в организме, но состояние данного индивидуума не меняется годами.Среди всего многообразия вирусов, лишь очень немногие способны вызывать половые инфекции у человека. Итак, к вирусным половым инфекциям относятся следующие заболевания:
- ВИЧ-инфекция (СПИД) – вызывается вирусом иммунодефицита человека (ВИЧ/HIV).
- Половой герпес – вызывается герпес-вирусом 2 типа (HSV-2, Human herpesvirus 2).
- Папилломы и кондиломы половых органов – вызываются вирусом папилломы человека (ВПЧ/HPV, Human Papillomavirus).
- Гепатит В – вызывается вирусом гепатита В (ВГВ/ HBV).
- Цитомегалия – вызывается цитомегаловирусом (Cytomegalovirus, CMV).
- Контагиозный моллюск – вызывается одним из подтипов вируса оспы.
- Саркома Капоши.
Персистенция вируса в организме и особенности его жизнедеятельности
Чтобы понять особенности вирусных инфекций, в том числе половых, необходимо четко представлять себе особенности жизнедеятельности этого микроорганизма.Вирус представляет собой совершенно уникальный микроорганизм, который состоит из генетического материала (ДНК или РНК), покрытого белковой оболочкой. Цепочка ДНК или РНК вируса - небольшая, в десятки раз меньше человеческой. Белковая оболочка вируса защищает генетический материал микроорганизма от любых негативных факторов, способных привести к уничтожению структуры генетического материала. В окружающей среде вирус находится в неактивном состоянии (как бы спит).
Когда вирус проникает в организм человека, он немедленно проникает внутрь клетки, так как самостоятельно питаться и размножаться он не способен. Вирус питается теми веществами, которые попадают в определённую клетку. В этот момент вирусный агент становится активным. Но для размножения ему необходимо проникнуть в ядро клетки, встроиться в цепочку ДНК человека и заставить ее работать на себя. Читать далее...

Боль в предплечье - причины, характер
Болевые рецепторы расположены в большинстве тканей предплечья: в надкостнице и мышцах, связках и сухожилиях, кровеносных сосудах, а также окружающих их тканях. Следовательно, боль в предплечье может быть обусловлена поражением любой из перечисленных структур.
Оглавление
Предплечье – это часть верхней конечности от локтя до запястья. Его основу составляют лучевая и локтевая кости. Сзади и спереди к костям предплечья крепятся мышцы, отвечающие за движения кисти и пальцев рук.- В каких ситуациях возникает боль в предплечье?
- Боль в предплечье руки при мышечных поражениях
- Боль в предплечье при поражениях связок и сухожилий
- Боль в предплечье при поражениях костей и суставов верхних конечностей
- Боль в предплечье при поражениях нервов и сосудов
- Другие состояния, вызывающие боль в предплечье
- Лечение боли в предплечье
Болевые рецепторы расположены в большинстве тканей предплечья: в надкостнице и мышцах, связках и сухожилиях, кровеносных сосудах, а также окружающих их тканях. Следовательно, боль в предплечье может быть обусловлена поражением любой из перечисленных структур.
В каких ситуациях возникает боль в предплечье?
1. Поражение мышц предплечья:- воспалительные процессы;
- физическое перенапряжение;
- мышечные спазмы и судороги;
- растяжения;
- надрывы мышц;
- синдром сдавления;
- спонтанная мышечная гематома.
- воспаления сухожилий;
- диффузный фасциит.
- вывихи;
- переломы;
- остеомиелит;
- артрит;
- остеоартроз.
- недостаточность артериальных сосудов;
- венозный тромбоз;
- посттромбофлебитический синдром;
- "капканные" синдромы предплечья;
- повреждение нервных волокон;
- остеохондроз и грыжи позвоночника;
- плексит.
- нарушения водно-солевого равновесия;
- воспаление подкожной жировой клетчатки;
- патологии сердечно-сосудистой системы;
- подагра.
Простатилен (свечи, ампулы) – инструкция по применению, аналоги, цена и отзывы
Простатилен был создан на основе белков, растворимых в воде, и полученных путем экстракции из простаты половозрелых особей крупного рогатого скота. Эти белки накапливаются в организме лишь в тканях предстательной железы.
Действие препарата Простатилен направлено на:
Отмечается уменьшение количества мочеиспусканий, ослабление или полная ликвидация болевого синдрома, увеличение количественного состава сперматозоидов и их подвижности, усиление либидо (полового влечения).
На данный момент препарат Простатилен в аптеках можно найти в виде ректальных свечей и лиофилизата для приготовления раствора для внутримышечного введения. Таблетки Простатилен не выпускаются. Читать далее...
Оглавление
- Описание
- Инструкция по применению
- Особые указания
- Цена
- Аналоги
- Сравнение с другими препаратами
- Отзывы
Описание
Препарат Простатилен уже более 20 лет помогает мужчинам в борьбе с простатитом и другими заболеваниями предстательной железы. Этот препарат разработала компания "Цитомед" при участии преподавателей Военно-медицинской академии г.Санкт-Петербург.Простатилен был создан на основе белков, растворимых в воде, и полученных путем экстракции из простаты половозрелых особей крупного рогатого скота. Эти белки накапливаются в организме лишь в тканях предстательной железы.
Действие препарата Простатилен направлено на:
- улучшение работы предстательной железы;
- уменьшение отека и застойных явлений в простате;
- снижение риска тромбирования сосудов железы;
- уменьшение инфильтрации тканей простаты лейкоцитами.
Отмечается уменьшение количества мочеиспусканий, ослабление или полная ликвидация болевого синдрома, увеличение количественного состава сперматозоидов и их подвижности, усиление либидо (полового влечения).
На данный момент препарат Простатилен в аптеках можно найти в виде ректальных свечей и лиофилизата для приготовления раствора для внутримышечного введения. Таблетки Простатилен не выпускаются. Читать далее...
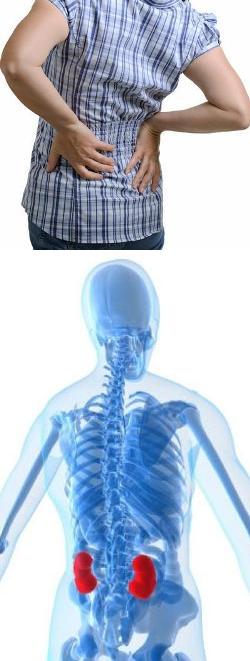
Боли в почках - причины, характер, лечение
По характеру боль в почках может быть острой, ноющей, тянущей, колющей. Она может возникать в виде приступов, или беспокоить постоянно.
До того, как больной будет осмотрен врачом, нельзя точно сказать о том, в результате чего возникла боль в почках. Нельзя даже утверждать о том, что она вообще имеет почечное происхождение. Ведь рядом с почками находится кишечник, селезенка, печень, мочеточники, позвоночный столб. Болевые ощущения в спине и пояснице могут происходить из этих органов в том числе.
Приступы мочекаменной болезни проявляются в виде характерной картины почечной колики. Это колющая невыносимая боль в области почек, которая обычно провоцируется приемом алкоголя и некоторых видов пищи во время застолья. Во время почечной колики болевые ощущения постоянные и очень сильные, они не проходят, какое бы положение ни занимал больной. Он может сесть, лечь на спину, на живот, на бок, подогнут ноги, но боль все равно будет такой же невыносимой. Читать далее...
Оглавление
Боль в почках – жалоба, которую достаточно часто предъявляют пациенты на приеме у врача. На самом деле до того, как будет проведен осмотр и обследование, невозможно сказать, являются ли источником боли почки, или иной орган. Чаще всего человек жалуется на боль в почках, если у него имеется боль в нижней части спины, в пояснице или в боку.- Как проявляется симптом боли в почках?
- Патологии мочевыделительной системы
- Травмы почек
- Туберкулез почек
- Боль в почках во время беременности
- Поражения других органов
- К какому врачу обращаться при боли в почках?
- Какие анализы и обследования может назначить врач при боли в почках?
Как проявляется симптом боли в почках?
Не все знают об этом, но боль в почках беспокоит человека не над тазом, а выше, прямо под нижними ребрами. Именно на этом уровне расположены почки - в верхней части поясницы.По характеру боль в почках может быть острой, ноющей, тянущей, колющей. Она может возникать в виде приступов, или беспокоить постоянно.
До того, как больной будет осмотрен врачом, нельзя точно сказать о том, в результате чего возникла боль в почках. Нельзя даже утверждать о том, что она вообще имеет почечное происхождение. Ведь рядом с почками находится кишечник, селезенка, печень, мочеточники, позвоночный столб. Болевые ощущения в спине и пояснице могут происходить из этих органов в том числе.
Боль в почках, вызванная патологией мочевыделительной системы
Мочекаменная болезнь
Приступы острой почечной боли могут быть обусловлены наличием камней в почках (почечных чашках, лоханках) или мочеточниках. При этом болевые ощущения могут быть вызваны следующими причинами:- повреждение острыми краями камня слизистой оболочки мочевыделительного тракта;
- нарушение оттока мочи, и ее повышенное давление в почечной лоханке;
- воспаление в стенке лоханки или мочеточника, которая сдавливается и травмируется камнем (в более тяжелых случаях образуются пролежни);
- спазм мочеточника, в котором находится камень.
Приступы мочекаменной болезни проявляются в виде характерной картины почечной колики. Это колющая невыносимая боль в области почек, которая обычно провоцируется приемом алкоголя и некоторых видов пищи во время застолья. Во время почечной колики болевые ощущения постоянные и очень сильные, они не проходят, какое бы положение ни занимал больной. Он может сесть, лечь на спину, на живот, на бок, подогнут ноги, но боль все равно будет такой же невыносимой. Читать далее...