Мидокалм – инструкция по применению, уколы, таблетки, аналоги, цена, отзывы
Препарат способствует снижению ригидности и гипертонуса мышц. Благодаря этому он облегчается совершение активных произвольных движений. При его применении в полном объёме сохраняется ясность сознания и бодрость, что выгодно отличает его от других средств со сходным механизмом действия. При длительном приёме Мидокалм практически не влияет на функционирование почек и на процессы кроветворения.
3. Мышечный гипертонус, мышечная контрактура при спондилёзе, спондилоартрозе, цервикальных и люмбальных синдромах, артрозах тазобедренных, локтевых, коленных суставов и т.д.
4. Восстановительное лечение в послеоперационном периоде, после ортопедических операций.
5. Посттромботические патологии, затрагивающие процессы венозного кровотока и лимфодинамики. Читать далее...
Оглавление
- Описание
- Фармакологическое действие
- Показания к применению
- Инструкция по применению таблеток и раствора для инъекций (уколов)
- Побочные действия
- Противопоказания
- Мидокалм при беременности
- Детям
- Эффективность
- Мидокалм Рихтер
- Мильгамма, Мовалис
- Лекарство и алкоголь
- Взаимодействие
- Передозировка
- Форма выпуска – таблетки и ампулы
- Состав
- Дополнительные сведения
- Аналоги
- Цена
- Отзывы
Описание
Лекарственное средство Мидокалм оказывает миорелаксантное и местноанестезирующее воздействие. В сочетании с нестероидными противовоспалительными средствами применяется для лечения таких заболеваний, как:- артроз;
- спондилёз;
- артрит;
- дегенеративные изменения позвоночного столба и суставов.
Фармакологическое действие
Активное вещество препарата влияет на регуляцию функции ретикулярной формации. При приёме таблеток препарата, активное вещество толперизон быстро абсорбируется из ЖКТ. Метаболизм осуществляется в почках и печени. Выводится за пределы организма вместе с мочой.Препарат способствует снижению ригидности и гипертонуса мышц. Благодаря этому он облегчается совершение активных произвольных движений. При его применении в полном объёме сохраняется ясность сознания и бодрость, что выгодно отличает его от других средств со сходным механизмом действия. При длительном приёме Мидокалм практически не влияет на функционирование почек и на процессы кроветворения.
Показания к применению
1. Неврологические нарушения, которые сопровождаются высоким тонусом мышц. Как правило, такие нарушения имеют органическое происхождение:- энцефалит;
- рассеянный склероз;
- последствия острых нарушений кровообращения мозга;
- поражение пирамидных путей;
- миелопатия.
3. Мышечный гипертонус, мышечная контрактура при спондилёзе, спондилоартрозе, цервикальных и люмбальных синдромах, артрозах тазобедренных, локтевых, коленных суставов и т.д.
4. Восстановительное лечение в послеоперационном периоде, после ортопедических операций.
5. Посттромботические патологии, затрагивающие процессы венозного кровотока и лимфодинамики. Читать далее...
Мовалис – показания и инструкция по применению таблеток, свечей, раствора для инъекций (уколов), аналоги, цена, отзывы
Большая часть действующего вещества, попавшего в организм, связывается с альбуминами. В воспалённые органы мелоксикам попадает через так называемые гистогематические барьеры. Метаболизация мелоксикама происходит в печени.
2. Ревматоидный артрит.
3. Анкилозирующий спондилит.
4. Болевые синдромы:
Инструкция по применению таблеток, свечей и раствора для инъекций
Внутримышечное применение препарата рекомендовано только в течение первых нескольких дней терапии. Далее лечение продолжают с использованием таблетированной формы препарата.
1. Стандартная доза составляет, как правило, 7,5 мг один раз в сутки. В каждом индивидуальном случае дозировка рассчитывается в зависимости от того, насколько интенсивно выражаются болевые ощущения и насколько тяжело протекают воспалительные процессы.
2. Максимальная допустимая суточная доза – 15 мг. Высокая дозировка может привести к развитию нежелательных эффектов, поэтому рекомендуется выбрать наименьшую эффективную дозу.
3. Совокупная суточная доза Мовалиса, применяемого в виде нескольких лекарственных форм (свечей, раствора для инъекций, таблеток), не должна быть больше 15 мг.
У лиц с почечной недостаточностью, которым проводят гемодиализ, дозировка Мовалиса не должна превышать стандартную (7,5 мг). Читать далее...
Оглавление
- Описание
- Фармакологическое действие
- Показания к применению
- Инструкция по применению таблеток, свечей и раствора для инъекций (уколов)
- Мовалис при остеохондрозе
- Побочные действия
- Противопоказания
- Мовалис при беременности
- Мидокалм, Мильгамма
- Диклофенак, или чем можно заменить Мовалис?
- Мовалис и алкоголь
- Взаимодействие
- Передозировка
- Форма выпуска – таблетки, ампулы, свечи (суппозитории)
- Особенности применения различных лекарственных форм Мовалиса
- Дополнительные указания
- Аналоги
- Цена
- Отзывы
Описание
Лекарственное средство Мовалис считается одним из наиболее действенных нестероидных противовоспалительных препаратов. Мовалис активно применяется при лечении различных нарушений опорно-двигательной системы. Препарат выпускается в нескольких лекарственных формах:- таблетки;
- ректальные суппозитории;
- раствор для внутримышечного введения.
Фармакологическое действие
Главным активным компонентом лекарственного средства является мелоксикам. Это вещество оказывает обезболивающее действие на организм, а также препятствует развитию воспалительных процессов благодаря ингибированию специфических ферментов.Большая часть действующего вещества, попавшего в организм, связывается с альбуминами. В воспалённые органы мелоксикам попадает через так называемые гистогематические барьеры. Метаболизация мелоксикама происходит в печени.
Показания к применению
1. Остеоартроз.2. Ревматоидный артрит.
3. Анкилозирующий спондилит.
4. Болевые синдромы:
- при артрозе;
- при остеоартрите;
- при остеохондрозе;
- при дегенеративных изменениях суставов.
Инструкция по применению таблеток, свечей и раствора для инъекций
(уколов)
Внутримышечное применение препарата рекомендовано только в течение первых нескольких дней терапии. Далее лечение продолжают с использованием таблетированной формы препарата.1. Стандартная доза составляет, как правило, 7,5 мг один раз в сутки. В каждом индивидуальном случае дозировка рассчитывается в зависимости от того, насколько интенсивно выражаются болевые ощущения и насколько тяжело протекают воспалительные процессы.
2. Максимальная допустимая суточная доза – 15 мг. Высокая дозировка может привести к развитию нежелательных эффектов, поэтому рекомендуется выбрать наименьшую эффективную дозу.
3. Совокупная суточная доза Мовалиса, применяемого в виде нескольких лекарственных форм (свечей, раствора для инъекций, таблеток), не должна быть больше 15 мг.
У лиц с почечной недостаточностью, которым проводят гемодиализ, дозировка Мовалиса не должна превышать стандартную (7,5 мг). Читать далее...
Аэртал – инструкция по применению, показания, цена, аналоги, отзывы
1. Уменьшается утренняя припухлость суставов.
2. Увеличивается объём движений.
3. Устраняются болевые ощущения.
После попадания в ЖКТ ацеклофенак быстро абсорбируется. Спустя несколько часов после применения, ацеклофенак в большом количестве депонируется в синовиальной жидкости. Процессу метаболизации подвергается лишь небольшая часть препарата. Выводится вместе с мочой.
Конкретные заболевания, при которых назначают Аэртал в качестве основной или симптоматической терапии:
 1. Желудочно-кишечный тракт: запор или диарея, тошнота, снижение аппетита, боль в эпигастрии, развитие изъязвлений на слизистой желудка, стоматит, панкреатит, кишечные кровотечения, гепатит.
1. Желудочно-кишечный тракт: запор или диарея, тошнота, снижение аппетита, боль в эпигастрии, развитие изъязвлений на слизистой желудка, стоматит, панкреатит, кишечные кровотечения, гепатит.
2. Нервная система: раздражительность, головокружение, эмоциональная лабильность, тремор рук, нарушение сна.
3. Органы чувств: шумы в ушах, изменение вкуса.
4. Мочеполовая система: протеинурия, гематурия, отёк, почечная недостаточность, нефрит.
5. Сердечная функция и кровеносная система: ишемия, аритмия, агранулоцитоз, лейкопения, гипертония, анемия.
6. Аллергические реакции: экзема, сыпь, эритродермия, бронхоспазм, отёк Квинке.
С осторожностью назначают:
При лактации препарат также не стоит применять. Если по показаниям приём очень важен, то следует отказаться от кормления грудью.
 Чрезмерно высокие дозы препарата приводят к таким последствиям:
Чрезмерно высокие дозы препарата приводят к таким последствиям:
Для устранения явления передозировки применяют симптоматическую терапию. Такие процедуры, как форсированный диурез или диализ, в данном случае неэффективны.
2. Таблетки 100 мг, количеством 60 штук в упаковке – 14 - 17 долларов.
 Остальные препараты, относящиеся к данной группе нестероидных противовоспалительных средств, но содержащие другие активные компоненты (их можно назначать вместо Аэртала, или наоборот - заменять их Аэрталом):
Остальные препараты, относящиеся к данной группе нестероидных противовоспалительных средств, но содержащие другие активные компоненты (их можно назначать вместо Аэртала, или наоборот - заменять их Аэрталом):
Аэртал - хороший и действенный препарат! Родители с застарелым ревматизмом прошли курс лечения - и в целом довольны. Плохо только, что папе приходится пить минимальную дозировку, чтобы старая язва не открылась. Из-за этого у него не такое улучшение наблюдается, как у мамы.
Ольга, 33 года
Боль в шее и остеохондроз никак не дают нормально работать. Ну как можно сосредоточиться на работе, когда так сильно болит шея? Приходится лечиться. Сейчас принимаю противовоспалительные препараты. Улучшение есть, но не такое, на какое я надеялась.
Юра, 27 лет
После падения с велосипеда я очень травмировал колено. Сустав постоянно болит, выглядит припухшим. Поэтому посетил врача, и начал принимать препарат Аэртал, который он мне назначил. Ещё несколько недель буду пить таблетки. Потом уже подсоединятся другие меры восстановления физической формы.
Наталья, 30 лет
Лечила "шейный синдром", принимала противовоспалительный препарат Аэртал. Не могу сказать, что ощущается сильный эффект. Но я буду лечиться дальше, иначе я свою шею никогда не вылечу. Читать далее...
Оглавление
- Аннотация
- Фармакологическое действие
- Показания к применению
- Инструкция по применению (как принимать таблетки)
- Как долго можно принимать препарат?
- Побочные эффекты
- Противопоказания
- При беременности
- Взаимодействие
- Передозировка
- Форма выпуска – таблетки
- Лекарство и алкоголь
- Цена
- Аналоги
- Отзывы
Аннотация
Лекарственное средство Аэртал относится к обширной группе противовоспалительных нестероидных препаратов. Активный компонент – ацеклофенак. Он подавляет воспалительные процессы и снимает боль в месте воспаления. В основном препарат применяется в ортопедической и неврологической практике.Фармакологическое действие
Ацеклофенак проявляет высокую активность. Благодаря ему у пациентов с ревматическими заболеваниями улучшается качество жизни:1. Уменьшается утренняя припухлость суставов.
2. Увеличивается объём движений.
3. Устраняются болевые ощущения.
После попадания в ЖКТ ацеклофенак быстро абсорбируется. Спустя несколько часов после применения, ацеклофенак в большом количестве депонируется в синовиальной жидкости. Процессу метаболизации подвергается лишь небольшая часть препарата. Выводится вместе с мочой.
Показания к применению
- Устранение воспалительного процесса;
- устранение болевого синдрома в суставах и мягких тканях;
- купирование зубной боли.
Конкретные заболевания, при которых назначают Аэртал в качестве основной или симптоматической терапии:
- плечелопаточный периартрит;
- ревматизм;
- люмбаго;
- артрит;
- спондилит;
- остеоартрит;
- остеохондроз.
Инструкция по применению (как принимать таблетки)
Таблетку нужно глотать целиком, её не надо разжёвывать или предварительно измельчать. Запить рекомендуется питьевой водой. Длительность терапии и дозировка определяется врачом в индивидуальном порядке. Стандартная дозировка: одна таблетка два раза в сутки.Как долго можно принимать препарат?
Пациентам, у которых нет предрасположенности к язвенной болезни, назначают приём препарата в течение месяца. Тем, кто страдает недостаточностью печени и почек, язвенной болезнью – длительность курса корректируют, в зависимости от их физического состояния.Побочные эффекты
 1. Желудочно-кишечный тракт: запор или диарея, тошнота, снижение аппетита, боль в эпигастрии, развитие изъязвлений на слизистой желудка, стоматит, панкреатит, кишечные кровотечения, гепатит.
1. Желудочно-кишечный тракт: запор или диарея, тошнота, снижение аппетита, боль в эпигастрии, развитие изъязвлений на слизистой желудка, стоматит, панкреатит, кишечные кровотечения, гепатит.2. Нервная система: раздражительность, головокружение, эмоциональная лабильность, тремор рук, нарушение сна.
3. Органы чувств: шумы в ушах, изменение вкуса.
4. Мочеполовая система: протеинурия, гематурия, отёк, почечная недостаточность, нефрит.
5. Сердечная функция и кровеносная система: ишемия, аритмия, агранулоцитоз, лейкопения, гипертония, анемия.
6. Аллергические реакции: экзема, сыпь, эритродермия, бронхоспазм, отёк Квинке.
Противопоказания
- Аллергия на ацеклофенак;
- язвенная болезнь желудка;
- патология печени;
- гиперкалиемия;
- кровотечения из кишечника (в т.ч. и подозрение на кровотечение);
- послеоперационный период после аортокоронарного шунтирования;
- беременность;
- подростки до 18 лет.
С осторожностью назначают:
- при бронхиальной астме;
- при ишемии;
- при частом употреблении алкоголя;
- при курении;
- при нарушении липидного обмена;
- при гипертонии;
- при нарушении кровообращения.
При беременности
Поскольку препарат может оказать неблагоприятное воздействие на плод, при беременности его следует исключить из схемы лечения.При лактации препарат также не стоит применять. Если по показаниям приём очень важен, то следует отказаться от кормления грудью.
Взаимодействие
- В комбинации с Фенитоином, Дигоксином, Метотрексатом, Аэртал увеличивает их концентрацию в плазме.
- Усиливает повреждающее воздействие нестероидных противовоспалительных препаратов на слизистую оболочку желудка.
- Снижает эффект антигипертензивных и диуретических препаратов.
- Провоцирует появление гиперкалиемии при сочетанном применении с препаратами калия.
- Усиливает действие Циклоспорина, что приводит к развитию нефротоксических явлений.
- Влияет на уровень сахара в крови, что важно для пациентов с диабетом.
- При сочетании Аэртала с ацетилсалициловой кислотой концентрация ацеклофенака в плазме снижается, что требует коррекции дозировки.
- В комбинации с антикоагулянтами и антиагрегантными средствами, препарат увеличивает риски возникновения кровотечений.
Передозировка
 Чрезмерно высокие дозы препарата приводят к таким последствиям:
Чрезмерно высокие дозы препарата приводят к таким последствиям:- головокружение;
- вялость;
- потеря ориентации в пространстве;
- тошнота и рвота;
- жажда;
- гипервентиляция;
- судороги.
Для устранения явления передозировки применяют симптоматическую терапию. Такие процедуры, как форсированный диурез или диализ, в данном случае неэффективны.
Форма выпуска – таблетки
Аэртал выпускается в виде таблеток, количеством 10 штук в блистере. Каждая таблетка содержит 100 мг действующего вещества – ацеклофенака.Лекарство и алкоголь
При приёме препарата Аэртал следует отказаться от употребления алкогольсодержащих напитков.Цена
1. Таблетки 100 мг, количеством 20 штук в упаковке – 6 - 7 долларов.2. Таблетки 100 мг, количеством 60 штук в упаковке – 14 - 17 долларов.
Аналоги
- Ацеклофенак;
- Асинак.
 Остальные препараты, относящиеся к данной группе нестероидных противовоспалительных средств, но содержащие другие активные компоненты (их можно назначать вместо Аэртала, или наоборот - заменять их Аэрталом):
Остальные препараты, относящиеся к данной группе нестероидных противовоспалительных средств, но содержащие другие активные компоненты (их можно назначать вместо Аэртала, или наоборот - заменять их Аэрталом):- Ибупрофен;
- Аспинат;
- Кетанов;
- Ортофен;
- Долак;
- Пироксикам;
- Аспикор;
- Мелокан;
- Пролид;
- Ибуклин;
- Вольтарен;
- Нимулид;
- Аспирин Байер;
- Мовалис;
- Месипол;
- Целебрекс;
- Неодол.
Отзывы
Елена, 39 летАэртал - хороший и действенный препарат! Родители с застарелым ревматизмом прошли курс лечения - и в целом довольны. Плохо только, что папе приходится пить минимальную дозировку, чтобы старая язва не открылась. Из-за этого у него не такое улучшение наблюдается, как у мамы.
Ольга, 33 года
Боль в шее и остеохондроз никак не дают нормально работать. Ну как можно сосредоточиться на работе, когда так сильно болит шея? Приходится лечиться. Сейчас принимаю противовоспалительные препараты. Улучшение есть, но не такое, на какое я надеялась.
Юра, 27 лет
После падения с велосипеда я очень травмировал колено. Сустав постоянно болит, выглядит припухшим. Поэтому посетил врача, и начал принимать препарат Аэртал, который он мне назначил. Ещё несколько недель буду пить таблетки. Потом уже подсоединятся другие меры восстановления физической формы.
Наталья, 30 лет
Лечила "шейный синдром", принимала противовоспалительный препарат Аэртал. Не могу сказать, что ощущается сильный эффект. Но я буду лечиться дальше, иначе я свою шею никогда не вылечу. Читать далее...
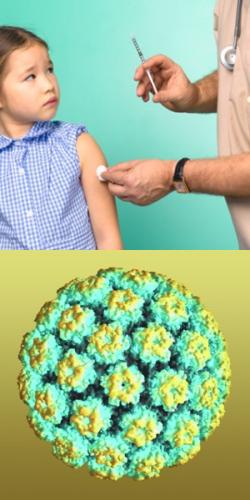
Прививка от папилломы - правила вакцинации, реакции и осложнения
Поскольку вирус папилломы человека широко распространен в человеческой популяции, по мере полового созревания и начала активной половой жизни инфицируется огромное количество людей. В большинстве случаев инфицирование данным вирусом происходит в раннем возрасте. Первые эпизоды его проявления регистрируются у подростков, начавших половую жизнь, у молодых юношей и девушек.
Следует знать, что если человек был инфицирован каким-либо типом вируса папилломы человека, то больше он ему не страшен. Вирус живет только в эпителиальных слоях, не вызывая сильной реакции иммунной системы, поэтому очень часто наблюдаются явления повторного инфицирования одними и теми же типами вируса папилломы человека.
Вакцины от папилломы человека не содержат генетический материал вируса – ДНК, в основе препаратов находится белок оболочки микроорганизма. Белковые структуры вируса папилломы человека способны вызвать реакцию иммунной системы с выработкой антител, которые будут защищать человека от инфицирования в будущем при незащищенных половых контактах. А вот благодаря отсутствию ДНК вируса в составе вакцин, они являются абсолютно безопасными, и не способны ни при каких обстоятельствах привести к инфицированию после выполнения прививки. Читать далее...
Оглавление
Папилломы и кондиломы представляют собой доброкачественные новообразования на слизистых половых органов, кожном покрове промежности и вокруг анального отверстия, а также в дыхательном тракте. Причиной формирования папиллом являются вирусы папилломы человека (ВПЧ), которых на сегодняшний день выделено и изучено около ста разновидностей. В большинстве случаев вирус папилломы человека передается при половых контактах, но бывают и другие способы заражения. Однако основной путь – половой контакт.- Прививка от папилломы – название, эффекты
- Какие заболевания вызывает вирус папилломы человека?
- Почему необходима прививка от вируса папилломы человека - видео
- Прививка от вируса папилломы – рекомендации по применению
- Схема введения вакцины от папилломы
- Куда вводится вакцина?
- Где сделать прививку от папилломы?
- Реакции и осложнения на прививку от папилломы
- Вакцинация от папилломы и беременность
- Противопоказания к прививке от папилломы
- Цена вакцины
Поскольку вирус папилломы человека широко распространен в человеческой популяции, по мере полового созревания и начала активной половой жизни инфицируется огромное количество людей. В большинстве случаев инфицирование данным вирусом происходит в раннем возрасте. Первые эпизоды его проявления регистрируются у подростков, начавших половую жизнь, у молодых юношей и девушек.
Следует знать, что если человек был инфицирован каким-либо типом вируса папилломы человека, то больше он ему не страшен. Вирус живет только в эпителиальных слоях, не вызывая сильной реакции иммунной системы, поэтому очень часто наблюдаются явления повторного инфицирования одними и теми же типами вируса папилломы человека.
Прививка от папилломы – название, эффекты
В мире выпускается два типа вакцин, которые используются для прививки от папилломы человека. Одна вакцина - четырёхвалентная, то есть защищает от инфицирования четырьмя типами ВПЧ – 6, 11, 16 и 18. А вторая вакцина – бивалентная, и защищает только от двух типов ВПЧ – 16 и 18. Четырехвалентная вакцина против папилломы человека называется Гардасил, и выпускается голландской фармацевтической фирмой "MSD - Мерк Шарп и Дому Б.В.", а двухвалентная прививка производится в Бельгии компанией "GlaxoSmithKline Biologicals" и имеет наименование Церварикс.Вакцины от папилломы человека не содержат генетический материал вируса – ДНК, в основе препаратов находится белок оболочки микроорганизма. Белковые структуры вируса папилломы человека способны вызвать реакцию иммунной системы с выработкой антител, которые будут защищать человека от инфицирования в будущем при незащищенных половых контактах. А вот благодаря отсутствию ДНК вируса в составе вакцин, они являются абсолютно безопасными, и не способны ни при каких обстоятельствах привести к инфицированию после выполнения прививки. Читать далее...

При каких состояниях возникает привкус во рту?
Прием некоторых лекарственных препаратов также может приводить к возникновению кислого вкуса во рту. Например, он ощущается некоторое время после инъекции никотиновой кислоты.
Еще одна распространенная причина – неправильное питание, в особенности резкий переход с одного вида пищи на другой.
Однако, если имеет место постоянный кислый привкус во рту, который возникает вне зависимости от принятой пищи и беспокоит регулярно - то это является признаком патологии. Нужно обратиться к врачу.
Причины кислого вкуса во рту, связанные с заболеваниями, могут быть различными:
Оглавление
Различные привкусы во рту – симптомы, которые могут сигнализировать о многих заболеваниях, в основном ротовой полости и желудочно-кишечного тракта.- Кислый вкус во рту
- Горький вкус во рту
- Как избавиться от горечи во рту - видео
- Сладкий привкус во рту
Кислый вкус во рту
Кислый вкус во рту не всегда свидетельствует о заболеваниях. Если до этого человек принимал кислую пищу, то в течение некоторого времени может оставаться послевкусие во рту и оскомина на зубах.Прием некоторых лекарственных препаратов также может приводить к возникновению кислого вкуса во рту. Например, он ощущается некоторое время после инъекции никотиновой кислоты.
Еще одна распространенная причина – неправильное питание, в особенности резкий переход с одного вида пищи на другой.
Однако, если имеет место постоянный кислый привкус во рту, который возникает вне зависимости от принятой пищи и беспокоит регулярно - то это является признаком патологии. Нужно обратиться к врачу.
Причины кислого вкуса во рту, связанные с заболеваниями, могут быть различными:
Гиперацидный гастрит
Наиболее распространенная причина – гастрит, который сопровождается повышением кислотности желудка. При этом, наряду с кислым привкусом во рту, пациента беспокоит масса других симптомов:- Периодические боли в верхней части живота слева, там, где расположен желудок. Чаще всего они носят острый характер, и возникают приступообразно. Боль может возникать натощак, сразу или спустя некоторое время после приема пищи.
- Тошнота обычно начинает беспокоить после еды. Она может возникать периодически, или быть постоянной.
- Изжога. Представляет собой неприятные ощущения за грудиной, которые интерпретируются, как жжение. Именно этот симптом больше всего связан с возникновением кислого привкуса во рту.
- Отрыжка, которая имеет кисловатый запах.
- Рвота. В рвотных массах содержатся остатки непереваренной пищи, а после этого пациента беспокоит сильный кислый вкус во рту. Когда пища в желудке заканчивается, то больного начинает рвать слизью.
- Во рту выделяется много слюны – так организм реагирует на нарушение пищеварительной функции желудка.
- Могут отмечаться расстройства пищеварения в виде частых поносов или запоров.
- Многих пациентов беспокоит слабость и нарушение общего состояния.

Как похудеть после родов?
Но толстели мы оба."
Т.Г. Лисицкая
Оглавление
"Человек во мне рос. Это он ел, а не я.- Когда можно начинать избавляться от лишних килограммов?
- Рекомендации и правила здорового и эффективного избавления от веса, набранного во время беременности
Но толстели мы оба."
Т.Г. Лисицкая
Когда можно начинать избавляться от лишних килограммов?
Как только вес ребенка начинает сказываться на наших фигурах, мы начинаем задаваться вопросом, как сбросить лишние килограммы после того, как наш ребенок появится на свет. После рождения ребенка, а так же после того, как изменения в Вашей жизни стали привычной ежедневной рутиной, наступает время действовать. Большая часть женщин расстается с примерно половиной набранного веса к 1,5 месяцам после родов, а остальная часть уходит в течение следующих нескольких месяцев.Рекомендации и правила здорового и эффективного избавления от веса, набранного во время беременности
Здоровое питание и ежедневная физическая нагрузка помогут Вам сжечь ненавистные лишние килограммы. А если Вы имеете слабое представление о том, с чего начать, мы постараемся дать Вам простые, но эффективные рекомендации, которые помогут Вам расстаться с набранным во время беременности весом. Однако не стоит забывать, что худеть надо безопасно и с пользой для здоровья, т.к. сейчас от Вас зависит не только Ваша жизнь, но и жизнь Вашего малыша:Не спешите
Вашему организму необходимо оправиться после родов. Слишком быстрая потеря веса может затянуть процесс выздоровления. Если Вы кормите грудью, подождите пока Вашему малышу исполнится хотя бы 2 месяца, прежде чем начинать худеть. В любом случае, необходимо проконсультироваться с гинекологом до того, как Вы намеренно начнете худеть. Организм женщины, родившей ребенка естественным путем, готов к физической нагрузке только через 6 недель после родов. Что же касается женщин, перенесших Кесарево сечение, то в первые месяцы после операции не нагружайте живот и выбирайте щадящую физкультуру, не предполагающую резких движений и поднятия грузов. Прекрасным выбором станут йога и плавание. Читать далее...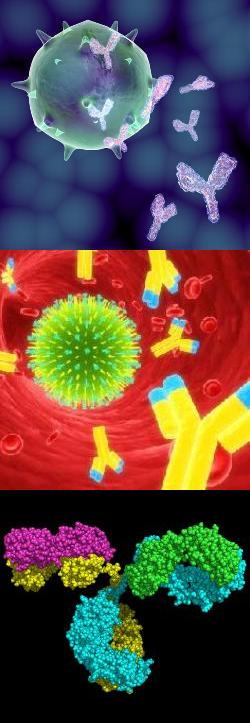
Всё об иммуноглобулинах
Гуморальным иммунитетом называется та часть иммунной системы, которая осуществляет свою функцию в жидких средах человеческого тела. Т.е. антитела выполняют свою работу в крови, межтканевых жидкостях и на поверхности слизистых оболочек.
Существует также клеточный иммунитет, осуществляемый рядом специализированных клеток (таких, как макрофаги). Однако к иммуноглобулинам он не имеет никакого отношения, и является отдельным звеном защиты.
Иммунный ответ может быть:
1. Специфическим.
2. Неспецифическим.
Иммуноглобулин осуществляет специфический иммунный ответ, находя и нейтрализуя чужеродные микроорганизмы и вещества. Против каждой бактерии, вируса или другого агента образуются свои, моноклональные антитела (т.е. способные взаимодействовать только с одним антигеном). Например, антистафилококковый иммуноглобулин не будет помогать при заболеваниях, вызванных другими микроорганизмами.
Приобретенный иммунитет может быть:
1. Активный:
Иммунитет, формирующийся после введения сыворотки готовых иммуноглобулинов, или проведения профилактической прививки с помощью вакцины, называют также искусственным. А антитела, переданные ребенку от матери, или приобретенные после заболевания – естественным иммунитетом. Читать далее...
Оглавление
Иммуноглобулинами (антителами, гамма-глобулинами) называются особые соединения, вырабатываемые клетками иммунной системы, осуществляющие защиту человека от бактерий, вирусов и других чужеродных веществ (антигенов). - Свойства иммуноглобулинов
- Иммунная система человека и ее функции
- Иммуноглобулин человека и его функции
- Классы иммуноглобулинов и их функции
- Иммунитет и иммуноглобулины у детей
- Иммуноглобулины во время беременности: резус-конфликт
- Определение уровня антител в крови
- Дефицит антител
- Когда назначают анализ на иммуноглобулины?
- Человеческий иммуноглобулин: применение
- Значение антител в прививках
- Препараты иммуноглобулина
- Лечение иммуноглобулинами
- Где купить?
Свойства иммуноглобулинов
Иммуноглобулин не просто выполняет защитную функцию в организме, но и активно используется в медицине. Качественное и количественное определение антител различных классов применяется для выявления разнообразной патологии. Иммуноглобулины входят в состав препаратов для профилактики и лечения инфекционных заболеваний, и ряда других состояний.Иммунная система человека и ее функции
В норме иммуноглобулины расположены на поверхности В-лимфоцитов, присутствуют в сыворотке крови, в тканевой жидкости, а также в секретах, вырабатываемых железами слизистых оболочек. Таким образом, различные классы антител обеспечивают всестороннюю защиту организма от заболеваний, представляя так называемый гуморальный иммунитет.Гуморальным иммунитетом называется та часть иммунной системы, которая осуществляет свою функцию в жидких средах человеческого тела. Т.е. антитела выполняют свою работу в крови, межтканевых жидкостях и на поверхности слизистых оболочек.
Существует также клеточный иммунитет, осуществляемый рядом специализированных клеток (таких, как макрофаги). Однако к иммуноглобулинам он не имеет никакого отношения, и является отдельным звеном защиты.
Иммунный ответ может быть:
1. Специфическим.
2. Неспецифическим.
Иммуноглобулин осуществляет специфический иммунный ответ, находя и нейтрализуя чужеродные микроорганизмы и вещества. Против каждой бактерии, вируса или другого агента образуются свои, моноклональные антитела (т.е. способные взаимодействовать только с одним антигеном). Например, антистафилококковый иммуноглобулин не будет помогать при заболеваниях, вызванных другими микроорганизмами.
Приобретенный иммунитет может быть:
1. Активный:
- формируется за счет антител, образовавшихся после перенесенного заболевания;
- возникает после проведения профилактической вакцинации (введение ослабленных или убитых микроорганизмов, или их измененных токсинов, с целью формирования иммунного ответа).
- иммунитет у плода и новорожденного ребенка, которому были переданы материнские антитела внутриутробно, или при грудном вскармливании;
- возникает после того, как была сделана прививка готовых иммуноглобулинов против конкретного заболевания.
Иммунитет, формирующийся после введения сыворотки готовых иммуноглобулинов, или проведения профилактической прививки с помощью вакцины, называют также искусственным. А антитела, переданные ребенку от матери, или приобретенные после заболевания – естественным иммунитетом. Читать далее...

Девясил в гинекологии, косметологии, при лечении женских и мужских заболеваний
В статье приведены рецепты с девясилом, показанные при следующих заболеваниях:
Кроме того, в этом растении содержатся горькие вещества, которые:
Нельзя не сказать и про камедь, благодаря которой снижается аппетит, что благотворно сказывается на процессе похудения.
Отвар для похудения
1 ст.л. корневищ вместе с корнями растения заливают стаканом воды, и кипятят на протяжении двух минут. Дальше отвар настаивается еще полчаса и процеживается. Пьется средство по 3 ст.л., четырежды в день.
Оглавление
Девясил высокий обладает широчайшим спектром действий, благодаря чему применяется при лечении различных заболеваний у детей, мужчин и женщин. Об особенностях лечения у перечисленных категорий лиц и пойдет речь далее.- Девясил для похудения
- Применение при сахарном диабете
- Девясил при бронхите
- Лечение псориаза
- Действие девясила при простуде
- Применение при туберкулезе
- Девясил при панкреатите
- Применение в косметологии
- Девясил детям
- Девясил для женщин
- Девясил для мужчин
В статье приведены рецепты с девясилом, показанные при следующих заболеваниях:
- сахарный диабет;
- бронхит;
- псориаз;
- простуда;
- туберкулез легких и костей;
- панкреатит.
Девясил для похудения
Благодаря мочегонному действию, девясил повсеместно используется в различных диетах, помогающих избавиться от лишних килограмм.Кроме того, в этом растении содержатся горькие вещества, которые:
- нормализуют функционирование кишечника, что приводит к ускорению его опорожнения;
- улучшают процесс пищеварения;
- регулируют не только обмен веществ, но и кислотно-щелочной баланс;
- значительно уменьшают желание употреблять в пищу сладкие и соленые продукты.
Нельзя не сказать и про камедь, благодаря которой снижается аппетит, что благотворно сказывается на процессе похудения.
Отвар для похудения
1 ст.л. корневищ вместе с корнями растения заливают стаканом воды, и кипятят на протяжении двух минут. Дальше отвар настаивается еще полчаса и процеживается. Пьется средство по 3 ст.л., четырежды в день.
Применение при сахарном диабете
В корне девясила содержится до 40% инулина – вещества, заменяющего больным сахарным диабетом сахар и крахмал. Также в этом растении содержится D-фруктоза, являющаяся одним из активных веществ, используемых при лечении диабета. Читать далее...
Хондропротекторы - классификация, применение, отзывы, цена
1. Эффект их влияния на ткань хряща проявляется очень медленно – через полгода от начала лечения, а то и дольше. Поэтому хондропротекторы называются препаратами длительного воздействия.
2. При артрозах и других заболеваниях, затрагивающих хрящевую ткань, хондропротекторы могут помочь только на ранних стадиях болезни, когда хрящ еще способен к восстановлению. На стадии полного разрушения хряща эти препараты совершенно бесполезны.
Первая классификация
Первая разделяет эти препараты по времени их внедрения в медицинскую практику. Она выделяет 3 поколения хондропротекторов:
Вторая классификация
Вторая классификация подразделяет хондропротекторы на группы, в соответствии с их составом:
1-я группа – препараты на основе хондроитинсерной кислоты (хондроитинсульфата):
4-я группа – препараты глюкозамина:
Оглавление
- Что такое хондропротекторы?
- Классификация
- Список препаратов-хондропротекторов
- Показания и противопоказания
- Лечение хондропротекторами
- Когда используют хондропротекторы - видео
- Хондропротекторы в лечении различных заболеваний
- Характеристика отдельных препаратов-хондропротекторов
- Как выбрать хондропротектор?
- Хондропротекторы для собак, кошек, лошадей
- Отзывы
- Цена хондропротекторов
Что такое хондропротекторы?
Хондропротекторами называются препараты, способствующие регенерации (восстановлению) хрящевой ткани, питающие эту ткань и замедляющие ее болезненное разрушение. Эти лекарственные средства имеют некоторые особенности действия:1. Эффект их влияния на ткань хряща проявляется очень медленно – через полгода от начала лечения, а то и дольше. Поэтому хондропротекторы называются препаратами длительного воздействия.
2. При артрозах и других заболеваниях, затрагивающих хрящевую ткань, хондропротекторы могут помочь только на ранних стадиях болезни, когда хрящ еще способен к восстановлению. На стадии полного разрушения хряща эти препараты совершенно бесполезны.
Классификация
Существуют две классификации хондропротекторов.Первая классификация
Первая разделяет эти препараты по времени их внедрения в медицинскую практику. Она выделяет 3 поколения хондропротекторов:
- Первое поколение: Румалон, Алфлутоп.
- Второе поколение: глюкозамины, хондроитинсульфат, гиалуроновая кислота.
- Третье поколение: хондроитинсульфат + гидрохлорид.
Вторая классификация
Вторая классификация подразделяет хондропротекторы на группы, в соответствии с их составом:
1-я группа – препараты на основе хондроитинсерной кислоты (хондроитинсульфата):
- Хонсурид;
- Хондроксид;
- Хондролон;
- Мукосат;
- Структум;
- Артрон хондрекс.
- Румалон;
- Алфлутоп.
4-я группа – препараты глюкозамина:
- Дона;
- Артрон флекс.
- Артрон комплекс;
- Терафлекс;
- Формула-С.
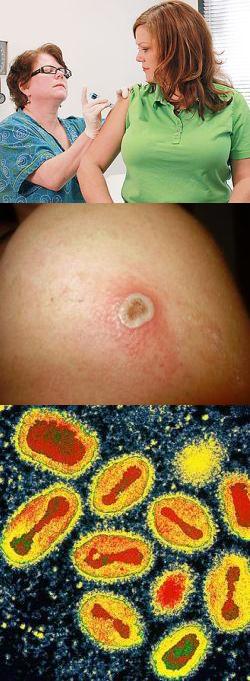
Прививка от оспы - правила вакцинации, противопоказания и осложнения
Смертность от натуральной оспы составляла от 50 до 70%, причем инфекция была так распространена, что в особых приметах полицейских сводок Франции XVII века указывалось – "не имеет следов оспы". Учитывая огромные масштабы эпидемий и разработку эффективных и безопасных вакцин, Всемирная организация здравоохранения в 60-х годах провозгласила намерение ликвидировать страшную инфекцию. В итоге в 1980 году оспа была побеждена, а последний подтвержденный случай был зарегистрирован в 1978 г. в Бангладеше. В связи с успешной ликвидацией черной (натуральной) оспы в мире, прививки против нее были отменены в 1980-х годах.
Однако сегодня специалисты вирусологи и эпидемиологи крайне обеспокоены, поскольку вирус черной оспы перешел на человекоподобных обезьян. Это означает, что он может вновь перейти в человеческую популяцию, когда коллективный иммунитет полностью исчезнет. Сегодня число не привитых от оспы людей огромно – это несколько поколений, которые родились после 80-го года. Но живы еще и предыдущие поколения, которые были привиты от оспы, именно благодаря этим людям и сохраняется коллективный иммунитет. В связи со сложившейся эпидемиологической обстановкой учены думают о целесообразности введения прививки от черной оспы вновь.
1. Вакцина оспенная сухая живая (применяется накожно).
2. Вакцина оспенная сухая инактивированная (применяется для двухэтапной вакцинации против оспы).
3. Вакцина оспенная эмбриональная живая, в таблетках, предназначенных для орального применения (ТЭОВак). Читать далее...
Оглавление
На сегодняшний день можно говорить о существовании двух основных видов оспы – ветряной и натуральной. Ветряная оспа является относительно безобидной, по сравнению с натуральной. Эпидемии натуральной оспы бушевали в России и на территории Европы примерно с X века, хотя отдельные упоминания об этой страшной болезни имеются и у древнеримских историков. Природные очаги оспы находятся в районе Восточной Сибири, Китая и Индии, и именно там эта инфекция появилась впервые. В Индии и Китае X века натуральная оспа уносила жизни от трети до половины населения. В Европу впервые оспу занесли солдаты армии Александра Македонского, а затем распространили по всему материку турки-османы, совершая свои завоевательные походы.- Прививка от оспы
- Делают ли прививку от оспы?
- Вакцинация от натуральной оспы – техника проведения манипуляции
- Первая прививка от оспы
- Вторая прививка от оспы
- Место инъекции покраснело
- Шрам после прививки
- Когда проводят иммунизацию от оспы?
- Противопоказания к вакцинации от оспы
- Осложнения
- Прививка от ветряной оспы
- Прививка от ветрянки взрослым
- Вакцинация от ветрянки детей
- Цена вакцины от ветряной оспы
Смертность от натуральной оспы составляла от 50 до 70%, причем инфекция была так распространена, что в особых приметах полицейских сводок Франции XVII века указывалось – "не имеет следов оспы". Учитывая огромные масштабы эпидемий и разработку эффективных и безопасных вакцин, Всемирная организация здравоохранения в 60-х годах провозгласила намерение ликвидировать страшную инфекцию. В итоге в 1980 году оспа была побеждена, а последний подтвержденный случай был зарегистрирован в 1978 г. в Бангладеше. В связи с успешной ликвидацией черной (натуральной) оспы в мире, прививки против нее были отменены в 1980-х годах.
Однако сегодня специалисты вирусологи и эпидемиологи крайне обеспокоены, поскольку вирус черной оспы перешел на человекоподобных обезьян. Это означает, что он может вновь перейти в человеческую популяцию, когда коллективный иммунитет полностью исчезнет. Сегодня число не привитых от оспы людей огромно – это несколько поколений, которые родились после 80-го года. Но живы еще и предыдущие поколения, которые были привиты от оспы, именно благодаря этим людям и сохраняется коллективный иммунитет. В связи со сложившейся эпидемиологической обстановкой учены думают о целесообразности введения прививки от черной оспы вновь.
Прививка от оспы
На сегодняшний день в России прививка от оспы в плановом порядке делается людям, которые могут заразиться этой инфекцией по роду своей работы. Кроме того, имеется запас вакцин для прививания людей в случае обнаружения оспы на территории страны. На сегодняшний день в России имеются три вида противооспенных вакцин, которые применяются для разных целей:1. Вакцина оспенная сухая живая (применяется накожно).
2. Вакцина оспенная сухая инактивированная (применяется для двухэтапной вакцинации против оспы).
3. Вакцина оспенная эмбриональная живая, в таблетках, предназначенных для орального применения (ТЭОВак). Читать далее...
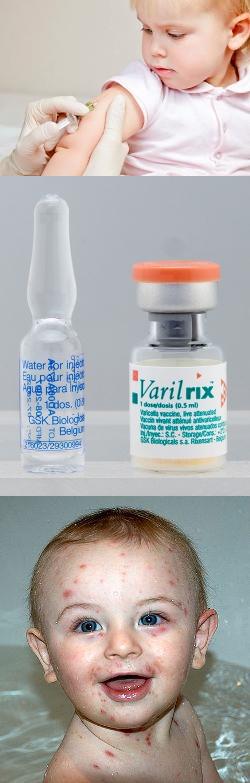
Прививка от ветрянки - правила иммунизации, виды вакцин, реакции и осложнения
Статистические данные можно трактовать в пользу переболевания ветрянкой в детском возрасте. Однако за этими сухими цифрами скрываются весьма неблагоприятные и опасные последствия. Ветряная оспа является вирусной инфекцией, а ее возбудитель – вирус из семейства герпетиформных, который называется вирус-Зостер. Именно этот вирус из семейства герпесовых вызывает опоясывающий лишай. Согласно выводам и наблюдениям Всемирной организации здравоохранения, после перенесенной ветрянки в детстве или во взрослом состоянии опоясывающий герпес развивается примерно у 10 – 20% людей.
Опоясывающий герпес характеризуется тем, что вирус-Зостер поселяется в нервных стволах и ганглиях, и может поражать центральную нервную систему с формированием параличей, нарушений чувствительности, падения зрения и т.д. Наружным проявлением опоясывающего герпеса являются небольшие пузырьки на коже по ходу пораженного нерва, которые сильно чешутся и доставляют дискомфорт. При появлении таких пузырьков на коже человек с опоясывающим лишаем становится источником вируса-Зостер для окружающих, то есть он него можно заразиться ветрянкой. Для предотвращения частоты развития опоясывающего герпеса и уменьшения количества дней потери работоспособности вследствие заболевания ветрянкой, в 1974 году была внедрена вакцина против ветряной оспы.
Прививка от ветрянки является очень эффективной, обладает высокой иммуногенностью, вызывая формирование невосприимчивости у 95% вакцинированных детей до 5 лет. Введение вакцины подросткам вызывает формирование иммунитета только у 78%, но вторая доза позволяет довести процент невосприимчивых детей к ветрянке до 99%. Поэтому Всемирная организация здравоохранения рекомендуется детям до 13 лет вводить одну дозу препарата, а всем людям старше 13 лет для формирования невосприимчивости к ветрянке необходимо уже двукратное вкалывание вакцины. Читать далее...
Оглавление
Многие жители нашей страны сталкивались с ветряной оспой, или в просторечии ветрянкой, которой болеют преимущественно дети. В сознании людей прочно укоренилась мысль о том, что ветрянка представляет собой безобидную детскую инфекцию, которой лучше переболеть. Большинство детей переболевают ветрянкой до 10-летнего возраста. Если ребенок не переболел в детстве, то во взрослом состоянии он может заразиться, и у него инфекция будет протекать значительно тяжелее. Частота осложнений ветрянки у взрослых составляет от 30 до 50% случаев, а у детей - только 10%.- Прививка от ветрянки
- Делают ли прививки от ветрянки?
- Необходима ли иммунизация от ветрянки?
- Почему необходима прививка от ветрянки - видео
- Прививка от ветрянки взрослым
- Вакцинация детей от ветрянки
- Типы вакцин
- Вакцина Окавакс
- Вакцина Варилрикс
- Ветрянка после прививки
- Срок действия прививки от ветрянки
- Где можно вакцинироваться?
- Когда проводят иммунизацию?
- Куда делают инъекцию вакцины?
- Реакция на прививку и ее последствия
- Противопоказания
- Вакцинация от ветрянки – осложнения
- Цена вакцины
Статистические данные можно трактовать в пользу переболевания ветрянкой в детском возрасте. Однако за этими сухими цифрами скрываются весьма неблагоприятные и опасные последствия. Ветряная оспа является вирусной инфекцией, а ее возбудитель – вирус из семейства герпетиформных, который называется вирус-Зостер. Именно этот вирус из семейства герпесовых вызывает опоясывающий лишай. Согласно выводам и наблюдениям Всемирной организации здравоохранения, после перенесенной ветрянки в детстве или во взрослом состоянии опоясывающий герпес развивается примерно у 10 – 20% людей.
Опоясывающий герпес характеризуется тем, что вирус-Зостер поселяется в нервных стволах и ганглиях, и может поражать центральную нервную систему с формированием параличей, нарушений чувствительности, падения зрения и т.д. Наружным проявлением опоясывающего герпеса являются небольшие пузырьки на коже по ходу пораженного нерва, которые сильно чешутся и доставляют дискомфорт. При появлении таких пузырьков на коже человек с опоясывающим лишаем становится источником вируса-Зостер для окружающих, то есть он него можно заразиться ветрянкой. Для предотвращения частоты развития опоясывающего герпеса и уменьшения количества дней потери работоспособности вследствие заболевания ветрянкой, в 1974 году была внедрена вакцина против ветряной оспы.
Прививка от ветрянки
В развитых странах прививку от ветрянки применяют с 70-х годов прошлого века. За это время удалось уменьшить частоту заболевания у детей и взрослых. Осложнением ветрянки могут быть энцефалиты, пневмониты, воспаление легких, уродующие рубцы на коже тела, септицемия (заражение крови) и врожденная ветрянка, развивающиеся у 1 взрослого человека из 1000, и у 1 ребенка на 10 000. Сократив заболеваемость ветрянкой, развитым странам удалось уменьшить и число тяжелых осложнений этой вирусной инфекции, а также сократить летальность и количество дней нетрудоспособности.Прививка от ветрянки является очень эффективной, обладает высокой иммуногенностью, вызывая формирование невосприимчивости у 95% вакцинированных детей до 5 лет. Введение вакцины подросткам вызывает формирование иммунитета только у 78%, но вторая доза позволяет довести процент невосприимчивых детей к ветрянке до 99%. Поэтому Всемирная организация здравоохранения рекомендуется детям до 13 лет вводить одну дозу препарата, а всем людям старше 13 лет для формирования невосприимчивости к ветрянке необходимо уже двукратное вкалывание вакцины. Читать далее...

Причины повышенной сонливости
И это неудивительно, поскольку сонливость является первым проявлением угнетения центральной нервной системы, а клетки коры головного мозга необычайно чувствительны к воздействию внешних и внутренних неблагоприятных факторов.
Тем не менее, несмотря на неспецифичность, данный симптом имеет большое значение при диагностике многих патологических состояний.
В первую очередь, это касается тяжелых диффузных поражений головного мозга, когда внезапно появившаяся сильная сонливость является первым тревожным признаком приближающейся катастрофы. Речь идет о таких патологиях, как:
Поскольку повышенная сонливость встречается при многих заболеваниях, этот симптом имеет диагностическую ценность, когда рассматривается на фоне патологии (сонливость при позднем токсикозе беременных, сонливость при черепно-мозговой травме) или/и в совокупности с другими симптомами (посиндромная диагностика).
Так, сонливость является одним из важных признаков астенического синдрома (нервного истощения). В таком случае она сочетается с повышенной утомляемостью, раздражительностью, слезливостью и снижением интеллектуальных способностей.
Повышенная сонливость в сочетании с головной болью и головокружением является признаком гипоксии головного мозга. В таких случаях недостаток кислорода может быть вызван как внешними (пребывание в плохо проветриваемом помещении), так и внутренними причинами (заболевания дыхательной и сердечно-сосудистой системы, системы крови, отравление ядами, блокирующими транспорт кислорода к клеткам и др.).
Для интоксикационного синдрома характерно сочетание сонливости с упадком сил, головной болью, тошнотой и рвотой. Интоксикационный синдром характерен для внешних и внутренних интоксикаций (отравление ядами или продуктами жизнедеятельности организма при почечной и печеночной недостаточности), а также для инфекционных заболеваний (отравление токсинами микроорганизмов). Читать далее...
Оглавление
- Повышенная сонливость - основные сведения
- Нервное истощение
- Вегетососудистая дистония
- Отрые поражения центральной нервной системы
- Интоксикация центральной нервной системы
- Черепно-мозговая травма
- Гиперсомния
- Снижение температуры тела
- Эндокринные сбои у женщин
- Депрессия
- Гипоксия головного мозга
- Препараты, вызывающие повышенную сонливость
- Как избавиться от сонливости?
- Как избавиться от сонливости - видео
- Сонливость при беременности
- Повышенная сонливость у ребенка
- Ответы на наиболее популярные вопросы
- К какому врачу обращаться при сонливости?
- Какие анализы и обследования может назначить врач при сонливости?
Повышенная сонливость - основные сведения
Повышенная сонливость – едва ли не самый распространенный симптом. Количество заболеваний, протекающих с сильной сонливостью - так велико, что их просто невозможно уместить в этой статье.И это неудивительно, поскольку сонливость является первым проявлением угнетения центральной нервной системы, а клетки коры головного мозга необычайно чувствительны к воздействию внешних и внутренних неблагоприятных факторов.
Тем не менее, несмотря на неспецифичность, данный симптом имеет большое значение при диагностике многих патологических состояний.
В первую очередь, это касается тяжелых диффузных поражений головного мозга, когда внезапно появившаяся сильная сонливость является первым тревожным признаком приближающейся катастрофы. Речь идет о таких патологиях, как:
- черепно-мозговая травма (внутричерепные гематомы, отек головного мозга);
- острые отравления (ботулизм, отравление опиатами);
- тяжелые внутренние интоксикации (почечная и печеночная кома);
- гипотермия (замерзание);
- преэклампсия беременных при позднем токсикозе.
Поскольку повышенная сонливость встречается при многих заболеваниях, этот симптом имеет диагностическую ценность, когда рассматривается на фоне патологии (сонливость при позднем токсикозе беременных, сонливость при черепно-мозговой травме) или/и в совокупности с другими симптомами (посиндромная диагностика).
Так, сонливость является одним из важных признаков астенического синдрома (нервного истощения). В таком случае она сочетается с повышенной утомляемостью, раздражительностью, слезливостью и снижением интеллектуальных способностей.
Повышенная сонливость в сочетании с головной болью и головокружением является признаком гипоксии головного мозга. В таких случаях недостаток кислорода может быть вызван как внешними (пребывание в плохо проветриваемом помещении), так и внутренними причинами (заболевания дыхательной и сердечно-сосудистой системы, системы крови, отравление ядами, блокирующими транспорт кислорода к клеткам и др.).
Для интоксикационного синдрома характерно сочетание сонливости с упадком сил, головной болью, тошнотой и рвотой. Интоксикационный синдром характерен для внешних и внутренних интоксикаций (отравление ядами или продуктами жизнедеятельности организма при почечной и печеночной недостаточности), а также для инфекционных заболеваний (отравление токсинами микроорганизмов). Читать далее...

Микоплазмоз. Симптомы. Диагностика. Лечение
Оглавление
Микоплазмоз – это инфекционный недуг, провоцируемый микробами из группы микоплазма. Существует ряд разновидностей этого микроорганизма, которые провоцируют заболевания органов дыхания, а также органов мочевыведения и воспроизводства. Микоплазмоз может развиваться в респираторной форме или в урогенитальной. Проявления данных форм микоплазмоза различны, поэтому в данной статье будут рассмотрены обе формы заболевания.
Читать далее...
- Респираторная или легочная форма заболевания
- Как диагностируется легочный микоплазмоз?
- Каковы проявления легочного микоплазмоза?
- Какие способы применяют для определения респираторного микоплазмоза?
- Урогенитальный (мочеполовой) микоплазмоз
- Каким образом распространяется инфекция?
- Каким образом протекает заболевание?
- Какие способы диагностики применяются для обнаружения урогенитального микоплазмоза?
- Терапия урогенитального микоплазмоза

Прививка АДСМ - правила вакцинации, реакции и осложнения
АДСМ применяется только у детей старше 4 лет и взрослых, поскольку для данных категорий коклюш не опасен. У детей с 4 – 5 лет коклюш протекает относительно безопасно, когда вероятность смертельного исхода практически нулевая. А вот у детей до 4 лет коклюш может привести именно к смерти, поскольку его течение может быть острым, и даже молниеносным. Например, взрослые при коклюше просто кашляют в течение 2 – 5 недель, а у детей может наблюдаться внезапный спазм дыхательной мускулатуры и резкая остановка дыхания. В этом случае детям необходимо проводить реанимационные мероприятия. К сожалению, практически все случаи заболевания коклюшем не привитых детей до 1 года оканчиваются смертью малыша.
Спектр применения прививки АДСМ достаточно широк. В него включаются все взрослые, подлежащие ревакцинации против дифтерии и столбняка каждые 10 лет и дети, которые не переносят АКДС и АДС. Вакцина АДСМ содержит половинную дозу столбнячного и дифтерийного анатоксинов, которые достаточны для того, чтобы вновь активировать приобретенный ранее иммунитет.
На сегодняшний день в России доступны отечественная вакцина АДСМ и импортная Имовакс Д.Т.Адюльт, которая реже вызывает различные реакции со стороны организма, в ответ на ее введение. Кроме комбинированной дивалентной вакцины АДСМ, имеются две одновалентные – отдельно против столбняка (АС) и против дифтерии (АД).
Оглавление
Вакцина АДСМ правильно пишется АДС–м, что означает: Адсорбированная Дифтерийно–Столбнячная в Малых дозах. Прививка АДСМ является частным вариантом такой широко известной вакцины, как АКДС. Но АКДС содержит еще и компонент, направленный против коклюша, которого нет в АДСМ. АДСМ в настоящее время используется для проведения ревакцинаций, то есть повторных введений вакцины для активации ранее приобретенного иммунитета, и продления срока его действия.- Преимущества прививки АДСМ перед АС и АД
- Прививка АДСМ взрослым
- Прививка АДСМ детям
- Прививка АДСМ и беременность
- Календарь прививок АДСМ
- Прививка АДСМ R2 и R3
- Прививка АДСМ в 7 лет
- АДСМ в 14 лет
- Где сделать прививку АДСМ?
- Куда делают инъекцию вакцины?
- Прививка АДСМ – инструкция
- Реакция на вакцину и ее последствия
- Алкоголь и прививка АДСМ
- Осложнения у взрослых и детей
- Противопоказания
- Прививка АДСМ - правила вакцинации, реакции и осложнения - Видео
АДСМ применяется только у детей старше 4 лет и взрослых, поскольку для данных категорий коклюш не опасен. У детей с 4 – 5 лет коклюш протекает относительно безопасно, когда вероятность смертельного исхода практически нулевая. А вот у детей до 4 лет коклюш может привести именно к смерти, поскольку его течение может быть острым, и даже молниеносным. Например, взрослые при коклюше просто кашляют в течение 2 – 5 недель, а у детей может наблюдаться внезапный спазм дыхательной мускулатуры и резкая остановка дыхания. В этом случае детям необходимо проводить реанимационные мероприятия. К сожалению, практически все случаи заболевания коклюшем не привитых детей до 1 года оканчиваются смертью малыша.
Спектр применения прививки АДСМ достаточно широк. В него включаются все взрослые, подлежащие ревакцинации против дифтерии и столбняка каждые 10 лет и дети, которые не переносят АКДС и АДС. Вакцина АДСМ содержит половинную дозу столбнячного и дифтерийного анатоксинов, которые достаточны для того, чтобы вновь активировать приобретенный ранее иммунитет.
На сегодняшний день в России доступны отечественная вакцина АДСМ и импортная Имовакс Д.Т.Адюльт, которая реже вызывает различные реакции со стороны организма, в ответ на ее введение. Кроме комбинированной дивалентной вакцины АДСМ, имеются две одновалентные – отдельно против столбняка (АС) и против дифтерии (АД).
Преимущества прививки АДСМ перед АС и АД
Поскольку вакцина АДСМ содержит в своем составе активные компоненты сразу против двух инфекций, ее называют бивалентной. Любую прививку, содержащую только один компонент (например, против столбняка), называют моновалентной. Многие родители и просто взрослые люди считают, что моновалентные вакцины лучше бивалентных или поливалентных. Однако это глубокое заблуждение. Читать далее...
Девясил высокий: описание, состав и свойства, применение, противопоказания и рецепты
Лекарственные препараты из корней и корневищ помогают справиться с такими недугами:
Корневища и корни обладают своеобразным ароматом и пряным горьковато-жгучим вкусом. Читать далее...
Оглавление
Девясил высокий давно известен своими целебными свойствами, которые в своей практике использовались Гиппократом, Диоскоридом, Авиценной (недаром это растение называют растением "девяти сил"). О свойствах девясила, его применении, формах и противопоказаниях и пойдет речь далее.- Описание растения
- Что лечит девясил?
- Сбор и хранение
- Состав и свойства девясила
- Польза и вред девясила
- Применение
- Противопоказания
- Рецепты с девясилом
- Девясил: лекарственные свойства и народные рецепты - видео
Описание растения
Это растение отличается довольно крупными цветками оранжевого либо желтого цвета. Его максимальная высота составляет два метра. Растет девясил на лугах, в сосновых борах, недалеко от водоемов, в лиственных лесах. Наиболее предпочтительна для применения - трава в возрасте двух–трех лет, с широким и прямым стеблем, потому как более молодое растение не содержит необходимое количество полезных веществ.Что лечит девясил?
Корни и корневища
В лечебных целях преимущественно используются корни и корневища девясила, обладающие следующими свойствами:- отхаркивающее;
- потогонное;
- мочегонное;
- антисептическое;
- ранозаживляющее;
- противовоспалительное;
- болеутоляющее;
- кровоочистительное.
Лекарственные препараты из корней и корневищ помогают справиться с такими недугами:
- бронхит;
- бронхиальная астма;
- воспаление легких;
- туберкулез;
- заболевания ЖКТ;
- заболевания печени;
- кожные болезни;
- нарушение менструального цикла;
- малокровие;
- заболевания почек;
- геморрой;
- сахарный диабет (именно корни девясила содержат химическое вещество инулин, который заменяет больным сахарным диабетом сахар и крахмал);
- гастрит;
- колиты;
- холецистит;
- язва;
- панкреатит;
- гипертония;
- мигрень;
- эпилепсия;
- коклюш.
Корневища и корни обладают своеобразным ароматом и пряным горьковато-жгучим вкусом. Читать далее...
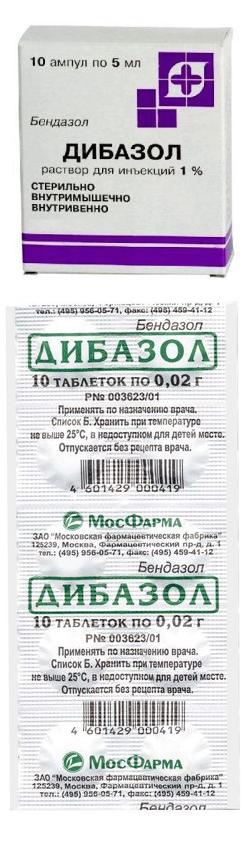
Дибазол – инструкция по применению, цена и отзывы
МНН (международное непатентованное название): Бендазол / Bendazolum.
Группа препаратов: Дибазол относится к миотропным спазмолитическим средствам.
2. Ампулы 0,5% и 1% раствора по 1; 2 и 5 мл для парентерального введения.
Вспомогательные компоненты: тальк, лактоза, картофельный крахмал, стеарат кальция, поливинилпирролидон.
Дибазол обладает также умеренной иммуномодулирующей активностью, так как имеет сходство с левамизолом, который относится к препаратам, стимулирующим процессы иммунитета. Иммуностимулирующий эффект Дибазола обусловлен способностью усиливать выработку эндогенного интерферона. Читать далее...
Оглавление
Латинское название: Дибазол / Dibazolum.- Формы выпуска
- Состав Дибазола
- Физико-химические свойства
- Фармакологическое действие
- Показания к применению
- Противопоказания
- Инструкция по применению
- Использование Дибазола при гриппе
- Побочные действия
- Передозировка
- Особые указания
- Комбинированные препараты с Дибазолом
- Аналоги
- Условия хранения и срок годности
- Условия продажи в аптеках
- Дибазол: цена
- Производитель
- Отзывы о препарате
МНН (международное непатентованное название): Бендазол / Bendazolum.
Группа препаратов: Дибазол относится к миотропным спазмолитическим средствам.
Формы выпуска
1. Таблетки 2; 3; 4 мг для детей и 20 мг N10 для взрослых.2. Ампулы 0,5% и 1% раствора по 1; 2 и 5 мл для парентерального введения.
Состав Дибазола
Действующее вещество: бендазол (2-Бензилбензимидазола гидрохлорид)Вспомогательные компоненты: тальк, лактоза, картофельный крахмал, стеарат кальция, поливинилпирролидон.
Физико-химические свойства
Белого цвета кристаллический порошок с сероватым или желтоватым оттенком, горько-солёного вкуса. Трудно растворяется в воде, достаточно легко растворим в спирте. Гигроскопичен.Фармакологическое действие
Обладает миотропным (воздействие на мышцы), спазмолитическим, сосудорасширяющим и умеренным, непродолжительным гипотензивным (снижающим давление) действием. Оказывает влияние на гладкую мускулатуру кровеносных сосудов (артериол и венул) и сосудов внутренних органов. Снижая тонус кровеносных сосудов, Дибазол тем самым уменьшает артериальное давление и увеличивает кровоснабжение участков ишемии миокарда, что наблюдается при ишемической болезни сердца. Способен стимулировать межнейронную передачу в синапсах спинного мозга, что нашло широкое применение в неврологии.Дибазол обладает также умеренной иммуномодулирующей активностью, так как имеет сходство с левамизолом, который относится к препаратам, стимулирующим процессы иммунитета. Иммуностимулирующий эффект Дибазола обусловлен способностью усиливать выработку эндогенного интерферона. Читать далее...

С помощью чего можно похудеть? Способы и пути потери веса – от классических до самых неожиданных, а порой и до приносящих удовольствие
Не склад для пищи и не бочка для вина!"
К.Г. Смирнов-Васильев
Почему же, при таком огромном количестве желающих похудеть, число тех, кто действительно добился результата - очень небольшое? Дело в том, что большинство из нас убеждено, что лишиться "лишней красоты" можно только посредством каких-либо лишений. Но, к счастью, это не больше, чем заблуждение. В нашей статье мы постараемся Вам рассказать о том, как можно терять вес без постоянного ощущения голода, без ночных кошмаров, наполненных всевозможными кулинарными изысками, и без изнуряющих тренировок полуголодного организма, который находится на грани потери сознания.
Ниже мы приведем основные правила и рекомендации для потери избыточного веса:
1. Контролируйте свой вес, взвешиваясь 2-3 раза в неделю.
2. Если Вам необходимо избавиться от 10 кг, то не ставьте своей целью сразу избавиться от всей этой массы. Скажите себе, что Вам необходимо терять 1,5-2 кг в неделю. Достигать маленькие цели значительно легче, чем постоянно думать о том, сколько Вам всего нужно потерять в весе, и как медленно продвигается процесс. Более того, постепенное избавление от лишних килограммов не окажет губительного влияния на Ваше здоровье в целом.
3. Поставьте перед собой четкие и реалистичные цели, ради которых Вам необходимо сбросить лишние килограммы: здоровье, любимое платье и т.д. Читать далее...
Оглавление
"...Живот твой — не могила для баранов, - Введение
- Классические составляющие процесса потери веса
- Неожиданные способы похудения
- Пути потери лишнего веса, приносящие удовольствие
Не склад для пищи и не бочка для вина!"
К.Г. Смирнов-Васильев
Введение
Кажется, мысль о том, что тело, которое мы так часто наблюдаем в зеркале - несовершенно, посещает каждого из нас хотя бы раз в жизни. Причиной этого могут быть модные стандарты красоты, востребованность противоположным полом, полоса неудач в жизни в целом и т.д. Причин и факторов может быть большое множество. Но, несмотря на разнообразие поводов и оснований, все они ведут к одному – желанию похудеть и к поиску путей, чтобы это осуществить.Почему же, при таком огромном количестве желающих похудеть, число тех, кто действительно добился результата - очень небольшое? Дело в том, что большинство из нас убеждено, что лишиться "лишней красоты" можно только посредством каких-либо лишений. Но, к счастью, это не больше, чем заблуждение. В нашей статье мы постараемся Вам рассказать о том, как можно терять вес без постоянного ощущения голода, без ночных кошмаров, наполненных всевозможными кулинарными изысками, и без изнуряющих тренировок полуголодного организма, который находится на грани потери сознания.
Классические составляющие процесса потери веса
Существует огромное количество источников информации, содержащих программы, советы и рекомендации, которые обещают помочь желающим обрести столь долгожданную стройность. Однако только диета без физической нагрузки, или только физическая нагрузка без диеты - дают незначительный результат. Поэтому, решив худеть с пользой для себя, мы должны понимать, что этому сможет помочь только комплекс, состоящий из корректировки питания и увеличения физической активности.Ниже мы приведем основные правила и рекомендации для потери избыточного веса:
1. Контролируйте свой вес, взвешиваясь 2-3 раза в неделю.
2. Если Вам необходимо избавиться от 10 кг, то не ставьте своей целью сразу избавиться от всей этой массы. Скажите себе, что Вам необходимо терять 1,5-2 кг в неделю. Достигать маленькие цели значительно легче, чем постоянно думать о том, сколько Вам всего нужно потерять в весе, и как медленно продвигается процесс. Более того, постепенное избавление от лишних килограммов не окажет губительного влияния на Ваше здоровье в целом.
3. Поставьте перед собой четкие и реалистичные цели, ради которых Вам необходимо сбросить лишние килограммы: здоровье, любимое платье и т.д. Читать далее...

Вербена лекарственная: описание, сбор и хранение, свойства, применение и противопоказания
Кроме того, корни вербены, обладающие вяжущим действием, показаны при лечении дизентерии. Читать далее...
Оглавление
Вербена лекарственная, помимо своего привлекательного внешнего вида, обладает уникальными целебными свойствами, которые нашли применение не только в народной, но и в традиционной медицине. О свойствах этого растения, правилах его сбора и хранения, а также сфере и способах применения, и пойдет речь в этой статье.- Описание растения вербена лекарственная
- Сбор и хранение
- Состав и свойства вербены
- Польза вербены
- Применение вербены
- Противопоказания
- Рецепты с вербеной
Описание растения вербена лекарственная
Существует больше 200 видов вербены, но лишь вербена лекарственная используется в медицинской практике. Цветки этого растения бывают одноцветными, а также с белым либо кремовым глазком. Растет вербена лекарственная на полянах и вдоль дорог, а также в качестве сорняка в полях по посевам. Аптечная вербена, называемая в народе "кашицей" и "порелишником", культивируется, как лекарственное растение.Листья и цветки
Свежие листья и цветки вербены применяются в качестве ранозаживляющего средства, прикладываясь к пораженным участкам кожи. Также листья этого растения по праву считаются прекрасным противоцинговым средством, поскольку в них содержится порядка 100 мг витамина С, не говоря уже про эфирные масла, а также дубильные вещества.Семена
Семена вербены, в сочетании с семенами пиона, используются в народной медицине при лечении эпилепсии.Корень вербены
Корень растения, прикладываемый к пораженному участку в виде пластыря, применяется при таких болезнях:- золотуха;
- язва;
- свинка.
Кроме того, корни вербены, обладающие вяжущим действием, показаны при лечении дизентерии. Читать далее...

Температура тела 37-37,5 - что с этим делать?
В любом случае, если держится температура 37oС, необходимо сообщить об этом квалифицированному специалисту. Только он, после проведения необходимого обследования, может сказать, является ли это вариантом нормы, или говорит о наличии заболевания.
Температура тела у человека может быть следующей:
1. Пониженная (менее 35,5oС).
2. Нормальная (35,5-37oС).
3. Повышенная:
Зачастую результаты термометрии в пределах 37-37,5oС специалисты даже не считают патологией, называя субфебрильной температурой только данные 37,5-38oС.
Что нужно знать о нормальной температуре:
Является ли повышение температуры патологией, зависит от многих факторов. Так, длительная температура 37oС у ребенка в вечерние часы является вариантом нормы, а те же показатели у пожилого человека утром - скорее всего говорят о патологии. Читать далее...
Оглавление
Повышение температуры тела до невысоких субфебрильных цифр – явление достаточно частое. Оно может быть связано как с различными заболеваниями, так и быть вариантом нормы, или являться погрешностью в проведении измерений.- Температура: какая она может быть?
- Температура 37oС - это нормально?
- Патологические причины
- К какому врачу обращаться при повышенной температуре тела?
- Какие исследования и диагностические процедуры могут назначить врачи при повышении температуры тела до 37-37,5oС?
- Температура 37-37,5oС: что делать?
- Меры профилактики
- Температура тела 37 – 37,5 – причины и что с этим делать? - Видео
В любом случае, если держится температура 37oС, необходимо сообщить об этом квалифицированному специалисту. Только он, после проведения необходимого обследования, может сказать, является ли это вариантом нормы, или говорит о наличии заболевания.
Температура: какая она может быть?
Следует учитывать, что температура тела - непостоянная величина. Допустимы колебания в течение суток в различные стороны, что вполне нормально. Никакими симптомами это не сопровождается. Но человек, впервые обнаруживший у себя постоянную температуру 37oС, может быть крайне из-за этого обеспокоен.Температура тела у человека может быть следующей:
1. Пониженная (менее 35,5oС).
2. Нормальная (35,5-37oС).
3. Повышенная:
- субфебрильная (37,1-38oС);
- фебрильная (выше 38oС).
Зачастую результаты термометрии в пределах 37-37,5oС специалисты даже не считают патологией, называя субфебрильной температурой только данные 37,5-38oС.
Что нужно знать о нормальной температуре:
- Согласно статистике, наиболее часто встречающаяся нормальная температура тела - 37oС, а не 36,6oС, вопреки распространенному мнению.
- Нормой являются физиологические колебания показателей термометрии в течение суток у одного и того же человека в пределах 0,5oС, или даже больше.
- В утренние часы обычно отмечаются более низкие показатели, в то время как температура тела днем или вечером может быть 37oС, или чуть выше.
- В глубоком сне показатели термометрии могут соответствовать 36oС или меньше (как правило, самые низкие данные отмечаются между 4 и 6 часами утра, а вот 37oС и выше температура утром может говорить о патологии).
- Наиболее высокие данные измерений часто фиксируются примерно с 4 часов вечера, и до ночи (например, постоянная температура 37,5oС в вечерние часы может быть вариантом нормы).
- В пожилом возрасте нормальная температура тела может быть более низкой, а суточные ее колебания не так сильно выражены.
Является ли повышение температуры патологией, зависит от многих факторов. Так, длительная температура 37oС у ребенка в вечерние часы является вариантом нормы, а те же показатели у пожилого человека утром - скорее всего говорят о патологии. Читать далее...
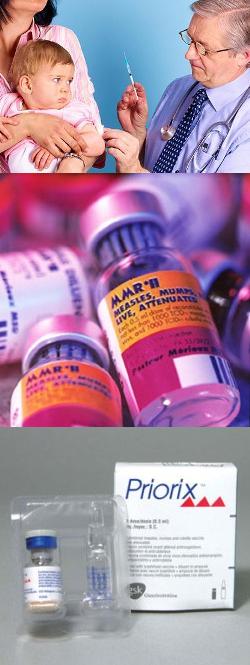
Прививка корь-паротит-краснуха - правила иммунизации, виды вакцин, реакции и осложнения
Заражение обычно происходит воздушно-капельным путем, или при личном контакте с уже больным или инфицированным человеком. После попадания вирусов кори, краснухи или паротита в организм, до развития симптомов инфекций должно пройти некоторое время, так называемый инкубационный период. Для данных инфекций он составляет от 10 до 20 суток. В течение инкубационного периода человек является источником вируса, и может заражать других. Спустя время инкубационного периода у человека появляются характерные симптомы данных инфекций, которые остаются на протяжении недели – двух, после чего наступает выздоровление. В период активного заболевания, а также в течение недели после ухода клинических симптомов, человек еще является носителем вируса и источником заражения для других людей примерно 5 – 7 суток. И корь, и краснуха, и паротит поражают детей раннего возраста, преимущественно до 10 лет. Особенно большое количество случаев приходится на 5 – 7-летних малышей.
На сегодняшний день корь и краснуха являются потенциально более опасными инфекциями, по сравнению с паротитом. Поэтому в странах, где эпидемиологическая обстановка неблагополучна, рекомендуется сосредоточить усилия в первую очередь на борьбе с краснухой и корью, а затем подключать и паротит. Когда эпидемии кори пойдут на спад, и будет зарегистрировано снижение заболеваемости (чтобы можно было вводить прививку в 1 год, а не в 9 месяцев), тогда можно включать в национальные программы иммунизации и паротит. При иммунизации детей от паротита необходимо охватывать не менее 80% малышей, поскольку при меньшем количестве привитых будет наблюдаться смещение заболеваемости данной инфекцией на более старшие возрастные группы (13 – 15 лет). Такой перенос паротита на подростков является опасным, поскольку у 20% мальчиков развивается неблагоприятное осложнение – орхит, результатом которого может стать бесплодие в будущем.
Оглавление
Три типичные детские инфекции - корь, краснуха и паротит - являются вирусными, а следовательно очень заразными. При контакте непривитых людей с больным корью инфицируется 95%, краснухой – 98% и паротитом – 40%. Причем носитель вирусов этих инфекций - исключительно человек, то есть микроорганизм циркулирует исключительно среди людей. Вспышки заболеваний могут формироваться один раз в 2 – 5 лет, в зависимости от качества жизни людей, условий проживания, скученности, питания и т.д. Вирусы кори, краснухи и паротита не способны поражать другие биологические виды, кроме человека.- Прививка корь-краснуха-паротит
- Прививки корь-краснуха-паротит детям
- Календарь прививок корь-краснуха-паротит
- После вакцинации
- Реакция на вакцины от кори, краснухи и паротита (побочные эффекты)
- Последствия иммунизации от кори, краснухи и паротита
- Сравнение осложнений после прививки и вследствие коревой, краснушной и паротитной инфекций
- Осложнения
- Противопоказания к иммунизации от кори, краснухи и паротита
- Виды вакцин
- Отечественная вакцина корь-краснуха-паротит
- Импортная прививка корь-краснуха-паротит
- Вакцина корь-краснуха-паротит "Приорикс"
Заражение обычно происходит воздушно-капельным путем, или при личном контакте с уже больным или инфицированным человеком. После попадания вирусов кори, краснухи или паротита в организм, до развития симптомов инфекций должно пройти некоторое время, так называемый инкубационный период. Для данных инфекций он составляет от 10 до 20 суток. В течение инкубационного периода человек является источником вируса, и может заражать других. Спустя время инкубационного периода у человека появляются характерные симптомы данных инфекций, которые остаются на протяжении недели – двух, после чего наступает выздоровление. В период активного заболевания, а также в течение недели после ухода клинических симптомов, человек еще является носителем вируса и источником заражения для других людей примерно 5 – 7 суток. И корь, и краснуха, и паротит поражают детей раннего возраста, преимущественно до 10 лет. Особенно большое количество случаев приходится на 5 – 7-летних малышей.
На сегодняшний день корь и краснуха являются потенциально более опасными инфекциями, по сравнению с паротитом. Поэтому в странах, где эпидемиологическая обстановка неблагополучна, рекомендуется сосредоточить усилия в первую очередь на борьбе с краснухой и корью, а затем подключать и паротит. Когда эпидемии кори пойдут на спад, и будет зарегистрировано снижение заболеваемости (чтобы можно было вводить прививку в 1 год, а не в 9 месяцев), тогда можно включать в национальные программы иммунизации и паротит. При иммунизации детей от паротита необходимо охватывать не менее 80% малышей, поскольку при меньшем количестве привитых будет наблюдаться смещение заболеваемости данной инфекцией на более старшие возрастные группы (13 – 15 лет). Такой перенос паротита на подростков является опасным, поскольку у 20% мальчиков развивается неблагоприятное осложнение – орхит, результатом которого может стать бесплодие в будущем.