
- Немного статистики!
- Немного о строении легких
- Причины
- Пневмония (воспаление легких): определение, причины, пути передачи, последствия и осложнения - видео
- Виды и формы
- Госпитальная и внегоспитальная пневмония
- Типичная и атипичная пневмония
- Острое и хроническое воспаление легких
- Бактериальное воспаление легких
- Гнойная пневмония
- Вирусное воспаление легких
- Грибковая пневмония (микоз)
- Аспирационное воспаление легких
- Одностороннее и двустороннее воспаление легких
- Очаговая пневмония
- Крупозное воспаление легких
- Интерстициальная пневмония
- Симптомы
- Воспаление легких - клинические проявления и симптомы (температура, кашель, боль в груди, одышка и т.д.). Бессимптомная пневмония. Больничная и внебольничная, аспирационная, атипичная пневмония - видео
- Диагностика
- Диагностика пневмонии: рентген, анализ крови и мочи, посев мокроты. Как отличить воспаление легких от бронхита или от гриппа, от туберкулеза - видео
- Как выглядит пневмония на рентгеновском снимке: очаговая, крупозная (долевая), интерстициальная, абсцедирующая, пневмония у грудного ребенка (пиопневмоторакс), бронхопневмония и др. - видео
- Лечение
- Лечение пневмонии дома и в стационаре: антибиотики, муколитики, средства народной медицины, ингаляции, ЛФК и дыхательная гимнастика - видео
- Прогнозы
- Профилактика пневмонии
- Прогнозы и профилактика воспаления легких. Можно ли умереть от пневмонии. Существует ли хроническая пневмония - видео
- Особенности воспаления легких у детей
- Пневмония у детей и беременных: причины, симптомы, осложнения, лечение - видео
- Ответы на часто задаваемые вопросы
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Воспаление легких испокон веков было одним из наиболее актуальных заболеваний всего человечества. В наше время медицина имеет внушительное количество антибиотиков, вакцин и других лекарственных препаратов. Врачи уже давно разработали эффективные схемы терапии пациентов с пневмонией, информативные методы диагностики и работают над действенными мерами профилактики данного заболевания. И в большинстве случаев, при правильном подходе, такие пациенты выздоравливают, не имея осложнений и последствий. Но эти мероприятия не позволяют справиться с проблемой смертности от воспаления легких во всем мире.
Немного статистики!
Статистика заболеваемости и смертности воспалением легких ужасает. Ежегодно в мире умирает до 1,5 миллионов детей от пневмонии, а это больше чем от всех инфекций, вместе взятых (туберкулез, пневмония, корь, малярия и прочее). Также воспаление легких является причиной смерти деток возрастом до 5 лет в каждом шестом случае. У взрослых статистика не менее впечатляющая.С каждым годом количество случаев данного заболевания растет. Особенно эта проблема актуальна в "бедных" странах Азии и Африки, где до сих пор сохраняется проблема с доступом к антибиотикам и медицинской помощи вообще.
"Масло в огонь" подливают эпидемии гриппа, распространение ВИЧ-инфекции и других болезней, снижающих иммунитет, развитие устойчивости многих бактерий к различным антибиотикам.
Немного о строении легких
Легкие – это парные органы, они располагаются в грудной полости человека и осуществляют одну из наиболее важных функций организма – газообмен.Правое легкое более широкое и короткое, чем левое, что объясняется расположением в левой половине грудной полости сердца. Правое легкое имеет три доли и 10 сегментов, а левое – две доли и 9 сегментов. При описании сегменты указывают буквой S и номер сегмента (например, S1, 2 и т. д.). Все сегменты и доли разделены между собой перегородками из соединительной ткани.
Характеристика органов дыхательной системы, их роль в пневмонии
| Органы дыхания | Схема | Основные функции | Возможные изменения при воспалении легких |
Верхние дыхательные пути:
| 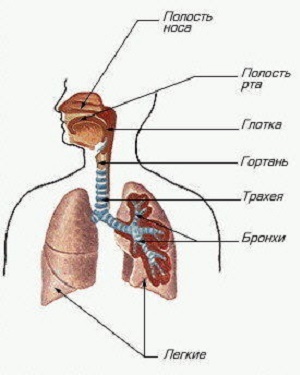 | Через верхние дыхательные пути воздух попадает в нижние дыхательные пути и легкие. В верхних дыхательных путях воздух очищается и согревается. | Часто пневмония развивается как осложнение инфекций верхних дыхательных путей, то есть воспаление спускается вниз в легкие. |
| Бронхиальное дерево. Трахея делится на два главных бронха, которые далее разветвляются по типу веточек дерева, это и есть бронхиальное дерево. Бронхи бывают разного калибра (диаметра), наиболее мелкие из них – это бронхиолы. | 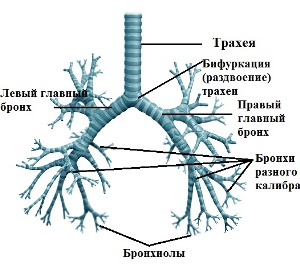 | Трахея и бронхиальное дерево относят к нижним дыхательным путям. В бронхах в норме постоянно выделяется мокрота – слизь с иммунными клетками, это необходимо для очистки дыхательных путей от инфекций, пыли и других инородных частиц. Бронхи покрыты реснитчатым эпителием, реснички своими движениями продвигают мокроту и частички пыли, инфекций в сторону верхних дыхательных путей. В бронхиальном дереве воздух распределяется и попадает в легкие. | Поражение слизистой оболочки бронхов часто сопровождает воспаление легких – бронхопневмония. Бронхит и пневмония схожи в симптомах и проявлениях, по этому поводу наиболее часто требуется дифференциальная диагностика. |
| Ацинус – это структурная единица легкого. Составляющие ацинуса:
| 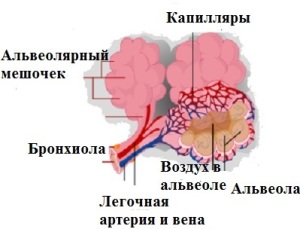 | Альвеолы представляют собой мешочки, которыми заканчиваются самые мелкие бронхиолы. Альвеолы в норме заполнены воздухом. Именно в них происходит газообмен – попадание кислорода в кровь и выведение из нее углекислого газа. Далее кислород разносится с кровью по всему организму в каждый орган, ткань и клеточку, откуда собирается углекислый газ, и так по кругу. | При пневмонии воспалительный процесс происходит в альвеоле, что приводит к нарушению газообмена в пораженном участке, то есть дыхание в них не осуществляется в полном объеме. |
| Плевра – это серозная оболочка, которая покрывает легкое. Она имеет два листка, как сумка из двух слоев образует плевральную полость. | 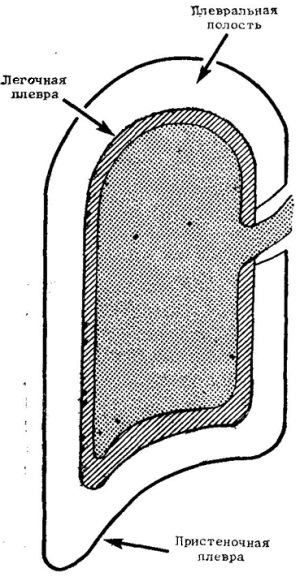 | Основной функцией плевральной полости является предупреждение трения легких во время дыхания о стенки грудной полости во время дыхательных движений. В норме в этой полости содержится небольшое количество жидкости. На рентгенограмме плевральная полость не видна, можно увидеть только плевральные синусы, они имеют небольшие размеры. | При тяжелом течении воспаления легких в процесс может вовлечься и плевра, развивается плевропневмония. В плевральную полость при этом может попасть воспалительная жидкость – плеврит, воздух – пневмоторакс, гной – пиопневмоторакс. |
Причины воспаления легких
Инфекции
 Основная причина воспаления легких – это инфекция. Инфекция в легкие может попадать из очагов воспаления верхних дыхательных путей или в виде аэрозоли из окружающей среды. Реже инфекция попадает из кровеносных сосудов при сепсисе (заражении крови).
Основная причина воспаления легких – это инфекция. Инфекция в легкие может попадать из очагов воспаления верхних дыхательных путей или в виде аэрозоли из окружающей среды. Реже инфекция попадает из кровеносных сосудов при сепсисе (заражении крови).Инфекции, которые наиболее часто вызывают воспаление легких:
1. Бактерии:
- пневмококки;
- стафилококки;
- стрептококки;
- гемофильная палочка;
- клебсиелла.
- грипп;
- аденовирусы;
- парагрипп;
- риновирусы;
- риносинцитиальные вирусы и прочие.
- микоплазмы;
- хламидии;
- легионеллы.
- кандиды;
- пневмоцисты;
- актиномицеты (аспергиллез).
- туберкулез;
- сифилис.
Кроме инфекций, причиной воспаления легких может стать:
- глистная инвазия (аскариды, лямблии и прочее);
- инородные тела в бронхах и легких;
- аллергии;
- аутоиммунные заболевания (когда иммунитет разрушает собственные ткани, принимая их за чужие);
- химические и термические ожоги легких (после пожара, вдыхание различных химических веществ и аэрозолей).
Факторы, повышающие риск развития воспаления легких
1. Сниженный иммунитет:- детский и пожилой возраст;
- беременность;
- наличие хронических очагов воспаления (хронический тонзиллит, бронхит, кариес и многое другое);
- ВИЧ-инфекция и другие иммунодефициты;
- авитаминоз;
- сахарный диабет;
- заболевания пищеварительной системы;
- онкологические патологии;
- аутоиммунные заболевания, и так далее.
3. Состояние окружающей среды:
- переохлаждение или перегревание;
- сквозняки;
- сухой или слишком влажный воздух;
- запыленный, загрязненный воздух;
- вредные условия производства.
5. Хронические заболевания бронхов, в том числе бронхоэктатическая болезнь и бронхиальная астма.
6. Травмы и стрессы.
7. Сердечно-сосудистые заболевания, которые проявляются сердечной недостаточностью.
8. Малоподвижный образ жизни – приводит к так называемым застойным пневмониям.
9. Заболевания нервной системы, сопровождающиеся нарушением глотания, приводят к аспирационным пневмониям.
Пневмония (воспаление легких): определение, причины, пути передачи, последствия и осложнения - видео
Виды и формы воспаления легких
Госпитальная и внегоспитальная пневмония
Эта классификация возникла не из того, где надо лечить воспаление легких – дома или в больнице, а из того, где человек "подцепил инфекцию". Госпитальные пневмонии опасны тем, что на больничные микробы часто не действуют обычные антибиотики, поэтому они тяжело поддаются лечению.Типичная и атипичная пневмония
Такое разделение пневмоний зависит от течения и симптоматики заболевания. Атипичные пневмонии часто протекают со стертыми симптомами без классических проявлений заболевания. Но это не значит, что если нет ярких симптомов, то и воспаление легких протекает легко, наоборот – атипичные пневмонии протекают намного тяжелее и очень быстро приводят к осложнениям. Атипичное течение имеют пневмонии, вызванные вирусами, грибами, некоторыми бактериями, внутриклеточными организмами.Подробнее об атипичной пневмонии
Острое и хроническое воспаление легких
На данный момент в медицине нет понятия "хроническая пневмония", то есть любая пневмония носит острый характер.Бактериальное воспаление легких
Это пневмония, вызванная бактериями. Наиболее часто встречаемый вариант заболевания, обычно характеризуется классическим (типичным) течением, выраженной интоксикацией.Гнойная пневмония
Это вариант осложненного течения бактериальной пневмонии, при котором формируется абсцесс легкого, то есть происходит разрушение легочной ткани гноем. Такая пневмония всегда протекает тяжело, требует длительного лечения и восстановления, может понадобиться оперативное удаление абсцесса легкого.Вирусное воспаление легких
- Первичная вирусная пневмония вызывается непосредственно вирусом. Такой вариант пневмонии всегда протекает тяжело, и в течение короткого времени (нескольких часов или суток) может привести к тяжелым осложнениям, в том числе и отеку легких. Наиболее часто такое воспаление легких развивается на фоне гриппа. Сложным является то, что антибиотики при такой пневмонии малоэффективны.
- Вторичная вирусная пневмония связана с присоединением бактериальной инфекции на фоне вирусной. То есть это смешанный вариант воспаления легких.
Грибковая пневмония (микоз)
Поражение легких грибами встречается нечасто, в основном у лиц с ослабленным иммунитетом. Это один из самых тяжелых вариантов воспаления легких. Грибковое поражение легких может быть первичным (при иммунодефиците) и вторичным (на фоне хронических патологий легких, например, при бронхоэктатической болезни). Такая пневмония имеет атипичное течение, симптомы заболевания не носят острый характер, само заболевание развивается постепенно и протекает в течение длительного периода. Часто такая клиническая картина усложняет диагностику, грибковую причину воспаления легких достаточно тяжело доказать. В отличие от других видов воспаления легких, при грибковой пневмонии антибиотики могут навредить и усугубить течение микоза. Для лечения используют только противогрибковые препараты и препараты, используемые для коррекции иммунитета.Один из вариантов грибкового воспаления легких – это пневмоцистная пневмония, которая встречается только у ВИЧ-позитивных пациентов и указывает на развитие стадии СПИД. И, к сожалению, это одна из частых причин смерти ВИЧ-инфицированных.
Аспирационное воспаление легких
Такая пневмония развивается при попадании в бронхи и легкие инородных тел или жидкостей, в большей степени рвотных масс или пищи. Сложность таких пневмоний заключается в том, что, кроме инфекций, которые в большинстве случаев присоединяются, инородное тело может перекрыть просвет главного бронха и вызвать удушье. Даже если удушья не наступило, организм всеми силами пытается избавиться от чужеродного, возникает выраженный воспалительный процесс. В лечении такой пневмонии, кроме антибиотиков, нужно очистить бронхиальное дерево, для этого назначают лечебную бронхоскопию. При этом вводится специальный аппарат в бронхи с встроенной микрокамерой (бронхоскоп), при помощи щипцов достаются инородные тела, а затем бронхиальное дерево промывают растворами антисептиков.Одностороннее и двустороннее воспаление легких
В воспалительный процесс может вовлекаться только одно или оба легких. Двусторонняя пневмония протекает намного тяжелее, более выражена интоксикация, одышка, чаще возникают осложнения. Да и лечить такую пневмонию намного сложнее.Очаговая пневмония
Под этим термином понимают ограниченное воспаление легких в пределах одной или нескольких долек, то есть поражается бронх и альвеола. Это наиболее часто встречаемая форма пневмонии, имеет более благоприятное течение.Крупозное воспаление легких
Крупозная (долевая) пневмония – это распространение воспаления на всю долю или даже несколько долей одного или обоих легких. В процесс вовлекается плевра. Характеризуется тяжелым течением и большим риском развития осложнений.Интерстициальная пневмония
Этот вид пневмонии относится к атипичным. При этом поражаются не сами альвеолы, а промежуточная ткань легкого. Встречается при вирусном воспалении легких (на фоне гриппа), у ВИЧ-позитивных людей и лиц с ослабленным иммунитетом, а также при грибковом поражении легких. Такое воспаление легких всегда протекает тяжело, с выраженной одышкой и возможным быстрым нарастанием отека легких и сердечной недостаточности. От такого воспаления легких больной может умереть от удушья.Симптомы воспаления легких
| Группа симптомов | Симптом | Механизм развития | Как проявляется? |
Симптомы интоксикации | Повышение температуры тела | Бактерии, которые живут и размножаются в легких, выделяют в кровь токсины и другие продукты жизнедеятельности, отравляющие организм. При этом токсины действуют на центральную нервную систему, сердце и сосуды, печень, почки и другие органы. | При пневмонии температура может быть как невысокой, до 38oС (субфебрильная), так и очень высокой. Иногда столбик термометра повышается до 40-41oС. Лихорадка часто сопровождается ознобом. В более тяжелых случаях возможно бредовое состояние. |
| Слабость, общее недомогание | Больной не может встать с кровати, хочет постоянно спать. | ||
| Головная боль | Может быть сильной или ноющей, обычно возникает на фоне повышения температуры тела. | ||
| Снижение аппетита | Вплоть до полного отказа от еды. | ||
Грудные симптомы | Кашель | Кашель – это защитный рефлекс организма, который направлен на удаление из бронхиального дерева мокроты, инородных частиц или аллергенов. При воспалении легких вырабатывается большое количество мокроты (легочной слизи), в которой содержатся противовоспалительные иммунные клетки, микробы и продукты их жизнедеятельности. Слизь раздражает нервные рецепторы бронхов и вызывает кашель. Легкие не болят. Но в воспалительный процесс может вовлекаться плевра. Плеврит всегда дает боли в грудной клетке. Также при сопутствующем бронхите с сильным кашлем могут раздражаться рецепторы бронхов и возникать боль в груди. Также боли в грудной клетке могут быть связаны с напряжением дыхательной мускулатуры, а именно межреберных мышц и диафрагмы. Это возникает из-за сильного кашля и одышки (учащенное и затрудненное дыхание). | Кашель при пневмонии сначала сухой, то есть без выделения мокроты. Причем на начальной стадии кашель очень редкий и не приносит особого дискомфорта. Затем он учащается, становится изнурительным, не приносящим облегчения. Через несколько дней кашель становится влажным, с выделением густой мокроты. Со временем отхождение мокроты облегчается. У взрослых кашель с самого начала может быть влажным. Интересно, что при пневмонии кашель больше беспокоит в дневное время суток и значительно усиливается вечером, а ночью может не беспокоить вовсе. |
| Мокрота | Мокрота при различных видах пневмонии может отличаться. Светлая густая или с серым оттенком мокрота может быть при вирусной пневмонии. Желто-зеленая мокрота – при бактериальных пневмониях. Гнойная зловонная мокрота – при абсцессе легкого или грибковой пневмонии. Ржавая мокрота – при крупозной пневмонии. Мокрота с прожилками крови может появиться при любом воспалении легких, которое сопровождается сильным сухим кашлем, но чаще бывает при грибковых пневмониях и туберкулезе. Пенистая мокрота может указывать на развитие осложнения пневмонии – отек легких. | ||
| Боль в груди или спине | При плеврите боли локализуются в области пораженной половины грудной клетки, могут отдавать в спину, руку, живот. Болевой синдром усиливается на фоне кашля, глубокого дыхания, физической нагрузке. При бронхите боли располагаются в области грудины, значительно усиливаются при кашле. При перенапряжении дыхательных мышц боль возникает по всей грудной клетке, усиливается при кашле и глубоком дыхании. Также при этом могут болеть мышцы живота, шеи и плечевого пояса. | ||
Симптомы, связанные с дыхательной недостаточностью | Одышка | При воспалении легких пораженные альвеолы не участвуют в дыхании. При обширных пневмониях возникает дыхательная недостаточность, то есть организм не получает необходимый объем кислорода. В ответ на это учащается дыхание, организм пытается восполнить необходимый для жизни кислород. От нехватки воздуха возникает гипоксия, нарушаются функции некоторых органов. На фоне дыхательной недостаточности может развиться и сердечная недостаточность. | Дыхание при пневмонии учащенное, шумное, может сопровождаться ощущением хрипов в груди. Может наблюдаться инспираторная одышка (затруднение вдоха), а также смешанная одышка, то есть затруднение как вдоха, так и выдоха. Одышка может наблюдаться как при физической нагрузке, в том числе и кашле, так и в покое. От этого и зависит тяжесть дыхательной недостаточности. При развитии сердечной недостаточности к одышке присоединяются аритмия, отеки, боли в сердце, "скачки" артериального давления. |
| Гипоксия |
|
Пневмония обычно начинается остро, реже постепенно, с появлением и усилением классических симптомов.
Варианты течения воспаления легких:
- легкое течение;
- средней степени тяжести;
- тяжелое течение.
На тяжесть течения пневмонии обычно влияет причина развития, степень распространения воспаления в легочной ткани, наличие сопутствующих патологий, дыхательной недостаточности и осложнений.
Как распознать начало пневмонии?
 Самостоятельно распознать начало воспаления легких практически не представляется возможным, так как основные симптомы совпадают с таковыми при бронхите, трахеите и многих других простудных заболеваниях. Диагноз воспаления легких может поставить только доктор. Только выслушав хрипы над легкими, проведя рентгенологическое исследование и анализы, можно говорить о начале или разгаре воспаления легких.
Самостоятельно распознать начало воспаления легких практически не представляется возможным, так как основные симптомы совпадают с таковыми при бронхите, трахеите и многих других простудных заболеваниях. Диагноз воспаления легких может поставить только доктор. Только выслушав хрипы над легкими, проведя рентгенологическое исследование и анализы, можно говорить о начале или разгаре воспаления легких.Но многие при простудных заболеваниях к врачу обращаются не сразу, пытаясь самостоятельно справиться с заболеванием при помощи народных средств и рекомендаций фармацевтов. Определим основные показания для обязательного обращения к врачу:
- высокая температура тела, которая плохо сбивается жаропонижающими средствами;
- кашель на фоне признаков гриппа;
- наличие слабости, снижение аппетита;
- частый кашель, который сопровождается болью в груди;
- затруднение дыхания, одышка при небольшой физической нагрузке или без нее;
- появление необычной мокроты.
Воспаление легких - клинические проявления и симптомы (температура, кашель, боль в груди, одышка и т.д.). Бессимптомная пневмония. Больничная и внебольничная, аспирационная, атипичная пневмония - видео
Диагностика воспаления легких

Осмотр врача
- Возможные катаральные изменения (покраснение горла, выделения из носа);
- кожа часто гиперемированная или бледная, влажная на ощупь;
- может отмечаться синюшность вокруг глаз и рта;
- учащение дыхания более 20-24 в минуту;
- возможно затруднение дыхания, вдоха и/или выдоха;
- выслушиваются хрипы над пораженными участками легких (крепитации, влажные или сухие хрипы);
- при простукивании грудной клетки (перкуссии) наблюдается притупление звука над воспаленным участком;
- учащенное сердцебиение (более 90 ударов в минуту);
- возможны функциональные шумы в сердце.
Рентгенография при пневмонии
Изменение рентгенологической картины легких – это обязательное условие при диагностике пневмонии, без рентгена никак. Обычно проводят обзорную рентгенографию органов грудной клетки.Пневмония на рентгене проявляется наличием затемнения легочной ткани, это выглядит как белые пятна. Такие изменения могут быть как в одном, так и в обоих легких.
Рентгенологические изменения при пневмонии:
1. Наличие инфильтрации легочной ткани неправильной формы, без четких границ, которые могут быть различных размеров:
- очаговая пневмония – единичные изменения размером до 1 см в диаметре;
- сегментарная пневмония – инфильтрация, занимающая 1 сегмент легкого;
- долевая или крупозная пневмония – инфильтрация может занимать целую долю;
- тотальная пневмония – легочные изменения занимают все легкое;
- абсцедирующая пневмония – наличие просветления (темного пятна) на фоне инфильтрации, может быть выявлен горизонтальный уровень жидкости (гноя);
- интерстициальная пневмония – чаще встречается двустороннее поражение легких, выглядит в виде линейного рисунка, может напоминать мелкую сеточку, обычно располагаются в нижних отделах обоих легких.
3. Изменения корня легкого. Корень легкого – это главный бронх, легочная артерия и вена, внутригрудные лимфатические узлы, в норме на рентгене выглядит как плавная дуга. При пневмонии корень сохранят свою форму, но появляется их тяжистость, что связано с расширением кровеносных сосудов. Редко, в основном в детском возрасте, могут увеличиваться внутригрудные лимфоузлы, при этом корень легкого деформируется и расширяется.
4. Изменения диафрагмы. При долевой или сегментарной пневмонии происходит уплотнение доли легкого, поэтому диафрагма на пораженной стороне приподнимается.
5. Изменения в плевре обычно возникают при плевропневмонии на пораженном пневмонией участке, при этом синусы плевральной полости не видны, может определяться уровень жидкости в плевральной полости и смещение сердца в здоровую сторону.
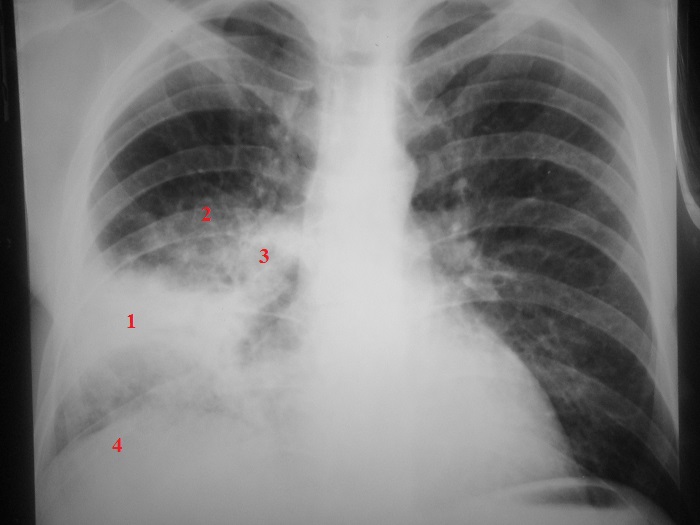
Фото: Обзорная рентгенограмма органов грудной клетки в прямой проекции при воспалении легких.
1. Инфильтрация легочной ткани в нижней доле правого легкого.
2. Усиление легочного рисунка.
3. Тяжистость корня легкого.
4. Высокое стояние купола диафрагмы.
Диагноз: Нижнедолевая пневмония правого легкого (крупозное воспаление легких).
Назначают ли флюорографию (ФГ) при подозрении на воспаление легких?
Если доктор подозревает пневмонию, то обычно назначают рентгенографию. Флюорография в таких случаях будет менее информативной, есть вероятность пропуска изменений, характерных при воспалении легких.Подробнее о флюорографии
Используют ли компьютерную томографию (КТ) при диагностике пневмонии?
Компьютерная томография – это, безусловно, очень информативный метод, который позволяет реально оценить состояние легочной ткани и выявить даже самые небольшие изменения. Однако при подозрении на воспаление легких обычно используют обзорную рентгенографию, так как при КТ используется большая лучевая нагрузка. Но томографию рекомендуют во всех непонятных и запущенных случаях, для дифференциальной диагностики с другими заболеваниями. Также компьютерная томография просто необходима при интерстициальной пневмонии.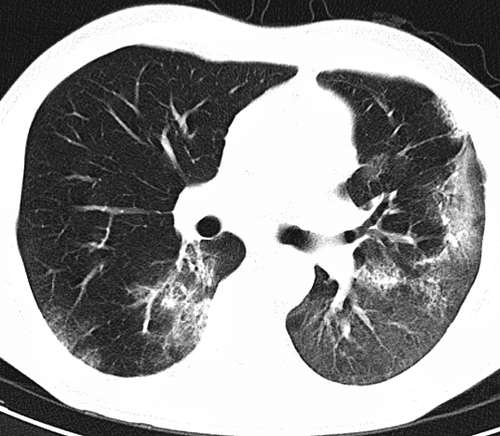
Фото: компьютерная томография (КТ) легких при интерстициальной пневмонии.
Подробнее о компьютерной томографии
Нужен ли контрольный рентген после пневмонии?
Контрольное рентгенологическое исследование легких после проведенной антибактериальной терапии пневмонии обязательно. Это позволит не пропустить другие патологии, которые маскируются под воспалением легких (например, туберкулез, рак легких), а также проконтролировать восстановление легочной ткани.Рентген легких обычно рекомендуется повторить через 10-21 день. При отсутствии улучшения общего состояния на фоне лечения, рентгенограмма может быть проведена и в более ранние сроки для определения дальнейшей тактики терапии.
В динамике на фоне лечения пневмония постепенно рассасывается. Обычно к 21-му дню происходит полное восстановление легочной ткани. После воспаления легких могут остаться участки пневмосклероза (образование соединительной ткани, по сути "шрама").
Общий анализ крови при воспалении легких
 Наиболее информативным лабораторным исследованием при воспалении легких является общий анализ крови, который отображает ответ иммунитета на воспалительный процесс.
Наиболее информативным лабораторным исследованием при воспалении легких является общий анализ крови, который отображает ответ иммунитета на воспалительный процесс.| Основные показатели общего анализа крови | Норма | Изменения при воспалении легких |
| Гемоглобин (Hb) | 120-150 г/л для женщин, 130-170 г/л для мужчин. | При тяжелом течении воспаления крови возможно развитие анемии, как реакция на токсины и недостаток кислорода. Поэтому в общем анализе крови может отмечаться снижение уровня гемоглобина и эритроцитов. |
| Эритроциты (RBC, Эр.) | 3,3-5,7 Г/л для женщин, 4-5 Т/л для мужчин | |
| Лейкоциты (WBC, L): | 4-9 Г\л | Обычно происходит увеличение количества лейкоцитов до 10 Г/л и выше. Но при атипичных пневмониях возможны нормальные показатели лейкоцитов или даже их снижение. Это говорит о сниженном иммунном ответе. |
| 0-5% | При пневмонии их количество не изменяется. Но при выздоровлении количество эозинофилов несколько увеличивается, это говорит о благоприятном течении. |
| 0-1% | При тяжелом течении пневмонии возможно выявление 1-2% базофилов, что связано с выраженной интоксикацией. При значительном повышении данного показателя стоит исключать заболевания крови, в том числе лейкоз. |
| 1-6% | Для воспаления легких, вызванного бактериальной инфекцией, характерно значительное повышение нейтрофилов, особенно палочкоядерных, так как именно эти иммунные клетки борются с бактериями. При вирусных пневмониях данный показатель наоборот снижается за счет повышения уровня лимфоцитов. При сниженном иммунитете, а также при тяжелом течении гриппа характерно повышение уровня сегментоядерных нейтрофилов и снижение лимфоцитов, при нормальных значениях палочкоядерных нейтрофилов. |
| 47-72% | |
| 18-40% | Для бактериальных инфекций отмечается снижение уровня лимфоцитов относительно повышения уровня нейтрофилов. При вирусных инфекциях, наоборот, происходит повышение лимфоцитов. |
| 2-10% | При пневмонии уровень моноцитов не изменяется или отмечается незначительное их повышение. |
| Тромбоциты (PLT) | 180-320 Г/л | При воспалении легких не характерно изменение уровня тромбоцитов. Но при выраженной интоксикации, обширном поражении легких, тяжелом течении гриппа возможно изменение количества тромбоцитов, как в сторону повышения, так и снижения. |
| Скорость оседания эритроцитов (СОЭ, ESR) | 5-15 мм/ч для женщин, 3-10 мм/ч для женщин | При воспалении легких ускорение СОЭ выявляется всегда, это наиболее стабильный показатель, который остается повышенным вплоть до выздоровления. |
Анализ мокроты при пневмонии
 Ни рентгенография, ни общий анализ крови не может ответить на вопрос, какой именно возбудитель стал причиной данного воспаления легких. Для точного диагноза необходимо выявить непосредственно возбудителя. С этой целью исследуют мокроту, так как она содержит бактерии и продукты их жизнедеятельности.
Ни рентгенография, ни общий анализ крови не может ответить на вопрос, какой именно возбудитель стал причиной данного воспаления легких. Для точного диагноза необходимо выявить непосредственно возбудителя. С этой целью исследуют мокроту, так как она содержит бактерии и продукты их жизнедеятельности.Мокроту исследуют при помощи мазка и микроскопии, что может предварительно поставить диагноз. Также данное исследование может выявить палочки туберкулеза.
После микроскопии проводят посев мокроты на питательные среды, а через несколько дней получают культуру возбудителя, которую обследуют и точно определяют вид микроорганизма. При правильном подходе мокроту исследуют не только на бактерии, но и на вирусы и грибы.
Выделение бактериальной культуры позволяет провести тест к лекарственной чувствительности, то есть определяют, какие антибиотики будут эффективны, а какие нет смысла назначать. Данный тест поможет подобрать эффективную терапию при отсутствии позитивных эффектов от первых антибиотиков.
Также проводят общий анализ мокроты, при котором выявляют содержание иммунных клеток и определяют характер воспаления.
Как отличить воспаление легких от бронхита и туберкулеза?
Воспаление легких или бронхит?Симптомы и данные врачебного осмотра не позволяют ответить на такой вопрос. Единственным методом дифференциальной диагностики бронхита и пневмонии является рентгенография: при бронхите нет воспалительных изменений в легочной ткани, которые характерны для пневмонии.
 Воспаление легких или туберкулез?
Воспаление легких или туберкулез?Туберкулез – это тоже воспаление легких, только специфическое, вызванное палочкой Коха.
Основные критерии дифференциального диагноза туберкулеза и пневмонии:
- Туберкулез часто имеет бессимптомное или малосимптомное течение, симптомы появляются постепенно, в то время как при воспалении легких заболевание начинается остро, бурно, быстро.
- При туберкулезе "много видим, мало слышим", то есть при больших изменениях на рентгенограммах хрипы в легких практически отсутствуют.
- Пневмония часто поражает нижние, а туберкулез верхние доли легких, но это является субъективным признаком.
- Анализ крови при пневмонии практически всегда воспалительный, в то время как при туберкулезе анализ крови может быть нормальным.
- Рентгенологическая картина при туберкулезе может иметь свои особенности (наличие инфильтратов, каверн, очагов разной интенсивности).
- При туберкулезе в анализе мокроты можно выявить микобактерии туберкулеза (кислотоустойчивые бактерии или КУБ).
- При отрицательном результате анализа мокроты на туберкулез окончательно отличить эти два заболевания поможет время, то есть отсутствие рентгенологической динамики после получения курса антибактериальной пневмонии через 10-14 дней. За это время пневмония рассосется или в тяжелых случаях осложнится, а с туберкулезом ничего не произойдет.
Отзывы