Симптомы заболеваний
Глоссарий
А
Б
- Болезненные месячные
- Боли в другой части тела
- Боли в животе и в боку
- Боли в крестце при различных...
- Боли в области печени...
- Боли в области подмышек...
- Боли в области сердца...
- Боли в почках - причины,...
- Боли в почках – к какому...
- Боль в анусе
- Боль в брюшной полости
- Боль в верхней части...
- Боль в висках
- Боль в глазу
- Боль в голени
- Боль в головке полового члена
- Боль в груди
- Боль в груди
- Боль в груди перед месячными
- Боль в груди при беременности
- Боль в деснах
- Боль в желудке
- Боль в заднем проходе...
- Боль в запястьях
- Боль в затылке
- Боль в икрах ног
- Боль в кисти
- Боль в кишечнике при...
- Боль в кишечнике при...
- Боль в колене
- Боль в копчике
- Боль в костях - основные...
- Боль в костях – диагностика,...
- Боль в левом боку
- Боль в левом боку под...
- Боль в лёгких
- Боль в лобке - причины,...
- Боль в локте - характер,...
- Боль в молочных железах
- Боль в мочевом пузыре...
- Боль в мышцах ног - причины,...
- Боль в мышцах – к какому...
- Боль в области кишечника,...
- Боль в области лба -...
- Боль в области лба –...
- Боль в области поясницы
- Боль в пальцах ног -...
- Боль в паху - причины,...
- Боль в плечевом суставе...
- Боль в поджелудочной...
- Боль в позвоночнике -...
- Боль в правом боку
- Боль в предплечье - причины,...
- Боль в промежности -...
- Боль в рёбрах - причины,...
- Боль в солнечном сплетении...
- Боль в сосках - основные...
- Боль в сосках – к какому...
- Боль в спине и пояснице
- Боль в стопе
- Боль в суставах ног -...
- Боль в тазобедренном суставе
- Боль в ухе - причины,...
- Боль в челюсти - причины,...
- Боль в челюсти – к какому...
- Боль в ягодице - причины,...
- Боль в языке - основные...
- Боль в яичниках - причины,...
- Боль внизу живота справа
- Боль во влагалище
- Боль за грудиной
- Боль за грудиной – к...
- Боль и её устранение
- Боль и припухлость суставов
- Боль между лопатками
- Боль под лопаткой
- Боль под ребрами
- Боль под ребрами - характер,...
В
- Воспаление глаза
- Воспаление глаза – к...
- Воспаление лимфоузлов
- Все о боли в молочной железе
- Всё о хрипах
- Выпадение волос - основные...
- Высокая температура у...
Г
Д
Ж
З
- Заболевания, характеризующиеся...
- Зубная боль - причины,...
- Зуд половых органов
- Зуд половых органов –...
И
К
- К какому врачу обращаться...
- Каковы причины кровянистых...
- Каковы симптомы болезни...
- Каковы симптомы желудочно-пищеводного...
- Каковы симптомы рака...
- Кишечные колики у взрослых...
- Когда возникает боль...
- Кожная сыпь
- Красное лицо, красные...
- Кровотечения из желудочно-кишечного...
- Кровоточивость десен...
- Кровохарканье
- Кровь в мокроте
Л
М
Н
- Нарушение сознания
- Недержание кала
- Нервозность, как симптом...
- Низкая температура тела
- Низкая температура тела
О
- Обморок и эпилептич. припадки
- Одышка - характер, причины,...
- Одышка – к какому врачу...
- Отек века
- Отеки и отечность ног
- Отеки ног: причины и лечение
- Отёки
- Отчего болит в горле?
П
- Паралич и слабость
- Патологии печени
- Покраснение гла
- Покраснение глаз – к...
- Покраснение кожи лица...
- Покраснение кожи лица...
- Почему болит в животе?
- Почему болит горло? Причины,...
- Почему болит лицо? (...
- Почему бывает обесцвеченный...
- Почему дергается глаз (веко)?
- Почему кружится голова?...
- Почему шелушатся руки...
- Почечная колика - причины,...
- При каких состояниях...
- Припадки
- Причины повышенной сонливости
- Причины, диагностика
Р
С
Т
У
- Увелич. селезёнки и лимфаузлов
- Уровень сахара в крови
- Утренняя сухость во рту
- Ухудшение зрения
- Ухудшение зрения
Х
Ц
Ч
- Введение
- Причины головной боли в затылке
- Характеристика болей в затылке при различных заболеваниях
- К какому врачу обращаться при боли в затылке?
- Какие анализы и обследования может назначить врач при боли в затылке?
- Как лечить боль в затылке
Вероятно, каждый человек хоть раз в жизни испытывал боль в затылке или в примыкающем к затылку верхнем отделе шеи. Характер этой боли у разных людей отличается: боль может быть острой, тупой, давящей, пульсирующей, ноющей, постоянной или эпизодической.
Это связано с разными факторами, разными заболеваниями, вызывающими головную боль в затылке. Независимо от причины, головная боль такой локализации всегда крайне мучительна, и человеку хочется немедленно от нее избавиться. А вот способ избавления тесно связан с причиной, вызвавшей болевые ощущения в затылке. Каковы же эти причины?
Причины головной боли в затылке
Боль в затылочной части головы могут вызывать следующие заболевания и состояния:
• заболевания шейного отдела позвоночника (остеохондроз, шейная мигрень, спондилит, спондилез и др.);
• заболевания шейных мышц (миозит, миогелоз);
• невралгия затылочного нерва;
• гипертоническая болезнь (повышение артериального давления);
• повышение внутричерепного давления;
• спазм сосудов мозга;
• длительное пребывание в неудобной позе;
• чрезмерное мышечное напряжение при физической нагрузке;
• нарушения прикуса и заболевания височно-челюстных суставов;
• стрессовые состояния.
Характеристика болей в затылке при различных заболеваниях
Шейный остеохондроз
Это заболевание, связанное с изменением структуры межпозвоночных дисков, сопровождается постоянными болями в затылке, висках и шее. Болям часто сопутствуют тошнота и головокружение. При движениях головой, при наклоне головы боль усиливается.
Остеохондроз может спровоцировать возникновение вертебробазилярного синдрома. В этом случае боли в затылке сочетаются с шумом в ушах, понижением слуха, нарушением координации в пространстве. Часто возникает ощущение «пелены» перед глазами, двоение предметов в глазах. Нередки сильные головокружения, когда пациенту кажется, что комната вращается вокруг него. Сочетание болей в затылке с икотой, тошнотой и рвотой также характерно для вертебробазилярного синдрома.
При запрокидывании или резком повороте головы больной с этим заболеванием внезапно падает и на какое-то время теряет способность к движению Сознание при этом сохранено.
При наличии шейного остеохондроза может развиться так называемая шейная мигрень. При этом заболевании у пациента возникает резкая боль в правой или левой половине затылка, распространяющаяся затем на висок и надбровную зону. Одновременно появляется головокружение, шум в ушах, потемнение в глазах или затуманивание поля зрения.

- Какими могут быть боли в области печени?
- Интенсивные физические нагрузки
- Передозировка лекарств
- Боль в печени после приема большого количества алкоголя
- Гепатиты
- Боли в печени при циррозе
- Боль в печени при стеатозе
- Опухоли печени
- Холецистит
- Боль в печени при желчекаменной болезни
- Травмы печени
- Боли в печени при инфекционных заболеваниях
- Паразитарные заболевания печени
- Абсцесс печени
- Боли в печени при поражении соседних органов
- Что делать при возникновении боли в печени?
- Лечение
- Диета при болях в печени
При возникновении болевых ощущений под правым ребром следует обратиться к врачу-специалисту, который произведет осмотр, обследование, поставит диагноз, и при необходимости назначит лечение.
Какими могут быть боли в области печени?
Боль в области печени, как и вообще любой болевой синдром, делят на острую и хроническую. Она может быть колющей, тянущей, ноющей, беспокоить постоянно, или возникать только в определенные моменты времени.При болях в печени могут встречаться такие дополнительные симптомы, как:
На приеме у врача пациент должен как можно более четко и подробно описать свое состояние, чтобы доктор мог правильно провести диагностику и назначить лечение.
Интенсивные физические нагрузки
У многих людей при длительной быстрой ходьбе, во время бега или других физических нагрузок могут возникать колющие боли в печени.Это связано с тем, что печень является одним из органов-депо венозной крови в организме. В процессе физических нагрузок в ней скапливается большое количество венозной крови. Этот процесс происходит наиболее активно при неправильной технике дыхания во время занятий спортом, когда функция диафрагмы и других дыхательных мышц оказывается недостаточной.
Из-за того, что печень наполняется кровью, она сильно увеличивается в размерах, и растягивает покрывающую ее капсулу, в которой находится большое количество болевых нервных окончаний.
Если перед физическими нагрузками человек плотно поел, да еще и жирную пищу, то колющие боли в печени возникают быстрее, и являются более интенсивными.
Что делать при возникновении боли в печени во время физических нагрузок? Стоит немного отдохнуть – болевой синдром пройдет самостоятельно. Не рекомендуется принимать пищу позже, чем за 1 – 2 часа до тренировок. А во время бега нужно соблюдать правильную технику дыхания.
- Роль процесса мочеиспускания для организма человека
- Проявления болезненности при мочеиспускании. Симптомокомплекс дизурии
- Начало и развитие болезненности при мочеиспускании
- У каких категорий могут развиваться боли при мочеиспускании
- Типы болезненного мочеиспускания
- Причины болей при мочеиспускании
- Неинфекционные заболевания, сопровождающиеся болезненным мочеиспусканием
- Различия в характере боли при мочеиспускании при различных патологических состояниях неинфекционной природы
- Инфекционно-воспалительные заболевания, которые сопровождаются болями при мочеиспускании
- Причины развития мочеполовой инфекции
- Принципы правильного проведения туалета наружных мочеполовых органов
- Дифференцировка характера болей при мочеиспускании при различных инфекционно-воспалительных заболеваниях
- Сочетание болей при мочеиспускании с другими симптомами
- Моча различных цветов – о чем это говорит?
- К какому врачу обращаться при жжении при мочеиспускании?
- Какие анализы и обследования может назначить врач при жжении при мочеиспускании?
Процесс мочеиспускания является одним из важнейших физиологических процессов, который обеспечивает отток мочи с отработанными, ненужными и токсическими веществами из организма во внешнюю среду. Процесс постоянного непрерывного выведения мочи является показателем и условием для нормального функционирования организма человека. Моча перед выведением в процессе мочеиспускания собирается в специальном органе – мочевом пузыре, который выполняет функцию накопления мочи. Накопление мочи в мочевом пузыре позволяет выводить её достаточно большими порциями и не бегать в туалет помочиться при выведении из почек очередной небольшой порции мочи. Моча – это биологическая жидкость, которая состоит из воды, солей и органических веществ, которая формируется в почках. Кровь, проходя через почки, подвергается многократному фильтрованию, то есть очищению, вследствие чего из неё удаляются продукты распада, токсины, ненужные вещества, избыток воды и солей, и все это и составляет мочу. Из почек моча небольшими порциями поступает через мочеточники в мочевой пузырь, где накапливается и впоследствии при полном наполнении мочевого пузыря выводится наружу через уретру.
Проявления болезненности при мочеиспускании. Симптомокомплекс дизурии.
При нормальном состоянии всех органов и систем организма мочеиспускание не доставляет каких-либо неприятных ощущений, скорее, напротив, чувство облегчения. Различные расстройства мочеиспускания наблюдаются при многих патологических состояниях человеческого организма. Одно из самых неприятных нарушений мочеиспускания, которое доставляет серьезный дискомфорт, - это дизурия. Под дизурией понимают любые проявления болезненности (жжение, печение, покалывание, режущие боли и т.д.), возникающие в процессе оттока мочи из мочевого пузыря по уретре.
Итак, рассмотрим подробнее, что же представляет весьма неприятный симптом жжения при мочеиспускании. Под болезненным процессом мочеиспускания подразумевается комплекс неприятных ощущений, которые могут проявлять все или только часть из них:
• боль над лобком, за лобком или в области лобка;
• тянущие неприятные ощущения в нижней части живота;
• боль в паховой области и промежности (у мужчин и в яичках);
• резь в уретре при прохождении по ней мочи;
• резь в наружной части уретры и области входа во влагалище при окончании мочеиспускания и/или после;
• жжение и/или резь при начале процесса мочеиспускания в уретре.
- Причины боли в икрах ног. Трудности диагностики
- Патологии вен
- Патологии артериальных сосудов
- Поражение мышц
- Невриты и полиневриты
- Поражение окружающих тканей
- Патологии позвоночника
- Сахарный диабет
- К какому врачу обращаться при боли в икрах?
- Какие анализы и обследования может назначить врач при боли в икрах?
- Лечение при боли в икрах ног
- Гимнастика при боли в икрах - видео
Причины боли в икрах ног. Трудности диагностики
Причины, наиболее часто вызывающие боли в икрах ног, весьма разнообразны:1. Болезни венозных сосудов:
- острый тромбоз вен;
- посттромботический синдром;
- варикозное расширение вен.
- атеросклероз;
- облитерирующий эндартериит.
4. Заболевания икроножных мышц:
- острые миозиты;
- хронические миозиты (профессиональные, паразитарные, а также хронические миозиты, вызванные другими причинами).
- артриты голеностопного и коленного суставов;
- остеомиелит большеберцовой или/и малоберцовой кости;
- воспаление кожи или/и подкожной клетчатки голени;
- надрыв или разрыв ахиллова сухожилия.
- остеохондроз;
- травмы позвоночного столба;
- хронические заболевания позвоночника;
- опухоли, туберкулез позвоночного столба и др.
Таким образом, боль в икрах ног – один из самых распространенных симптомов. Иногда она вызвана невинными причинами, например, переутомлением мышц после непривычной физической нагрузки. Но нередко данный симптом свидетельствует о тяжелой патологии, такой как атеросклероз, сахарный диабет, опухоль позвоночника.
В одних случаях боль в икрах ног не требует немедленного врачебного вмешательства (варикозное расширение вен), а в других – несвоевременное обращение за специализированной помощью может привести к преждевременной смерти (острый тромбоз вен голени).
Основные правила дифференциальной диагностики боли в икрах ног желательно знать не только врачам-специалистам, но и всем пациентам, чтобы иметь общее представление о том, как срочно, и к каким специалистам следует обратиться за помощью.
Боль в икрах ног при патологии вен
Боль в икрах ног наиболее часто возникает при заболеваниях венозных сосудов, таких как:1. Тромбоз глубоких вен голени, посттромботическая болезнь.
2. Варикозное расширение поверхностных вен.
При остром нарушении кровотока в венах голени развивается отек конечности, нервные окончания сдавливаются, что приводит к возникновению болевого синдрома. При хроническом нарушении кровообращения механизм возникновения болевого синдрома более сложен, поскольку возникают хронические нарушения питания тканей в пораженной области, накапливаются токсические вещества, нередко присоединяется воспалительный процесс.
При подозрении на заболевания сосудов венозного русла обращаются к хирургу. На ранних стадиях, как правило, назначают консервативное лечение.

- Основные причины
- Возможные причины болей в ушах у здоровых людей
- Воспалительные заболевания
- Травмы уха
- Шум и звон в ухе без боли: болезнь Меньера
- Евстахиит
- Патологии соседних органов и образований
- Боль в ухе и головная боль
- Головная боль и шум в ушах
- Боли в ушах и зубах
- Боль в ухе у ребенка
- К какому врачу обращаться при боли в ухе?
- Какие анализы может назначить врач при боли в ухе?
- Лечение
- Народные средства при болях в ушах
Основные причины
Боль в ухе – распространенный симптом, который может беспокоить как детей, так и взрослых. Он может быть вызван следующими причинами:- воспалительные заболевания ушей (отиты) и соседних органов;
- поражения нервной системы и слухового нерва;
- патологии соседних органов (шеи, ЛОР-органов, сосудов, головного мозга и пр.);
- опухолевые процессы.
При различных патологиях боль в ухе имеет разный характер: она может быть колющей, стреляющей, давящей, пульсирующей. Часто она сопровождается другими симптомами. Обо всем этом пациент должен обязательно рассказать на приеме у врача для того, чтобы был установлен правильный диагноз и назначено эффективное лечение.
Возможные причины болей в ушах у здоровых людей
Боль в ухе не всегда является симптомом болезни. Иногда она может возникать у здорового человека в результате следующих причин:1. Многих людей часто беспокоят ушные боли после прогулок в ветреную погоду. Если на ушную раковину воздействуют сильные порывы ветра, то образуется так называемый болезненный синяк: кожа уха в области поражения приобретает синюшный оттенок, и становится болезненной. Это состояние проходит самостоятельно без лечения спустя некоторое время.
2. Распространенная причина болей в ушах – так называемое "ухо пловца". Если в наружный слуховой проход постоянно попадает вода, то она способствует размягчению кожи и образованию отека. Если это состояние имеет место в течение длительного времени, то оно может приводить к развитию наружного отита.
3. Иногда боль, чувство заложенности и шум в ушах могут быть проявлениями избыточной продукции ушной серы. Скапливаясь в большом количестве, она закупоривает слуховой проход и приводит к возникновению неприятных ощущений.
4. Боль и сухость в ушах – напротив, указывают на недостаток серы.
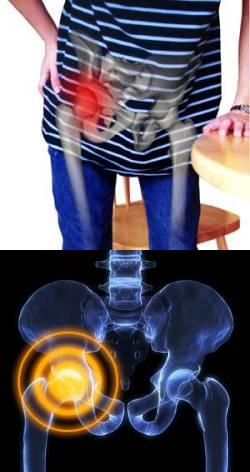
- Строение тазобедренного сустава
- Основные факторы, приводящие к развитию болевого синдрома в тазобедренном суставе
- Типичные для различных возрастных групп патологические состояния, вызывающие боль в тазобедренном суставе
- Патологические процессы в тазобедренном суставе, вызывающие болевой синдром
- Краткая характеристика заболеваний тазобедренного сустава, протекающих с болевым синдромом
- Сочетание болевого симптома в тазобедренном суставе с другими частыми признаками
- Нарушения анатомического строения тазобедренного сустава, сопровождающиеся болевым симптомом
- Характеристика вывиха и подвывиха бедра у младенцев, осложнения и последствия
- Функциональные боли в тазобедренном суставе
- Боль в области тазобедренного сустава, вызванная патологическим состоянием другого органа или системы
Строение тазобедренного сустава
Тазобедренный сустав испытывает существенные нагрузки, поэтому риск его травмирования и изнашивания более высок по сравнению с другими, например, плечевым, испытывающими меньшее давление. Сам тазобедренный сустав состоит из суставной головки, вертлужной впадины, шейки бедра и мышечно-связочного комплекса, фиксирующего данную конструкцию и обеспечивающую необходимую подвижность. Суставная головка прикреплена к бедренной кости не напрямую, а через шейку бедра, которая занимает перпендикулярное положение к бедренной кости. Вертлужная впадина представляет собой округлое углубление в костях таза, куда входит такая же по форме суставная головка. Связки и мышцы фиксируют правильное положение головки в вертлужной впадине, обеспечивая свободу движений.
Основные факторы, приводящие к развитию болевого синдрома в тазобедренном суставе
Болевые ощущения в области тазобедренного сустава могут развиваться вследствие трех основных факторов:
1. Наличие патологического процесса самого сустава или мышечно-связочного аппарата любого характера (травматического, воспалительного, дегенеративного и т.д.).
2. Изменения нормальной анатомии тазобедренного сустава, когда происходит нарушение правильного расположения головки бедренной кости в вертлужной впадине. Такое явление наблюдается при врожденном вывихе бедра, подвывихах и вывихах травматического происхождения, контрактурах мышц бедра и спины, а также при хроническом нарушении физиологического двигательного стереотипа.
3. Патологический процесс в иных органах и системах, который отражается болевыми ощущениями в области тазобедренного сустава. К таковым относятся воспаления крестцово-подвздошного и лонного сочленений, ягодичных мышц, органов малого таза, а также неврологические нарушения (радикулит пояснично-крестцовый, неврит седалищного нерва, синдром грушевидной мышцы, сдавление срамного нерва и кожных нервов данной области).

- Что провоцирует возникновение зуда половых органов?
- Возрастные и гормональные изменения в женском организме
- Диагностика зуда половых органов
- Наиболее распространенные заболевания, сопровождающиеся зудом половых органов
- Инфекции
- Кандидоз
- Гарднереллез
- Герпес
- Паховая эпидермофития
- Трихомониаз
- Паразитарные заболевания, вызывающие зуд половых органов
- Аутоиммунные заболевания, вызывающие зуд половых органов
- Зуд и заболевания репродуктивной системы у женщин
- Зуд половых органов при диабете
- Гепатит и зуд половых органов
- Зуд при заболеваниях мочевыводящей системы
- Зуд при патологии органов кроветворения
- Зуд половых органов и заболевания желез внутренней секреции
- Зуд и опухоль половых органов
- Как вылечить зуд половых органов?
- К какому врачу обращаться при зуде половых органов?
- Какие анализы и обследования может назначить врач при зуде половых органов?
Что провоцирует возникновение зуда половых органов?
В подавляющем большинстве случаев зуд является только симптомом какой-либо проблемы или заболевания, а не самостоятельной патологией. Все причины появления данного симптома можно поделить на 4 большие группы:
1. Воздействие внешней среды на наружные половые органы. К этой группе относят:
• инфекция,
• загрязнения (к примеру, пылевые загрязнения воздуха и/или белья при работе на производстве),
• нарушения правил интимной гигиены, регулярное пренебрежение принятиями душа и подмываниями, редкая замена прокладок или тампонов во время менструаций,
• температурное воздействие (например, сильное продолжительное переохлаждение или перегрев),
• механические раздражители: ношение синтетического белья, которое создает эффект «парника», или грубого нижнего белья, излишне частые промывания и спринцевания влагалища, постоянное использование ежедневных ароматизированных прокладок,
• использование некоторых сильнодействующих лекарственных препаратов для наружного или внутреннего применения,
• контакты с раздражающими химическими соединениями.
2. Причины, которые в своей основе имеют патологию внутренних половых органов. К этому разделу относятся:
• патологические выделения у женщин при воспалительных процессах в матке и ее шейке,
• химическое раздражение наружных половых органов у женщин мочой, происходящее во время акта мочеиспускания при наличии, например, врожденных мочеполовых свищей,
• другие скрытые воспалительные процессы в половой сфере.
3. Патологии со стороны других внутренних органов:
• сахарный диабет,
• гепатит с выраженной желтушностью кожных покровов,
• хроническое воспалительное заболевание почек и мочевого пузыря, связанное со значительными нарушениями их функций,
• различные заболевания органов кроветворения (лимфогранулематоз, анемия, лейкемия).
• нарушения нормального функционирования желез внутренней секреции, например, при повышенной или пониженной функции щитовидной железы, увеличенного уровня гормона пролактина, а также снижении синтеза половых гормонов
• раковые заболевания, которые сильно ослабляют защитные механизмы нашего организма, особенно при применении сильнодействующих медицинских препаратов.
4. Психические факторы: сильные и продолжительные стрессы, страхи перед предстоящим оперативным вмешательством, нервные расстройства, депрессии и т.д. Чаще всего эта группа факторов характерна именно для женщин и приводит к патологии у впечатлительных, эмоциональных личностей.
Кроме всего вышеперечисленного одной из причин зуда наружных половых органов у женщин, которая требует лечения, может стать дисбактериоз влагалища. В последние годы эта патология все чаще наблюдается у женщин различного возраста. Дисбактериоз – это нарушения в нормальной микрофлоре влагалища, при которых полезных бактерий в нем становится меньше, чем болезнетворных. Один из самых распространенных видов дисбактериоза влагалища – это кандидоз, или молочница, симптомы и лечение которой будут описаны ниже.
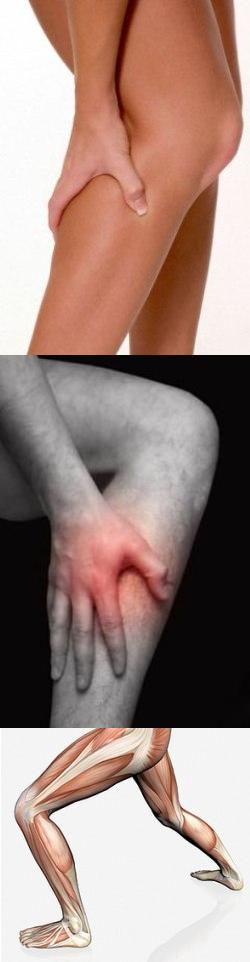
- Причины болей в мышцах ног
- Боль в мышцах ног при патологиях позвоночника и нервов
- Боль в мышцах ног при заболеваниях костей, суставов и связок
- Боль в мышцах ног при патологиях сосудов нижних конечностей
- Боль в мышцах ног при поражениях непосредственно мышц
- Боль в мышцах ног при нарушениях обмена веществ и патологиях клетчатки
- Лечение
Причины болей в мышцах ног
Болевые ощущения в мышечном аппарате нижних конечностей могут быть вызваны большим количеством заболеваний. Их можно разделить на следующие группы:1. Патологии позвоночника и нервов:
- радикулит и ишиас;
- невралгии и невриты.
- подагра;
- артриты и артрозы;
- бурсит;
- тендинит;
- фасциит;
- остеомиелит;
- плоскостопие;
- миоэнтезит и паратенонит;
- переломы костей ног;
- доброкачественные и злокачественные опухоли костей.
- варикозное расширение вен;
- тромбофлебит;
- атеросклероз артерий;
- эндартериит;
- лимфостаз.
- разрывы мышц и связок;
- миозит;
- физическое напряжение и переутомление;
- судороги;
- фибромиалгия.
- патологии водно-солевого баланса;
- целлюлит;
- панникулит;
- тучность.
Боль в мышцах ног при патологиях позвоночника и нервов
Поясничный радикулит
Радикулитом называется заболевание нервной системы, связанное с поражением пучков нервных волокон, которые отходят от спинного мозга.Ведущий симптом радикулита – боль по ходу пораженных нервов, изменения чувствительности, а иногда и двигательные нарушения. При возникновении пояснично-крестцового радикулита поражается седалищный нерв, который иннервирует всю нижнюю конечность. Такое заболевание также носит название ишиас. При данной патологии болевые ощущения наблюдаются в пояснично-крестцовой области и ягодицах, а также отдают в мышцы бедра, голени и стопы, усиливаясь при движениях. Характерный симптом – сгибание и поджимание ноги в постели, что приводит к некоторому уменьшению боли. Нередко болевой синдром сопровождается ощущением похолодания конечности, "ползания мурашек" и онемения кожи.

- Введение
- Факторы, способствующие возникновению боли в плечевом суставе
- Причины
- Характеристика болей в плечевом суставе при различных заболеваниях
- Острая боль
- Сильная боль
- Ноющая боль
- К какому врачу обращаться при боли в плечевом суставе?
- Какие анализы и обследования может назначить врач при боли в плечевом суставе?
- Лечение боли в плечевом суставе
Введение
Боль в плечевом суставе – неприятность, хорошо знакомая не только пожилым, но и многим молодым людям. Особенно страдают пациенты, у которых болит правый плечевой сустав. Ведь при интенсивной боли правая рука не может функционировать нормально, а это приводит к возникновению массы бытовых неудобств.Но в принципе неважно, в правом или в левом плечевом суставе возникла боль. В любом случае этот симптом является проявлением серьезного заболевания, требующего лечения.
Факторы, способствующие возникновению боли в плечевом суставе
К таким факторам относятся:- малоподвижный образ жизни;
- нарушение осанки;
- постоянно повышенные нагрузки на плечевой сустав ( в силу профессии или других обстоятельств);
- предшествовавшие травмы плечевого сустава, нелеченные или не вылеченные до конца.
Причины
Причиной боли в плечевом суставе могут являться следующие заболевания и состояния:- травма сустава;
- остеохондроз шейного отдела позвоночника;
- артрит;
- артроз;
- тендинит;
- капсулит;
- бурсит (воспаление суставной сумки)
- неврит плечевого нерва;
- обызвествление связок плечевого сустава;
- опухоли;
- наследственные и генетические патологии (миастения, синдром гипермобильности суставов и др.);
- инфекционные заболевания (туберкулез, хламидиоз, кандидоз, стрептококковая инфекция и др.).
- Понятие частого мочеиспускания. Физиологические нормы
- Физиологические нормы частоты мочеиспускания у детей разного возраста
- Понятия никтурии и поллакиурии
- Основные причины, приводящие к развитию частого мочеиспускания
- Физиологические факторы, провоцирующие учащенное мочеиспускание
- Характер мочеиспускания при различных физиологических состояниях
- Патологии мочевыделительной системы, сопровождающиеся частым выделением мочи
- Характер мочеиспускания и сопутствующие симптомы при различных патологических состояниях мочевыделительного тракта
- Частое мочевыделение при патологиях различных органов и систем
- Учащение мочеиспускания при приеме лекарственных препаратов
Основным критерием при субъективном определении наличия такого ненормального состояния как частое мочеиспускание является степень личного комфорта. Это означает, что для одного индивидуума восемь мочеиспусканий за день может являться нормой, поскольку не доставляет никаких неудобств. Для другого индивидуума количество мочеиспусканий за день не должно превышать три-четыре, чтобы такой человек мог чувствовать себя комфортно и не испытывать физических или психологических неудобств. Таким образом, нормальная частота мочеиспусканий является понятием, весьма субъективированным, и определяется самим человеком.
В силу такой вариабельности реферрентных значений целесообразно определять термин «частое мочеиспускание» как увеличение частоты походов в туалет по малой нужде относительно ранее наблюдавшихся средних значений, характерных именно для данного конкретного человека. За один поход в туалет помочиться в среднем человек выделяет 200-300 мл мочи.
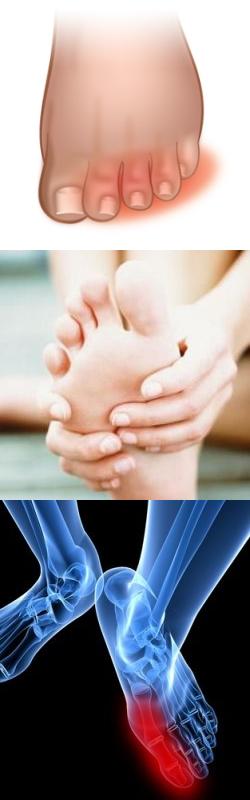
- Подагра
- Артрит
- Артроз
- Бурсит
- Тендинит
- Травмы пальцев ног
- Остеомиелит
- Вросший ноготь
- Вальгусная деформация большого пальца ноги
- Неправильное положение стопы
- Молоткообразная деформация пальцев ног
- Мозоли
- Неврома Мортона
- Cахарный диабет
- Сосудистые заболевания
- Дерматологические патологии
- Лечение
- К какому врачу обращаться при боли в пальцах ног?
- Какие анализы и обследования может назначить врач при боли в пальцах ног?
- подагра;
- артриты;
- артрозы;
- бурситы;
- тендиниты;
- травмы пальцев стопы;
- остеомиелит;
- вросший ноготь;
- вальгусная деформация;
- косолапость;
- молоткообразная деформация пальцев;
- мозоли;
- неврома Мортона;
- сахарный диабет;
- недостаточность кровообращения;
- дерматологические заболевания.
Острая боль в пальцах ног при подагре
Подагра – заболевание, обусловленное нарушением обмена пуринов. Характеризуется увеличением количества мочевой кислоты в крови, и отложениями ее солей (уратов) в суставных тканях.Обычно подагрический приступ начинается как раз с появления болей в суставе большого пальца ноги. При развитии заболевания патологический процесс может распространяться на все большее число суставов – возникает полиартрит. Но чаще всего при подагре поражаются суставы именно нижних конечностей: коленные, голеностопные, суставы стоп. А наиболее выраженные нарушения и боли наблюдаются в суставах пальцев ног.
Приступы подагры начинаются преимущественно в ночное время. Характеризуется такой приступ быстрым нарастанием местной температуры вокруг сустава, и его покраснением. Быстро увеличивается его отечность и болезненность. Мучительная жгучая боль распространяется от пальцев вверх по ноге. Воспаление может захватывать и мягкие ткани, формируя клиническую картину флебита или целлюлита. Средняя продолжительность подагрических атак составляет несколько суток, а иногда и недель. После стихания признаков сустав постепенно приобретает свою нормальную форму.
При подагре обострения наблюдаются от двух до шести раз в год, а факторами, провоцирующими начало приступа, являются:
- злоупотребление алкогольными напитками;
- погрешности в рационе в виде большого количества мясных или жирных блюд;
- злоупотребление кофе, какао или крепким чаем;
- интенсивные банные процедуры.
Еще одним характерным симптомом подагры являются тофусы, которые выглядят как очаги патологических уплотнений, расположенные в подкожной клетчатке. Локализуются они обычно над пораженными суставами, на разгибательных поверхностях голени и бедер, на ушных раковинах, на ахилловых сухожилиях или на лбу.
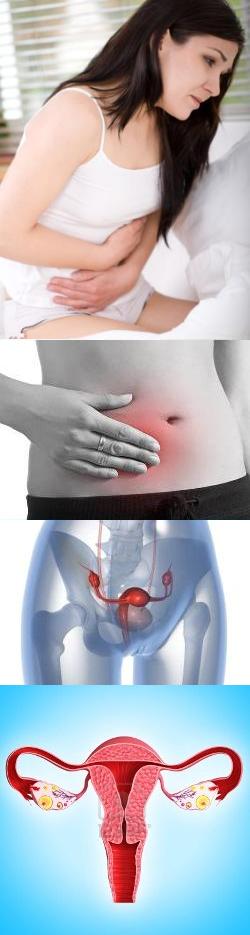
- Причины
- Боли в яичниках, связанные с менструальным циклом
- Боль в яичниках во время и после секса
- Боли в яичниках после хирургических вмешательств
- Боль в яичнике во время беременности
- Аднексит (сальпингоофорит)
- Боли при кисте яичника
- Ноющие боли в яичниках и промежности: эндометриоз яичников
- Доброкачественные опухоли
- Злокачественные опухоли
- Синдром гиперстимуляции
- Перекрут ножки кисты и опухоли яичника: приступообразная сильная боль
- Разрыв кисты яичника
- Апоплексия яичника
- Прерывающаяся трубная беременность
- Прервавшаяся трубная беременность
- Боли в яичниках, вызванные патологиями других органов и систем
- Какие исследования могут назначить врачи при боли в яичнике?
- Лечение
- К какому врачу обращаться при боли в яичнике?
- Боль в яичниках - причины, симптомы и что делать? - Видео
Нередко боль в яичнике может восприниматься женщиной, как боль в надлобковой области, боль внизу живота, в боку, в пояснице.
Причины
Причины появления болей в области яичников - многообразны. Среди основных из них можно выделить:- воспалительные заболевания;
- гормональные нарушения;
- опухолевые процессы;
- аномалии развития внутренних половых органов женщины;
- нарушение положения матки и ее придатков;
- патологии месячного цикла.
Боли в яичниках, связанные с менструальным циклом
Все боли в яичниках, которые имеют четкую связь с менструальным циклом, обычно называют овуляторным синдромом. Он имеется у многих женщин, и чаще всего не представляет никакой опасности для здоровья. Чтобы убедиться в отсутствии патологии, все же лучше лишний раз явиться на осмотр к гинекологу.Боль в яичниках перед месячными (после овуляции)
Это довольно распространенный синдром. После того, как пришли очередные месячные, на месте яйцеклетки в яичнике должно сформироваться так называемое желтое тело – небольшое скопление клеток, продуцирующее гормон прогестерон. Если желтое тело сформировалось недостаточно, и прогестерон выделяется в слишком малом количестве, то происходит частичная отслойка слизистой оболочки матки. В итоге возникает боль в яичниках перед месячными.Для такого проявления овуляторного синдрома характерны следующие признаки:
1. Отмечаются попеременные боли, возникающие то в правом, то в левом яичнике - то есть в том, где произошла овуляция.
2. Одновременно чаще всего имеют место мажущие выделения из влагалища.
Несмотря на то, что это безобидное состояние, которое не сопровождается ничем, кроме болей, необходимо посетить врача, чтобы исключить более серьезные патологии.
Болевой синдром перед месячными можно расценивать, как боль в яичниках после овуляции. При этом болевые ощущения беспокоят во второй половине цикла, после 14 – 15 дня.

- Что такое одышка?
- Каковы её основные причины?
- Виды одышки
- Сердечная одышка
- Легочная одышка
- Анемии
- Одышка при других заболеваниях
- Одышка у ребенка: наиболее распространенные причины
- Причины одышки при беременности
- Лечение
- К какому врачу обращаться при одышке?
- Какие анализы может назначить врач при одышке?
Что такое одышка?
Одышка – это симптом, который сопутствует многим заболеваниям. Она характеризуется тремя основными внешними признаками:- больной чувствует нехватку воздуха, возникает чувство удушья;
- дыхание обычно становится более частым;
- изменяется глубина вдоха и выдоха, дыхание становится более шумным.
Если у человека возникает одышка, то для окружающих это обычно очень хорошо заметно.
Каковы её основные причины?
Существует достаточно большое количество патологических состояний, которые проявляются в виде одышки. Их можно объединить в три больших группы, в зависимости от первоначальных причин, которые привели к нарушениям:- Патологии сердца - одна из самых распространенных причин одышки среди людей старшего возраста. Когда сердце перестает нормально справляться со своей функцией, то начинает уменьшаться приток крови и кислорода к разным органам, в том числе и к головному мозгу. В итоге дыхание усиливается.
- Болезни бронхов и легких. Если бронхи сужены, а легочная ткань патологически изменена из-за каких-то заболеваний, то в кровь не проникает нужное количество кислорода. Дыхательная система старается работать в более интенсивном режиме.
- Анемии. При этом легкие обеспечивают кровь достаточным количеством кислорода. Сердце хорошо проталкивает ее по тканям и органам. Но из-за недостатка красных кровяных телец (эритроцитов) и гемоглобина кровоток не способен переносить кислород к тканям.
Для того, чтобы врач мог лучше понять причины одышки, пациент должен подробно пояснить ему следующие моменты:
1. Когда возникла одышка?
2. Случаются ли приступы только при физических нагрузках, или в покое тоже?
3. Что сложнее сделать: вдох или выдох?
4. В каком положении дышать становится легче?
5. Какие еще симптомы беспокоят?
Виды одышки
В основном при разных заболеваниях одышка имеет одни и те же признаки. Наибольшие различия касаются того, как проявляется симптом во время отдельных фаз дыхания. В связи с этим выделяют три разновидности одышки:1. Инспираторная одышка – возникает на вдохе.
2. Экспираторная одышка – возникает на выдохе.
3. Смешанная одышка – затруднен и вдох, и выдох.
- Каковы причины боли в заднем проходе?
- Может ли она возникать у здоровых людей?
- Какой может быть боль?
- Причины острой боли в заднем проходе
- Боли в заднем проходе хронического характера
- При каких других патологиях боль отдает в задний проход?
- Лечение болей в заднем проходе
- К какому врачу обращаться при боли в заднем проходе?
- Какие анализы может назначить врач при боли в заднем проходе?
- Профилактика и лечение болей в заднем проходе у беременных женщин
- Боль в заднем проходе – причины, симптомы и что делать? - Видео
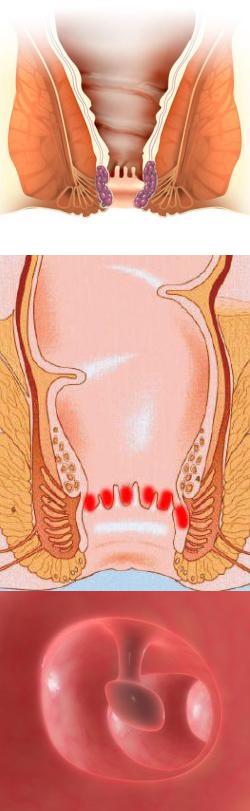
Каковы причины боли в заднем проходе?
Прямая кишка и задний проход – конечный отдел пищеварительной системы. Существует множество патологий заднего прохода, которые могут сопровождаться болевыми ощущениями.Боль в заднем проходе – симптом, который чаще всего причиняет человеку большие страдания и неудобства. Но некоторые пациенты длительное время не посещают врача из-за стеснения, уверенности в том, что они сами смогут справиться с симптомом, или по иным причинам.
Тем не менее стоит помнить о том, что боль в заднем проходе чаще всего является признаком заболевания прямой кишки или ануса, которое нуждается в лечении. Часто устранить патологию и болевой синдром возможно только после того, как врач произведет осмотр и разберется в причинах боли.
Может ли она возникать у здоровых людей?
Известно всего лишь две ситуации, когда боль в заднем проходе не связана ни с какими патологиями:1. У некоторых людей она возникает после того, как они длительное время сидят на жестком стуле. Это явление достаточно распространено, особенно среди тех, кто большую часть дня работает в офисе сидя.
2. Вторая причина – спазм мышц, которые расположены вокруг ануса. Это явление отмечается по ночам, преимущественно в подростковом возрасте. В пожилом возрасте данный симптом полностью исчезает.
Какой может быть боль?
Для того чтобы поставить правильный диагноз и назначить эффективное лечение, врачу нужно знать все о беспокоящей его пациента боли. Боль в анусе и прямой кишке принято делить на острую и хроническую:1. Острая боль в заднем проходе развивается в течение короткого времени, и обычно так же быстро проходит;
2. Хроническая боль в заднем проходе обычно выражена слабее, но она беспокоит пациента в течение длительного времени.
По своему характеру болевые ощущения могут быть колющими, режущими, тянущими, ноющими и др. Это дает возможность сделать предварительные выводы относительно того, какое заболевание прямой кишки в данном случае имеет место.
Кроме того, до проведения инструментального обследования и лабораторных анализов установить предварительный диагноз помогает оценка сопутствующих болям симптомов, которые могут указывать на то или иное заболевание.
- Что такое артериальное давление? Почему оно может быть "верхним" и "нижним"?
- Отчего у человека повышается артериальное давление?
- Что может способствовать повышению артериального давления?
- Какое артериальное давление считать нормальным?
- Как контролировать собственное артериальное давление?
- Может ли артериальная гипертония протекать без симптомов?
- Какие исследования и анализы нужно проходить, если у вас повышено артериальное давление?
- Лечение артериальной гипертензии
- Какие препараты выбрать для лечения артериальной гипертензии и гипертонической болезни?
- Какие проблемы существуют в лечении гипертонической болезни?
- Распространенные мифы об артериальной гипертензии
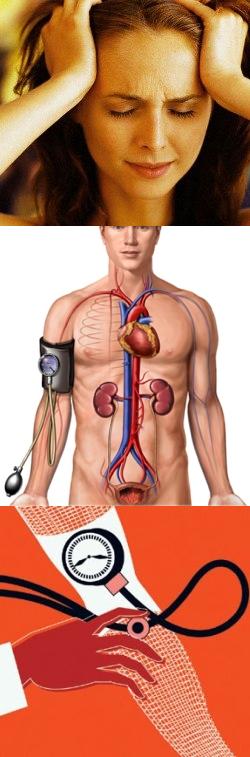
Артериальное давление, - это давление, крови, которое постоянно поддерживается в кровеносной системе человека. Почему кровь постоянно давит на стенки сосудов? Ее толкает сердце – неустанный насос, сокращающийся 70 – 90 раз в минуту.
Когда вы измеряете артериальное давление, то всегда получаете две цифры. Одна из них больше, говорят, что она обозначает "верхнее" артериальное давление. Вторая – "нижнее". На самом деле среди врачей они называются систолическим и диастолическим.
Систолическое давление выше, потому что оно создается в момент очередного сокращения сердца, сопровождающегося выбросом крови. Диастолическое давление возникает в тот момент, когда сердечная мышца расслабляется, то есть оно немного падает.
Отчего у человека повышается артериальное давление?
Существует две разновидности артериальной гипертензии (гипертонии, повышенного артериального давления):
• эссенциальная гипертензия – возникает как бы сама по себе, в силу различных причин: наследственной предрасположенности, неправильного питания, образа жизни, вредных привычек и пр.;
• симптоматическая гипертензия – является симптомом многих заболеваний, например, атеросклероза, болезней почек, нервной системы и пр.
И при эссенциальной, и при симптоматической артериальной гипертензии назначаются препараты, вызывающие снижение артериального давления. Но другие методы лечения очень сильно отличаются. Поэтому лечащий врач должен точно установить диагноз и разобраться в причинах повышенного давления.
- Введение
- Причины
- Боль под правым ребром спереди
- Боль под правым ребром сзади
- Острая боль
- Тупая, ноющая боль
- Острые и тупые боли в правом подреберье при вегетососудистой дистонии
- Боль под правым ребром у здоровых людей
- Что делать при возникновении боли под правым ребром?
- К каким врачам обращаться?
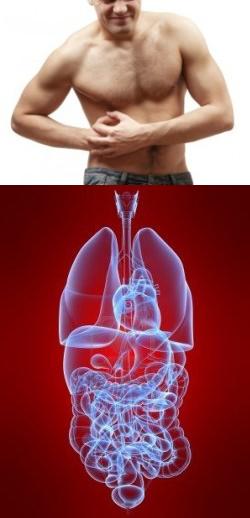
Введение
Под правым нижним ребром у человека расположено несколько жизненно важных органов: спереди – печень, желчный пузырь, диафрагма, поджелудочная железа, кишечник; сзади – почка. Поэтому боли в данной области могут являться признаком серьезного заболевания, и требуют врачебного обследования.Причины
Причиной боли под нижним правым ребром могут быть следующие заболевания:- болезни печени (гепатит, цирроз печени);
- болезни желчного пузыря (холецистит, желчекаменная болезнь);
- болезни поджелудочной железы (панкреатит, опухоли);
- заболевания диафрагмы (опухоль, грыжа, диафрагматит);
- заболевания кишечника (аппендицит, язва 12-перстной кишки);
- сердечные заболевания (инфаркт миокарда, стенокардия);
- болезни правого легкого (пневмония, плеврит, рак легкого);
- болезни правой почки (пиелонефрит, мочекаменная болезнь);
- остеохондроз позвоночника;
- опухоли всех перечисленных органов;
- травмы перечисленных органов;
- опоясывающий лишай.
Согласно статистическим данным, чаще всего боль в правом подреберье бывает вызвана заболеваниями желчного пузыря. На втором месте по частоте случаев – сердечные заболевания, на третьем – болезни легких.
Боль под правым ребром спереди
Боль в этой области может быть признаком следующих заболеваний:Заболевания печени
Болезненные ощущения в правом подреберье возникают при воспалении печени – гепатите. Гепатит может быть вирусным, алкогольным или токсическим (при отравлении лекарственными средствами или другими химикатами). Цирроз печени и ее опухоли также сопровождаются болями под правым ребром. Причиной боли могут стать и паразитарные инвазии (лямблиоз, амебиаз, описторхоз). Печень становится болезненной и при сердечной недостаточности, когда возникает застой крови, и оболочка органа растягивается.Заболевания желчного пузыря
Боль под нижним правым ребром может свидетельствовать о таких заболеваниях желчного пузыря, как:1. Острый или хронический холецистит (воспаление стенки желчного пузыря).
2. Присутствие паразитов (лямблий, амеб, описторхиса) в желчевыводящих путях.
3. Желчекаменная болезнь (при движении камня по желчному протоку может осложниться крайне болезненной печеночной коликой).
- Покраснение кожи лица – физиологическая суть данного явления
- Классификация покраснений кожи лица
- Покраснение кожи лица – фото
- Причины покраснения кожи лица
- Возможные причины различных вариантов покраснения лица
- Лечение покраснения кожи лица
- Средства от покраснения кожи лица
- Покраснения кожи лица: розацеа - причины и факторы риска, симптомы и осложнения, лечение и профилактика - видео
- Покраснение кожи лица: демодекоз - причины (клещ демодекс), виды (первичный, вторичный), клинические проявления и симптомы, диагностика (обследование, соскоб) и методы лечения, профилактика (уход за кожей лица и правильное питание), советы косметолога - видео
Покраснение кожи лица – физиологическая суть данного явления
Покраснение кожи лица в большинстве случаев воспринимается не более, чем тягостный косметический дефект, от которого его обладатели, как правило, желают избавиться. Однако данное явление может быть обусловлено не только временными причинами, которые быстро исчезают, но и различными патологиями, и в этом случае покраснение кожи лица является несомненным свидетельством заболевания.Покраснение кожи лица вне зависимости от причины с точки зрения физиологических механизмов представляет собой расширение кровеносных сосудов. То есть, какое-либо воздействие вызывает расширение кровеносных сосудов кожного покрова лица, вследствие чего они начинают "просвечивать" через поверхностный слой эпидермиса, придавая коже характерный красный цвет. В зависимости от плотности кожного покрова и его физиологической окраски расширившиеся сосуды могут придавать коже различные цвета красного спектра – от розоватого до ярко-красного или даже малиново-бардового.
Причин подобного расширения сосудов множество, поскольку на сосудистый тонус влияет широкий спектр самых разнообразных факторов, которые, кроме того, могут взаимодействовать друг с другом и оказывать сочетанное действие, по силе гораздо превышающее их простую арифметическую сумму. Данные причинные факторы покраснения кожи лица могут быть как физиологическими, так и патологическими.
Покраснение лица под влиянием физиологических факторов является нормальной реакцией организма, которая быстро проходит после устранения воздействия причины и не несет за собой каких-либо негативных последствий. А покраснение лица под влиянием патологических факторов представляет собой признак какого-либо заболевания или отражает нарушение физиологических рефлексов. Физиологическое покраснение лица не требует каких-либо процедур по его устранению, а патологическое обязательно должно лечиться различными методами, направленными как на устранение причинного фактора, так и на симптоматическое уменьшение выраженности сосудистой реакции.
Классификация покраснений кожи лица
В зависимости от природы причинного фактора, покраснения лица подразделяют на две большие группы:1. Физиологические покраснения лица.
2. Патологические покраснения лица.
 Физиологические покраснения лица характеризуются следующими признаками:
Физиологические покраснения лица характеризуются следующими признаками:- Быстрое появление после начала действия раздражающего фактора;
- Быстрое исчезновение после прекращения действия раздражающего фактора;
- Степень выраженности красноты обычно не увеличивается со временем, достигая максимума вскоре после появления;
- После исчезновения покраснения кожа принимает свой обычный вид и на ней не остается каких-либо изменений;
- Покраснение проходит самостоятельно и не требует какой-либо специальной терапии;
- Выраженность покраснения уменьшается при регулярных тренировках по повышению выносливости к действию раздражающего фактора;
- Покраснение не вызывает каких-либо негативных последствий.
То есть, физиологическое покраснение лица является нормальной ответной реакцией организма на воздействие какого-либо неблагоприятного для кожного покрова или сосудов фактора. Следует помнить, что физиологическое покраснение лица никогда не сопровождается и не сочетается с зудом, шелушением или сухостью. А ощущение жжения может сопровождать физиологическое покраснение лица.
Так, к физиологическим относят покраснения кожи лица при воздействии следующих факторов:
1. Ветер;
2. Низкие температуры окружающей среды, которая соприкасается с кожей лица (например, умывание ледяной водой, нахождение на морозе и т.д.);
3. Высокие температуры окружающей среды (жара, духота, умывание горячей водой, длительный прием горячих ванн или душа, распаривание лица и т.д.);
4. Покраснение лица при употреблении горячей, острой или пряной пищи, а также чая, кофе;
5. Курение;
6. Употребление алкогольных напитков;
7. Растирание кожи тканью;
8. Слишком энергичный массаж кожи лица;
9. Слишком энергичное втирание косметических средств в кожу лица;
10. Выполнение физических упражнений или тяжелая работа;
11. Недостаток сна;
12. Нанесение на кожу лица раздражающих косметических препаратов (маски, крема, скрабы и другие средства, усиливающие приток крови к коже);
13. Нервное напряжение или психическое возбуждение;
14. Стресс;
15. Депрессия;
16. Заниженная самооценка;
17. Психологические комплексы.
Для физиологического покраснения лица характерно вовлечение практически всего объема кожи, то есть, краснота одновременно захватывает щеки, лоб, нос и подбородок. Если покраснение кожи произошло в результате механического воздействия (растирание кожи руками, тканью, слишком энергичный массаж и т.д.), то краснеет только участок, подвергшийся данному действию. Участок физиологического покраснения обычно не имеет четкой границы, а плавно переходит в нормально окрашенную кожу. После прекращения влияния провоцирующего фактора физиологическая краснота быстро проходит, не оставляя каких-либо следов или негативных последствий, которые нужно устранять специальными средствами.
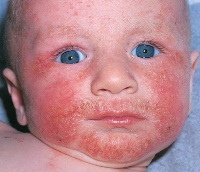 Патологическое покраснение вызывается различными заболеваниями внутренних органов, кровеносных сосудов, негативными факторами окружающей среды, аллергическими реакциями или воспалительными процессами. То есть, любые факторы, которые нельзя отнести к естественным, могут стать причинами патологического покраснения лица, поскольку провоцируют в кожном покрове реакции, свойственные различным общепатологическим процессам (например, аллергия, воспаление и др.).
Патологическое покраснение вызывается различными заболеваниями внутренних органов, кровеносных сосудов, негативными факторами окружающей среды, аллергическими реакциями или воспалительными процессами. То есть, любые факторы, которые нельзя отнести к естественным, могут стать причинами патологического покраснения лица, поскольку провоцируют в кожном покрове реакции, свойственные различным общепатологическим процессам (например, аллергия, воспаление и др.).Это означает, что при патологическом покраснении лица в кожном покрове протекают не нормальные физиологические процессы ответной реакции, а патологические, такие, как воспаление, атрофия и т.д. Соответственно, любое патологическое покраснение кожи лица может сочетаться с зудом, жжением, шелушением и другими неприятными ощущениями или симптомами в области красноты. Патологическое покраснения может иметь ровную четкую границу и располагаться на различных участках кожного покрова, занимая большую или меньшую площадь. Так, в некоторых случаях патологическое покраснение кожи лица локализуется только в области носа, в других – на щеках и т.д.
Для патологического покраснения лица характерны следующие признаки:
- Относительно медленное появление покраснения с усилением степени его выраженности с течением времени;
- Длительное существование покраснения;
- Покраснение не проходит самостоятельно, а для его устранения необходимо ликвидировать провоцирующий фактор;
- После устранения провоцирующего фактора краснота может сходить не полностью, а на коже оставаться следы, которые придется удалять различными методами;
- Выраженность покраснения остается примерно постоянной в течение длительного времени, увеличиваясь только при усилении действия провоцирующего фактора;
- Покраснение может вызвать различные негативные последствия.
При длительном наличии покраснения кожи лица, как правило, таковое является патологическим. Поэтому если по каким-либо причинам у человека часто и надолго краснеет лицо, необходимо обратиться к врачу для обследования, чтобы выяснить, какие именно заболевания могут вызывать покраснение кожи из имеющихся у него патологий.
Патологические покраснения лица могут носить различные специальные названия, такие, как, например, купероз, розацеа, дерматит и т.д. Подобные названия различных вариантов патологического покраснения лица представляют собой наименования заболевания, одним из ведущих признаков которого является наличие выявленных изменений окраски кожи. То есть, если вариант покраснения лица обозначается каким-либо специальным названием, то это означает, что речь идет о каком-либо специфическом заболевании, для которого характерно именно такое изменение структуры и внешнего вида кожного покрова. Если же покраснение кожи лица не является основным признаком заболевания, то его не обозначают какими-либо специальными терминами, а просто говорят – покраснение на фоне такой-то патологии, синдрома или состояния.
Помимо данного основного разделения покраснений кожи лица на физиологические и патологические, врачи обычно описывают точную локализацию, оттенок, форму пятна, наличие или отсутствие зуда, шелушения, сухости, трещин и других внешних признаков области покраснения. Разделение покраснений на множество разновидностей по данным признакам необходимо для уточнения диагноза, определения оптимальной тактики терапии, а также выяснения, какие именно симптоматические лекарственные препараты необходимы человеку для полного устранения проблемы и улучшения качества жизни на этапе лечения. Ввиду довольно большого спектра различных сочетаний характеристик области покраснения кожи лица приведем их в разделе причин, где сразу же будем указывать, чем могут быть спровоцированы те или иные варианты красноты на лице.
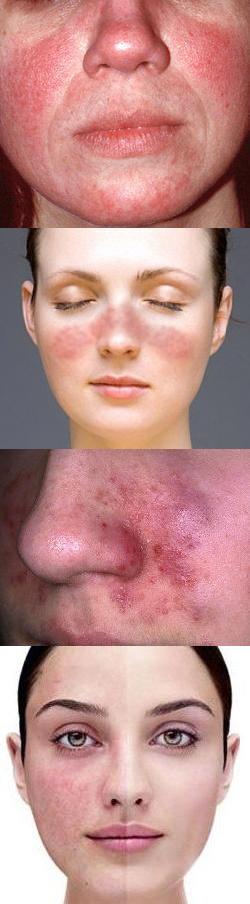
Покраснение кожи лица – фото
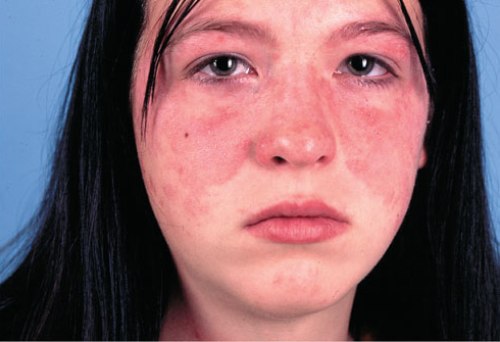
На данной фотографии изображено покраснение лица в форме "бабочки", которое локализовано на носу и щеках. Такой вариант покраснения лица характерен для системной красной волчанки.
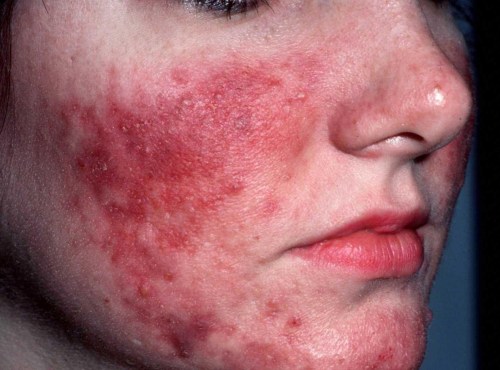
На данной фотографии изображено покраснение лица при розацеа.
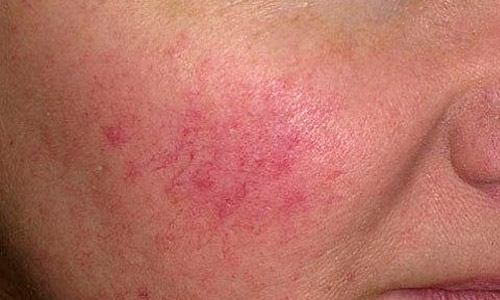
На данной фотографии изображено покраснение лица при куперозе, при котором на коже невооруженным взглядом видны расширенные капилляры.
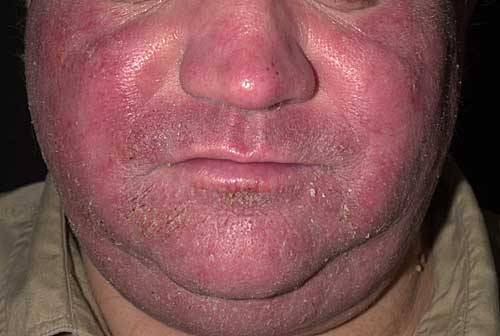
На данной фотографии изображено покраснение лица, характерное для контактного дерматита.
- Механизм развития покраснения глаз
- Общие группы причин покраснения глаз
- Физические и химические факторы окружающей среды, способные вызвать покраснение глаз
- Физиологические причины покраснения глаза
- Патологии глаза, при которых происходит его покраснение
- Патологии других органов и систем, при которых глаз краснеет
- О чем сигнализирует покраснение различных частей глаза
- О чем сигнализирует покраснение глаза в сочетании с другими различными симптомами
- Покраснение глаза у ребенка
- Покраснение глаза у грудничка
- Причины, диагностика и лечение покраснения глаз - видео
- Что делать при покраснении глаз - видео
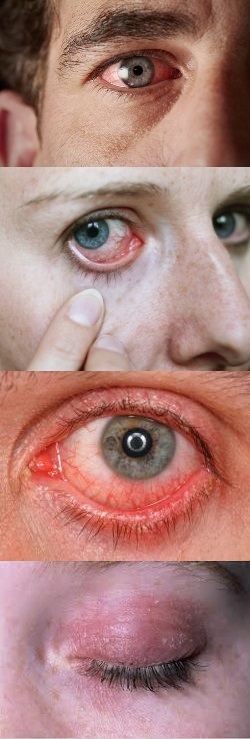
Механизм развития покраснения глаз
Покраснение глаз представляет собой сильное расширение сосудов склеры. Вследствие выраженного расширения сосудов их стенка истончается, и человек видит кровь. А поскольку кровь окрашена в красный цвет, то и глаз кажется покрасневшим. Склера и слизистая оболочка глаза обильно кровоснабжается, то есть, в зрительном анализаторе имеется очень большое количество кровеносных сосудов. И расширение сосудов даже в каком-либо одном отделе или участке органа зрения способно спровоцировать появления такого признака, как покраснение глаз.В зависимости от того, в какой части и в каком объеме оказались расширены кровеносные сосуды, краснота может охватывать различные участки глаза, например, всю склеру, только углы и т.д. Также довольно часто краснеет кожа вокруг глаз, что связано с тем же самым механизмом расширения сосудов и мощным притоком крови.
Усиление кровоснабжения глаза, а, следовательно, и его покраснение, может развиваться при застое крови, при воспалении, при воздействии каких-либо аллергенных или раздражающих факторов. Кроме того, покраснение глаз может быть спровоцировано некоторыми заболеваниями внутренних органов, например, гипертоническими кризами, повышенным внутричерепным давлением и т.д. Также сосуды расширяются и глаза краснеют при сильной физической нагрузке, когда приходится выдерживать мощные напряженные усилия, например, при родах или подъеме тяжелых предметов. Следовательно, покраснение глаза может быть обусловлено любыми факторами, которые способны провоцировать воспаление, раздражение, застой крови, аллергическую реакцию непосредственно со стороны различных структур органа зрения или мощное физическое усилие всего организма. Это означает, что покраснение может быть связано с заболеваниями глаз, с патологиями других органов или систем или сильной физической нагрузкой.
- В каких ситуациях возникает боль в голени?
- Боль в голени ноги при мышечных поражениях
- Боль в мышцах голени при поражениях сухожилий и связок
- Боль в голени при поражениях костей и суставов нижних конечностей
- Суставные вывихи
- Боль в голени при переломе ноги
- Боль в левой и правой голени при остеомиелите
- Ноющая боль в голени при болезни Осгуд – Шляттера
- Боль в левой и правой голени при артритах
- Боль в голени при артрозах
- Боль в голени при ходьбе и беге при воспалении надкостницы большеберцовой кости
- Боль в голенях при повреждении коленного мениска
- Боль в голени при поражении сосудов и нервов
- Другие состояния, вызывающие боль в голени при ходьбе и в покое
Болевые рецепторы находятся в большинстве тканей голени: в надкостнице, мышцах, связках и сухожилиях, сосудах, а также окружающих их тканях. Соответственно, боль в голени может быть вызвана поражением любой из перечисленных структур. В большинстве случаев боль в голени вызывается нарушениями, которые достаточно легко поддаются лечению. Например, длительная статическая нагрузка в положении стоя, длительная ходьба и другие избыточные физические упражнения вообще не нуждаются в специфической терапии, а только лишь полноценного отдыха. Но травмы, удары и ушибы, растяжения, вывихи, воспалительные процессы и т.д. требуют обязательного медицинского вмешательства.
В каких ситуациях возникает боль в голени?
1. Поражение мышц голени:
• воспалительные процессы;
• физическое перенапряжение;
• мышечные спазмы и судороги;
• растяжения;
• надрывы икроножных мышц;
• синдром сдавления;
• спонтанная мышечная гематома.
2. Поражения связок и сухожилий голени:
• воспаления сухожилий;
• повреждения собственной связки надколенника;
• повреждения ахиллова сухожилия;
• повреждения связок голеностопного сустава.
3. Поражения костей и суставов голени:
• вывихи;
• переломы;
• остеомиелит;
• болезнь Осгуд-Шляттера;
• артрит;
• артроз;
• воспаление надкостницы большеберцовой кости;
• повреждения коленного мениска.
4. Поражения сосудов и нервов голени:
• недостаточность артериальных сосудов;
• венозный тромбоз;
• посттромбофлебитический синдром;
• варикозное расширение вен;
• ”капканные” синдромы голени;
• повреждение нервных волокон.
5. Другие состояния, приводящие к появлению боли в голени:
• нарушения водно-солевого равновесия;
• разрыв подколенной кисты;
• воспаление подкожной жировой клетчатки;
• поясничный радикулит;
• беременность или прием противозачаточных средств.
- Что такое почечная колика?
- Всё о почечной колике - видео
- Причины возникновения приступа почечной колики
- Патогенез почечной колики
- Симптомы приступа
- Дифференциальная диагностика
- Общие правила
- Правосторонняя почечная колика
- Почечная колика и острая кишечная непроходимость
- Атипичная почечная колика и брюшные катастрофы (острый панкреатит, прободения язвы желудка, острый холецистит)
- Почечная колика у женщин
- Дифференциальная диагностика почечной колики и острых неврологических заболеваний (приступ радикулита, грыжа межпозвоночного диска, межреберная невралгия)
- Диагностика острой почечной колики
- Какие обследования и анализы может назначить врач при почечной колике?
- Прогноз
- Осложнения
- К какому врачу обращаться при почечной колике?
- Лечение
- Диета
- Почечная колика при беременности: причины, признаки, купирование
- Острая почечная колика у детей
Что такое почечная колика?
Традиционно в медицине коликой называют острый приступ мучительных схваткообразных болей (печеночная колика, кишечная колика), вызванных спазмами гладкомышечной мускулатуры.Почечная колика – комплекс симптомов, связанных с обструкцией (закупоркой) верхних мочевыводящих путей, и нарушением оттока мочи из почки в мочевой пузырь.
Это серьезная патология, требующая экстренной медицинской помощи и госпитализации, поскольку при неблагоприятном течении возможно развитие тяжелых осложнений.
Почечная колика – наиболее часто встречающаяся патология мочевыводящих путей. Распространенность данного синдрома связана с эпидемиологией мочекаменной болезни, поскольку наиболее часто закупорку верхних мочевыводящих путей вызывают конкременты (камни).
Причины возникновения приступа почечной колики
Мочекаменная болезнь
Около 90% приступов почечной колики вызваны мочекаменной болезнью – хроническим недугом верхних мочевыводящих путей, сопровождающимся образованием в них конкрементов.Причины и механизм развития мочекаменной болезни (МКБ) на сегодняшний день до конца не изучены. Считается, что МКБ является полиэтиологическим заболеванием, то есть недугом, в основе развития которого лежит несколько причин.
Долгое время существовала так называемая географическая теория развития МКБ. Действительно, данное заболевание распространено в Средней Азии, на Северном Кавказе, в Поволжье, на Урале, на Крайнем Севере, в Австралии, Нидерландах, в Югославии, Греции, Турции, Бразилии, в восточных районах США, и практически не встречается в ЮАР, многих районах Японии и Исландии.
Более детальный анализ географических факторов заболеваемости показал, что факторами риска МКБ являются недостаток или, наоборот, избыток витамина Д. Кроме того, развитию данной патологии способствует склонность к катарам верхних дыхательных путей, вызванная климатическими условиями, и эндемический (региональный) недостаток некоторых микроэлементов в пище и воде, таких как молибден и кремний.
Вероятность развития МКБ, а следовательно, и риск возникновения приступов почечной колики, связаны с возрастом. Реже всего заболевание развивается в детском и юношеском возрасте, чуть чаще у стариков. Пик заболеваемости приходится на возраст 30-50 лет. У мужчин МКБ развивается несколько чаще, чем у женщин.
При МКБ и правая, и левая почка поражаются с одинаковой частотой, так что возможны приступы как правосторонней, так и левосторонней почечной колики. У 15-30% больных камни образуются в обеих почках.
Подробнее о мочекаменной болезни