- Распространенность
- Причины возникновения трубно-перитониального бесплодия
- Диагностика
- Нужны ли консультации других специалистов?
- Лечение трубно-перитониального бесплодия
- Профилактика трубноперитониального бесплодия
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Распространенность
Трубно-перитонеальные факторы женского бесплодия в виде нарушения проходимости и функциональных нарушений маточных труб выявляют у 35-60% пациенток с бесплодием. Второй причиной трубно-перитониального бесплодия может послужить спаечный процесс в малом тазу. Из-за нарушения транзита яйцеклетка, высвобождаемая в результате овуляции, не может попасть в маточную трубу, что делает зачатие невозможным. Перитонеальная форма бесплодия встречается в 9,2-34% случаев.
Причины возникновения трубно-перитониального бесплодия
• Перенесённые ранее воспалительные заболевания органов малого таза.
• Заболевания, передающиеся половым путем (ЗППП).
• Внутриматочные манипуляции – аборты, удаление миоматозных узлов, диагностические или лечебные выскабливания.
• Перенесённые оперативные вмешательства на органах малого таза и брюшной полости (особенно лапаротомическим доступом).
• Эндометриоз.
Диагностика
 Информация о перенесенных воспалительных заболеваниях органов малого таза или оперативных вмешательств в данной области позволяет врачу гинекологу заподозрить именно данный вид бесплодия и назначить комплекс диагностических исследований.
Информация о перенесенных воспалительных заболеваниях органов малого таза или оперативных вмешательств в данной области позволяет врачу гинекологу заподозрить именно данный вид бесплодия и назначить комплекс диагностических исследований. Лабораторные исследования включают:
• Бактериологические анализы мазка со слизистой влагалища
• Серологические исследования крови
Наиболее опасными для развития бесплодия вызванного трубнопериониальным фактором является: заболевания передающиеся половым путем – хламидийная инфекция, уреаплазмоз, микоплазменная инфекция, гонорея, сифилис, туберкулез.
Инструментальные исследования
Ультразвуковое исследование органов малого таза позволяет выявить скопление жидкости или гноя в трубах (гидросальпинкс, пиосальпинкс).
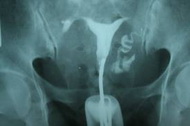 Гистеросальпингография – это комбинированное исследование с визуализацией внутренних половых путей женщины. Для данной процедуры используется контрастное вещество вводимое в канал шейки матки с последующим проведением серии рентгенологических снимков. Процедуру проводят в лютеиновую фазу цикла, в этом цикле пациентка должна предохраняться от беременности – в случае зачатия эта процедура лишит женщину беременности. Во время исследования в шеечный канал вводят наконечник со шприцем, вводят контрастное вещество, сразу производя серию снимков.
Гистеросальпингография – это комбинированное исследование с визуализацией внутренних половых путей женщины. Для данной процедуры используется контрастное вещество вводимое в канал шейки матки с последующим проведением серии рентгенологических снимков. Процедуру проводят в лютеиновую фазу цикла, в этом цикле пациентка должна предохраняться от беременности – в случае зачатия эта процедура лишит женщину беременности. Во время исследования в шеечный канал вводят наконечник со шприцем, вводят контрастное вещество, сразу производя серию снимков. • При проходимых маточных трубах контрастное вещество заполняет матку и маточные трубы, а затем обнаруживается в брюшной полости в виде бесформенных пятен или полос.
• При нарушении проходимости маточных труб контрастное вещество не попадает в брюшную полость.
• Если трубы не проходимы в конечных отделах, то именно эта часть не контрастируется.
• Если трубы не проходимы в месте их впадения в полость матки - контраст не попадает в трубы и на снимках видна только полость матки.
• Непроходимые, расширенные в концевых отделах трубы имеют вид мешков.
• Характерную рентгенологическую картину имеет туберкулёз маточных труб - чёткообразные трубы, состоящие из отдельных сегментов.
Кроме исследования состояния маточных труб ГСГ позволяет диагностировать маточную патологию:
• пороки развития матки
• субмукозные миомы (доброкачественные новообразования мышечной ткани матки)
• полипы эндометрия
• синехии (сращение)
• эндометриоз
Противопоказания для проведения гистеросальпингографии:
• острые и подострые воспалительные заболевания малого таза
• общие инфекционные процессы
• подозрение на беременность
• вагинит
Недостатки метода:
• В ходе исследования органы репродуктивной системы подвергаются воздействию рентгеновского излучения, что может вызывать нарушение развития яйцеклеток.
• Не исключена возможность повреждающего воздействия рентгеноконтрастного вещества на ресничный эпителий маточных труб; длительное нахождение контраста в брюшной полости после ГСГ может влиять на процесс оплодотворения в течение нескольких последующих циклов.
• Возможно развитие тяжёлых аллергических реакций на применяемые контрастные вещества.
• Достаточно велика частота диагностических ошибок, связанных с рефлекторным спазмом интерстициальных отделов труб (примерно у 25% пациенток) в ответ на травматизацию шейки при введении контраста, вызывающим болезненные ощущения. Кроме того, часть контрастного вещества может не дойти до концевых отделов труб и не излиться в брюшную полость, даже при их нормальной проходимости. Эти особенности обусловливают получение ложноотрицательных результатов и расхождение диагнозов по данным ГСГ и лапароскопии.
Достоверность результатов составляет 60-70%.
Кимографическая пертубация
Проводят в первую фазу цикла, так как в этот период слизистая оболочка матки и труб тонкая и не препятствует прохождению газа, меньше риск попадания газа в сосуды. Кимографиическую пертубацию проводят с помощью специального аппарата; оценку результатов осуществляют по показаниям давления манометра, количеству введённого воздуха, результатам аускультации брюшной полости (появление характерного звука) и появлению френикус-симптома.
Рекомендуется учитывать следующие показатели:
• давление, при котором устанавливается проходимость труб - максимальное давление
• характер кимографической кривой - частота и амплитуда колебаний
• минимальное давление в системе после прекращения введения газа
Достоинства метода: в отличие от ГСГ даёт представление не только о проходимости, но и сократительной способности маточных труб.
Недостатки метода: метод не даёт чёткой картины, если проходима только одна труба, а также возможна вариабельность результатов в зависимости от степени прижатия наконечника к шейке. Не дает сведений о месте нарушения проходимости.
Контрастная ЭХО гистеросальпингоскопия
После введения эхоконтраста оценивают состояние расправленной полости матки. Метод позволяет диагностировать такую внутриматочную патологию, как:
• полипы эндометрия
• субмукозные узлы
• гиперплазию (избыточные разрастания ткани) эндометрия
• пороки развития
После заполнения и оценки полости матки последовательно визуализируется ток жидкости на всем протяжении маточных труб. Появляются признаки выхода контраста в брюшную полость:
• появляется жидкость в переднематочном или позадиматочном пространстве или в околояичниковых областях
• если изначально было умеренное количество перитонеальной жидкости, то отчётливо видны потоки вновь поступающей жидкости и увеличение её объёма к концу процедуры
• одновременно происходит уменьшение объёма полости матки (полость спадается) при прекращении введения раствора и отсутствует обратный ток жидкости
Достоинства метода: В отличие от ГСГ, при контрастной эхогистеросальпингоскопии отсутствуют рефлекторный спазм устьев маточных труб, аллергические реакции, общие и местные осложнения, не происходит травматизация органов репродуктивной системы.
Вышеперечисленные методы с различной степенью достоверности (60 - 80%) способны оценить проходимость маточных труб, но являются косвенными в диагностике трубно-перитонеального фактора бесплодия. Так как ни один из них не даёт представления о степени выраженности и локализации спаечного процесса, частота расхождения заключений с лапароскопическим диагнозом достаточно высока (до 40%).
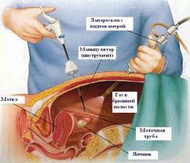 Лапароскопия - даёт точную визуальную оценку состояния органов малого таза, наличия и степени распространения спаечного процесса в малом тазу, позволяет выявить сопутствующую патологию органов малого таза. Однако, как любое хирургическое вмешательство, для лапароскопии требуется госпитализация и проведение предоперационной анестезии. В процессе данной операции и в послеоперационном периоде возможны интра и постоперационные осложнения, данная диагностика требует применения дорогостоящих инструментов и квалифицированных специалистов.
Лапароскопия - даёт точную визуальную оценку состояния органов малого таза, наличия и степени распространения спаечного процесса в малом тазу, позволяет выявить сопутствующую патологию органов малого таза. Однако, как любое хирургическое вмешательство, для лапароскопии требуется госпитализация и проведение предоперационной анестезии. В процессе данной операции и в послеоперационном периоде возможны интра и постоперационные осложнения, данная диагностика требует применения дорогостоящих инструментов и квалифицированных специалистов. Трансвагинальная эндоскопия (гидролапароскопия) сопоставима по диагностическим возможностям с традиционной трансабдоминальной лапароскопией, но отличается малой инвазивностью, низкой травматичностью, возможностью проведении манипуляции в условиях дневного стационара под местной анестезией или кратковременным внутривенном наркозе.
Метод обеспечивает возможность прямой визуализации органов малого таза, позволяет оценить проходимость маточных труб, наличие и характер распространения спаечного процесса. Исследование производят в позднюю фолликулярную фазу (10-12 день цикла) с помощью специальных троакаров и оптических устройств путём пункции заднего свода влагалища в условиях гидрофлотации (заполнение жидкостью области оперативных манипуляций).
• В условиях местной анестезии или внутривенного наркоза в полость матки вводят маточный зонд.
• Пункцию заднего свода с помощью набора инструментов для трансвагинальной лапароскопии осуществляют позади шейки матки. Оптическую систему вводят через троакар в режиме гидрофлотации – тока жидкости (250-400 мл 0,9% раствора натрия хлорида).
• Осматривают: заднюю поверхность матки, яичниковые ямки, яичники, маточные трубы, их фимбриальные отделы с обеих сторон, позадиматочное пространство.
• Проходимость маточных труб оценивают по выделению красящего вещества из конечных отделов после его введения в полость матки через катетер. При обнаружении патологии маточных труб проводят сальпингоскопию: эндоскоп вводят непосредственно в просвет маточной трубы и продвигают в направлении впадения в полость матки. Продвижение эндоскопа в просвете маточной трубы облегчается током вводимой жидкости.
• По окончании процедуры эндоскоп удаляют и жидкость устраняют через канал троакара. Наложение швов в месте введения троакаров не требуется.
Обследование малоинвазивно, как правило, хорошо переносится пациентками при применении местной или седативной анестезии в амбулаторных условиях. Доступ через задний свод влагалища в дугласово (пространство в малом тазу между маткой и прямой кишкой) пространство обеспечивает атравматичное и полное обследование яичников, фимбрий и яичниковой ямки без захвата и манипуляции органов. Движение эндоскопа в полости малого таза безболезненно. Процедура атравматична, не вызывает формирования спаек.
Всё это позволяет применять трансвагинальную гидролапароскопию как скрининговый метод уже на ранних стадиях обследования пациенток при бесплодии.
Нужны ли консультации других специалистов?
Объективная оценка степени спаечного процесса возможна только при лапароскопии, которую проводят всем женщинам с подозрением на трубно-перитонеальный фактор. Дли исключения других причин, может потребоваться консультации хирурга.
Лечение трубно-перитониального бесплодия
Консервативное лечение трубно-перитонеального бесплодия, включает противовоспалительную (при необходимости - антибактериальную) терапию, медикаментозное противоспаечное лечение, физиотерапию, курортное лечение, гидротубации маточных труб. К сожалению, данные методы лечения в подавляющем большинстве случаев не оказывают желаемого эффекта – потому они неперспективны. Единственный эффективный метод, позволяющий восстановить репродуктивную функцию при трубно-перитонеальном бесплодии, это лапароскопическая хирургия. Ее эффективность зависит от степени выраженности спаечного процесса и составляет 30-45%.
Цели лечения
Разделение спаек, восстановление проходимости маточных труб, нормальной анатомии органов малого таза для реализации естественного зачатия или подготовки органов малого таза к проведению программы ЭКО.
Методы лечения
 Лечение пациенток с трубно-перитонеальным бесплодием складывается из нескольких этапов:
Лечение пациенток с трубно-перитонеальным бесплодием складывается из нескольких этапов: l-й этап - проводят в специализированном стационаре. Включает эндоскопическую диагностику степени выраженности и локализации спаечного процесса с одновременной хирургической коррекцией патологических изменений органов малого таза и оценкой состояния полости матки и эндометрия.
2-й этап - проводят в стационаре. Включает раннее восстановительное лечение с 1 -2 суток после хирургического вмешательства: антибактериальная терапия, физические факторы, эфферентные методы (озонотерапия, лазерное облучение крови). Продолжительность до 7 дней.
3-й этап - проводят амбулаторно через месяц после операции с учётом клинических особенностей, степени выраженности спаечного процесса, состояния эндометрия.
• При 1-2 степени спаечного процесса нередка сопутствующая патология (мужские факторы, ановуляция, патологии эндометрия, эндометриоз), коррекция которой, наряду с хирургическим лечением, приводит к восстановлению репродуктивной функции. Соответственно дополнительным факторам бесплодия, на третьем этапе лечения таким пациенткам проводят индукцию овуляции, внутриматочную инсеминацию, назначают гестагены, циклическую гормонотерапию и т.д.
• Пациенткам с 3-й степенью спаечного процесса на третьем этапе лечения рекомендована гормональная контрацепция в течение 2-3 месяцев, повторные курсы физиотерапии, иммунокорректоры. Вопрос о возможности спонтанного наступления беременности решают после контрольного обследования состояния маточных труб. В случаях восстановления проходимости маточных труб - пациентке разрешают половую жизнь без предохранения, проводят контроль менструального цикла в течение 6-12 месяцев наблюдения или стимуляцию овуляции (в зависимости от возраста пациентки, длительности предшествующего бесплодия). При отсутствии наступления спонтанной беременности в течение 6-12 месяцев после оперативного лечения или при выявлении нарушения проходимости маточных труб уже спустя 2-3 месяцев после операции пациенткам этой группы для реализации их генеративной функции необходимо рекомендовать использование методов вспомогательной репродуктивной технологий (ВРТ).
• При 4-й степени выраженности спаечного процесса, особенно у пациенток более старшего возраста, с длительным бесплодием, применение эндоскопических методов хирургии для восстановления генеративной функции малоперспективно. Этой группе пациенток показано применение ВРТ. Оперативное вмешательство в этих случаях должно преследовать цель подготовки к проведению программы ЭКО. Индукция внеочередной овуляции, экстракорпоральное оплодотворение яйцеклеток и перенос эмбрионов в полость матки возможны не ранее 3 месяцев после операции.
Профилактика трубноперитониального бесплодия
• исключение абортов
• профилактика, своевременная диагностика и лечение заболеваний передающихся половым путем
• отказ от необоснованных оперативных вмешательств на органах малого таза (особенно методом лапаротомии);
• раннее обращение за помощью к врачу специалисту
• активное лечение туберкулеза, ревматических заболеваний.
Отзывы