- Плод
- Шевеления плода
- УЗИ и анализы
- Посещение врача акушера-гинеколога
- Тревожные признаки
- Ощущения, признаки беременности и изменения в состоянии организма
- Выделения
- Кровотечение
- Матка и живот
- Боли в животе и других частях тела
- 33 неделя: возможные осложнения беременности, отеки, боли, выделения (рекомендации акушера-гинеколога) – видео
- Секс
- Вес
- Питание и алкоголь
- Разрешенные лекарства
- Роды на 33-й неделе
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Плод
 Масса тела плода на 33-й неделе колеблется в пределах 2018 плюс-минус 241 г, наиболее часто в среднем составляя 2000 г. Длина тела плода на данном сроке колеблется в пределах 42,7 плюс-минус 1,8 см, чаще всего составляя 43 – 44 см. То есть малыш уже вырос и набрал вес на 2/3 от того уровня, с которым обычно появляются на свет доношенные дети. В оставшийся срок беременности плоду нужно вырасти и набрать вес еще на 30% от текущего уровня.
Масса тела плода на 33-й неделе колеблется в пределах 2018 плюс-минус 241 г, наиболее часто в среднем составляя 2000 г. Длина тела плода на данном сроке колеблется в пределах 42,7 плюс-минус 1,8 см, чаще всего составляя 43 – 44 см. То есть малыш уже вырос и набрал вес на 2/3 от того уровня, с которым обычно появляются на свет доношенные дети. В оставшийся срок беременности плоду нужно вырасти и набрать вес еще на 30% от текущего уровня.Плод вырос настолько, что занял все свободное место в матке, вследствие чего он уже не кувыркается и не переворачивается, а больше просто шевелится и толкается. Но, несмотря на ограниченное пространство в матке, плод все же может перевернуться до родов.
На 33-й неделе продолжается активное накопление подкожного жира и укрепление мышц, которые становятся сильнее и тренированнее. Кости продолжают отвердевать, готовясь к тому, что нужно будет поддерживать тело и ходить вне утробы матери.
Части тела малыша стали пропорциональными по отношению друг к другу, теперь он стал совсем, как новорожденный доношенный малыш, только меньше в размерах. С кожи почти полностью исчезли пушковые волосы-лануго, а волосы на голове стали толще, хотя они еще редкие и мягкие. Глаза во время бодрствования открыты, а на период сна закрываются. Идет активное развитие глаза, который приобрел роговичный рефлекс (зажмуривание в ответ на прикосновение к роговице), а его зрачок реагирует на степень освещенности (при ярком свете зрачок малыша суживается, а при затемнении – расширяется). Кроме того, плод способен фокусировать взгляд, рассматривая то, что его заинтересовало. Необходимо помнить, что через растянутую стенку живота при хорошей освещенности малыш вполне хорошо видит окружающий его мир, поэтому еще в утробе матери изучает обстановку квартиры, виды на улице и т.д.
Ногти полностью выросли и покрывают подушечки пальцев на ногах и руках, а их край даже немного торчит, вследствие чего малыш может царапать свою кожу при случайном неаккуратном движении.
Полноценно и слаженно работают эндокринная, нервная, иммунная, теплорегуляционная, пищеварительная системы, а также головной мозг. В принципе, мозг уже сформирован, в нем имеются все необходимые структуры, но на 33-й неделе продолжается процесс активного построения многочисленных связей между клетками головного мозга, которые необходимы для мгновенной передачи информации из одного отдела в другой.
Ребенок испытывает собственные эмоции, чувствует переживания матери и реагирует на них, видит сны, отлично различает запахи, звуки, вкус, видит сквозь стенку живота окружающий мир и ощущает прикосновения к своему телу. Малыш играет с собственным телом и пуповиной, и эти игры помогают ему развиваться, совершенствовать навыки движений, оттачивать их точность и т.д.
На коже подушечек пальцев полностью формируется и становится видимым рисунок из петель и полосок, который широко известен, как отпечатки пальцев. Этот рисунок сохранится у ребенка на всю оставшуюся жизнь и будет уникальным, отличающимся от такового у любого другого человека. По рисунку на коже пальцев можно выявить некоторые генетические заболевания.
Шевеления плода
 Поскольку в матке практически нет свободного пространства, малыш на 33-й неделе совершает в основном шевеления и толчки, а вот резкие кувырки и перевороты становятся невозможными. Поэтому характер движений плода на 33-й неделе существенно изменяется – они становятся исключительно шевелениями, без кувырков и резких ударов, ощущающихся, как "бой в барабан".
Поскольку в матке практически нет свободного пространства, малыш на 33-й неделе совершает в основном шевеления и толчки, а вот резкие кувырки и перевороты становятся невозможными. Поэтому характер движений плода на 33-й неделе существенно изменяется – они становятся исключительно шевелениями, без кувырков и резких ударов, ощущающихся, как "бой в барабан".Но, несмотря на то, что движения малыша теперь носят характер шевелений, он может довольно больно и ощутимо толкать ножкой или ручкой какой-либо орган или стенку живота. Болезненность и сила толчков обусловлены тем, что мышцы плода окрепли, и теперь все его шевеления уже довольно ощутимые и сильные. Чаще всего шевеления плода отдаются болью или неприятными ощущениями в области ребер, печени, желудка и кишечника, так как именно в направлении этих органов малыш обычно толкается.
На 33-й неделе мать может хорошо чувствовать, какое именно движение совершает плод, а также видеть на коже живота впечатавшиеся в него ножки, ручки, головку или попку, в зависимости от того, какой частью тела малыш уперся в переднюю стенку матки.
Интенсивность и сила толчков плода в течение суток могут быть неодинаковыми – в одни периоды малыш шевелится тихонько и слабо, а в другие – пинается сильно, ощутимо, довольно дискомфортно для матери. Подобная неоднородность в характере движений малыша обусловлена рядом факторов.
Во-первых, малыш в течение дня попеременно спит и бодрствует. Соответственно, в периоды сна он мало и слабо шевелится, а во время бодрствования, напротив, активно толкается. Причем спит малыш, как правило, тогда, когда мать бодрствует и совершает какую-либо работу, связанную с передвижением в пространстве, а бодрствует, напротив, когда женщина отдыхает. Так происходит, потому что во время движения живот матери покачивается, и на малыша это действует убаюкивающе, вследствие чего, пока мать двигается, он спит. А когда мать садится или ложится отдохнуть, укачивающий эффект движения исчезает, плод просыпается и начинает активно двигаться.
Во-вторых, плод может реагировать изменением характера движений на различные внешние раздражители (свет, звуки, запахи и т.д.), а также на прием пищи матерью и переживания женщины (волнение, стресс, страх, любые эмоциональные переживания). После того, как мать поест, плод некоторое время активно шевелится, что обусловлено повышением уровня глюкозы в крови, которую он расходует на свои игры. Поэтому снизить интенсивность шевелений плода после еды невозможно, это нужно просто перетерпеть.
Если мать волнуется, испытывает стресс или какие-либо сильные эмоции, то плод также начинает шевелиться более активно, так как чутко реагирует на состояние женщины. В таком случае для успокоения малыша нужно прийти в состояние психического равновесия самой.
В ответ на внешние раздражители характер движений плода может изменяться двояко – либо он начинает шевелиться активней, либо, напротив, замирает. Если раздражитель плоду нравится (например, приятная музыка, красивое неяркое освещение), то его шевеления становятся более медленными и плавными. Если же раздражитель извне плоду не нравится (например, резкие звуки, слишком яркий свет, неприятный запах), то он реагирует усилением активности шевелений. Своими толчками он как бы пытается сказать: "Уберите это!". В таком случае, чтобы успокоить малыша, нужно просто постараться устранить раздражитель, который ему не нравится.
Помимо указанных вариантов, иногда ребенок может начать активно шевелиться при отсутствии внешней видимой причины. Как правило, это обусловлено гипоксией или дефицитом кислорода, который может возникать из-за сдавления кровеносных сосудов при сидении в неудобной позе или лежании на спине. В такой ситуации нужно встать или лечь на бок и спокойно подышать 10 – 15 минут, стараясь расслабиться, чтобы все передавленные сосуды расправились, и малыш начал получать достаточное количество кислорода с притекающей кровью.
Время от времени женщины могут ощущать внутри живота ритмические вздрагивания, которые обусловлены икотой у плода. Такие вздрагивания неопасны и быстро проходят, поэтому не стоит их опасаться.
Однако в отличие от икоты плода, шевеления ребенка различного характера женщина должна ощущать каждый день. Не стоит концентрировать на них излишнее внимание, подсчитывая количество шевелений в течение каждого часа. Достаточно просто фиксировать факт того, что движения малыша присутствуют.
В прошлом рекомендовалось считать количество шевелений в течение каждого часа, и если они возникали менее 4 – 6 раз, то это было поводом для внепланового обследования. Однако наблюдения за данной практикой показали, что подсчет шевелений в течение каждого часа не улучшает диагностику осложнений беременности, а только увеличивает частоту внеплановых индуцированных преждевременных родов, которые врачи производят с целью перестраховки. Поэтому в последние годы ВОЗ рекомендует не считать шевеления каждый час, а просто отмечать, двигался ребенок или нет.
Поводом для беспокойства и скорейшего обращения в больницу является только отсутствие шевелений в течение 12 и более часов подряд. В такой ситуации нужно немедленно госпитализироваться в родильный дом для получения лечения, направленного на сохранение жизни плода.
УЗИ и анализы
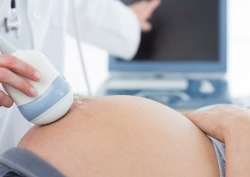 Тридцать третья неделя представляет собой середину оптимального периода для проведения третьего скрининга третьего триместра, который продолжается с 32 по 34 недели включительно. Третий скрининг представляет собой комплексное обследование с целью выявления пороков развития плода, определения, нормально ли растет малыш, а также оценки состояния женщины и готовности ее организма к родам.
Тридцать третья неделя представляет собой середину оптимального периода для проведения третьего скрининга третьего триместра, который продолжается с 32 по 34 недели включительно. Третий скрининг представляет собой комплексное обследование с целью выявления пороков развития плода, определения, нормально ли растет малыш, а также оценки состояния женщины и готовности ее организма к родам.В рамках третьего скрининга могут производиться следующие обследования:
- УЗИ-исследование;
- Допплерография (допплер);
- Кардиотокография (КТГ);
- Биохимический скрининг (РАРР-А, хорионический гонадотропин, неконъюгированный эстриол, плацентарный лактоген).
Необходимо помнить, что обязательным исследованием третьего скрининга является только УЗИ, поэтому его проводят всем женщинам в период с 32-й по 34-ю недели включительно. А вот допплерография, кардиотокография и биохимический скрининг являются дополнительными обследованиями, и потому проводятся не всем женщинам, а лишь тем, у кого имеются показания.
На практике, в подавляющем большинстве женских консультаций стран СНГ, абсолютно всем женщинам в рамках третьего скрининга производят УЗИ и кардиотокографию, поскольку, во-первых, имеется аппаратура для данных исследований, а во-вторых, они просты, необременительны для женщины, но одновременно очень информативны для выявления пороков развития и гипоксии у плода.
Допплерография обычно проводится только при наличии показаний (осложнений беременности), но в некоторых консультациях, оснащенных современным оборудованием, это исследование производят практически всем женщинам, поскольку оно простое, и, как говорят сами врачи: "Вреда не наносит, но диагностику патологий плода улучшает".
А биохимический скрининг назначается только в том случае, если результаты второго были плохими и после них не была произведена инвазивная диагностика пороков развития (амниоцентез с генетическим картированием).
Таким образом, очевидно, что самым важным исследованием в рамках третьего скрининга является УЗИ, которое производится с целью оценки состояния и развития ребенка, выявления пороков развития у плода и оценки готовности организма матери к родам и донашиванию беременности. В ходе третьего скрининга выявляют пороки развития, которые в прошлые скрининги диагностировать было невозможно, такие, как непроходимость кишечника и мочевыделительных органов, пороки сердца.
Во время УЗИ врач внимательно изучает состояние и развитие различных органов и систем, оценивая их соответствие норме. Особенно пристальное внимание уделяется сердцу, сосудам, органам мочеполовой системы, бронхам, легким, головному мозгу, вене Галена в полости черепа, глазницам, челюстям, носогубному треугольнику. Также производится измерение длины и окружности бедер, голеней, ручек, живота, грудной клетки, головки и т.д. Отдельно оценивается состояние, толщина, степень зрелости и предлежание плаценты, состояние шейки и стенок матки, состоятельность рубца на матке (если он имеется), околоплодные воды, пуповина, выявляется наличие обвития шеи пуповиной. Кроме того, врач фиксирует положение плода в матке (поперечное, косое или продольное) и его предлежание (головное или ягодичное).
Конечно, положение и предлежание плода врач может определить и руками, просто прощупав через брюшную стенку расположение попки и головки малыша, но на УЗИ также положено фиксировать эти данные.
Когда врач подробно изучит все необходимые параметры, он пишет подробное заключение, в которое вносит данные обо всех параметрах. И в самом конце результата УЗИ пишет заключение о том, здоров ли малыш, развивается ли согласно норме, выявлены ли какие-либо пороки развития, имеются ли осложнения беременности (например, раннее старение плаценты, обвитие пуповиной шеи плода, признаки фето-плацентарной недостаточности и т.д.).
Вторым по значимости исследованием третьего скрининга является кардиотокография, которая позволяет выявлять гипоксию плода, оценив его сердцебиение в покое и при шевелениях. Это простое исследование обычно проводят всем женщинам, так как оно необременительно, но зато результаты весьма информативны.
Допплерография может проводиться не всем женщинам, а только тем, у которых имеются подозрения на патологию сердечно-сосудистой системы у плода, фето-плацентарную недостаточность или другие нарушения в системе сосудов и кровотока. Данный метод обследования позволяет выявлять различные нарушения у малыша и матери, обусловленные расстройством кровообращения (например, гипоксия, фето-плацентарная недостаточность, дефицит питательных веществ и у плода и т.д.).
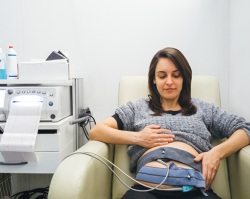 Если при нормальном течении беременности допплерография и кардиотокография могут и не проводиться, то при наличии некоторых патологий их делают в обязательном порядке, так как подозрение на такие нарушения или их наличие являются показаниями для этих обследований. Допплерография и кардиотокография в обязательном порядке проводятся при наличии у женщины показаний, к которым относятся следующие:
Если при нормальном течении беременности допплерография и кардиотокография могут и не проводиться, то при наличии некоторых патологий их делают в обязательном порядке, так как подозрение на такие нарушения или их наличие являются показаниями для этих обследований. Допплерография и кардиотокография в обязательном порядке проводятся при наличии у женщины показаний, к которым относятся следующие:- Подозрение на обвитие шеи плода пуповиной;
- Слишком частое или редкое сердцебиение плода;
- Косое или поперечное положение плода в матке;
- Подозрение на пороки развития сердца или ЦНС у плода;
- Подозрение или ранее выявленная патология плаценты (раннее старение, малая толщина, предлежание плаценты);
- Одна пуповинная артерия вместо двух;
- Маловодие или многоводие;
- Гестоз (проявляется отеками, повышенным артериальным давлением и белком в моче);
- Отставание плода в росте по результатам фетометрии;
- Сахарный диабет или гипертоническая болезнь у беременной женщины;
- Резус-конфликт у женщин с отрицательным резус-фактором крови, выявленный на основании титра антител.
Самым редко проводимым исследованием третьего скрининга является биохимический скрининг. Его делают только при плохом результате второго биохимического скрининга, после которого не произвели амниоцентез с генетическим картированием. Биохимический скрининг включает в себя определение концентрации в крови РАРР-А (ассоциированный с беременностью протеин-А плазмы), ХГЧ (хорионический гонадотропин), НЭ (неконъюгированный эстриол) и ПЛ (плацентарный лактоген), и предназначен для выявления пороков развития у плода. Если все параметры биохимического скрининга в пределах нормы, то вероятность наличия пороков развития у плода низкая. Если же какие-либо параметры оказываются больше или меньше нормы, то говорят о высоком риске пороков развития у плода. В такой ситуации нужно обязательно провести УЗИ, чтобы сопоставить его результаты с биохимическим скринингом и выявить имеющиеся пороки развития.
Нужно помнить, что сам плохой результат биохимического скрининга не означает обязательного наличия пороков развития у плода, а свидетельствует только о высоком риске их наличия. Поэтому чтобы точно выяснить, имеются ли эти пороки развития, результат биохимического скрининга сверяется с картиной УЗИ, и только на основании двух этих обследований делается окончательный вывод.
Все четыре исследования третьего скрининга (УЗИ, допплерография, кардиотокография, биохимический тест) не обязательно проходить в один день, их можно произвести в разные даты в течение трех недель подряд – с 32-й по 34-ю недели беременности. При этом даты проведения УЗИ, допплерографии и кардиотокографии можно выбирать любые, никак не связывая эти исследования между собой. А вот дату сдачи анализов биохимического скрининга следует выбрать в течение ближайших 2 – 3 дней после проведения УЗИ.
Какие-либо другие анализы в плановом порядке на 33-й неделе беременности не сдаются, если все лабораторные тесты были сделаны своевременно. Однако если по каким-либо причинам женщина в течение 32-й недели не сдала биохимический анализ крови и коагулограмму, то это следует сделать на 33-й неделе. Эти анализы очень важны и нужны, но по плану должны сдаваться на 32-й неделе.
В биохимический анализ крови входит определение концентрации глюкозы, общего белка, белковых фракций, билирубина, мочевины, креатинина, холестерина, триглицеридов, а также активности АсАТ, АлАТ, щелочной фосфатазы. Коагулограмма отражает работу свертывающей системы крови. В нее входят следующие параметры: оценка активированного частичного тромбопластинового времени (АЧТВ), протромбинового индекса (ПТИ), международного нормализованного отношения (МНО), тромбинового времени (ТВ), а также подсчет количества тромбоцитов и определение концентрации фибриногена. В коагулограмму и биохимический анализ крови могут включаться и другие дополнительные параметры по назначению врача, которые необходимы для комплексной оценки состояния здоровья женщины.
Биохимический анализ крови делают для оценки состояния и функционирования различных внутренних органов, а коагулограмму – для оценки риска кровотечений, тромбозов и различных расстройств со стороны крови и сосудов. Если параметры коагулограммы или биохимического анализа крови оказываются ненормальными, врач назначает дополнительные обследования для более точной диагностики имеющихся нарушений и заболеваний.
Кроме того, если на 32-й неделе женщина не сдала общие анализы крови и мочи, то это следует сделать на 33-й неделе беременности. Анализы крови и мочи с 28-й недели нужно сдавать раз в две недели (то есть на 28, 30, 32, 34 и 36 неделях), так как они очень важны для выявления риска преэклампсии и анемии – тяжелых осложнений беременности, способных повлечь за собой весьма неприятные нарушения в росте и развитии плода. Поэтому, если с момента сдачи анализов крови и мочи прошло более двух недель, то на 33-й неделе следует сделать эти лабораторные тесты.
Общий анализ мочи позволяет выявлять заболевания органов мочевыделительной системы и оценивать риск преэклампсии. О наличии заболеваний мочевыделительных органов свидетельствует наличие в мочевом осадке лейкоцитов, цилиндров, эритроцитов, слизи, бактерий или эпителиальных клеток в большом количестве. В таких ситуациях либо проводится дополнительная диагностика, либо назначается необходимое лечение. А о высоком риске преэклампсии говорит наличие белка в моче. В таком случае для профилактики и снижения риска преэклампсии назначается прием кальция (по 1 г в сутки до 40 недели) и Аспирина (по 75 – 125 мг в день до 36 недели). Если же белка в моче нет, то риск преэклампсии расценивается как низкий, и профилактическая терапия не проводится.
Общий анализ крови позволяет выявлять патологические процессы в различных органах и тканях, а также диагностировать анемию. При анемии назначается прием препаратов железа.
Какие-либо другие анализы на 33-й неделе не сдаются, если их не назначил врач. Но в случае течения беременности с осложнениями необходимо сдавать все анализы, назначенные врачом, не согласовывая их с плановыми лабораторными тестами.
Посещение врача акушера-гинеколога
 На 33-й неделе беременности в плановом порядке не нужно посещать врача-гинеколога, если женщина была на приеме у врача на 32-й неделе, и у нее не появилось каких-либо жалоб или резко не ухудшилось самочувствие. Однако если женщина начала чувствовать себя неудовлетворительно или у нее появились какие-либо тревожные неприятные симптомы, то на 33-й неделе следует посетить гинеколога внепланово, не дожидаясь очередной явки, назначенной на 34-ю неделю.
На 33-й неделе беременности в плановом порядке не нужно посещать врача-гинеколога, если женщина была на приеме у врача на 32-й неделе, и у нее не появилось каких-либо жалоб или резко не ухудшилось самочувствие. Однако если женщина начала чувствовать себя неудовлетворительно или у нее появились какие-либо тревожные неприятные симптомы, то на 33-й неделе следует посетить гинеколога внепланово, не дожидаясь очередной явки, назначенной на 34-ю неделю.При внеплановой явке врач-гинеколог произведет необходимый осмотр и назначит обследования. После этого по результатам обследования врач либо назначит лечение, которое необходимо будет проводить в домашних условиях, либо направит в стационар (родильный дом). Указать, какие именно исследования будет назначать врач на внеплановой явке, невозможно, так как это зависит от характера предъявляемых женщиной жалоб и ее общего состояния.
Тревожные признаки
К сожалению, во время беременности, в том числе на 33-й неделе, могут развиваться тяжелые осложнения, ведущие к гибели плода или матери. Естественно, такие осложнения нужно лечить, причем в условиях стационара. Поэтому беременные женщины должны знать тревожные признаки, свидетельствующие о развитии подобных осложнений, при появлении которых необходимо немедленно вызывать "Скорую помощь", чтобы в кратчайшие сроки получить медицинскую помощь и, тем самым, спасти и себя, и ребенка.
К тревожным признакам на 33-й неделе беременности относятся следующие симптомы:
- Кровянистые выделения из половых путей;
- Обильные жидкие выделения из влагалища (такие выделения могут восприниматься женщинами в качестве непроизвольно выделившейся мочи, но нужно знать, что это не моча, а воды);
- Часто появляющаяся или непроходящая головная боль, сочетающаяся с нарушением зрения по типу мелькания пятен, вспышек и мушек перед глазами;
- Рвота, особенно неоднократная;
- Внезапный сильный отек лица или рук;
- Повышение температуры тела выше 38,0oС;
- Жжение и/или зуд во влагалище или в промежности;
- Жжение и/или боль при мочеиспускании;
- Сильная боль в животе, интенсивность которой не уменьшается со временем;
- Сильный удар в живот (например, падение на живот, удар в живот рукой или предметом);
- Появление более 4 – 5 схваток в течение часа;
- Отсутствие шевелений или менее 10 шевелений плода на протяжении 12 часов.
Ощущения, признаки беременности и изменения в состоянии организма
В различные периоды своей жизни женщина может испытывать самые разнообразные ощущения, отражающие физиологические процессы, протекающие в ее организме. При беременности женщина также может испытывать разнообразные ощущения, однако мы коснемся только тех, которые, во-первых, нормальны, а во-вторых, обусловлены физиологическими изменениями, происходящими в организме и необходимыми для обеспечения условий вынашивания малыша.
В первую очередь, необходимо коснуться ощущений, которые возникают из-за давления матки на различных органы. Так, давление матки на кишечник провоцирует запоры. Минимизировать их выраженность можно, включив в рацион продукты, способствующие продвижению пищевого комка по кишке (например, свекла, курага, чернослив и др.) и устранив продукты, задерживающие эвакуацию каловых масс (например, выпечка, кулинарные изделия). При возникновении запора для его устранения рекомендуется пить слабительные на основе сиропа лактулозы (Дюфалак, Порталак, Нормазе и др.), которые безвредны для плода и оказывают мягкое действие.
Давление матки на мочевой пузырь приводит к частым мочеиспусканиям. Сделать походы в туалет более редкими можно, для этого следует при каждом мочеиспускании слегка наклоняться вперед, что сделает опорожнение мочевого пузыря полным.
Давление матки на желудок провоцирует изжогу и отрыжку. Минимизировать частоту появления изжоги и отрыжки можно, выполняя простые правила: кушать понемногу, не лежать и не наклоняться после еды и питья, спать с приподнятым головным концом, подложив под плечи и голову подушку. Если изжога появилась, то ее следует купировать приемом антацидных препаратов (например, Маалокс, Фосфалюгель, Алмагель).
Давление матки на диафрагму провоцирует нарушения дыхания, такие, как одышка, ощущение нехватки воздуха, невозможность глубоко вдохнуть и т.д. Для того, чтобы минимизировать эти ощущения и купировать их при появлении, нужно заниматься дыхательной гимнастикой.
Большой объем крови и жидкости в тканях, повышенная нагрузка на сердечно-сосудистую систему и высокая скорость обмена веществ провоцируют периодическое ощущение жара во всем теле, усиленное потоотделение, носовые или десневые кровотечения, а также закладывание ушей и отеки.
Отеки являются самым заметным проявлением беременности, которое приносит женщине наибольший дискомфорт. При этом отеки могут быть нормальными и патологическими. Нормальные отеки не свидетельствуют о патологии и не требуют лечения. Такие нормальные отеки не увеличиваются со временем, и не возникает резкий и быстрый отек лица и рук. Патологические отеки свидетельствуют об осложнениях беременности, их появление требует срочной госпитализации. Патологические отеки характеризуются нарастанием во времени и периодическим появлением сильного отека рук и лица.
 На 33-й неделе беременных женщин часто беспокоят ноги. В основном встречаются боли в ногах, обусловленные отеками и высокой нагрузкой на них. Для уменьшения болей в ногах им нужно давать отдых, по нескольку раз в день ложась отдыхать с приподнятыми вверх голенями. А когда приходится долго ходить или стоять, следует каждые 40 минут садиться на 10 – 15 минут. Кроме болей в ногах, женщин беспокоят судороги в икроножных мышцах, которые обычно спровоцированы дефицитом кальция, витамина В12, низкой концентрацией глюкозы в крови и сильной нагрузкой на ноги. Для купирования судороги нужно сильно тянуть стопу на себя, удерживая ее в этом положении до полного исчезновения боли. А для профилактики судорог нужно принимать препараты кальция, витамины группы В и не допускать сильной нагрузки на ноги.
На 33-й неделе беременных женщин часто беспокоят ноги. В основном встречаются боли в ногах, обусловленные отеками и высокой нагрузкой на них. Для уменьшения болей в ногах им нужно давать отдых, по нескольку раз в день ложась отдыхать с приподнятыми вверх голенями. А когда приходится долго ходить или стоять, следует каждые 40 минут садиться на 10 – 15 минут. Кроме болей в ногах, женщин беспокоят судороги в икроножных мышцах, которые обычно спровоцированы дефицитом кальция, витамина В12, низкой концентрацией глюкозы в крови и сильной нагрузкой на ноги. Для купирования судороги нужно сильно тянуть стопу на себя, удерживая ее в этом положении до полного исчезновения боли. А для профилактики судорог нужно принимать препараты кальция, витамины группы В и не допускать сильной нагрузки на ноги.Помимо болей и судорог, на 33-й неделе беременности женщин могут беспокоить ощущение онемения ног и рук. Это ощущение вызывается неизвестными причинами, но врачи точно знают, что оно не опасно.
Растяжение и давление матки на связки, сухожилия и суставы, смещенный вперед центр тяжести, а также расхождение костей таза в стороны для расширения просвета родового канала провоцируют частые боли в спине, пояснице, крестце, копчике, бедрах и тазу. Эти боли могут иметь различную интенсивность и выраженность, но ими в той или иной мере страдают все беременные женщины. Расхождение костей таза в стороны может также провоцировать неприятные ощущения при ходьбе. Можно попытаться уменьшить выраженность данных болей, регулярно по несколько раз в день на 5 – 15 минут вставая на четвереньки (в коленно-локтевую позицию) или ложась отдыхать на бок.
Многие женщины на 33-й неделе страдают от головных болей и головокружений, которые могут быть обусловлены сниженным давлением, анемией, голодом или высокой нагрузкой на сосуды мозга. Для облегчения головных болей и головокружений рекомендуется несколько раз в день отдыхать в прохладной и темной комнате.
Кроме того, на 33-й неделе у женщин нередко снижено артериальное давление, что провоцирует частое сердцебиение, головокружения или даже обмороки.
Быстрый рост живота вызывает сильное натяжение кожи, что способно приводить к сильному зуду и высыпаниям в области кожного покрова живота, бедер и боков. Если зуд и высыпания не распространяются на другие участки тела, и их выраженность не усиливается со временем, то ничего опасного нет – это просто реакция кожи на растяжение. Чтобы минимизировать зуд и высыпания, нужно смазывать кожу различными составами, которые способны улучшать ее эластичность. Это, например, растительные масла (подсолнечное, кукурузное, оливковое, миндальное и т.д.), питательные крема или специальные косметические продукты от растяжек.
Но если зуд или высыпания усиливаются и распространяются на другие участки тела, то нужно обратиться к врачу, так как это может быть признаком какого-либо заболевания.
Быстрое растяжение кожи может приводить к появлению растяжек (стрий). Для минимизации риска появления растяжек кожу необходимо смазывать растительными маслами (подсолнечное, кукурузное, оливковое, миндальное и т.д.), питательным кремом или специальными косметическими продуктами. Но если растяжки появились, то удалить их консервативными методами без помощи операции невозможно.
Из сосков на 33-й неделе периодически выделяется молозиво, которое нужно просто выбирать чистой и сухой тряпочкой. Не следует пытаться выдавливать молозиво из груди, так как это может спровоцировать мастит.
В обязательном порядке каждая женщина на 33-й неделе ощущает периодические недолгие и не регулярные схватки, называемые тренировочными. Таким образом матка готовится к родам. Однако если схватки становятся болезненными и регулярными, то нужно госпитализироваться в родильный дом, так как это свидетельствует о преждевременных родах.
Большой живот мешает женщине совершать простые и обычные движения, не дает найти удобную позу для сна и вообще доставляет многочисленные неудобства. К сожалению, этого изменить нельзя, придется просто потерпеть. Такие неудобства, а также психическая и физическая нагрузка могут провоцировать бессонницу, раздражительность, чувство усталости и т.д.
Отдельно необходимо сказать об относительно часто встречающемся синдроме сдавления нижней полой вены. Данный синдром является патологией, обусловленной передавливанием нижней полой вены, с застоем крови в ногах и недостаточным поступлением крови к мозгу, легким и сердцу, что проявляется головокружениями, обмороками, а в редких случаях даже судорогами. Чтобы минимизироваться проявления синдрома сдавления нижней полой вены или профилактировать его появление, нужно спать только на боку, не закидывать ногу на ногу, не сидеть в неудобной позиции, а также избегать совершения различных действий, которые могут привести к пережатию сосудов ног.
Выделения
 Влагалищные выделения на 33-й неделе должны быть относительно обильными, жидковатой однородной консистенции, молочного или полупрозрачного беловатого цвета, с кисловатым нерезким запахом. Такие выделения не должны содержать примеси гноя, слизи или крови. Кроме того, нормальные выделения никогда не доставляют женщине дискомфорта в области половых органов.
Влагалищные выделения на 33-й неделе должны быть относительно обильными, жидковатой однородной консистенции, молочного или полупрозрачного беловатого цвета, с кисловатым нерезким запахом. Такие выделения не должны содержать примеси гноя, слизи или крови. Кроме того, нормальные выделения никогда не доставляют женщине дискомфорта в области половых органов.Любые выделения, имеющие отличный от вышеописанного характер, являются патологическими. Так, выделения с неоднородной консистенцией (с комочками, хлопьями, пузырьками и т.д.), с неприятным запахом, с примесями гноя, слизи или крови, а также с желтоватой, зеленоватой, сероватой, землистой окраской свидетельствуют о наличии инфекционно-воспалительных процессов в половых путях. При появлении хотя бы одного из указанных признаков (например, желтоватая окраска, либо неприятный запах, либо примесь слизи и т.д.) нужно обращаться к врачу для обследования и лечения.
Вторыми по распространенности патологическими выделениями являются мажущие кровянистые выделения. При появлении такого отделяемого нужно госпитализироваться в стационар, так как кровь из половых путей может свидетельствовать о тяжелых и грозных патологических состояниях, способных приводить к потере беременности.
Наконец, помимо выделений из влагалища, на 33-й неделе могут подтекать воды. Подтекание вод может носить двоякий характер – либо медленное и периодическое вытекание небольших порций, либо излитие большого объема за раз.
При подтекании вод небольшими порциями женщина замечает эпизодическое выделение из влагалища мутноватой желтоватой или беловатой воды со сладким запахом. Однако иногда воды подтекают настолько небольшими порциями, что даже эту сладковатую воду женщина не замечает, но испытывает постоянное ощущение влажности в промежности и отмечает, что кожа лобка, бедер и промежности становится липкой. Оба эти варианта свидетельствуют о подтекании вод. При наличии признаков подтекания вод нужно обратиться к врачу для обследования и составления дальнейшего плана ведения беременности.
Излитие большого количества вод одномоментно – менее благоприятно, чем их порционное подтекание. Ведь после излития большого объема вод нужно обязательно лечь в роддом для обследования, чтобы врачи посмотрели, какое количество околоплодной жидкости осталось в матке и оценили, достаточно ли ее для дальнейшего развития плода. Если вод осталось мало, и плоду их просто не хватит для дальнейшей жизни, то врачам придется вызвать роды, и малыш родится раньше срока. Но если вод осталось много, то врачи обычно оставляют донашивать беременность, постоянно контролируя состояние матери и плода. Однако в такой ситуации в любой момент нужно быть готовой к тому, что состояние плода ухудшится, и врачам придется вызвать роды.
Подробнее о выделениях из влагалища
Кровотечение
Выделение крови в любом количестве, любого оттенка и консистенции является кровотечением. На 33-й неделе беременности любое кровотечение из половых органов нужно рассматривать, как опасное, поскольку даже на первый взгляд банальное кровомазание после полового акта может быть "маскировкой" тяжелого и опасного кровотечения. Поэтому при появлении крови из половых путей на 33-й неделе беременности нужно всегда вызывать "Скорую помощь", так как в подобных ситуациях, как говорит поговорка, лучше перебдеть, чем недобдеть.
Нужно также помнить и знать, что кровотечение усиливается от физических нагрузок. Поэтому при выделении крови из влагалища, вызвав "Скорую помощь", нужно только открыть дверь квартиры, взять паспорт, полис, обменную карту и телефон, и лечь в постель, а не бегать по квартире, пытаясь собрать вещи в больницу. Ведь активные сборы могут спровоцировать усиление кровотечения, что может стать фатальным для плода или матери. Ждать врачей нужно с открытой дверью, так как кровотечение может спровоцировать обморок, в результате чего прибывшие медики не смогут оказать помощь женщине.
Подробнее о кровотечениях
Матка и живот
 На 33-й неделе матка расположена под диафрагмой, высота стояния ее дна (ВСДМ) составляет в среднем 33 см, но может колебаться от 29 до 35 см. Хотя матка уже расположена высоко, но это еще не предел – ВСДМ достигнет максимума на 36-й неделе. А после этого дно матки немного опустится вниз за счет того, что головка плода войдет в малый таз, и женщина ощутит даже некоторое облегчение.
На 33-й неделе матка расположена под диафрагмой, высота стояния ее дна (ВСДМ) составляет в среднем 33 см, но может колебаться от 29 до 35 см. Хотя матка уже расположена высоко, но это еще не предел – ВСДМ достигнет максимума на 36-й неделе. А после этого дно матки немного опустится вниз за счет того, что головка плода войдет в малый таз, и женщина ощутит даже некоторое облегчение.На 33-й неделе матка уже активно готовится к родам, вследствие чего женщина периодически чувствует тренировочные схватки Брэкстон-Хикса и эпизодическое тянуще-ноющее ощущение внизу живота, возникающее из-за сокращения мышц органа. Эти ощущения обычно возникают внезапно, длятся недолго, проходят самостоятельно и не очень болезненны. Пережидать их лучше всего, приняв позу лежа на левом боку.
Живот на 33-й неделе весьма внушителен, его окружность составляет 86 – 91 см. Темная полоска посередине – широкая и заметная, делит живот на две равные половинки, а пупок уже стал плоским и растянутым. Из-за сильного растяжения кожа живота чешется, зудит, на ней могут появляться растяжки, а иногда даже красные мелкие высыпания.
Боли в животе и других частях тела
 К сожалению, происходящие в организме изменения и высокие нагрузки приводят к тому, что на 33-й неделе беременная женщина может испытывать широкий спектр различных болей, которые, тем не менее, совершенно нормальны и не свидетельствуют о развитии заболеваний. Рассмотрим такие нормальные боли различной локализации, а также коротко опишем патологические боли тех же локализаций и способы их отличения друг от друга.
К сожалению, происходящие в организме изменения и высокие нагрузки приводят к тому, что на 33-й неделе беременная женщина может испытывать широкий спектр различных болей, которые, тем не менее, совершенно нормальны и не свидетельствуют о развитии заболеваний. Рассмотрим такие нормальные боли различной локализации, а также коротко опишем патологические боли тех же локализаций и способы их отличения друг от друга.В первую очередь укажем, что в норме женщина может испытывать боли в животе, обусловленные натяжением связок, поддерживающих матку, а также тренировочными схватками. Такие боли никогда не поглощают все внимание, находясь как бы на периферии сознания, и именно в этом их главное отличие от патологических болей в животе. Нормальные боли от тренировочных схваток локализуются внизу живота и носят тянуще-ноющий характер. Они возникают периодическими приступами, которые нерегулярны, не усиливаются со временем и проходят самостоятельно. А нормальные боли от натяжения связок матки локализуются по бокам живота и носят характер несильных потягиваний, а при резких движениях – кратковременных болезненных прострелов.
Помимо физиологических, боли в животе могут быть и патологическими. Наиболее часто беременные женщины сталкиваются с патологическими болями в животе, обусловленными расстройствами пищеварения. Они длятся недолго, проходят самостоятельно или после приема обычных лекарств. Отличить эти боли легко, так как они были известны женщине и до беременности. Боли при расстройствах пищеварения обычно неопасны.
Следует учитывать, что патологические боли в животе могут быть вызваны тяжелыми заболеваниями, способными приводить к потере беременности или даже смерти (например, острый аппендицит, отслойка плаценты и т.д.). Боли при подобных заболеваниях могут локализоваться в любой части живота, имеют тянуще-ноющий, режущий или резкий схваткообразный характер и сочетаются с болями в пояснице, повышенной температурой тела, выделениями из влагалища крови или большого количества мутной воды, резким ухудшением самочувствия. При возникновении описанных патологических болей в животе, связанных с тяжелыми заболеваниями, требующими немедленного медицинского вмешательства, нужно срочно вызывать "Скорую помощь".
На втором месте по частоте встречаемости стоят боли в ребрах и подреберье. Нормальные боли данной локализации обусловлены толчками плода в эти участки тела. Они носят характер внезапных, не периодичных, коротких, резких, но быстро проходящих болезненных ощущений. А вот патологические боли в подреберье длятся долго, самостоятельно не проходят, носят ноющий характер, часто сочетаются с отрыжкой горьким и тошнотой, и практически всегда обусловлены заболеваниями печени или желчного пузыря. При возникновении патологических болей в подреберье нужно обратиться к врачу в ближайшее время.
Расхождение костей таза в стороны для увеличения просвета родовых путей необходимо для обеспечения плоду достаточного количества места для появления на свет. Однако процесс расхождения костей таза в стороны и размягчения его связок вызывает боли в костях таза, бедрах, лобке и промежности, а также дискомфорт при ходьбе. Такие неприятные ощущения практически всегда нормальны, но если вдруг появляется сильная боль в лобке в сочетании с "утиной походкой", то это свидетельствует о патологическом характере боли, обусловленном симфизитом – воспалением лонного сочленения. В такой ситуации нужно обратиться к врачу.
Высокая нагрузка на кости, мышцы, суставы и связки, давление матки на ткани, а также смещение центра тяжести вперед приводит к тому, что все женщины во время беременности чаще или реже испытывают боли различной интенсивности в спине, пояснице, крестце, копчике, костях таза, бедрах и ногах. Такие боли усиливаются после нагрузки, уменьшаются или проходят после отдыха, появляются и исчезают в течение дня совершенно самостоятельно. Уменьшить выраженность подобных болей можно только одним способом – минимизировать нагрузки на скелет: носить бандаж, не носить обувь на высоких каблуках, не сидеть на табуретах без спинки, не поднимать тяжести, не ходить и не стоять подолгу и т.д.
Однако боли в крестце, пояснице и ногах могут быть и патологическими. Так, боли в пояснице являются патологическими, если они спровоцированы заболеваниями мочевыводящих органов, и в таком случае они сочетаются с болями при мочеиспускании и/или с повышенной температурой тела. Боли в крестце являются патологическими, если обусловлены ишиасом (защемлением седалищного нерва), но в таком случае они резкие, сильные, не стихающие, буквально с трудом переносимые, и отдают в ногу. Боли в ногах являются патологическими, если свидетельствуют о гестозе (грозном осложнении беременности). Но признаками гестоза является одновременное наличие трех симптомов: боли в ногах + сильный отек рук и лица + мелькание мушек и пятен перед глазами или нечеткость зрения. Если при ишиасе и заболеваниях мочевыделительных органов нужно обращаться к врачу в поликлинику, то при подозрении на гестоз следует в кратчайшие сроки госпитализироваться в больницу.
Очень часто женщин на 33-й неделе беспокоят боли в области прямой кишки и анального отверстия, которые обычно обусловлены геморроем. При появлении признаков этого заболевания нужно обращаться к врачу, так как отсутствие лечения геморроя во время беременности приведет к тому, что патология будет протекать в тяжелой форме.
33 неделя: возможные осложнения беременности, отеки, боли, выделения (рекомендации акушера-гинеколога) – видео
Секс
 В целом, если женщина желает интимной близости и хорошо себя чувствует, то секс на 33-й неделе разрешен.
В целом, если женщина желает интимной близости и хорошо себя чувствует, то секс на 33-й неделе разрешен.Нельзя заниматься сексом, если отошла слизистая пробка или воды, если имеется угроза преждевременных родов и другие осложнения беременности.
При вступлении в интимную близость на 33-й неделе, нужно соблюдать ряд простых правил:
- Не допускать слишком глубокого проникновения пениса, не совершать резких и грубых фрикций, совершая плавные, медленные и неглубокие движения.
- Не использовать позы, в которых будет сильное давление на живот. С этой точки зрения оптимальны позиции на боку и сзади.
- Не эякулировать ("кончать") во влагалище, так как сперма размягчает шейку матки и может спровоцировать начало преждевременных родов. В связи с этим многие врачи рекомендуют заниматься любовью в презервативе, начиная с 28 – 30 недели.
Вес
На 33-й неделе масса тела должна увеличиться на 6,8 – 11,9 кг по сравнению с весом, существовавшим до наступления беременности. Причем прибавка веса у полных женщин должна быть в пределах 6,8 – 10,4 кг, а худым допускается набрать до 11,9 кг.
Если прибавка веса находится в пределах нормы, то она происходит за счет увеличения объема и массы органов, а также увеличения объема крови и жидкости в тканях. А значит, после родов все органы, количество крови и жидкости в тканях вернутся к своим обычным размерам и объемам, и вес женщины будет примерно таким же, как до беременности. Таким образом, прибавка веса в пределах установленных норм означает, что женщина не поправляется во время беременности, и после родов ей не придется столкнуться с лишними килограммами, появившимися во время вынашивания плода.
Но если прибавка веса выходит за пределы нормы, то это означает, что женщина набирает лишние килограммы, которые окажутся жировыми отложениями, хорошо заметными после родов.
Именно поэтому важно не допускать прибавки веса больше нормы, которая составляет 350 – 500 г в неделю.
Питание и алкоголь
 Конечно, питание женщины должно быть полноценным и разнообразным, поэтому в меню обязательно присутствие полезных и здоровых продуктов животного и растительного происхождения, среди которых каши, хлеб из муки грубого помола, мясо, рыба, морепродукты, свежие овощи, фрукты, ягоды, орехи, сухофрукты, молочные продукты и т.д. Соответственно, нужно минимизировать потребление или вовсе исключить из рациона питания вредные продукты и блюда, в частности консервы, жареное, маринованное, соленое, копченое, острое, пряное, фаст-фуд.
Конечно, питание женщины должно быть полноценным и разнообразным, поэтому в меню обязательно присутствие полезных и здоровых продуктов животного и растительного происхождения, среди которых каши, хлеб из муки грубого помола, мясо, рыба, морепродукты, свежие овощи, фрукты, ягоды, орехи, сухофрукты, молочные продукты и т.д. Соответственно, нужно минимизировать потребление или вовсе исключить из рациона питания вредные продукты и блюда, в частности консервы, жареное, маринованное, соленое, копченое, острое, пряное, фаст-фуд.Количество жидкости желательно ограничить 1,5 литрами в сутки, отдавая предпочтение компотам, морсам, сокам и т.д. Чай и кофе пить нежелательно, так как они слишком сильно возбуждают женщину. Кушать и пить можно, когда хочется, но лучше это делать часто, по несколько раз в день маленькими порциями.
Парадоксальное желание выпить, которое испытывают некоторые женщины, обусловлено дефицитом белка в организме, а не потребностью в спиртном. Поэтому при необъяснимой тяге к спиртному нужно просто включить в рацион больше белковых продуктов, таких, как мясо, рыба, орехи, сыры и т.д. По мере восполнения дефицита белка в организме тяга к алкоголю будет ослабевать. Что касается употребления алкоголя, то большинство врачей полагают, что стакан пива или бокал вина не повредят малышу.
Подробнее о питании
Разрешенные лекарства
 Препараты, допустимые для применения на 33-й неделе беременности, определяются согласно классификации FDA, в основу которой положено действие различных лекарств на плод. Согласно данной классификации, все лекарственные средства разделены на пять групп (А, В, С, D и Х) таким образом, что препараты каждой группы оказывают одинаковое и строго определенное действие на плод. И в зависимости от типа действия на плод, препараты той или иной группы по классификации FDA могут быть разрешены или запрещены к применению на 33-й неделе беременности.
Препараты, допустимые для применения на 33-й неделе беременности, определяются согласно классификации FDA, в основу которой положено действие различных лекарств на плод. Согласно данной классификации, все лекарственные средства разделены на пять групп (А, В, С, D и Х) таким образом, что препараты каждой группы оказывают одинаковое и строго определенное действие на плод. И в зависимости от типа действия на плод, препараты той или иной группы по классификации FDA могут быть разрешены или запрещены к применению на 33-й неделе беременности.На 33-й неделе беременности без опасений могут применяться препараты группы А, которые безвредны для плода, причем отсутствие отрицательного воздействия на будущего ребенка подтверждено клинической практикой. Также на 33-й неделе можно применять препараты из группы В, которые также не оказывают отрицательного действия на плод.
При наличии какого-либо тяжелого заболевания, когда лечение необходимо и терапия принесет больше пользы, чем вреда, а также когда отсутствие лечения приведет к тяжелым последствиям, в том числе к возможной гибели плода или матери, допускается использование препаратов группы С, которые теоретически (но не обязательно) могут оказывать негативное воздействие на плод.
При угрозе смерти беременной женщины применяют препараты группы D, которые точно оказывают негативное влияние на плод. Но когда речь идет о жизни и смерти, врачи считают необходимым спасти женщину, поскольку, как это ни цинично звучит, она сможет родить другого ребенка, если препарат приведет к порокам развития или смерти вынашиваемого малыша. А если женщину не спасти, то погибнет и она, и, возможно, ребенок. В такой критической ситуации врачи спасают жизнь женщины.
Препараты группы Х никогда не используются при беременности, так как приводят к гибели плода.
Таким образом, чтобы понять, можно ли применять тот или иной конкретный препарат при беременности, необходимо узнать, к какой группе по классификации FDA он относится. Сделать это просто – достаточно прочесть официальную инструкцию по применению, а конкретно – раздел "Применение при беременности и грудном вскармливании".
Если в инструкции указано, что препарат разрешен к использованию в течение всего срока беременности, то он принадлежит к группе А. Если же в инструкции указано, что "препарат разрешен к применению во втором и третьем триместрах", или "препарат запрещен в первом триместре", или "эксперименты на животных не выявили негативное действие на плод, но исследования на людях не производились, вследствие чего теоретически вероятность отрицательного действия на плод имеется, а потому принимать препарат можно исключительно по назначению врача после оценки соотношения риск/польза", то данное лекарство относится к группе В. Если же в инструкции указано, что "для препарата выявлено негативное влияние на плод в ходе экспериментов на животных, поэтому он запрещен к использованию или может применяться в критических ситуациях под контролем врача", то он относится к группе С. Если в инструкции указано, что "препарат запрещен к применению, так как оказывает негативное действие на плод", то он относится к группе D или Х.
Поскольку на практике не всегда можно прочесть инструкцию и понять, можно ли использовать конкретный препарат на 33-й неделе беременности, ниже мы приводим перечень лекарств из групп А и В, которые наиболее часто применяются в повседневной жизни и которые можно пить на 33-й неделе:
- Жаропонижающие средства (для снижения температуры тела) – можно принимать препараты, содержащие в качестве активного вещества парацетамол (Акамол-Тева, Далерон, Ифимол, Калпол, Панадол, Лупоцет и др.) или ацетилсалициловую кислоту (Аспирин, Ацетилсалициловая кислота и т.д.). При этом желательно принимать препараты на основе парацетамола, так как ацетилсалициловая кислота в принципе является более опасным веществом. Хотя бояться приема ацетилсалициловой кислоты не стоит, поскольку в настоящее время это вещество было тщательно изучено и выяснено, что оно безопасно в третьем триместре беременности (ранее считалось, что ацетилсалициловая кислота вредна в третьем триместре беременности).
- Противокашлевые препараты (для купирования сухого кашля без отхождения мокроты) – можно принимать препараты, содержащие в качестве активного вещества декстрометорфан (Акодин, Падевикс, Парацетамол ДМ, Туссин плюс).
- Отхаркивающие средства (для ускорения и облегчения выведения мокроты из бронхов и легких) – можно принимать препараты, содержащие в качестве активных веществ гвайфенезин или бромгексин (Бронхикум, Бронхипрет, Гербион, Геделикс и др.).
- Средства от заложенности носа и насморка – можно использовать только местные формы (капли в нос и спреи), содержащие в качестве активных веществ псевдоэфедрин, фенилэфрин (Виброцил, Оринол Плюс, Ринопронт и т.д.), ксилометазолин или оксиметазолин (Для Нос, Галазолин и т.д.).
- Противоаллергические препараты – можно принимать любые средства, относящиеся к III-му поколению (Аллегра, Дезлоратадин, Норастемизол, Телфаст, Эзлор, Эриус и др.).
- Обезболивающие средства (для купирования боли любой локализации) – можно принимать препараты, содержащие в качестве активных веществ дротаверин (Но-Шпа, Дротаверин), папаверин (Папаверин) или магнезию (магния сульфат).
- Антацидные препараты (для купирования изжоги) – можно принимать препараты, содержащие в качестве активного вещества магния и алюминия гидроксид (Алмагель, Алюмаг, Гастрацид, Маалокс, Фосфалюгель). Самым оптимальным эффектом, по мнению беременных женщин, обладает Фосфалюгель.
- Противогрибковые препараты (для лечения кандидоза) – можно использовать только местные формы (свечи, крема и мази для вагинального введения): Клотримазол, Микогал, Миконазол, Натамицин, Нистатин, Сертаконазол, Эконазол.
- Противогеморройные препараты – можно применять только местные формы (свечи, крема и таблетки для введения в прямую кишку): Гепатромбин, Добезилат кальция, Проктогливенол, Релиф, Троксевазин, Эскузан.
- Слабительные средства (от запоров) – допускаются любые сиропы с лактулозой (Дюфалак, Порталак, Нормазе и др.).
- Противодиарейные препараты (для купирования поноса) – пробиотики (Линекс) и сорбенты (Смекта).
- Антибиотики – можно принимать или вводить парентерально препараты из группы пенициллинов (Амоксициллин, Амоксиклав и т.д.), группы цефалоспоринов (Цефуроксим, Цефалексин), а также Нитрофурантоин, Эритромицин, Полимиксин, Линкомицин, Клиндамицин.
- Антигипертензивные препараты (для снижения артериального давления) – разрешены на 33-й неделе препараты, содержащие в качестве активного вещества метилдопу (Метилдопа, Допегит), метопролол (Беталок, Метолол, Метопролол, Эгилок и т.д.) или атенолол (Атенол, Атенолол, Бетакард, Тенормин и т.д.), а также Нифедипин. Наиболее безопасными являются препараты метилдопы, поэтому их назначают для постоянного курсового приема в первую очередь. И только если метилдопа оказывается неэффективной, женщину переводят на прием препаратов, содержащих метопролол или атенолол. Это обусловлено тем, что метопролол и атенолол также относительно безопасны при беременности, но все же более опасны по сравнению с метилдопой. А Нифедипин применяется только эпизодически, когда нужно быстро снизить очень высокое давление у женщины.
- Противовирусные средства (для лечения гриппа и ОРВИ) – по рекомендации ВОЗ (Всемирной организации здравоохранения) можно пить препараты, содержащие в качестве активного вещества осельтамивир (Тамифлю) или занамивир (Реленза). Хотя оба препарата рекомендованы ВОЗ, они относятся к группе С, поэтому принимать их можно только под контролем врача.
- Противоотечные препараты (для купирования отеков) – можно пить аптечный почечный чай и препараты магния (Магне В6, Магнерот и др.).
Роды на 33-й неделе
Если по какой-либо причине на 33-й неделе произойдут роды, то они будут считаться преждевременными: на данном этапе малыш еще не полностью готов к внеутробной жизни. Однако дети, рожденные на 33-й неделе, хоть и считаются недоношенными, но вполне жизнеспособны, так как могут самостоятельно дышать, кушать, усваивать молоко и т.д. Поэтому детей, рожденных на сроке 33-й недели, успешно выхаживают практически в 100% случаев, если, конечно, у малыша нет пороков развития. Недоношенные дети, родившиеся в 33-й недели беременности, не отстают в развитии, нормально растут и вообще в будущем ничем не отличаются от своих сверстников, а потому бояться родов на 33-й неделе не стоит – малыш родится вполне здоровым и вырастет совершенно нормальным.
В некоторых случаях, когда у женщины имеется тяжелый гестоз, преэклампсия или другие осложнения беременности, грозящие смертью ребенку или матери, врачи уже на 33-й неделе вызывают родовую деятельность и провоцируют преждевременные роды, поскольку в подобных ситуациях они являются наилучшим решением, которое позволит сохранить жизнь и плода, и матери.
Подробнее о родах
