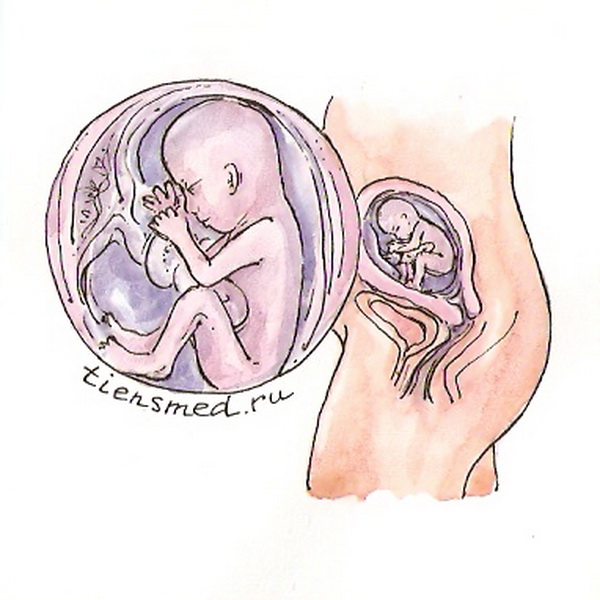
- Плод
- Шевеления плода
- УЗИ и анализы
- Посещение врача акушера-гинеколога
- Тревожные признаки
- Ощущения, признаки беременности, изменения в организме матери
- Выделения
- Кровотечение
- Матка и живот
- Боли в животе и других частях тела
- Секс
- Вес
- Питание и алкоголь
- Простуда
- Разрешенные лекарства
- 20 неделя: стиль жизни во время беременности: одежда и обувь, вождение, бытовая техника и т.д. (советы гинеколога) – видео
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Плод
Масса плода к концу двадцатой недели достигает 300 – 350 г (в среднем равна 345 плюс-минус 17 г), а длина тела (копчико-теменной размер) может доходить до 24 – 25 см. Однако наиболее часто длина тела составляет около 17 см.
К концу двадцатой недели плод уже хорошо сформирован, но дальнейшее развитие и совершенствование всех органов и систем будет продолжаться вплоть до родов. Веки малыша еще сомкнуты, а вот ноздри и губы приоткрыты. Через сомкнутые веки ребенок уже чувствует свет, проникающий через кожу передней брюшной стенки и матку в утробу, и может на него реагировать легким подрагиванием век. Такое подрагивание век является своеобразной тренировкой перед тем, как малыш сможет открыть свои глаза.
Приоткрытым ртом ребенок заглатывает амниотическую жидкость, которая вместе со слущенными клетками слизистой кишечника сформирует первородный кал. Заглатывание околоплодных вод, с одной стороны, тренирует глотательный рефлекс, а с другой, способствует развитию перистальтики кишечника и координации работы органов пищеварения.
Уши и слуховой анализатор полностью сформированы и функционируют, поэтому ребенок не просто слышит, но и различает звуки, улавливая прежде всего их тональность и громкость. Так, в ответ на громкие звуки извне малыш может реагировать усилением своей активности – толкаться сильнее, интенсивнее и чаще. Поэтому будущей матери рекомендуется избегать воздействия громких звуков или речи с угрожающими интонациями.
Руки и ноги ребенка приобрели свой обычный нормальный вид, как у взрослого человека, на пальчиках растут ногти. На голове, а также в области бровей и ресниц появляются первые волоски – лануго.
Сыровидная смазка, вырабатываемая сальными железами, покрывает все тело ребенка, защищая его кожу от негативного воздействия воды и микробов, которые способны проникать через плаценту. Необходимость защиты кожи от микробов очевидна, а вот от воды – нет. Чтобы понять необходимость защиты кожи от воды, нужно только вспомнить, что происходит с кожей, если в течение нескольких часов находиться в воде (например, полоскать белье). Кожа взрослого человека от длительного контакта с водой сморщивается, обезвоживается, мацерируется, становится тонкой и легко повреждается. А малыш находится в воде 24 часа в сутки, поэтому его коже необходима защита от агрессивного воздействия воды. И именно эту функцию выполняет сыровидная смазка. Кроме того, смазка в будущем облегчит прохождение по родовым путям во время родов.
Под слоем смазки кожа утолщается, в ней образуются слои, присущие зрелому кожному покрову новорожденного ребенка.
Вообще на двадцатой неделе идет период бурного роста плода, когда он начинает чередовать периоды сна и бодрствования, а также различать время суток – утро, день, вечер и ночь. Активность ребенка становится наивысшей в определенное время дня. В периоды бодрствования малыш активно двигается, хорошо ориентируясь в пространстве матки. Если женщина вынашивает двух детей, то они могут находить лицо друг друга и держаться за руки.
Матка и яичники девочек, которые содержат половые клетки, полностью сформированы.
Плацента к двадцатой неделе также полностью сформировалась, и с этого момента может увеличиваться только ее диаметр, но толщина остается неизменной.
Наконец, на двадцатой неделе женщины, готовящиеся родить своего первенца, начинают ощущать шевеления плода. Женщины, которые готовятся стать матерью во второй, третий или более раз, начали чувствовать шевеления раньше – на восемнадцатой неделе.
Шевеления плода
 Каждая женщина ощущает шевеления будущего ребенка по-разному. Одним это напоминает биение крыльев бабочки в руках, другим – извивающегося червяка, третьим – прикосновение лап кошки. Однако все женщины сходятся в одном мнении – перепутать шевеления плода с другими ощущениями невозможно.
Каждая женщина ощущает шевеления будущего ребенка по-разному. Одним это напоминает биение крыльев бабочки в руках, другим – извивающегося червяка, третьим – прикосновение лап кошки. Однако все женщины сходятся в одном мнении – перепутать шевеления плода с другими ощущениями невозможно.На двадцатой неделе впервые начинают ощущать шевеления плода женщины, готовящиеся родить первого ребенка (первородящие), даже если до этого у них были беременности, но они прервались ранее 18 – 20 недели (выкидыш, аборт, замершая беременность и т.д.). Конечно, малыш шевелился и раньше, но женщина этого не чувствовала, так как его размер был очень маленьким, и места в матке для него было с избытком. Ребенок активно двигался, но не задевал стенки матки, вследствие чего мать и не чувствовала его шевеления. А на двадцатой неделе, когда плод подрос и ему стало тесно, он при своих движениях стал толкать стенки матки, что и начала чувствовать будущая мать, как шевеления.
Повторнородящие женщины (готовящиеся родить второго, третьего или более ребенка) начали чувствовать шевеления плода раньше – на восемнадцатой неделе, поэтому к двадцатой неделе они уже вполне привыкли к этому новому и весьма волнительному ощущению.
Первородящие женщины должны запомнить день, когда почувствовали первые шевеления своего малыша, поскольку эта дата используется для уточнения срока беременности. Дело в том, что первородящие женщины ощущают шевеления плода в конце двадцатой недели, поэтому день, когда беременная впервые почувствовала толчки будущего ребенка, считается концом двадцатой недели.
На двадцатой неделе малыш в среднем шевелится по 4 – 8 раз в час. Учащение шевелений свидетельствует о дефиците кислорода (гипоксии). Малыш активными движениями старается ускорить ток крови по сосудам и, тем самым, за счет увеличения объема крови, проходящего по тканям в единицу времени, обеспечить доставку большего количества кислорода к органам. Поэтому если малыш шевелится более 8 раз в час, это свидетельствует о гипоксии плода. В таком случае нужно выйти на улицу или подойти к окну и интенсивно, глубоко подышать несколько минут, насыщая кровь кислородом.
После появления первых шевелений женщина будет чувствовать их постоянно, вплоть до родов. Более того, после того, как шевеления появились, их прекращение является сигналом тревоги, так как может свидетельствовать о гибели ребенка. Это значит, что если женщина перестанет ощущать шевеления плода в течение 1 – 3 часов, ей следует немедленно вызывать "Скорую помощь" и госпитализироваться в родильный дом – в таком случае, возможно, ребенка удастся спасти.
УЗИ и анализы
 Двадцатая неделя – это оптимальный период для прохождения второго планового скринингового УЗИ. Такое скрининговое УЗИ необходимо обязательно произвести в сроке 20 – 22 недели, поскольку в ходе обследования выявляются пороки развития и генетические дефекты у плода (например, синдром Дауна, синдром Эдвардса, пороки сердца, аномалии центральной нервной системы и т.д.). Определить наличие пороков развития с наибольшей точностью можно только в определенные периоды беременности, и один из таких периодов – срок с 20 по 22 недели включительно. В другие недели беременности УЗИ не настолько информативно для выявления пороков развития, поэтому в периоды, когда вероятность выявления дефектов у плода максимальная, проводят обязательное скрининговое УЗИ. Учитывая важность исследования, УЗИ в сроке 20 – 22 недели нужно произвести в обязательном порядке.
Двадцатая неделя – это оптимальный период для прохождения второго планового скринингового УЗИ. Такое скрининговое УЗИ необходимо обязательно произвести в сроке 20 – 22 недели, поскольку в ходе обследования выявляются пороки развития и генетические дефекты у плода (например, синдром Дауна, синдром Эдвардса, пороки сердца, аномалии центральной нервной системы и т.д.). Определить наличие пороков развития с наибольшей точностью можно только в определенные периоды беременности, и один из таких периодов – срок с 20 по 22 недели включительно. В другие недели беременности УЗИ не настолько информативно для выявления пороков развития, поэтому в периоды, когда вероятность выявления дефектов у плода максимальная, проводят обязательное скрининговое УЗИ. Учитывая важность исследования, УЗИ в сроке 20 – 22 недели нужно произвести в обязательном порядке.В ходе скринингового УЗИ врач оценивает сердцебиение малыша, двигательную активность, а также степень развития плода и соответствие этих параметров норме. Кроме того, врач выясняет, имеются ли какие-либо аномалии развития или патологии. Результат обследования плода в ходе скринингового УЗИ описывается подробно. Так, в него включаются сведения о наличии частей тела (ручки, ножки, голова, нос, уши и т.д.) и их соответствии норме, длина рук, ног, копчико-теменной размер (длина тела). Также указывается, имеются ли пороки развития, и если да, то какие именно.
Кроме того, в ходе скринингового УЗИ врач оценивает место прикрепления плаценты, степень ее зрелости, кровоток в сосудах матки и плаценты, миометрий матки, размер матки, количество и состояние околоплодных вод.
По желанию родителей врач УЗИ-диагностики на девятнадцатой неделе может сообщить родителям пол будущего ребенка. Также врач может показать будущего ребенка на экране УЗИ-аппарата. Если период УЗИ-обследования придется на период бодрствования плода, то родители увидят, как ребенок играет – двигается, машет руками и ногами, вертит головой, гримасничает. Однако часто УЗИ-обследование приходится на период, когда плод спит, и в этом случае будущие родители увидят спокойного малыша.
Также на двадцатой неделе, помимо скринингового УЗИ, необходимо сдать тройной тест, если это не было сделано ранее. Тройной тест сдается в один и тот же день со скрининговым УЗИ, и представляет собой биохимический скрининг, заключающийся в определении концентрации в крови женщины трех веществ – альфа-фетопротеина (АФП), хорионического гонадотропина (ХГЧ) и неконъюгированного эстриола (НЭ). По концентрации данных трех веществ можно судить о риске пороков развития и генетических аномалий у вынашиваемого ребенка.
Соответственно, биохимический скрининг, как и ультразвуковой, проводится с целью выявления пороков развития и генетических дефектов у плода. Более того, поскольку оба этих скрининга проводятся одновременно, их сочетание называется двойным скринингом (биохимический + УЗИ). Двадцатая неделя – это последний срок, когда можно пройти двойной скрининг, так как уже на 21-й неделе результаты данных обследований будут гораздо менее информативными, а потому делать их бессмысленно.
Результат биохимического скрининга определяется концентрацией ХГЧ, НЭ и АФП в крови женщины. Так, если концентрация одного, двух или всех трех веществ в крови не соответствует норме (выше или ниже нормы), то существует высокий риск наличия генетических аномалий или пороков развития у плода. Нормальная концентрация всех показателей тройного теста свидетельствует о низком риске наличия генетических аномалий и пороков развития у плода.
Нужно понимать, что биохимический скрининг показывает лишь риск аномалий развития у плода, а не доказывает их несомненное наличие или отсутствие. То есть "плохой" результат скрининга (концентрация ХГЧ, АФП или НЭ выше или ниже нормы) не означает, что у ребенка со 100%-й точностью имеются аномалии развития. Такой результат означает лишь то, что вероятность наличия таких аномалий развития высока. И поэтому для точного выяснения того, имеются ли пороки развития, нужно пройти дополнительное обследование. Как правило, таким дополнительным обследованием является результат скринингового УЗИ. И если по результатам УЗИ патологий и аномалий не выявлено, то все в порядке – ребеночек здоровый. Если же и по результатам УЗИ имеется подозрение на наличие аномалий развития, то врач может предложить пройти процедуру генетического картирования, которая уже со 100%-й точностью сможет дать ответ, имеются ли отклонения у вынашиваемого малыша.
Таким образом, очевидно, что результат биохимического скрининга не является точным, так как на концентрацию ХГЧ, НЭ и АФП в крови могут влиять многие факторы, а не только наличие аномалий развития у плода. Поэтому биохимический скрининг проводится только в сочетании со скрининговым УЗИ с целью повышения суммарной информативности обоих методов.
Учитывая такую низкую информативность биохимического скрининга, многие практические врачи вообще смотрят на его результаты скептически. Но назначать такой тройной тест врачи должны, так как он рекомендован Министерством здравоохранения. Возможно в будущем, когда будет накоплена большая база данных по корреляции концентраций ХГЧ, НЭ и АФП с наличием пороков развития у плода, и в соответствии с этим уточнены нормы для каждого конкретного региона или города, тройной тест станет более информативным и точным.
Помимо двойного скрининга, на двадцатой неделе большинству женщин не нужно сдавать какие-либо еще анализы, если они себя хорошо чувствуют и их ничего не беспокоит. Единственная категория женщин, которым на двадцатой неделе, возможно, необходимо сдать анализ на антитела к резус-фактору и белкам системы АВ0 (в обиходе анализ на титр антител) – это дамы с отрицательным резус-фактором крови. Но женщинам с отрицательным резус-фактором сдавать анализ на антитела нужно только в том случае, если в прошлый раз они его делали примерно месяц назад (на 16-й неделе). Если же женщина сдавала анализ на титр антител менее, чем месяц назад, то на двадцатой неделе этого делать не нужно, поскольку данный тест сдается один раз в 4 – 6 недель.
Анализ на титр антител очень важен и нужен для оценки наличия резус-конфликта – опасного осложнения беременности, которое приводит к гемолитической болезни новорожденных и некоторым другим врожденным патологиям у плода. Суть резус-конфликта заключается в том, что организм матери старается уничтожить плод, наподобие того, как происходит отторжение донорского трансплантата. В такой ситуации у плода повреждаются различные органы и системы, что может привести к его смерти.
Анализ на титр антител позволяет выявлять такой резус-конфликт на ранних стадиях и начать проводить необходимое лечение, направленное на подавление процесса отторжения плода, что обеспечит вынашивание здорового ребенка. Поэтому женщины с отрицательным резус-фактором крови должны до 28 недели беременности раз в месяц, начиная примерно с 16 – 18 недели, сдавать анализ на титр антител. Данный анализ должны сдавать только женщины с отрицательным резус-фактором крови, так как именно у них может развиваться резус-конфликт. У женщин с положительным резус-фактором крови резус-конфликт не развивается, поэтому данный анализ они не сдают.
 Если в ближайшее время женщина должна в плановом порядке посетить акушера-гинеколога, желательно за 1 – 2 дня перед приемом сдать общий анализ крови и общий анализ мочи, а их результаты взять с собой к доктору, чтобы он мог их оценить и, при необходимости, назначить лечение. Общий анализ крови необходим, главным образом, для выявления анемии, которая негативно сказывается как на самочувствии женщины, так и на развитии плода. Поэтому анемию важно диагностировать как можно раньше, и проводить необходимое лечение препаратами железа. Кроме того, общий анализ крови позволяет диагностировать скрытые воспалительные процессы, инфекционные заболевания, и своевременно начать их лечение.
Если в ближайшее время женщина должна в плановом порядке посетить акушера-гинеколога, желательно за 1 – 2 дня перед приемом сдать общий анализ крови и общий анализ мочи, а их результаты взять с собой к доктору, чтобы он мог их оценить и, при необходимости, назначить лечение. Общий анализ крови необходим, главным образом, для выявления анемии, которая негативно сказывается как на самочувствии женщины, так и на развитии плода. Поэтому анемию важно диагностировать как можно раньше, и проводить необходимое лечение препаратами железа. Кроме того, общий анализ крови позволяет диагностировать скрытые воспалительные процессы, инфекционные заболевания, и своевременно начать их лечение.Общий анализ мочи необходим для выявления риска тяжелого осложнения беременности – преэклампсии. Так, если в моче имеется белок, то это свидетельствует о высоком риске преэклампсии. В таком случае для профилактики данного осложнения врач назначает прием кальция по 1 г в сутки до 40 недели, и Аспирина по 75 – 125 мг в сутки до 36 недели.
Если же наличие белка в моче сочетается с повышенным артериальным давлением и отеками, то в такой ситуации риск преэклампсии очень высок, и для профилактики наступления данного осложнения женщину госпитализируют в стационар и проводят необходимое лечение.
Помимо риска преэклампсии, общий анализ мочи позволяет выявить скрыто протекающие заболевания мочевыводящих органов (почек, уретры, мочевого пузыря).
Посещение врача акушера-гинеколога
 На двадцатой неделе женщины, вставшие на учет на 7 – 8 неделях, должны в четвертый раз планово посетить акушера-гинеколога, ведущего беременность. А женщины, вставшие на учет на 11 – 12 неделях, должны на двадцатой неделе посетить гинеколога в плановом порядке в третий раз. Однако вне зависимости от того, в какой раз женщина придет на плановую консультацию к акушеру-гинекологу, он будет производить одни и те же действия, поскольку порядок осмотра определяется сроком беременности, а не количеством посещений.
На двадцатой неделе женщины, вставшие на учет на 7 – 8 неделях, должны в четвертый раз планово посетить акушера-гинеколога, ведущего беременность. А женщины, вставшие на учет на 11 – 12 неделях, должны на двадцатой неделе посетить гинеколога в плановом порядке в третий раз. Однако вне зависимости от того, в какой раз женщина придет на плановую консультацию к акушеру-гинекологу, он будет производить одни и те же действия, поскольку порядок осмотра определяется сроком беременности, а не количеством посещений.На прием к врачу нужно обязательно взять с собой обменную карту и результаты всех анализов и обследований, которые находятся на руках у женщины и еще не показывались гинекологу. Результаты обследований и анализов заносятся в медицинскую документацию и оцениваются врачом. На основании данных результатов врач дает женщине необходимые рекомендации или назначает лечение.
В начале приема в ходе беседы врач спрашивает, что беспокоит женщину, какие у нее имеются жалобы и т.д. В ответ женщина должна рассказать все свои ощущения, не упуская даже мелких деталей, поскольку они могут оказаться важными и ценными для диагностики осложнений беременности. Гинеколог обязательно выясняет, когда появились шевеления плода, были ли у женщины кровянистые выделения, подтекание околоплодных вод (обильные кратковременные жидкие выделения из влагалища), постоянные головные боли, мелькание "мушек" перед глазами, внезапный быстрый отек руки и лица, сильный зуд и жжение во влагалище, боли при мочеиспускании или сильная боль в животе, не проходящая даже в покое. Перечисленные симптомы являются признаками осложнений беременности, требующих немедленной госпитализации и проведения лечения в стационаре (отделении патологии беременности родильного дома).
После беседы акушерка измеряет давление и вес беременной женщины, рассчитывает прибавку массы тела. Врач осматривает ноги на предмет наличия варикозного расширения вен, грудь – для оценки ее развития и наличия воспалительного процесса в тканях желез, а также кожу для выявления любых высыпаний и покраснений. Также осматривается живот с целью оценки эластичности и упругости мышц брюшного пресса и выявления грыжи или расхождения мышц.
После наружного осмотра врач прослушивает сердцебиение плода, чтобы убедиться, что он на момент посещения консультации жив. Далее производится оценка тонуса матки по тому, как она реагирует на прикосновение руки врача к животу. Если в ответ на прикосновение матка умеренно сокращается, то тонус в норме. Если же в ответ на прикосновение руки матка сокращается сильно и резко, отчего живот становится буквально "каменным", то это свидетельствует о гипертонусе.
Далее врач измеряет сантиметровой лентой два параметра – окружность живота и высоту стояния дна матки. Окружность живота измеряется в положении стоя по самой выступающей точке, и в норме на двадцатой неделе составляет 70 – 75 см. Высота стояния дна матки (ВСДМ) – это расстояние от верхнего края лобковой кости до верхнего края матки, которое измеряется в положении женщины лежа на спине с прямыми ногами, и в норме составляет 11 – 12 см. То есть на двадцатой неделе верхний край матки находится ниже пупка примерно на два поперечных пальца.
Данные измерений окружности живота и высоты стояния дна матки заносятся в медицинскую документацию, так как являются важными параметрами для оценки того, нормально ли развивается плод. Ведь если окружность живота или высота стояния дна матки менее нормы, то это может быть признаком задержки развития плода. Если же эти параметры больше нормы, то это может свидетельствовать о том, что женщина носит двойню, имеется многоводие или плод очень крупный.
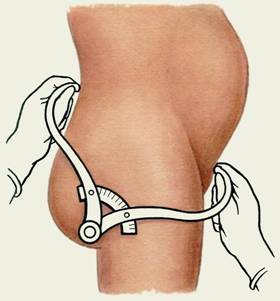 Далее, если в прошлом ни разу не измерялись размеры таза, это производится на двадцатой неделе. В настоящее время фиксируют четыре размера таза, которые называются дистанция спинарум, дистанция кристарум, дистанция трохантерика и конъюгата экстерна. Дистанция спинарум в норме равна 25 – 26 см, дистанция кристарум – 28 – 29 см, дистанция трохантерика – 31 – 32 см, а конъюгата экстерна – 20 – 21 см.
Далее, если в прошлом ни разу не измерялись размеры таза, это производится на двадцатой неделе. В настоящее время фиксируют четыре размера таза, которые называются дистанция спинарум, дистанция кристарум, дистанция трохантерика и конъюгата экстерна. Дистанция спинарум в норме равна 25 – 26 см, дистанция кристарум – 28 – 29 см, дистанция трохантерика – 31 – 32 см, а конъюгата экстерна – 20 – 21 см.Измерения таза называются пельвиметрией, и проводятся специальным инструментом – тазомером, который представляет собой две длинные бранши, скрепленные на одном конце, а другими расходящиеся в стороны. По внешнему виду тазомер напоминает циркуль, только на его свободных концах сделаны плоские пуговки, а не иглы, чтобы при установке их на точки тела, между которыми измеряется расстояние, они не травмировали женщину.
Размеры таза позволяют гинекологам сориентироваться, насколько емок таз и сможет ли женщина родить самостоятельно через естественные пути. Если размеры таза соответствуют норме или больше нормы, то женщина вполне может родить самостоятельно, так как места для прохождения плода по родовым путям достаточно. Если же размеры таза меньше нормы, то он считается узким, и в таком случае женщина может и не родить самостоятельно, поскольку ребенок просто не сможет пройти через слишком узкие родовые пути (не "пролезет"). В случае узкого таза зачастую назначается плановое кесарево сечение, так как очевидно, что малыш попросту не пройдет через слишком узкий выход из таза.
Однако размеры таза позволяют судить о том, сможет ли женщина родить самостоятельно, только приблизительно, ориентировочно. Но каждый случай индивидуален. Ведь в большой степени возможность родить самостоятельно определяется не только размером таза, но и размерами ребенка, а также способностью его головки к конфигурации и тем, в каком положении головка ребенка входит в малый таз. Например, при нормальных размерах таза головка ребенка входит в малый таз личиком, а не темечком, и в таком случае женщина может и не родить самостоятельно, так как головка вставилась в выход из таза не наименьшим размером. И наоборот, если при узком тазе головка ребенка вошла в малый таз наименьшим размером и сконфигурировалась (кости черепа немного сблизились друг с другом), то женщина родит самостоятельно. Таким образом, очевидно, что размеры таза, конечно, важны для прогноза того, насколько высока вероятность самопроизвольных родов, но они не являются истиной в последней инстанции, и в реальности во время родов возможны разные ситуации.
Затем врач осматривает женщину на кресле, оценивая состояния тканей влагалища и шейки матки. Также на двадцатой неделе в обязательном порядке производится забор мазка из влагалища у всех беременных женщин.
После осмотра врач изучает результаты анализов и обследований и, при необходимости, назначает лечение или дает направление на госпитализацию в отделение патологии беременности. В обязательном порядке врач выдает направления на общий анализ мочи и общий анализ крови, которые нужно сдать в кратчайшие сроки после консультации, если женщина не сделала этого до визита к гинекологу. Врач получит результаты этих анализов и, при необходимости, вызовет женщину на внеплановый прием для назначения лечения или госпитализации в отделение патологии беременности.
Женщинам с отрицательным резус-фактором крови врач выдает направление на анализ на антитела к резус-фактору и белкам системы АВ0 (в обиходе "анализ на титры антител"). Данный анализ сдается один раз в месяц, но врач выдает направление в ходе планового визита и проставляет на нем дату, когда следует сдать тест. Таким образом, на руках у женщины имеется готовое направление, с которым нужно просто прийти в лабораторию в назначенный день и сдать анализ, а не заходить предварительно к гинекологу за направлением. Результат анализа на титры антител также приходит в консультацию. В случае неудовлетворительных результатов врач вызывает женщину на внеочередную явку для госпитализации и лечения.
Заканчивая прием, врач назначает дату следующего планового визита в консультацию, которая придется примерно на 24 – 25 неделю, то есть через месяц. Однако если женщина почувствует себя плохо, то нужно посетить врача в срочном порядке, не дожидаясь даты планового визита.
Тревожные признаки
 Начиная с двадцатой недели каждая женщина должна знать тревожные признаки, при появлении которых следует немедленно вызывать "Скорую помощь" и госпитализироваться в стационар, так как подобные проявления могут быть симптомами опасных заболеваний, способных привести к потере беременности.
Начиная с двадцатой недели каждая женщина должна знать тревожные признаки, при появлении которых следует немедленно вызывать "Скорую помощь" и госпитализироваться в стационар, так как подобные проявления могут быть симптомами опасных заболеваний, способных привести к потере беременности.Итак, тревожными признаками являются следующие:
- Кровянистые выделения из влагалища;
- Обильные жидкие выделения из влагалища, похожие на воду;
- Постоянная головная боль в сочетании с нарушением зрения в виде мелькания пятен, вспышек и мушек перед глазами;
- Внезапный и сильный отек лица или рук;
- Повышение температуры тела до 38,0oС и более;
- Зуд и жжение во влагалище или в промежности;
- Боль или жжение при мочеиспускании;
- Сильная боль в животе, которая не уменьшается даже в покое;
- Сильный удар в живот;
- Появление более 4 – 5 схваток в течение часа.
Ощущения, признаки беременности, изменения в организме матери
Усилившаяся нагрузка на сердечно-сосудистую систему приводит к тому, что на двадцатой неделе беременности у женщины может быть частый пульс, приступы одышки, когда становится трудно глубоко вдохнуть и выдохнуть, периодическое ощущение жара во всем теле, усиленное потоотделение, эпизодические головные боли, головокружения, кровотечения из десен и носа. Иногда беременные на двадцатой неделе отмечают появление сильной усталости, слабости и утомляемости. Такие проявления нормальны для беременных женщин, так как обусловлены протекающими в организме физиологическими изменениями, а не каким-либо заболеваниями. Поэтому проявлять беспокойство не нужно, следует просто философски отнестись к временным неудобствам и стараться много гулять, не волноваться и правильно питаться, чтобы минимизировать неприятные ощущения, связанные с беременностью.
Приступы головной боли и головокружения желательно купировать немедикаментозным методом – просто при их появлении полежать немного в прохладной темной комнате или принять душ. Носовое кровотечение можно купировать, просто подняв голову вверх и подержав ее в таком положении 1 – 2 минуты.
Растущая матка вызывает смещение всех внутренних органов и сильно давит на кишечник, мочевой пузырь, желудок и диафрагму, что, в свою очередь, приводит к запорам, частым мочеиспусканиям, одышке и изжоге. Все эти неприятные явления – нормальные спутники беременности, они возникают в результате давления на органы брюшной полости и изменения их привычного местоположения. Поэтому устранить запоры, частое мочеиспускание, одышку и изжогу не удастся, но можно попытаться их минимизировать.
Например, частое мочеиспускание нельзя сделать более редким, так как мочевой пузырь просто не может накапливать большое количество мочи из-за того, что в малом тазу очень мало свободного места, занятого маткой.
Иногда давление матки на мочевой пузырь может провоцировать боли при мочеиспускании, боли в пояснице и эпизоды лихорадки. Такая лихорадка возникает внезапно, не сопровождается какими-либо другими симптомами, и проходит так же неожиданно. Лихорадка носит название мочевой – она обусловлена застоем мочи в почках, отток которой не происходит из-за сдавления маткой мочеточников. При появлении указанных симптомов (боли в пояснице, боли при мочеиспускании, эпизоды мочевой лихорадки) следует обратиться к врачу, так как они могут быть не только вариантом нормы, но и признаком воспалительного заболевания почек, мочевого пузыря или уретры.
Запоры можно минимизировать, включив в рацион питания продукты, богатые клетчаткой (каши, хлеб из муки грубого помола, отруби, свежие овощи, фрукты, сухофрукты и т.д.), а также давая регулярную физическую нагрузку организму (например, прогулки по парку, выполнение работы по дому) и употребляя слабительные на основе сиропа лактулозы (например, Дюфалак, Порталак, Нормазе).
Для минимизации приступов изжоги необходимо стараться кушать маленькими порциями по 3 – 5 раз в день, чтобы желудок не наполнялся полностью. Также после еды не наклоняться и не ложиться на ровную горизонтальную поверхность. Если после еды или питья требуется прилечь, то нужно под плечи подложить подушку или валик, чтобы головной конец оказался слегка приподнят. Спать также лучше с приподнятым головным концом. В моменты появления изжоги необходимо принимать антациды для ее купирования.
На двадцатой неделе беременности многие женщины сталкиваются с судорогами икроножных мышц, которые обусловлены целым рядом факторов, таких, как дефицит кальция и витамина В12 в организме, низкий уровень глюкозы в крови, варикозное расширение вен или сахарный диабет, а также сильная нагрузка на ноги. Такие судороги могут периодически появляться до самого конца беременности.
Чтобы минимизировать частоту появления и выраженность судорог, необходимо принимать препараты кальция в дозировке, определенной врачом, а также стараться давать ногам отдых (поднимать их выше уровня тела на 10 – 15 минут по несколько раз в течение дня) и не допускать длительных перерывов между приемами пищи (более 6 часов). Кроме того, при наличии варикозного расширения вен желательно носить компрессионное белье и проводить соответствующее лечение. Однако, несмотря на предпринимаемые меры профилактики, судороги все равно могут появляться у беременных женщин вплоть до родов. При появлении судороги нужно взять пальцы ноги, и за них сильно потянуть стопу на себя, удерживая ее в таком положении вплоть до исчезновения болевого ощущения. Когда судорога пройдет, необходимо помассировать икроножную мышцу, чтобы ускорить в ней кровоток.
Из молочных желез на двадцатой неделе может выделяться молозиво, что является нормальным процессом подготовки груди к выработке молока для кормления будущего младенца. При выделении молозива не нужно предпринимать каких-либо специальных мер, достаточно просто протереть соски чистой и сухой тряпочкой, после чего снова надеть бюстгальтер.
Сильно выступающий вперед живот влечет за собой определенные ограничения в движениях и выборе позы для сна. Желательно стараться двигаться плавно, без резких рывков, наклонов и т.д. Спать оптимально на левом боку, подтянув одну ногу к животу, так как в этой позе давление на внутренние органы минимально, что позволяет женщине хорошо отдохнуть и расслабиться. Нежелательно спать на спине, поскольку это, во-первых, может спровоцировать боли в пояснице или спине из-за сильного давления матки на позвоночник, а во-вторых, привести к сдавлению нижней полой вены, вследствие чего нарушится кровоснабжение матки и отток крови из ног и органов брюшной полости.
 На коже живота, боков и бедер на двадцатой неделе могут появиться растяжки (стрии), которые представляют собой разрывы глубоких структур кожного покрова из-за его чрезмерного и быстрого растяжения. Если появились растяжки, то, чтобы сделать их малозаметными, необходимо смазывать стрии специальными кремами. Причем крема нужно начинать применять, пока растяжки еще красные. Когда они побелеют, при помощи косметических средств их нельзя будет сделать менее заметными. Чтобы предотвратить появление новых растяжек в будущем, рекомендуется смазывать кожу живота, боков и бедер либо специальными косметическими средствами, либо обычным питательным кремом, либо растительными маслами (оливковым, миндальным, абрикосовым, зародышей пшеницы и т.д.).
На коже живота, боков и бедер на двадцатой неделе могут появиться растяжки (стрии), которые представляют собой разрывы глубоких структур кожного покрова из-за его чрезмерного и быстрого растяжения. Если появились растяжки, то, чтобы сделать их малозаметными, необходимо смазывать стрии специальными кремами. Причем крема нужно начинать применять, пока растяжки еще красные. Когда они побелеют, при помощи косметических средств их нельзя будет сделать менее заметными. Чтобы предотвратить появление новых растяжек в будущем, рекомендуется смазывать кожу живота, боков и бедер либо специальными косметическими средствами, либо обычным питательным кремом, либо растительными маслами (оливковым, миндальным, абрикосовым, зародышей пшеницы и т.д.).Кроме всего вышеперечисленного, на двадцатой неделе женщины, готовящиеся родить первенца, начинают чувствовать шевеления плода. С этого момента и до самых родов женщины будут чувствовать, как шевелится будущий малыш.
Выделения
В норме выделения на двадцатой неделе – жидковатые, довольно обильные, однородной консистенции, белесоватые, с легким кисловатым запахом. Изменение окраски выделений на желтоватую, зеленоватую, сероватую или любую другую, а также появление комочков, хлопьев, пузырьков или примесей гноя, слизи и крови является признаком инфекционно-воспалительного процесса в половых органах. При появлении таких выделений следует в кратчайшие сроки обратиться к врачу для обследования и лечения.
Зуд, жжение, отек и покраснение в области половых органов, вне зависимости от характера выделений, также свидетельствует о развитии воспалительного процесса, требующего лечения. Поэтому при появлении подобной симптоматики также следует обращаться к врачу.
Красные кровянистые или коричневые выделения являются ненормальными при беременности, поэтому при их появлении нужно обязательно проконсультироваться с врачом. Если кровянистые выделения появляются после полового акта или гинекологического обследования, то, вероятнее всего, они обусловлены эрозией шейки матки, и в таком случае проконсультироваться с врачом можно в плановом порядке. Если же коричневатые или кровянистые выделения появляются неожиданно, сочетаются с болями в животе и/или пояснице, то нужно в срочном порядке обратиться к врачу, вызвав "Скорую помощь", так как это может быть симптомом отслойки плаценты или начавшегося выкидыша.
Подробнее о выделениях из влагалища
Кровотечение
 Выделение крови из половых путей на двадцатой неделе беременности является признаком неблагополучия. Если кровотечение сопровождается резким ухудшением самочувствия, сочетается с сильными схваткообразными болями в животе и/или пояснице, продолжается более двух часов без тенденции к уменьшению, то это очень опасные симптомы, при появлении которых следует вызывать "Скорую помощь" и госпитализироваться в стационар, так как подобные проявления могут быть вызваны осложнениями, способными привести к потере беременности.
Выделение крови из половых путей на двадцатой неделе беременности является признаком неблагополучия. Если кровотечение сопровождается резким ухудшением самочувствия, сочетается с сильными схваткообразными болями в животе и/или пояснице, продолжается более двух часов без тенденции к уменьшению, то это очень опасные симптомы, при появлении которых следует вызывать "Скорую помощь" и госпитализироваться в стационар, так как подобные проявления могут быть вызваны осложнениями, способными привести к потере беременности.Если же кровотечение необильное, возникает после полового акта или гинекологического обследования, не сопровождается ухудшением самочувствия и болями в животе и/или пояснице, то оно, вероятнее всего, обусловлено эрозией шейки матки, гематомой половых органов, миомой матки или иными заболеваниями, не приводящими к потере беременности. Поэтому при возникновении такого кровотечения следует обратиться к врачу в поликлинику в плановом порядке.
Матка и живот
 Матка увеличилась до значительных размеров – ее верхний край уже возвышается над лоном на 11 – 12 см, то есть находится примерно на два поперечных пальца ниже пупка. У некоторых женщин уже на двадцатой неделе матка начинает тренировать сократительную активность, вследствие чего периодически появляются ложные, тренировочные схватки, которые бывают по несколько раз в день.
Матка увеличилась до значительных размеров – ее верхний край уже возвышается над лоном на 11 – 12 см, то есть находится примерно на два поперечных пальца ниже пупка. У некоторых женщин уже на двадцатой неделе матка начинает тренировать сократительную активность, вследствие чего периодически появляются ложные, тренировочные схватки, которые бывают по несколько раз в день.Живот на двадцатой неделе заметно выступает вперед, имеет округлую форму, а талия полностью исчезает, поэтому беременность можно заметить даже в том случае, если женщина стоит спиной к наблюдателю. Окружность живота в норме составляет 70 – 75 см.
Боли в животе и других частях тела
При совершенно нормальном течении беременности женщина на двадцатой неделе может периодически ощущать боли в различных частях тела (в животе, спине, копчике, бедрах, ногах и т.д.), обусловленные происходящими в организме изменениями, а не какими-либо заболеваниями. Такие болевые ощущения являются нормальными спутниками беременности, поэтому с ними придется смириться.
Так, в норме женщины могут ощущать потягивающие боли в боках или внизу живота. Эти боли возникают вследствие натяжения и утолщения связок, удерживающих значительно потяжелевшую матку. При резких движениях в боках или внизу живота могут появляться резкие кратковременные, быстро проходящие прострелы, которые также нормальны. Кроме того, возможны несильные периодические боли в различных частях живота, обусловленные растяжением кожи, мышц и связок, а также смещением органов брюшной полости растущей маткой. Отличительной особенностью нормальных болей в животе является их ненавязчивость (то есть при их наличии женщина может полностью игнорировать неприятные ощущения и спокойно заниматься своими делами).
Также в норме на двадцатой неделе женщины могут чувствовать сильное, неприятное и раздражающее давление на пупок изнутри. Это давление производится тяжелой маткой, которая доросла до уровня пупка, поэтому устранить неприятное ощущение не удастся. Но ощущение давления на пупок изнутри пройдет через некоторое время, когда матка вырастет выше уровня пупка.
 Боли в спине, пояснице, копчике и костях таза также могут в норме появляться на двадцатой неделе беременности, поскольку они обусловлены возросшим давлением матки на кости. Боли могут носить различный характер – от легкой ломоты до резких колющих приступов. Еще одной причиной боли в спине, копчике и пояснице является возросшая нагрузка на позвоночник и смещение центра тяжести.
Боли в спине, пояснице, копчике и костях таза также могут в норме появляться на двадцатой неделе беременности, поскольку они обусловлены возросшим давлением матки на кости. Боли могут носить различный характер – от легкой ломоты до резких колющих приступов. Еще одной причиной боли в спине, копчике и пояснице является возросшая нагрузка на позвоночник и смещение центра тяжести.Боли в бедрах нормальны для двадцатой недели – они вызваны расхождением костей таза в стороны для расширения родового канала, по которому будет проходить плод в процессе родов.
Боли в ногах нормальны для беременных – они обусловлены возросшей массой тела.
Нормальные боли не требуют лечения и консультации с врачом. При их появлении нужно потерпеть или постараться уменьшить их выраженность простыми немедикаментозными способами – отдыхом, душем, прогулкой и т.д.
Для уменьшения выраженности нормальных болей различной локализации рекомендуется не увеличивать нагрузку на кости и мышцы ношением обуви на каблуках, закидыванием ноги на ногу, длительным сидением в неудобной позе или стоянием. Желательно сидеть на ровных и твердых поверхностях со спинкой, несколько раз в течение дня на 5 – 15 минут вставать в коленно-локтевую позицию (на четвереньки) и ложиться отдыхать, подняв ноги вверх.
Помимо нормальных болей, на двадцатой неделе могут появиться и патологические, являющиеся признаками заболеваний. Так, патологическими являются резкие, тянущие, схваткообразные боли в любой части живота, особенно если они сочетаются с повышением температуры тела, коричневыми или кровянистыми выделениями из влагалища. Также патологическими являются боли в пояснице, сочетающиеся с болью при мочеиспускании или мочевой лихорадкой. При появлении патологических болей нужно вызывать "Скорую помощь" и госпитализироваться в стационар.
Секс
Половые сношения на двадцатой неделе разрешены, если врач не запретил заниматься сексом. Обычно рекомендуется отказываться от секса, если у женщины имеется угроза выкидыша, привычное невынашивание, низко расположена плацента или подтекают околоплодные воды. При отсутствии указанных противопоказаний вступать в половые сношения можно, если, конечно, оба партнера желают интимной близости и хорошо себя чувствуют.
Однако необходимо помнить, что для секса на двадцатой неделе нужно выбирать простые и удобные позиции, в которых женщина не будет испытывать сильного давления на живот и не станет чрезмерно напрягаться. Кроме того, в процессе интимной близости желательно избегать чрезмерно быстрых фрикций, глубокого и жесткого проникновения пениса во влагалище и вообще любых резких и грубых движений. Появление дискомфорта в половых органах или ощущения "сжатия матки" у женщины является сигналом для того, чтобы остановить половой акт.
Вес
 Масса тела на двадцатой неделе увеличивается на 2,9 – 5,4 кг по сравнению с весом, существовавшим на момент зачатия. Причем чем полнее женщина, тем меньше она прибавляет вес. Соответственно, худенькая женщина к двадцатой неделе прибавляет до 5,4 кг, а полная – только 2,9 – 4,5 кг.
Масса тела на двадцатой неделе увеличивается на 2,9 – 5,4 кг по сравнению с весом, существовавшим на момент зачатия. Причем чем полнее женщина, тем меньше она прибавляет вес. Соответственно, худенькая женщина к двадцатой неделе прибавляет до 5,4 кг, а полная – только 2,9 – 4,5 кг.Прибавка веса в 5,4 кг является предельно допустимой для двадцатой неделе беременности. Это означает, что если женщина прибавила 2,9 – 5,4 кг, то увеличение массы тела произошло за счет увеличения объема крови и массы внутренних органов, и никаких жировых отложений у нее не появилось. В таком случае после родов женщина вернется примерно к тому весу, который существовал на момент зачатия. Если женщина прибавила более 5,4 кг, то вес увеличился не только за счет массы органов и крови, но и за счет появившихся жировых отложений, которые станут хорошо видны после родов.
Питание и алкоголь
 Рацион беременной на двадцатой неделе должен быть разнообразным и состоящим преимущественно из полезных продуктов, употребление которых позволит получать жиры, белки, углеводы, микроэлементы и витамины в необходимых количествах. Поэтому в меню обязательно должны присутствовать мясо, рыба, молочные продукты, каши, хлеб из муки грубого помола, свежие овощи, фрукты, зелень, ягоды, орехи, сухофрукты, животные и растительные жиры. Если женщина не страдает вздутием живота, то можно употреблять бобовые – фасоль, горох, чечевицу и т.д.
Рацион беременной на двадцатой неделе должен быть разнообразным и состоящим преимущественно из полезных продуктов, употребление которых позволит получать жиры, белки, углеводы, микроэлементы и витамины в необходимых количествах. Поэтому в меню обязательно должны присутствовать мясо, рыба, молочные продукты, каши, хлеб из муки грубого помола, свежие овощи, фрукты, зелень, ягоды, орехи, сухофрукты, животные и растительные жиры. Если женщина не страдает вздутием живота, то можно употреблять бобовые – фасоль, горох, чечевицу и т.д.Готовить блюда лучше всего на пару, а также запекать, тушить или отваривать. От жарения с использованием большого количества жиров лучше отказаться. Сливочное масло желательно добавлять в готовые блюда в качестве добавки, а растительным – заправлять салаты. Кушать оптимально небольшими порциями по 3 – 5 раз в сутки, чтобы профилактировать запоры и изжогу.
Рекомендуется минимизировать потребление или вовсе исключить из рациона жареное, соленое, маринованное, пряное, острое, копченое, консервы, фаст-фуд, кондитерские изделия, выпечку из сдобного теста, а также различные сладости. Подобные продукты обладают малой пользой, но зато способствуют набору веса и появлению различных проблем, таких, как запоры, изжога, метеоризм, дисбактериоз и т.д.
Для питья лучше всего выбирать натуральные напитки: морсы, соки, компоты, кисели, минеральные воды или просто чистую воду. Рекомендуется минимизировать потребление кофе и крепкого чая, так как эти напитки оказывают сильное возбуждающее действие, не нужное беременной женщине. Пить можно тогда, когда хочется, но не потребляя более 2 литров жидкости в сутки.
Алкоголь желательно полностью исключить в течение всей беременности, ведь давно и широко известно о его пагубном влиянии на плод. При этом следует обратить внимание на один малоизвестный факт: некоторым беременным страстно хочется выпить вина или пива на различных сроках гестации. Такое желание обусловлено не потребностью организма в алкоголе, а дефицитом белка. Поэтому, чтобы устранить желание выпить пива или вина, нужно включить в рацион больше белковых продуктов (мясо, рыба, орехи, бобовые, сыры), а не употребить алкоголь.
Подробнее о питании
Простуда
 Простудные заболевания, грипп или ОРВИ на двадцатой неделе относительно неопасны для плода, так как, с одной стороны, плацента задерживает большинство вирусов и бактерий, а с другой – малыш уже имеет собственную, пусть и незрелую, иммунную систему.
Простудные заболевания, грипп или ОРВИ на двадцатой неделе относительно неопасны для плода, так как, с одной стороны, плацента задерживает большинство вирусов и бактерий, а с другой – малыш уже имеет собственную, пусть и незрелую, иммунную систему.Поэтому если беременная женщина заболела на двадцатой неделе, не нужно паниковать, следует просто на несколько дней остаться дома и лечиться по возможности немедикаментозными народными методами, такими, как промывание носа соленой водой, полоскание горла содово-солевым раствором, обильное теплое питье, смазывание кожи груди и шеи разогревающими мазями (например, Доктор МОМ) и т.д. Для облегчения течения заболевания допустимо применять без назначения врача гомеопатические средства, например, Оциллококцинум, Грипп-Хеель, Ангин-Хеель, Инфлюцид, Энгистол и т.д.
Однако если в течение 3 – 5 дней состояние не улучшится, то следует обратиться к врачу, который назначит необходимые и безопасные лекарственные средства для проведения эффективной терапии.
Подробнее о простуде
Разрешенные лекарства
В настоящее время для определения того, какие препараты и каким образом можно применять при беременности, в разных странах мира пользуются классификацией лекарственных средств американской FDA, разделяющей лекарства на пять групп (А, В, С, D и Х) в зависимости от их действия на плод. Препараты каждой группы применяют при беременности по строго регламентированным правилам, основанным на том, какой действие оказывает лекарство на плод.
Итак, согласно классификации FDA, на двадцатой неделе беременности можно свободно применять препараты групп А и В. Препараты группы С можно применять только в случаях, когда состояние беременной женщины тяжелое, и польза от лекарства будет безусловно выше, чем риск для плода. Препараты группы D применяют только в случае смертельной опасности для беременной женщины. А препараты группы Х при беременности не применяют никогда.
Понять, к какой именно группе относится конкретный препарат, можно из официальной инструкции по применению, а конкретно – ее раздела "Применение при беременности и грудном вскармливании".
Так, в инструкции к препаратам группы А написано, что они разрешены к применению во время беременности. Инструкция к препаратам группы В обычно гласит, что "препарат разрешен к применению во втором и третьем триместрах" или "в экспериментах на животных не было выявлено негативного действия на плод, но разрешен только по назначению врача". В инструкции к препаратам группы С указано, что "средство в экспериментах на животных показало негативное влияние на плод, поэтому применение допускается только по назначению врача, когда польза для матери превышает риски для плода". В инструкциях к препаратам групп D и Х указано, что они противопоказаны при беременности.
Однако не всегда можно спокойно и вдумчиво прочесть инструкцию по применению и понять, можно ли использовать тот или иной препарат. Поэтому ниже мы приводим перечень разрешенных к применению препаратов на двадцатой неделе из наиболее часто применяемых в обыденной жизни:

- Жаропонижающие препараты – содержащие в качестве действующего вещества парацетамол (Акамол-Тева, Далерон, Ифимол, Калпол, Панадол, Лупоцет и др.), ибупрофен (Бонифен, Бруфен, Ибупром, Ибусан, Ипрен, Нурофен и др.) или ацетилсалициловую кислоту (Аспирин, Ацетилсалициловая кислота и т.д.).
- Препараты для купирования сухого кашля – содержащие в качестве действующего компонента декстрометорфан (Акодин, Падевикс, Парацетамол ДМ, Туссин плюс).
- Отхаркивающие средства для выведения мокроты – содержащие в качестве действующих веществ гвайфенезин или бромгексин (Бронхикум, Бронхипрет, Гербион, Геделикс и др.).
- Препараты от заложенности носа и насморка – капли в нос и спреи, содержащие в виде активных компонентов псевдоэфедрин, фенилэфрин (Виброцил, Оринол Плюс, Ринопронт и т.д.), ксилометазолин или оксиметазолин (Для Нос, Галазолин).
- Противоаллергические средства – исключительно препараты, относящиеся к III-му поколению с любым активным веществом (Аллегра, Дезлоратадин, Норастемизол, Телфаст, Эриус и др.).
- Обезболивающие средства – средства с дротаверином (Но-Шпа, Дротаверин), папаверином (Папаверин) и ибупрофеном (Нурофен, Ибупрофен и др.), а также магнезия (магния сульфат).
- Антацидные средства (от изжоги) – содержащие магния и алюминия гидроксид в качестве активного компонента (Алмагель, Алюмаг, Гастрацид, Маалокс, Фосфалюгель). По мнению беременных женщин, наилучшим антацидом является Фосфалюгель.
- Противогрибковые средства – свечи, крема и мази для вагинального введения Клотримазол, Микогал, Миконазол, Натамицин, Нистатин, Сертаконазол, Эконазол. Нельзя принимать противогрибковые препараты в таблетках, капсулах и др.
- Противогеморройные средства – свечи, крема и таблетки для введения в прямую кишку Гепатромбин, Добезилат кальция, Проктогливенол, Релиф, Троксерутин, Эскузан.
- Слабительные средства – любые сиропы с лактулозой (Дюфалак, Порталак, Нормазе и др.).
- Противодиарейные средства (от поноса) – пробиотики (Линекс) и сорбенты (Смекта).
- Антибиотики – группа пенициллинов (Амоксициллин, Амоксиклав и т.д.), группа цефалоспоринов (Цефуроксим, Цефалексин), а также Нитрофурантоин, Эритромицин, Полимиксин, Линкомицин, Клиндамицин.
20 неделя: стиль жизни во время беременности: одежда и обувь, вождение, бытовая техника и т.д. (советы гинеколога) – видео
