Алопеция (облысение, выпадение волос). Причины, виды, лечение и профилактика патологии
Существует много различных видов алопеции, каждый из которых имеет свои механизмы развития и причины. Статистически наиболее распространена так называемая андрогенная или андрогенетическая алопеция, которая обусловлена генетическими факторами и гормональными изменениями в организме. Читать далее...
Оглавление
Алопеция – это правильное с медицинской точки зрения название облысения. Чаще всего под этим термином подразумевают именно облысение по патологическим причинам, однако иногда можно встретить и словосочетание «физиологическая алопеция». Под ним понимают естественный процесс поредения и потери волос, который встречается у большинства людей.- Что такое алопеция?
- Каковы причины алопеции?
- Какие бывают виды алопеции?
- Диагностика алопеции
- Лечение алопеции
- Какова профилактика облысения?
Существует много различных видов алопеции, каждый из которых имеет свои механизмы развития и причины. Статистически наиболее распространена так называемая андрогенная или андрогенетическая алопеция, которая обусловлена генетическими факторами и гормональными изменениями в организме. Читать далее...

Васкулит – что это за болезнь? Причины, виды и формы васкулита (геморрагический, аллергический, системный, кожный и др.), симптомы и диагностика заболевания, фото
 Васкулиты – это группа заболеваний, при которых происходит воспаление и некроз стенки кровеносных сосудов, что ведет за собой ухудшение кровотока в окружающих тканях. Болезнь остается до конца неизученной: ведутся споры по поводу причин васкулита, механизма развития воспаления, классификации и подходов к лечению. Согласно современной классификации, васкулит относится к системным заболеваниям соединительной ткани. Его лечением занимаются врачи-ревматологи.
Васкулиты – это группа заболеваний, при которых происходит воспаление и некроз стенки кровеносных сосудов, что ведет за собой ухудшение кровотока в окружающих тканях. Болезнь остается до конца неизученной: ведутся споры по поводу причин васкулита, механизма развития воспаления, классификации и подходов к лечению. Согласно современной классификации, васкулит относится к системным заболеваниям соединительной ткани. Его лечением занимаются врачи-ревматологи.
Точной статистики по заболеваемости васкулитом нет, однако врачи отмечают, что число людей с этой патологией с каждым годом увеличивается. Возможно это связано с ухудшением экологической ситуации и бесконтрольным приемом иммуностимулирующих средств. Установлено, что заболеванию более подвержены дети и пожилые люди. Мужчины и женщины болеют одинаково часто.
Разные формы васкулита имеют свои характерные симптомы. Общие проявления болезни: лихорадка, высыпания на коже, не исчезающие при надавливании, боль в суставах, потеря веса. Из первоначального очага васкулит может распространяться на другие органы и ткани, причем чаще всего страдают почки.
По последним данным, основная роль в развитии васкулитов отводится стафилококкам и стрептококкам. Это доказывается наличием соответствующих антигенов в крови у большинства больных.
Располагающие факторы. Развитию болезни практически всегда предшествуют ситуации, снижающие иммунитет и нарушающие нормальное протекание иммунных реакций:
2. Далее сосудистая стенка инфильтрируется иммунными клетками нейтрофилами. В результате реакций через стенку нейтрофилов выделяются ферменты (миелопероксидаза, эластаза, лизоцим, лактоферрин) и перекись водорода. Эти агрессивные вещества разрушают стенки сосудов и вызывают воспаление.
3. Сосудистая стенка становится мишенью атаки иммунной системы – начинают вырабатываться специфические антитела, которые нацелены против эндотелия сосудов. Читать далее...
Оглавление
- Причины
- Механизм развития заболевания
- Виды и формы. Классификация васкулитов
- Наиболее распространенные виды васкулитов и их признаки
- Симптомы
- Диагностика
- Описание, причины, симптомы и диагностика различных видов васкулита - видео
- Лечение
- Васкулит крупных сосудов - височный артериит: описание, диагностика, лечение заболевания - видео
- Гранулематозный васкулит (болезнь Вегенера, гранулематоз с полиангиитом): в чем заключается это заболевание, признаки и симптомы, методы лечения - видео
- Питание при васкулите
- Васкулит у детей
- Народные методы лечения
- Последствия
- Прогноз
- Профилактика
 Васкулиты – это группа заболеваний, при которых происходит воспаление и некроз стенки кровеносных сосудов, что ведет за собой ухудшение кровотока в окружающих тканях. Болезнь остается до конца неизученной: ведутся споры по поводу причин васкулита, механизма развития воспаления, классификации и подходов к лечению. Согласно современной классификации, васкулит относится к системным заболеваниям соединительной ткани. Его лечением занимаются врачи-ревматологи.
Васкулиты – это группа заболеваний, при которых происходит воспаление и некроз стенки кровеносных сосудов, что ведет за собой ухудшение кровотока в окружающих тканях. Болезнь остается до конца неизученной: ведутся споры по поводу причин васкулита, механизма развития воспаления, классификации и подходов к лечению. Согласно современной классификации, васкулит относится к системным заболеваниям соединительной ткани. Его лечением занимаются врачи-ревматологи.Точной статистики по заболеваемости васкулитом нет, однако врачи отмечают, что число людей с этой патологией с каждым годом увеличивается. Возможно это связано с ухудшением экологической ситуации и бесконтрольным приемом иммуностимулирующих средств. Установлено, что заболеванию более подвержены дети и пожилые люди. Мужчины и женщины болеют одинаково часто.
Разные формы васкулита имеют свои характерные симптомы. Общие проявления болезни: лихорадка, высыпания на коже, не исчезающие при надавливании, боль в суставах, потеря веса. Из первоначального очага васкулит может распространяться на другие органы и ткани, причем чаще всего страдают почки.
Причины васкулита
Причины васкулита разнообразны – воспаление стенок сосудов может быть вызвано различными факторами:- Микроорганизмы:
- стрептококки;
- стафилококки;
- тифозная палочка;
- микобактерии туберкулеза;
- хламидии;
- сальмонеллы.
- Вирусы:
- Гельминты:
- Дрожжевые грибы рода Кандида.
- Аутоиммунные заболевания, при которых развивается неадекватная реакция иммунитета:
- реактивный артрит;
- красная системная волчанка;
- коллагенозы.
- Лекарственные препараты, к которым у человека отмечается повышенная чувствительность:
- антибиотики;
- сульфаниламидные препараты;
- противотуберкулезные средства;
- противовирусные препараты;
- барбитураты;
- витаминные комплексы;
- оральные контрацептивы.
- Химические вещества:
- нефтепродукты;
- инсектициды;
- бытовая химия.
- Переохлаждение организма – в крови некоторых людей образуются особые белки – криоглобулины, которые способны перекрывать просвет сосуда и вызывать васкулит.
- Гиперчувствительность к компонентам табака становится причиной одной из разновидностей васкулита – облитерирующего тромбангиита.
- Генетическая предрасположенность. У большинства пациентов есть родственники, страдающие разными формами васкулита или другими аутоиммунными заболеваниями. Это свидетельствует, что нарушения могут передаваться по наследству.
По последним данным, основная роль в развитии васкулитов отводится стафилококкам и стрептококкам. Это доказывается наличием соответствующих антигенов в крови у большинства больных.
Располагающие факторы. Развитию болезни практически всегда предшествуют ситуации, снижающие иммунитет и нарушающие нормальное протекание иммунных реакций:
- возраст – наиболее восприимчивы дети и пожилые люди. У этих категорий часто отмечается незрелость или возрастное снижение иммунитета;
- болезни, связанные с нарушениями обмена веществ – сахарный диабет, атеросклероз, подагра, патологии щитовидной железы, гипертония, заболевания печени;
- переохлаждение;
- длительное пребывание на солнце;
- чрезмерные психические нагрузки;
- тяжелые травмы и операции;
- работа, связанная с длительным стоянием;
- лимфостаз – нарушение оттока лимфы;
- склонность к аллергическим реакциям;
- злокачественные опухоли;
- хронические инфекционные очаги – отит, аднексит, гайморит, тонзиллит.
Механизм развития заболевания
1. В крови больного появляются иммунные комплексы, состоящие из антигена и антитела. По невыясненной причине они фиксируются на эндотелии (внутренней оболочке) сосудов.2. Далее сосудистая стенка инфильтрируется иммунными клетками нейтрофилами. В результате реакций через стенку нейтрофилов выделяются ферменты (миелопероксидаза, эластаза, лизоцим, лактоферрин) и перекись водорода. Эти агрессивные вещества разрушают стенки сосудов и вызывают воспаление.
3. Сосудистая стенка становится мишенью атаки иммунной системы – начинают вырабатываться специфические антитела, которые нацелены против эндотелия сосудов. Читать далее...
Боли в молочной железе. Причины и виды
Оглавление
Молочная железа может болеть при различных физиологических и патологических процессах в ее тканях либо в организме в целом. Любые болевые ощущения, которые возникают в груди, называются масталгией. Условно масталгия разделяется на два типа – циклический и нециклический.
Читать далее...
- Почему болит молочная железа?
- Почему перед месячными болит грудь?
- На каком сроке беременности болят молочные железы?
- Боли в молочной железе у кормящей мамы
- Боли в молочной железе при кисте и мастопатии
- Боли при раке молочной железы
- Причины болей в молочных железах у мужчин
- Боли в молочной железе при гинекомастии
- Боли в молочной железе при мастите
- Боли в молочной железе при атероме
- Боли в молочной железе при аденоме соска
- Боли в молочной железе при раковых новообразованиях
- Боли в молочной железе при жировом некрозе
- Боли в молочной железе при болезни Мондора
- Боли в молочной железе при эктазии протоков
- Боли при гиперплазии грудной железы

Гайморит - причины, симптомы, диагностика, лечение и профилактика. Гайморит у детей и при беременности. Вопросы и ответы
Оглавление
Гайморит – это воспаление верхнечелюстной пазухи, протекающее в острой или хронической форме. Наименование недуг получил от названия придаточной пазухи, воспаление которой и вызывает гайморит (второе название этой пазухи – гайморова). В появлении заболевания основную функцию несут болезнетворные микробы, попадающие в органы дыхания, а также иные болезненные процессы, развивающиеся в ротоглотке, носоглотке.
Читать далее...
- Что такое гайморовы пазухи? Для чего они нужны, как устроены?
- Классификация гайморита
- Причины гайморита
- Симптомы гайморита
- Диагностика гайморита
- Какой врач занимается лечением гайморита?
- Лечение гайморита
- Спреи при гайморите:
- Ингаляции через небулайзер при гайморите
- Обезболивающие и противовоспалительные таблетки при гайморите
- Лечение гайморита антибиотиками
- Противогрибковые препараты при гайморите
- Лечение аллергического гайморита:
- Промывание носа при гайморите
- Что такое «кукушка» при гайморите?
- Ямик-процедура при гайморите
- Лечение гайморита лазером
- Прокол при гайморите
- Операции при гайморите
- Осложнения гайморита
- Лечение гайморита в домашних условиях
- Народные средства против гайморита
- Профилактика гайморита
- Гайморит у детей
- Гайморит во время беременности
- Часто задаваемые вопросы о гайморите
- Как гайморит кодируется в МКБ-10?
- В чем разница между гайморитом и синуситами?
- Что такое гайморит лобных пазух?
- Что собой представляет гайморова пазуха, и какова ее функция в организме?
- Какие признаки и симптомы гайморита?
- Опасно ли воспаление гайморовых пазух? Возможны ли осложнения заболевания?
- Каким образом определяется заболевание?
- Как лечат гайморит?
Васкулит – методы лечения, диета, народная медицина, последствия, прогноз и профилактика заболевания. Васкулит у детей
В острой фазе на период высыпаний больным необходим постельный режим. Он улучшает кровообращение и способствует исчезновению сыпи. Через 7 дней после появления последних высыпаний можно переходить на менее строгий режим.
Оглавление
- Причины
- Механизм развития заболевания
- Виды и формы. Классификация васкулитов
- Наиболее распространенные виды васкулитов и их признаки
- Симптомы
- Диагностика
- Описание, причины, симптомы и диагностика различных видов васкулита - видео
- Лечение васкулита
- Васкулит крупных сосудов - височный артериит: описание, диагностика, лечение заболевания - видео
- Гранулематозный васкулит (болезнь Вегенера, гранулематоз с полиангиитом): в чем заключается это заболевание, признаки и симптомы, методы лечения - видео
- Питание при васкулите
- Васкулит у детей
- Народные методы лечения
- Последствия
- Прогноз
- Профилактика
Лечение васкулита
Лечение васкулита может проводиться в домашних условиях или в стационаре. Госпитализация в отделение ревматологии необходима при среднетяжелых и тяжелых формах болезни. Также показаниями для госпитализации являются:- детский возраст;
- васкулит во время беременности;
- геморрагический васкулит;
- старт и обострение васкулита.
В острой фазе на период высыпаний больным необходим постельный режим. Он улучшает кровообращение и способствует исчезновению сыпи. Через 7 дней после появления последних высыпаний можно переходить на менее строгий режим.
Медикаментозное лечение
Медикаментозное лечение васкулита в легкой форме занимает 2-3 месяца, при среднетяжелой – до 6-ти месяцев, при тяжелых формах до 12-ти месяцев. При хроническом рецидивирующем васкулите лечение проводят курсами по 4-6 месяцев.| Группа препаратов | Механизм лечебного действия | Представители | Способ применения |
| В большинстве случаев их прием неэффективен. Их назначают только детям в самом начале заболевания при наличии пищевой и лекарственной аллергии. | Тавегил | По 0,001 г 2 раза в день. Продолжительность лечения до 10 дней. | |
| Супрастин | По 1 таблетке 25 мг 3-4 раза в сутки7-10 дней. | ||
| Нестероидные противовоспалительные препараты | Оказывают выраженное противовоспалительное действие, эффективно снимают боль в суставах, уменьшают отек и выраженность кожных высыпаний. | Пироксикам | Назначают по 1-2 таблетки или капсулы однократно в сутки, после еды. |
| Ортофен | По 1-2 таблетке (25-50 мг) внутрь 2-3 раза в сутки. Длительность приема 4-6 недель. Не принимают с аспирином. | ||
| Антиагреганты | Снижают свертываемость крови и предотвращают образование тромбов, угнетая процессы склеивания тромбоцитов. Рекомендованы при всех формах болезни. | Курантил | По 25-50 мг 3-4 раза в день на 3-10 недели. |
| Аспирин | По 1 таблетке 3-4 раза в день. Назначаются на срок от 3-х недель до 6-ти месяцев. Принимают после еды. | ||
| Антикоагулянты | Замедляют свертывание крови, превращение фибриногена в фибрин и образование тромбов. | Гепарин | Дозу подбирают индивидуально, чтобы активированное частичное тромбопластиновое время (определяется при коагулограмме) увеличилось в 2 раза. |
| Кортикостероиды | Оказывают иммуноподавляющее действие, уменьшая атаку антител. Обладают выраженным противовоспалительным эффектом. Обязательно назначаются при тяжелом течении васкулитов. | Преднизолон | Суточная доза из расчета 2 мг/кг. |
| Цитостатики (иммунодепрессанты) | Назначают по показаниям: при неэффективности лечения кортикостероидами или наличии противопоказаний к ним, а также быстром прогрессировании заболевания. Они подавляют реакции клеточного иммунитета и уменьшают выработку антител. | Азатиоприн | Препарат назначают в дозировке 2-4 мг/кг. Длительность терапии от 6 мес. до 2-х лет. |
| Циклофосфамид | Из расчета 100-200 мг/м2 2-3 раза в неделю в течение 3-4 недель. | ||
| Энтеросорбенты | Связывают токсины и биологически активные продукты обмена в просвете кишечника. Назначаются при всех формах васкулитов. | Тиоверол | 1 чайная ложка 2 раза в сутки. В зависимости от формы заболевания от 2-х недель до 3-х месяцев. |
| Нутриклинз | По 1-2 капсулы 2 раза в сутки. |
Немедикаментозная терапия
Для лечения больных васкулитом используют методы экстракорпоральной гемокоррекции – это группа современных методик по очищению крови и ее компонентов от веществ, вызывающих заболевание. Читать далее...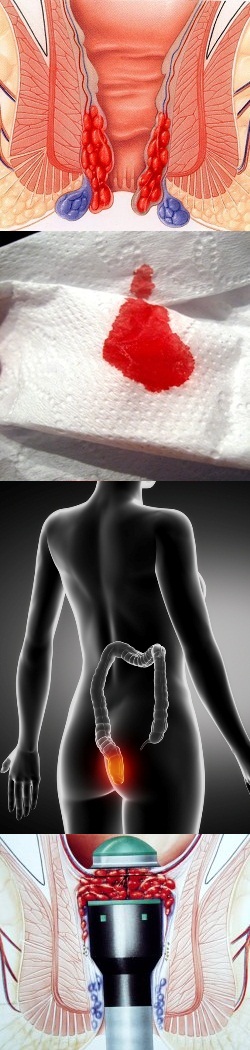
Геморрой – причины, симптомы, признаки, разновидности. Лечение: операция по удалению геморроя, эффективные средства (свечи, мази, таблетки), народные средства, как лечить в домашних условиях
 Геморрой – это заболевание, при котором происходит расширение вен в области ануса и прямой кишки.
Геморрой – это заболевание, при котором происходит расширение вен в области ануса и прямой кишки.
Геморрой в цифрах и фактах:
 Прямая кишка – конечный отдел кишечника. У человека она начинается на уровне верхнего края третьего крестцового позвонка и заканчивается анусом. Основная функция прямой кишки – эвакуация каловых масс.
Прямая кишка – конечный отдел кишечника. У человека она начинается на уровне верхнего края третьего крестцового позвонка и заканчивается анусом. Основная функция прямой кишки – эвакуация каловых масс.
Отток крови от прямой кишки осуществляется по системе нижней полой вены. Венозные сосуды вокруг кишки образуют геморроидальное сплетение. Различают три венозных сплетения:
 Заболевание возникает, когда вены геморроидального сплетения растягиваются. Этому могут способствовать следующие факторы:
Заболевание возникает, когда вены геморроидального сплетения растягиваются. Этому могут способствовать следующие факторы:
Симптомы зависят от того, где находится геморроидальный узел. Внутренний геморрой обычно не имеет никаких симптомов, не приводит к боли и дискомфорту, его нельзя увидеть или почувствовать. При прохождении кала поверхность геморроидального узла может повреждаться, возникает кровотечение.
Со временем внутренний узел начинает выпадать из заднего прохода. Выпадение часто сопровождается болью, дискомфортом, раздражением.
Наружный геморрой чаще всего выглядит как шишка в области ануса. Нередко больных беспокоят такие симптомы, как зуд, боль, кровоточивость.
Оглавление
- Особенности анатомии прямой кишки и геморроидальных вен
- Чем отличается наружный геморрой от внутреннего геморроя?
- Почему возникает геморрой?
- Симптомы
- Стадии
- Осложнения
- Как выглядит геморрой?
- Какой врач занимается диагностикой и лечением геморроя?
- Диагностика
- Лечение
- Геморрой: группы риска, как развивается заболевание, симптомы, методы лечения - видео
- Геморрой: симптомы и осложнения, причины и механизм развития, какие заболевания могут привести к геморрою, методы диагностики и лечения, мнение врача-колопроктолога - видео
- Хирургическое лечение геморроя по методу Лонго - видео операции
- Как бороться с геморроем в домашних условиях?
- Народные способы лечения
- Народный метод лечения геморроя - видео
- Физические упражнения
- Профилактика заболевания
- Геморрой при беременности и после родов
- Причины геморроя у женщин при беременности и после родов (отзыв врача) - видео
- Можно ли заниматься сексом при геморрое?
- Какой код имеет геморрой в МКБ?
- Повышает ли геморрой риск рака?
 Геморрой – это заболевание, при котором происходит расширение вен в области ануса и прямой кишки.
Геморрой – это заболевание, при котором происходит расширение вен в области ануса и прямой кишки.Геморрой в цифрах и фактах:
- Хотя геморрой и причиняет массу неприятных ощущений, чаще всего его легко вылечить и предотвратить.
- У мужчин заболевание встречается в 3-4 раза чаще, чем у женщин.
- Считается, что геморроем страдает примерно 10% взрослого населения во всем мире. Он составляет 40% от все заболеваний прямой кишки.
- По данным клиники Мейо, примерно половина людей к 50 годам начинают испытывать зуд, дискомфорт, кровоточивость в области прямой кишки. В большинстве случаев эти симптомы указывают на геморрой.
- Чаще всего заболеванием страдают люди в возрасте 45-65 лет.
- Ученые полагают, что 75% жителей Европы и Америки в какой-то момент своей жизни столкнутся с геморроем.
- По статистике, только 4% людей, испытывающих симптомы геморроя, обращаются за медицинской помощью.
Особенности анатомии прямой кишки и геморроидальных вен
 Прямая кишка – конечный отдел кишечника. У человека она начинается на уровне верхнего края третьего крестцового позвонка и заканчивается анусом. Основная функция прямой кишки – эвакуация каловых масс.
Прямая кишка – конечный отдел кишечника. У человека она начинается на уровне верхнего края третьего крестцового позвонка и заканчивается анусом. Основная функция прямой кишки – эвакуация каловых масс.Отток крови от прямой кишки осуществляется по системе нижней полой вены. Венозные сосуды вокруг кишки образуют геморроидальное сплетение. Различают три венозных сплетения:
- Подкожное. Расположено под кожей в области ануса.
- Подслизистое. Находится под слизистой оболочкой прямой кишки, в нем выделяют нижний, средний и верхний отделы.
- Подфасциальное. Расположено между мышечным слоем стенки кишки и фасцией.
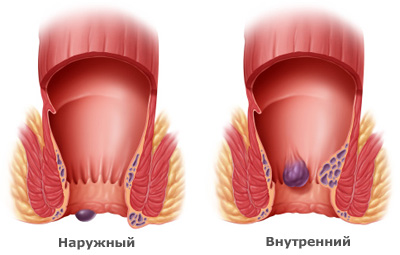
Чем отличается наружный геморрой от внутреннего геморроя?
В зависимости от того, какие вены расширены и где находится геморроидальный узел, выделяют четыре разновидности геморроя:- Внутренний геморрой. Вовлекаются вены, которые находятся внутри прямой кишки под слизистой оболочкой. Внутренний геморрой обычно не причиняет боли, но может возникать болезненная кровоточивость.
- Выпавший геморрой. Геморроидальный узел растягивается настолько, что выпадает из прямой кишки и оказывается снаружи. Обычно, если на него немного нажать, он вправляется обратно.
- Наружный геморрой. Узел находится снаружи ануса, на коже. Пациентов часто беспокоят боли и зуд. Узлы могут трескаться и кровоточить.
- Комбинированный геморрой. Представляет собой сочетание внутреннего и наружного геморроя. Встречается примерно у 40% пациентов.

Почему возникает геморрой?
 Заболевание возникает, когда вены геморроидального сплетения растягиваются. Этому могут способствовать следующие факторы:
Заболевание возникает, когда вены геморроидального сплетения растягиваются. Этому могут способствовать следующие факторы:- Сильное напряжение во время дефекации при хронических запорах.
- Хроническая диарея. Также приводит к напряжению во время дефекации.
- Ожирение. Чем больше в организме накапливается жировой ткани, тем сложнее сердцу проталкивать через нее кровь. В итоге начинается застой крови в венах нижней части тела.
- Беременность. У беременных женщин нарушается отток венозной крови из полости таза за счет увеличенной матки.
- Анальный секс. Частые анальные половые контакты могут приводить к раздражению слизистой оболочки прямой кишки и воспалительному процессу, что способствует развитию геморроя.
- Наследственная предрасположенность. Если родители и близкие родственники человека страдают геморроем, его риски также несколько повышаются.
- Неправильное питание: низкое содержание белка в рационе, частое употребление алкоголя, кофе, острой пищи.
- Малоподвижный образ жизни. Развитию геморроя способствует длительное пребывание в положении стоя или сидя, поэтому риски заболевания повышены у людей определенных профессий (офисные работники, хирурги, которым приходится подолгу стоять во время операций).
- Интенсивные физические нагрузки, при которых повышается давление в брюшной полости, венах.
- Возраст. По мере старения стенки вен ослабляются, легче растягиваются.
- Воспалительные процессы в кишечнике.
- Частые стрессы.
Симптомы
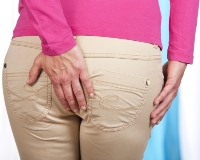
Возможные симптомы геморроя:- Безболезненное кровотечение. Больной может заметить кровь на туалетной бумаге или в унитазе. Иногда кровотечение бывает достаточно сильным. При этом кровь не смешана с калом, а покрывает его.
- Раздражение, зуд в области ануса. Возникают в результате воздействия на кожу слизи, которая в большом количестве выделяется слизистой оболочкой прямой кишки.
- Узлы, выступающие в анальной области.
- Дискомфорт, боль в области ануса.
- Отек в области ануса.
Симптомы зависят от того, где находится геморроидальный узел. Внутренний геморрой обычно не имеет никаких симптомов, не приводит к боли и дискомфорту, его нельзя увидеть или почувствовать. При прохождении кала поверхность геморроидального узла может повреждаться, возникает кровотечение.
Со временем внутренний узел начинает выпадать из заднего прохода. Выпадение часто сопровождается болью, дискомфортом, раздражением.
Наружный геморрой чаще всего выглядит как шишка в области ануса. Нередко больных беспокоят такие симптомы, как зуд, боль, кровоточивость.
Стадии
Выделяют четыре стадии геморроя (стадии выпадения геморроидальных узлов): Читать далее...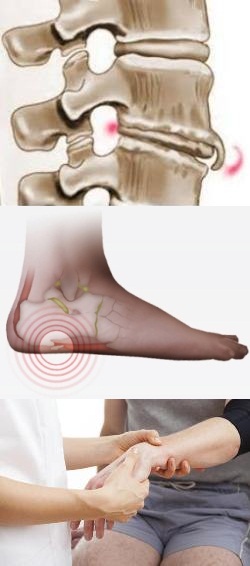
Остеофиты – что это такое? Остеофиты отделов позвоночника, суставов, стопы (пяточная шпора), кисти - причины и симптомы, диагностика и методы лечения, народные средства, фото
Как правило, остеофиты образуются на краевой части кости, подвергающейся сильным нагрузкам, деформирующим ее нормальную структуру. Кроме того, остеофиты могут образовываться на костях вследствие какого-либо патологического процесса, затрагивающего их прямо или косвенно, например, при остеомиелите, сахарном диабете, остеохондрозе и т. д. Вследствие того, что остеофиты деформируют нормальные очертания костей, они могут провоцировать ограничения движений и боли, однако наиболее часто эти выросты не причиняют какого-либо неудобства, протекая бессимптомно и выявляясь случайно при рентгеновских исследованиях.
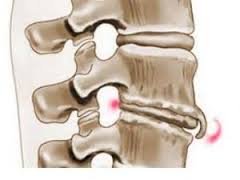
На данной фотографии изображен вид остеофита на позвонке.
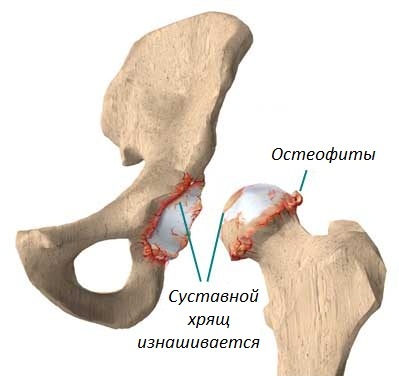
На данном изображении показан внешний вид остеофитов (выделены красным цветом) головки бедренной кости и суставной поверхности таза.
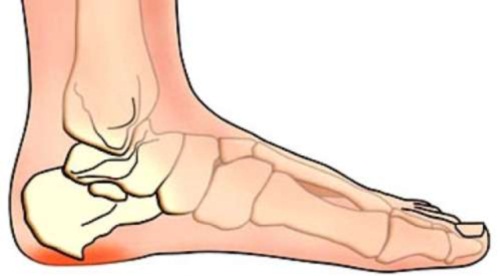
На данном изображении показан вид остеофита пяточной кости (в нижней части вокруг выделен красным цветом).
В зависимости от клеточной структуры, выделяют следующие виды остеофитов:
Костные компактные остеофиты образуются из наружного слоя костей. Поскольку данный компактный наружный слой наиболее сильно развит у бедренных, берцовых, плечевых, локтевых, лучевых костей, а также у мелких костей стоп и фаланг пальцев, то и остеофиты данной структуры развиваются именно на указанных костях. Наиболее часто компактные костные остеофиты образуются на костях стоп и фалангах пальцев.
Костные губчатые остеофиты образованы из губчатого вещества, которое формирует сердцевину и суставные поверхности различных костей. Кроме того, из губчатого вещества целиком состоят некоторые мелкие и мягкие кости, такие, как позвонки, ребра, грудина, запястье, предплюсна стопы. Остеофиты данной разновидности обычно формируются при чрезмерных нагрузках на перечисленные кости.
Костно-хрящевые остеофиты обычно развиваются в полости суставов, в которых поверхности сочленяющихся костей покрыты хрящом. Когда хрящ подвергается высоким нагрузкам или нарушается его структура при воспалительных или дегенеративных патологических процессах, он истончается, а кость начинает разрастаться и формировать выросты-остеофиты. В такой ситуации остеофиты являются фактически приспособительной реакцией со стороны организма, поскольку за счет них увеличивается площадь костей, соприкасающихся друг с другом, и уменьшается нагрузка на них. Костно-хрящевые остеофиты обычно формируются в полости крупных суставов, таких, как коленные, тазобедренные и др., поскольку именно они испытывают наиболее сильные нагрузки.
Метапластические остеофиты развиваются при нарушении нормального клеточного состава костей. То есть, если каких-либо клеток в кости становится больше нормы, они начинают активно размножаться, формируя патологические выросты-остеофиты. Как правило, метапластические остеофиты формируются на фоне воспалительного процесса или инфекции, поражающей кости. Иногда метапластические остеофиты образуются после переломов или других травматических повреждений костей вследствие нарушения процесса регенерации.
Данная классификация является важной для врачей, поскольку позволяет определить структуру костных выростов и спрогнозировать их течение. Однако на обиходном уровне гораздо чаще используется другая классификация остеофитов, основанная на их разделении на виды в зависимости от причинного фактора, спровоцировавшего образование выроста.
Итак, в зависимости от причины, вызвавшей их образование, все остеофиты подразделяются на следующие виды:
Оглавление
Остеофит представляет собой патологическое образование из костной ткани, располагающееся в виде нароста на различных поверхностях костей. Поскольку внешний вид образований напоминает вытянутый вырост, их часто называют шпорами или шипами. Более того, остеофиты на костях подошвы ног практически всегда в обиходе называют пяточными шпорами.- Фото
- Виды остеофитов
- Причины образования остеофитов
- Симптомы
- Диагностика
- Лечение
- Лечение остеофитов позвоночника
- Пяточная шпора: причины появления, эффективные и неэффективные методы лечения (стельки, массаж, лекарственные препараты, ударно-волновая терапия), отзыв врача - видео
- Народные средства
Как правило, остеофиты образуются на краевой части кости, подвергающейся сильным нагрузкам, деформирующим ее нормальную структуру. Кроме того, остеофиты могут образовываться на костях вследствие какого-либо патологического процесса, затрагивающего их прямо или косвенно, например, при остеомиелите, сахарном диабете, остеохондрозе и т. д. Вследствие того, что остеофиты деформируют нормальные очертания костей, они могут провоцировать ограничения движений и боли, однако наиболее часто эти выросты не причиняют какого-либо неудобства, протекая бессимптомно и выявляясь случайно при рентгеновских исследованиях.
Фото остеофитов

На данной фотографии изображен вид остеофита на позвонке.

На данном изображении показан внешний вид остеофитов (выделены красным цветом) головки бедренной кости и суставной поверхности таза.

На данном изображении показан вид остеофита пяточной кости (в нижней части вокруг выделен красным цветом).
Виды остеофитов
Термин "остеофит" всегда используется с дополнением в форме указания его вида и причинного фактора, спровоцировавшего образование выроста. В медицинской практике под остеофитом всегда подразумевают какой-либо конкретный вид костного нароста, спровоцированный определенной причиной, поскольку данные образования весьма сильно отличаются друг от друга в зависимости от месторасположения, причинного фактора и клеточной структуры.В зависимости от клеточной структуры, выделяют следующие виды остеофитов:
- Костные компактные;
- Костные губчатые;
- Костно-хрящевые;
- Метапластические.
Костные компактные остеофиты образуются из наружного слоя костей. Поскольку данный компактный наружный слой наиболее сильно развит у бедренных, берцовых, плечевых, локтевых, лучевых костей, а также у мелких костей стоп и фаланг пальцев, то и остеофиты данной структуры развиваются именно на указанных костях. Наиболее часто компактные костные остеофиты образуются на костях стоп и фалангах пальцев.
Костные губчатые остеофиты образованы из губчатого вещества, которое формирует сердцевину и суставные поверхности различных костей. Кроме того, из губчатого вещества целиком состоят некоторые мелкие и мягкие кости, такие, как позвонки, ребра, грудина, запястье, предплюсна стопы. Остеофиты данной разновидности обычно формируются при чрезмерных нагрузках на перечисленные кости.
Костно-хрящевые остеофиты обычно развиваются в полости суставов, в которых поверхности сочленяющихся костей покрыты хрящом. Когда хрящ подвергается высоким нагрузкам или нарушается его структура при воспалительных или дегенеративных патологических процессах, он истончается, а кость начинает разрастаться и формировать выросты-остеофиты. В такой ситуации остеофиты являются фактически приспособительной реакцией со стороны организма, поскольку за счет них увеличивается площадь костей, соприкасающихся друг с другом, и уменьшается нагрузка на них. Костно-хрящевые остеофиты обычно формируются в полости крупных суставов, таких, как коленные, тазобедренные и др., поскольку именно они испытывают наиболее сильные нагрузки.
Метапластические остеофиты развиваются при нарушении нормального клеточного состава костей. То есть, если каких-либо клеток в кости становится больше нормы, они начинают активно размножаться, формируя патологические выросты-остеофиты. Как правило, метапластические остеофиты формируются на фоне воспалительного процесса или инфекции, поражающей кости. Иногда метапластические остеофиты образуются после переломов или других травматических повреждений костей вследствие нарушения процесса регенерации.
Данная классификация является важной для врачей, поскольку позволяет определить структуру костных выростов и спрогнозировать их течение. Однако на обиходном уровне гораздо чаще используется другая классификация остеофитов, основанная на их разделении на виды в зависимости от причинного фактора, спровоцировавшего образование выроста.
Итак, в зависимости от причины, вызвавшей их образование, все остеофиты подразделяются на следующие виды:
- Травматические остеофиты. Образуются в результате различных травматических повреждений костей, например, после переломов, трещин и т. д. Наиболее часто травматические остеофиты образуются в области сращения двух сместившихся в результате перелома отломков кости. Присоединение воспалительного процесса в области перелома увеличивает риск формирования костных выростов. Форма, конфигурация и месторасположение данных остеофитов могут быть разнообразными, однако наиболее часто они локализуются в области коленных и локтевых суставов. В более редких случаях травматические остеофиты образуются и без перелома кости в области отслоения надкостницы, отрыва связок или разрывов суставных сумок;
- Дегенеративно-дистрофические остеофиты. Образуются на фоне хронических, длительно текущих воспалительных или дегенеративных заболеваний суставов, таких, как, например, артрозы, остеоартрозы, спондилез и т. д. Механизм образования остеофитов данного вида следующий: под влиянием воспалительного или дегенеративного патологического процесса хрящевые поверхности, покрывающие сочленяющиеся кости, начинают формировать выросты. Данные выросты обеспечивают увеличение площади хряща, что позволяет снизить нагрузку на сустав. Через некоторое время данные хрящевые выросты начинают окостеневать и образуются остеофиты, имеющие форму клюва. Появление таких остеофитов является признаком деформирующего артроза. Выросты сильно ограничивают движения в пораженном суставе. Дегенеративно-дистрофические остеофиты обычно формируются в крупных суставах или на позвонках;
- Воспалительные остеофиты. Формируются на фоне инфекционно-воспалительных поражений костей, например, при остеомиелите, туберкулезе, бруцеллезе, ревматоидном артрите и т. д. В результате образования гноя кость расплавляется, в ней образуются дефекты в форме отверстий, провалов и т. д. Далее именно в области этих дефектов начинается активный процесс регенерации кости, который завершается формированием остеофитов различной формы и размеров. Как правило, воспалительные остеофиты множественные, хаотично расположенные на поверхности пораженной кости, в том числе в полости сустава;
- Опухолевые массивные остеофиты. Образуются при злокачественных опухолях или метастазах в костях (например, при остеогенной саркоме, опухоли Юинга, метастазах рака предстательной или молочной железы и т. д.). Опухоль или метастазы повреждают кость, и в этой области начинается активная регенерация, которая и приводит к формированию крупных остеофитов в форме шпор или козырька. Остеофиты при опухолях костей формируются на пораженных костных элементах, а при метастазах рака предстательной или молочной железы – в основном на позвонках или гребне подвздошных костей;
Нормикс (Альфа Нормикс) – инструкция по применению (таблетки, гранулы), аналоги, отзывы врачей и пациентов, цена препарата
В настоящее время Альфа Нормикс выпускается в двух лекарственных формах:
 Обе лекарственные формы предназначены для приема внутрь, и в качестве активного компонента содержат рифаксимин. Таблетки содержат рифаксимин в дозировке 200 мг, а готовая суспензия, приготовленная из гранул – 100 мг в 5 мл. То есть, в каждой таблетке содержится 200 мг активного компонента, а в суспензии 100 мг в 5 мл, что соответствует 20 мг в 1 мл.
Обе лекарственные формы предназначены для приема внутрь, и в качестве активного компонента содержат рифаксимин. Таблетки содержат рифаксимин в дозировке 200 мг, а готовая суспензия, приготовленная из гранул – 100 мг в 5 мл. То есть, в каждой таблетке содержится 200 мг активного компонента, а в суспензии 100 мг в 5 мл, что соответствует 20 мг в 1 мл.
Таблетки в качестве вспомогательных компонентов содержат следующие вещества:
Гранулы для приготовления суспензии в качестве вспомогательных компонентов содержат следующие вещества:
Гранулы для приготовления суспензии окрашены в оранжевый цвет с запахом и вкусом вишни, и упакованы в стеклянные флаконы объемом 60 мл с мерной чашкой в комплекте.
Таблетки имеют круглую двояковыпуклую форму, окрашены в розовый цвет и выпускаются в упаковках по 12, 14, 28, 36, 42 и 60 штук.
 Активный компонент Альфа Нормикс антибиотик рифаксимин обладает широким спектром действия, вызывая гибель бактерий, паразитирующих в желудочно-кишечном тракте, провоцирующих кишечные инфекции.
Активный компонент Альфа Нормикс антибиотик рифаксимин обладает широким спектром действия, вызывая гибель бактерий, паразитирующих в желудочно-кишечном тракте, провоцирующих кишечные инфекции.
Альфа Нормикс не всасывается в кровь, а действует исключительно в просвете кишечника, вследствие чего является эффективным и безопасным антибиотиком для лечения различных кишечных инфекций, вызываемых патогенными бактериями, в том числе диареи путешественников.
Антибиотик губителен в отношении следующих патогенных бактерий:
За счет мощного антибактериального действия Альфа Нормикс оказывает следующие эффекты:
1. Уменьшает образование аммиака в кишечнике, тем самым замедляя развитие печеночной энцефалопатии.
2. Уменьшает скорость размножения бактерий при синдроме избыточного роста микроорганизмов в кишечнике.
3. Уменьшает количество бактерий в дивертикуле, которые могут вызывать дивертикулит и другие осложнения дивертикулярной болезни.
4. Уменьшает риск развития инфекций после операций на кишечнике.
 Препарат показан к применению для лечения следующих кишечных инфекций, вызываемых чувствительными к действию препарата бактериями:
Препарат показан к применению для лечения следующих кишечных инфекций, вызываемых чувствительными к действию препарата бактериями:
 Таблетки следует принимать внутрь вне зависимости от еды, проглатывая их целиком, не раскусывая, не разжевывая и не измельчая иными способами, а запивая стаканом негазированной воды. Необходимо принимать таблетки через примерно равные интервалы длительностью 8 – 12 часов, чтобы обеспечивать постоянную концентрацию антибиотика по всей длине пищеварительного тракта.
Таблетки следует принимать внутрь вне зависимости от еды, проглатывая их целиком, не раскусывая, не разжевывая и не измельчая иными способами, а запивая стаканом негазированной воды. Необходимо принимать таблетки через примерно равные интервалы длительностью 8 – 12 часов, чтобы обеспечивать постоянную концентрацию антибиотика по всей длине пищеварительного тракта.
Таблетки и суспензия предназначены для приема взрослыми и подростками старше 12 лет.
Дозировки Альфа Нормикс для подростков старше 12 лет и взрослых для лечения различных заболеваниях следующие:
Оглавление
Нормикс – это лекарственный препарат, который полностью правильно называется Альфа Нормикс, и представляет собой антибиотик широкого спектра действия. Препарат не всасывается в кровь, а оказывает свое действие исключительно в просвете кишечника, и поэтому используется для лечения желудочно-кишечных инфекций, таких, как, например, сальмонеллез, дизентерия, понос и др. Кроме того, Альфа Нормикс применяется для профилактики инфекционных осложнений после операций на органах пищеварительного тракта.- Названия, состав и формы выпуска
- Терапевтическое действие
- Показания к применению
- Инструкция по применению
- Альфа Нормикс детям
- Совместимость с алкоголем
- Побочные эффекты
- Противопоказания к применению
- Аналоги
- Отзывы
- Цена препарата
Названия, состав и формы выпуска
Лекарственный препарат Альфа Нормикс в обиходе называют просто Нормикс, опуская первую часть полного наименования. Однако поскольку каких-либо других препаратов с таким названием нет, все участники дискуссии понимают, что под Нормиксом подразумевается именно Альфа Нормикс, а не что-либо иное.В настоящее время Альфа Нормикс выпускается в двух лекарственных формах:
- Таблетки для приема внутрь;
- Гранулы для приготовления суспензии для приема внутрь.
 Обе лекарственные формы предназначены для приема внутрь, и в качестве активного компонента содержат рифаксимин. Таблетки содержат рифаксимин в дозировке 200 мг, а готовая суспензия, приготовленная из гранул – 100 мг в 5 мл. То есть, в каждой таблетке содержится 200 мг активного компонента, а в суспензии 100 мг в 5 мл, что соответствует 20 мг в 1 мл.
Обе лекарственные формы предназначены для приема внутрь, и в качестве активного компонента содержат рифаксимин. Таблетки содержат рифаксимин в дозировке 200 мг, а готовая суспензия, приготовленная из гранул – 100 мг в 5 мл. То есть, в каждой таблетке содержится 200 мг активного компонента, а в суспензии 100 мг в 5 мл, что соответствует 20 мг в 1 мл.Таблетки в качестве вспомогательных компонентов содержат следующие вещества:
- Натрия крахмала гликолат;
- Эфир глицерола пальмитостеариновый;
- Кремний осажденный;
- Тальк;
- Микрокристаллическая целлюлоза;
- Гидроксипропилметилцеллюлоза;
- Титана диоксид;
- Динатрия эдетат;
- Пропиленгликоль;
- Оксид железа красный.
Гранулы для приготовления суспензии в качестве вспомогательных компонентов содержат следующие вещества:
- Кармеллоза натрия;
- Пектин;
- Каолин;
- Сахаринат натрия;
- Натрия бензоат;
- Сахароза;
- Вишневый ароматизатор;
- Целлюлоза микрокристаллическая.
Гранулы для приготовления суспензии окрашены в оранжевый цвет с запахом и вкусом вишни, и упакованы в стеклянные флаконы объемом 60 мл с мерной чашкой в комплекте.
Таблетки имеют круглую двояковыпуклую форму, окрашены в розовый цвет и выпускаются в упаковках по 12, 14, 28, 36, 42 и 60 штук.
Терапевтическое действие
 Активный компонент Альфа Нормикс антибиотик рифаксимин обладает широким спектром действия, вызывая гибель бактерий, паразитирующих в желудочно-кишечном тракте, провоцирующих кишечные инфекции.
Активный компонент Альфа Нормикс антибиотик рифаксимин обладает широким спектром действия, вызывая гибель бактерий, паразитирующих в желудочно-кишечном тракте, провоцирующих кишечные инфекции.Альфа Нормикс не всасывается в кровь, а действует исключительно в просвете кишечника, вследствие чего является эффективным и безопасным антибиотиком для лечения различных кишечных инфекций, вызываемых патогенными бактериями, в том числе диареи путешественников.
Антибиотик губителен в отношении следующих патогенных бактерий:
- Bacteroides spp.;
- Enterobacter spp.;
- Enterococcus spp.;
- Escherichia coli (патогенные разновидности);
- Campylobacter app.;
- Clostridium spp.;
- Fusobacterium nucleatum;
- Klebsiella spp.;
- Helicobacter pylori;
- Peptostreptococcus spp.;
- Proteus spp.;
- Pseudomonas spp.;
- Salmonella spp. (сальмонеллез);
- Shigella spp.;
- Staphylococcus spp.;
- Streptococcus spp.;
- Yersinia spp.
За счет мощного антибактериального действия Альфа Нормикс оказывает следующие эффекты:
1. Уменьшает образование аммиака в кишечнике, тем самым замедляя развитие печеночной энцефалопатии.
2. Уменьшает скорость размножения бактерий при синдроме избыточного роста микроорганизмов в кишечнике.
3. Уменьшает количество бактерий в дивертикуле, которые могут вызывать дивертикулит и другие осложнения дивертикулярной болезни.
4. Уменьшает риск развития инфекций после операций на кишечнике.
Показания к применению
 Препарат показан к применению для лечения следующих кишечных инфекций, вызываемых чувствительными к действию препарата бактериями:
Препарат показан к применению для лечения следующих кишечных инфекций, вызываемых чувствительными к действию препарата бактериями:- Острые желудочно-кишечные инфекции (сальмонеллез, дизентерия, пищевое отравление и т. д.);
- Диарея путешественников;
- Бактериальная диарея;
- Летняя диарея (желудочный грипп);
- Синдром избыточного роста микроорганизмов в кишечнике;
- Печеночная недостаточность;
- Энцефалопатия;
- Гипераммониемия (повышенная концентрация аммиака в крови);
- Дивертикулез кишечника;
- Хронические воспалительные заболевания кишечника (колиты, энтериты и др.);
- Профилактика инфекционных осложнений после операций на кишечнике или желудке.
Инструкция по применению
Правила применения таблеток и суспензии Альфа Нормикс
 Таблетки следует принимать внутрь вне зависимости от еды, проглатывая их целиком, не раскусывая, не разжевывая и не измельчая иными способами, а запивая стаканом негазированной воды. Необходимо принимать таблетки через примерно равные интервалы длительностью 8 – 12 часов, чтобы обеспечивать постоянную концентрацию антибиотика по всей длине пищеварительного тракта.
Таблетки следует принимать внутрь вне зависимости от еды, проглатывая их целиком, не раскусывая, не разжевывая и не измельчая иными способами, а запивая стаканом негазированной воды. Необходимо принимать таблетки через примерно равные интервалы длительностью 8 – 12 часов, чтобы обеспечивать постоянную концентрацию антибиотика по всей длине пищеварительного тракта.Таблетки и суспензия предназначены для приема взрослыми и подростками старше 12 лет.
Дозировки Альфа Нормикс для подростков старше 12 лет и взрослых для лечения различных заболеваниях следующие:
- Диарея (диарея путешественников, летняя диарея и др.) и острые кишечные инфекции – принимать по 200 мг (1 таблетка или 10 мл суспензии) через каждые 6 часов в течение 1 – 3 дней . Прекращают прием препарата через 12 часов после последнего эпизода жидкого стула;
- Печеночная энцефалопатия и гипераммониемия – принимать по 400 мг (2 таблетки или 20 мл суспензии) через каждые 8 часов;

Ликопид – инструкция по применению (таблетки 1 мг, 10 мг), особенности применения у детей, как принимать при псориазе, аналоги, отзывы и мнения врачей, цена препарата
В качестве вспомогательных компонентов таблетки обеих дозировок содержат следующие вещества:
Таблетки Ликопид 1 мг имеют круглую плоскоцилиндрическую форму, окрашены в белый цвет и снабжены фаской. А таблетки Ликопид 10 мг также круглой плоскоцилиндрической формы белого цвета, но снабжены не только фаской, но и риской.
Несмотря на то, что разновидности Ликопида отличаются друг от друга только количеством активного вещества, это разные препараты, каждый из которых имеет свои особенности и правила применения. Также необходимо знать, что Ликопид 1 мг отпускается без рецепта врача, а Ликопид 10 мг только по рецепту. Ликопид 1 мг подходит и для профилактики, и для лечения, а также может применяться как для взрослых, так и для детей с 3 лет, а Ликопид 10 мг предназначен исключительно для лечения взрослых.
 Действие Ликопида 1 мг и 10 мг обеспечивается активным компонентом глюкозаминилмурамилдипептидом, который представляет собой фрагмент оболочки патогенных бактерий, вызывающих инфекционно-воспалительные заболевания различных органов и систем. Когда данный фрагмент попадает в организм человека, иммунная система распознает его в качестве чужеродного патогенного агента и начинает интенсивно вырабатывать антитела, а также в общем активизировать свою работу с целью его уничтожения. Благодаря такому эффекту происходит общая активация всей иммунной системы, что способствует выздоровлению от хронических вирусных, бактериальных или грибковых инфекций, а также повышает сопротивляемость организма к повторному заболеванию.
Действие Ликопида 1 мг и 10 мг обеспечивается активным компонентом глюкозаминилмурамилдипептидом, который представляет собой фрагмент оболочки патогенных бактерий, вызывающих инфекционно-воспалительные заболевания различных органов и систем. Когда данный фрагмент попадает в организм человека, иммунная система распознает его в качестве чужеродного патогенного агента и начинает интенсивно вырабатывать антитела, а также в общем активизировать свою работу с целью его уничтожения. Благодаря такому эффекту происходит общая активация всей иммунной системы, что способствует выздоровлению от хронических вирусных, бактериальных или грибковых инфекций, а также повышает сопротивляемость организма к повторному заболеванию.
В принципе, действие Ликопида в чем-то сходно с прививкой, когда в организм вводятся убитые или ослабленные бактерии, на которые вырабатываются антитела и приобретается иммунитет к инфекции. Только действие Ликопида в отличие от прививки шире, поскольку препарат приводит к приобретению иммунитета не к одному заболеванию, а сразу к широкому спектру инфекций, вызываемых наиболее распространенными патогенными микроорганизмами.
Действие препарата реализуется за счет его связи с белком NOD2, имеющимся в клетках иммунной системы, на фоне чего происходит их активация. Ликопид увеличивает активность фагоцитов, натуральных киллеров (NK-клеток), Т- и В-лимфоцитов, повышает количество вырабатываемых антител и нормализует соотношение Т-хелперов 1 и 2 типов.
Токсичность Ликопида очень низкая, поскольку доза, при которой умирает половина подопытных мышей, в 106000 раз выше, чем терапевтическая. При приеме препарата людьми в дозировках, в 100 раз превышающих рекомендованные, не возникает токсического воздействия на нервную и сердечно-сосудистые системы, а также на другие внутренние органы. Также Ликопид не вызывает мутаций и не обладает токсическим действием на плод.
В экспериментальных исследованиях на лабораторных животных было показано, что Ликопид оказывает противоопухолевое действие.
 Ликопид 1 мг применяется для лечения и профилактики следующих заболеваний у детей и взрослых:
Ликопид 1 мг применяется для лечения и профилактики следующих заболеваний у детей и взрослых:
1. Дети (3 – 18 лет) и взрослые (старше 18 лет):
Ликопид 10 мг показан к применению только для взрослых для лечения следующих заболеваний, сопровождающихся вторичным иммунодефицитом:
Таблетку Ликопид 1 мг оптимально принимать сублингвально, то есть класть под язык и удерживать до полного растворения. Не следует пытаться рассасывать или интенсивно передвигать таблетку под языком с целью скорейшего растворения. Необходимо дождаться растворения таблетки естественным образом. Если по каким-либо причинам принимать Ликопид 1 мг сублингвально невозможно, то таблетку можно просто проглатывать целиком, запивая небольшим количеством воды. Читать далее...
Оглавление
Ликопид представляет собой иммуномодулятор нового поколения, предназначенный для комплексной терапии различных вторичных иммунодефицитов у взрослых и детей. Поскольку вторичный иммунодефицит может возникать на фоне различных хронических или частых инфекционно-воспалительных заболеваний, то иммуномодулятор применяется в терапии всех этих состояний, таких, как, например, инфекции дыхательных путей, гнойничковые заболевания кожи и мягких тканей, фурункулез, туберкулез, вирусные инфекции (герпес, гепатиты и др.), псориаз.- Состав, разновидности и формы выпуска
- Действие Ликопида
- Показания к применению
- Инструкция по применению
- Применение у детей
- Ликопид при псориазе
- Побочные эффекты
- Противопоказания к применению
- Аналоги
- Отзывы
- Цена препарата
- Официальный сайт
Состав, разновидности и формы выпуска
Ликопид выпускается в единственной лекарственной форме – таблетки для приема внутрь. В качестве активного компонента таблетки Ликопид содержат глюкозаминилмурамилдипептид (ГМДП) в количестве 1 мг или 10 мг. То есть, имеется две разновидности препарата, выпускаемых в различных дозировках – по 1 мг или по 10 мг активного вещества на таблетку.В качестве вспомогательных компонентов таблетки обеих дозировок содержат следующие вещества:
- Кальция стеарат;
- Картофельных крахмал;
- Лактоза моногидрат;
- Метилцеллюлоза;
- Сахароза.
Таблетки Ликопид 1 мг имеют круглую плоскоцилиндрическую форму, окрашены в белый цвет и снабжены фаской. А таблетки Ликопид 10 мг также круглой плоскоцилиндрической формы белого цвета, но снабжены не только фаской, но и риской.
Несмотря на то, что разновидности Ликопида отличаются друг от друга только количеством активного вещества, это разные препараты, каждый из которых имеет свои особенности и правила применения. Также необходимо знать, что Ликопид 1 мг отпускается без рецепта врача, а Ликопид 10 мг только по рецепту. Ликопид 1 мг подходит и для профилактики, и для лечения, а также может применяться как для взрослых, так и для детей с 3 лет, а Ликопид 10 мг предназначен исключительно для лечения взрослых.
Действие Ликопида
 Действие Ликопида 1 мг и 10 мг обеспечивается активным компонентом глюкозаминилмурамилдипептидом, который представляет собой фрагмент оболочки патогенных бактерий, вызывающих инфекционно-воспалительные заболевания различных органов и систем. Когда данный фрагмент попадает в организм человека, иммунная система распознает его в качестве чужеродного патогенного агента и начинает интенсивно вырабатывать антитела, а также в общем активизировать свою работу с целью его уничтожения. Благодаря такому эффекту происходит общая активация всей иммунной системы, что способствует выздоровлению от хронических вирусных, бактериальных или грибковых инфекций, а также повышает сопротивляемость организма к повторному заболеванию.
Действие Ликопида 1 мг и 10 мг обеспечивается активным компонентом глюкозаминилмурамилдипептидом, который представляет собой фрагмент оболочки патогенных бактерий, вызывающих инфекционно-воспалительные заболевания различных органов и систем. Когда данный фрагмент попадает в организм человека, иммунная система распознает его в качестве чужеродного патогенного агента и начинает интенсивно вырабатывать антитела, а также в общем активизировать свою работу с целью его уничтожения. Благодаря такому эффекту происходит общая активация всей иммунной системы, что способствует выздоровлению от хронических вирусных, бактериальных или грибковых инфекций, а также повышает сопротивляемость организма к повторному заболеванию.В принципе, действие Ликопида в чем-то сходно с прививкой, когда в организм вводятся убитые или ослабленные бактерии, на которые вырабатываются антитела и приобретается иммунитет к инфекции. Только действие Ликопида в отличие от прививки шире, поскольку препарат приводит к приобретению иммунитета не к одному заболеванию, а сразу к широкому спектру инфекций, вызываемых наиболее распространенными патогенными микроорганизмами.
Действие препарата реализуется за счет его связи с белком NOD2, имеющимся в клетках иммунной системы, на фоне чего происходит их активация. Ликопид увеличивает активность фагоцитов, натуральных киллеров (NK-клеток), Т- и В-лимфоцитов, повышает количество вырабатываемых антител и нормализует соотношение Т-хелперов 1 и 2 типов.
Токсичность Ликопида очень низкая, поскольку доза, при которой умирает половина подопытных мышей, в 106000 раз выше, чем терапевтическая. При приеме препарата людьми в дозировках, в 100 раз превышающих рекомендованные, не возникает токсического воздействия на нервную и сердечно-сосудистые системы, а также на другие внутренние органы. Также Ликопид не вызывает мутаций и не обладает токсическим действием на плод.
В экспериментальных исследованиях на лабораторных животных было показано, что Ликопид оказывает противоопухолевое действие.
Показания к применению
 Ликопид 1 мг применяется для лечения и профилактики следующих заболеваний у детей и взрослых:
Ликопид 1 мг применяется для лечения и профилактики следующих заболеваний у детей и взрослых:1. Дети (3 – 18 лет) и взрослые (старше 18 лет):
- Лечение хронических инфекций дыхательных путей, в том числе связанных с ОРЗ, гриппом и простудой (например, бронхит, синусит, фарингит, ларингит и т.д.) в период обострения или ремиссии;
- Лечение острых и хронических гнойно-воспалительных заболеваний кожи и мягких тканей (например, фурункулез, пиодермия и т.д.);
- Лечение герпетической инфекции (половой, лабиальный герпес, цитомегаловирусная инфекция, вирус Эпштейна-Барр).
- Профилактика заболеваемости ОРЗ и гриппом в период сезонных эпидемий, а также снижение частоты обострений хронических заболеваний ЛОР-органов и дыхательных путей.
Ликопид 10 мг показан к применению только для взрослых для лечения следующих заболеваний, сопровождающихся вторичным иммунодефицитом:
- Острые или хронические гнойно-воспалительные заболевания кожи и мягких тканей (например, фурункулез, абсцесс, флегмона, послеоперационные осложнения и т.д.);
- Инфекции, передающиеся половым путем (папилломавирусная инфекций, трихомониаз, трудно поддающийся лечению);
- Герпетические инфекции различной локализации (половой герпес, офтальмогерпес, герпесный кератит, вирус Эпштейна-Барра, цитомегаловирусная инфекция и т.д.);
- Псориаз (в том числе псориатический артрит);
- Туберкулез легких.
Инструкция по применению
Общие правила приема
Ликопид 1 мг и 10 мг принимают натощак за полчаса до еды. Таблетку Ликопид 10 мг следует проглатывать целиком, не раскусывая, не разжевывая и не измельчая иными способами, а запивая небольшим количеством воды (достаточно половины стакана).Таблетку Ликопид 1 мг оптимально принимать сублингвально, то есть класть под язык и удерживать до полного растворения. Не следует пытаться рассасывать или интенсивно передвигать таблетку под языком с целью скорейшего растворения. Необходимо дождаться растворения таблетки естественным образом. Если по каким-либо причинам принимать Ликопид 1 мг сублингвально невозможно, то таблетку можно просто проглатывать целиком, запивая небольшим количеством воды. Читать далее...
Аднексит - лечение и профилактика
Оглавление
При аднексите используется комплексный подход к лечению, включающий медикаментозные и немедикаментозные методы. Медикаментозное лечение включает антибиотики, жаропонижающие и обезболивающие препараты, рассасывающие средства и витамины. К немедикаментозным методам относятся физиопроцедуры, ванны, народные методы лечения. Наибольшее значение физиопроцедуры играют при хроническом аднексите, в то время как при остром аднексите на первый план выступают антибактериальные средства.
Читать далее...
- Что такое аднексит?
- Причины аднексита
- Симптомы аднексита
- Острый аднексит
- Хронический аднексит
- Аднексит при беременности
- Осложнения при аднексите
- Диагностика аднексита по МКБ
- Лечение аднексита
- Как вылечить хронический аднексит?
- Лечение аднексита народными средствами
- Профилактика аднексита
Аднексит. Причины, симптомы и осложнения
Аднексит занимает лидирующие позиции в списке гинекологических заболеваний. Согласно статистике, с воспалением придатков матки сталкивается каждая 3 женщина, чей возраст находится в диапазоне от 16 до 50 лет. Читать далее...
Оглавление
Аднексит – это воспаление придатков матки, которое может быть односторонним или двухсторонним. Поскольку к придаткам матки относятся маточные трубы и яичники, аднексит называется еще сальпингоофоритом (salpinx – маточные трубы, ooforis – яичники).- Что такое аднексит?
- Причины аднексита
- Симптомы аднексита
- Острый аднексит
- Хронический аднексит
- Аднексит при беременности
- Осложнения при аднексите
- Диагностика аднексита по МКБ
- Лечение аднексита
- Как вылечить хронический аднексит?
- Лечение аднексита народными средствами
- Профилактика аднексита
Аднексит занимает лидирующие позиции в списке гинекологических заболеваний. Согласно статистике, с воспалением придатков матки сталкивается каждая 3 женщина, чей возраст находится в диапазоне от 16 до 50 лет. Читать далее...
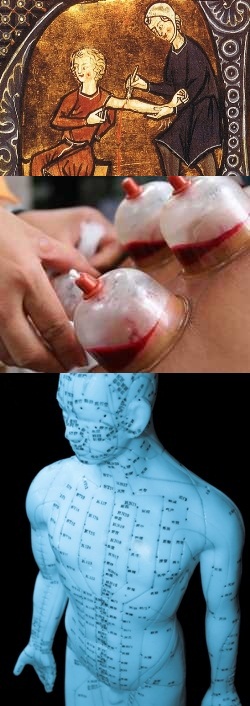
Кровопускание – китайское, тибетское, европейское, исламское, польза и вред, показания и противопоказания, лечение заболеваний, точки для кровопускания
Кровопускание известно человечеству с глубокой древности, поскольку практиковалось у различных народов для двух основных целей – в качестве медицинской лечебной процедуры и ритуального жертвоприношения. Кровопускание в качестве лечебной процедуры применялось в Древней Греции, государствах Месопотамии, Персии, Китае, Монголии, Тибете и некоторых других странах, находившихся на довольно высоком уровне развития по состоянию на период их существования.
В качестве ритуального жертвоприношения кровопускание практиковали многочисленные народы Африки, Средней, Южной и Юго-Восточной Азии, а также Центральной и Южной Америки. Более того, ритуал жертвенного кровопускания и поныне сохраняется у некоторых племен Африки и Амазонии, живущих обособленно, сохраняющих традиционный строй и не контактирующих с цивилизацией.
В статье мы рассмотрим разновидности и различные аспекты практического применения медицинского кровопускания, осуществляемого с лечебной или профилактической целью.
Итак, в зависимости от медицинской традиции выделяют следующих виды кровопусканий:
Рассмотрим данные разновидности кровопусканий подробнее.
 Китайское кровопускание представляет собой один из методов немедикаментозного лечения различных заболеваний согласно традициям и стандартам древней китайской медицинской науки. По своей сути, кровопускание в китайской медицинской традиции аналогично иглоукалыванию, поскольку выведение крови осуществляется в тех же строго определенных точках, которые необходимо активировать или, напротив, ослабить для того, чтобы излечить заболевание.
Китайское кровопускание представляет собой один из методов немедикаментозного лечения различных заболеваний согласно традициям и стандартам древней китайской медицинской науки. По своей сути, кровопускание в китайской медицинской традиции аналогично иглоукалыванию, поскольку выведение крови осуществляется в тех же строго определенных точках, которые необходимо активировать или, напротив, ослабить для того, чтобы излечить заболевание.
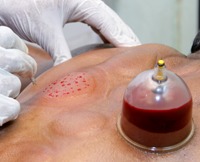
Китайское кровопускание является капиллярным, поскольку для выведения крови делают маленькие надрезы на поверхности кожного покрова, повреждая исключительно мелкие капилляры. Далее из этих мелких капилляров выдавливают несколько капель крови или высасывают до 50 мл крови при помощи специальных банок, устанавливаемых на поверхность кожи над разрезами. Кровопотеря при китайском кровопускании незначительная, поэтому оно не вызывает каких-либо серьезных реакций со стороны системы крови.
Для того, чтобы понимать смысл и сущность китайского кровопускания как метода лечения, необходимо знать общие положения традиционной медицинской традиции Китая. Итак, в медицинской традиции Китая имеется представление о меридианах, проходящих по телу, по которым циркулирует жизненная энергия ци. Эта энергия должна свободно циркулировать, не застаиваясь в различных органах и тканях, что обеспечивает отличное функционирование организма человека. Если же энергия ци перестает нормально функционировать по меридианам, то возникает заболевание.
В соответствии с данным ведущим китайским представлением об энергии ци, все заболевания и вызываемые ими симптомы делятся на несколько основных противоположных по сути друг другу видов. Например, в зависимости от количества энергии ци в каком-либо органе относительно нормы, выделяют заболевания полноты и пустоты. В зависимости от температуры в пораженном органе, выделяют синдромы жара и холода, и т. д. И именно данные синдромы будут фигурировать в традиционном китайском диагнозе, который совершенно не похож на привычный нам европейский. Не нужно даже пытаться соотносить диагнозы европейской и китайкой медицинской традиций, поскольку они основаны на совершенно разных системах знаний, теориях и представлениях о функционировании тела человека.
В соответствии с представлением о полноте и пустоте, жаре или холоде и других подобных синдромах, китайская медицинская традиция предполагает их устранение в качестве стратегии лечения заболевания. То есть, если у человека страдает печень, то китайская медицинская традиция определяет, имеется в органе пустота или полнота, жар или холод, где застой энергии ци и препятствия для ее движения и другие подобные параметры. После этого врач решает, каким образом нужно воздействовать на человека, чтобы устранить полноту или пустоту, жар или холод и нормализовать ток энергии. Для этого могут применяться отвары трав, окуривания, прижигания, точечный массаж, иглоукалывание и кровопускание. Наиболее мощными и эффективными методами лечения в китайской традиции считаются иглоукалывание и кровопускание, поскольку позволяют быстро устранить патологические симптомы, нормализовать движение энергии ци и излечить пациента.
Иглоукалывание и кровопускание предполагает воздействие на определенные точки, находящиеся на теле человека в области выхода на поверхность меридианов, по которым движется энергия ци. По каждому меридиану энергия движется через определенные органы и ткани, соответственно, воздействие на точки выхода этого меридиана на поверхность кожи может повлиять на состояние тех структур, по которым он проводит ци. Имеется множество точек выхода меридианов на поверхность, и воздействие на каждую из них вызывает различные эффекты. Например, иглоукалывание в одну точку медиана желчного пузыря приведет к усилению его сокращений, а в другую – напротив, ослабит его перистальтику и т. д. То же самое справедливо и в отношении кровопускания, которое осуществляется в тех же точках, что и иглоукалывание.
Таким образом, китайское кровопускание – это, по сути, воздействие на биологически активные точки, расположенные на теле человека с целью активизации какого-либо процесса, необходимого для излечения имеющегося заболевания. Поскольку кровопускание вызывает строго определенное действие, то данным методом в китайской традиции лечат только те заболевания, при которых такой эффект необходим. То есть, кровопускание в каждой точке имеет свои строгие показания.
Точки для осуществления кровопускания в тибетской медицинской практике расположены не на меридианах, по которым течет энергия ци, а в области тех или иных вен. Дело в том, что тибетцы знают, что все поверхностные вены связаны анастомозами с глубоко лежащими кровеносными сосудами, которые проходят через те или иные органы. Соответственно, воздействие на вену, связанную анастомозом с сосудами легких, приведет к эффекту именно на этот орган и т. д.
Кроме того, врачам Тибета известно, что в стенке каждого сосуда имеются нервные окончания, которые идут к определенному сегменту спинного мозга. А в каждом сегменте спинного мозга концентрируют сигналы и импульсы от определенных органов или их частей, расположенных примерно на одном уровне тела. Например, нервные импульсы от ободочной кишки, части тонкого кишечника, мышц и кожи средней трети живота собираются в одном и том же сегменте спинного мозга, поскольку все эти структуры расположены на одном уровне тела.
А если раздражать какую-либо одну структуру, входящую в зону ответственности того или иного сегмента спинного мозга, то это отразится на всех других органах и тканях, импульсы от которых аккумулируются в этом же сегменте. Соответственно, воздействие на нервное сплетение на коже приведет к импульсации в сегмент спинного мозга, который, в свою очередь, "пошлет" сигналы и изменит работу и состояние внутренних органов, которые также входят в сферу ответственности данного сегмента.
Таким образом, выбор точки для кровопускания в тибетской медицинской практике осуществляется на основе знания того, на какой именно орган или ткань это будет воздействовать. А поскольку воздействие кровопускания имеет определенный эффект, то и применяется оно только для лечения тех заболеваний, при которых нужно такое воздействие. Соответственно, кровопускание в каждой точке производится исключительно по определенным показаниям.
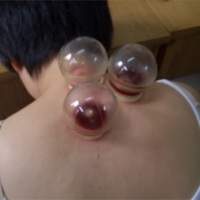
 Кровопускание хиджама (исламское) является капиллярным, поскольку для его производства, так же, как и в китайской традиции, производятся маленькие надрезы на коже в определенных точках. Однако в практике хиджамы всегда используется постановка банок, при помощи которых происходит высасывание небольшого объема крови.
Кровопускание хиджама (исламское) является капиллярным, поскольку для его производства, так же, как и в китайской традиции, производятся маленькие надрезы на коже в определенных точках. Однако в практике хиджамы всегда используется постановка банок, при помощи которых происходит высасывание небольшого объема крови.
Хиджама проводится также по определенным точкам, одна часть которых заимствована из китайской традиции, другая рекомендована Кораном, а третья выявляется в ходе диагностического обследования. Так, проводящий хиджаму массирует тело пациента, определяет болезненные участки и места с уплотнениями, и именно в них производит кровопускание.
В отличие от китайской и тибетской традиций, исламское кровопускание является методом лечения, рекомендованным мусульманам Магометом, и не основывается на такой стройной теоретической базе. Поэтому, условно говоря, хиджама является заимствованным методом лечения, для которого сохранилась некая компиляция точек для производства кровопусканий, но отсутствует теоретическая основа и стройная система медицинских знаний. В связи с этим хиджама уступает китайскому или тибетскому кровопусканию по степени эффективности и безопасности применения.
Кроме того, отличительной чертой хиджамы является ее применение практически при любых заболеваниях и, соответственно, отсутствие строго спектра показаний.
 Европейское кровопускание является методом лечения различных заболеваний, который был крайне популярен в Средние века. Однако в настоящее время в европейской медицинской традиции кровопускание не используется, поскольку имеются другие, гораздо более эффективные методы терапии.
Читать далее...
Европейское кровопускание является методом лечения различных заболеваний, который был крайне популярен в Средние века. Однако в настоящее время в европейской медицинской традиции кровопускание не используется, поскольку имеются другие, гораздо более эффективные методы терапии.
Читать далее...
Оглавление
Кровопускание представляет собой мероприятие по извлечению некоторого объема крови из организма при помощи различных методов. Так, кровопускание может осуществляться при помощи надреза на коже, разрезания вен или постановки пиявок. Вне зависимости от методики извлечения крови сущность кровопускания не изменяется.- Виды кровопускания, их краткая и сравнительная характеристика
- Классификация кровопускания по типу кровотечения
- Польза
- Вред
- Показания
- Методика проведения кровопускания
- Кровопускание (хиджама): польза, при каких болезнях помогает, рекомендации после процедуры кровопускания, отзывы - видео
- Кровопускание на голове
- Противопоказания
- Лечение некоторых заболеваний
- Кровопускание с помощью пиявок (гирудотерапия): польза, показания и противопоказания, отзыв врача - видео
Кровопускание известно человечеству с глубокой древности, поскольку практиковалось у различных народов для двух основных целей – в качестве медицинской лечебной процедуры и ритуального жертвоприношения. Кровопускание в качестве лечебной процедуры применялось в Древней Греции, государствах Месопотамии, Персии, Китае, Монголии, Тибете и некоторых других странах, находившихся на довольно высоком уровне развития по состоянию на период их существования.
В качестве ритуального жертвоприношения кровопускание практиковали многочисленные народы Африки, Средней, Южной и Юго-Восточной Азии, а также Центральной и Южной Америки. Более того, ритуал жертвенного кровопускания и поныне сохраняется у некоторых племен Африки и Амазонии, живущих обособленно, сохраняющих традиционный строй и не контактирующих с цивилизацией.
В статье мы рассмотрим разновидности и различные аспекты практического применения медицинского кровопускания, осуществляемого с лечебной или профилактической целью.
Виды кровопускания, их краткая и сравнительная характеристика
Поскольку кровопускание в качестве метода лечения практиковалось во многих культурах, представляется наиболее правильным и очевидным выделить основные виды данной манипуляции на основании принадлежности к той или иной медицинской традиции. Ведь в каждой культуре существовала своя медицинская традиция, регламентировавшая и обосновывавшая как теоретически, так и практически применение кровопускания. Обоснования, правила применения, показания, противопоказания, а также техника кровопускания отличаются друг от друга в разных медицинских традициях, что и позволяет выделить соответствующие виды манипуляции.Итак, в зависимости от медицинской традиции выделяют следующих виды кровопусканий:
- Китайское кровопускание;
- Тибетское кровопускание;
- Исламское кровопускание (хиджама);
- Европейское кровопускание.
Рассмотрим данные разновидности кровопусканий подробнее.
Китайское кровопускание
 Китайское кровопускание представляет собой один из методов немедикаментозного лечения различных заболеваний согласно традициям и стандартам древней китайской медицинской науки. По своей сути, кровопускание в китайской медицинской традиции аналогично иглоукалыванию, поскольку выведение крови осуществляется в тех же строго определенных точках, которые необходимо активировать или, напротив, ослабить для того, чтобы излечить заболевание.
Китайское кровопускание представляет собой один из методов немедикаментозного лечения различных заболеваний согласно традициям и стандартам древней китайской медицинской науки. По своей сути, кровопускание в китайской медицинской традиции аналогично иглоукалыванию, поскольку выведение крови осуществляется в тех же строго определенных точках, которые необходимо активировать или, напротив, ослабить для того, чтобы излечить заболевание.Китайское кровопускание является капиллярным, поскольку для выведения крови делают маленькие надрезы на поверхности кожного покрова, повреждая исключительно мелкие капилляры. Далее из этих мелких капилляров выдавливают несколько капель крови или высасывают до 50 мл крови при помощи специальных банок, устанавливаемых на поверхность кожи над разрезами. Кровопотеря при китайском кровопускании незначительная, поэтому оно не вызывает каких-либо серьезных реакций со стороны системы крови.
Для того, чтобы понимать смысл и сущность китайского кровопускания как метода лечения, необходимо знать общие положения традиционной медицинской традиции Китая. Итак, в медицинской традиции Китая имеется представление о меридианах, проходящих по телу, по которым циркулирует жизненная энергия ци. Эта энергия должна свободно циркулировать, не застаиваясь в различных органах и тканях, что обеспечивает отличное функционирование организма человека. Если же энергия ци перестает нормально функционировать по меридианам, то возникает заболевание.
В соответствии с данным ведущим китайским представлением об энергии ци, все заболевания и вызываемые ими симптомы делятся на несколько основных противоположных по сути друг другу видов. Например, в зависимости от количества энергии ци в каком-либо органе относительно нормы, выделяют заболевания полноты и пустоты. В зависимости от температуры в пораженном органе, выделяют синдромы жара и холода, и т. д. И именно данные синдромы будут фигурировать в традиционном китайском диагнозе, который совершенно не похож на привычный нам европейский. Не нужно даже пытаться соотносить диагнозы европейской и китайкой медицинской традиций, поскольку они основаны на совершенно разных системах знаний, теориях и представлениях о функционировании тела человека.
В соответствии с представлением о полноте и пустоте, жаре или холоде и других подобных синдромах, китайская медицинская традиция предполагает их устранение в качестве стратегии лечения заболевания. То есть, если у человека страдает печень, то китайская медицинская традиция определяет, имеется в органе пустота или полнота, жар или холод, где застой энергии ци и препятствия для ее движения и другие подобные параметры. После этого врач решает, каким образом нужно воздействовать на человека, чтобы устранить полноту или пустоту, жар или холод и нормализовать ток энергии. Для этого могут применяться отвары трав, окуривания, прижигания, точечный массаж, иглоукалывание и кровопускание. Наиболее мощными и эффективными методами лечения в китайской традиции считаются иглоукалывание и кровопускание, поскольку позволяют быстро устранить патологические симптомы, нормализовать движение энергии ци и излечить пациента.
Иглоукалывание и кровопускание предполагает воздействие на определенные точки, находящиеся на теле человека в области выхода на поверхность меридианов, по которым движется энергия ци. По каждому меридиану энергия движется через определенные органы и ткани, соответственно, воздействие на точки выхода этого меридиана на поверхность кожи может повлиять на состояние тех структур, по которым он проводит ци. Имеется множество точек выхода меридианов на поверхность, и воздействие на каждую из них вызывает различные эффекты. Например, иглоукалывание в одну точку медиана желчного пузыря приведет к усилению его сокращений, а в другую – напротив, ослабит его перистальтику и т. д. То же самое справедливо и в отношении кровопускания, которое осуществляется в тех же точках, что и иглоукалывание.
Таким образом, китайское кровопускание – это, по сути, воздействие на биологически активные точки, расположенные на теле человека с целью активизации какого-либо процесса, необходимого для излечения имеющегося заболевания. Поскольку кровопускание вызывает строго определенное действие, то данным методом в китайской традиции лечат только те заболевания, при которых такой эффект необходим. То есть, кровопускание в каждой точке имеет свои строгие показания.
Тибетское кровопускание
Тибетское кровопускание во многом аналогично китайскому, но в то же время отличается от него техникой выполнения и видом провоцируемого кровотечения. Так, тибетское кровопускание является венозным, поскольку для удаления крови разрезается стенка необходимой вены, которая подходит близко к поверхности кожи. В ходе кровопускания удаляется небольшое количество крови, что роднит тибетскую практику с китайской.Точки для осуществления кровопускания в тибетской медицинской практике расположены не на меридианах, по которым течет энергия ци, а в области тех или иных вен. Дело в том, что тибетцы знают, что все поверхностные вены связаны анастомозами с глубоко лежащими кровеносными сосудами, которые проходят через те или иные органы. Соответственно, воздействие на вену, связанную анастомозом с сосудами легких, приведет к эффекту именно на этот орган и т. д.
Кроме того, врачам Тибета известно, что в стенке каждого сосуда имеются нервные окончания, которые идут к определенному сегменту спинного мозга. А в каждом сегменте спинного мозга концентрируют сигналы и импульсы от определенных органов или их частей, расположенных примерно на одном уровне тела. Например, нервные импульсы от ободочной кишки, части тонкого кишечника, мышц и кожи средней трети живота собираются в одном и том же сегменте спинного мозга, поскольку все эти структуры расположены на одном уровне тела.
А если раздражать какую-либо одну структуру, входящую в зону ответственности того или иного сегмента спинного мозга, то это отразится на всех других органах и тканях, импульсы от которых аккумулируются в этом же сегменте. Соответственно, воздействие на нервное сплетение на коже приведет к импульсации в сегмент спинного мозга, который, в свою очередь, "пошлет" сигналы и изменит работу и состояние внутренних органов, которые также входят в сферу ответственности данного сегмента.
Таким образом, выбор точки для кровопускания в тибетской медицинской практике осуществляется на основе знания того, на какой именно орган или ткань это будет воздействовать. А поскольку воздействие кровопускания имеет определенный эффект, то и применяется оно только для лечения тех заболеваний, при которых нужно такое воздействие. Соответственно, кровопускание в каждой точке производится исключительно по определенным показаниям.
Кровопускание хиджама (исламское)
 Кровопускание хиджама (исламское) является капиллярным, поскольку для его производства, так же, как и в китайской традиции, производятся маленькие надрезы на коже в определенных точках. Однако в практике хиджамы всегда используется постановка банок, при помощи которых происходит высасывание небольшого объема крови.
Кровопускание хиджама (исламское) является капиллярным, поскольку для его производства, так же, как и в китайской традиции, производятся маленькие надрезы на коже в определенных точках. Однако в практике хиджамы всегда используется постановка банок, при помощи которых происходит высасывание небольшого объема крови.Хиджама проводится также по определенным точкам, одна часть которых заимствована из китайской традиции, другая рекомендована Кораном, а третья выявляется в ходе диагностического обследования. Так, проводящий хиджаму массирует тело пациента, определяет болезненные участки и места с уплотнениями, и именно в них производит кровопускание.
В отличие от китайской и тибетской традиций, исламское кровопускание является методом лечения, рекомендованным мусульманам Магометом, и не основывается на такой стройной теоретической базе. Поэтому, условно говоря, хиджама является заимствованным методом лечения, для которого сохранилась некая компиляция точек для производства кровопусканий, но отсутствует теоретическая основа и стройная система медицинских знаний. В связи с этим хиджама уступает китайскому или тибетскому кровопусканию по степени эффективности и безопасности применения.
Кроме того, отличительной чертой хиджамы является ее применение практически при любых заболеваниях и, соответственно, отсутствие строго спектра показаний.
Европейское кровопускание
 Европейское кровопускание является методом лечения различных заболеваний, который был крайне популярен в Средние века. Однако в настоящее время в европейской медицинской традиции кровопускание не используется, поскольку имеются другие, гораздо более эффективные методы терапии.
Читать далее...
Европейское кровопускание является методом лечения различных заболеваний, который был крайне популярен в Средние века. Однако в настоящее время в европейской медицинской традиции кровопускание не используется, поскольку имеются другие, гораздо более эффективные методы терапии.
Читать далее...
Дротаверин – показания и инструкция по применению (таблетки, уколы), от чего помогает, как принимать при беременности, можно ли давать детям, аналоги, отзывы и цена препарата. В чем разница между Дротаверином и Но-шпой?
Все указанные разновидности препарата отличаются друг от друга только названиями, поскольку выпускаются в одинаковых лекарственных формах и дозировках, а также имеют одни и те же показания, противопоказания и правила применения. Различия в названиях также незначительные и связаны с наличием дополнительных букв рядом со словом "Дротаверин", которые являются аббревиатурами наименований фармпредприятия. Такие различия производители препарата сделали для того, чтобы их препарат чем-то отличался от такого же, но изготовленного на другой фармацевтической фабрике и, соответственно, был узнаваемым.
Все разновидности препарата обычно объединяются под общим названием "Дротаверин". В дальнейшем тексте статьи мы также будем использовать это название, подразумевая под ним все разновидности Дротаверина, и лишь в случае необходимости будем указывать точное и полное наименование.
 Дротаверин выпускается в двух лекарственных формах – таблетки для приема внутрь и раствор для инъекций. В качестве активного вещества все разновидности Дротаверина содержат дротаверина гидрохлорид в одинаковых дозировках. Так, таблетки Дротаверин содержат по 40 мг активного вещества, а раствор – по 10 мг/мл или по 20 мг/мл. Таблетки Дротаверин Форте содержат 80 мг активного вещества.
Дротаверин выпускается в двух лекарственных формах – таблетки для приема внутрь и раствор для инъекций. В качестве активного вещества все разновидности Дротаверина содержат дротаверина гидрохлорид в одинаковых дозировках. Так, таблетки Дротаверин содержат по 40 мг активного вещества, а раствор – по 10 мг/мл или по 20 мг/мл. Таблетки Дротаверин Форте содержат 80 мг активного вещества.
Вспомогательные вещества в каждой разновидности Дротаверина могут быть различными, поскольку их состав определяется технологией производства, принятой на конкретном фармацевтическом предприятии. Поэтому для уточнения состава вспомогательных компонентов нужно читать листок-вкладыш с инструкцией, прилагающийся к данному конкретному препарату.
Активное вещество для разновидностей Дротаверина производится не самими фармацевтическими заводами, а закупается в больших химических лабораториях Китая и Индии. Естественно, степень его очистки гораздо хуже, чем у активного компонента Но-шпы, вследствие чего эффективность Дротаверина ниже, а побочные эффекты развиваются чаще и переносятся хуже.
То есть разница между Дротаверином и Но-шпой заключается в качестве входящего в их состав одного и того же химического вещества, которое гораздо выше у Но-шпы. Поэтому многие сталкиваются с ситуацией, что в одном и том же случае Дротаверин неэффективен, а Но-шпа справляется с задачей.
Подробнее о препарате Но-шпа
 Дротаверин является спазмолитиком миотропного действия, оказывает спазмолитическое, миотропное, сосудорасширяющее и антигипертензивное действие. Все данные эффекты обеспечиваются способностью Дротаверина расслаблять гладкие мышцы внутренних органов и сосудов, за счет чего купируются спазмы и связанные с этим боли, расширяется просвет сосудов и снижается артериальное давление.
Дротаверин является спазмолитиком миотропного действия, оказывает спазмолитическое, миотропное, сосудорасширяющее и антигипертензивное действие. Все данные эффекты обеспечиваются способностью Дротаверина расслаблять гладкие мышцы внутренних органов и сосудов, за счет чего купируются спазмы и связанные с этим боли, расширяется просвет сосудов и снижается артериальное давление.
Наиболее мощно Дротаверин расслабляет гладкие мышцы органов желудочно-кишечного тракта, желчевыводящих путей и мочеполовой системы. Благодаря этому препарат купирует боли и различные неприятные ощущения, обусловленные спазмом или повышенным тонусом мышц указанных органов, например, при менструациях, холецистите, гастрите, кишечной или почечной колике и т. д. Иными словами, Дротаверин является эффективным обезболивающим препаратом при практически любых заболеваниях и функциональных расстройствах органов ЖКТ, мочеполовой системы и желчевыводящих путей.
Антигипертензивное действие Дротаверина обусловлено тем, что мышцы сосудов также расслабляются, благодаря чему расширяется их просвет. Сосудорасширяющий эффект препарата приводит к улучшению микроциркуляции и, соответственно, ткани лучше снабжаются кислородом и питательными веществами.
Дротаверин не проникает в головной мозг, не вызывает седативного эффекта и поэтому может использоваться в ситуациях, когда человеку противопоказаны М-холиноблокаторы (Атропин и др.), например, при закрытоугольной глаукоме, гипертрофии предстательной железы и др.
При приеме препарата внутрь эффект развивается через полчаса, в при внутривенном введении – через 2 – 3 минуты.
1. Спазмы гладкой мускулатуры и боли при заболеваниях желчевыводящих путей:
 2. Спазмы гладкой мускулатуры и связанный с этим болевой синдром органов мочевыделительной системы:
2. Спазмы гладкой мускулатуры и связанный с этим болевой синдром органов мочевыделительной системы:
6. В акушерско-гинекологической практике для: Читать далее...
Оглавление
Дротаверин представляет собой спазмолитик, расслабляющий гладкие мышцы внутренних органов и за счет этого купирующий спастические боли, уменьшающий интенсивность кишечной перистальтики, расширяющий сосуды и снижающий давление. Дротаверин обычно применяется для уменьшения тонуса или купирования спазма гладких мышц внутренних органов, например, при холецистите, угрозе выкидыша, печеночной колике, дискинезии желчевыводящих путей, мочекаменной болезни, цистите, пиелите, гастрите, гастродуодените, кишечной колике, болях при менструациях, спастическом колите и т. д. Кроме того, Дротаверин применяют для устранения спазма шейки матки и ослабления маточных сокращений в родах.- Разновидности, названия, состав и формы выпуска
- Дротаверин и Но-шпа – в чем разница?
- От чего помогает Дротаверин (действие)
- Показания к применению
- Инструкция по применению
- Дротаверин детям
- Применение при беременности
- Папаверин и Дротаверин
- Побочные эффекты
- Противопоказания к применению
- Дротаверин: инструкция по применению и дозировка, терапевтическое действие, форма выпуска, побочные явления, противопоказания - видео
- Аналоги
- Отзывы
- Цена
Разновидности, названия, состав и формы выпуска
В настоящее время выпускается несколько разновидностей Дротаверина под следующими названиями:- Веро-Дротаверин;
- Дротаверин;
- Дротаверин МС;
- Дротаверин-Тева;
- Дротаверин-УБФ;
- Дротаверин-ФПО;
- Дротаверин Форте;
- Дротаверин-Эллара.
Все указанные разновидности препарата отличаются друг от друга только названиями, поскольку выпускаются в одинаковых лекарственных формах и дозировках, а также имеют одни и те же показания, противопоказания и правила применения. Различия в названиях также незначительные и связаны с наличием дополнительных букв рядом со словом "Дротаверин", которые являются аббревиатурами наименований фармпредприятия. Такие различия производители препарата сделали для того, чтобы их препарат чем-то отличался от такого же, но изготовленного на другой фармацевтической фабрике и, соответственно, был узнаваемым.
Все разновидности препарата обычно объединяются под общим названием "Дротаверин". В дальнейшем тексте статьи мы также будем использовать это название, подразумевая под ним все разновидности Дротаверина, и лишь в случае необходимости будем указывать точное и полное наименование.
 Дротаверин выпускается в двух лекарственных формах – таблетки для приема внутрь и раствор для инъекций. В качестве активного вещества все разновидности Дротаверина содержат дротаверина гидрохлорид в одинаковых дозировках. Так, таблетки Дротаверин содержат по 40 мг активного вещества, а раствор – по 10 мг/мл или по 20 мг/мл. Таблетки Дротаверин Форте содержат 80 мг активного вещества.
Дротаверин выпускается в двух лекарственных формах – таблетки для приема внутрь и раствор для инъекций. В качестве активного вещества все разновидности Дротаверина содержат дротаверина гидрохлорид в одинаковых дозировках. Так, таблетки Дротаверин содержат по 40 мг активного вещества, а раствор – по 10 мг/мл или по 20 мг/мл. Таблетки Дротаверин Форте содержат 80 мг активного вещества.Вспомогательные вещества в каждой разновидности Дротаверина могут быть различными, поскольку их состав определяется технологией производства, принятой на конкретном фармацевтическом предприятии. Поэтому для уточнения состава вспомогательных компонентов нужно читать листок-вкладыш с инструкцией, прилагающийся к данному конкретному препарату.
Дротаверин и Но-шпа – в чем разница?
Но-шпа и Дротаверин являются препаратами-синонимами, то есть содержат одно и тоже действующее вещество. Однако, несмотря на кажущуюся идентичность, между препаратами есть разница. Так, Но-шпа является оригинальным препаратом, активное вещество для которого производится под тщательным контролем и подвергается отличной очистке от примесей. Благодаря высокой степени чистоты активного вещества Но-шпа обладает высокой эффективностью и минимальным риском развития побочных эффектов.Активное вещество для разновидностей Дротаверина производится не самими фармацевтическими заводами, а закупается в больших химических лабораториях Китая и Индии. Естественно, степень его очистки гораздо хуже, чем у активного компонента Но-шпы, вследствие чего эффективность Дротаверина ниже, а побочные эффекты развиваются чаще и переносятся хуже.
То есть разница между Дротаверином и Но-шпой заключается в качестве входящего в их состав одного и того же химического вещества, которое гораздо выше у Но-шпы. Поэтому многие сталкиваются с ситуацией, что в одном и том же случае Дротаверин неэффективен, а Но-шпа справляется с задачей.
Подробнее о препарате Но-шпа
От чего помогает Дротаверин (действие)
 Дротаверин является спазмолитиком миотропного действия, оказывает спазмолитическое, миотропное, сосудорасширяющее и антигипертензивное действие. Все данные эффекты обеспечиваются способностью Дротаверина расслаблять гладкие мышцы внутренних органов и сосудов, за счет чего купируются спазмы и связанные с этим боли, расширяется просвет сосудов и снижается артериальное давление.
Дротаверин является спазмолитиком миотропного действия, оказывает спазмолитическое, миотропное, сосудорасширяющее и антигипертензивное действие. Все данные эффекты обеспечиваются способностью Дротаверина расслаблять гладкие мышцы внутренних органов и сосудов, за счет чего купируются спазмы и связанные с этим боли, расширяется просвет сосудов и снижается артериальное давление.Наиболее мощно Дротаверин расслабляет гладкие мышцы органов желудочно-кишечного тракта, желчевыводящих путей и мочеполовой системы. Благодаря этому препарат купирует боли и различные неприятные ощущения, обусловленные спазмом или повышенным тонусом мышц указанных органов, например, при менструациях, холецистите, гастрите, кишечной или почечной колике и т. д. Иными словами, Дротаверин является эффективным обезболивающим препаратом при практически любых заболеваниях и функциональных расстройствах органов ЖКТ, мочеполовой системы и желчевыводящих путей.
Антигипертензивное действие Дротаверина обусловлено тем, что мышцы сосудов также расслабляются, благодаря чему расширяется их просвет. Сосудорасширяющий эффект препарата приводит к улучшению микроциркуляции и, соответственно, ткани лучше снабжаются кислородом и питательными веществами.
Дротаверин не проникает в головной мозг, не вызывает седативного эффекта и поэтому может использоваться в ситуациях, когда человеку противопоказаны М-холиноблокаторы (Атропин и др.), например, при закрытоугольной глаукоме, гипертрофии предстательной железы и др.
При приеме препарата внутрь эффект развивается через полчаса, в при внутривенном введении – через 2 – 3 минуты.
Показания к применению
Дротаверин показан для профилактики и лечения болевого синдрома и функциональных нарушений, обусловленных спазмом гладких мышц внутренних органов и кровеносных сосудов, таких как:1. Спазмы гладкой мускулатуры и боли при заболеваниях желчевыводящих путей:
- Печеночная колика;
- Холецистопатия;
- Дискинезия желчевыводящих путей или желчного пузыря по гиперкинетическому типу;
- Холецистит;
- Холангит;
- Желчнокаменная болезнь;
- Папиллит (воспаление сосочка двенадцатиперстной кишки);
- Постхолецистэктомический синдром (состояние после удаления желчного пузыря).
 2. Спазмы гладкой мускулатуры и связанный с этим болевой синдром органов мочевыделительной системы:
2. Спазмы гладкой мускулатуры и связанный с этим болевой синдром органов мочевыделительной системы:- Почечная колика;
- Мочекаменная болезнь (камни в почках);
- Цистит;
- Пиелит;
- Пилороспазм;
- Тенезмы мочевого пузыря (ложные позывы на мочеиспускание, спазмы мочевого пузыря и т. д.).
- Язвенная болезнь желудка или двенадцатиперстной кишки;
- Гастрит;
- Гастродуоденит;
- Спазм кардии или привратника желудка;
- Кишечная колика;
- Спастический запор;
- Спастический колит;
- Синдром раздраженного кишечника с метеоризмом (усиленным газообразованием);
- Проктит;
- Энтерит;
- Тенезмы (ложные позывы на дефекацию).
- Облитерирующий эндартериит;
- Головные боли напряжения;
- Спазм сосудов головного мозга.
6. В акушерско-гинекологической практике для: Читать далее...
Нольпаза – инструкция по применению (таблетки 20 мг и 40 мг, лиофилизат), аналоги, отзывы и цена лекарства. Сравнение с препаратом Омез
 В состав обеих лекарственных форм Нольпаза в качестве активного вещества входит пантопразол в различных дозировках. Так, таблетки выпускаются в двух дозировках – по 20 мг и по 40 мг активного вещества. Лиофилизат для приготовления раствора содержит 40 мг активного вещества на один флакон. То есть, готовый раствор для инъекций, приготовленный из лиофилизата, также будет содержать 40 мг пантопразола.
В состав обеих лекарственных форм Нольпаза в качестве активного вещества входит пантопразол в различных дозировках. Так, таблетки выпускаются в двух дозировках – по 20 мг и по 40 мг активного вещества. Лиофилизат для приготовления раствора содержит 40 мг активного вещества на один флакон. То есть, готовый раствор для инъекций, приготовленный из лиофилизата, также будет содержать 40 мг пантопразола.
Лиофилизат в качестве вспомогательных компонентов содержит следующие вещества:
Таблетки обоих дозировок Нольпаза в качестве вспомогательных компонентов содержат следующие вещества:
Таблетки обеих дозировок покрыты оболочкой, окрашенной в светло-желто-коричневый цвет, и имеют овальную двояковыпуклую форму. На разломе видна шероховатая масса, окрашенная в цвета от белого до светлого желто-коричневого. Таблетки выпускаются в упаковках по 14, 28 и 56 штук.
Лиофилизат для приготовления раствора для инъекций представляет собой порошок белого или бело-желтоватого цвета, который может спекаться в единую плотную массу. Лиофилизат выпускается в запаянных флаконах по 1, 5, 10 или 20 штук в коробке.
 Нольпаза по анатомо-терапевто-химической классификации относится к противоязвенным препаратам, то есть, основная сфера его применения – это лечение язвенной болезни и стрессовых язв желудка или двенадцатиперстной кишки. Однако на практике, помимо лечения язв, Нольпаза используется и в терапии других состояний, для успешного излечения которых нужно уменьшить кислотность желудочного сока, например, при гастрите, гастроэзофагеальном рефлюксе и т. д.
Нольпаза по анатомо-терапевто-химической классификации относится к противоязвенным препаратам, то есть, основная сфера его применения – это лечение язвенной болезни и стрессовых язв желудка или двенадцатиперстной кишки. Однако на практике, помимо лечения язв, Нольпаза используется и в терапии других состояний, для успешного излечения которых нужно уменьшить кислотность желудочного сока, например, при гастрите, гастроэзофагеальном рефлюксе и т. д.
Нольпаза подавляет выработку соляной кислоты в желудке, тем самым снижая кислотность желудочного сока. Подавление секреции соляной кислоты достигается за счет остановки работы протоновой помпы, поставляющей ионы водорода в клетки, вырабатывающие HCl.
Снижение кислотности желудочного сока делает его менее агрессивным, благодаря чему дефекты, имеющиеся на слизистых оболочках, начинают заживать и зарубцовываться. Таким образом, через некоторое время язва заживает, и исчезает неприятная симптоматика, обусловленная наличием этого дефекта на слизистой оболочке желудка.
Также снижение кислотности желудочного сока усиливает действие антибиотиков, уничтожающих Helicobacter pylori, благодаря чему повышается эффективность эрадикационной терапии. Именно благодаря этому эффекту Нольпаза или другие препараты, снижающие кислотность желудочного сока, применяются в комбинированной эрадикационной терапии, направленной против Helicobacter pylori, в сочетании с антибиотиками. Кроме того, в настоящее время считается, что применение антибиотиков в сочетании с ингибиторами протонной помпы увеличивает эффективность терапии, а потому обеспечивает полное устранение Helicobacter pylori в большем числе случаев по сравнению с изолированным использованием только антибиотиков.
Кроме того, снижение кислотности уменьшает степень выраженности повреждений пищевода при забросах желудочного содержимого. Именно за счет этого механизма Нольпаза оказывается эффективной в лечении гастроэзофагеального рефлюкса и ГЭРБ (гастроэзофагеальной рефлюксной болезни).
Нольпаза полностью устраняет симптомы заболеваний желудка и пищевода, обусловленные повышенной кислотностью желудочного сока, примерно в течение 2 недель регулярного применения. Однако для полного излечения или достижения стойкой ремиссии необходимо принимать препарат не менее 4 недель.
Нольпаза, уменьшая кислотность желудочного сока, повышает уровень гастрина. Однако это повышение обратимо, и уровень фермента обычно возвращается к норме после прекращения применения препарата.
Действие Нольпазы при приеме в форме таблеток или при внутривенном введении совершенно одинаково.
При приеме внутрь таблеток с дозировкой 20 мг действие препарата развивается в течение часа, а максимум наблюдается через 2 – 2,5 часа. После полного прекращения приема Нольпазы кислотность желудочного сока восстанавливается до обычных параметров в течение 3 – 4 дней.
Нольпаза не изменяет моторику органов пищеварительного тракта, а потому не влияет на скорость продвижения пищевого комка и привычный ритм опорожнения кишечника.
 Таблетки и внутривенные инъекции Нольпаза показаны к применению для лечения следующих состояний или заболеваний:
Таблетки и внутривенные инъекции Нольпаза показаны к применению для лечения следующих состояний или заболеваний:
 Таблетки обеих дозировок следует принимать внутрь, проглатывая целиком, не раскусывая, не разжевывая и не измельчая иными способами, а запивая небольшим количеством жидкости (негазированной воды, компота и т. д.). Препарат необходимо принимать перед едой, оптимально перед завтраком. Если таблетки нужно принимать дважды в день, то оптимально это делать перед завтраком и ужином.
Таблетки обеих дозировок следует принимать внутрь, проглатывая целиком, не раскусывая, не разжевывая и не измельчая иными способами, а запивая небольшим количеством жидкости (негазированной воды, компота и т. д.). Препарат необходимо принимать перед едой, оптимально перед завтраком. Если таблетки нужно принимать дважды в день, то оптимально это делать перед завтраком и ужином.
Дозировки и длительность применения Нольпаза определяются скоростью выздоровления и видом заболевания, по поводу которого принимается препарат.
Для лечения ГЭРБ, рефлюкс-эзофагита, а также для купирования симптоматики, обусловленной данными заболеваниями (изжога, отрыжка кислым, боль при глотании), необходимо принимать Нольпаза в следующих дозировках в зависимости от тяжести течения патологии: Читать далее...
Оглавление
Нольпаза представляет собой лекарственный препарат из группы ингибиторов протонной помпы, который уменьшает выработку соляной кислоты клетками желудка, благодаря чему снижает кислотность желудочного сока. Нольпаза применяется для лечения различных заболеваний желудка и пищевода, при которых необходимо снизить кислотность желудочного сока, таких, как язвенная болезнь желудка или двенадцатиперстной кишки, эрозивный гастрит, патология желудка, обусловленная применением препаратов группы НПВС (Аспирин, Индометацин, Ибупрофен и т. д.), стрессовые язвы, гастроэзофагеальная рефлюксная болезнь, синдром Золлингера-Эллинсона, а также в составе комбинированной терапии эрадикации Helicobacter pylori.- Состав, названия и формы выпуска
- Для чего назначают Нольпаза (терапевтическое действие)
- Показания к применению
- Инструкция по применению
- Побочные эффекты
- Противопоказания к применению
- Аналоги
- Отзывы
- Омез или Нольпаза?
- Нольпаза – цена препарата
- Можно ли вылечить ГЭРБ (гастроэзофагеальную рефлюксную болезнь)? Какие препараты эффективны в лечении ГЭРБ: рекомендации врача - видео
Состав, названия и формы выпуска
В настоящее время Нольпаза выпускается в двух лекарственных формах – таблетки для приема внутрь и лиофилизат для приготовления раствора для внутривенных инъекций. Лиофилизат для приготовления раствора для инъекций в обиходе часто называют ампулами Нольпаза. Таблетки называют Нольпаза 20 или Нольпаза 40, где цифра отображает дозировку активного вещества. В состав обеих лекарственных форм Нольпаза в качестве активного вещества входит пантопразол в различных дозировках. Так, таблетки выпускаются в двух дозировках – по 20 мг и по 40 мг активного вещества. Лиофилизат для приготовления раствора содержит 40 мг активного вещества на один флакон. То есть, готовый раствор для инъекций, приготовленный из лиофилизата, также будет содержать 40 мг пантопразола.
В состав обеих лекарственных форм Нольпаза в качестве активного вещества входит пантопразол в различных дозировках. Так, таблетки выпускаются в двух дозировках – по 20 мг и по 40 мг активного вещества. Лиофилизат для приготовления раствора содержит 40 мг активного вещества на один флакон. То есть, готовый раствор для инъекций, приготовленный из лиофилизата, также будет содержать 40 мг пантопразола.Лиофилизат в качестве вспомогательных компонентов содержит следующие вещества:
- Маннитол;
- Натрия цитрат дигидрат;
- Натрия гидроксид раствор 1N.
Таблетки обоих дозировок Нольпаза в качестве вспомогательных компонентов содержат следующие вещества:
- Вода;
- Гипромеллоза;
- Диоксид титана;
- Макрогол 6000;
- Маннитол;
- Карбонат натрия безводный;
- Кросповидон;
- Натрия лаурилсульфат;
- Оксид железа желтый;
- Повидон;
- Полисорбат-80;
- Пропиленгликоль;
- Сополимер метакриловой кислоты и этилакрилата;
- Сорбитол;
- Стеарат кальция;
- Тальк.
Таблетки обеих дозировок покрыты оболочкой, окрашенной в светло-желто-коричневый цвет, и имеют овальную двояковыпуклую форму. На разломе видна шероховатая масса, окрашенная в цвета от белого до светлого желто-коричневого. Таблетки выпускаются в упаковках по 14, 28 и 56 штук.
Лиофилизат для приготовления раствора для инъекций представляет собой порошок белого или бело-желтоватого цвета, который может спекаться в единую плотную массу. Лиофилизат выпускается в запаянных флаконах по 1, 5, 10 или 20 штук в коробке.
Для чего назначают Нольпаза (терапевтическое действие)
 Нольпаза по анатомо-терапевто-химической классификации относится к противоязвенным препаратам, то есть, основная сфера его применения – это лечение язвенной болезни и стрессовых язв желудка или двенадцатиперстной кишки. Однако на практике, помимо лечения язв, Нольпаза используется и в терапии других состояний, для успешного излечения которых нужно уменьшить кислотность желудочного сока, например, при гастрите, гастроэзофагеальном рефлюксе и т. д.
Нольпаза по анатомо-терапевто-химической классификации относится к противоязвенным препаратам, то есть, основная сфера его применения – это лечение язвенной болезни и стрессовых язв желудка или двенадцатиперстной кишки. Однако на практике, помимо лечения язв, Нольпаза используется и в терапии других состояний, для успешного излечения которых нужно уменьшить кислотность желудочного сока, например, при гастрите, гастроэзофагеальном рефлюксе и т. д.Нольпаза подавляет выработку соляной кислоты в желудке, тем самым снижая кислотность желудочного сока. Подавление секреции соляной кислоты достигается за счет остановки работы протоновой помпы, поставляющей ионы водорода в клетки, вырабатывающие HCl.
Снижение кислотности желудочного сока делает его менее агрессивным, благодаря чему дефекты, имеющиеся на слизистых оболочках, начинают заживать и зарубцовываться. Таким образом, через некоторое время язва заживает, и исчезает неприятная симптоматика, обусловленная наличием этого дефекта на слизистой оболочке желудка.
Также снижение кислотности желудочного сока усиливает действие антибиотиков, уничтожающих Helicobacter pylori, благодаря чему повышается эффективность эрадикационной терапии. Именно благодаря этому эффекту Нольпаза или другие препараты, снижающие кислотность желудочного сока, применяются в комбинированной эрадикационной терапии, направленной против Helicobacter pylori, в сочетании с антибиотиками. Кроме того, в настоящее время считается, что применение антибиотиков в сочетании с ингибиторами протонной помпы увеличивает эффективность терапии, а потому обеспечивает полное устранение Helicobacter pylori в большем числе случаев по сравнению с изолированным использованием только антибиотиков.
Кроме того, снижение кислотности уменьшает степень выраженности повреждений пищевода при забросах желудочного содержимого. Именно за счет этого механизма Нольпаза оказывается эффективной в лечении гастроэзофагеального рефлюкса и ГЭРБ (гастроэзофагеальной рефлюксной болезни).
Нольпаза полностью устраняет симптомы заболеваний желудка и пищевода, обусловленные повышенной кислотностью желудочного сока, примерно в течение 2 недель регулярного применения. Однако для полного излечения или достижения стойкой ремиссии необходимо принимать препарат не менее 4 недель.
Нольпаза, уменьшая кислотность желудочного сока, повышает уровень гастрина. Однако это повышение обратимо, и уровень фермента обычно возвращается к норме после прекращения применения препарата.
Действие Нольпазы при приеме в форме таблеток или при внутривенном введении совершенно одинаково.
При приеме внутрь таблеток с дозировкой 20 мг действие препарата развивается в течение часа, а максимум наблюдается через 2 – 2,5 часа. После полного прекращения приема Нольпазы кислотность желудочного сока восстанавливается до обычных параметров в течение 3 – 4 дней.
Нольпаза не изменяет моторику органов пищеварительного тракта, а потому не влияет на скорость продвижения пищевого комка и привычный ритм опорожнения кишечника.
Показания к применению
 Таблетки и внутривенные инъекции Нольпаза показаны к применению для лечения следующих состояний или заболеваний:
Таблетки и внутривенные инъекции Нольпаза показаны к применению для лечения следующих состояний или заболеваний:- Лечение гастроэзофагеальной рефлюксной болезни (ГЭРБ) в различных формах, в том числе эрозивно-язвенный рефлюкс-эзофагит;
- Купирование симптомов, обусловленных ГЭРБ, таких, как изжога, боли при глотании, отрыжка кислым и т. д.;
- Лечение эрозий и язв слизистой оболочки желудка и кишечника, обусловленных приемом препаратов группы НПВС (например, Аспирин, Индометацин, Ибупрофен, Нимесулид, Найз, Кетанов, Кеторол и т. д.);
- Лечение и профилактика обострений язвенной болезни желудка и двенадцатиперстной кишки;
- Применение в комплексе с двумя антибиотиками для эрадикации Helicobacter pylori;
- Синдром Золлингера-Эллисона.
Инструкция по применению
Рассмотрим правила применения таблеток и лиофилизата для приготовления раствора для инъекций по-отдельности во избежание путаницы.Таблетки Нольпаза (Нольпаза 20, Нольпаза 40) – инструкция
 Таблетки обеих дозировок следует принимать внутрь, проглатывая целиком, не раскусывая, не разжевывая и не измельчая иными способами, а запивая небольшим количеством жидкости (негазированной воды, компота и т. д.). Препарат необходимо принимать перед едой, оптимально перед завтраком. Если таблетки нужно принимать дважды в день, то оптимально это делать перед завтраком и ужином.
Таблетки обеих дозировок следует принимать внутрь, проглатывая целиком, не раскусывая, не разжевывая и не измельчая иными способами, а запивая небольшим количеством жидкости (негазированной воды, компота и т. д.). Препарат необходимо принимать перед едой, оптимально перед завтраком. Если таблетки нужно принимать дважды в день, то оптимально это делать перед завтраком и ужином.Дозировки и длительность применения Нольпаза определяются скоростью выздоровления и видом заболевания, по поводу которого принимается препарат.
Для лечения ГЭРБ, рефлюкс-эзофагита, а также для купирования симптоматики, обусловленной данными заболеваниями (изжога, отрыжка кислым, боль при глотании), необходимо принимать Нольпаза в следующих дозировках в зависимости от тяжести течения патологии: Читать далее...

Никоретте препарат от курения – инструкция по применению (спрей, пластырь, жевательная резинка, таблетки, ингалятор), противопоказания и побочные эффекты, аналоги, отзывы
Каждую лекарственную форму в обиходе обычно называют коротким наименованием, отражающим ее основное свойство и позволяющим понимать, о чем идет речь, и врачу, и фармацевту, и пациенту. Так, раствор для ингаляций обычно называют просто раствором или ингаляцией. Жевательные резинки именуют просто резинкой или жвачкой. Спрей для местного применения называют просто спреем или аэрозолем, таблетки для рассасывания под языком – просто таблетками, а трансдермальную терапевтическую систему – пластырем.
 Все данные лекарственные формы содержат одно и то же активное вещество – никотин в виде полимерного комплекса в различных дозировках.
Все данные лекарственные формы содержат одно и то же активное вещество – никотин в виде полимерного комплекса в различных дозировках.
Раствор для ингаляций помещен в специальные картриджи, из которых его нужно вдыхать. Внутри пластмассового картриджа с надписью "NICORETTE" и номером серии препарата находится активное вещество в виде белого пористого цилиндра. В одном картридже Никоретте содержится 10 мг полимерного никотинового комплекса, что соответствует 2 мг чистого никотина. Препарат выпускается по 6 или 18 картриджей в упаковке. В каждой упаковке к картриджам приложен специальный мундштук, через который производится вдыхание активного вещества.
Жевательные резинки представляют собой квадратные подушечки примерно 14х14х5 мм, окрашенные в белый цвет. Жвачки выпускаются в двух разновидностях – с обычным характерным привкусом и запахом никотина или с мятным вкусом, в упаковках по 15, 30 или 100 штук. Жвачки с никотиновым и мятным вкусом могут содержать по 2 мг или по 4 мг чистого никотина в форме полимерного комплекса. Это означает, в каждой жвачке с мятным или никотиновым вкусом содержится 10 мг или 20 мг никотин-полимерного комплекса, что соответствует 2 мг или 4 мг чистого никотина.
Спрей выпускается во флаконе с дозатором, позволяющем отмеривать необходимое количество раствора никотина для однократного применения. Внутри флакона находится раствор никотина, окрашенный в светло-желтый или бесцветный цвет. Раствор никотина без ароматизатора прозрачный, а с запахом мяты – опалесцирующий. Концентрация чистого никотина в растворе составляет 13,6 мг в 1 мл. А поскольку одна доза раствора, выпускаемая в результате краткого нажатия на дозатор, составляет примерно 0,088 мл, то она содержит около 1,19 мг никотина.
Таблетки подъязычные имеют округлую плоскую форму со скошенными краями и выдавленными надписями "NIC" с одной стороны и "2" с другой. Таблетки окрашены в белый или практически белый цвет и выпускаются в упаковках по 20, 30, 90 или 100 штук. В каждой таблетке содержится 17,1 мг никотин-циклодекстринового комплекса, что соответствует 2 мг чистого никотина. Поэтому можно сказать, что дозировка никотина в таблетках равна 2 мг.
Трансдермальная терапевтическая система представляет собой прямоугольный пластырь с закругленными углами, окрашенный в полупрозрачный бежевый цвет. Пластырь наклеен на алюминизированную и силиконизированную подложку и упакован в отдельное саше. Пластыри выпускаются в упаковках по 7, 14 и 28 штук. В зависимости от площади пластыря (10 см2, 20 см2 и 30 см2) в нем содержится различная доза никотина. Так, в настоящее время выпускаются пластыри в четырех дозировках:
 Никотин, содержащийся в табаке, вызывает у человека физическую и психическую зависимость, вследствие чего бросить курить довольно трудно.
Никотин, содержащийся в табаке, вызывает у человека физическую и психическую зависимость, вследствие чего бросить курить довольно трудно.
Никоретте уменьшает тягу к курению у человека любого возраста и пола, а потому является препаратом, помогающим бросить курить. Любая лекарственная форма препарата облегчает состояние человека во время отказа от курения, способствует уменьшению количества выкуриваемых в течение суток сигарет, а также купирует синдром отмены у людей, резко прекративших курить.
Поскольку никотин вызывает привыкание, то процесс бросания употребления табака (курение сигарет, жевание и т. д.) может быть весьма неприятным из-за синдрома отмены. Дело в том, что резкое прекращение употребления табака после периода его длительного употребления вызывает синдром отмены, который проявляется дисфорией (перепады настроения), бессонницей, раздражительностью, тревожностью, расстройством концентрации внимания, усилением аппетита, прибавкой в весе и сильным желанием курить.
При применении Никоретте указанные симптомы синдрома отмены купируются, благодаря чему человек не ощущает сильного дискомфорта и легче справляется с задачей бросить курить. Если человек не может резко бросить курить, то применение Никоретте поможет уменьшить количество выкуриваемых сигарет.
Процесс отказа от курения при помощи Никоретте проходит в две стадии – на первой ослабляются проявления синдрома отмены, связанные с прекращением табакокурения, а на втором человек отказывается от употребления лекарственного средства. На фоне применения Никоретте может развиваться временная никотиновая зависимость, которая, однако, гораздо менее вредная по сравнению с употреблением табака.
Указанные эффекты Никоретте обеспечиваются тем, что препарат обеспечивает поступление в организм человека никотина, привыканием к которому и обусловлен синдром отмены при отказе от курения. При этом организм получает только никотин, а другие компоненты табачного дыма, такие, как смолы, оксид углерода и другие, в него не поступают.
Кроме того, необходимо отдельно отметить, что Никоретте способствует удалению желтого налета на зубах и обладает умеренным отбеливающим эффектом.
 Изолированное применение пластыря Никоретте. Пластырь имитирует поступление никотина в организм, высвобождая его небольшими дозировками в течение 16 часов, благодаря чему человек не испытывает тяги к курению и не страдает от синдрома отмены.
Изолированное применение пластыря Никоретте. Пластырь имитирует поступление никотина в организм, высвобождая его небольшими дозировками в течение 16 часов, благодаря чему человек не испытывает тяги к курению и не страдает от синдрома отмены.
Пластырь необходимо накладывать на участок кожного покрова, не имеющий повреждений (ранок, царапин и т. д.), сразу после пробуждения и оставлять на весь день до отхода ко сну. То есть один пластырь накладывается на весь период бодрствования человека в течение суток. Это означает, что пластырь наклеивают утром, сразу после пробуждения и снимают вечером, непосредственно перед отходом ко сну.
Носить пластырь нужно в течение всего периода дневного бодрствования вне зависимости от того, сколько он продолжается. Например, если человек спит 6 часов в сутки, а бодрствует 18, то пластырь следует носить все 18 часов от момента пробуждения до отхода ко сну.
Необходимо также учитывать, что действие одного пластыря рассчитано на 16 часов. Это означает, что если период бодрствования длится менее 16 часов, то пластырь следует надевать на это время и отклеивать перед отходом ко сну. На следующий день нужно приклеивать новый пластырь, нельзя оставлять предыдущий, даже если его использовали менее 16 часов. Если же период бодрствования длится более 16 часов, но менее 20, то достаточно одного пластыря, который приклеивается утром и отклеивается перед отходом ко сну. Если же по каким-либо причинам период бодрствования длится более 20 часов, то следует через 16 часов после наклеивания пластыря удалить его и заменить новым.
Накладывать пластырь следует согласно следующему алгоритму: Читать далее...
Оглавление
Никоретте представляет собой лекарственный препарат, уменьшающий тягу к курению и помогающий отказаться от табакокурения. Препарат купирует проявления синдрома отмены, обусловленного отказом от курения, а потому облегчает процесс перехода в жизнь без употребления табака.- Формы выпуска, состав и названия
- Терапевтическое действие
- Показания к применению
- Инструкция по применению
- Побочные эффекты
- Противопоказания к применению
- Аналоги
- Отзывы
- Цена
- Никотиновые пластыри: действительно ли они эффективны - видео
Формы выпуска, состав и названия Никоретте
В настоящее время средство Никоретте выпускается в следующих лекарственных формах:- Раствор для ингаляций в картриджах (ингаляторах);
- Жевательные резинки (с нейтральным или с мятным вкусом);
- Спрей для местного применения;
- Таблетки для рассасывания под языком;
- Трансдермальная терапевтическая система (пластырь).
Каждую лекарственную форму в обиходе обычно называют коротким наименованием, отражающим ее основное свойство и позволяющим понимать, о чем идет речь, и врачу, и фармацевту, и пациенту. Так, раствор для ингаляций обычно называют просто раствором или ингаляцией. Жевательные резинки именуют просто резинкой или жвачкой. Спрей для местного применения называют просто спреем или аэрозолем, таблетки для рассасывания под языком – просто таблетками, а трансдермальную терапевтическую систему – пластырем.
 Все данные лекарственные формы содержат одно и то же активное вещество – никотин в виде полимерного комплекса в различных дозировках.
Все данные лекарственные формы содержат одно и то же активное вещество – никотин в виде полимерного комплекса в различных дозировках.Раствор для ингаляций помещен в специальные картриджи, из которых его нужно вдыхать. Внутри пластмассового картриджа с надписью "NICORETTE" и номером серии препарата находится активное вещество в виде белого пористого цилиндра. В одном картридже Никоретте содержится 10 мг полимерного никотинового комплекса, что соответствует 2 мг чистого никотина. Препарат выпускается по 6 или 18 картриджей в упаковке. В каждой упаковке к картриджам приложен специальный мундштук, через который производится вдыхание активного вещества.
Жевательные резинки представляют собой квадратные подушечки примерно 14х14х5 мм, окрашенные в белый цвет. Жвачки выпускаются в двух разновидностях – с обычным характерным привкусом и запахом никотина или с мятным вкусом, в упаковках по 15, 30 или 100 штук. Жвачки с никотиновым и мятным вкусом могут содержать по 2 мг или по 4 мг чистого никотина в форме полимерного комплекса. Это означает, в каждой жвачке с мятным или никотиновым вкусом содержится 10 мг или 20 мг никотин-полимерного комплекса, что соответствует 2 мг или 4 мг чистого никотина.
Спрей выпускается во флаконе с дозатором, позволяющем отмеривать необходимое количество раствора никотина для однократного применения. Внутри флакона находится раствор никотина, окрашенный в светло-желтый или бесцветный цвет. Раствор никотина без ароматизатора прозрачный, а с запахом мяты – опалесцирующий. Концентрация чистого никотина в растворе составляет 13,6 мг в 1 мл. А поскольку одна доза раствора, выпускаемая в результате краткого нажатия на дозатор, составляет примерно 0,088 мл, то она содержит около 1,19 мг никотина.
Таблетки подъязычные имеют округлую плоскую форму со скошенными краями и выдавленными надписями "NIC" с одной стороны и "2" с другой. Таблетки окрашены в белый или практически белый цвет и выпускаются в упаковках по 20, 30, 90 или 100 штук. В каждой таблетке содержится 17,1 мг никотин-циклодекстринового комплекса, что соответствует 2 мг чистого никотина. Поэтому можно сказать, что дозировка никотина в таблетках равна 2 мг.
Трансдермальная терапевтическая система представляет собой прямоугольный пластырь с закругленными углами, окрашенный в полупрозрачный бежевый цвет. Пластырь наклеен на алюминизированную и силиконизированную подложку и упакован в отдельное саше. Пластыри выпускаются в упаковках по 7, 14 и 28 штук. В зависимости от площади пластыря (10 см2, 20 см2 и 30 см2) в нем содержится различная доза никотина. Так, в настоящее время выпускаются пластыри в четырех дозировках:
- 5 мг никотина, высвобождаемые пластырем за 16 часов (5 мг/16 часов);
- 10 мг никотина, высвобождаемые за 16 часов (10 мг/16 часов);
- 15 мг никотина, высвобождаемые за 16 часов (15 мг/16 часов);
- 25 мг никотина, высвобождаемые за 16 часов (25 мг/16 часов).
Терапевтическое действие
 Никотин, содержащийся в табаке, вызывает у человека физическую и психическую зависимость, вследствие чего бросить курить довольно трудно.
Никотин, содержащийся в табаке, вызывает у человека физическую и психическую зависимость, вследствие чего бросить курить довольно трудно.Никоретте уменьшает тягу к курению у человека любого возраста и пола, а потому является препаратом, помогающим бросить курить. Любая лекарственная форма препарата облегчает состояние человека во время отказа от курения, способствует уменьшению количества выкуриваемых в течение суток сигарет, а также купирует синдром отмены у людей, резко прекративших курить.
Поскольку никотин вызывает привыкание, то процесс бросания употребления табака (курение сигарет, жевание и т. д.) может быть весьма неприятным из-за синдрома отмены. Дело в том, что резкое прекращение употребления табака после периода его длительного употребления вызывает синдром отмены, который проявляется дисфорией (перепады настроения), бессонницей, раздражительностью, тревожностью, расстройством концентрации внимания, усилением аппетита, прибавкой в весе и сильным желанием курить.
При применении Никоретте указанные симптомы синдрома отмены купируются, благодаря чему человек не ощущает сильного дискомфорта и легче справляется с задачей бросить курить. Если человек не может резко бросить курить, то применение Никоретте поможет уменьшить количество выкуриваемых сигарет.
Процесс отказа от курения при помощи Никоретте проходит в две стадии – на первой ослабляются проявления синдрома отмены, связанные с прекращением табакокурения, а на втором человек отказывается от употребления лекарственного средства. На фоне применения Никоретте может развиваться временная никотиновая зависимость, которая, однако, гораздо менее вредная по сравнению с употреблением табака.
Указанные эффекты Никоретте обеспечиваются тем, что препарат обеспечивает поступление в организм человека никотина, привыканием к которому и обусловлен синдром отмены при отказе от курения. При этом организм получает только никотин, а другие компоненты табачного дыма, такие, как смолы, оксид углерода и другие, в него не поступают.
Кроме того, необходимо отдельно отметить, что Никоретте способствует удалению желтого налета на зубах и обладает умеренным отбеливающим эффектом.
Показания к применению
Все лекарственные формы Никоретте имеют одинаковые следующие показания к применению в лечении табачной зависимости:- Уменьшение выраженности синдрома отмены при полном отказе от курения у людей, которые пытаются навсегда избавиться от вредной привычки;
- Уменьшение выраженности синдрома отмены при временном отказе от курения;
- Уменьшение тяги к курению и снижение количества выкуриваемых сигарет у людей, которые не могут или не желают полностью избавиться от вредной привычки.
Инструкция по применению
Рассмотрим правила применения каждой лекарственной формы Никоретте по-отдельности во избежание путаницы.Никоретте пластырь – инструкция
 Изолированное применение пластыря Никоретте. Пластырь имитирует поступление никотина в организм, высвобождая его небольшими дозировками в течение 16 часов, благодаря чему человек не испытывает тяги к курению и не страдает от синдрома отмены.
Изолированное применение пластыря Никоретте. Пластырь имитирует поступление никотина в организм, высвобождая его небольшими дозировками в течение 16 часов, благодаря чему человек не испытывает тяги к курению и не страдает от синдрома отмены.Пластырь необходимо накладывать на участок кожного покрова, не имеющий повреждений (ранок, царапин и т. д.), сразу после пробуждения и оставлять на весь день до отхода ко сну. То есть один пластырь накладывается на весь период бодрствования человека в течение суток. Это означает, что пластырь наклеивают утром, сразу после пробуждения и снимают вечером, непосредственно перед отходом ко сну.
Носить пластырь нужно в течение всего периода дневного бодрствования вне зависимости от того, сколько он продолжается. Например, если человек спит 6 часов в сутки, а бодрствует 18, то пластырь следует носить все 18 часов от момента пробуждения до отхода ко сну.
Необходимо также учитывать, что действие одного пластыря рассчитано на 16 часов. Это означает, что если период бодрствования длится менее 16 часов, то пластырь следует надевать на это время и отклеивать перед отходом ко сну. На следующий день нужно приклеивать новый пластырь, нельзя оставлять предыдущий, даже если его использовали менее 16 часов. Если же период бодрствования длится более 16 часов, но менее 20, то достаточно одного пластыря, который приклеивается утром и отклеивается перед отходом ко сну. Если же по каким-либо причинам период бодрствования длится более 20 часов, то следует через 16 часов после наклеивания пластыря удалить его и заменить новым.
Накладывать пластырь следует согласно следующему алгоритму: Читать далее...

Семена чиа - виды, полезные свойства, противопоказания, рецепты приготовления
Оглавление
Семена чиа (испанский шалфей) – зерна, полученные в результате созревания растения чиа, родиной которого является Мексика. На данный момент выращиванием этой культуры занимаются в Мексике, Австралии, Индии, Гватемале и Южной Европе. Чиа относится к виду травянистых растений семейства шалфеевых. В высоту это растение достигает одного метра. Листья располагаются друг напротив друга (супротивные) 4 – 7 см длиной и 3 – 4 см шириной. Семена овальной формы, маленькие, диаметром около 1 мм. Поверхность у них гладкая с рельефным рисунком.
Читать далее...
- Описание и применение семян чиа
- Виды семян чиа
- Полезные свойства семян чиа
- Семена чиа - вред и противопоказания
- Как правильно употреблять семена чиа?
- Выращивание и хранение семян чиа в домашних условиях
- Рецепты приготовления блюд из семян чиа
- Каталог лекарственных растений

Нейродикловит – показания и инструкция по применению, аналоги, отзывы и цена препарата
 В настоящее время Нейродикловит выпускается в форме капсул для приема внутрь. Существуют обычные капсулы и капсулы с модифицированным высвобождением активных веществ, однако данное отличие является не слишком существенным, поскольку обе разновидности одной и той же лекарственной формы применяются по одинаковым правилам.
В настоящее время Нейродикловит выпускается в форме капсул для приема внутрь. Существуют обычные капсулы и капсулы с модифицированным высвобождением активных веществ, однако данное отличие является не слишком существенным, поскольку обе разновидности одной и той же лекарственной формы применяются по одинаковым правилам.
Иногда встречается упоминание об уколах Нейродикловит, однако данной лекарственной формы на фармацевтическом рынке России нет.
В состав капсул Нейродикловит в качестве активных компонентов входят следующие вещества:
Капсулы Нейродикловит имеют желатиновую оболочку, корпус которой окрашен в розово-желтый цвет, а крышечка – в коричневый. Внутри капсул содержится смесь белых гранул (диклофенак) и розового порошка (витамины группы В). Капсулы выпускаются в упаковках по 30 штук.
 Нейродикловит в качестве активных компонентов содержит диклофенак и витамины группы В. Диклофенак относится к группе НПВС – нестероидных противовоспалительных средств и, соответственно, оказывает противовоспалительное, обезболивающее, жаропонижающее и антиагрегантное действие.
Нейродикловит в качестве активных компонентов содержит диклофенак и витамины группы В. Диклофенак относится к группе НПВС – нестероидных противовоспалительных средств и, соответственно, оказывает противовоспалительное, обезболивающее, жаропонижающее и антиагрегантное действие.
Противовоспалительное действие заключается в купировании воспалительного процесса, уменьшении степени его выраженности и ограничении объема тканей, вовлеченных в воспаление. То есть диклофенак подавляет как само воспаление, так и уменьшает его размер в различных органах и тканях.
Обезболивающее действие заключается в купировании болевого синдрома, обусловленного воспалительным процессом в различных тканях и органах.
Жаропонижающее действие диклофенака заключается в снижении повышенной температуры тела.
Антиагрегантное действие заключается в предотвращении слипания тромбоцитов, что улучшает текучесть крови и уменьшает риск тромбообразования.
Все указанные эффекты диклофенака обеспечиваются его способностью останавливать работу циклооксигеназы (ЦОГ) – фермента, под действием которого вырабатываются биологически активные вещества, называемые простагландинами. А именно простагландины обеспечивают развитие и поддержание воспалительного процесса в любой ткани или органе вне зависимости от вызвавшей его причины. Поэтому блокирование ЦОГ останавливает выработку простагландинов, вследствие чего воспалительный процесс не может поддерживаться и вполне закономерно угасает, а площадь пораженных тканей уменьшается.
Диклофенак при ревматических заболеваниях уменьшает выраженность воспаления, купирует болевой синдром, устраняет утреннюю скованность и припухлость суставов, что значительно улучшает состояние и функционирование пораженных суставов. При травмах, а также после операций диклофенак купирует болевой синдром и снимает отек.
Витамин В1 (тиамин) принимает участие в обмене веществ, а также необходим для передачи нервного импульса.
Витамин В6 (пиридоксин) обеспечивает нормальную работу периферической и центральной нервной системы, поскольку участвует в выработке биологически активных веществ – нейромедиаторов, таких, как дофамин, серотонин, норадреналин, адреналин, гистамин и GABA. Данные нейромедиаторы обеспечивают нормальное протекание различных процесс в нервной ткани, в том числе поддержание сбалансированного психологического состояния, эмоциональную стабильность и т. д.
Витамин В12 (цианокобаламин) обеспечивает образование эритроцитов в костном мозгу, а также принимает участие в образовании ДНК и белков и в обмене аминокислот, углеводов и жиров. Кроме того, цианокобаламин благотворно влияет на состояние ЦНС, обеспечивая устойчивость мембран нервных клеток, а также стимулируя их обновление.
Применительно к комбинированному препарату Нейродикловит можно сказать, что витамины группы В усиливают эффекты диклофенака. Кроме того, наличие витаминов группы В обеспечивает эффекты диклофенака применительно к нервной ткани, то есть препарат способен купировать боли при невритах, невралгиях и т. д.
 Нейродикловит показан к применению для симптоматической терапии при следующих состояниях или заболеваниях:
Нейродикловит показан к применению для симптоматической терапии при следующих состояниях или заболеваниях:
1. Купирование болевого синдрома при воспалительных заболеваниях различных органов неревматического характера (не суставов):
Нейродикловит рекомендуется принимать по одной капсуле по 1 – 3 раза в сутки. На начальных этапах терапии оптимально принимать по 1 капсуле по 3 раза в день, а когда будет достигнут необходимый результат – купирование болевого синдрома и воспалительного процесса, переходят на прием Нейродикловит в поддерживающей дозировке по 1 капсуле по 1 – 2 раза в сутки. Длительность основного этапа терапии определяется скоростью исчезновения симптомов воспаления и болевого синдрома. Прием препарата в поддерживающей дозировке можно проводить длительно, в течение нескольких недель подряд, чтобы обеспечить стойкий терапевтический эффект.
Оглавление
Нейродикловит представляет собой комбинированный противовоспалительный и обезболивающий лекарственный препарат с витаминами группы В. Препарат применяется для симптоматического лечения болевого синдрома при неинфекционных воспалительных процессах.- Состав и формы выпуска
- От чего препарат Нейродикловит (терапевтическое действие)
- Показания к применению
- Инструкция по применению
- Нейродикловит и алкоголь
- Побочные эффекты
- Противопоказания к применению
- Аналоги
- Отзывы
- Нейродикловит или Нейромультивит?
- Цена в России и в Украине
Состав и формы выпуска
 В настоящее время Нейродикловит выпускается в форме капсул для приема внутрь. Существуют обычные капсулы и капсулы с модифицированным высвобождением активных веществ, однако данное отличие является не слишком существенным, поскольку обе разновидности одной и той же лекарственной формы применяются по одинаковым правилам.
В настоящее время Нейродикловит выпускается в форме капсул для приема внутрь. Существуют обычные капсулы и капсулы с модифицированным высвобождением активных веществ, однако данное отличие является не слишком существенным, поскольку обе разновидности одной и той же лекарственной формы применяются по одинаковым правилам.Иногда встречается упоминание об уколах Нейродикловит, однако данной лекарственной формы на фармацевтическом рынке России нет.
В состав капсул Нейродикловит в качестве активных компонентов входят следующие вещества:
- Диклофенак – 50 мг;
- Тиамина гидрохлорид (витамин В1) – 50 мг;
- Пиридоксина гидрохлорид (витамин В6) – 50 мг;
- Цианокобаламин (витамин В12) – 250 мкг.
- Диоксид титана;
- Желатин;
- Железа оксид красный;
- Железа оксид желтый;
- Повидон;
- Сополимер метакриловой кислоты и этилакрилата (Эудрагит NE30D);
- Силиконовый антивспенивающий агент SE2 MC;
- Тальк;
- Триэтилацетат.
Капсулы Нейродикловит имеют желатиновую оболочку, корпус которой окрашен в розово-желтый цвет, а крышечка – в коричневый. Внутри капсул содержится смесь белых гранул (диклофенак) и розового порошка (витамины группы В). Капсулы выпускаются в упаковках по 30 штук.
От чего препарат Нейродикловит (терапевтическое действие)
 Нейродикловит в качестве активных компонентов содержит диклофенак и витамины группы В. Диклофенак относится к группе НПВС – нестероидных противовоспалительных средств и, соответственно, оказывает противовоспалительное, обезболивающее, жаропонижающее и антиагрегантное действие.
Нейродикловит в качестве активных компонентов содержит диклофенак и витамины группы В. Диклофенак относится к группе НПВС – нестероидных противовоспалительных средств и, соответственно, оказывает противовоспалительное, обезболивающее, жаропонижающее и антиагрегантное действие.Противовоспалительное действие заключается в купировании воспалительного процесса, уменьшении степени его выраженности и ограничении объема тканей, вовлеченных в воспаление. То есть диклофенак подавляет как само воспаление, так и уменьшает его размер в различных органах и тканях.
Обезболивающее действие заключается в купировании болевого синдрома, обусловленного воспалительным процессом в различных тканях и органах.
Жаропонижающее действие диклофенака заключается в снижении повышенной температуры тела.
Антиагрегантное действие заключается в предотвращении слипания тромбоцитов, что улучшает текучесть крови и уменьшает риск тромбообразования.
Все указанные эффекты диклофенака обеспечиваются его способностью останавливать работу циклооксигеназы (ЦОГ) – фермента, под действием которого вырабатываются биологически активные вещества, называемые простагландинами. А именно простагландины обеспечивают развитие и поддержание воспалительного процесса в любой ткани или органе вне зависимости от вызвавшей его причины. Поэтому блокирование ЦОГ останавливает выработку простагландинов, вследствие чего воспалительный процесс не может поддерживаться и вполне закономерно угасает, а площадь пораженных тканей уменьшается.
Диклофенак при ревматических заболеваниях уменьшает выраженность воспаления, купирует болевой синдром, устраняет утреннюю скованность и припухлость суставов, что значительно улучшает состояние и функционирование пораженных суставов. При травмах, а также после операций диклофенак купирует болевой синдром и снимает отек.
Витамин В1 (тиамин) принимает участие в обмене веществ, а также необходим для передачи нервного импульса.
Витамин В6 (пиридоксин) обеспечивает нормальную работу периферической и центральной нервной системы, поскольку участвует в выработке биологически активных веществ – нейромедиаторов, таких, как дофамин, серотонин, норадреналин, адреналин, гистамин и GABA. Данные нейромедиаторы обеспечивают нормальное протекание различных процесс в нервной ткани, в том числе поддержание сбалансированного психологического состояния, эмоциональную стабильность и т. д.
Витамин В12 (цианокобаламин) обеспечивает образование эритроцитов в костном мозгу, а также принимает участие в образовании ДНК и белков и в обмене аминокислот, углеводов и жиров. Кроме того, цианокобаламин благотворно влияет на состояние ЦНС, обеспечивая устойчивость мембран нервных клеток, а также стимулируя их обновление.
Применительно к комбинированному препарату Нейродикловит можно сказать, что витамины группы В усиливают эффекты диклофенака. Кроме того, наличие витаминов группы В обеспечивает эффекты диклофенака применительно к нервной ткани, то есть препарат способен купировать боли при невритах, невралгиях и т. д.
Показания к применению
 Нейродикловит показан к применению для симптоматической терапии при следующих состояниях или заболеваниях:
Нейродикловит показан к применению для симптоматической терапии при следующих состояниях или заболеваниях:1. Купирование болевого синдрома при воспалительных заболеваниях различных органов неревматического характера (не суставов):
- Период после травм;
- Период после хирургических операций;
- Период после стоматологических вмешательств (например, удаления зуба, чистки десневых карманов и т. д.);
- Гинекологические заболевания неинфекционной природы, например, боли при менструациях, аднексит и т. д.;
- Воспалительные заболевания ЛОР-органов – фарингит, тонзиллит, отит, синусит и др.
- Хронический полиартрит;
- Ревматический артрит;
- Ревматоидный артрит;
- Анкилозирующий спондилит;
- Остеоартроз;
- Спондилоартроз;
- Острый подагрический артрит.
- Шейный синдром;
- Люмбаго;
- Ишиас.
Нейродикловит – инструкция по применению

Общие положения
Капсулы Нейродикловит необходимо принимать внутрь во время еды, проглатывая целиком, не разжевывая, не раскусывая и не раскрывая, а запивая большим количеством негазированной воды (не менее стакана). Если необходимо получить быстрый терапевтический эффект, то капсулы следует принимать не во время, а за полчаса до еды.Нейродикловит рекомендуется принимать по одной капсуле по 1 – 3 раза в сутки. На начальных этапах терапии оптимально принимать по 1 капсуле по 3 раза в день, а когда будет достигнут необходимый результат – купирование болевого синдрома и воспалительного процесса, переходят на прием Нейродикловит в поддерживающей дозировке по 1 капсуле по 1 – 2 раза в сутки. Длительность основного этапа терапии определяется скоростью исчезновения симптомов воспаления и болевого синдрома. Прием препарата в поддерживающей дозировке можно проводить длительно, в течение нескольких недель подряд, чтобы обеспечить стойкий терапевтический эффект.
Применение при беременности и грудном вскармливании
Препарат противопоказан к применению в течение всей беременности и при грудном вскармливании. Читать далее...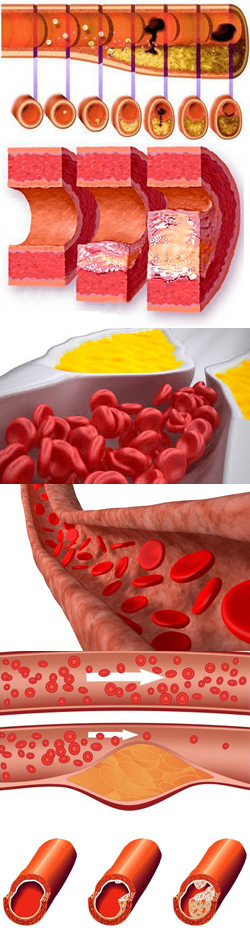
Атеросклероз - диагностика, лечение и профилактика
Целями диагностики являются:
Оглавление
Диагностика атеросклероза сводится к проведению лабораторных и инструментальных исследований. Целью проведения исследований является не только подтверждение атеросклеротического процесса, но и уточнение его локализации.- Что такое атеросклероз?
- Причины и факторы риска атеросклероза
- Развитие атеросклероза
- Виды атеросклероза
- Атеросклероз нижних конечностей
- Атеросклероз сосудов мозга
- Атеросклероз аорты
- Сахарный диабет и атеросклероз
- Патология сердечно-сосудистой системы и атеросклероз
- Диагностика атеросклероза
- Как лечить атеросклероз?
- Операции при атеросклерозе
- Лечение атеросклероза народными средствами
- Профилактика атеросклероза
Целями диагностики являются:
- выявление атеросклеротического изменения сосудов;
- уточнение места атеросклеротической бляшки и ее протяженности;
- выявление степени атеросклеротического процесса;
- оценка состояния органов, чаще всего сердца и мозга;
- выявление основных факторов атеросклероза и борьба с ними;
- определение дальнейшей тактики лечения.
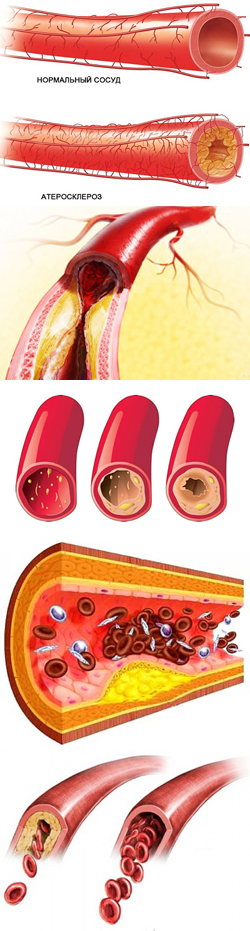
Атеросклероз. Причины и факторы риска. Виды атеросклероза и его симптомы
Он занимает лидирующие позиции в перечне самых распространенных заболеваний в мире. Также одно из первых мест это сосудистое заболевание занимает в списке болезней, ведущих к летальному исходу. Согласно статистике, каждая 10 смерть на планете наступает от последствий атеросклероза, в роли которых чаще всего выступает инфаркт миокарда и кровоизлияние в мозг. Читать далее...
Оглавление
Атеросклероз – это заболевание, в основе которого лежит нарушенный обмен липидов (жиров) организма. При данной патологии происходит отложение жиров на внутренней стенке артерий среднего и крупного калибра. Атеросклероз лежит в основе многих сердечно-сосудистых заболеваний, а также является фактором риска инсульта и инфаркта.- Что такое атеросклероз?
- Причины и факторы риска атеросклероза
- Развитие атеросклероза
- Виды атеросклероза
- Атеросклероз нижних конечностей
- Атеросклероз сосудов мозга
- Атеросклероз аорты
- Сахарный диабет и атеросклероз
- Патология сердечно-сосудистой системы и атеросклероз
- Диагностика атеросклероза
- Как лечить атеросклероз?
- Операции при атеросклерозе
- Лечение атеросклероза народными средствами
- Профилактика атеросклероза
Он занимает лидирующие позиции в перечне самых распространенных заболеваний в мире. Также одно из первых мест это сосудистое заболевание занимает в списке болезней, ведущих к летальному исходу. Согласно статистике, каждая 10 смерть на планете наступает от последствий атеросклероза, в роли которых чаще всего выступает инфаркт миокарда и кровоизлияние в мозг. Читать далее...
Лозап и Лозап плюс (таблетки 12.5, 50 и 100 мг) – инструкция по применению, аналоги, отзывы врачей и пациентов, цена препарата
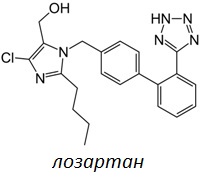 На фармацевтическом рынке имеется две разновидности лекарственного препарата – это Лозап и Лозап плюс. Отличаются данные разновидности тем, что Лозап содержит только один активный компонент, а Лозап Плюс – два. Причем основной активный компонент в Лозап и Лозап плюс одинаковый, а второе вещество в Лозап плюс – дополнительное, усиливающее эффект первого. В данной статье мы рассмотрим обе разновидности препарата, поскольку они обладают практически одинаковым действием, показаны к применению при одних и тех же состояниях и т. д.
На фармацевтическом рынке имеется две разновидности лекарственного препарата – это Лозап и Лозап плюс. Отличаются данные разновидности тем, что Лозап содержит только один активный компонент, а Лозап Плюс – два. Причем основной активный компонент в Лозап и Лозап плюс одинаковый, а второе вещество в Лозап плюс – дополнительное, усиливающее эффект первого. В данной статье мы рассмотрим обе разновидности препарата, поскольку они обладают практически одинаковым действием, показаны к применению при одних и тех же состояниях и т. д.
И Лозап, и Лозап плюс выпускаются в единственной лекарственной форме – это таблетки для приема внутрь. Лозап в качестве активного компонента содержит лозартан, а Лозап плюс – лозартан и гидрохлортиазид. Вещество лозартан является ингибитором ангиотензин-превращающего фермента (АПФ), а гидрохлортиазид – мочегонным. Соответственно, лозартан снижает артериальное давление и уменьшает нагрузку на сердце, а гидрохлортиазид выводит избыток жидкости из организма, усиливая гипотензивный эффект первого вещества. Поэтому Лозап плюс оказывает более сильное гипотензивное действие по сравнению с Лозапом, поскольку содержит комбинацию активных компонентов, а не одно вещество.
В принципе, Лозап плюс был создан для удобства применения, поскольку для усиления эффекта с ингибиторами АПФ часто применяют мочегонные средства. Производители просто соединили данные компоненты в одном препарате, что весьма удобно для человека, которому нужно принимать только одну таблетку, а не две, три и т. д.
Лозап выпускается в трех дозировках – по 12,5 мг, 50 мг и 100 мг лозартана на таблетку. Лозап плюс выпускается в единственной дозировке – 50 мг лозартана + 12,5 мг гидрохлортиазида. Таблетки Лозап 12,5 мг имеют продолговатую двояковыпуклую форму, окрашены в белый или почти белый цвет и выпускаются в упаковках по 30, 60 и 90 штук. Таблетки Лозап 50 мг и 100 мг имеют продолговатую двояковыпуклую форму, окрашены в белый или почти белый цвет, снабжены рисками с двух сторон и выпускаются в упаковках по 30, 60 и 90 штук. Таблетки Лозап плюс имеют продолговатую форму, окрашены в светло-желтый цвет, снабжены рисками с двух сторон и выпускаются в упаковках по 10, 20, 30 и 90 штук.
 Терапевтическое действие Лозапа заключается в снижении артериального давления и уменьшении нагрузки на сердце. Данный эффект препарата обеспечивается за счет его способности подавлять активность ангиотензин-превращающего фермента (АПФ), который обеспечивает превращение ангиотензина I в ангиотензин II. Именно из-за того, что Лозап подавляет работу фермента, его относят к группе ингибиторов АПФ.
Терапевтическое действие Лозапа заключается в снижении артериального давления и уменьшении нагрузки на сердце. Данный эффект препарата обеспечивается за счет его способности подавлять активность ангиотензин-превращающего фермента (АПФ), который обеспечивает превращение ангиотензина I в ангиотензин II. Именно из-за того, что Лозап подавляет работу фермента, его относят к группе ингибиторов АПФ.
За счет действия Лозапа в организме человека не образуется ангиотензин II – вещество, которое суживает сосуды и, соответственно, способствует повышению артериального давления. Если же образование ангиотензина II блокируется, то сосуды не суживаются, а артериальное давление снижается или остается в пределах нормы. На фоне регулярного применения Лозапа артериальное давление снижается и удерживается в пределах нормальных значений. Причем первый гипотензивный эффект отмечается уже через 1 – 1,5 часа после приема препарата и сохраняется в течение суток, но для стойкого понижения давления нужно пить лекарство не менее 4 – 5 недель. Лозап для снижения давления весьма эффективен у пожилых людей и молодых пациентов, страдающих злокачественной артериальной гипертензией.
За счет расширения сосудов Лозап уменьшает нагрузку на сердце, которому легче проталкивать по ним кровь. Благодаря облегчению работы сердца препарат повышает переносимость физических и эмоциональных нагрузок у людей, страдающих хроническими сердечными заболеваниями.
Также Лозап улучшает кровоснабжение сердца и интенсивность почечного кровотока, поэтому успешно применяется в лечении хронической сердечной недостаточности и диабетической нефропатии.
Лозап хорошо комбинируется с другими гипотензивными препаратами и оказывает умеренное мочегонное действие, благодаря которому в организме не задерживается жидкость и не формируются отеки.
Лозап плюс оказывает более выраженное гипотензивное действие по сравнению с Лозапом, поскольку входящий в его состав диуретик гидрохлортиазид усиливает эффект ингибитора АПФ.
Отдельно следует отметить, что Лозап увеличивает выведение мочевой кислоты и, соответственно, уменьшает ее концентрацию в крови.
При прекращении приема Лозап и Лозап плюс не развивается синдром "отмены".
 Лозап – показания к применению. Препарат показан к применению для лечения следующих заболеваний:
Лозап – показания к применению. Препарат показан к применению для лечения следующих заболеваний:
 Таблетку Лозап любой дозировки можно принимать вне зависимости от еды, проглатывая ее целиком, не разжевывая и не измельчая иными способами, а запивая небольшим количеством негазированной воды (достаточно половины стакана). Поскольку препарат обладает длительным действием, то всю необходимую суточную дозировку принимают однократно, то есть таблетки пьют 1 раз в день. Оптимально принимать препарат каждый день в одно и то же время, желательно в вечерние часы.
Таблетку Лозап любой дозировки можно принимать вне зависимости от еды, проглатывая ее целиком, не разжевывая и не измельчая иными способами, а запивая небольшим количеством негазированной воды (достаточно половины стакана). Поскольку препарат обладает длительным действием, то всю необходимую суточную дозировку принимают однократно, то есть таблетки пьют 1 раз в день. Оптимально принимать препарат каждый день в одно и то же время, желательно в вечерние часы.
Дозировки Лозап определяются заболеванием, по поводу которого принимается препарат. Курс терапии обычно длительный – от нескольких месяцев до нескольких лет. Длительность применения препарата определяется индивидуально, на основании соотношения эффективность/побочные эффекты.
При гипертонической болезни Лозап рекомендуется принимать по 50 мг по одному разу в сутки в течение длительного времени. В некоторых случаях, если необходимо добиться еще большей выраженности терапевтического эффекта, можно увеличить дозировку препарата до 100 мг. Лозап в дозе 100 мг принимают либо по одному разу в сутки (сразу все 100 мг), либо по 2 раза в день по 50 мг. Устойчивое снижение артериального давления обычно отмечается через 3 – 5 недель приема препарата. Поскольку препарат не вызывает синдрома отмены и действует достаточно мягко, то можно начинать прием сразу с полной терапевтической дозировки – 50 мг в сутки.
При хронической сердечной недостаточности Лозап рекомендуется начинать принимать по 12,5 мг по одному разу в сутки. В данной дозировке препарат принимают неделю. Затем дозировку увеличивают вдвое и принимают препарат по 25 мг по одному разу в сутки еще в течение одной недели. После этого оценивают эффективность препарата и, если выраженность действия недостаточна, дозировку увеличивают еще вдвое – до 50 мг по одному разу в сутки. Когда дозировка Лозапа будет доведена до 50 мг в сутки, ее больше не увеличивают и принимают препарат в таком количестве. Если же препарат в дозе 50 мг окажется неэффективным, то следует заменить его другим, но больше не повышать дозировку. Если же дозировка в 25 мг в сутки окажется достаточно эффективной, то следует принимать препарат именно в этом количестве, не увеличивая его до 50 мг.
При применении препарата для снижения риска развития сердечно-сосудистых заболеваний и уменьшения смертности людей, страдающих гипертонической болезнью или гипертрофией левого желудочка, следует начинать прием Лозапа по 50 мг по одному разу в сутки. Через 2 – 3 недели после начала применения препарата оценивают его эффективность. Если таковая достаточна, то рекомендуется продолжать прием Лозапа по 50 мг по одному разу в сутки в течение длительного времени. Если же эффективность недостаточная, то следует либо увеличить дозировку Лозапа до 100 мг, либо оставить дозу Лозапа неизменной, но дополнительно добавить гидрохлортиазид по 50 мг в сутки. Лозап в дозе 100 мг можно принимать по одному разу в сутки, то есть все 100 мг за раз, либо по два раза в день (по 50 мг утром и вечером).
Для поддержания нормального функционирования почек при сахарном диабете, сочетающемся с гипертонической болезнью, на начальных этапах Лозап принимают по 50 мг по одному разу в сутки, а через 1 – 2 недели повышают дозировку до 100 мг в сутки. Именно по 100 мг в сутки следует принимать Лозап для длительного терапии осложнений со стороны почек. Дозировка 100 мг Лозапа может приниматься за один раз или же разбиваться на два приема – по 50 мг по 2 раза в день.
Если одновременно принимается мочегонное средство, или человек страдает обезвоживанием (например, после рвоты, поноса и т. д.), то дозировку Лозапа необходимо уменьшить максимум до 25 мг в сутки.
Пожилые люди (старше 65 лет) должны принимать Лозап в обычных дозировках, уменьшать их не требуется. Однако люди старше 75 лет и страдающие заболеваниями печени, обезвоживанием, находящиеся на гемодиализе, должны принимать препарат в дозе по 25 мг по одному разу в сутки. Повышать дозировку для данных категорий можно максимум до 50 мг в сутки.
Максимально допустимая суточная дозировка Лозап составляет 150 мг. Читать далее...
Оглавление
Лозап представляет собой антигипертензивный препарат, предназначенный для снижения, поддержания и контроля уровня артериального давления в пределах нормальных или приемлемых значений. Препарат снижает и артериальное давление, и давление в малом круге кровообращения, уменьшает нагрузку на сердце и вызывает умеренное мочегонное действие. Кроме того, Лозап предотвращает гипертрофию миокарда и повышает переносимость физических или эмоциональных нагрузок. Препарат применяется в терапии артериальной гипертензии и сердечной недостаточности.- Состав, разновидности и форма выпуска
- Действие Лозапа
- Показания к применению
- Инструкция по применению
- Побочные эффекты
- Противопоказания к применению
- Аналоги Лозап
- Отзывы
- Лозап и Лозап плюс – цена
Состав, разновидности и форма выпуска
 На фармацевтическом рынке имеется две разновидности лекарственного препарата – это Лозап и Лозап плюс. Отличаются данные разновидности тем, что Лозап содержит только один активный компонент, а Лозап Плюс – два. Причем основной активный компонент в Лозап и Лозап плюс одинаковый, а второе вещество в Лозап плюс – дополнительное, усиливающее эффект первого. В данной статье мы рассмотрим обе разновидности препарата, поскольку они обладают практически одинаковым действием, показаны к применению при одних и тех же состояниях и т. д.
На фармацевтическом рынке имеется две разновидности лекарственного препарата – это Лозап и Лозап плюс. Отличаются данные разновидности тем, что Лозап содержит только один активный компонент, а Лозап Плюс – два. Причем основной активный компонент в Лозап и Лозап плюс одинаковый, а второе вещество в Лозап плюс – дополнительное, усиливающее эффект первого. В данной статье мы рассмотрим обе разновидности препарата, поскольку они обладают практически одинаковым действием, показаны к применению при одних и тех же состояниях и т. д.И Лозап, и Лозап плюс выпускаются в единственной лекарственной форме – это таблетки для приема внутрь. Лозап в качестве активного компонента содержит лозартан, а Лозап плюс – лозартан и гидрохлортиазид. Вещество лозартан является ингибитором ангиотензин-превращающего фермента (АПФ), а гидрохлортиазид – мочегонным. Соответственно, лозартан снижает артериальное давление и уменьшает нагрузку на сердце, а гидрохлортиазид выводит избыток жидкости из организма, усиливая гипотензивный эффект первого вещества. Поэтому Лозап плюс оказывает более сильное гипотензивное действие по сравнению с Лозапом, поскольку содержит комбинацию активных компонентов, а не одно вещество.
В принципе, Лозап плюс был создан для удобства применения, поскольку для усиления эффекта с ингибиторами АПФ часто применяют мочегонные средства. Производители просто соединили данные компоненты в одном препарате, что весьма удобно для человека, которому нужно принимать только одну таблетку, а не две, три и т. д.
Лозап выпускается в трех дозировках – по 12,5 мг, 50 мг и 100 мг лозартана на таблетку. Лозап плюс выпускается в единственной дозировке – 50 мг лозартана + 12,5 мг гидрохлортиазида. Таблетки Лозап 12,5 мг имеют продолговатую двояковыпуклую форму, окрашены в белый или почти белый цвет и выпускаются в упаковках по 30, 60 и 90 штук. Таблетки Лозап 50 мг и 100 мг имеют продолговатую двояковыпуклую форму, окрашены в белый или почти белый цвет, снабжены рисками с двух сторон и выпускаются в упаковках по 30, 60 и 90 штук. Таблетки Лозап плюс имеют продолговатую форму, окрашены в светло-желтый цвет, снабжены рисками с двух сторон и выпускаются в упаковках по 10, 20, 30 и 90 штук.
Действие Лозапа
 Терапевтическое действие Лозапа заключается в снижении артериального давления и уменьшении нагрузки на сердце. Данный эффект препарата обеспечивается за счет его способности подавлять активность ангиотензин-превращающего фермента (АПФ), который обеспечивает превращение ангиотензина I в ангиотензин II. Именно из-за того, что Лозап подавляет работу фермента, его относят к группе ингибиторов АПФ.
Терапевтическое действие Лозапа заключается в снижении артериального давления и уменьшении нагрузки на сердце. Данный эффект препарата обеспечивается за счет его способности подавлять активность ангиотензин-превращающего фермента (АПФ), который обеспечивает превращение ангиотензина I в ангиотензин II. Именно из-за того, что Лозап подавляет работу фермента, его относят к группе ингибиторов АПФ.За счет действия Лозапа в организме человека не образуется ангиотензин II – вещество, которое суживает сосуды и, соответственно, способствует повышению артериального давления. Если же образование ангиотензина II блокируется, то сосуды не суживаются, а артериальное давление снижается или остается в пределах нормы. На фоне регулярного применения Лозапа артериальное давление снижается и удерживается в пределах нормальных значений. Причем первый гипотензивный эффект отмечается уже через 1 – 1,5 часа после приема препарата и сохраняется в течение суток, но для стойкого понижения давления нужно пить лекарство не менее 4 – 5 недель. Лозап для снижения давления весьма эффективен у пожилых людей и молодых пациентов, страдающих злокачественной артериальной гипертензией.
За счет расширения сосудов Лозап уменьшает нагрузку на сердце, которому легче проталкивать по ним кровь. Благодаря облегчению работы сердца препарат повышает переносимость физических и эмоциональных нагрузок у людей, страдающих хроническими сердечными заболеваниями.
Также Лозап улучшает кровоснабжение сердца и интенсивность почечного кровотока, поэтому успешно применяется в лечении хронической сердечной недостаточности и диабетической нефропатии.
Лозап хорошо комбинируется с другими гипотензивными препаратами и оказывает умеренное мочегонное действие, благодаря которому в организме не задерживается жидкость и не формируются отеки.
Лозап плюс оказывает более выраженное гипотензивное действие по сравнению с Лозапом, поскольку входящий в его состав диуретик гидрохлортиазид усиливает эффект ингибитора АПФ.
Отдельно следует отметить, что Лозап увеличивает выведение мочевой кислоты и, соответственно, уменьшает ее концентрацию в крови.
При прекращении приема Лозап и Лозап плюс не развивается синдром "отмены".
Показания к применению
 Лозап – показания к применению. Препарат показан к применению для лечения следующих заболеваний:
Лозап – показания к применению. Препарат показан к применению для лечения следующих заболеваний:- Артериальная гипертензия;
- В составе комбинированной терапии хронической сердечной недостаточности;
- С целью уменьшения риска сердечно-сосудистых заболеваний (инсульта и т. д.) и снижения смертности у людей, страдающих гипертонией и гипертрофией левого желудочка сердца;
- Диабетическая нефропатия с гиперкреатининемией и протеинурией (соотношение концентраций альбумина и креатинина в моче более 300 мг/г) у больных сахарным диабетом второго типа, сочетающаяся с артериальной гипертензией (для защиты почек и профилактики почечной недостаточности).
- Артериальная гипертония;
- С целью уменьшения риска сердечно-сосудистых заболеваний (инсульта и т. д.) и снижения смертности у людей, страдающих гипертонией и гипертрофией левого желудочка сердца.
Инструкция по применению
Инструкция по применению Лозап
 Таблетку Лозап любой дозировки можно принимать вне зависимости от еды, проглатывая ее целиком, не разжевывая и не измельчая иными способами, а запивая небольшим количеством негазированной воды (достаточно половины стакана). Поскольку препарат обладает длительным действием, то всю необходимую суточную дозировку принимают однократно, то есть таблетки пьют 1 раз в день. Оптимально принимать препарат каждый день в одно и то же время, желательно в вечерние часы.
Таблетку Лозап любой дозировки можно принимать вне зависимости от еды, проглатывая ее целиком, не разжевывая и не измельчая иными способами, а запивая небольшим количеством негазированной воды (достаточно половины стакана). Поскольку препарат обладает длительным действием, то всю необходимую суточную дозировку принимают однократно, то есть таблетки пьют 1 раз в день. Оптимально принимать препарат каждый день в одно и то же время, желательно в вечерние часы.Дозировки Лозап определяются заболеванием, по поводу которого принимается препарат. Курс терапии обычно длительный – от нескольких месяцев до нескольких лет. Длительность применения препарата определяется индивидуально, на основании соотношения эффективность/побочные эффекты.
При гипертонической болезни Лозап рекомендуется принимать по 50 мг по одному разу в сутки в течение длительного времени. В некоторых случаях, если необходимо добиться еще большей выраженности терапевтического эффекта, можно увеличить дозировку препарата до 100 мг. Лозап в дозе 100 мг принимают либо по одному разу в сутки (сразу все 100 мг), либо по 2 раза в день по 50 мг. Устойчивое снижение артериального давления обычно отмечается через 3 – 5 недель приема препарата. Поскольку препарат не вызывает синдрома отмены и действует достаточно мягко, то можно начинать прием сразу с полной терапевтической дозировки – 50 мг в сутки.
При хронической сердечной недостаточности Лозап рекомендуется начинать принимать по 12,5 мг по одному разу в сутки. В данной дозировке препарат принимают неделю. Затем дозировку увеличивают вдвое и принимают препарат по 25 мг по одному разу в сутки еще в течение одной недели. После этого оценивают эффективность препарата и, если выраженность действия недостаточна, дозировку увеличивают еще вдвое – до 50 мг по одному разу в сутки. Когда дозировка Лозапа будет доведена до 50 мг в сутки, ее больше не увеличивают и принимают препарат в таком количестве. Если же препарат в дозе 50 мг окажется неэффективным, то следует заменить его другим, но больше не повышать дозировку. Если же дозировка в 25 мг в сутки окажется достаточно эффективной, то следует принимать препарат именно в этом количестве, не увеличивая его до 50 мг.
При применении препарата для снижения риска развития сердечно-сосудистых заболеваний и уменьшения смертности людей, страдающих гипертонической болезнью или гипертрофией левого желудочка, следует начинать прием Лозапа по 50 мг по одному разу в сутки. Через 2 – 3 недели после начала применения препарата оценивают его эффективность. Если таковая достаточна, то рекомендуется продолжать прием Лозапа по 50 мг по одному разу в сутки в течение длительного времени. Если же эффективность недостаточная, то следует либо увеличить дозировку Лозапа до 100 мг, либо оставить дозу Лозапа неизменной, но дополнительно добавить гидрохлортиазид по 50 мг в сутки. Лозап в дозе 100 мг можно принимать по одному разу в сутки, то есть все 100 мг за раз, либо по два раза в день (по 50 мг утром и вечером).
Для поддержания нормального функционирования почек при сахарном диабете, сочетающемся с гипертонической болезнью, на начальных этапах Лозап принимают по 50 мг по одному разу в сутки, а через 1 – 2 недели повышают дозировку до 100 мг в сутки. Именно по 100 мг в сутки следует принимать Лозап для длительного терапии осложнений со стороны почек. Дозировка 100 мг Лозапа может приниматься за один раз или же разбиваться на два приема – по 50 мг по 2 раза в день.
Если одновременно принимается мочегонное средство, или человек страдает обезвоживанием (например, после рвоты, поноса и т. д.), то дозировку Лозапа необходимо уменьшить максимум до 25 мг в сутки.
Пожилые люди (старше 65 лет) должны принимать Лозап в обычных дозировках, уменьшать их не требуется. Однако люди старше 75 лет и страдающие заболеваниями печени, обезвоживанием, находящиеся на гемодиализе, должны принимать препарат в дозе по 25 мг по одному разу в сутки. Повышать дозировку для данных категорий можно максимум до 50 мг в сутки.
Максимально допустимая суточная дозировка Лозап составляет 150 мг. Читать далее...